выявление причин и назначения. К какому врачу обращаться — клиника «Добробут»
Причины боли в ногах, их разновидности и лечение
Чаще всего боль в ногах появляется при нарушении в них кровообращения, а это может произойти при заболеваниях сосудистой системы. Также причины боли в ногах могут быть связаны с неврологическими нарушениями, травмами, плоскостопием или проблемами в позвоночнике. Считается, что рассматриваемый синдром – это не самостоятельное заболевание, а один из признаков какой-либо патологии. Такие болевые ощущения могут быть разными – в зависимости от нарушений, которые спровоцировали их появление.
Разновидности болей в ногах
Уже на основании описания болей пациентом врач может сделать первичное заключение о характере патологии. Разновидности болей в ногах бывают следующие:
- тянущие, тупые, сопровождаются ощущением тяжести и напряжением – свидетельство начальной стадии варикозного расширения вен или венозного застоя;
- острые, пульсирующие, затяжные, с локализацией в икроножных мышцах – признак развития тромбофлебита;
- пульсирующие, часто возникающие в ночное время суток или после ходьбы даже на небольшие расстояния – скорее всего, будет диагностирован атеросклероз сосудов нижних конечностей;
- тянущие от ягодицы вниз к пятке, в виде «прострелов» вдоль икроножных мышц – проблемы кроются в позвоночнике;
- тупые, возникающие при длительной ходьбе или во время бега, сопровождающиеся ощущением тяжести – нужно провести обследование на наличие плоскостопия.

Если возник закрытый перелом без смещения осколков, то боль может быть тупой и ноющей, иногда пульсирующей. При открытых переломах, а также сопровождающихся смещением костных фрагментов появляется чрезвычайно интенсивная боль, которая может привести к болевому шоку.
Куда обращаться
При любых болевых ощущениях в нижних конечностях следует обратиться к врачу. Нередко при невыраженных постоянных или периодически появляющихся болях в ногах пациенты не спешат в клинику, и это является большой ошибкой. Благодаря ранней диагностике заболеваний их можно вылечить терапевтическими методами, тогда как в запущенных случаях нужно будет прибегать к хирургическому вмешательству.
К какому врачу обращаться при боли в ногах? Если пациент не знает причины болевого синдрома, то необходимо обратиться к терапевту, который после обследования направит к нужному специалисту – флебологу, хирургу и так далее.
Лечение при болях в ногах
Не следует лечить боли в ногах народными методами – лечат не боль, а заболевание, спровоцировавшее ее. Даже если с помощью какого-либо метода удалось ликвидировать болевые ощущения, это не означает, что сама проблема решена. Лечение боли в ногах может быть очень разное, и его назначает только врач. Назначения для снятия болевых ощущений могут быть следующие:
Даже если с помощью какого-либо метода удалось ликвидировать болевые ощущения, это не означает, что сама проблема решена. Лечение боли в ногах может быть очень разное, и его назначает только врач. Назначения для снятия болевых ощущений могут быть следующие:
- блокада – для нее используют анестетики;
- прием нестероидных противовоспалительных препаратов;
- применение мазей или гелей местно;
- инъекции спазмолитиков – при мышечном спазме, который и мог вызвать болевые ощущения.
У пациентов часто возникает вопрос: «Если беспокоит боль в ногах, что делать?». Только врач может дать ответ на этот вопрос после обследования пациента и постановки диагноза. Перечисленные манипуляции могут лишь избавить от болевых ощущений, поэтому должно быть проведено лечение заболевания, на фоне которого возникли боли в ногах.
На нашем сайте Добробут.ком можно записаться на прием к терапевту и у него получить более подробную консультацию – почему появляется боль в ногах, какие ее причины, какие меры следует предпринять для купирования болевого синдрома.
Боль в ногах. Диагностика и лечение в Ижевске. Опытные врачи. Алан Клиник
Есть расхожая фраза, что начало старости — это не морщины на лице, а боль в ногах. А согласно восточной философии человеку ноги беречь нужно так же, как дереву корни.
Почему люди в XXI веке так легкомысленно относятся к своим ногам? Для древних врачей болезни ног были главной заботой. И в ход шли компрессы, массаж… Сейчас, безусловно, все изменилось, правда, массаж остался как и прежде незаменим. От пациента требуется лишь вовремя обратиться к врачу. Промедление опасно, нельзя сидеть и ждать, пока ноги начнут отказывать.
Боли в ногах возникают по множеству причин. Проблемы в позвоночнике, в суставах, болезни сосудов ног, либо мышц — вот то, что отзывается болью в ногах.
Основной группой заболеваний, вызывающих боли в ногах являются болезни позвоночника. Появляется боль, которая «отдает» в ногу. При этом, в самом позвоночнике человек может не чувствовать боли.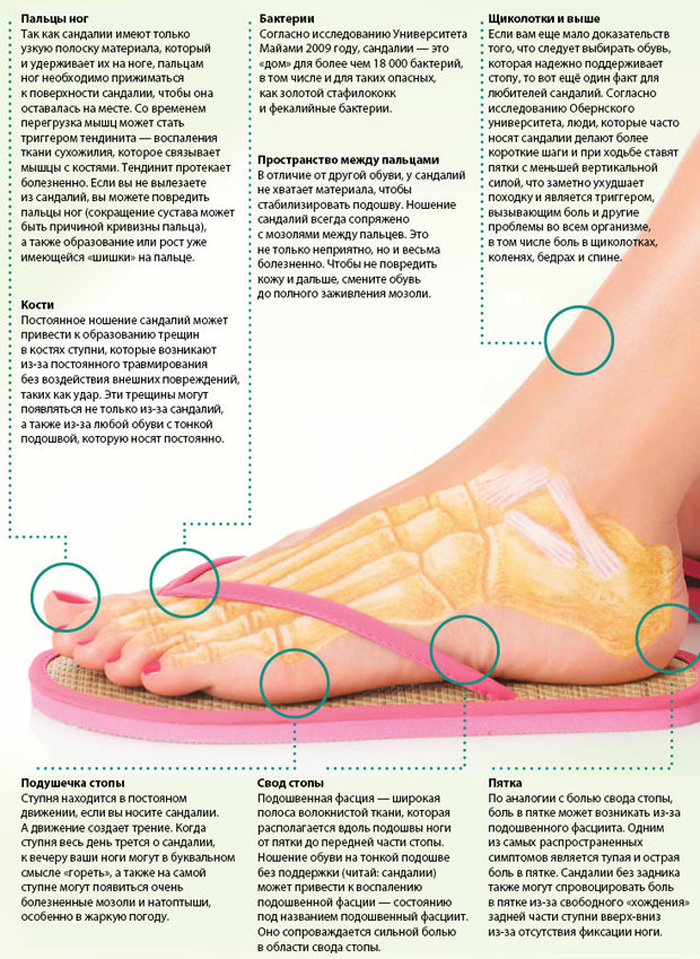
Зачастую боль в ногах вызвана проблемами в суставах. Причем, обострение может быть при перемене погоды. Если заболевание запущено, боль приобретает поистине мучительный характер.
Установить причину боли, поставить точный диагноз и подобрать эффективное лечение может только врач.
Важная информация:
Уважаемые пациенты! Если вам установлен диагноз «ревматоидный артрит», вам необходимо обратиться к ревматологу. При ревматологическом профиле помимо суставов могут страдать и внутренние органы (сердце, почки и др.), поэтому лечить ревматоидный артрит нужно именно у ревматолога.
Лечением всех остальных видов артритов у детей и взрослых (вызванных травмами — спортивными и бытовыми, избыточным весом тела, возрастными изменениями в суставах) успешно занимаются врачи ортопеды.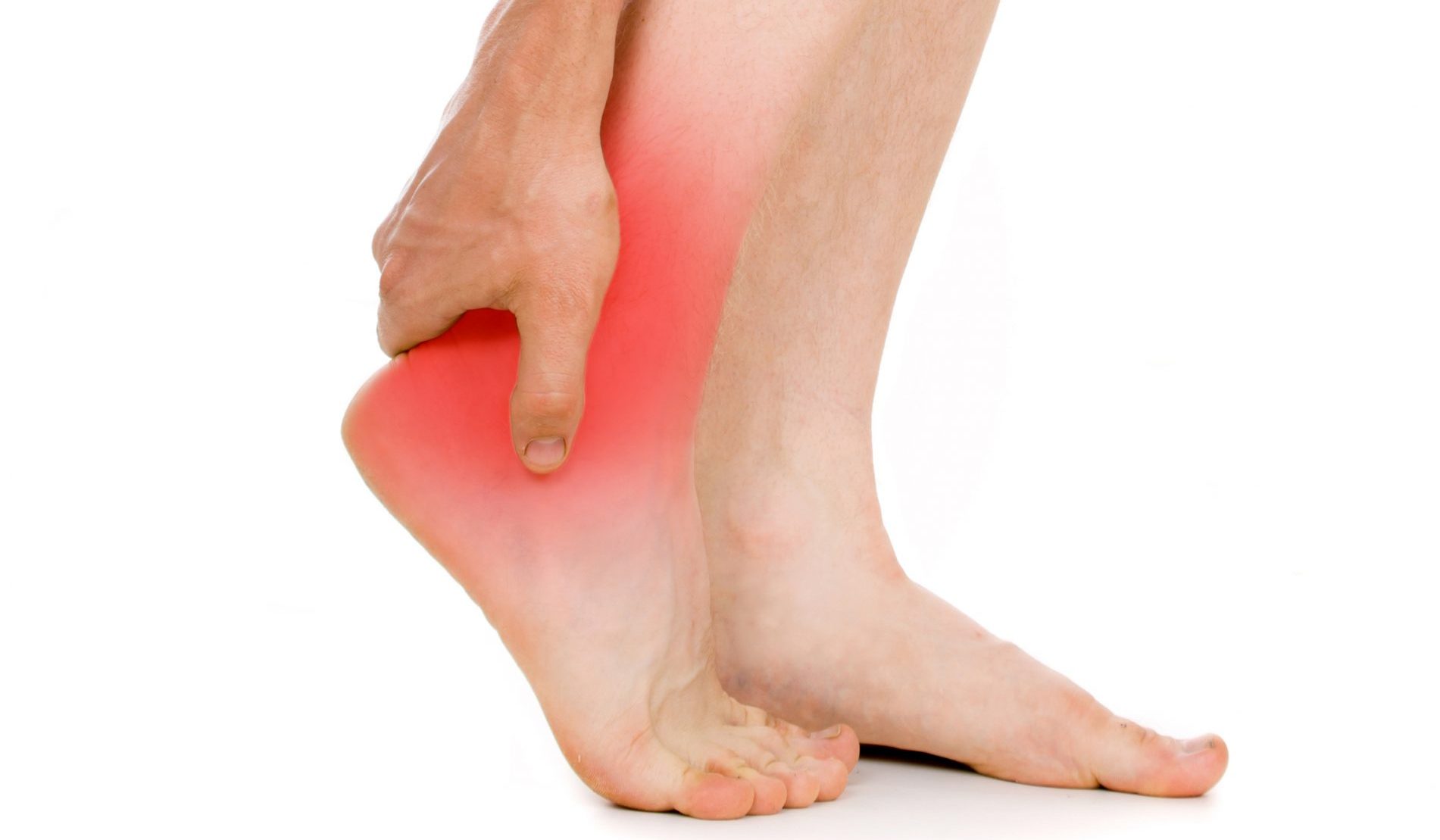
диагностика и лечение в клинике Красноярска
Плюсы лечения в нашей клинике:
|
Нарушение чувствительности в пальцах ног может сопровождаться покалыванием или жжением, часто появляются трудности при ходьбе.
Причины онемения пальцев стопы
В теле находится сложноорганизованная сеть нервов, отвечающих за чувствительность. Если нерв повреждён, сдавлен или раздражён, связь обрывается, сигналы не поступают. Из-за этого происходит временная или хроническая парестезия. Она вызывается рядом причин:
- протрузия межпозвоночного диска и её осложнение – грыжа;
- повреждение спинного мозга;
- ишиас – боль в спине из-за поражения седалищного нерва;
- остеохондроз поясничного отдела;
- туннельный синдром из-за длительного нахождения в неудобной позе или при однотипной работе;
- артрит.

Потерю чувствительности в пальцах иногда ощущают после фитнеса или занятий спортом. В этих случаях волноваться не стоит: бывает, что нервы зажимаются при физической нагрузке, но это кратковременное состояние.
За помощью врачей незамедлительно нужно обратиться, если онемение стопы сопровождается мышечной слабостью, нарушением координации, потерей чувствительности ещё какой-либо части тела, асимметрией лица и невнятностью речи.
Наиболее эффективное лечение онемения пальцев ног
Коррекция состояния пациентов в клинике вертебрологии доктора Олега Савяка зависит от характера болезни позвоночного столба или суставов, которая вызвала онемение стопы. Обычно терапия включает мануальное воздействие и вытяжение позвоночника, направленные на расслабление зажатых нервных корешков. Используется также артротерапия – авторская мягкая методика без дискомфорта, рывков или ударов.
Закрепить благотворный результат помогают ручной массаж, физиопроцедуры, лечебная гимнастика и приём безопасных поддерживающих препаратов.
Позаботьтесь о своем здоровье вовремя: если вы уже неоднократно замечаете, что пальцы на ногах немеют, обращайтесь на обследование в клинику реабилитации позвоночника доктора Савяка!
Люмбоишалгия — лечение, симптомы, причины, диагностика
Люмбоишалгия это термин обозначающий боль в пояснице с иррадиацией в ягодицу, в ногу, по задней поверхности ноги. Боль может сопровождаться онемением и покалыванием в зоне иннервации седалищного нерва. Термин люмбоишалгия (синоним пояснично-крестцовый радикулит) обозначает только болевой синдром и не является диагнозом.
Для люмбоишалгии характерны один или несколько симптомов:
- Постоянные боли только ягодице или бедре с одной стороны (реже в обеих ногах)
- Боль усиливается при сидении
- Жжение или покалывание, распространяющееся вниз по ноге
- Слабость, онемение или нарушение движений в ноге
- Постоянная боль на одной стороне
- Острая боль, которая может затруднять вставание или ходьбу
Болевой синдром при люмбаишалгии может быть различной интенсивности в зависимости от основного заболевания, которое привело к развитию люмбоишалгии.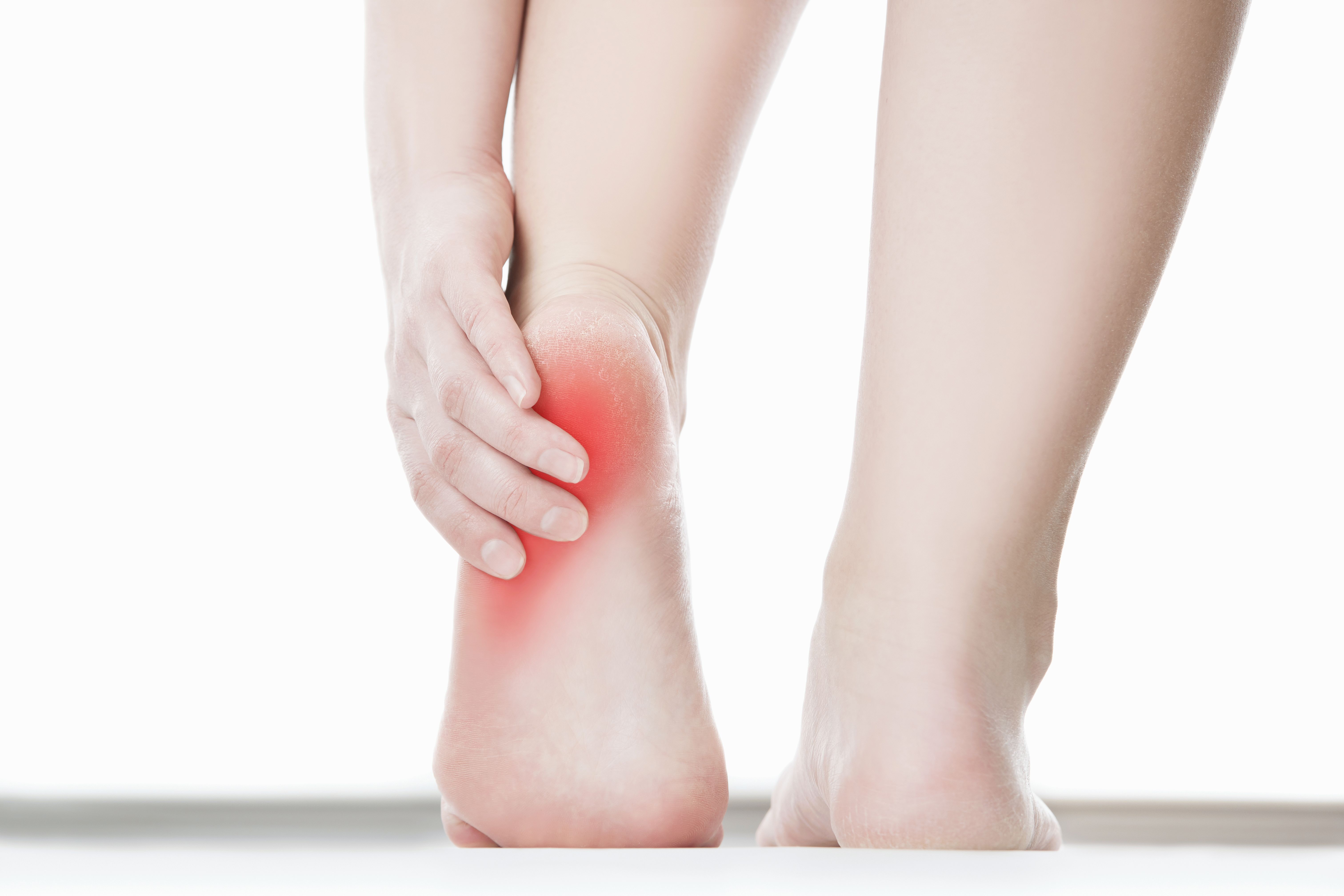
Седалищный нерв является самым крупным нервом в туловище и состоит из отдельных нервных корешков, которые начинаются в поясничном отделе позвоночника (на уровне L3) и в совокупности образуют «седалищный нерв». Cедалищный нерв проходит от поясничного отдела позвоночника к ноге. Части седалищного нерва, затем разветвляются в каждой ноге и иннервируют определенные части ноги — ягодицы, бедра, икры, стопы, пальцы ног.
Симптомы люмбоишалгии (пояснично-крестцового радикулита) такие как боль, в ноге, онемение, покалывание, слабость могут различаться в зависимости от того, где произошла компрессия нерва.
Заболеваемость люмбоишалгией (пояснично-крестцовым радикулитом) увеличивается в среднем возрасте. Люмбоишалгия редко встречается в возрасте до 20 лет, наиболее вероятны такие болевые синдромы в возрасте40- 50 лет, а в старшей возрастной группе вероятность люмбоишалгии снижается.
Часто, конкретные события или травмы не вызывают воспаление седалищного нерва, но со временем повреждения приводят к развитию ишалгии. У подавляющего пациентов консервативное лечение может быть достаточно эффективно, и болевой синдром значительно уменьшается в течение нескольких недель, но у определенного количества пациентов болевой синдром может оказаться стойким.
У подавляющего пациентов консервативное лечение может быть достаточно эффективно, и болевой синдром значительно уменьшается в течение нескольких недель, но у определенного количества пациентов болевой синдром может оказаться стойким.
Причины
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Остеохондроз
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Спондилолистез
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому.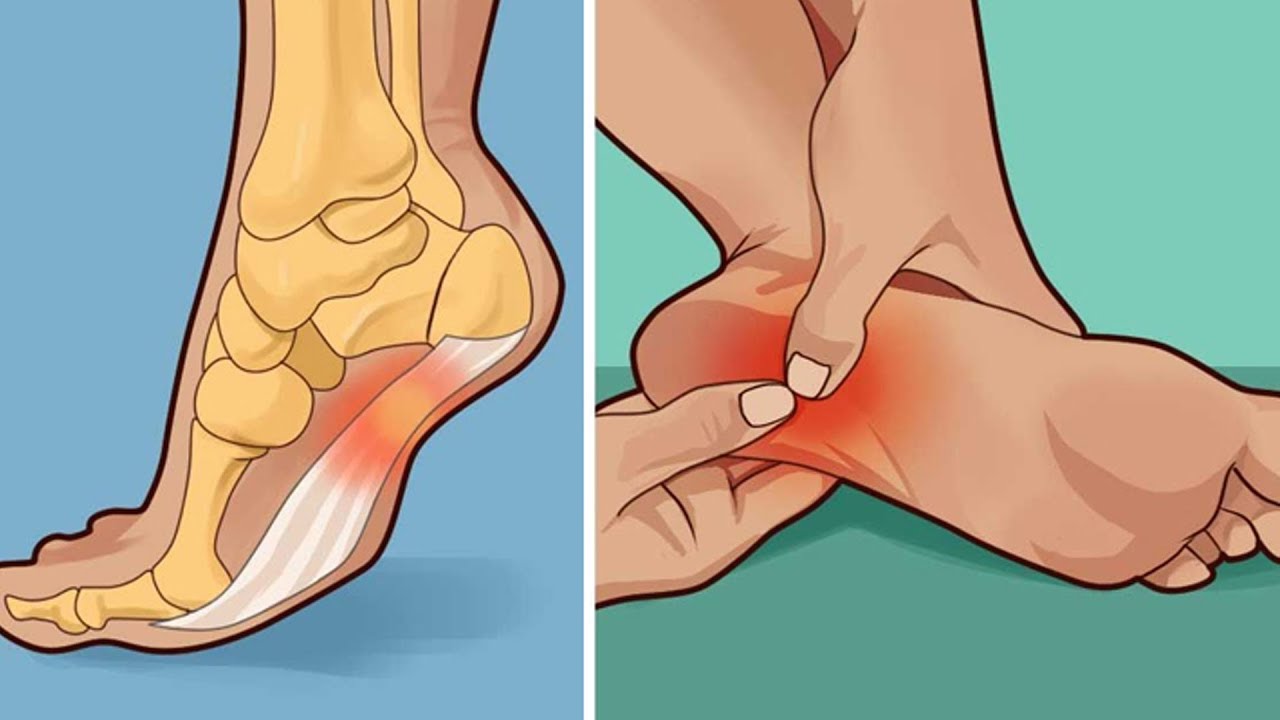 Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Синдром грушевидной мышцы
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
- Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
- Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерва
- Растяжение мышц.
 В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва. - Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.
- Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.
Симптомы
Как правило, при люмбоишалгии симптоматика бывает на одной стороне, и боль начинается от поясницы и проходит вниз по задней поверхности бедра вниз к стопе.
- Боль в пояснице обычно менее интенсивная, чем в ноге.
- Боль, как правило, с одной стороны поясницы с иррадиацией в ягодицу или бедра по ходу седалищного нерва — по задней поверхности бедра голени и стопы.
- Боль уменьшается при положении пациента лежа и при ходьбе и усиливается в положении стоя или сидя.

- Боль носит острый жгучий характер.
- Некоторые пациенты могут описывать ощущение покалывания, онемения или слабости в ноге.
- Слабость или онемение при перемещении ноги.
- Сильная или стреляющая боль в ноге, которая может приводить к затруднениям при стоянии или ходьбе.
- В зависимости от локализации воздействия на седалищный нерв боли могут быть и в стопе и пальцах стопы.
Симптомы при люмбоишалгии зависят от того, где произошла компрессия корешка.
Например:
- L4 корешок — симптомы обычно будут проявляться на бедре. Пациенты могут чувствовать слабость при выпрямлении ноги и, возможно, снижение коленного рефлекса.
- L5 корешок – симптомы могут проявляться в большом пальце стопы и лодыжке. Пациенты могут чувствовать боль или онемение в верхней части стопы ( между большим и вторым пальцем стопы).
- S1 корешок – симптомы могут проявляться на внешней части стопы с иррадиацией в пальцы стопы и мизинец.
 Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
При компрессии нескольких корешков возможно комбинация симптомов.
Существует ряд симптомов, которые заслуживают особого внимания, так как требуют экстренной медицинской помощи, иногда вплоть до хирургического вмешательства. Эти симптомы следующие:
- Симптомы, которые продолжают прогрессировать, а не уменьшаться, что может свидетельствовать о возможном повреждение нервов, особенно при наличии прогрессировании неврологической симптоматики (например, появление слабости в ноге).
- Симптомы люмбоишалгии есть в обеих ногах и есть признаки нарушения функции кишечника или мочевого пузыря, что может быть признаком синдрома конского хвоста. При синдроме конского хвоста показано экстренное хирургическое вмешательство.
При наличии таких симптомов необходимо срочно обратиться за медицинской помощью
Лечение
В большинстве случаев консервативное лечение люмбоишалгии достаточно эффективно. Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Медикаментозное лечение. Применение противовоспалительных препаратов (ибупрофен, напроксен, вольтарен), ингибиторов ЦОГ-2 (целебрекс) может уменьшить воспаление, что приводит к уменьшению болевого синдрома.
Эпидуральные инъекции. При наличии сильной боли может быть проведена эпидуральная инъекция стероидов. Введение стероидов эпидурально отличается от перорального приема стероидов тем, что препараты вводятся непосредственно в болезненную область вокруг седалищного нерва, что позволяет быстро уменьшить воспаление и снять болевой синдром. Эффект от такой процедуры, как правило, временный, но помогает снять выраженный болевой синдром достаточно быстро.
Мануальная терапия
Современные мягкие техники мануальной терапии позволяют восстановить мобильность двигательных сегментов позвоночника, снять мышечные блоки, улучшить подвижность фасеточных суставов и подчас позволяют значительно уменьшить компрессию нервных волокон.
Иглорефлексотерапия также помогает уменьшить болевые проявления и позволяет восстановить проводимость по нервным волокнам.
Массаж
Лечебные методы массажа позволяют улучшить микроциркуляцию, снять мышечный спазм, а также увеличивают выработку организмом эндорфинов.
Физиотерапия. Существующие современные методики физиотерапии ( криотерапия лазеротерапия ультразвук электрофорез) позволяют уменьшить воспаление улучшить кровообращение и таким образом снижение болевых проявлений.
ЛФК. Физические упражнения, которые необходимо подключать после уменьшения болевых проявлений, позволяют восстановить мышечный корсет и нормализовать биомеханику позвоночника, улучшить кровообращение в двигательных сегментах. Физические упражнения включают как механотерапию (занятия на тренажерах), так и гимнастику, что позволяет развивать как мышцы, так и укреплять связочной аппарат. Упражнения при люмбоишалгии необходимо подбирать с врачом (инструктором) ЛФК, так как самостоятельные занятия нередко приводят к рецидиву симптоматики.
Хирургическое лечение
Показаниями к оперативному лечению являются следующие факторы:
- Сильная боль в ноге, которая держится в течение более 4 — 6 недель.
- Отсутствие эффекта от консервативного лечения и сохранение или усиление неврологической симптоматики.
- Болевой синдром значительно нарушает качество жизни пациента, способность пациента участвовать в повседневной деятельности
Срочная операция, как правило, необходимо, только если есть прогрессирующая неврологическая симптоматика (нарастающая слабость в ногах или внезапное нарушение функции кишечника или мочевого пузыря).
Боль в ногах — причины и симптомы
Многих людей беспокоят болезненные боли в ногах. Хотя многие из причин этой проблемы не являются серьезными, важно обратиться к врачу, если ваши ноги часто вызывают боль или у вас есть некоторые из перечисленных ниже симптомов.
Симптомы боли в ногах
Существуют признаки и симптомы боли в ногах, которые помогут врачу определить причину. Такие особенности, как постоянная или прерывистая боль. Это произошло внезапно? Где болит? На что похожа боль — колющая, тупая или покалывающая? Возникает ли боль при ходьбе или упражнениях? Связана ли боль с увеличением активности, например, с упражнениями? Ночью хуже?
Когда мне следует немедленно обратиться за медицинской помощью?
Боль в ногах или ногах может вызывать некоторые признаки, по которым вам следует немедленно обратиться за медицинской помощью, например:
- Если у вас покраснение, отек или тепло в икрах
- Если у вас бледная, опухшая и ненормально холодная нога
- Если у вас болит икра после длительного сидения, например, в самолете или поезде
- Если вы не можете опереться на ногу и не можете ходить
- Если боль не проходит или усиливается
- Если у вас жар
- При отеке обеих ног
Причины боли в ногах
Есть много причин боли в ногах, в том числе:
Мышечные судороги
Мышечные судороги — это неконтролируемые болезненные сокращения мышц.Мышцы голени — это общая группа мышц, на которую необходимо воздействовать. Пораженная мышца будет ощущаться как комок, и вы можете почувствовать опухоль. Они могут быть связаны с чрезмерным употреблением или обезвоживанием и обычно могут быть устранены путем растяжения пораженной мышцы. Судороги в ногах обычно возникают ночью, часто после тренировки.
Растяжения мышц, тендинит и шины на голени
Травмы мышц, например растяжение мышц при разрыве мышечных волокон, являются частой причиной боли в ногах. Обычно поражаются четырехглавые мышцы ног, подколенные сухожилия и икры.Спортивные травмы — частая причина мышечных травм.
Тендонит — еще одна частая причина боли в ногах, которая может поражать ахиллово сухожилие (ахиллово сухожилие или медиальное сухожилие большеберцовой кости (вызывая боль в голени или «шинкование голени»). Компартмент-синдром вызывает боль в голени или голени, сопровождающуюся жжением или покалыванием. Боль при компартмент-синдроме может усиливаться при физической активности до такой степени, что человеку, возможно, придется прекратить тренировку.
Стресс-переломы — это небольшие переломы (трещины) в кости, часто вызванные чрезмерным использованием.Боль при стрессовых переломах обычно усиливается во время упражнений и проходит или уменьшается в покое.
Тромбоз глубоких вен (ТГВ)
Тромбоз глубоких вен возникает, когда сгусток крови образуется в вене глубоко внутри тела — часто в теленке. Это может привести к тому, что сгусток крови попадет в легкое и вызовет тромбоэмболию легочной артерии. ТГВ — серьезная причина боли в ногах, которая требует немедленной медицинской помощи. Симптомы включают отек, покраснение и боль, при этом нога становится теплой на ощупь.
Варикозное расширение вен
Варикозное расширение вен — это увеличенные, скрученные и опухшие вены, часто обнаруживаемые на ногах. Они имеют синий или темно-фиолетовый цвет. Симптомы варикозного расширения вен — чувство тяжести и тупая боль в ногах; возможно, могут быть спазмы. Кожа может раздражаться.
Перемежающаяся хромота
Одна из наиболее серьезных причин боли в ногах — перемежающаяся хромота. Это происходит из-за сужения артерий в ноге, известного как заболевание периферических сосудов или PVD, и происходит во время физических упражнений, таких как ходьба.
Когда задействованы мышцы ног, им требуется повышенный уровень кислорода. Если артерии сужены, к мышцам поступает недостаточно крови, необходимой для снабжения кислородом, что приводит к боли.
Люди с хромотой обнаруживают, что они могут пройти только определенное расстояние, прежде чем боль в ноге заставит их остановиться для отдыха. Через несколько минут они обычно могут продолжаться некоторое время до следующего приступа.
Хромота чаще встречается у курильщиков, людей с избыточным весом, людей с диабетом, а также людей с высоким кровяным давлением и повышенным уровнем холестерина в крови.
Если игнорировать, плохое кровообращение может привести к язвам на ногах и даже к гангрене, что означает возможную ампутацию пальцев ног или стоп.
При подозрении на хромоту различные тесты могут определить степень и место сужения артерий. Хирургическое лечение иногда может помочь улучшить ситуацию, но не менее важны изменения в образе жизни, такие как отказ от курения, постепенная программа упражнений и похудание.
Хромота, вызванная PVD, не только важна сама по себе, но и может предупредить вашего врача о том, что у вас могут быть проблемы с сужением других важных кровеносных сосудов, таких как кровеносные сосуды сердца или мозга.
Синдром беспокойных ног
Синдром беспокойных ног характеризуется дискомфортом и позывом пошевелить ногами. Другие симптомы разнообразны, но включают боль в ногах и обычно усиливаются ночью.
Целлюлит
Целлюлит — это бактериальная инфекция, которая обычно поражает кожу голени. Это опасная инфекция, требующая немедленного лечения соответствующими антибиотиками. Кожа на ощупь теплая, может быть опухшей и стянутой.Если у вас жар или озноб, вам следует немедленно обратиться за неотложной медицинской помощью.
Подагра
Подагра вызывается накоплением в крови мочевой кислоты, которая затем образует кристаллы в суставах. Обычно он поражает сустав большого пальца ноги, но также может вызывать боль в коленных и голеностопных суставах.
Ишиас
Ишиас — это тип нервной боли, в результате которой боль распространяется вниз по ноге вдоль пути седалищного нерва. Обычно он присутствует только в одной ноге за раз.Боль может ощущаться как покалывание или ощущение покалывания иглами. Ишиас часто вызывается грыжей межпозвоночного диска, сдавливающей седалищный нерв.
Нервная боль
Повреждение нервов стопы или голени является возможным осложнением диабета и известно как диабетическая невропатия. Это может вызвать покалывание или жжение, боль в голени и ступнях, онемение и чувствительность к прикосновению.
Тесты и диагностика
Не существует какого-либо специального теста для диагностики причины боли в ногах.В зависимости от ваших симптомов и физического осмотра вашей ноги (ног) ваш врач решит, нужны ли вам какие-либо тесты, такие как визуализационные тесты.
Лечение боли в ногах
Лечение боли в ногах зависит от того, что вызывает у вас боль. Небольшую боль в ноге, возникшую в результате спортивных травм или травм, связанных с перегрузкой, можно вылечить дома. Спортивная медицина Австралии рекомендует протокол RICER (отдых, лед, компрессия, подъем ноги и направление к специалисту), хотя в настоящее время ведутся споры по поводу использования льда при травмах мягких тканей.Могут быть полезны безрецептурные обезболивающие, такие как парацетамол или НПВП.
Если боль в ноге является результатом сосудистого заболевания (проблемы с кровообращением), ваш врач может порекомендовать меры по изменению образа жизни, чтобы снизить риск сердечных заболеваний и инсульта, в сочетании с лекарствами для контроля артериального давления или холестерина, если это необходимо.
Судороги ног обычно поддаются растяжке.
Профилактика болей в ногах
Боли в ногах из-за чрезмерной нагрузки или спортивных травм можно избежать, если перед физической нагрузкой разогреться, а после — растянуть.Убедитесь, что вы не слишком быстро увеличиваете интенсивность или продолжительность вашей активности.
Боли в ногах, вызванной проблемами кровообращения, можно избежать, если регулярно выполнять физические упражнения, поддерживать здоровый вес, не курить и принимать другие меры, связанные с образом жизни. Обязательно держите свое кровяное давление, уровень сахара в крови и холестерин под контролем.
К какому врачу мне обратиться при боли в ногах?
Ваш терапевт сможет помочь диагностировать причину боли в ноге и предложить соответствующее лечение.В зависимости от причины, к вашим услугам могут быть привлечены другие медицинские работники, включая спортивных врачей, спортивных ортопедов, физиотерапевтов или медицинских специалистов.
1. Терапевтические рекомендации. Синдром беспокойных ног и периодические движения конечностей во время сна / бодрствования. Опубликовано в ноябре 2017 г. © The терапевтические рекомендации Ltd (издание eTG, декабрь 2019 г.)
https://tgldcdp.tg.org.au/viewTopic?topicfile=restless-legs-syndrome-and-periodic-limb-movements-of-sleep#toc_d1e47
2.Терапевтические рекомендации. Заболевания периферических артерий. Прерывистая хромота. Опубликовано в марте 2018 г. © The терапевтические рекомендации Ltd (издание eTG, декабрь 2019 г.)
https://tgldcdp.tg.org.au/viewTopic?topicfile=peripheral-artery-disease&guidelineName=Cardiovascular#toc_d1e59
3. Спортивная медицина Австралии. Боль в голени. https://sma.org.au/resources-advice/injury-fact-sheets/shin-pain/
4. Спортивная медицина Австралии. Травмы мягких тканей. https://sma.org.au/resources-advice/injury-fact-sheets/soft-tissue-injuries/
5.RACGP. Доктор Эвелин Левин. Не пора ли переосмыслить RICE при травмах мягких тканей? 15 октября 2019 г. https://www1.racgp.org.au/newsgp/clinical/is-it-time-to-rethink-rice-for-soft-tissue-injurie
Сосудистый и эндоваскулярный хирург, сертифицированный Советом
Многие пациенты приходят ко мне в офис с жалобами на боль при ходьбе. Обычно они говорят: «Док», когда я прохожу определенное расстояние, мои ноги начинают сводить судороги или они очень сильно устают, и я должен остановиться. Когда мои пациенты говорят мне об этом, я автоматически думаю, что они могут быть поражены заболеванием периферических артерий (ЗПА).ЗПА — это состояние, при котором ваши артерии (кровеносные сосуды) в ногах затвердевают или блокируются из-за накопления налета внутри артерии. Это похоже на болезнь коронарной артерии (ИБС), но заболевание поражает кровеносные сосуды ног. Фактически, у вас может быть одновременно и CAD, и PAD.
Причина, по которой люди с ЗПА испытывают боль в ногах при ходьбе, заключается в том, что вы используете мышцы ноги для ходьбы, а этим мышцам необходим кислород для работы.Кровь переносит кислород от сердца через кровеносные сосуды ног к мышцам, чтобы они могли нормально функционировать. Однако, если в ваших кровеносных сосудах ног есть закупорка, кровь и кислород не могут своевременно поступать к вашим мышцам, поэтому ваши мышцы накапливаются с молочной кислотой, и у них могут возникать судороги. Подумайте об этом, когда у вас боль в груди из-за сердечной недостаточности, но в ногах.
Большинство пациентов даже не подозревают, что у них ЗПА, и приписывают свои симптомы «старости», артриту или даже боли в седалищном нерве и никогда не обращаются за профессиональной помощью.Чаще всего пациенты обращаются за медицинской помощью, когда их ограниченное количество ходьбы становится настолько плохим, что они перестают заниматься тем, что им нравится, например выгуливать собаку, стричь свой двор или даже катать тележку по продуктовому магазину.
Существует множество факторов риска ЗПА, включая высокое кровяное давление, курение, ИБС, диабет, высокий уровень холестерина, ожирение, заболевание почек и генетические факторы и многие другие. Курение и высокое кровяное давление — два наиболее распространенных фактора риска, которые испытывают пациенты, когда им ставят диагноз ЗПА.
Для диагностики ЗПА необходимо простое посещение сосудистого хирурга или специалиста по сосудистым заболеваниям, чтобы определить, возможно ли это заболевание у вас. Часто ваш врач задает вам ряд вопросов, а затем выполняет физический осмотр, чтобы проверить пульс на ваших ступнях и ногах. Затем вы, скорее всего, пройдете ультразвуковое исследование ваших ног, чтобы точно определить, где ваши закупорки в ногах. После этого ваш врач обсудит варианты лечения. В некоторых случаях ваш врач может попросить вас пройти компьютерную томографию, если он подозревает более серьезный случай ЗПА.
Варианты лечения включают медицинские и терапевтические процедуры, включая малоинвазивные процедуры с использованием катетера и традиционные открытые операции, такие как шунтирование. Медикаментозная терапия включает в себя отказ от курения, здоровую диету и физические упражнения, а также добавление таких лекарств, как аспирин, средства для снижения уровня холестерина и лекарства от артериального давления, чтобы помочь вашему ЗПА. Иногда пациенты не видят улучшения своих симптомов и могут перейти к баллонной ангиопластике с использованием катетера или даже к шунтированию.
Если вы или ваши близкие хотите узнать больше о боли в ноге, запишитесь на прием сегодня, чтобы мы могли вернуть вас к безболезненной ходьбе. Позвоните по телефону 281-446-6656, чтобы назначить встречу сегодня.
Куста И. Фоте M.D.
Сосудистый и эндоваскулярный хирург
ООО «Витал Харт и Вена»
Хромота | Johns Hopkins Medicine
Что такое хромота?
Хромота — это боль в бедре, икре или ягодицах, возникающая при ходьбе.Это может сделать вас хромым. Это может быть симптом заболевания периферических артерий (ЗПА). Это когда суженные или заблокированные артерии уменьшают приток крови к ногам.
Сначала боль при хромоте возникает, когда вы идете на определенное расстояние, и уходит, когда вы отдыхаете. Но по мере того, как болезнь усугубляется, боль может возникать при ходьбе на более короткие расстояния. Со временем вы больше не сможете ходить из-за сильной боли.
Хромота связана с состояниями здоровья, которые также увеличивают риск сердечного приступа или инсульта.Поэтому вам следует пройти обследование и, возможно, лечить болезнь артерий в других частях тела.
Что вызывает хромоту?
Заболевание периферических артерий (ЗПА) очень распространено, в основном у людей старше 50 лет. ЗПА возникает из-за сужения или закупорки артерий в ногах или в основной артерии тела (аорте). Это может уменьшить приток крови к мышцам икр, бедер или ягодиц. Это снижение кровотока может вызвать боль, которая приводит к хромоте.
Закупорка обычно происходит из-за сужения и затвердевания артерий (атеросклероз).Это вызвано накоплением бляшек внутри артерий. Зубной налет состоит из жира, холестерина, кальция и других веществ в крови. Накопление бляшек также может повлиять на сердечные артерии. Это может привести к боли в груди или сердечному приступу.
Закупорки в ноге чаще всего возникают в бедре и под коленом. Но они также могут возникать в других частях тела, таких как аорта, пах или живот. У вас может быть более 1 засора.
Кто подвержен риску хромоты?
Факторы риска хромоты такие же, как и для артериальных артерий (атеросклероз).В их числе:
Курение
Диабет
Избыточный вес
Не активен
Высокий холестерин
Высокое кровяное давление
Семейный анамнез атеросклероза или хромоты
Пожилой возраст (55 для мужчин, 60 для женщин)
Каковы симптомы хромоты?
Хромота — это симптом сужения или закупорки артерии.
Типичные симптомы хромоты включают:
Боль, жжение или чувство усталости в ногах и ягодицах при ходьбе
Блестящая, безволосая, пятнистая кожа стопы, на которой могут появиться язвы
Нога бледная при поднятии (поднятии) и красная при опускании
Холодные ноги
Импотенция у мужчин
Боль в ноге ночью в постели
Боль во время отдыха является признаком того, что ваши закупоренные артерии ухудшились.
Симптомы хромоты могут быть похожи на другие состояния здоровья. Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется хромота?
Диагностика направлена на обнаружение суженных артерий в ногах. Ваш лечащий врач изучит вашу историю болезни и проведет обследование. У вас также могут быть такие тесты, как:
Лодыжечно-плечевой указатель (ЛПИ). Для этого теста артериальное давление измеряется в ваших руках и ногах. Два измерения сравниваются.ЛПИ выполняется с помощью обычной манжеты для измерения кровяного давления и ультразвукового допплера.
Аускультация. В этом тесте врач прослушивает артерии в вашем животе (брюшной полости) или ногах с помощью стетоскопа. Это делается для того, чтобы увидеть, присутствует ли свистящий звук (называемый шумом). Шум означает, что кровоток в этой области ограничен.
Допплерография. В этом тесте используется доплеровский зонд внутри ультразвукового зонда для проверки скорости и направления кровотока в кровеносных сосудах.Это достигается за счет отражения высокочастотных звуковых волн от красных кровяных телец. Зонд улавливает отраженные звуковые волны и отправляет их на усилитель, чтобы их можно было услышать. Если нет звука или очень слабый звук, возможно, кровоток заблокирован.
Ангиограмма (также называемая артериограммой). Это рентгеновский снимок кровеносных сосудов. Это может быть сделано, чтобы узнать, есть ли закупорка и насколько она велика. В артерию ноги вводят тонкую гибкую трубку.В артерию вводится контрастный краситель. Контрастный краситель делает артерии и вены четкими на рентгеновском снимке.
Как лечится хромота?
Ваш лечащий врач составит для вас план лечения на основе:
Ваш возраст, общее состояние здоровья и история болезни
Насколько серьезно ваше дело
Где обнаружено засорение
Ваши признаки и симптомы
Насколько хорошо вы справляетесь с определенными лекарствами, методами лечения или терапии
Если ожидается ухудшение вашего состояния
Ваше мнение или предпочтение
Хромоту часто сначала лечат путем изменения образа жизни.Это может снизить факторы риска заболевания периферических артерий (ЗПА). В некоторых случаях могут потребоваться лекарства и хирургическое вмешательство. Лечение может включать:
Отказ от курения
Физические упражнения, например ходьба
Диета с низким содержанием насыщенных жиров
Лечение связанных проблем со здоровьем, таких как высокий уровень холестерина, высокое кровяное давление или высокий уровень сахара в крови. Это может включать изменения в диете, физических упражнениях или лекарствах.
Прием лекарств, предотвращающих образование тромбов, таких как аспирин или другие лекарства
Прием лекарств, которые в некоторых случаях могут улучшить дистанцию ходьбы
В тяжелых случаях кровоток может быть полностью или почти полностью заблокирован. Тогда может потребоваться процедура или операция. Это может включать:
Ангиопластика. Трубка (катетер) используется для увеличения отверстия в сосуде для увеличения кровотока.Часто крошечная спираль (стент) расширяется внутри заблокированной артерии, чтобы открыть заблокированную область. Стент остается на месте.
Хирургия. Это может потребоваться для открытия закупоренной артерии.
В очень редких случаях, если все другие методы лечения не помогли, может потребоваться удаление (ампутация) ноги. Люди, которые курят или страдают диабетом, подвергаются повышенному риску ампутации.
Что я могу сделать, чтобы предотвратить хромоту?
Закаленные артерии (атеросклероз), вызывающие хромоту в ногах, также могут влиять на кровеносные сосуды в сердце и головном мозге.По этой причине очень важно снизить факторы риска атеросклероза. Это может помочь предотвратить хромоту, а также сердечный приступ и инсульт.
Вы можете снизить факторы риска:
Лечение высокого кровяного давления
Снижение уровня холестерина ЛПНП (плохого) по указанию врача
Повышение уровня холестерина ЛПВП (хорошего) в соответствии с указаниями врача
Снижение содержания жиров в крови (триглицеридов)
Сохранение нормального веса
Повышение физической активности, особенно ходьбы
Контроль уровня сахара в крови при диабете
Отказ от курения и отказ от всех видов табака или никотина
Когда мне следует позвонить своему врачу?
Если ваши симптомы ухудшатся или у вас появятся новые симптомы, позвоните своему врачу.
Ключевые моменты
Хромота — это боль в бедре, икре или ягодицах, возникающая при прохождении определенного расстояния.
По мере ухудшения состояния боли возникают при ходьбе на более короткие расстояния. Со временем ходить может стать слишком больно.
Это может быть симптом заболевания периферических артерий (ЗПА). Это когда суженные или заблокированные артерии уменьшают приток крови к вашим рукам и ногам.
Факторы риска такие же, как и для артериальных артерий (атеросклероз).
Лечение в первую очередь направлено на изменение образа жизни. Также могут потребоваться лекарства и хирургическое вмешательство.
Болят ноги при ходьбе
Четыре состояния, которые могут повлиять на ваши ноги и сделать ходьбу болезненнойЭксперты по фитнесу подчеркивали преимущества тяжелых аэробных упражнений, которые заставляют вас тяжело дышать и заставляют ваше сердце биться чаще.Но сообщение изменилось на умеренное после того, как ряд исследований показал, что гораздо менее обременительная физическая активность связана с более низкими показателями сердечных заболеваний, некоторых видов рака и ряда других заболеваний — если это делается регулярно. Обычная старая ходьба обычно занимает первое место в списке упражнений средней интенсивности, потому что она проста, удобна и бесплатна и требует минимального оборудования — удобной пары обуви.
Проблема в том, что ходить не всем так легко. Действительно, для многих это агония.И забудьте о «быстром» темпе от трех до четырех миль в час, рекомендованном для здоровья и фитнеса.
С возрастом, а иногда и без него, ряд заболеваний может вызывать боли в ногах после ходьбы и затруднять ходьбу. Некоторые из них очень знакомы, например, артрит, от которого скрипят колени и бедра; другие, такие как заболевание периферических артерий, — нет.
В этой статье рассматриваются четыре неартритических состояния, которые вызывают боль в ногах и могут повлиять на ходьбу, а также некоторые способы их лечения и контроля — не нужно хромать и терпеть!
Мы обсуждаем эти состояния отдельно, но у людей может быть два или более из них одновременно, что усложняет диагностику и лечение.
1. Заболевание периферических артерийЗаболевание периферических артерий — это форма атеросклероза, состояния, которое приводит к большинству инсультов и сердечных приступов. Заполненная жиром и холестерином бляшка сужает артерии, и на бляшке могут скапливаться тромбы, еще больше сужая их. При заболевании периферических артерий артерии, пораженные атеросклерозом, как правило, являются артериями, снабжающими мышцы ног. Факторы риска аналогичны факторам риска сердечных заболеваний и инсульта: курение, высокий уровень холестерина, высокое кровяное давление и особенно диабет.
Классический симптом — спазматическая боль, которая ощущается в мышцах «ниже по течению» от суженной артерии. Это может произойти в ягодицах, бедре, икре или стопе, но чаще всего возникает в икре. Боль обычно возникает при ходьбе, усиливается, пока человек не перестает ходить, и проходит при отдыхе. Как и при стенокардии, боль, вызванная заболеванием периферических артерий, исходит от работающих мышечных клеток, которым «не хватает» кислорода из-за затрудненного кровотока. Медицинский жаргон для обозначения этого вида боли — перемежающаяся хромота, от латинского claudicatio для обозначения хромоты.Однако у многих людей с заболеванием периферических артерий есть и другие виды боли. Иногда их ноги тяжелые или они легко устают. И люди часто сокращают уровень своей активности, не осознавая этого, что может замаскировать проблему.
Признаки заболевания периферических артерий включают снижение пульса ниже суженной артерии, царапины и синяки на голени, которые не заживают, а также бледную и прохладную кожу. Диагноз обычно зависит от лодыжечно-плечевого индекса, который сравнивает артериальное давление в лодыжке с артериальным давлением в руке.Обычно они примерно такие же, но если есть закупорка в ноге, артериальное давление в лодыжке будет ниже из-за низкого кровотока.
Артерии, суженные из-за атеросклероза, оставляют мышцы ног без кислорода. |
Заболевание периферических артерий само по себе может быть серьезным и изнурительным, но оно также может служить важным предупреждением о еще более серьезных проблемах. Атеросклероз в ногах часто означает наличие атеросклероза в другом месте, а вероятность сердечного приступа, инсульта или транзиторной ишемической атаки у людей с заболеванием периферических артерий в шесть-семь раз выше, чем у людей без него.Диагноз заболевания периферических артерий должен побудить к согласованным усилиям по сдерживанию факторов риска сердечно-сосудистых заболеваний.
Ходить больно, поэтому отношение к упражнениям «просто делай» бесполезно. Но исследователи обнаружили, что четко структурированные контролируемые программы упражнений могут помочь людям увеличить количество ходьбой до того, как начнется боль. Эти программы обычно включают ходьбу до тех пор, пока не станет больно (что может длиться всего несколько минут), отдых до тех пор, пока не наступит боль. боль уходит, а затем снова ходьба.Эти занятия ходьбой-отдыхом-ходьбой наиболее эффективны, если люди занимаются ими около 30 минут, по крайней мере, несколько дней в неделю.
Низкие дозы аспирина (от 75 до 325 мг) часто рекомендуются для снижения риска сердечного приступа и инсульта. Клопидогрель (плавикс), еще один препарат, который снижает вероятность образования тромбов, делая тромбоциты менее липкими, может быть немного более эффективным, но намного дороже. Цилостазол (Плетал), препарат, расширяющий кровеносные сосуды, и пентоксифиллин (Пентоксил, Трентал), который снижает вязкость крови, иногда могут помочь улучшить безболезненную ходьбу, но оба препарата имеют побочные эффекты, поэтому есть и обратная сторона, которая требует следует принять во внимание.
Серьезные случаи заболевания периферических артерий могут вызывать боль в ногах, даже если человек не ходит. Эта «боль в состоянии покоя» чаще всего возникает в ногах. Еще более серьезными являются случаи, когда состояние приводит к отмиранию тканей и гангрене.
Если заболевание периферической артерии серьезное или не улучшается с помощью упражнений и лекарств, врачи могут повторно открыть заблокированную артерию с помощью ангиопластики или использовать часть кровеносного сосуда из другого места тела, чтобы перенаправить кровообращение вокруг закупорки.Но послужной список этих процедур реваскуляризации неоднозначен, и некоторые исследования показывают, что результаты структурированной программы упражнений могут быть такими же или даже лучшими.
2. Хроническая венозная недостаточностьПодобно заболеванию периферических артерий, хроническая венозная недостаточность — это состояние плохого кровообращения, но оно включает в себя вены и обратный путь крови к сердцу и легким.
Наши артерии упругие и помогают продвигать кровь, но наши вены относительно пассивны в кровообращении.В частности, в ногах, это мышцы, окружающие вены, которые обеспечивают насосную мощность, которая дренирует сосуды у поверхности кожи, а затем выталкивает кровь вверх через «более глубокие» сосуды, идущие к сердцу. Крошечные клапаны внутри вен выравнивают давление и не дают крови течь назад.
У людей с хронической венозной недостаточностью клапаны повреждены, поэтому кровь имеет тенденцию скапливаться в ногах и ступнях, а не перемещаться «на север» к сердцу. Часто это порочный круг: если клапаны не работают, давление крови, собирающейся в венах, увеличивается, и вены растягиваются.В результате клапаны не закрываются должным образом, поэтому еще больше крови течет назад, увеличивая давление.
Симптомы включают отек, воспаление кожи (дерматит) и соединительной ткани под ней (целлюлит), а также изъязвленные открытые раны на костных «бугорках» лодыжки. Ноги могут быть болезненными или тяжелыми. А когда люди ходят, они могут чувствовать плотную, «распирающую» боль, чаще всего в паху или бедре. Боль прекратится в покое, но может потребоваться больше времени, чтобы ослабить боль, чем боль при заболевании периферических артерий.
Поврежденные клапаны в венах означают, что кровь может течь назад и скапливаться в венах. |
Симптомы легкого случая хронической венозной недостаточности можно облегчить, лежа на спине и используя подушку, чтобы поднять ноги, чтобы кровь стекала к сердцу. Если вы сидите в течение длительного времени, несколько раз поднимайте и опускайте пальцы ног, чтобы согнуть мышцы ног, накачивающие вены.
Более серьезные случаи необходимо лечить с помощью компрессионных чулок, которые сильнее сжимают лодыжку, чем колено.Чтобы чулки работали, они должны быть намного плотнее, чем чулки «против эмболии», которые люди обычно носят в больнице. Но из-за того, что они такие тугие, людям часто бывает трудно их надеть. Помочь может стирка новой пары. Некоторые люди покрывают кожу тальком или носят под ней тонкие обычные чулки. Устройства, называемые «носильщики проволоки», удерживают чулки открытыми, чтобы люди могли засовывать в них ступню или ногу.
Специальных лекарств для лечения венозной недостаточности не существует. С годами хирургические процедуры значительно улучшились.В настоящее время терапия варикозного расширения вен очень далеко ушла от старомодного удаления подкожных вен. Эта процедура включала в себя разрез в паху и ноге, введение устройства для снятия изоляции в вену и вытягивание вены из тела. Обычно это требовало общей анестезии, ночевки в больнице и недель выздоровления.
Сегодня врачи обычно закрывают вену навсегда, а не удаляют ее. Они используют один из нескольких малоинвазивных методов, выполняемых через катетеры, вводимые в вены под ультразвуковым контролем.Эти процедуры проводятся в амбулаторных условиях под местной анестезией, и пациент может ходить сразу после лечения.
3. Стеноз поясничного отдела позвоночникаСтеноз (произносится как ste-NO-sis) — медицинский термин для обозначения любого вида сужения. Стеноз позвоночника может возникать в любом месте позвоночника в результате удара позвонков, дисков между ними или их поддерживающих структур в трубчатый позвоночный канал, удерживающий спинной мозг и корешки нервов, которые от него ответвляются.Боль возникает из-за механического давления, а также, возможно, из-за нарушения кровоснабжения, в котором нуждаются нервы (как и любая другая ткань).
Поясничный отдел позвоночника состоит из пяти больших позвонков, образующих поясницу. Симптомом стеноза позвоночного канала в поясничной области может быть боль в пояснице, но чаще всего поражаются ноги. Боль может напоминать боль, вызванную заболеванием периферических артерий: спазмы, которые усиливаются при ходьбе, хотя часто ощущаются в бедре, а не в икре.Ноги также могут ощущаться слабостью и онемением.
Раньше боль в ногах, вызванную стенозом поясничного отдела позвоночника, называли псевдокладиацией, потому что она не была связана с закупоркой артерий, и врачи не понимали, что это может быть вызвано проблемами с позвоночником. Сейчас предпочтительным медицинским термином кажется нейрогенная (что означает происходящая из нервной системы) хромота.
Позвонки, диски и другие части позвоночника задевают спинной мозг и нервы, отходящие от него. |
Диагноз начинается с обсуждения симптомов и истории болезни. Один важный ключ к разгадке заключается в том, облегчается ли боль, когда спина выгибается вперед или сгибается. Эта поза имеет тенденцию снимать давление с поясничной области, и именно по этой причине некоторым людям со стенозом поясничного отдела позвоночника легче ходить, опираясь на тележку с продуктами или ходунки.
Для подтверждения диагноза часто назначают МРТ или компьютерную томографию, но не следует использовать визуализационные исследования для его установления.У многих людей стеноз позвоночного канала обнаруживается при визуализации, но не вызывает никаких симптомов.
Лечение обычно начинается с физиотерапии и упражнений, направленных на укрепление мышц спины и живота. Могут помочь обезболивающие. Все большее число пожилых пациентов получают инъекции кортикостероидов в позвоночник, что беспокоит некоторых экспертов. Свидетельства того, что выстрелы эффективны, неоднозначны.
Если боль не проходит, возможно хирургическое вмешательство. Самая распространенная процедура — ламинэктомия, при которой отсекают часть позвонка, чтобы освободить место для спинного мозга и нервов.Костные шпоры, части дисков и фасеточные суставы также можно удалить, чтобы уменьшить давление. Результаты исследования хирургии неясны. Кажется, что большинство пациентов чувствуют себя лучше в течение первого года или около того, но преимущество перед нехирургическим подходом, похоже, исчезает через несколько лет. Иногда требуется вторая операция. С другой стороны, для некоторых операция значительно уменьшает боль и дискомфорт.
4. Диабетическая невропатияЛюди с диабетом склонны к повреждению нервов или невропатии.Точно неясно, почему. Высокий уровень сахара в крови может повредить крошечные кровеносные сосуды, снабжающие нервы, вызывая «нервные удары»: нервы испытывают недостаток кислорода (ишемические) из-за повреждения сосудов. Диабет может также истощить запасы нейротрофических пептидов в организме, химических веществ, которые обычно восстанавливают и регенерируют нервную ткань.
Кровеносные сосуды (показаны красным), снабжающие нервные клетки, могут быть повреждены высоким уровнем сахара в крови. |
Диабетическая невропатия поражает верхние и нижние конечности по-разному.В верхней части ноги боль от ишемических нервов может возникнуть внезапно и ощущаться только в одной ноге. В нижних конечностях и ступнях, где это встречается чаще, обычно проявляются онемение или покалывание, которые примерно одинаково ощущаются на обеих ногах. Онемение часто притупляет болезненные ощущения, поэтому язвы на ногах остаются незамеченными и ухудшаются. Диабетическая невропатия может затруднить ходьбу, но симптомы могут улучшиться после упражнений.
Люди с диабетом могут снизить свои шансы на развитие невропатии, снижая уровень сахара в крови.Меньше уверенности в том, что жесткий контроль уровня сахара в крови помогает при повреждении нервов. Тем не менее, это важная цель по многим другим причинам. Обезболивающие, трициклические антидепрессанты (амитриптилин, дезипрамин, дулоксетин) и противосудорожные препараты (карбамазепин, габапентин, прегабалин) используются для контроля жжения и покалывания при невропатии.
См. Источник: https://www.health.harvard.edu/pain/when-walking-makes-your-legs-hurt?utm_source=delivra&utm_medium=email&utm_campaign=Gb20180725-Pain&utm_id=986195 Member&m=166195Me4166e6e6e6e6e6e6e6e6eaaaaaaaaaaaaaaaaaaaa26 986195
изображение: © lzf | Время мечтать.com
Боль в ноге при ходьбе и стоянии: причины и диагностика
Боль в ноге при ходьбе и стоянии отличается от боли в ноге при ходьбе. Постоянный компонент — большой ключ к разгадке причин. Многие причины не сосудистые. Распространенные причины включают радикулит, остеоартрит, напряженные мышцы и стеноз позвоночника.
Причины боли в ноге при ходьбе и стоянии
Трудно перечислить все возможные причины боли в ногах. Но вот несколько руководящих принципов.Следуя им, вы сможете отточить диагноз:
Расположение — ключ
Местоположение боли в ноге имеет значение для постановки диагноза. Одним из примеров является разница между болью в бедре и болью в икре. Правда, закупорка артерий может вызвать боль в бедре при ходьбе. Но это не очень распространено. С другой стороны, закупорка артерий — частая причина боли в икроножных мышцах при ходьбе. Если есть еще и боли в спине, это тоже очень показательно. Боль в спине будет указывать на мышечные спазмы, стеноз позвоночника или ишиас.С другой стороны, диффузные мышечные боли («боль во всем») заставят задуматься о других причинах. Например, воспаление мышц или побочное действие лекарств.
Что еще происходит с пациентом?
В медицине есть старая поговорка: «Один пациент — один диагноз». Его также называют «применением бритвы Оккама к медицине». Это означает, что больше смысла в том, что у определенного пациента одна проблема, а не множество, и что новые симптомы просто проистекают из той же самой проблемы.Итак, если у пациента есть известная проблема и новая боль в ноге, попробуйте соединить их. Кстати, есть противоречивые подходы.
Сначала подумайте об истории болезни пациента. Есть ли у пациента атеросклероз? Есть ли у них заболевание периферических артерий? Может быть, у них менее распространенные заболевания, такие как воспалительные процессы, которые также могут влиять на артерии или ноги? Или, может быть, у них есть известное неврологическое заболевание, которое теперь вызывает также боль в ногах?
Мы упомянули лекарства.Известно, что некоторые лекарства вызывают мышечную боль. Стероиды и статины, вероятно, самые распространенные. Если у пациента начались боли после начала приема нового лекарства, подумайте о нем как о причине.
Ортопедические причины боли в ногах
Многие проблемы с суставами и связками вызывают боли в ногах. Иногда это называют «ортопедическими проблемами». Если у пациента есть известная ортопедическая проблема, считайте ее причиной боли в ноге. Кроме того, описание боли в ноге может дать ключ к разгадке проблемы.Часто можно заподозрить диагноз, просто послушав рассказ.
Во-первых, это ишиас, о котором мы уже упоминали. Ишиас — классическая причина боли в ногах при ходьбе и стоянии. Боль описывается как «стреляющая в ногу». Это может быть в ягодицах или на тыльной стороне ноги. Но это может доходить до икр. На самом деле, при боли в ноге ишиас часто бывает трудно найти удобную позу. Даже в постели. Таким образом, пациенты чаще всего жаловались на боль в ногах по ночам.Ишиас не следует путать со стенозом позвоночника. Стеноз позвоночника может вызвать боль в спине, а также боль в ногах при ходьбе. Пациенты с радикулитом и стенозом позвоночника могут испытывать боль в ногах при ходьбе и стоянии.
Артрит бедра или колена может вызвать боль в ногах. Большинство артритов — это «остеоартриты». Иногда эту боль трудно отличить от других причин. Болезненность сустава или жидкость вокруг сустава могут помочь в постановке диагноза. Артрит тазобедренного и коленного суставов может достигать икры и вызывать боль при ходьбе.Очевидно, что и то, и другое могут вызывать боль при стоянии. Киста Бейкера может сопровождать остеоартрит коленного сустава.
Наконец, есть ортопедические проблемы, которые чаще встречаются у молодых людей. Например, синдром напряжения медиальной большеберцовой кости. Это обычно называют шиной голени. У некоторых молодых пациентов возникает повышенное давление в икрах. Это называется синдромом компартмента, вызванным физической нагрузкой. При обоих этих состояниях боль усиливается, если им не уделять должного внимания. Боль обычно бывает в икрах. Во-первых, только при ходьбе.Но в дальнейшем могут появиться боли в ногах при ходьбе и стоянии.
Что общего … Общее
Затем попробуйте подумать об общих условиях, прежде чем думать о редких условиях. В медицине это называется «Если вы слышите копыта, подумайте о лошадях, прежде чем думать о зебрах». Боль в ногах из-за напряженных мышц — обычное явление. Напряженные мышцы могут вызвать боль в ногах при стоянии, сидении и лежании. Это зависит от того, какие мышцы напряжены. Часто многие группы мышц напряжены. Таким образом, пациенты могли испытывать боли в спине и ногах.Иногда боль в ногах из-за напряженных мышц трудно отличить от других, более серьезных причин боли в ногах. Многие из упомянутых выше ортопедических проблем часто встречаются у людей старше 40 лет. Заболевание периферических артерий также часто встречается у людей старше 40 лет, но обычно не вызывает боли при стоянии.
Тест на боль в ногах при ходьбе и стоянии
Выбор теста зависит от того, в чем, по вашему мнению, причина. Наиболее эффективным первым тестом для исключения заболевания артерий является лодыжечно-плечевой указатель или запись пульсового объема.
Тестирование записи объема пульса при боли в ногах при стоянии и ходьбе
По большей части диагнозы являются клиническими. Например, напряженные мышцы и остеоартрит. Простой рентген также может быть полезен, если клинической оценки недостаточно. Визуализация позвоночника может помочь диагностировать стеноз позвоночного канала. Но остерегайтесь чрезмерной диагностики. Многие пациенты получают данные, не относящиеся к их симптомам.
Многоуровневый стеноз позвоночного канала на МРТ Т2. Отмечается наиболее сильное сужение.
Варианты лечения
Лечение может варьироваться от упражнений на растяжку до сложной хирургии.Очевидно, что лечение зависит от причины. Нет никакого способа обойти это. Правильный диагноз — ключ к правильному лечению.
Боль в икре — причины, лечение и профилактика
На этой странице
Что такое боль в икре?
Боль в икре (задней части голени) обычно вызвана судорогой или растяжением мышц. Однако иногда боль в икроножной мышце может быть симптомом чего-то более серьезного.
Что вызывает боль в икроножной мышце?
Судорога
Боль в икре обычно возникает из-за спазма, когда мышцы внезапно сокращаются.Это может произойти, если вы выполняете новые упражнения, обезвожены или испытываете дефицит некоторых минералов. Спазмы обычно проходят сами по себе довольно быстро.
Штамм телят
Икры состоит из двух мышц, которые называются икроножной и камбаловидной. Они встречаются у ахиллова сухожилия, которое прикрепляется к пяточной кости.
Чрезмерное растяжение или разрыв любой из этих двух икроножных мышц называют растяжением икроножных мышц. Обычно возникает внезапная боль в икре, и вы можете почувствовать хлопок, щелчок или разрыв.Растяжение икр может также означать, что у вас наблюдаются следующие симптомы:
- Внезапная боль в задней части голени.
- Икра жесткая и слабая при ходьбе.
- Тебе трудно подняться на цыпочки.
- Через 1-2 дня у вас могут появиться синяки на икре.
Другие возможные причины боли в икроножной мышце включают:
- Тендинит ахиллова сухожилия, при котором воспаляется ахиллово сухожилие.
- Ишиас — когда у вас есть проблемы с седалищным нервом, который контролирует вашу голень
- синяк от травмы
- диабетическая периферическая невропатия — когда у вас есть нервное повреждение, которое поражает ваши ступни, ноги, руки и кисть
- Тромбоз глубоких вен (ТГВ) — когда сгусток крови образуется в глубоких венах руки или ноги.Это неотложная медицинская помощь. Немедленно обратитесь к врачу, если вы подозреваете, что у вас может быть ТГВ (см. Ниже)
компартмент-синдром — тяжелое состояние
Когда мне следует обратиться к врачу?
Обратитесь к врачу, если:
- у вас опухла икра
- ваш теленок необычно холодный или бледный
- У вас покалывание или онемение в ноге
- у вас слабая нога
- у вас задержка жидкости
- Ваш теленок красный, теплый и нежный
- опухли обе ноги и у вас проблемы с дыханием
- у вас болит икра во время или после ходьбы
- боль усиливается или не проходит после нескольких дней лечения дома
- У вас болезненное варикозное расширение вен
Немедленно обратитесь за медицинской помощью, если у вас есть симптомы ТГВ и вы недавно долго сидели, например, в полете.К ним относятся, если:
- у вас опухла икра
- у вас болит нога
- кожа теленка красная
- тепло теленку
НАЙТИ ЗДРАВООХРАНЕНИЕ — Наша поисковая служба поможет вам найти врачей, аптеки, больницы и другие медицинские учреждения.
СПРОСИТЕ СВОЕГО ВРАЧА — Готовитесь к встрече? Воспользуйтесь нашим конструктором вопросов , чтобы получить общие советы о том, что спросить у терапевта или специалиста.
Как лечить боль в икроножной мышце?
Если у вас мышечный спазм, осторожно растяните или помассируйте мышцу.
Если у вас растяжение икр или ахиллов тендинит, в первую очередь следует использовать метод лечения «РИС»:- Остальное площадь.
- Ice на 20 минут, используя закрытый пакет со льдом или мешок с замороженным горошком.
- Сожмите область повязкой (но если боль усиливается, ослабьте повязку).
- Поднимите голень, сидя или лежа (например, с подушками), так, чтобы она находилась выше уровня сердца.
Вы можете принимать противовоспалительные препараты, чтобы облегчить боль и уменьшить отек. Через 48 часов начните растягивать и укреплять мышцы, например, поднимая пятки и растягивая икры. Не возвращайтесь к полной физической активности, пока вы не научитесь правильно двигать лодыжкой и коленом, боль и нежность не исчезнут, а сила полностью не вернется к икре.
Можно ли предотвратить боль в икре?
Всегда растягивайтесь до и после тренировки, чтобы восстановить и укрепить икры.Не переусердствуйте и постепенно, если начинаете что-то новое.
Пейте много воды, чтобы избежать судорог. Было показано, что добавки с магнием предотвращают судороги у некоторых людей, особенно у беременных женщин, хотя доказательства не являются окончательными.
Если у вас диабет, держите уровень сахара в крови под контролем, чтобы предотвратить диабетическую невропатию.
Почему при стоянии на одном месте ноги болят сильнее, чем при ходьбе
Даррен С. спрашивает: Почему долгое стояние на одном месте вызывает у меня боль в ногах и ступнях, чем при ходьбе такое же количество времени?
Работа в розничной торговле, столики ожидания, очереди в парке развлечений или просто шоппинг с мамой — любой, кто когда-либо застревал на ногах на долгое время более или менее стоя, знает, что это намного утомительнее, чем ходить такое же количество времени .Но почему?
Во-первых, когда вы стоите, ваши ноги не отдыхают, даже если вы просто поддерживаете ваш вес. Вместо этого ваше тело очень слегка раскачивается. Чтобы удерживать вас в вертикальном положении, несколько мышц, особенно в икрах, постоянно работают, внося очень небольшие изменения, о которых вы, вероятно, не замечаете. С другой стороны, когда вы ходите, нагрузка распределяется на большее количество групп мышц. Мышцы, раскачивающие руки, помогают им двигаться, основные мышцы обеспечивают устойчивость, ягодичные мышцы завершают шаг, задействуются икры и бедра.
Во-вторых, когда вы стоите на месте, каждая ступня и нога поддерживают примерно половину веса тела, но ни одна из них никогда не отдыхает. С другой стороны, при ходьбе каждый раз, когда поднимается ступня, мышцы, которые раньше помогали уравновесить, вы получаете небольшой перерыв, как и нижняя часть стопы. Хотя каждый раз это только небольшой перерыв, в сумме примерно половина времени находится в более или менее состоянии покоя, кроме мышц, необходимых для отрыва стопы от земли.
В-третьих, когда вы стоите, кровь и лимфатическая жидкость скапливаются в ваших ступнях, икрах и лодыжках, потому что ваше сердце не может эффективно перекачивать кровь от ваших ног самостоятельно.Вот почему, если вы подолгу стоите на одном месте, вы можете заметить, что ступни и голени немного опухают.
Поскольку сердце не способно эффективно выполнять эту задачу, оно частично зависит от мышечных сокращений, которые происходят, когда вы ходите и двигаетесь. Как заявляет Дэвид Дж. Тиббс в статье Varicose Ven and Related Disorders ,
Только периферический насосный механизм (мышечно-венозный насос) может вызвать полный венозный кровоток против силы тяжести. Это мощное перекачивающее действие возникает, когда несколько вен сжимаются за счет сокращения окружающих скелетных мышц.Клапаны направляют кровь к сердцу и предотвращают ее повторное падение. Таким образом, благодаря этому простому устройству, чем тяжелее работают мышцы, тем интенсивнее массивный поток крови, создаваемый этой деятельностью, возвращается к сердцу.
Таким образом, когда вы стоите на одном месте, ваши мышцы получают меньше кислорода и других подобных вещей, которые им необходимы для работы с максимальной эффективностью по сравнению с тем, когда вы ходите.
В-четвертых, когда вы стоите, вся нагрузка вашего тела ложится на одно и то же место — на нижнюю часть ступней, особенно на ягодицы и пятки.За исключением того, что одна сторона получает вышеупомянутый перерыв примерно в половине случаев, когда вы идете, разные части ваших ног несут нагрузку в разное время.
В-пятых, стоять иногда намного скучнее, чем ходить, особенно если на работе вам нечего делать (или вы смотрите, как ваша мама делает покупки…). Ваш ум ничем не занимает, он может задуматься о том, насколько вы устали и как сильно болят ваши ноги. С другой стороны, при ходьбе ваш мозг будет более занят, так как вы должны постоянно оценивать ситуацию и избегать препятствий.Таким образом, стоять может казаться еще более утомительным, потому что вы просто лучше понимаете, как себя чувствуют ваши ноги и ступни.
В-шестых, если вы ходите достаточно быстро (или бегаете трусцой), ваше тело будет выделять нейрохимические вещества, которые улучшают ваше самочувствие, в том числе адреналин, который быстрее качает сердце, обеспечивая больше кислорода мышцам и мозгу, а также эндорфины, улучшающие настроение.
Если вам понравилась эта статья, возможно, вам понравится наш новый популярный подкаст The BrainFood Show (iTunes, Spotify, Google Play Music, Feed), а также:
Бонусных фактов:
- Помимо упомянутых мышц, ходьба также прорабатывает мышцы таза, включая внешние отводящие и внутренние приводящие мышцы, мышцы живота спереди и спинные мышцы сзади.
- Как и при стоянии, в любое время, когда человек остается в вертикальном положении, происходит венозное скопление; в некоторых ситуациях, например, когда рабочий-строитель остается подвешенным в «страховочной привязи» (устройство, которое спасает его жизнь после падения), но не может значительно пошевелить ногами, скопление крови может достигать критического уровня. По мере того, как все больше крови накапливается в ногах (которые недостаточно двигаются, чтобы отправить ее обратно в сердце), частота сердечных сокращений сначала увеличивается, а затем значительно замедляется. Без достаточного количества крови для подачи свежего кислорода в мозг жертва сначала теряет сознание, и, если оставить ее в таком состоянии, может произойти почечная недостаточность и даже смерть.(См .: Травма подвешивания)
- Средний взрослый человек в США делает около 5900 шагов в день. Эксперты в области здравоохранения рекомендуют увеличить эту цифру как минимум до 7000 — суммы, которую средний японец получает в день.
- Интересно, что исследование американских амишей в 2004 году показало, что женщины делают более 14 000 шагов каждый день, а мужчины — более 18 000 шагов. Если бы только у них были Fitbits, чтобы иметь данные, которыми можно похвастаться… 😉
- австралийцев в день в среднем делают почти 9700 шагов, а у швейцарцев — чуть меньше.
- Идея о том, что для оптимального здоровья необходимо «10 000 шагов в день», исходит из раннего японского шагомера 1960-х годов под названием manpo-kei («измеритель 10 000 шагов»).

 В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
 Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.