Боль в мышцах спины (вдоль позвоночника): причины и лечение
Практически у каждого человека появлялась боль в мышцах спины. Она возникает как у пожилых граждан, так и молодых людей. Её появление может быть безобидным явлением или свидетельствовать о том, что у человека развивается серьезное заболевание. Вне зависимости от того, по каким причинам она появилась, человеку в обязательном порядке следует показаться врачу. Своевременное обращение к специалисту поможет быстрее избавиться от боли и остановить дальнейшее распространение болезни.


Почему болят мышцы спины
Спина – самая огромная часть человеческого организма. Она закрывает практически все внутренние органы, мышцы, суставы, кости. И появление боли в ней должно насторожить человека. Часто неприятные ощущения вызывают инфекционные и воспалительные процессы, перенапряжение, чрезмерные занятия спортом. Все эти факторы приводят к тому, что мышцы в данной области расширяются или уменьшаются, структура позвоночника изменяется.
Болевые ощущения в области спины как-то охарактеризовать очень трудно. Их появление связано с поступлением в мышцы молочной кислоты. Из-за нее у человека появляются отеки, болевые ощущения различной интенсивности.
Врачи отмечают, что мышечные боли в спине разделяются на несколько типов:
- слабыми,
- ноющими,
- острыми
- сильными болями.
Острая боль обычно появляется в результате развития воспалительного процесса, инфекционных заболеваний или при болезнях внутренних органов.
Пациентами выделяется несколько групп боли. Болевой синдром, по их мнению, бывает:
- периодический;
- постоянный;
- разовый.
Причины боли в мышцах спины:
- Развитие заболеваний мышц спины: сколиоз, остеохондроз, артроз, ревматизм. Все они приводят к тому, что мышцы перенапрягаются и это вызывает у человека дискомфорт. Из-за болезней неприятные ощущения появляются в трапециевидных и продольных мышцах.
- Развитие болезней во внутренних органах. К примеру, патологии в области мочеполовой и сердечной системах, в органах дыхания, в желудке и печени, в области лопаток, верхней части спины и груди.
- Распространение воспалительных процессов. Частым заболеванием, поражающим мышцы спины является миозит. Он начинается с проникновения в организм инфекции, разрушающей соединительную и мышечную ткань. Из-за этого у человека появляются гнойные новообразования. Миозит часто возникает из-за того, что человек вспотел и вышел на сквозняк. Часто он проявляется как осложнение хронических форм болезней, локализованных в органах дыхания и легких. Помимо этого, он появляется при травмах и ушибах, развитии ревматизма, глистных инвазий, болезней в ЦНС, плохой наследственности. При начальной стадии воспаление может пройти самостоятельно. Однако если в более поздних стадиях его не лечить, то у человека могут усилиться боли, резко повыситься температура тела, инфекция перейдет на другие области, возникнет атрофия мышц. При которой у человека не появляется неприятных ощущений в мышцах, но и их двигательная активность нарушена.
- Наличие механических повреждений и различных травм в мышцах. Обычно они появляются у спортсменов после тяжелого физического труда. Из-за чрезмерной физической активности часто у таких людей возникают разрывы, надрывы, появляются воспалительные процессы в трапециевидных мышцах, спазмы и болевые ощущения по всей спине.
- Перенапряжение организма и сидячий образ жизни. В данном случае болевые ощущения у человека могут появиться тогда, когда он долгое время находился в неподвижном состоянии и произвел какое-то действие. В группу риска входят офисные работники. Они постоянно находятся в неудобном положении. В результате этого у них часто возникают мышечные боли на работе.
- Часто болят мышцы спины после тренировки у лиц, занимающихся активным спортом. Сюда входят граждане, часто сплавляющиеся на судах и лица, путешествующие с палатками и рюкзаками. Это связано с тем, что мышцы спины при таких нагрузках сильно стираются, из-за чего появляются механические травмы, возникают боли в мышцах. Часто механические травмы появляются у детей. Это связано с тем, что их кости отличаются особой подвижностью, и они не могут оценить свою физическую силу. Из-за этого родителям нужно следить за своими детьми для исключения разрыва связок.
- Наличие у человека врожденных патологий. К примеру, при синдроме короткой ноги у человека деформируется позвоночник, и возникают патологии в кишечнике. Болевые ощущения носят ноющий характер, и они появляются периодически, но в связи с тем, что патология стремительно развивается, то боли у человека усиливаются.
- Проведенный массаж или лечебная гимнастика. Нередко пациенты отмечают то, что боли в мышцах появились после процедуры. Они могут возникнуть из-за того, что она сделана неправильно. К примеру, человеку назначили расслабляющую процедуру, а ему оказали стимулирующее или точечное воздействие. Неприятные ощущения могут возникнуть из-за того, что во время процедуры возникло чрезмерное напряжение мышц. Причем их до сеанса разминали, но напряжение не было снято. Боль может возникнуть тогда, когда человеку процедура была противопоказана, а ему ее сделали или он не знал о том, что ему ее делать нельзя. Часто боли появляются тогда, когда у человека развиваются хронические болезни. Если при них ему была сделана процедура, то спустя 1-2 часа могут появиться боли в области спины. Наличие низкой квалификации у сотрудника может привести к появлению боли. Помните, что если массаж выполнен правильно, то боль после него не возникнет.
Другими причинами, вызывающими боли в мышцах, считается развитие у человека особых анатомических признаков. К примеру, сколиоз приводит к нарушению симметрии позвоночника, к развитию плоскостопия, укорачиванию нижней конечности, развитию врожденной асимметрии костей таза.
Что делать, если болят мышцы спины
При развитии болезни у пациента появляются не только боли в мышцах спины, но и следующие патологии:
- нарушается осанка;
- снижается подвижность суставов и позвоночника. К примеру, человек не может полностью выпрямить свою спину или повернуть в сторону голову;
- снижается общая чувствительность кожи, у человека немеют и покалывают конечности.
Медики отмечают, что болеть мышцы спины и позвоночника могут из-за развития в организме человека серьезных болезней. Чаще всего к развитию остеохондроза. От него страдает около 85% населения Земли.
Остеохондроз поражает:
- позвонки;
- межпозвонковые диски;
- спинной мозг;
- стволы и корешки спинномозговых нервов;
- вены и артерии;
- капилляры, связки и мышцы.
Помимо этого, остеохондроз развивается на фоне:
- спондилита;
- болезни Бехтерева;
- артрита;
- артроза;
- сколиоза.
Опасность остеохондроза в том, что он приводит к появлению дегенеративных поражений и разрушению костной ткани, межпозвонковых дисков и суставных хрящей.
Причины развития остеохондроза следующие:
- наследственность;
- употребление в пищу неправильных продуктов;
- лишний вес;
- травмы могут в будущем привести к развитию серьезных болезней. При них позвоночник становится сильно подвижным, защемляются нервные и спинномозговые корешки, мягкие ткани и мышцы, сосуды;
- малоподвижный образ жизни;
- чрезмерное перенапряжение организма физическим трудом;
- частые стрессы.
Возникновение боли в левой и правой нижней части лопаток говорит о развитии межпозвонковой грыжи и межреберной неалгии. Многие пациенты смирились с появлением у них слабой, ноющей, периодической боли в области спины, и считают ее нормальной. Но это неправильно. Важно вовремя обратиться к специалисту и выявить причину боли.
Локализация болей
Чаще всего болевые ощущения в области спины появляются в четко обозначенном месте. Это может быть:
- Появление боли в трапециевидной мышце. Она наиболее уязвима, так как ее волокна входят в плечи и управляют их подвижностью. Обычно, болит наибольшая и широчайшая мышца спины у работников искусства и танцоров, которые часто ее перенапрягают. Помимо этого боли в данной мышце могут появиться из-за психоэмоциональных проблем.
- Боли в трапециевидной мышце возникают даже после устранения источника болезни и сопровождаются головной болью. Для данной боли характерны следующие симптомы: человек не может нормально двигать головой, болевые ощущения распространяются на область плеч и шейный отдел. Они носят ноющий, постоянный характер и чаще всего могут отдавать в плечевой отдел.
- Появление неприятных ощущений в большой ромбовидной мышце спины. При данной боли человек не способен активно двигать шеей и плечами. Боль в данной области может возникнуть из-за того, что человек не правильно поднимает тяжелые предметы. Это происходит из-за смещения расположения лопаток и развития у человека сутулости.
- Если появляется боль в мышцах спины слева, то это говорит о развитии остеохондроза. Боли при этом становятся ноющими. При них у человека часто кружится голова, нарушается зрение, появляются неприятные ощущения в верхних конечностях.
- Если болят мышцы на спине вдоль позвоночника, то это говорит о развитии грыжи и сколиоза. Болевые ощущения возникают из-за того нервные корешки сдавливаются, и части позвоночника меняют свое привычное положение.
- Появление шейного остеохондроза характеризуется сдавливанием вен и артерий, боль появляется приступами. Она жгучая и пульсирующая. Локализуется она в затылке или на другой части головы. Возникают симптомы кислородного голодания: кружится голова, тошнит, появляется мигрень, резко падает зрение, снижается чувствительность в верхних конечностях и плечевом поясе, возникает одышка, снижается активность шейного отдела позвоночника. Если человек находится в зрелом возрасте, то он может внезапно потерять сознание, а если болезнь перешла в хроническую стадию, то появляется парез и паралич верхних конечностей.
- Появление грудного остеохондроза характеризуется возникновением острой боли с прострелами, постепенно нарастающей. Она локализуется в зоне между ребрами, в лопатках и верхней части живота. Пациента мучает кашель, возникает ком в горле, появляются трудности во время совершения глотательных действий. При наклонах, поднятии верхних конечностей – повышается давление, и появляются болевые ощущения в области сердца.
- Появление поясничного остеохондроза характеризуется образованием боли в области поясничного отдела. Она внезапная с прострелами. Болят мышцы в области поясницы и ног. При этом отдает в пах и таз. Если позвонки срастаются, то она может стать меньше или вообще пропасть. При этом у пациента появляется чувство онемения кожи, парез и паралич верхних конечностей. У мужчин появляются проблемы с посещением туалета. У женщин — нарушается менструальный цикл.
- Появление боли в мышцах спины справа говорит о развитии: остеохондроза, радикулита, сколиоза, межпозвоночных протрузий, туберкулеза и травм позвоночника, воспалений мышц. Если у пациента болит в мышцах спины с правой стороны, то это может свидетельствовать о том, что в организме развиваются болезни, которые нарушают структуру внутренних органов. Это говорит о развитии: аппендицита, перитонита, пиелонефрита, панкреатита, панкреонекроза, язвы двенадцатиперстной кишки, появлении камней в почках, холецистита, инфаркта, стенокардии, пневмонии, плеврита. Если неприятные ощущения появляются у женщин, то это говорит о развитии у них аднексита, эндометрита, миомы и кист.
Диагностика заболевания
Мышечная боль в спине лечится хирургом, травматологом, невропатологом, терапевтом, которые проводят точную диагностику и назначают лечение. Первоначально они осматривают пациента и спрашивают о его жалобах.
К дополнительным методам диагностики, которые используются при выявлении у человека симптомов болезни, относится:
- Рентгенография – определяет патологии, локализованные в костной системе.
- МРТ — диагностика – оценивает зону поражения мышц.
- Пункция – находит паразитарные поражения.
- С помощью ЭКГ можно оценить работу сердечной системы.
Пациенту потребуется сдать анализ крови и мочи. С их помощью можно определить развитие воспалительного процесса в организме.
Лечение

 Лечить боль в мышцах спины можно следующими методами. Все они направлены на устранение источника боли:
Лечить боль в мышцах спины можно следующими методами. Все они направлены на устранение источника боли:
- Cнять острые болевые ощущения в проблемной области пациенту назначают мази и гели, имеющие анестетик. В данном случае подойдут мази, в состав которых входит красный перец. Дополнительно можно использовать мази, в состав которых входит яд змеи.
- От миозита, нужно использовать нестероидные и противовоспалительные препараты. Дополнительно врач может назначить средства на основе кортикостероидов. Помните, что применять их следует курсом и только в соответствии с назначением лечащего врача.
- От грыжи межпозвонкового диска используются миорелаксанты, которые способны быстро убрать спазмы мышц.
- От паразитов можно предпринять медикаментозные методы лечения.
- От гнойного миозита, пациенту назначают антибиотические вещества.

 Дополнительно назначают проведение:
Дополнительно назначают проведение:
Рекомендуется посещение санатория, специализирующегося на лечении подобных проблем. Дополнительно назначают процедуры по психоэмоциональной коррекции такого состояния.
Профилактика
Для того чтобы избежать появления боли в спине, пациенту требуется выполнять следующие несложные действия:
- Держать правильную осанку во время ходьбы и при сидении на стуле. Для того чтобы ее сохранить нужно встать вплотную к стенке и прижаться к ней затылком и пятками. Данное положение следует запомнить и сохранять в повседневной жизни.
- Если требуется долго стоять, то врачи советуют каждые 10 минут менять свое положение, перенося свой вес тела с одной ноги на другую.
- В случаях когда нужно долго сидеть – требуется снимать мышечную усталость. Для этого нужно прогнуться в спине, вытянуть руки вверх, вперед и глубоко подышать. Далее следует встать на носки, поднять руки вверх и хорошо потянуться за ними. Такие движения нужно выполнять несколько раз в день.
- Рекомендуется висеть подолгу на турнике.
- Следить за тем, что человек ест. Нужно исключить жирную пищу. Лучше употреблять продукты, богатые клетчаткой, витаминами и минералами.
- Одеваться по погоде и избегать сквозняков и переохлаждения.
- Каждый день заниматься спортом.
- Не лежать подолгу в постели. Более короткие промежутки отдыха исключат вероятность появления атрофии мышц.
Врачи советуют выполнять в качестве профилактики следующее несложное упражнение:
- Лечь на спину и прижать к полу ягодицы.
- Поднять ноги и согнуть их под прямым углом к полу.
- Осторожно отводить ноги вправо и влево.
- Во время упражнения у человека должно появиться ощущение растяжения позвоночника.
Другое упражнение заключается в том, что человек ложиться на спину и поднимает руки и ноги высоко вверх. Такое положение удерживается несколько минут, и затем человек расслабляется. Повторяем упражнение несколько раз.
Появление боли в области позвоночника свидетельствует о том, что человеку нужно проконсультироваться со специалистом. Не следует, терпеть боль и думать, что она пройдет самостоятельно, заниматься самолечением дома. Это может привести к резкому ухудшению общего состояния здоровья, быстрому развитию недуга и обострению имеющихся признаков.
как снять, причины и лечение
Большинство людей воспринимают боль в спине по-простому – протянуло или что-то заклинило в позвоночнике. Но по мнению медиков, в 75 – 85% случаев болезненные ощущения вызывает спазм мышц спины. Это состояние сопровождается болевым синдромом, уплотнениями на пораженном участке, ограничением подвижности и т. д. Мышечный спазм – внезапное сокращение мышцы или целой группы. Он быстро возникает и проходит, но некоторые люди страдают от хронических спазмов. Иногда патология вызвана нарушение функциональности нервной системы.
Важно выявить истинную причину спазма и провести качественное лечение. Комплексная терапия включает ограничение физической нагрузки, прием медикаментов, физиотерапию, ЛФК, массаж и т. д. В редких случаях проводится операция. Но легче всего провести профилактику патологии.
Основные сведения
У здорового человека мышцы или полностью напряжены, или расслаблены. В норме люди контролируют их, именно поэтому они могут выполнять любые действия: от тяжелой физической до тонкой работы. Состояние, при котором участок мышцы постоянно напряжен, называют мышечный спазм или блок. Он может поражать отдельный пучок мышечного волокна или всю мышцу полностью.
Справка. Чаще всего возникает спазм мышц ног. Боли в спине, связанные с блоками тоже не редкость.
Чем большая площадь мышцы поражена, тем сильнее боль. Если в блоке находится небольшой участок, то человек может не почувствовать дискомфорта. Когда сводит судорогой полностью всю мускулу, то появляется выраженная боль.
Боль при мышечном блоке вызвана присутствием триггерных зон (уплотнения в мышцах). При нажатии на такую точку возникает сильная боль, которая может распространяться на окружающие ткани. Такие проявляются не сразу, они могут активироваться, когда участок мышцы долгое время спазмирован, а также при переохлаждении, тяжелой физической нагрузке и т. д.
Одна из самых частых причин появления мышечного блока – остеохондроз. Тогда возникает рефлекторный спазм околопозвоночной и отдаленной мускулатуры. Патология возникает при длительном позиционном напряжении в таких случаях: неправильное сидение за столом (работа за компьютером, за партой в школе), вождение автомобиля, сон в неправильной позе и т. д. Мышечные спазмы могут возникать после перелома и снятия гипса, регулярного сжатия мышц ремешками от сумок, лямками рюкзака, бандажами, корсетами. Болезненные ощущения могут возникать после переохлаждения. Сильный стресс тоже может стать причиной появления блока. Выяснить точную причину боли может только врач после диагностики.
Причины
Далеко не все пациенты понимают, почему возникает спазм мускулатуры шеи и спины. Чаще поражается трапециевидная, большая ромбовидная, квадратная поясничная, широчайшая мышца спины и т. д.
Медики выделяют основные причины появления мышечных спазмов:
- Остеохондроз, межпозвонковые грыжи, радикулит, спондилез (деформация позвонков вследствие разрастания костной ткани). Мышцы позвоночника спазмируются на фоне дегенеративно-дистрофических изменений межпозвонковых дисков.
- Искривление позвоночника. Мускулы могут спазмироваться при патологическом кифозе, лордозе, сколиозе.
- Дефекты скелета, например, узкий плечевой пояс, плоскостопие.
- Травмы позвоночного столба. Ушибы, удары, растяжения могут привести к том, что мышцу свело.
- Длительное и регулярное физическое напряжение. При постоянной нагрузке на определенную мышцу повышается ее тонус. Чаще это происходит при длительном сидении и стоянии, ношении тяжелых сумок на одном плече.
- Нервные расстройства. При сильном стрессе нарушается функциональность эндокринных желез, из-за чего повышается мышечный тонус.
- Недостаток калия, кальция, кобаламина, магния.
- Обезвоживание.
- Воспаление скелетных мышц.
- Миелопатия (сжатие спинного мозга костными отломками позвонков, грыжей, новообразованиями, гематомой).
- Переохлаждение.
- Прием некоторых препаратов, например, Альбутерол, Эстроген, статины.
Мышечные блоки могут возникать при беременности, тогда возникают боли тянущего характера с прострелами.
Спазмированные мышцы сжимают кровеносные сосуды и нервные пучки. Это приводит к тому, что к мышечным волокнам поступает меньше питательных веществ и кислорода, возникает воспаление нервной ткани, ухудшается метаболизм хрящей и костей позвоночника. Постоянные зажимы приводят к радикулиту, артриту суставов позвоночного столба, дистрофии мускулатуры скелета, искривлению позвоночника. Кроме того, пораженные мускулы могут пережимать нервы, которые нарушают работу внутренних органов.
Симптомы
Спазм мышц спины проявляется такими признаками:
- Боль ноющего, давящего, зудящего, колющего или режущего характера в шее, грудном отделе или в пояснице.
- Болевая реакция постепенно ослабляется, а потом опять усиливается, особенно при надавливании на пораженную мускулу.
- Дискомфорт не исчезает даже в состоянии покоя.
- Иногда боль иррадирует от спины к голове, глазам, рукам.
- Пациент не может нормально ходить, ему сложно повернуть голову, двигать верхними конечностями.

При мышечном спазме больной не может свободно двигаться
Это основные симптомы мускульного зажима, после появления которых нужно обратиться к врачу.
При поражении шеи чаще блокируются задние мускулы, в редких случаях – боковые или передние. Болезненность исчезает после тепловых процедур, но потом быстро возвращается. Из-за сжатия мышцами мозговых сосудов возникает сильная мигренеподобная боль, которую тяжело устранить анальгетиками.
Из-за спазма пораженная мускулатура твердеет, она не способна нормально сокращаться, тогда возникает спазм и нарушается двигательная активность спины. Тогда, если поражена шея, она застывает в одном положении и ему сложно повернуть ее в другую сторону. При поражении плечевого отдела больной не может нормально двигать руками. При защемлении трапециевидной мышцы спазм длится долгое время и проявляется более выраженными симптомами.
Диагностика
Человек должен обратиться к врачу, если спазм мышц сопровождается внезапной слабостью, нарушением чувствительности, потерей жидкости вследствие рвоты, поноса или чрезмерного потоотделения.
Начинается диагностика со сбора анамнеза. Врач расспрашивает больного о том, как долго его беспокоят симптомы мускульного спазма, как часто они возникают, на каком участке появляются, пытаются определить провоцирующий фактор и т. д. Специалист пытается найти признаки, которые указывают на причину патологии:
- Отсутствие месячных, нарушение цикла – это симптомы мускульного блока при беременности.
- Рвота, понос, прием мочегонных средств, слишком высокая физическая нагрузка, повышенная потливость – признаки, которые свидетельствуют о потери жидкости, нарушении баланса электролитов.
- Тяжелое течение простуды, повышение массы тела, утолщение кожи – проявления возможного гипотиреоза.
- Слабость, резкая боль, онемение, покалывание, жжение – признаки нарушения функциональности нервной системы.
Также проводится физикальное обследование, которое поможет оценить мышцы и рефлексы.
Лабораторные анализы обычно не проводятся. При распространенных спазмах на фоне повышенных рефлексов врач определяет концентрацию глюкозы и электролитов в крови. Также назначается исследование для проверки функций почек.
При слабости мускулатуры и ее спазмах проводят электромиографию. Это инструментальное исследование позволяет оценить электрическую активность мышцы в расслабленном и сокращенном состоянии.
Справка. При подозрении, что спазм мышц спины связан с нарушением работы нервной системы, проводят МРТ головного и спинного мозга.
Лечение мышечных спазмов
Далеко не все пациенты знают, что делать при мышечном спазме. В первую очередь нужно посетить врача, который выяснит причины патологии. После исследований специалист составит схему терапии.
Лечить спазм мышц спины можно в домашней обстановке по такому плану:
- Прекратите любую физическую деятельность, например, тренировку в спортивном зале или работу в саду.
- Постарайтесь больше времени отдыхать, чтобы пораженная мышца не напрягалась еще больше. Но, чтобы она не «одеревенела» окончательно, аккуратно и понемногу ее используйте, для этого можно медленно ходить, делать упражнения на растяжку.
- Используйте тепло и холод, чтобы расслабить мышцы и остановить их сокращение, а также купировать отечность.
- При обезвоживании пейте побольше воды, а также напитки с натрием, калием, кальцием, магнием. Эти минералы необходимы для нормальной работы мышц.
- Принимайте медикаменты, которые помогут купировать симптомы воспаления (покраснение, отек, боль). Снять спазм мышц спины помогут миорелаксанты.
Важно! При возникновении сильной боли при растяжке спазмированной мускулатуры, прекратите тренировку.
Также дома рекомендуется выполнять лечебную физкультуру, периодически носить ортопедические приспособления.
Медикаментозное лечение
При мышечной блокаде лечение проводится с применением лекарственных средств:
- Анальгетики: Анальгин, Парацетамол, Пенталгин, Седалгин, Трамадол, Пливалгин, Ибуклин. Таблетки помогут быстро купировать умеренную боль.
- НПВС: Нурофен, Алив, Кетонал, Диклофенак, Кеторол, Напроксен. Эти препараты в форме таблеток, капсул, раствора для уколов, мазей, кремов помогают убрать боль и отек.
- Мышечные релаксанты: Атракуриум-Ново, Атракурия бесилат, Нотриксум, Редилат-С, Мидокалм, Сирдалуд, Баклосан. Их принимают при умеренной или сильной блокаде мышц для расслабления нервной системы, освобождения от сжатия окружающих сосудов и нервных пучков, ослабления боли, нормализации обменных процессов.
Важно! Сильный спазм спинных мышц купируют растворы для инъекций. Для этой цели используют анальгетики (Баралгин), нейротропные анальгетики (препараты на основе витамина В12), стероидные средства (Преднизолон, Бетаметазон), анестетики (Новокаин, Лидокаин).

Для устранения мышечной блокады применяются медикаменты
Дополнить лечение можно витаминно-минеральными комплексами с содержанием токоферола, элементов группы В, кальция, магния и т. д. Ослабить боль помогут мази или кремы на основе НПВС, например, Вольтарен, Долобене, Фастум, Финалгон, Найз.
Любой препарат принимают только после одобрения врача, так как каждое лекарство по-разному влияет на пациента. К тому же, большинство медикаментов могут вызывать побочные реакции.
Лечебная физкультура
ЛФК при мышечной блокаде позволяет ослабить боль, восстановить обменные процессы, избежать сжатия нервов. Начинать тренировки рекомендуется на стадии ремиссии. Двигаться следует плавно, свободно дышать, соблюдать умеренную физическую нагрузку.
Комплекс при болях в шее:
- Наклоните голову вперед, пытаясь коснуться подбородком к груди. Потом наклоните голову назад.
- Плавно поворачивайте голову вправо/влево, ощущая натяжение мускулатуры.
- Наклоните голову к плечу, пытаясь коснутся к нему ухом, плечо при этом неподвижно. Потом повторите в другую сторону.
- Положите руку на лоб, потом пытайтесь наклонить голову, оказывая ей сопротивление. Фиксируйтесь на 5 секунд. Потом положите руку на затылок и повторите упражнение. Далее таким же способом выполните элемент вправо/влево.
- Возьмите гантели до 3 кг, поднимайте/опускайте плечи.
Чтобы устранить мышечный спазм в грудном отделе, делайте такие упражнения:
- Стойте, руки положите на талию. По очереди поднимайте правое/левое плечо.
- Встаньте на четвереньки, подбородок тяните к груди, пытаясь к нему прикоснуться. Потом прогните спину вверх, чтобы она округлилась.
- Лягте на живот, руки подложите под бедра, ноги вытянутые. Приподнимите ступни, зафиксируйтесь на 2 секунды, потом опустите.
- Оставайтесь в той же позиции, руки переложите за спину, сожмите их в замке. Приподнимите голову, плечи, тяните ладони к ступням. Фиксируйтесь на 2 секунды и медленно опустите.
- Перевернитесь на спину, руками подтяните колени к груди, опускайте к ним голову. Фаза напряжения длится 2 – 3 секунды, потом расслабьтесь.
При зажиме в поясничном отделе делайте такие упражнения:
- Делайте полуотжимания.
- Перевернитесь на спину, согните ноги, руки скрестите на груди. Поднимайте голову и плечи, не отрывая поясницу и ноги. Фиксируйтесь наверху.
- Перевернитесь на живот, поднимите противоположную руку и ногу, зафиксируйтесь на 2 секунды, потом повторите для других конечностей.
Боль в области поясницы, связанная с мышечным блоком помогает ослабить плавание. Но проводите тренировки в воде, температура которой не ниже 36°.
Комплекс для каждого пациента составит врач или инструктор. Занятия нужно проводить 2 – 3 раза за сутки в среднем по 20 – 25 минут.
Читайте также:
Физиотерапия
Физиолечение применяют после устранения боли и воспаления. С помощью различных методик удается восстановить циркуляцию крови на поврежденном участке, устранить воспаление, нормализовать обменные процессы.
Из наиболее эффективных способов физиотерапии при мышечном спазме выделяют:
- Магнитно-лазерная терапия повышает метаболизм клеток, ускоряет восстановление пораженных тканей, устраняет боль.
- Электротерапия с применением низкочастотных волн, которые распространяются по зоне поражения, полностью купируют боль, нормализую ток крови.
- Сонотерапия расслабляет мускулатуру, восстанавливает кровообращение, трофику тканей, избавляет от боли.
- Термотерапия глубоких мышц высокочастотными волнами останавливает разрушение тканей из-за чрезмерного напряжения мышц, ослабляет болевую реакцию.
- Прогревание стимулирует кровообращение, расслабляет спазмированную мускулатуру, уменьшает болевой синдром.
- Криотерапия облегчает боль, уменьшает отек, мышечные спазмы, ускоряет обменные процессы.
Также лечение дополняют электрофорезом, при котором лекарственные растворы проникают на пораженный участок сквозь кожу под воздействием электрического тока. После процедуры дается избавиться от боли, воспаления, ускорить заживление поврежденных тканей.
Массаж
Чтобы быстро улучшить кровоснабжение спазмированной мускулатуры и расслабить ее, назначается массаж. Прикосновения врача к больной мышце вызывают боль, что вызвано проблемами кровоснабжения. Но специалист знает, как провести процедуру, максимально ослабив дискомфорт.

Массаж поможет нормализовать тонус мышц спины
Уже после первого сеанса улучшает циркуляция крови, к пораженной мускуле поступает больше питательных веществ и кислорода. Быстрее утилизируется молочная кислота, которая вызывает боль.
Чтобы улучшить кровоснабжение, можно провести классический массаж. После процедуры расслабляются напряженные волокна, исчезает усталость, повышается умственная и физическая работоспособность. Кроме того, улучшается отток лимфатической жидкости.
Для устранения мышечного спазма можно использовать лимфодренажный массаж. Он способствует выведению вредных накоплений из мышечной ткани, снижает риск фиброза (замещение здоровой ткани рубцовой) мускулатуры, что особенно актуально после травм.
Мануальная терапия
Специальные движения руками, снимающие боль, помогают восстановить тонус мышц. Такое лечение повышает подвижность, способствует укреплению мышечного корсета, улучшает осанку, освобождает от защемления нервы и сосуды. Мануальная терапия нормализует мозговое кровообращение, избавляет от головных болей, расстройств слуха, зрения, обмороков.
После курса лечения исчезают мышечные зажимы, нормализуется кровоснабжение, трофика тканей, восстанавливается анатомия позвоночника. Это позволяет избавиться от симптомов остеохондроза, остановить развитие межпозвонковых грыж. Мануальная терапия не только нормализует тонус мышц, но и возвращает правильную осанку, расположение внутренних органов, улучшает общее состояние организма.
Для устранения мышечных спазмов используют мягкие техники, которые улучшают тонус, снимают боль, напряжение. Во время сеанса отсутствуют резкие движения. Мышцы и связки становятся более эластичными и крепкими.
Лечение может дополняться иглотерапией, точечным массажем, миофасциальными релизом (упражнения для высвобождения фасции), прикладной кинезиологией и т. д.
Ортопедические приспособления
При спазме мышц широко применяются следующие ортопедические изделия:
- воротник Шанца – это бандаж для шейного отдела позвоночника;
- ортопедический корсет для грудного и поясничного отдела позвоночника с ребрами жесткости;
- ортопедические подушки.
Корсет фиксирует спину, снижает нагрузку на мышцы, благодаря чему они расслабляются. При регулярном ношении приспособления ослабляется боль, вызванная спазмом мускулатуры.
Корсеты, воротники применяют при обострении болезней позвоночника, которые сопровождаются чрезмерным напряжением мышц. Также их используют для профилактики, так как они уменьшают нагрузку на мышцы, межпозвоночные диски и другие структуры позвоночного столба.
Внимание! Решение о выборе ортопедических приспособлений принимает врач. Специалист поможет выбрать подходящую модель корсета или воротника при мышечном спазме и расскажет о правилах его ношения.
Народные средства
Облегчить боль дома с помощью теплых влажных компрессов можно через 3 суток после появления отека и воспаления. Теплые примочки помогут улучшить кровообращение, расслабить мускулатуру. Также можно использовать сухую грелку или принимать теплую ванну.

Теплый компресс поможет расслабить мышцы
Для лучшего эффекта можно чередовать грелку с холодным компрессом. Высокая температура расслабляет, а низкая – устраняет отек и боль. Первые 2 дня можно прикладывать к пораженному участку холодный компресс на 20 – 30 минут через каждые 4 часа.
Грелки можно использовать до физической активности, а холод – после. Теплый компресс прикладывайте на 15 минут с интервалом в 4 часа до устранения спазма, а холодный компресс – на 15 минут через каждые 2 часа в первые 2 дня.
Рекомендовано выполнять упражнения на растяжку, которые посоветовал врач. Также больной должен корректировать питание. Рацион следует пополнить продуктами, богатыми калием, например, курага, фасоль, чечевица, чернослив, бананы и т. д.
Домашнее лечение мышечных зажимов проводится с применением компрессов на основе минеральной глины, меда, уксуса, хрена, горчицы, бальзама «Звездочки» и т. д.
Любые народные средства применяют только после одобрения врача.
Хирургические методики
В большинстве случаев мышечный спазм в области спины лечат консервативными способами. Но иногда приходится прибегать к хирургическим методам, например, при сдавлении спинного мозга, смещении межпозвонковых дисков или их грыже. Лечение с применением хирургических методик проводится, если боль в спине не исчезает в течение 3 – 4 месяцев. Тогда цель операции – освобождение нервного корешка от сжатия. Это может быть процедура открытого типа или малоинвазивное вмешательство, например, эндоскопическая дискэктомия или пункционная вертебропластика. Таки виды операции меньше травмируют окружающие ткани, вероятность осложнений минимальная, а пациент быстрее восстанавливается.
При миофасциальном болевом синдроме проводится вмешательство, во время которого нейрохирург определяет триггерную точку. В этот участок вводится специальная игла с электродом, которая разрушает спазмированный участок. Боль проходит практически сразу. Мини-операцию проводят под местным наркозом.
Профилактические меры
Чтобы предупредить мышечные спазмы спины, нужно соблюдать такие рекомендации:
- Пить от 2 л воды за сутки.
- Нормализовать вес.
- Вести умеренно активный образ жизни: при сидячей работе регулярно выполнять разминку, избегать чрезмерных физических нагрузок.
- Пополнить рацион продуктами, богатыми кальцием, калием, магнием, принимать витаминно-минеральные комплексы, которые назначит врач.
- Занимайтесь ходьбой, ездой на велосипеде, плаванием, тренируйтесь на кардиотренажерах, выполняйте упражнения на растяжку.
- Купите стул с ортопедической спинкой или подкладывайте подушку под спину.
- Укрепляйте мышцы кора.
- Откажитесь от курения, алкоголя, уменьшите количество кофе.
- Следите за осанкой.
- Не переохлаждайтесь.
- Избегайте стрессов.
- Купите ортопедический матрас и подушку.
Эти правила помогут избежать боли и осложнений, связанных со спазмом мышц спины.
Самое важное
Мышечные спазмы могут возникать по разным причинам, например, травмы, переохлаждения, пассивный образ жизни или чрезмерные физические нагрузки, заболевания позвоночника (остеохондроз, сколиоз) и т. д. Проявляется патология болью, которая может иррадировать на окружающие ткани, уплотнениями, ограничением подвижности, слабостью в руках, нарушением чувствительности. При появлении таких симптомов следует посетить врача и пройти тщательную диагностику, чтобы выяснить причины и составить грамотную схему лечения. Терапия должна быть комплексной: ограничение физической активности, прием медикаментов, физиотерапия, массаж, ЛФК, мануальное воздействие, народные средства. Операцию назначают только при сжатии нервных корешков спинного мозга или сильной боли, которая долго не проходит. Врачи отдают предпочтение малоинвазивным хирургическим методикам.
Спазм мышц спины: причины, симптомы, лечение, последствия
Спазмы мышц являются резким сокращением мышечного волокна. Сопровождается болезненными ощущениями от перенапряжения мышцы и защемления нервных волокон. Крайне мучительна боль от спазма, который пережимает собой нервное волокно чувствительных нервов спинного мозга.


Содержание статьи
Как возникает спазм?
Человеческий позвоночник состоит из 33-35 позвонков, которые формируют спинной столб – главный «стержень» организма. В позвоночнике находится спинной мозг, который отвечает за передачу импульсов от головного мозга, рефлексы на внешние раздражители и контроль внутренних систем организма путем нервной вегетатики. Позвоночник плотно окружен мышцами, которые стягивают между собой позвонки, образую плотный мышечный слой, предотвращающий травмы и держащий позвоночник вместе.
Выделяют два слоя мышц спины – глубокий и поверхностный. Мышцы глубоко слоя соединяют позвонки при помощи крепления мышцы к поперечным отросткам близлежащих позвонков. Поперечные мышцы позволяют человеку делать наклоны туловища вперед и назад. Поверхностный слой отвечает за повороты, наклоны туловища. Мышечная ткань в организме разделяется на гладкую, поперечнополосатую и сердечную мышцу.
Гладкая мышечная ткань не подконтрольна человеку. Гладкие мышцы сосредоточены во внутренних органах – желудке, кишечнике, матке, влагалище и т.д. Поперечнополосатая мышечная ткань называется скелетной, окружает кости и органы. Сокращаясь, поперечнополосатые мышцы позволяют перемещать части тела в пространстве. Скелетная подконтрольна человеческому сознанию.


Спазмом называют непроизвольные сокращения отдельных или групп мышц спины. Спазмы сопровождаются болевыми ощущениями.
Сама механика спазма заключается в появлении нервного импульса, который с высокой частотой воздействует на мышцу. После возбуждения мышечной ткани в работу вовлекаются миозин и актин – «шестеренки» мышцы, который своей работой сжимают мышцу. В норме этот процесс приводит к двигательной активности – сокращению мышцы, однако при патологиях сокращение перерастает в болезненный процесс, который и является спазмом.
Причины
Спазм мышц спины можно условно разделить на имеющие эпилептическую природу, и не имеющие таковой. Разница в причине спазма – эпилептический спазм происходит по причине развития мощного индукционного импульса от пораженной группы нервных ядер, которые судорожно сокращают мышцу. Не эпилептические спазмы возникают по причине возбуждения отдельных структур ЦНС, дисфункции отдельных нейронов, под воздействием токсических, эндокринных, электролитных и метаболических веществ, нарушения некоторых психогенных факторов.
Также спазмы делят на тонические и клонические.
Спазмы мышц спины возникают по причине внутренних и внешних нарушений в нормальной работе организма. Выделяют следующие причины развития спазма спины:
- Травмы;
- Заболевания позвоночника;
- Мышечное переутомление;
- Стресс;
- Эпилептические припадки.
В большинстве случаев, спазм осложняет течение заболеваний. Терапия ставит одной из целей устранить спазм, снять болевой синдром и облегчить состояние. Снятие спазма может быть полноценным только при точном следствии инструкции спазмолитических средств.
Травмы
Боль будет неизбежно возникать во время повреждения каких-либо тканей человека по причине наличия там нервных тканей и рецепторов. В ответ на болевые ощущения будет возникать мышечное напряжение – мышечная ткань стремится изолировать травмированную область тела, таким образом останавливая воспаление от поврежденных тканей. При этом спастические сокращения развивают сжатие мышечных волокон и кровеносных сосудов.
При длительных спазмах развиваются болевые очаги и гипоксия тканей, которая грозит дальнейшими последствиями – некрозом, апоптозом и смертью. Развивается триггерный синдром.
Также при травме позвонка может произойти полный разрыв связок. Позвонок выпадает из своего нормального местоположения. Мышцы начинают тянуть позвонок, возникает напряжение и спазм.


Заболевания позвоночника
Спастические сокращения неразрывно сопутствуют заболеваниям позвоночника. К подобным заболеваниям относят:
- Остеохондроз;
- Межпозвоночные грыжи;
- Сколиозы, патологические кифозы и лордозы.
Остеохондроз является патологическим изменениям в суставах позвоночника. При расширении сустава возникает ущемление нерва, которое приводит к боли. Боль вызывает спазм мышц, как логичную реакцию организма.
Межпозвоночная грыжа является разрывом фиброзного кольца межпозвоночного диска, которое служит амортизатором между позвонками. Студенистое тело вырывается за пределы нормального местонахождения и приводит к болевому синдрому из-за ущемления паравертебральных корешков или самого спинного мозга. При этом возникает спастическое сокращение пораженного участка.
Мышечный спазм в спине является сам по себе причиной сколиоза – при нарушении устойчивости позвонка происходит перетягивание позвонка в сторону мышцей, которая из-за болевых ощущений спинного мозга сжимается. Мышечные спазмы приводят к усилению сколиоза в пояснице, в груди или шее. Необходимо вовремя снимать спазм, дабы прекратить развитие заболевания.
Спазмы при кифозах и лордозах имеют ту же природу – болевые ощущения от ущемления диска, спинного мозга и нервных корешков вызывают спастическое сокращение мышечной массы, которое приводит к усилению деформации позвонка.
Процесс повторяется и приводит к ужасным последствиям – тело больного сильно деформируется. Возникает компенсирующий синдром искривления – другой отдел позвоночника искривляется в другую сторону, формируется S-образное искривление, которое приводит к патологическим изменениям в спинном мозге и органах туловища. Спазмы ослабляются, однако носят постоянный характер, особенно при развитии сколиоза в взрослом возрасте.
Мышечное переутомление
При длительном нахождении в неудобной позе начинаются процессы торможения – напряженные мышцы не могут самостоятельно расслабиться, поскольку нервные центры, которые отвечают за мышечную активность, не могут перестать передавать импульсы. В итоге волокна остаются в сжатом состоянии, что приводит к болевому синдрому.
Стресс
Стресс мобилизует все ресурсы человеческого организма. Эмоциональное напряжение вызывает усиление гормональной секреции гормонов щитовидной железы и приводит к нарастанию напряжения в центрах высшей нервной активности. Это приводит к повышению развития судорожной и спастической активности мышечной массы. Кратковременные стрессы не имеют сильных последствий для организма, однако если стрессовые факторы продолжают воздействовать, могут возникнуть изменения в головном и спинном мозге. Возникает индукционная деятельность в вегетативной нервной системе, которая заставляет мышцы сокращаться. К этому можно отнести нервный тик, который развивается при частых нервных потрясениях.
Эпилепсия
Эпилепсия является следствием развития болевого очага в головном мозге. Центры мышечной активности повреждаются и при нервном переутомлении возникают эпилептические припадки. В момент припадка начинается случайна неконтролируемая активность мышц, которая причиняет огромные страдания больному. Часто больным с эпилепсией прописывают, кроме противоэпилептических средств, спазмолитики, которые призваны ослабить мышцы для недопущения повреждения.
Лечение
Терапия в большинстве случаев сводится к употреблению спазмолитических средств, которые помогают организму снять спазм мышц спины. Применяют дополнительные методы, такие как психотерапия и массаж.
Препараты
Лечение медикаментами предполагает утоление боли анальгетиками и расслабление мышц спазмолитиками. Перед употреблением необходимо советоваться с фармацевтом и знать особенности своего организма. В условиях стационара, лечение состоит из инъекций витаминов, постановки блокад и даже хирургических вмешательств. Это будет намного эффективнее, чем самостоятельный прием лекарств. Потому обращайтесь к врачу, особенно если со спазмом вы ощущаете постоянное напряжение в позвоночнике и боль, которая отдает в конечности.
Психотерапия и массаж
Психологические методы основываются на естественном расслаблении организма. Попробуйте успокоиться – это поможет в случае психогенных причин спазма. Нужно сесть, расслабиться, почитать книгу или выпить кружку чая или тёплого молока, одним словом – сделать всё возможное, чтобы привести себя в расслабленное состояние.
Расслабляющий массаж можно сделать самостоятельно. Медленно, с усилием массировать поврежденную мышцу. Если спазм произошел в пояснице или на уровне груди, попросите близких помассировать пораженный участок. Учтите, что прибегать к самомассажу можно лишь при полной уверенности, что отсутствуют более серьезные факторы, которые привели к спазму.
Последствия спазмов
Длительные спазмы могут привести к множеству негативных последствий – усиление сколиоза, развитие радикулита в пояснице, пережим артерий и некроз тканей. Тонические спазмы мышц шеи могут стать причиной постоянной мигрени, обморока по причине передавливания артерий. Возможно токсическое загрязнение тканей в следствии нарушения оттока крови и активного выделений метаболитов мышечной активности. Такое состояние может привести к желтухе и токсикозу.
Малоподвижный образ жизни приводит к остеохондрозу, сколиозу – сильным изменениям, которые мешают человеку продолжать активную и полноценную жизнь. Для предотвращения спазмов, нужно заниматься лечебной физкультурой. Плавание, растяжка, зарядка повышают тонус мышц и являются отличной профилактикой болезней спины.
| Пожалуйста, оцените статью |
СОВЕТУЮ ПОЧИТАТЬ ЕЩЁ СТАТЬИ ПО ТЕМЕ
Чем снять боль в мышцах спины вдоль позвоночника, под лопатками с правой или левой стороны: обезболивающие, мази, миорелаксанты, таблетки
Боли в мышцах спины – достаточно частое явление, которое может быть как следствием деятельности человека, так и симптомом ряда заболеваний. Важно своевременно определить причину состояния, так как если развивается заболевание, то начинать нужно лечить спину как можно раньше, чтобы избежать осложнений.
Физиология
Боль в мышцах спины происходит в основном по трем причинам – перенапряжение, травматизация, воспаление.
Если говорить о перенапряжении и травмах, то чаще всего происходит чрезмерное интенсивное воздействие на мышечные ткани, которые получаю травмы, разрываются, а также сдавливают нервные окончания. Это дает соответствующий симптом.
Если говорить о воспалении, то механизм воздействия в целом также достаточно схож. То есть мышечные ткани приходят в состояние спазма. При этом параллельно передавливаются не только нервные окончания, но также и сосуды, что приводит к отеку и еще большему сдавливанию. В итоге такое разностороннее воздействие на нервы дает соответствующий болевой синдром.
Некоторые заболевания, как, например, грыжа или остеохондроз, сколиоз, оказывают компрессионное воздействие на нервные корешки, исходящие из спинного мозга. То есть происходит их сдавливание, что и ведет к соответствующему проявлению.
Причины
Причин, как было сказано ранее, у подобного состояния достаточно много. Большая часть из них приходится на травмы и заболевания, хотя и жизнедеятельность человека может также сказаться на проявлении симптома. То есть при долгом сохранении статичной позы, гиподинамии, перенапряжении в результате подъема тяжестей может проявиться болевой синдром, причем достаточно интенсивный и длительный по времени. В соответствии с причиной стоит подходить и к методу воздействия на очаг поражения.
Перенапряжение
Перенапряжение – одна из наиболее распространенных причин развития такого симптома. Обычно развивается после подъема тяжестей, что актуально для людей, занимающихся профессионально тяжелой атлетикой и иными ее разновидностями, а также рабочих, занятых в тяжелом физическом труде.
То есть интенсивное напряжение мышц приводит к микротравматизации и микроразрывам. Результатом такого воздействия становится проявление боли тупого, ноющего характера.
Параллельно проявляются скованность движений в пораженной области (в наибольшей степени страдают трапециевидные мышцы и мышцы вдоль позвоночника). В остальном симптомы ограничиваются такими признаками, хотя при сильной травматизации может присутствовать небольшая припухлость области.
Травмы
Травмы по распространенности занимают второе место в списке причин болей в спине. Это могут быть:
- Ушибы;
- Переломы;
- Вывихи, подвывихи позвонков;
- Трещины.
В зависимости от степени травмы и области симптоматика может отличаться. Присутствует острая боль, которая существенно ограничивает движения. В ряде ситуаций больной испытывает трудности с принятием и сохранением вертикального положения.
Важно! Травмы позвоночника – достаточно серьезные состояния, которые необходимо своевременно лечить, так как последствия такого негативного воздействия могут сказываться всю жизнь.
Вывих плечевой кости
Миозит
Миозитом называется воспалительный процесс в мышечных тканях, которые провоцируются инфекционными заболеваниями, переохлаждением и иными факторами. Присутствует большую часть времени ноющая боль, которая при движении усиливается. за счет такого симптома происходит ограничение подвижности корпуса и конечностей. Человек нередко старается принять вынужденную позу.
Миозит
Патологии позвоночника
Под патологиями позвоночника можно отметить различные заболевания врожденного и приобретенного типа, которые проявляются периодическим или постоянным болевым синдромом. К таковым можно отнести:
Причины и провоцирующие факторы у таких патологий достаточно разнообразны, но все они могут провоцировать боль разной интенсивности. При этом и симптоматика будет отличаться в зависимости от конкретного диагноза.
Спондилоартроз
Длительное сдавнивание
Компрессия – это достаточно распространенное явление, которое также может наблюдаться у людей, занятых профессиональным спортом, тяжелой физической деятельностью, либо имеющих большую массу тела. Происходит постоянное сдавливание нервов, из-за чего нарушается их работа. Это приводит к развитию болевого синдрома, а также нарушению работы конкретного ответвления нервного корешка. То есть проявляется также:
- Снижение чувствительности;
- Онемение;
- Ощущение ползающих мурашек.
При негативном воздействии в области шеи также могут страдать зрение, слух. В целом симптоматика может расширяться не только на пораженную часть позвоночного столба, но также и на внутренние органы, конечности.
Патологии внутренних органов
Патологии внутренних органов также могут провоцировать боли, которые будут отдавать в мышцы спины. Так, например, под лопаткой нередко может болеть из-за заболеваний сердца или органов дыхания, причем в достаточно тяжелых формах. При болях в пояснице причина может крыться в проблемах в мочеполовой системе, включая пиелонефрит, уретрит, инфекционные поражения.
Важно! Нередко таким болевым синдромом в спине проявляются и онкологические патологии в том числе и внутренних органов, например, про аденоме простаты или раке легких.
Пиелонефрит
Грыжа
Грыжа – это следствие запущенного остеохондроза и неправильной работы мышц спины. Происходит разрыв фиброзного кольца и содержимое МПД выпячивает наружу. В итоге происходит сдавливание нервного корешка.
В особо тяжелых случаях боль носит интенсивный характер и может даже привести к атрофии нерва и череде осложнений, справиться с которыми уже невозможно. То есть при запускании или неправильном лечении подобное состояние может сделать из больного инвалида.
Грыжа
Спондилолистез
Спондилолистез является состоянием, при котором позвонки принимают неправильное положении в отношении друг друга. Это приводит к компрессионному сдавливанию нервных корешков, а также сужению спинального канала. При запускании такого состояния есть риск развития частичного или даже полного паралича.
Проявляется болезнь тупой, ноющей болью, которая носит постоянный характер и может усиливаться в движении. При этом позвоночник приобретает аномальную подвижность и способен существенно травмировать ткани нервов.
Спондилолистез
Компрессионный перелом
Компрессионные переломы являются не такими частыми и, как правило, относятся к вторичным проявлениям. Проявляется в виде острой боли жгучего типа, которая сохраняется постоянно. При этом также могут развиться:
- Неестественный изгиб спины;
- Образоваться горб;
- Уменьшиться рост;
Примечательно, что по мере разрушения позвонка, то есть на первом этапе развития состояния, обычно присутствуют ноющая боль, на которую не обращают внимания. Обычно причиной обращения к врачу становится нарушение иннервации в виде онемения, ослабления мышц и других факторов.
Компрессионный перелом на рентгеновском снимке
Люмбаго
Люмбаго – это защемление нерва в области поясницы. Проявляется острой, сковывающей болью, которая не позволяет человеку нормально передвигаться и даже стоять и сидеть. Соответственно больной вынужден принять более удобную позу, чтобы снизить болевой синдром. Чаще всего такое состояние является результатом травмы, остеохондроза, грыжи или спондилолиза.
Люмбаго
Сколиоз
Сколиоз – одна из наиболее распространенных патологий в ортопедии. На первых этапах это состояние не провоцирует болей, а лишь вызывает повышенную утомляемость, вялость, раздражительность и снижение работоспособности больного.
Но по мере прогрессирования, когда изгибы становятся все более выраженными, начинает проявляться боль с правой или левой стороны из-за защемления нервных корешков и сосудов. Боль носит ноющий характер. Параллельно обычно видно искривление позвоночника невооруженным глазом.
Признаки сколиоза
Как снять боль в мышцах спины
Подобное состояние способно не просто приносить дискомфорт и мешать обычной жизнедеятельности больного, но также и вовсе вывести из строя на длительный период. В любом случае игнорирование болевого синдрома может привести к ухудшению и прогрессированию заболевания. Соответственно необходимо пройти обследование, чтобы точно определить причину.
Важно! Даже если больной знает, что у него есть одно заболевание, это вовсе не значит, что не нужно больше посещать врача. Со временем при прогрессировании состояния могут развиваться осложнения, например, при остеохондрозе – грыжа диска, люмбаго, сколиоз и многое другое.
Физиопроцедуры
Физиопроцедуры при заболеваниях и травмах ОДА являются одними из наиболее эффективных. Но для каждого типа болезни существует свой перечень процедур. В их число обычно входят:
- Электрофорез – помогает практически при всех болезнях ОДА и травмах, позволяя снизить интенсивность болевого синдрома, уменьшить воспаление, устранить отечность и повысить регенеративные способности тканей.
- Массаж – очень эффективен в случаях, когда заболевание провоцирует мышечные спазмы, либо само развилось из-за некорректной работы мышечного каркаса. Также поможет он и при перенапряжении.
- Ванны особенно эффективны при мышечных спазмах, а также воспалительных заболеваниях и компрессии нервных окончаний. Она поможет расслабить мышцы, успокоит нервную систему.
- Компрессы эффективны при получении травм. Обычно используются холодные. Они способствуют сужению сосудов и не позволяют в полной мере развиться отеку. При воспалительных патологиях неинфекционной природы актуальны теплые компрессы и компрессы на основании лечебных грязей, озокерита, парафина.
- Магнитотерапия применяется в целом практически повсеместно для устранения болей и повышения регенеративных способностей тканей.
Медикаменты
Медикаментозная терапия в зависимости от конкретного состояния может состоять из:
При простых ушибах или воспалении, спровоцированном дегенеративными заболеваниями часто применяют именно наружную форму препаратом на основе НПВС, гомеопатических или растительно-животных ингредиентов.
Народные средства
Народные средства в ряде ситуаций способны если и не снять полностью, то существенно уменьшить боль. но подбирать их стоит строго из конкретного состояния. так используются:
- Холодные компрессы на места ушибов и растяжений, перенапряжения на основе отваров из календулы, ромашки, крапивы, коры дуба.
- Растирания можно сделать из настоек календулы, прополиса, эвкалипта.
- Компрессы на основе хрена и горчицы помогут при наличии воспаления и сильных отеков.
- Тепловые воздействия на основе горячих компрессов актуальны при воспалительных заболеваниях неинфекционного типа, но при инфекциях, травмах их использовать категорически воспрещено.
Важно понимать, что использование народных средств при лечении большей части патологий не является достаточным. Именно так развиваются осложнения. Поэтому применять приведенные примеры допустимо только в качестве вспомогательной меры вместе с основной линией терапии.
На фото основные движения при массаже спины
Прогноз
Прогнозы в целом будут зависеть от конкретного состояния. наиболее легко снимаются боли при перенапряжении. При травмах такой симптом может сохраняться, пока процесс регенерации тканей не будет завершен. Дегенеративные болезни вроде остеохондроза могут иметь длительные периоды ремиссии после ликвидации болевого синдрома. А вот такие состояния как грыжа, спондилолистез, компрессионный перелом без хирургического вмешательства будут не только давать постоянную боль, но и провоцировать развитие осложнений.
Как снять острую боль в спине, смотрите в нашем видео:
Боль в мышцах спины вдоль позвоночника
Содержание:
С явлением, когда болят мышцы спины вдоль позвоночника, сталкиваются почти все: пенсионеры, зрелые люди или подростки.
Причин тому множество, среди них усталость, неправильное положение тела, перенапряжение после сна или переохлаждение. Боль в мышцах может сопровождаться хрустом, спазмами под лопатками.
Обязательно необходимо обратиться к врачу и начать лечение, иначе заболевание будет прогрессировать, ведя к появлению новых симптомов.
Какой бывает болевой синдром?
Области спины в которых возникаю мышечные боли
Лечение мышечных болей в спине нужно начинать только после определения причин и предпосылок к их появлению. Делается это на основе анализов, диагностики, типа боли и места ее локализации.
Поэтому различают такие виды болей:
- Периодические;
- Кратковременные;
- Постоянные;
- Слабые;
- Острые;
- Ноющие.
Острые боли появляются резко, свидетельствуют о развитии воспалений, инфекций или серьёзных нарушений в органах.
Если же боль в мышцах или боли в пояснице ноющие, то со временем человек к ним привыкает, подолгу не обращается в больницу. Тем временем заболевание прогрессирует, захватывая новые отделы спины.
к содержанию ↑Причины появления болей
Спина является наибольшей частью тела человека, так как покрывает основную часть внутренних органов человека, мышц, суставов и костей. Но причины появления дискомфорта могут крыться не в болезнях мышц или патологии костей, а инфекциях или воспалениях.
Воспаление мышц спины может привести к мышечным болям
Даже перенапряжение или тяжелая физическая нагрузка ведет к расширению или уменьшению мышц, изменению позвоночного столба.
Поэтому причины болей кроются в:
- Патологиях позвоночника, к которым относят сколиоз, остеохондроз, артроз, ревматизм. Заболевания ведут к сжатию мышц, что изначально вызывает только дискомфорт, после боли в трапециевидных или продольных мышцах;
- Болезнях внутренних органов (патологиях мочеполовой системы и сердца, органов дыхания, желудка и печени). Обычно болевой синдром распространяется на лопатки, спину и верхнюю часть груди.
- Воспалениях, как миозит. Тогда в организм попадет инфекция, которая разрушает соединительную и мышечную ткань, формирует гнойники и осложняет движения;
- Механические повреждения и травмы, которые обычно наблюдаются у спортсменов после перенапряжения или тяжелого физического труда. Тогда происходит разрыв, надрыв или воспаление трапециевидных мышц, появление спазмов и болей во всей спине;
- Перенапряжении или сидячем образе жизни. Тогда боли наиболее ощутимы после начала движения;
- Врожденные патологии, как пример — короткая нога, которая ведет к деформации позвоночного столба и смещению костей таза. Тогда боли могут быть ноющими, периодическими, но будут усиливаться с развитием патологии.
Рекомендуем к просмотру:
к содержанию ↑Как можно лечить боли?
Чем лечить мышечную боль и что делать с инфекцией может сказать лишь врач после ряда обследований, постановки диагноза и нахождения первопричины.
Ниже в таблице мы рассмотрим возможные варианты терапии согласно причинам:
| Терапия | Причина |
|---|---|
| Мази с согревающим эффектом, горячие компрессы. | Используют только при патологиях позвоночника, остеохондрозе и при отсутствии обострения или воспалительных процессов. |
| Прием соответствующих препаратов по типу антибиотиков, иммуностимуляторов, нейропротекторов. Может быть назначена операция, диета, прием обезболивающих средств и мазей для устранения болей в спине. | Болезни внутренних органов |
| Изменение тренировок, состояние покоя, уменьшение физического труда, аппаратные процедуры и прием обезболивающих препаратов. | Травмы и перенапряжение |
| Назначается комплексное лечение с приемом антибиотиков, витаминов, нестероидных противовоспалительных средств и хондопротекторов. | Инфекции и воспалительные процессы |
| Массаж, прогревание, физиотерапия, иглотерапия. | Миозиты, патологии позвоночника |
Диагностика
Если болят мышцы слева, справа или между лопатками на протяжении нескольких дней, то нужно срочно отправляться к врачу.
Посещение больницы начинают с терапевта, который назначает такие тесты:
- Общий анализ крови и мочи;
- Цитологический анализ;
- УЗИ;
- Рентгенография и томография;
- Внешний осмотр;
- Гастроскопия.
Фотогалерея:
На основе всех анализов исключается воспаление легких, болезни внутренних органов или патологий суставов. Но для этого нужно получить консультацию ортопеда, хирурга, невролога, уролога и гастроэнтеролога.
к содержанию ↑Другие причины болей
Если боль развивается из-за перенапряжения, то по причине того, что нагрузка на спину распределяется неправильно и постоянно.
Со временем это ведет к осложнению прохождению кислорода, закупорке кровотока, онемению и потери чувствительности даже в руках и шее.
Изначально же напряжение и спазмы в мышцах спины сзади возникают для блокировки пораженного участка, а после присоединяется боль.
Чаще всего это происходит из-за межпозвонковой грыжи, когда защемляются нервы и нервные корешки.
Остальными причинами считаются:
- Синдром короткой ноги с деформацией позвоночника;
- Уменьшение высоты части таза, что случается при неправильной позе во время сидения;
- Короткие плечи, когда наблюдается перенапряжение трапециевидных мышц и лопаток;
- Сутулость, когда боль ощущается в области плеч, шеи и спины;
- Греческая стопа, когда напряжение на позвоночник при ходьбе распределяется неправильно.
Но назвать реальную причину сможет лишь терапевт после ряда обследований.
к содержанию ↑Очаг в трапециевидной мышце
Очаг в трапециевидной мышце
Чаще болевой синдром располагается в широчайшем крестце отдела, но также проблемы возникают в трапециевидной мышце. Она отвечает за движение плеча и лопаток, поэтому дискомфорт может ощущаться и там.
Боли в этой части возникают из-за перенапряжения, переохлаждения, сидячей работы или физической нагрузки.
Тогда возникают такие симптомы:
- Боли в основании черепа, которые отдают в ухо;
- Приподнятые плечи, сутулость, нарушения в позвоночном столбе;
- Жгучая и резкая боль между лопатками и вдоль позвоночника, особенно при поднятии рук вверх.
Боли в ромбовидной мышце
При появлении болей в ромбовидной мышце, речь идет о поражении верхней части лопаток и плеч.
За их работу и чувствительность отвечают шейные нервные корешки, поэтому боль может возникать из-за перенапряжения, переохлаждения или травм.
Но наиболее частыми причинами считаются:
- Остеохондроз;
- Сколиоз;
- Артроз.
Фото заболеваний:
Остеохондроз Артроз СколиозОсобенность в поражении ромбовидной мышцы заключается в том, что помимо боли, слышится хруст и щелканье при движении руками.
к содержанию ↑Группы риска
Наиболее напряжены именно мышцы спины и шеи, поэтому достаточно нагрузки или долгого пребывания в сидячем положении, чтобы ощутить боль в мышцах.
К группе риска развития спазмов и болей относят:
- Строителей;
- Спортсменов;
- Сельскохозяйственных работников;
- Грузчиков;
- Офисных работников;
- Больных патологиями суставов и позвоночного столба.
Нужно понимать, что острая боль вызывается сдавливанием и блокировкой мелких мышц в глубине продольных. Тогда блокируются межпозвонковые диски, наблюдаются боли и зажатость в спине. Но небольшая грыжа или сдавливание наростов в позвонках не ведет к болевому синдрому никогда.
к содержанию ↑Как быстро избавиться от болей и спазмов в спине?
Если вы не знаете, что делать при появлении болей в спине, то ниже мы поговорим о специальной гимнастике, которая быстро решает эти проблемы. Направлена терапия на контроль напряжения и расслабления мышц спины.
Для этого выполняйте следующие рекомендации:
- На вдохе – напрягайтесь, на выдохе – расслабляйтесь;
- На выдохе важно ощутить полное расслабление тела и спокойствие, нормализовать сердцебиение;
- Старайтесь максимально напрячь больную мышцу и задержаться в таком состоянии на 20-30 секунд, далее медленно расслабьтесь;
- Проведите боль через напряженную мышцу, но старайтесь чувствовать удовольствие и комфорт;
- Делайте поглаживающие движения куском льда на пораженном участке. Это расширит кровеносные сосуды и нормализует кислородный обмен.
Будет полезно просмотреть:
к содержанию ↑Лекарственные препараты для лечения болей
Часто для расслабления, нормализации кровообращения и восстановления метаболизма в больной мышце используют согревающие мази. Их нужно втирать два-три раза в день массирующими движениями. Особенно популярен Капсаицин на основе перца чили.
Для снятия болевого синдрома могут подойти обезболивающие препараты, как Тайленол, Аспирин, Кетанов, препараты с кодеином.
Если же у пациента наблюдаются спазмы, острая и резкая боль, то выписаны могут быть миорелаксанты. Они ограничивают движения мышц, способствуют заживлению.
Список миорелаксантов и их действие
Инъекции стероидов считаются сильным противовоспалительным методом, делаются они прямо в нервный корешок для снятия болевого синдрома, лечения миозита и инфекций.
к содержанию ↑Профилактика болей
Чтобы больше никогда не столкнуться с болями в спине и мышцах, необходимо исполнять основные правила профилактики, включающие:
| № | Описание |
|---|---|
| 1 | Не тяжелые физические нагрузки в виде гимнастики, физкультуры или физиотерапии, чтобы укреплять мышцы спины |
| 2 | Прием витаминных комплексов, для предотвращения разрушения тканей и костей |
| 3 | Распределение нагрузки при занятии спортом, ремонте и ношении тяжелых предметов |
| 4 | Предотвращение переохлаждения, ношение специальных корсетов и согревающих поясов |
| 5 | Использование специальных кресел и валиков для спины или шеи во время работы за компьютером |
| 6 | Покупка ортопедического матраса и подушек, выбор правильной позы для сна |
| 7 | Диета, отказ от вредных привычек |
| 8 | Проведение ежеквартальных осмотров |
| 9 | Своевременное лечение воспалений, хронических болезней и патологий суставов |
| 10 | Прием хондопротекторов, антибиотиков и иммуностимуляторов |
Упражнения для укрепления спины
Если мышцы спины пострадали из-за травмы или перенапряжения, то восстановить их деятельность или снять боль можно при помощи специальных упражнений:
- Упражнения на растяжку улучшают подвижность, увеличивают расстояние между позвонками и снимают боль;
- Упражнения для нижней части спины защищают поясницу и бедра от повреждений, восстанавливают положение позвоночного столба;
- Аэробные упражнения снимают часть нагрузки со спины, распределяют жидкости в позвоночнике и между дисками.
Курс лечения и тренировок нужно разработать вместе с врачом, который снимет боли в мышцах, улучшит работу опорно-двигательного аппарата без вреда для организма.
к содержанию ↑Итоги
Так как причины болей в спине или мышцах кроются в различных проблемах, заболеваниях, самостоятельно ставить диагноз или начинать лечение не рекомендуется.
Это чревато ухудшением самочувствия, появлением новых симптомов и даже инвалидностью. Особенно это касается обострения или прогрессирования инфекций, воспалений.
Тогда необходима срочная госпитализация, прием противовоспалительных препаратов или антибиотиков. Но курс терапии назначается только врачом, который проводит диагностику и устанавливает причину болей в мышцах.
Если же от спазмов и болей в мышцах спины вы страдаете постоянно, ранее вам поставили диагноз остеохондроз, ревматизм или сколиоз, то лечение проводите по стандартной схеме.
Интересное видео:
От сдачи анализов и консультации терапевта все же не отказывайтесь для контроля самочувствия. Обычно достаточно приема миорелаксантов, согревающих мазей и массажей для полного избавления от болей в мышцах.
А выполнение правил профилактики позволит избежать рецидивов и поражения остальных отделов позвоночника. В чем бы ни крылась причина болей в мышцах, начинайте терапию с ее поиска и устранения, а только потом избавляйтесь от симптомов.
Как снять боль мышцы спины. Лечение болей в спине. BoliBolsheNet.ru
Мышечные зажимы шеи и спины: снятие боли изменением позы

Наиболее частой причиной болей в шее и спине являются хронически напряженные мышцы, причем это хроническое напряжение обычно бывает следствием смещенных позвонков, ущемляющих нервы.
Когда мышца остается напряженной, происходит несколько событий, ведущих к хронической боли. Во-первых, мышцы начинают работать намного сильнее, чем в норме. Вы это замечали, когда сжимали в кулак расслабленную прежде кисть. Все эти лишние усилия приводят к вымыванию из мышц полезных химических веществ.
Если вы некоторое время подержите кулак крепко сжатым, то обнаружите, что он обескровливается. Дело в том, что при мышечных зажимах кровь выжимается из артерий и капилляров мышечного участка. Таким образом, мы подходим к схеме образования этих болей: напряженные мышцы связаны с образованием шлаков, а кровоток недостаточен, чтобы удалить их.
Накопление шлаков начинает раздражать мышцы и этим тоже вызывает боль. Когда головной мозг получает болевые сигналы, он усиливает мышечное напряжение в данной зоне, это еще более снижает кровоток и усиливает боль. Если такая ситуация будет продолжаться, данный участок тела станет болеть постоянно.
Иногда мы приводим сами себя к образованию таких пережатых зон в нашем теле, но, пока это не слишком выражено, дискомфорта не возникает. А потом появляется стресс, который создает добавочное мышечное напряжение, само вызывающее боль. Стоит немного расслабиться, как эта боль прекращается, но данный участок тела остается напряженным и зажатым, так что при каждом следующем стрессе отсюда пойдет новая боль.
Упражнения для шеи и спины помогают снять такие боли путем расслабления мышц, усиления кровотока путем вымывания шлаков из мышечной ткани и выправления смещенных позвонков.
Нижеприведенные упражнения для снятия шейных болей имеют целью снять стресс в области шеи и плеч, а это как раз те области, которые наиболее уязвимы при неправильной осанке. Если вы страдаете головными болями, болями и напряжением шеи и плеч, обратите особое внимание на эти простые упражнения, отнимающие не более 10 минут.
Для достижения наилучших результатов выполняйте их два раза в день, утром и вечером. Если на два раза у вас не хватает времени, лучше делайте их утром после теплого душа. Кроме того, в течение всего дня вы можете сделать ту часть этих упражнений, которая называется самомассажем.
Когда боли прекратятся, составьте себе два или три упражнения из этой программы на каждый день, чтобы они не смогли возвратиться.
СНЯТИЕ ШЕЙНЫХ БОЛЕЙ
(приблизительная длительность упражнения 10 минут)
Многие инстинктивно пожимают плечами, чтобы снять напряжение в этой области. Нижеследующее упражнение надо выполнять медленно, сопровождая его правильным дыханием.
- Примите естественную позу.
- Сделайте медленный и глубокий вдох животом, одновременно начиная поднимать плечи.
- Продолжайте вдох по мере того, как плечи поднимаются на максимальную высоту, а потом отведите их назад.
- Когда плечи окажутся в предельном верхнезаднем положении, начинайте выдох.
- Медленно выдыхая весь воздух из легких, опустите плечи, а затем выведите их вперед и опять вверх.
- С начала нового вдоха повторите движения плеч кверху и назад, а потом выдыхайте, опуская их вниз и выводя вперед.
- Эти движения надо акцентуировать, но без боли.
- Не торопитесь, чем медленнее вы выполняете упражнение, тем лучше. Выполняйте каждое упражнение 4 раза.
Теперь пора разогреть шею и плечи, а для этого надо усилить растягивающие движения.
- Прикоснитесь кончиками пальцев к плечам и, начиная вдох, медленно поднимайте локти кверху и назад. Выдох начинается, когда локти уже совершили широкую дугу, и вы начинаете их опускать и отводить обратно вперед.
- Продолжайте выдыхать, поднимая теперь локти кверху вперед, так чтобы они соединились перед грудью.
- Внимание: выдох должен быть закончен, когда локти встречаются перед грудью. Разводя локти и поднимая их кверху и назад, начинайте вдох. Этот цикл повторить 4 раза.
- Держите перед собою раскрытые кисти на высоте плеч, как будто держите книгу и читаете ее.
- Делая глубокий вдох, поднимайте кисти, постоянно следя глазами за ладонями так, чтобы голова откидывалась назад. Спину при этом назад не отгибайте. Вы почувствуете ощутимое растяжение под мышками и поперек грудной клетки.
- Оставляя руки поднятыми до отказа, оставайтесь в этой позе и задержите дыхание на два счета.
- Делая полный выдох, медленно опустите голову подбородком на грудь так, чтобы к концу выдоха голова свисала совершенно без опоры.
- Начинайте следующий вдох и, держа руки так, чтобы плечо и предплечье были под прямым углом, отведите локти назад до предела, чтобы полностью расправить и расширить грудь. Задержите дыхание на два счета.
- Теперь выдыхайте и представьте себе, что вы прыгаете в воду с трамплина, вытягивая обе руки предельно вперед и по-прежнему оставляя подбородок на груди. Задержите дыхание на два счета.
- Начинайте вдох, возвращаясь в исходное положение (положение #171;чтения#187;).
- Заканчивая упражнение, сделайте выдох и снова опустите подбородок на грудь. Досчитайте до двух.
Это упражнение выполняйте 4 раза подряд. Приступая ко второму повторению, поднимите голову к исходному положению и начинайте вдох с поднятием рук.
Л. Макгилл «Лечебная гимнастика для спины и позвоночника»
← Жми «Нравится» и читай нас в Фейсбуке
Совет 1: Как снять боль в пояснице
Возникновение тупой, ноющей боли в области поясницы может быть связано с несколькими факторами. К этим факторам можно отнести наличие межпозвонковой грыжи, остеохондроза, радикулита. Иногда боль может возникнуть у женщины во время менструации.
Естественно, способ лечения и избавления от боли должен подбираться, исходя из причины возникновения. Поэтому, если ощущается боль, нужно обратиться к врачу немедля.
Как быть, если нет возможности обратиться за помощью к профессионалу? В таком случае необходимо снять болевые симптомы самостоятельно. Для этого существует несколько способов.
Способы, позволяющие самостоятельно снять боль в пояснице
В случаях, когда боли очень сильные, а причины возникновения неизвестны, лучше всего соблюдать постельный режим. Лишь через два-три дня можно вставать с кровати и передвигаться. При этом неплохо использовать костыли для уменьшения степени нагрузок на позвоночный столб. Что касается постели для больного, то она должна быть жесткой.
Чтобы уменьшить ощущение боли, можно воспользоваться мазями. Хорошо подойдут «Финалгол» «Капсин», «Тигровый», либо крем «Чага». Натирать данными мазями нужно ту часть поясницы, где наиболее ярко выражено чувство боли.
Также для обезболивания и против воспаления можно использовать следующие мази: вольтареновая, ортофеновая, индометациновая. В некоторых случаях неплохо использовать хлористый этил, который наносится на поясничную область.
Если Вы знаете, что страдаете миозитом, то можно воспользоваться горячим компрессом. На больное место либо клеится перцовый пластырь, либо ставится горчичник. Для более серьезного эффекта поясницу следует обмотать платком из шерсти.
Часто при болях в поясничном отделе приходиться бороться с мышечным напряжением. Чтобы его убрать, применяются миорелексанты. После из приема болевые ощущения, связанные с напряжением, будут утихать.
Профилактика
Чаще всего тупая поясничная боль связана с постоянным мышечным напряжением в данной области. Чтобы избежать осложнений, следует научиться управлять телом, взять под контроль мышечный тонус спины. Для этого хорошо подойдут занятия йогой и пилатесом.
Всегда важно сохранять осанку, следить за правильным положением спины, мышцы которой должны периодически расслабляться.
Профессиональные методы, позволяющие снять боль в пояснице
Для снятия тупой боли в области поясницы подойдут следующие процедуры, которые можно пройти у специалистов: электрофорез с применением новокаина, чрескожная электроанальгезия, действие динамических и синусоидально-моделированных токов. Прекрасно помогает снять боль прижигание и иглоукалывание.
В случаях, когда болевые ощущения возникают из-за смещения дисков в позвоночнике, необходима трекционная терапия. Она заключается в вытягивании туловища. В давние времена наши предки использовали устройство под названием Правило. С его помощью вытягивался позвоночник, выравнивались суставы. В наше время в некоторых городах практикуют подобные вытягивания, но сначала необходимо проконсультироваться с врачом.
В больницах и санаториях для снятия боли применяют родоновые, натриевые и хлоридные ванны и накладывание лечебных грязей.
Совет 2: Как снять тупую боль в пояснице
Причиной возникновения тупой, ноющей боли в пояснице может быть грыжа межпозвонкового диска, остеохандроз, радикулит и даже менструация. Лечить ее надо в зависимости от диагноза, поэтому с этой проблемой необходимо как можно раньше обратиться к врачу. Но если этой возможности пока нет, снять тупую боль в пояснице временно можно и самому.

Если боли очень сильны, а их этиология остается невыясненной, вам необходим постельный режим. Только через пару-тройку дней можно начинать передвигаться, но при этом лучше воспользоваться костылями, чтобы уменьшить нагрузку на позвоночник. Лежать необходимо на жесткой постели, для этого на деревянный щит можно положить тонкий матрас.
То место, в котором боль чувствуется особенно сильно, растирайте раздражающими мазями: «Капсином», «Финалголом», «Тигровой» или кремом «Чага». Для растирания используйте противовоспалительные и обезболивающие средства: вольтареновую, ортофеновую или индометациновую мази. Снять боль поможет нанесение на поясницу хлористого этила. Если у вас – миозит, поможет любой горячий компресс. На это место можно поставить горчичники или приклеить перцовый пластырь. Хорошо бы обмотать поясницу теплым шерстяным платком и не снимать его даже ночью. Чтобы снизить напряжение в мышцах, применяйте миорелексаны, это поможет снять болевые ощущения.
Часто тупая боль в пояснице вызвана постоянным патологическим напряжением мышц. Попробуйте научиться управлять своим телом, контролировать тонус мышц спины. При движении, ходьбе, неподвижном состоянии сохраняйте правильную осанку, старайтесь, чтобы мышцы чаще находились в расслабленном состоянии.
Помогут снять тупую боль в пояснице электропоцедуры: электрофарез с новокаином, чрескожная электроанальгезия, динамические и синусоидально-моделированные токи. Хорошее действие оказывает рефлексотерапия с применением прижигания, иглоукалывания, электроаквупунктурные процедуры. Если боль вызвана смещением межпозвонковых дисков, вам показана тракционная терапия – вытяжение туловища. Помогут снять боли различные ванны: родоновые, хлоридные, натриевые, а также аппликации грязью при невысоких температурах. Такое лечение вам смогут обеспечить только в стационаре.
Помните, что применение обезболивающих и противовоспалительных средств только снимает симптомы заболевания. Чтобы боли не повторялись, следует устранить их причину, а для этого нужно обязательно обратиться к специалисту-медику.
Лечение поясничной боли
Лечение и симптомы миозита мышц спины
Патологическое состояние, развивающееся из-за воспаления и рефлекторного спазма мышц, называется миозит мышц спины. Оно приводит к защемлению крупных нервов, которые проходят сквозь толщу мышц, а также к отеку мышечных волокон. Сильная боль постепенно нарастает и провоцирует дальнейшее увеличение мышечного спазма. Причинами заболевания могут стать: переохлаждения и сквозняки, осложнения после перенесенного паразитарного, инфекционного заболевания, слишком долгое нахождение в неудобной позе, травмы спины, стрессы.

Миозит мышц спины может быть двух видов.
- Острая стадия, которая может быть вызвана травмой, мышечным перенапряжением, местным инфицированием мышц.
- Хроническая форма проявляется в результате не долеченного миозита мышц спины. При таком диагнозе боли периодически напоминают о себе. Чаще они появляются после длительного пребывания в одной позе, в ночное время, при изменении погоды или переохлаждения.
По причине происхождения заболевание также различаются на несколько типов.
- Это инфекционный миозит, который вызывается бактериальными инфекциями.
- Травматический миозит спины – сложное мышечное воспаление, возникающее после ранений и травм.
- Гнойный миозит развивается после гнойных воспалений.
- Из-за наличия глистов может проявиться паразитарный миозит.
- После употребления наркотиков или отравления токсическими веществами появляется токсический миозит.
Основные симптомы болезни
Симптомы миозита могут проявляться на утро после сна. Но в некоторых случаях боль в мышцах развивается сразу же после травматического воздействия или вечером после трудного дня. Симптомы зависят от того в какой части тела развился мышечный спазм. Боль при миозите носит ноющий характер, усиливается при движении и при прикосновении к мышцам. Миозит может сопровождаться лихорадкой, болями в голове. Развивается напряжение мышц как защитная реакция организма, движения скованны, возникает мышечная слабость и затем атрофия мышц.
Боли в спине развиваются, если есть спазм в грудном отделе позвоночника. Иногда в таком состоянии может быть зажат межреберный нерв и тогда диагностируется межреберная невралгия. Тогда боль развивается не только в спине, но также в области ребер и груди. Очень часто боль отдает в левую сторону груди и поэтому ее могут принять за сердечный приступ. Чтобы диагностировать точную причину боли пациенту назначают ЭКГ. Если есть миозит, то на кардиограмме все показатели будут в пределах нормы, а прием сердечных препаратов не дает никаких результатов.
Наиболее часто встречается миозит поясничных мышц. Для такого патологического состояния характерны боли в поясничной области. Иногда при ущемлении бедренного или поясничного нерва боли могут распространяться в ногу. Если боль распространяется по задней поверхности ноги, то речь идет об ишиалгии. Иногда боли вызванные спазмом поясничных мышц сильно различаются. Они могут доставлять лишь простое неудобство, а иногда могут полностью обездвижить человека.

При сильном воспалении в поясничном отделе, мышцы становятся очень напряженными, что заставляет человека находиться в практически скрюченном положении. Он не в состоянии разогнуться, и передвигается на полусогнутых ногах. Острый приступ болезни переносится очень тяжело, хотя протекает быстро. Для эффективности лечения необходимо провести правильную диагностику. Во время ее учитываются следующие симптомы: сильные боли, которые усиливаются при пальпации, при прикосновении, при движении. На воспаленном участке можно прощупать болезненные на ощупь очаги воспаления, возникает головная боль и лихорадка.
Как лечить миозит спины
Если миозит мышц спины еще не перешел в хроническую форму, то его лечить достаточно просто. Необходимо обеспечить полный покой, любые нагрузки следует полностью исключить до полной ликвидации приступа. Также в период острого протекания заболевания лучше не прогревать спину, не применять физиопроцедуры и силовой массаж, так как они могут только усилить отек и спровоцировать новые болевые ощущения.
В основном при спазме мышц врачи рекомендуют лечение новокаиновыми блокадами, иглорефлексотерапию, мануальную терапию и постизометрическую релаксацию, то есть вытяжение мышц, которое может купировать боль за 4 сеанса. Также простым методом лечения миозита спины является прием нестероидных лекарственных средств, которые принимают в таблетках и инъекциях. Часто пациентам назначают индометацин, мовалис, диклофенак, кетопрофен. Прием противовоспалительных препаратов достаточно быстро купирует боль и отек нервных корешков воспаленных мышц. Но для того чтобы не возникло побочных эффектов от приема НПВС необходимо принимать их не больше недели. За этот период вполне можно устранить симптомы воспаления, которое было вызвано мышечным спазмом.

Если же приступы носят затяжной характер и не отпускают довольно долго, то следует обследоваться более тщательно, так как это может быть сигналом о более серьезной патологии. Лучше перестраховаться и исключить смещение суставов и появление межпозвоночной грыжи. В каждом конкретном случае лечение назначается индивидуально и зависит от причины возникновения.
- Если патология вызвана бактериальной инфекцией, то рекомендуется лечение антибактериальными препаратами.
- Если миозит паразитарного происхождения, то лечение сводится к приему антигельминтных средств.
- Если природа болезни аутоиммунная, то назначают иммуносупрессоры и глюкокортикоиды.
- Если болезнь вызвана статическими нагрузками, то можно применять разогревающие мази, такие как Капсикам, Финалгон. Мази и гели эффективны при всех видах миозитов начиная с самого первого их проявления. Они устраняют боль, снимают отек, разогревают мышцы.
Когда болевые симптомы будут сняты, то специалисты скорей всего порекомендуют пройти курс электростимуляции мышц и нервов, благодаря чему за короткий срок полностью восстановится способность мышц сокращаться, восстановится их сила и улучшиться капиллярное кровоснабжение. Также полезна лечебная физкультура, но при условии, что все упражнения будут рекомендоваться только специалистом и он будет контролировать ход их выполнения.
Пациентам с миозитом необходимо включать в свое питание пищу с большим содержанием витаминов А, С, Е, которые нейтрализуют вещества, возникающие при воспалении мышц. Также необходимо употреблять в пищу продукты, содержащие салицилаты, которые оказывают противовоспалительное действие. Это свекла, сладкий перец, картошка, морковь. Полезна и морская рыба, которая поможет бороться с воспалением благодаря особым жирам. Необходимо пить много жидкости, например отвар из шиповника, фруктовые соки (особенно кислые), зеленый чай.
Все лечение миозита направлено на устранение воспаления мышц и причины заболевания, которая вызвала воспалительный процесс. Устранив причину, можно легко справиться с заболеванием. Так соблюдая все рекомендации специалиста можно эффективно лечить миозит спинных мышц.

Неужели так просто забыть об ОСТЕОХОНДРОЗЕ? Нужно всего лишь каждый день заваривать.
Читать далее
Источники: http://fithacker.ru/articles/myishechnyie-zazhimyi-shei-i-spinyi-snyatie-boli-izmeneniem-pozyi/, http://www.kakprosto.ru/kak-852227-kak-snyat-bol-v-poyasnice, http://stophondroz.ru/miozit/lechenie-i-simptomy-miozita-myshc-spiny.html
Комментариев пока нет!
3 упражнения для снятия болевого синдрома
Недопонимание роли поясничной мышцы не удивительно. Сам процесс присвоения имени этим мышцам, соединяющим верхнюю часть тела с нижней частью, содержит ряд ошибок, охватывающих четыре столетия.
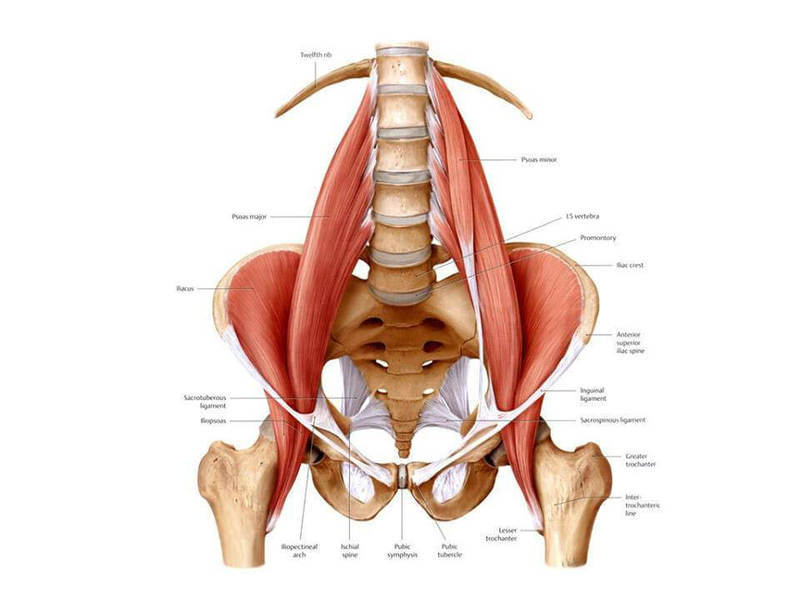
Задолго до того, как Гиппократ начал использовать современный латинский термин «psoa»- поясничная (мышца), анатомы Древней Греции называли эти мышцы «утроба для почек» из-за физической взаимосвязи с этими органами.
В 17 веке французский анатом Риоланус (Riolanus) совершил грамматическую ошибку, существующую по сей день, назвав две поясничные мышцы, как одну «psoas», вместо надлежащего латинского «psoai» (Diab, 1999).
Это, возможно, влияет на наше восприятие мышц, как командных игроков, а не как отдельных мышц, адаптирующихся к нашим асимметричным привычкам.
Доктор Джон Басманджиан (John Basmajian), отец электромиографической (ЭМГ) науки, внёс свой вклад в непонимание утверждением, что поясничная и подвздошная мышца функционируют нераздельно, потому что у них общее нижнее крепление. Его мнение привело к широкому распространению термина «iliopsoas» (подвздошно-поясничная), лишая каждую из мышц индивидуальных особенностей, и спровоцировало прецедент измерять ЭМГ подвздошной мышцы, а не глубокой и более труднодоступной поясничной мышцы.
Вся эта история помогает понять причины распространённости заблуждений о действительной роли поясничной мышцы.
Механика поясничной мышцы
В свете информации о точках прикрепления возникают вопросы: сгибает ли поясничная мышца бедро? Или она движет позвоночник? А может, она делает и то, и другое?
Биомеханики всегда пытаются построить картину на основе «предположительного» действия, учитывая здоровье суставов, рычаги и производимое усилие.
Многочисленные соединения с позвоночником подразумевают, что основная роль поясничной мышцы состоит в обеспечении каким-то образом движений позвоночника. Но проверка этой гипотезы показывает, что углы прикреплений не позволяют обеспечить достаточного усилия для наклона в сторону.
Помните подъёмы корпуса из положения, лёжа в школе (старой школе!) из National Fitness Testing program (в настоящее время известная, как President’s Challenge Program)? При движении, подобном подъёму туловища (которые, как ни странно, всё ещё входят в протокол), поясничная мышца одновременно разгибает верхние позвонки и сгибает нижние позвонки, создавая сдвигающее усилие в поясничных позвонках (один позвонок скользит относительно другого), а также создаёт существенную компрессионную нагрузку (Bogduk, Pearcy & Hadfield, 1992) – нежелательное движение для долговременного здоровья спины.
Исследования показывают, что поясничная мышца играет активную роль в сгибании бедра, но по сравнению с подвздошной мышцей поясничная больше стабилизирует позвоночник (не позволяя позвонкам вращаться во фронтальной плоскости), чем производит движение ноги (Hu et al. 2011). И наконец, множественное прикрепление создаёт необходимость достаточной способности к удлинению поясничной мышцы, чтобы позволить позвоночнику, тазу и бёдрам свободное, естественное движение без боли и травм.
Сидячий образ жизни и поясничная мышца
Если вы когда-нибудь видели переход триатлониста от велосипедного этапа гонки к бегу, то можете представить, как долгое пребывание поясничной мышцы в укороченном состоянии влияет на вашу способность ходить вертикально.
В менее экстремальной ситуации: часы (и ещё много часов), проведённые сидя, влияют на способность поясничной мышцы растягиваться на максимальную длину – длину, которая позволяет вам ровно стоять и что, вероятно, более важно, удлиняться при ходьбе.
Если вы подсчитаете количество пациентов, которые переходят от восьмичасового сидения на рабочем месте к «фитнес» активности, которая дополнительно предрасполагает поясничную мышцу к укорочению (велотренажёр, тренажёр-лестница, упражнения на тренажёрах сидя), то не удивитесь, что у людей, выполняющих упражнения, так много проблем с нижней частью спины, тазом и бёдрами.
Как выглядит укорочение поясничной мышцы?
Специалисты, замечая чрезмерную кривизну поясничного отдела позвоночника, часто делают вывод о наклоне таза вперёд у клиента.
Подобная форма постуральной оценки ошибочная, так как не подкреплена объективными данными положения скелета, в частности, происхождения кривой.
Чрезмерное разгибание позвоночника или наклон таза вперёд не обязательно свидетельство укороченной поясничной мышцы. Вместо этого наблюдается особенная кривая, созданная смещением верхних поясничных позвонков в сочетании с разгибанием и смещением и сгибанием нижних позвонков. Это похоже на чрезмерный изгиб, с одним исключением – костный признак: грудная клетка.
Оценка поясничной мышцы
В связи с тем, что поясничная мышца может смещать позвоночник вперёд, очень часто можно увидеть «выпирающие рёбра» при укорочении мышцы.
Оценить это в положении стоя трудно, так как многие люди компенсируют укорочение поясничной мышцы небольшим сгибанием тазобедренных суставов и коленей, «ослабляя поясничную линию». Для объективной оценки используйте положение, лёжа на спине.
Начинайте работу с пациентом в положении сидя с выпрямленными ногами. Четырёхглавые мышцы должны быть полностью расслаблены, а задняя поверхность бедра касаться пола. Остановите пациента при наклоне назад, когда нижняя поверхность бедра приподнимется от пола.
В этот момент поддержите своего пациента под голову и лопатки, оставляя пространство для опускания рёбер на пол. Высота поддержки зависит от напряжения поясничной мышцы.
В идеале, пациент должен быть в состоянии лежа на полу с «нейтральным» положением скелета. Укороченная поясничная мышца приподнимет бедро или нижние рёбра от пола. Эта оценка – коррекционное положение. В случае обнаружения приподнятых поясничной мышцей рёбер, попросите пациента расслабиться, пока нижние рёбра не окажутся на полу. В дальнейшем необходимо постепенно уменьшать высоту или положение, при котором необходима поддержка.
Чтобы протестировать подвздошно-поясничную мышцу (ППМ), попросите пациента сесть на край кушетки. Встаньте рядом с пациентом и положите одну руку на бедро пациента чуть выше его колена.
Положите другую руку на плечо пациента. Попросите пациента поднять колено против сопротивления вашей руки. Рабочее усилие ППМ затем сравните с усилием той же мышцы на другой ноге.
Постизометрическая релаксация мышц
Все суставы человеческого тела окружены комплексами мышц и управляются их сокращениями. Сокращение одних групп мышц и своевременное расслабление других – залог плавности и эффективности движений тела. При возникновении патологических смещений в суставах проявляется эффект выраженного раздражения рецепторов сухожилий, мышечных волокон. Это приводит к сокращению как мелких групп околосуставных мышц, фиксирующих патологическое положение сустава, так и крупных мышечно-фасциальных комплексов, приводящих к изменению биомеханики всего тела.
Лечение подобного комплекса нарушений должно заключаться в возвращении причинному суставу нормального положения и объема движений. К сожалению, выраженное околосуставное мышечное напряжение затрудняет телу проведение самокоррекции.
Чтобы помочь организму встать на путь к исцелению необходимо провести расслабление мышц.
Известно, что в фазе нормального мышечного сокращения происходит истощение внутренних энергетических ресурсов мышцы, после чего наступает фаза расслабления. В случае патологически напряженных мышц происходит попеременное задействование различных групп волокон, что позволяет мышце длительно находится в напряженном состоянии. Если же мы сознательно увеличим силу мышечного сокращения в ответ на приложенное из вне сопротивление, будут задействованы все группы мышечных волокон, что приведет к последующему их расслаблению и даст возможность растянуть напряженную мышцу, освободить патологически смещенный сустав.
Основные правила проведения постизометрической релаксации мышц:
1. Перед началом проведения упражнения необходимо вывести сустав в сторону ограничения, добиться максимального натяжения и напряжения патологически сокращенной мышцы. Подготовительное движение осуществляется до уровня усиления болевых проявлений. Это барьер ограничения движения.
2. Движение, осуществляемое для увеличения мышечного сокращения, должно проводится в сторону максимальной безболезненности и соответствовать направлению предшествующего сокращения мышцы (противоположном барьеру ограничения).
3. Сила дополнительного сокращения мышцы составляет 30% от максимума и не должна увеличивать болевые проявления.
4. Сопротивление сокращению мышцы должно быть достаточно для удержания конечности или тела от перемещения в пространстве. Мышца должна напрягаться, но не производить движения, удерживаемая сопротивлением.
5. Время дополнительного мышечного напряжения 5-7 секунд.
6. После напряжения выдерживается 3 секундная пауза – мышца расслабляется.
7. После паузы проводится растяжение мышцы в сторону барьера ограничения до появления болевого синдрома. Это новый барьер ограничения.
8. Выполняется 3-4 подхода с постепенным увеличением свободы движения сустава и расслаблением мышцы.
Упражнение 1.
И.п. — лежа на краю кровати на здоровом боку, под таз и поясницу можно подложить небольшую подушку. Обе ноги согнуты в коленных и тазобедренных суставах, голени и стопы свисают за край кровати. За счет массы ног при расслаблении произойдет наклон таза и в вышележащем боку появится ощущение растяжки.
Приподнимите стопы и голени до горизонтального положения, удержите напряжение в течение 5—10 секунд (а). Движения лучше выполнять на выдохе.
Затем глубоко вдохните, расслабьтесь и потянитесь. Ноги опустятся и своим весом произведут растяжку квадратной мышцы поясницы и собственных мышц позвоночника (б). Движение повторяется 3—4 раза с нарастанием амплитуды при растяжке.
Если позволяют условия, можно «верхней» рукой ухватиться за спинку кровати. В этом случае растяжка будет ощутимее и захватит широчайшую мышцу спины.
Упражнение 2.
Позволяет растянуть те же мышцы и снять нагрузку с суставов и дисков позвоночника. Оно больше подойдет тем, у кого боли появляются к вечеру. Для его выполнения положите рядом со шкафом стопку книг высотой 15—20 сантиметров. Если у вас в доме есть перекладина, то лучше воспользоваться ею, хотя подойдет и дверь или в крайнем случае — просто стена, на которую можно опереться.
И.п. — стоя одной ногой на стопке книг, другая свободно свисает, не касаясь опоры, руки максимально вытянуты вверх, фиксируют положение, удерживаясь за опору. На выдохе подтяните свисающую ногу вверх («втяните» ногу в туловище), как показано на рис.а.
Задержав это положение в течение 10 секунд, вдохните, расслабьтесь и встряхните свисающую ногу, стараясь коснуться стопой пола (рис.б). В норме должна ощущаться растяжка мышц в поясничной области на стороне свисающей ноги. Движение повторите 3—4 раза каждой ногой.
После выполнения этого упражнения необходимо лечь и полежать в течение часа, поэтому лучше его делать перед сном.
Прием ПИРМ будет эффективнее, если его проводить из положения виса на перекладине на одной руке. Причем если на правой, то подтягивать следует левую ногу, и наоборот. Такой вариант подойдет спортсменам и всем, кто сможет его выполнить, провисев на перекладине 2—3 минуты, удерживаясь одной рукой.
Упражнение 3.
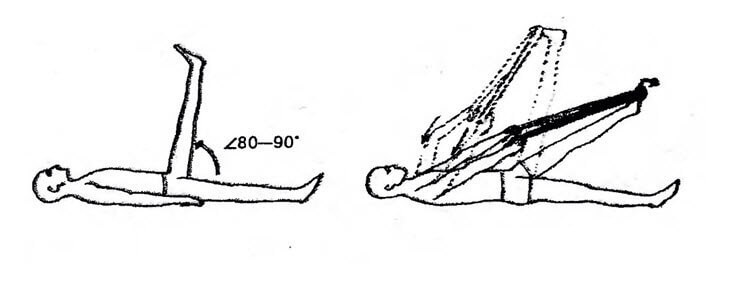
И. п. — лежа на спине, ноги выпрямлены. На стопу (около пальцев) набросьте длинное полотенце, наподобие стремени. Концы его удерживайте в руках и натяните на себя, как вожжи. Нога начнет подниматься, как мы уже говорили, в норме на 80—90°, то есть выйдет в вертикальное положение. Если же угол подъема меньший и, к примеру, после 30° появились тянущие боли по задней поверхности бедра, под коленом или в голени, то это и есть тот самый (скрытый) спазм мышц, который следует обязательно ликвидировать, в противном случае он рано или поздно проявится явно — в виде обострения. Для устранения этого спазма используется ПИРМ.
Вначале чуть ослабьте натяжение полотенца и установите исходное безболезненное положение ноги. Затем сделайте спокойный вдох и надавите пальцами стопы на полотенце, как на педаль Вы почувствуете, как напряглись мышцы задней поверхности ноги. Ваше усилие должно быть средней интенсивности. Задержите напряжение мышц на 7—15 секунд (желательно задержать и вдох). Выдохните, медленно расслабьте мышцы ноги, а руками потяните полотенце на себя.
Если все выполнено правильно, без спешки и рывков, то нога поднимется выше исходного уровня и преодолеет первоначальный болевой барьер.
Далее растягивайте мышцы до нового «порога» — в нашем случае, к примеру, от 30 до 50—70°. И как только появится уже знакомое тянущее ощущение, вновь давите пальцами на полотенце, задержите напряжение на вдохе и произведите растяжку. Теперь угол подъема может составить и 80—90°.
Так, за 2—3 цикла спазм у подавляющего большинства ликвидируется.
Нередко встречается мнение, что подобные боли связаны с воспалением седалищного нерва, но приведенное упражнение лишний раз доказывает мышечное происхождение болевого синдрома, который чаще всего удается купировать простой растяжкой.
Возможные затруднения при выполнении этого упражнения:
1. Мышцы туго поддаются растяжке, или она провоцирует боль. В таком случае попробуйте увеличить задержку напряжения до 20 секунд, а само растягивающее движение производите в малых амплитудах — по 5-10°.
2. Возможно, за один такой цикл до нормы мышцы не растянутся. Поэтому занятия следует повторять на протяжении нескольких дней, иногда и по 2 раза в день. Важно отметить, что если после проведения этого упражнения объем движения возрос хотя бы на 5—10°, тo вы на правильном пути и дело пойдет.
3. Если движение «застопорилось», не достигнув нормы, то следует искать стойкие изменения в мышцах или в тазобедренном суставе. Такая ситуация часто наблюдается у длительно болеющих остеохондрозом, перенесших травмы, больных коксартрозом. В таком случае не старайтесь доводить сгибание до 90°. Возможно, ваша индивидуальная норма меньше и составляет, к примеру, 45°. Но и в этом случае после проведения приема ПИРМ вы обязательно почувствуете облегчение.
Приведенные упражнения ПИРМ являются ключевыми для правильного положения всех вышерасположенных отделов позвоночника. Кроме того, они увеличивают резерв опорно-двигательного аппарата благодаря возрастанию и приведению к норме объемов движения в двух крупных суставах — коленном и тазобедренном. Теперь они будут выполнять положенную им амплитуду движений и разгрузят позвоночник, а следовательно, риск повторных обострений поясничных болей снизится.
Если выполнять эти упражнения регулярно, то через неделю-две вы отметите, что ноги сгибаются и разгибаются в полном объеме и без проведения ПИРМ. В этом случае можно ограничиться тестированием 1 раз в неделю с помощью тех же приемов, а при отклонении от нормы проводить растягивающие упражнения.
Напомним, что главным критерием правильности выполнения приемов ПИРМ служат не градусы, а ваши ощущения. опубликовано econet.ru
P.S. И помните, всего лишь изменяя свое потребление — мы вместе изменяем мир! © econet
