Атеросклероз. Развитие атеросклеротической бляшки. Факторы риска развития атеросклероза
В пожилом возрасте ухудшение работы мозга, которое в первую очередь проявляется ухудшением памяти, в простонародье называется «склерозом». Как часто мы слышим о рассеянном человеке: « Да он ничего не помнит, у него — склероз».
О каком склерозе идет речь? Речь идет об атеросклерозе сосудов головного мозга, который приводит к ухудшению кровоснабжения голов-ного мозга с различными проявлениями — от легких нарушений памяти до нарушений мозгового кровообращения и старческого слабоумия..
Так, что такое атеросклероз? Атеросклероз- болезнь артерий, при которой в сосудистой стенке возникают очаги кашицеообразной массы, окруженные уплотненной капсулой. Кашицеобразная масса преимущес-твенно состоит из жироподобных веществ, прежде всего холестерина.
Кашицеобразная масса, отделенная от тока крови капсулой (покрышкой), и выбухающая в просвет сосуда, называется атеросклеротической бляшкой.
Атеросклерозом поражаются обычно артерии крупного и среднего размера: аорта, коронарные (сердечные) артерии, артерии мозга, нижних конечностей и другие.
Почему? Мозг и сердце являются жизненно важными органами, нуждающимися в интенсивном кровоснабжении и теряющими свои функ-ции даже при кратковременном прекращении кровотока. Так, смерть мозга наступает через 5 минут от начала остановки кровотока, сердечная мышца без поступления крови может работать не более 15-20 минут. Потом или наступает гибель мозговой ткани (мозговой инсульт), или некроз сердечной мышцы (инфаркт миокарда).
Хотя процесс атеросклероза начинается сразу после рождения ребенка и продолжается в течение всей жизни, заболевание мозговым инсультом или инфарктом миокарда не является фатальной неизбежностью для всех.
Имеются географические, этнографические (генетические) особен-ности и различия в развитии атеросклеротического процесса, и соответс-твенно, в заболеваемости мозговыми инсультами или инфарктами миокар-да.
Так, при почти одинаковом образе питания в Германии и Франции мозговыми инсультами и инфарктами миокарда французы болеют в 2 раза реже, чем немцы. В чем причина? Это обьясняют тем, что французы больше потребляют морепродукты, оливковое масло и виноградные вина, а немцы – мясо, животные жиры и пиво.
В Японии и Китае инфарктами миокарда болеют в несколько раз реже, чем в Европе или в Америке. Это обьясняется употреблением большого количества морепродуктов в этих странах, растительным пита-нием, в то время как среди японцев и китайцев, проживающих длительно в Америке, частота инфарктов миокарда намного выше, чем на их истори-ческой родине. Это определяется изменением образа жизни, питания.
Клиническая картина атеросклероза обычно начинает проявляться при уменьшении просвета артерии более чем на 50%.
Рисунок артерии, просвет которой закрыт атеросклеротической бляшкой более чем на 50%..
Атеросклероз называют «тихим убийцей». То есть, при атеросклерозе количественные показатели сосудистого поражения переходят в качественные показатели – поражение органов и тканей с видимой клиникой при сужении просвета артерии больше чем на 50%.
Механизм развития ишемического инсульта или инфаркта миокарда – это сосудистая катастрофа — разрыв атеросклеротической бляшки.
Сосудистая катастрофа в преобладающем большинстве случаев начинается с разрыва покрышки атеросклеротической бляшки. Содержимое бляшки, которое десятками лет плотно утрамбовывалось под ее покрышкой, через разрыв покрышки бляшки выползает в просвет артерии, вызывая ее критическое сужение – остро возникают признаки недостаточного кровоснабжения головного мозга или сердечный болевой приступ. В месте повреждения возникает раневое воспаление, куда устремляются кровяные элементы (лейкоциты, эритроциты, тромбоциты), с формированием сгустка крови, еще больше суживающие просвет пораженной артерии.
Когда сгусток крови полностью закрывает просвет артерии, возникает картина инфаркта мозга (ишемического инсульта) или инфаркта миокарда. Инфаркт (некроз) – омертвение части вещества мозга или сердечной мышцы, находящейся в зоне кровоснабжения пораженной артерии ниже ее закупорки.
В условиях России возможностей поголовного профилактического обследования взрослого населения на атеросклероз нет. И нет простых, дос-тупных методов определения атеросклеротического поражения артерий мозга и сердца на доклинической стадии.
Потому для профилактики мозговых инсультов и инфарктов миокар-да в первую очередь необходимо работать с группами риска.
Группы риска- это группы людей, имеющих факторы риска раннего развития атеросклероза ввиду их повреждающего эффекта на сосудистую стенку.
В чем значение факторов риска в развитии атеросклероза?
Чтобы начался процесс атеросклероза, необходимо, чтобы жиры и холестерин начали проникать в сосудистую стенку. Факторы риска спо-собствуют преждевременному развитию атеросклероза за счет повышения проницаемости сосудистой стенки для жиров и холестерина, повреждения сосудистой стенки.
Что относится к факторам риска?
1. Курение.
2. Артериальная гипертония.
3. Сахарный диабет.
4. Повышенный холестерин крови.
5. Наследственность.
6. Возраст.
8. Ожирение.
1. Курение.
Никотин является сосудистым ядом. Повреждает внутреннюю стенку артерий. Через повреждения-микротрещины в сосудистую стенку проникают жиры и холестерин. Начинается процесс формирования атеро-склеротической бляшки. Никотин возбуждает сердечно-сосудистую сис-тему, учащает число сердечных сокращений на 10-15 ударов в минуту, ускоряет процесс изнашивания сердца. У курящих лиц частота мозговых инсультов и инфарктов миокарда в 2-3 раза выше, чем у некурящих.
Профилактика – пропаганда здорового образа жизни, формирование отрицательного отношения к курению среди молодежи.
2. Артериальная гипертония.
Как течение быстрой реки размывает берега, так и повышенное АД повреждающе действует на сосудистую стенку, ускоряет процесс атеросклероза. При повышенном токе крови в артериях возникают условия для разрыва атеросклеротической бляшки — нестабиль-ная стенокардия, инфаркт миокарда.
3. Сахарный диабет.
Сахарный диабет вызывает сосудистую ангиопатию- повышенную проницаемость сосудистой стенки для жиров и холестерина, потому при сахарном диабете резко возрастает заболеваемость инфарктами миокарда и мозговыми инсультами. Поражением сосудистой стенки мозговых и коронарных сосудов сахарный диабет не ограничивается- поражаются сосуды нижних конечностей с ишемией пальцев ног, может возникнуть гангрена конечностей. При поражении артерий глаза больной может внезапно ослепнуть.
4. Повышенный холестерин крови.
Чтобы холестерин проникал в сосудистую стенку, необходимо его повышенное содержание в крови. При этом риск сосудистых заболеваний сердца и мозга растет пропорционально повышению содержания холестерина в крови.
Считается. что если содержание общего холестерина в крови исследуемого будет ниже 4,0 ммоль/л, риск развития атеросклероза минимален.
Угрожаемым повышением общего холестерина у здоровых лиц считается его повышение выше 5,0 ммоль/л, у больных с ИБС и сосудистыми заболеваниями мозга- повышение выше 4,5 ммоль/л. Если в крови выявляется очень высокое содержание холестерина (выше 8,0 ммоль/л), следует исключать наследственную гиперхолестеринемию.
5. Наследственность.
Если у исследуемого высокий холестерин и близкие прямые родственники (отец и мать, родные братья, тети, дяди) болели инфарктами миокарда до 40 лет или были случаи внезапной смерти, здесь скорей всего виновата наследственность.
Суть наследственной гиперхолестеринемии заключается в том, что в органах и тканях не хватает рецепторов, захватывающих холестерин из крови для их последующего использования (холестерин необходим для строительства клеток) – неиспользованный холестерин в большой концентрации накапливается в крови — атеросклероз развивается очень быстро, инфаркты миокарда могут возникать в возрасте 20-30 лет.
6. Пол.
У женщин атеросклеротические поражения сосудов возникают на 10 лет позже, чем у мужчин — женские половые гормоны обладают кардиопротективным эффектом. Но только до наступления климакса.
7. Ожирение.
Избыточный вес как ведущий компонент метаболического синдрома. Излишний вес включает в себя избыточное потребление жиров и холестерина (гиперхолестеринемия), углеводов (гипергликемия), и сам по себе вызывает повышение АД.
Что делать для ранней диагностики ИБС и сосудистых поражений мозга?
- Каждый мужчина после 40 лет и женщина после 50 ежегодно должны посещать своего терапевта, проходить ЭКГ и сдавать анализы на сахар и холестерин (липиды крови).
- С каждым пациентом в возрасте после 40-50 лет, или с лицами, имеющими группы риска по ИБС и мозговому инсульту, должна проводиться беседа о начальных симптомах этих заболеваний, немедикаментозная или медикаментозная коррекция корригируемых факторов риска, ознакомление с приемами доврачебной само — и взаимопомощи.
- Лечение заболеваний, относящихся группам риска по ИБС и мозговому инсульту.
С.Попов
ГБУ РС(Я) «РЕСПУБЛИКАНСКИЙ ЦЕНТР МЕДИЦИНСКОЙ ПРОФИЛАКТИКИ»
Биохимическое развитие атеросклероза: признаки, факторы риска
Глубокое знание проблемы атерогенеза позволяет своевременно определите риски образования бляшек в сосудах. Биохимические механизмы развития атеросклероза являются предметом изучения современной медицинской науки. Для того чтобы в них разобраться, необходимо знать причины, предпосылки и факторы риска развития атеросклеротической дисфункции. Когда доктору удается определить их, установить признаки клинической симптоматики, он может с легкостью разобраться в механизмах, происходящих в организме больного.
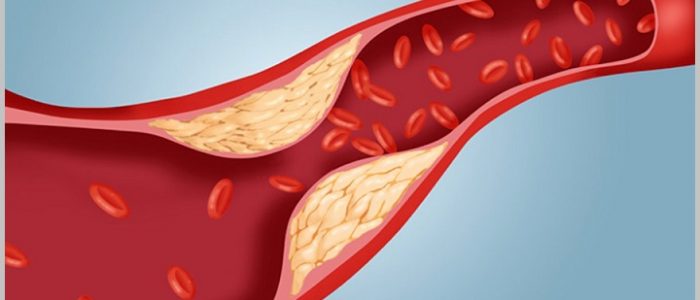
Обладая знаниями о формировании патологии на молекулярном уровне, можно разработать биохимические основы терапии. Такое лечение будет влиять на первое звено патогенетического процесса, что предотвратит осложнения.
Причины заболевания
Биохимия атеросклероза прослеживается уже в его причинных факторах:
- Генетическая предрасположенность. Гены, встроенные в хромосомы, кодируют последовательность аминокислот в белках. Последние становятся компонентами клеток, которые имеют те или иные функции и свойства. Таким образом генетика играет первичную роль в становлении метаболических нарушений, к которым и относится атеросклероз.
- Половые особенности. Статистика утверждает, что атеросклеротические бляшки встречаются чаще в сосудистом русле у женщин. Это обусловлено влиянием женских половых гормонов на эластичность и целостность эндотелия артерий и вен.
- Возрастные особенности. В пожилом возрасте возникают не только генные поломки, но и всевозможные метаболические дисфункции. В кровеносном русле аккумулируются токсические продукты обмена, которые запускают атерогенез.
Факторы риска и предпосылки
 Негативные факторы, в виде стрессовых состояний и вредных привычек, являются предпосылками к развитию заболевания.
Негативные факторы, в виде стрессовых состояний и вредных привычек, являются предпосылками к развитию заболевания.Для атерогенеза характерны:
- Постоянное нахождение человека в нервном напряжении. Стрессовые факторы влияют на концентрацию в крови адреналина и норадреналина. Эти гормонально активные вещества в свою очередь воздействуют на стенки сосудов.
- Погрешности в диете. Питание большим количеством жирной, соленой пищи, а также продуктами, которые содержат моносахариды, приводит к образованию атеросклеротических бляшек в интиме сосудов.
- Метаболический синдром. Он включает ожирение, дисфункции щитовидной железы, сахарный диабет, гиперурикемию и другие компоненты.
- Климактерический период. Гормональный сбой у мужчин и женщин в период пременопаузы напрямую воздействует на содержание в крови холестерина, триглицеридов, липидов низкой и очень низкой плотности.
- Вредные привычки. Курение и злоупотребление алкогольными напитками также сказывается на нормальном течении биохимических процессов.
- Гиподинамия. Малоподвижный образ жизни ведет человека к образованию в его сосудистом русле холестериновых пробок.
Первые признаки
При образовании в организме атеросклеротических пятен, бляшек и других элементов у пациента не возникает практически никакой клинической симптоматики. Изредка у него могут появляться специфические ксантомы и ксантелазмы — желтые или белесые точки, полоски, пятнышки на коже периорбитального участка, шеи или сгибательных поверхностей верхних и нижних конечностей. Изредка пациенты жалуются на шум в ушах и мелькание мушек перед глазами. Эти симптомы свидетельствуют о начальных стадиях ишемии тканей. Позже к ним присоединяются боли, похолодание конечностей, нарушение мнестических функций и другие признаки.
Вернуться к оглавлениюЧто происходит в организме?
 Протекание недуга вызывает закупорку капилляров, что приводит к чувству ползания по коже мурашек.
Протекание недуга вызывает закупорку капилляров, что приводит к чувству ползания по коже мурашек.На последующих стадиях развиваются сосудистые стенозы. Они возникают в местах окклюзии просвета атеросклеротическими бляшками, разросшимися в интиме сосудистой стенки. Этот патологический процесс сопровождается следующей клинической симптоматикой:
- Болезненные ощущения в голове или в области сердца. Они возникают, когда ишемия тканей нарастает и сосуды рефлекторно спазмируются, пытаясь вытолкнуть к нервным клеткам или кардиомиоцитам как можно большее количество насыщенной кислородом крови.
- Появление ложных ощущений. Их еще называют парестезиями. Больному чудится, будто по коже у него ползают мурашки. Такой симптом возникает на фоне закупорки капилляров.
- Головокружение. Оно появляется, если атеросклеротический процесс успел затронуть сосудистое русло вестибулярного аппарата.
- Потемнение в глазах. Когда холестериновые бляшки закупоривают просвет артерий, питающих сетчатку, у пациента возникают расстройства зрения.
- Сухость кожи. Нарушение трофики кожных покровов сказывается на их качестве. Эластичность и упругость кожи теряются, она начинает шелушиться.
- Цианоз носогубного треугольника и кончиков пальцев на руках и ногах. Синюшность появляется, как результат недостаточного поступления оксигенированной крови в дистальные участки тела.
Биохимические основы терапии
Если научиться прослеживать патогенез атеросклеротического поражения сосудистого русла от самых его истоков, можно изобрести лекарственные средства, которые будут предотвращать тяжелые формы холестериновых бляшек. Медиками, учеными и фармацевтами разработаны прогрессивные лекарства — статины. К ним относятся «Розувастатин», «Аторвастатин», «Симвастатин», «Флувастатин» и другие фармакологические препараты. Эти медикаменты позволяют снизить концентрацию в крови пациента триглицеридов, липопротеидов низкой и очень низкой плотности, а также самого холестерола.
Факторы риска атеросклероза | musizmp3.ru

Атеросклероз аорты – сосудистое заболевание, характеризующееся поражением артерий человеческого тела холестериновыми бляшками, откладывающимися внутри стенок сосудов.
С возрастом у человека наблюдается постепенное отложение жиров, это становится причиной частичной закупорки просвета аорты, нарушения кровообращения, развития тромбов. Повышается вероятность возникновения инфаркта миокарда, инсульта мозга.
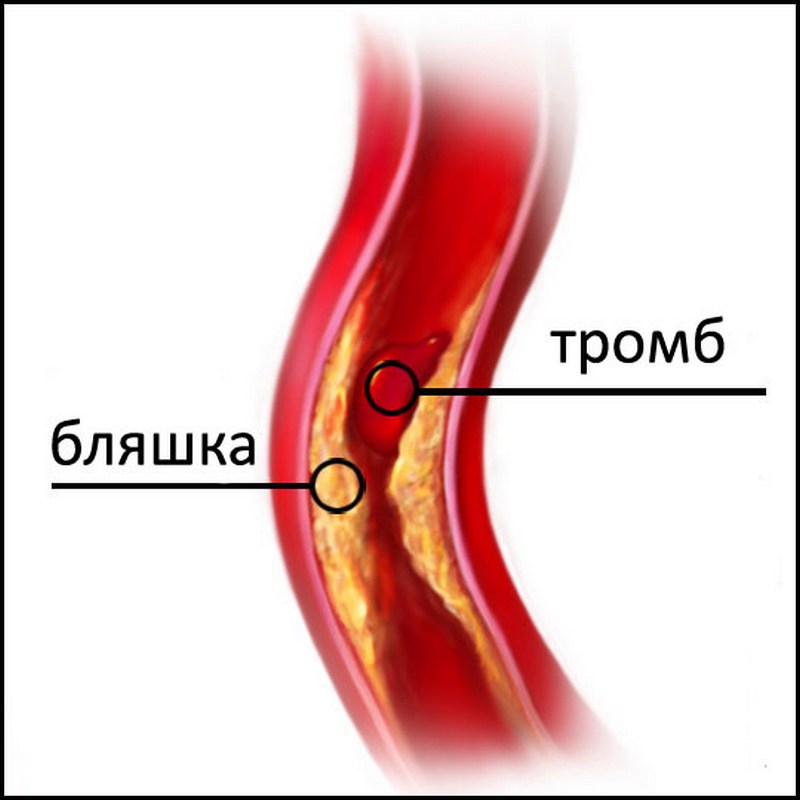
Распознаем заболевание
Аорта – длинный сосуд, проходящий через грудную клетку, брюшную полость. Появление атеросклеротических бляшек возникает внутри разных частей аорты. На начальной стадии болезнь протекает бессимптомно, скрыто.
Опасность заболевания заключается в разрыве бляшки. В этом случае образуется сгусток крови, перекрывающий просвет артерии. Отсутствие кровотока вызывает кислородное голодание тканей близлежащих органов с последующим их некрозом. Тромб может оторваться, пуститься в «путешествие» по организму, вызвав тромбоэмболию легких. Попадание тромба в легочную артерию чревато летальным исходом в течение нескольких минут.
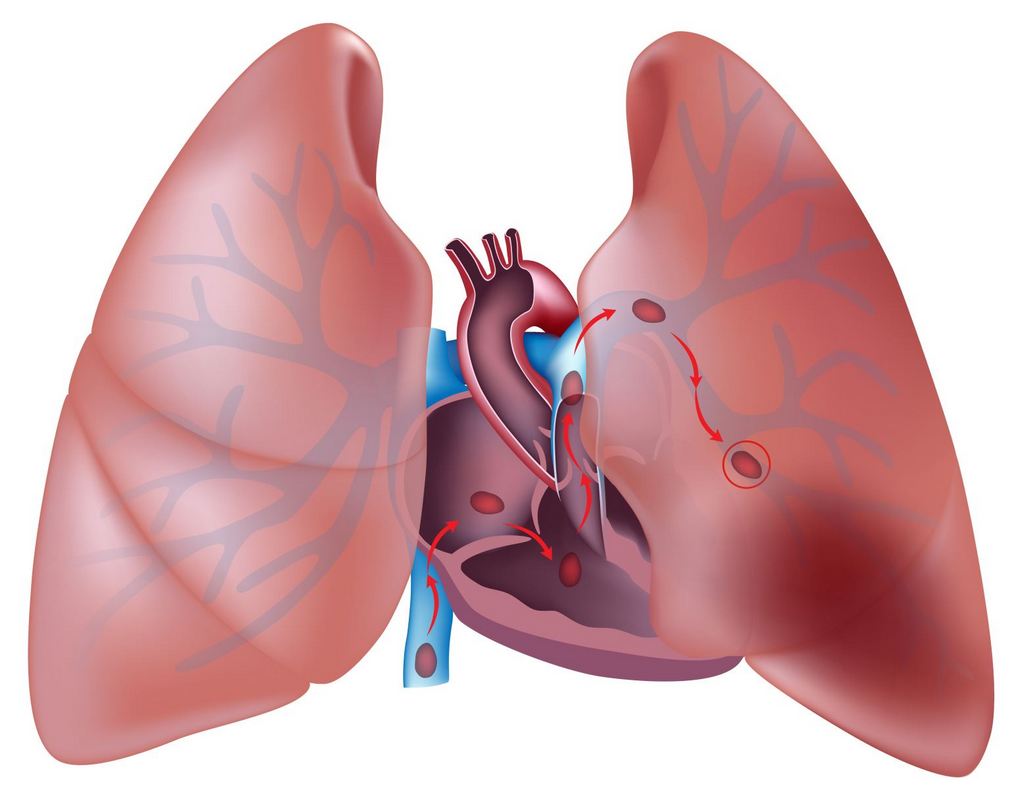
От локализации патологии зависят симптомы болезни. Признаки заболевания грудной клетки:
- острая, сдавливающая боль внутри грудной клетки. Отдает в руки, спину, верхнюю часть брюшной полости,
- длительная боль, продолжающаяся сутками,
- артериальная гипертензия,
- проблемы с голосом, хрипота,
- головокружение,
- судороги при резком повороте головы,
- предобморочные состояния.
При поражении сосуда брюшной полости наблюдаются короткие боли ноющего характера, метеоризм, запоры, сбой работы ЖКТ. Атеросклероз аорты живота опасен, вызывает закупорку брыжеечных артерий, нарушение питания кишечника, некроз его тканей. Отсутствие медицинской помощи станет причиной развития перитонита, смерти пациента. Симптомы не являются общими для всех пациентов, отличаются в зависимости от особенностей человеческого организма.

Причины развития заболевания
Существуют определенные факторы риска развития атеросклероза. В группе риска по возникновению болезни находятся преимущественно мужчины сорока-пятидесяти лет.
Признаки болезни у мужчин проявляются на десять лет раньше женщин. Представители мужского пола гораздо чаще злоупотребляют правилами здорового питания, здорового образа жизни, это и является основным фактором риска атеросклероза.
Рассмотрим факторы риска атеросклероза:
Риск 1. Наследственная предрасположенность. Группа риска по атеросклерозу включает людей, родственники которых страдают этим недугом. Правила питания, образ жизни семьи сказываются на здоровье всех ее членов. Изменив характер питания семейства можно полностью избежать развития недуга.

Риск 2. Важным фактором риска атеросклероза выступает лишний вес и ожирение. У людей с избыточным весом нарушен обмен жиров, углеводов, что провоцирует накопление холестерина. Большая концентрация жиров откладывается внутри стенок сосудов, побуждает развитие атеросклероза. Лишний вес усугубляет течение заболевания.
Риск 3. Эмоциональное перенапряжение. Причинами развития атеросклероза являются стрессы, шоки, психологическая неустойчивость. При психическом перенапряжении вырабатывается большое количество жира, сахара, выведение которых из организма происходит несвоевременно. Физическая активность помогает от них освобождаться. Низкая подвижность, стрессы запускают процесс формирования бляшек.
Риск 4. Источником возникновения атеросклероза является сахарный диабет. Нарушенный обмен углеводов у диабетика ведет к негативным изменениям метаболизма жиров. Увеличивается количество липопротеидов низкой плотности (ЛПНП), запускается процесс формирования холестериновых бляшек. У диабетиков болезнь прогрессирует быстрее, нежели у здоровых людей.
Риск 5. Погрешности в питании – это существенный фактор риска для развития атеросклеротических изменений аорты. Фаст-фуды, жирная, жаренная, пряная пища – враги человеческого организма. Из-за вредных пристрастий к питанию родителей дети подросткового возраста страдают от проявлений атеросклероза аорты, сосудов головного мозга, нижних конечностей. Организовывать профилактику развития болезни нужно с раннего детства, приучая детей к здоровой пище. Больше растительных продуктов, меньше жиров – вероятность возникновения недуга многократно снизится.

Риск 6. Причиной прогресса атеросклероза является курение. Регулярное употребление никотина снижает уровень липопротеидов высокой плотности (ЛПВП), повышает уровень «плохого» холестерина. Сосуды курящего человека подвержены внутренним изменениям, способствующим активному развитию атеросклеротических бляшек. Курящие люди замечают признаки болезни на десятки лет раньше некурящих. Нормализация уровня холестерина происходит спустя год после отказа от никотина.
Дополнительными факторами риска развития болезни есть:
- отсутствие физических нагрузок,
- гендерная принадлежность,
- возраст,
- гипертония. Отсутствие контроля над артериальным давлением,
- плохая реакция на сахар (глюкозу),
- триглицериды, атерогенные липопротеиды в крови,
- большое количество легкоусвояемых углеводов,
- эндокринные болезни.
Методы лечения
Те люди, кто в группе опасности по возникновению недуга, должны придерживаться правил:
- заниматься спортом, регулярными физическими упражнениями,
- изменить характер питания, отказаться от вредной пищи,
- отказаться от никотина, употребления спиртосодержащих напитков,
- регулировать показатели артериального давления,
- нормализовать психическое, психологическое состояние, ликвидировать стрессы, эмоциональные перегрузки,
- лечить сопутствующие заболевания (сахарный диабет, подагру, желчнокаменную болезнь и т. д.).
Основная задача пациента – минимизировать факторы риска атеросклероза, которые сводятся к неправильному образу жизни. Внимание к здоровью, правильное питание, регулярные занятия спортом, положительные эмоции, хорошее настроение – и никакой болезни.
Терапия заболевания сосудов
Если изменение образа жизни пациента не помогает, недуг прогрессирует, необходима медикаментозная терапия. Лечение закупорки аорты назначается только врачом после тщательного обследования больного. Диагностика состояния предусматривает:
- общий осмотр,
- клинический анализ крови,
- рентген предполагаемого места локализации бляшки,
- ангиографию,
- УЗИ сосудов,
- допплерографию.
Комплексная терапия включает прием медикаментозных препаратов, изменение образа жизни. Назначают лекарственные средства: статины, фибраты, секвестры желчных кислот, витамины группы РР, антикоагулянты.
Данные медикаментозные средства обладают следующим спектром действия:
- снижают уровень холестерина,
- предотвращают всасывание жиров из пищи,
- нормализуют обменные процессы,
- ускоряют функционирование ферментов,
- препятствуют формированию тромбов, кровяных сгустков.
Своевременное лечение снижает риск развития инфаркта миокарда, инсульта. Пациенты одновременно соблюдают низкохолестериновую диету, отказываются от курения и алкоголя при атеросклерозе, занимаются спортом. Медицинские сотрудники организовывают лечение сопутствующих заболеваний, имеющихся осложнений болезни. Комплексная терапия позволит остановить болезнь, не допустит развития дополнительных проблем.
В случае отсутствия эффекта от лекарственной терапии назначают хирургическое вмешательство: ангиографию, стентирование, шунтирование. Установка шунта гарантирует стопроцентную защиту от сердечных приступов.
 Загрузка…
Загрузка…Атеросклероз. Факторы и причины развития
Заболевание артерий, выражающееся в образовании на их внутренней поверхности одиночных или многочисленных холестериновых бляшек, которые ведут к сужению просвета сосудов и имеет хронический характер развития, носит название атеросклероза. Больные сосуды постепенно становятся твердыми, утрачивают присущую им гибкость, из-за оседания жиров и их последующего отвердения и увеличения в объеме, уплотняются, лишаются упругости.
Это состояние опасно тем, что сужение артерий ведет к медленно нарастающей недостаточности кровоснабжения того органа, к которому они подходят. Если болезнь длится продолжительное время и имеет прогрессирующий характер, то возможно образование тромба вследствие нарушения свободного тока крови или закупорка артерий. Атеросклероз может стать причиной ишемической болезни сердца, кардиосклероза, инфаркта миокарда, аневризмы сосудов, инсульта и других тяжелых заболеваний, как следствие, приводить к инвалидности или даже к смерти.

Содержание статьи:
Факторы и причины развития атеросклероза

На возможность развития атеросклероза влияют много факторов. Они могут провоцировать, ускорять или усиливать развитие болезни. Взятые по отдельности, они не могут служить причиной заболевания. Тем не менее все вместе они дают некоторое понимание природы атеросклероза, хотя все причины возникновения не установлены.
Атеросклероз — это возрастное заболевание. Этот диагноз обычно ставится в достаточно зрелом возрасте. В основном, это случается после 50 лет. Обычно к врачу больные обращаются по причине плохого самочувствия и уже после обследования узнают, что у них атеросклероз. К тому времени заболевание может развиваться в организме уже очень долгое время.
Вероятность заболеть у мужчин в несколько раз выше, чем у женщин и начинается как правило раньше на несколько лет. При диагностировании заболевания в более старшем возрасте, шансы практически одинаковы.
Наследственность тоже играет свою роль, если среди родственников были заболевшие, то риск раннего развития атеросклероза значительно увеличивается. В то же время генетические факторы не имеют значение, если он диагностируется в более старшем возрасте.
Еще одна причина появления атеросклероза — это неправильный образ жизни. К нему можно отнести длительное курение. Привычка плохо влияет на состояние сосудов. Несбалансированность питания, а тем более нахождение в рационе большого количества жирной пищи ведет к нарушению обменных процессов в организме, что ускоряет засорение артерий.
Отсутствие достаточного движения и малоподвижный образ жизни приводит к нарушению естественных функций организма, что тоже не лучшим образом сказывается на здоровье. Все эти факторы относятся к той категории, которых при желаний могло бы и не быть.
Повышенное давление, лечению которого не уделяется должного внимания, постоянные стрессы, сопутствующие заболевания, для которых характерно нарушения жирового обмена типа ожирения и диабета тоже могут стать пусковым механизмом для атеросклероза.
Современной медициной также доказана роль инфекционных агентов как потенциальных виновников в развитии заболевания.
Лечение атеросклероза

Лечение атеросклероза длительное и сводится к устранению причин, вызвавших недомогание. На начальных стадиях обходятся без медикаментов, в более запущенных случаях — назначают медикаментозное лечение. Если дело обстоит совсем плохо, то может быть проведена операция по прочистке сосудов.
Немедикаментозные методы заключаются в следующем:
- Нужно изменить питание. Полностью или частично исключить из него продукты, содержащие насыщенные жирные кислоты, то есть жиры животного происхождения. Они вредны для здоровья как источник большого количества холестерина и могут только ухудшить состояние. Стоит отказаться от сливочного масла, жирного мяса и приготовления продуктов питания на животных жирах, большого количества яиц и так далее.
- Наряду с этим такая полезная еда как морепродукты, а также растительное масло, в которых нет холестерина, зато содержатся полезные для организма полиненасыщенные кислоты, особенно необходимые теперь организму, должны включаться в рацион как можно чаще. Это способствует постепенному очищению сосудов, нормализации общего состояния. Употребление пищи, богатой холестерином, должны составлять скорее исключение, чем правило, если вопросы личного здоровья совсем не безразличны.
- Для тучных людей диетическое питание должно быть направлено на снижение веса. Кроме общего улучшения состояния здоровья естественным образом, лучший вид будут иметь и сосуды.
- Если одним из факторов, вызвавших атеросклероз, является малоподвижный образ жизни, рекомендуется срочно заняться спортом или хотя бы начать хоть немного двигаться. Постоянная физическая активность поможет содержать сосуды в чистоте.
- Устранение других вредных привычек, способных приводить к началу заболевания сосудистой системы также даст положительный эффект в лечении атеросклероза.
- Лечение имеющихся болезней, которые могут оказать решающее значение в развитии и прогрессировании заболевания тоже являются обязательными.
Если такое лечение не дает положительного эффекта, врачом могут быть назначены медикаментозные препараты, которые эффективно снижают показатели холестерина в составе крови, уменьшают в организме синтез собственных жиров. Если же это не дает результата и есть угроза закупорки сосудов или развития других осложнений, показана операция.
