Атеросклероз: факторы риска и профилактика
Атеросклероз – это опасное заболевание, которое проявляется нарушением кровоснабжения внутренних органов, вызванным сужением просвета сосудов из-за образования на них холестериновых бляшек. Это хроническое заболевание, которое является распространенной причиной инвалидности и смерти.Течение атеросклероза делится на 2 фазы: доброкачественную и злокачественную. На первой фазе сформировавшаяся бляшка постепенно увеличивается. Злокачественная стадия наступает при разрыве атеросклеротической бляшки. На участке разрыва формируется тромб, возможно появление воспаления стенок сосудов.
Факторы риска
Наследственность. Предрасположенность к появлению атеросклероза определяется изменениями некоторых генов, которые передаются по наследству. В то же время, профилактические меры способны на многие годы отсрочить приход болезни, а во многих случаях и полностью исключить его.Ожирение. Избыточный вес вызывает нарушения липидного обмена, что приводит к повышению уровня холестерина.

Нерациональное питание. Жировые пятна, откладывающиеся в сосудах, являются предвестниками развития атеросклероза. Они могут формироваться еще в подростковом возрасте. Введение в рацион достаточного количества растительной пищи и морепродуктов, снижение потребления жирного и жареного способствует снижению риска атеросклероза.
Сахарный диабет и артериальная гипертензия. Эти заболевания оказывают существенное влияние на развитие и прогрессирование атеросклероза.
Курение. Эта вредная привычка оказывает негативное влияние на состояние сосудов, способствует уменьшению уровня «хорошего» холестерина. После отказа от курения уровень холестерина нормализуется в течение года.
Возраст. С возрастом обменные процессы в организме замедляются, нарушается работа эндокринной системы и внутренних органов, что способствует развитию атеросклероза.
 Риск его появления повышается после 40-ка лет.
Риск его появления повышается после 40-ка лет. Чем больше таких факторов присутствует в жизни человека, тем сильнее он рискует заболеть. Поэтому профилактика заболевания сводится к исключению факторов риска, которые подлежат изменению. Это отказ от курения, изменение рациона в пользу здорового питания, уменьшение количества стрессов, контроль веса, своевременное лечение имеющихся заболеваний.
Возможности современной диагностики на страже здоровья
Особенно внимательно необходимо относится к своему здоровью людям, которые имеют высокий риск развития атеросклероза. Причем, профилактику стоит начинать еще в молодости, не дожидаясь момента, когда проявления заболевания существенно снизят качество жизни. Современные диагностические лаборатории делают специальные скрининги риска развития атеросклероза (обычные и расширенные). На основании результатов такого анализа врач порекомендует профилактические мероприятия, которые помогут сохранить здоровье на долгие годыАтеросклероз – причины и факторы риска
Атеросклероз также широко известен как «затвердевание артерий», но мало кто задумывается о последствиях. Это одно из самых распространенных артериальных заболеваний во всех развитых странах на сегодняшний день. Как развивается, причины заболевания и факторы риска читайте в нашей статье.
Это одно из самых распространенных артериальных заболеваний во всех развитых странах на сегодняшний день. Как развивается, причины заболевания и факторы риска читайте в нашей статье.
Заболевание, которое сопровождается холестериновыми отложениями на стенках кровеносных сосудов и артерий, называют атеросклерозом. По разным причинам в сосудах происходит отложение холестерина в виде бляшки. В результате просвет сосуда сужается вплоть до полной закупорки с прекращением прохождения крови. Атеросклероз поражает стенки сосудов, снижая их эластичность и создавая препятствие на пути движения тока крови. Вследствие этого происходит нарушение кровоснабжения внутренних органов.
По мере прогрессирования заболевания артериальные кровеносные сосуды все больше утолщаются и затвердевают. Это ограничивает поперечное сечение артерий — проход через «трубки» становится меньше. Кроме того, фактически гибкие сосуды теряют эластичность.
В результате кровоток, следовательно, и подача кислорода в пострадавшие районы ограничены.
Как развивается атеросклероз? Каковы причины и факторы риска?
Точное происхождение атеросклероза еще полностью не выяснено. Повреждение внутреннего артериального слоя, по-видимому, является отправной точкой заболевания. Эти крошечные травмы проникают холестерином в стенки сосуда. Это может привести к воспалительным реакциям и окислению. Это создает бляшки, также называемые атеромами. Эти атеросклеротические бляшки соединяются в ходе заболевания и, таким образом, образуют слой, который все больше сужает кровеносный сосуд и ограничивает его функцию.
Основным фактором риска развития атеросклероза является возраст. С 80 лет почти у всех есть атеросклеротические изменения. Мужской пол и склонность семьи к атеросклерозу также считаются неконтролируемыми факторами риска.
С другой стороны, к числу факторов риска относятся отсутствие физических упражнений и избыточный вес. Повышенный уровень холестерина в крови (гиперхолестеринемия), а также метаболические заболевания, сахарный диабет и подагра увеличивают риск заболевания. В том числе люди с высоким кровяным давлением имеют повышенный риск атеросклеротических изменений сосудов.
Повышенный уровень холестерина в крови (гиперхолестеринемия), а также метаболические заболевания, сахарный диабет и подагра увеличивают риск заболевания. В том числе люди с высоким кровяным давлением имеют повышенный риск атеросклеротических изменений сосудов.
ГБУЗ «Городская поликлиника»| Что такое атеросклероз? |
Атеросклероз — одно из самых актуальных заболеваний в настоящее время, в процессе которого поражаются магистральные (крупные) сосуды. При этом происходит отложение холестерина в стенке сосуда, в результате чего возникает атеросклеротическая бляшка, суживающая просвет сосуда. Это приводит к тому, что значительно падает кровоток по пораженному сосуду, причем степень снижения кровотока, как правило, пропорциональна степени стеноза (сужения) сосуда.
На ранних стадиях заболевания на внутренней оболочке артерий появляются видимые липидные отложения («жировые полоски»). На следующей стадии происходит дальнейшее отложение липидов (жиров и холестерина) и возникают округлые плотные образования, так называемые атеромы, или атеросклеротические бляшки, выступающие в просвет сосуда и тем самым суживающие его.
Причины и факторы развития атеросклероза.
Существует целое множество причин атеросклероза. Эти причины еще называют факторами риска возникновения заболевания. Все они делятся на две основные группы: неизменяемые и изменяемые.
Неизменяемые причины развития атеросклероза – это те, на которые невозможно оказать никакого медицинского воздействия. К ним относятся:
Возраст. Риск развития атеросклероза повышается одновременно с возрастом человека. Чем он больше, тем выше риск развития атеросклероза. Риск развития атеросклероза значительно повышается после 45−50 лет.
Пол. Считается независимым фактором риска развития атеросклероза. У мужчин заболевание развивается на 10 лет раньше, чем у женщин. Также до 50 лет риск развития атеросклероза в целых 4 раза выше у мужчин, нежели у женщин. После этого возраста заболеваемость атеросклерозом среди как мужчин, так и женщин по показателям выравнивается. Это связано с наступлением гормональных изменений в организме женщин и исчезновением защитной роли женских половых гормонов эстрогенов.
Также до 50 лет риск развития атеросклероза в целых 4 раза выше у мужчин, нежели у женщин. После этого возраста заболеваемость атеросклерозом среди как мужчин, так и женщин по показателям выравнивается. Это связано с наступлением гормональных изменений в организме женщин и исчезновением защитной роли женских половых гормонов эстрогенов.
Генетическая предрасположенность. Это еще один неизменяемый фактор риска развития атеросклероза. Он чаще всего наблюдается у людей, родственники которых также страдают различными формами атеросклероза. Считается, что генетическая (наследственная) предрасположенность является первоочередной причиной сравнительно раннего начала развития атеросклероза.
Изменяемые причины развития атеросклероза – это такие, которые могут быть устранены либо посредством изменения образа жизни человека, коррекции фактора риска, либо в процессе лечения. К ним относятся:
Курение. Повышает риск возникновения многих заболеваний сердечно-сосудистой системы человека, в том числе и атеросклероза. Длительное курение в 2-3 раза повышает риск развития артериальной гипертонии, гиперлипидемии, ишемической болезни сердца. Ускоренное развитие атеросклероза из-за курения объясняется негативным воздействием компонентов табачного дыма на кровеносные сосуды.
Длительное курение в 2-3 раза повышает риск развития артериальной гипертонии, гиперлипидемии, ишемической болезни сердца. Ускоренное развитие атеросклероза из-за курения объясняется негативным воздействием компонентов табачного дыма на кровеносные сосуды.
Артериальная гипертония. Является независимым фактором развития атеросклероза. На фоне гипертонии повышается пропитывание стенок артерий жирами, что является начальным этапом развития атеросклеротической бляшки. В свою очередь из-за изменения эластичности артерий атеросклероз повышает риск появления гипертонии.
Ожирение. Это один из наиболее распространенных факторов развития атеросклероза. Ожирение провоцирует развитие не только атеросклероза, но и артериальной гипертонии, и сахарного диабета.
Сахарный диабет. Повышает риск развития атеросклероза в 4-7 раз. Высокий риск развития атеросклероза на фоне сахарного диабета объясняется нарушением обмена жиров (один из факторов неправильного процесса обмена веществ), что является причиной появления атеросклеротических изменений кровеносных сосудов.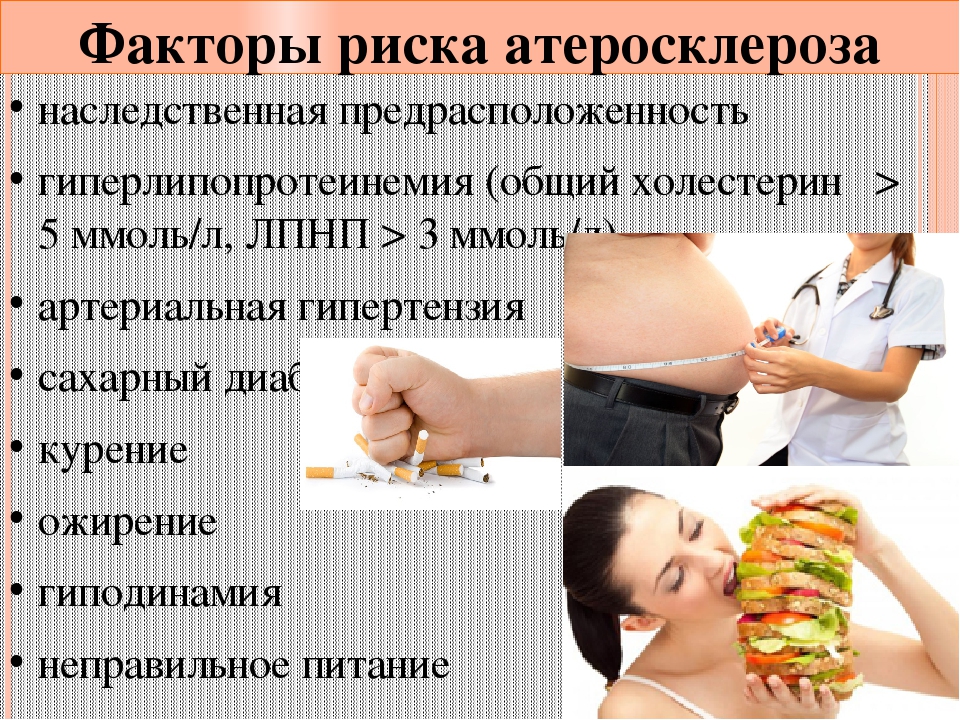
Дислипидемия (нарушение обмена жиров). Важнейший фактор развития атеросклероза. По сути дела, большая часть всех вышеупомянутых причин действует посредством дислипидемии, то есть устанавливая нарушение процесса обмена жиров. В развитии атеросклероза и других болезней сердечно-сосудистой системы человека основную роль играют такие нарушения, как: повышенное содержание холестерина в крови, атерогенных липопротеинов и триглицеридов.
Нерациональное питание. При большом содержании животных жиров может быть важнейшим фактором, при котором ускоряется развитие атеросклероза.
Гиподинамия. При этом развивается не только атеросклероз, но также у человека появляется ожирение, формируется артериальная гипертония, проявляется сахарный диабет. Снижение двигательной активности приводит к нарушению обмена жиров и углеводов, что в свою очередь повышает риск развития диабета и атеросклероза.
ВАЖНО!
Знание причин возникновения атеросклеротического заболевания необходимо для проведения полноценного лечения и в то же время профилактики этой опасной болезни. Профилактика играет особое значение, когда изменяемые факторы развития атеросклероза могут быть устранены либо при помощи коррекции образа жизни пациента (занятие спортом, правильно питание, отказ от вредных привычек), либо при помощи лечения (диабета, гипертонии, коррекция обмена жиров). Атеросклероз лишь отчасти является следствием старения организма, и потому устранение факторов риска его развития может значительно облегчить и замедлить прогрессирование данной болезни.
Профилактика играет особое значение, когда изменяемые факторы развития атеросклероза могут быть устранены либо при помощи коррекции образа жизни пациента (занятие спортом, правильно питание, отказ от вредных привычек), либо при помощи лечения (диабета, гипертонии, коррекция обмена жиров). Атеросклероз лишь отчасти является следствием старения организма, и потому устранение факторов риска его развития может значительно облегчить и замедлить прогрессирование данной болезни.
Оценка факторов риска развития атеросклероза у лиц различных категорий риска развития сердечно-сосудистых заболеваний при использовании калькулятора Aterostop | Зубарева
1. Wilkins E, Wilson L, Wickramasinghe K, Bhatnagar P, Leal J, LuengoFernandez R et al. European cardiovascular disease statistics 2017 edition. European Heart Network, Brussels. Av at: http://www.ehnheart.org/images/CVD-statistics-report-August-2017. pdf. 2017. [192p]
pdf. 2017. [192p]
2. Jellinger PS, Handelsman Y, Rosenblit PD, Bloomgarden ZT, Fonseca VA, Garber Al an J et al. American Association Of Clinical Endocrinologists And American College Of Endocrinology Guidelines For Management Of Dyslipidemia And Prevention Of Cardiovascular Disease — Executive Summary. Endocrine Practice. 2017;23(4):479–97. DOI: 10.4158/EP171764.GL
3. Сергиенко И.В., Аншелес А.А., Бойцов С.А. Мобильное приложение Aterostop для комплексной оценки сердечно-сосудистого риска у пациентов в Российской популяции. Терапевтический архив. 2021. (в печати)
4. Кухарчук В.В., Ежов М.В., Сергиенко И.В., Арабидзе Г.Г., Бубнова М.Г., Балахонова Т.В. и др. Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации, VII пересмотр. Атеросклероз и дислипидемии. 2020;1(38):7-40. DOI: 10.34687/2219-8202.JAD.2020.01.0002
5. Mach F, Baigent C, Catapano AL, Koskinas KC, Casula M, Badimon L et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. European Heart Journal. 2020;41(1):111–88. DOI: 10.1093/eurheartj/ehz455
6. Kotseva K, De Backer G, De Bacquer D, Rydén L, Hoes A, Grobbee D et al. Lifestyle and impact on cardiovascular risk factor control in coronary patients across 27 countries: Results from the European Society of Cardiology ESC-EORP EUROASPIRE V registry. European Journal of Preventive Cardiology. 2019;26(8):824–35. DOI: 10.1177/2047487318825350
7. Оганов Р.Г., Кухарчук В.В., Арутюнов Г.П., Галявич А.С., Гуревич В.С., Дупляков Д.В. и др. Сохраняющиеся нарушения показателей липидного спектра у пациентов с дислипидемией, получающих статины, в реальной клинической практике в Российской Федерации (российская часть исследования DYSIS). Кардиоваскулярная терапия и профилактика. 2012;11(4):70-8. DOI: 10.15829/1728-8800-2012-4-70-78
ФАКТОРЫ РИСКА АТЕРОСКЛЕРОЗА И БОРЬБА С НИМИ
Опубликовано: 24.02.2015 г.
Атеросклероз – это накопление в сосудистой стенке холестерина и других веществ, которые, образуя так называемые атеросклеротические бляшки, суживают просвет сосуда. Осложнения атеросклероза (инфаркт миокарда и инсульт) являются основными причинами смертности во всем мире, поэтому нужно и можно бороться с факторами риска развития атеросклероза.
Для этого существуют несколько простых правил:
Откажитесь от вредных привычек
Курение ускоряет развитие атеросклероза, вызывает спазм коронарных артерий и в 3 раза повышает риск инфаркта миокарда и внезапной смерти. Среди бросивших курить риск возникновения ИБС значительно снижается, и через 5 лет становится таким же, как и у тех, кто никогда не курил.
Придерживайтесь рекомендаций по питанию
- Пища должна быть разнообразной
- Ее энергетическая ценность должна быть оптимальной для предотвращения ожирения
- Употребляйте больше овощей, фруктов
- Ограничьте потребление жиров животного происхождения
- Уменьшите употребление соли при повышенном артериальном давлении.
Контролируйте артериальное давление
Артериальную гипертензию (АГ) часто называют «таинственным и молчаливым убийцей». Таинственным – потому что в большинстве случаев причины развития заболевания остаются неизвестными, молчаливым – потому что у многих больных заболевание протекает бессимптомно, и они не знают о наличии у них повышенного артериального давления, пока не разовьется какое-либо осложнение. В норме артериальное давление не должно превышать 140/90 мм рт. ст.
Контролируйте уровень холестерина
В норме уровень общего холестерина должен быть ниже 5 ммоль/л. Коррекцию начинают с диеты, так как высокий уровень холестерина, как правило, связан с неправильным питанием. Питание должно быть сбалансированным – большое количество фруктов и овощей, здоровые сорта хлеба, постное мясо, бобовые, подсолнечное, кукурузное или оливковое масло, морская рыба жирных сортов. Если с помощью диеты в течение трех месяцев не удается нормализовать уровень холестерина, и одновременно имеются другие факторы риска, назначается медикаментозная терапия.
Снизьте избыточный вес
Избыточная масса тела, особенно ожирение, повышает риск развития заболеваний, связанных с атеросклерозом. Наиболее опасно так называемое центральное ожирение (мужского типа), когда жир откладывается на животе. О наличии центрального ожирения можно судить по окружности талии. У мужчин окружность талии не должна превышать 102 см, а у женщин – 88 см. Наиболее распространенными причинами избыточного веса являются пищевые привычки, переедание, отсутствие сбалансированного питания, а также недостаточная физическая активность.
Увеличьте физическую активность
Ходьба в быстром темпе в течение получаса может снизить риск развития инфаркта и инсульта приблизительно на 15%.
Для укрепления здоровья наиболее подходят регулярные и достаточные по продолжительности физические упражнения, предусматривающие ритмические сокращения больших групп мышц: быстрая ходьба, езда на велосипеде, плавание, ходьба на лыжах.
Избегайте стрессовых ситуаций
Влияние острого стресса на людей, уже страдающих сердечно – сосудистыми заболеваниями, очевидно. Стресс приводит к приступам стенокардии, аритмии и развитию сердечной недостаточности. Он также может вызвать внезапное развитие инсульта или инфаркта миокарда. Положительные эмоции – залог успешного лечения.
Помните: даже небольшие изменения, внесенные в образ жизни, могут замедлить старение сердца.
Модифицируемые и немодифицируемые факторы риска
Модифицируемые факторы риска:
- особенности образа жизни и привычки человека — табакокурение, гиподинамия, нерациональное питание, злоупотребление алкоголем и др.;
- измененные клинико-лабораторные показатели — уровни артериального давления (АД), холестерина (ХС) и его фракций, глюкозы, а также масса тела (МТ).
Немодифицируемые факторы риска:
Пол, возраст, и некоторые генетические характеристики, которые не поддаются изменениям и используются в основном при определении прогноза возникновения заболевания.
Многочисленными исследованиями доказано, что большинство факторов риска начинают действовать уже в детстве. Поэтому истоки заболеваний нужно искать именно в этом возрасте. И меры профилактики среди детей и подростков особенно эффективны.
60% общего бремени болезней в развитых странах приходится на 7 ведущих факторов риска:
- высокое кровяное давление — 13%;
- повышенный уровень холестерина в крови — 9%;
- избыточная масса тела — 8%;
- недостаточное потребление овощей и фруктов — 4%;
- малоподвижный образ жизни — 4%.
Среди ведущих факторов риска особого внимания заслуживает повышенное артериальное давление (АД). Повышенное АД оказывает неблагоприятное воздействие на кровеносные сосуды и внутренние органы: головной мозг, сердце, почки. Это так называемые органы-мишени, которые наиболее повреждаются при гипертонии. Если гипертонию не лечить, то это нередко приводит к таким серьёзным осложнениям, как инсульт, ишемическая болезнь сердца, инфаркт миокарда, сердечная и почечная недостаточность, нарушение зрения. Артериальная гипертония в 3 раза повышает риск смерти от сердечно-сосудистых заболеваний. Является причиной 7 миллионов смертей в мире ежегодно.
Контроль артериальной гипертензии считается одним из основных направлений в системе лечебно-профилактических мероприятий сердечно-сосудистых заболеваний. Изменение образа жизни способствует более эффективному снижению АД (таблица 1).
Мероприятия по изменению образа жизни
Снижение избыточного веса
5-20 мм рт.ст. на 10 кг веса
Диета, богатая овощами и фруктами, с низким содержанием жира
Ограничение поваренной соли до 5 г (1 ч.л.)
Поддержание регулярной динамической физической нагрузки не менее 30 минут в день
Прекращение употребления алкоголя
Кроме того, при отказе от курения риск развития инфаркта и инсульта уже через год снизится наполовину по сравнению с курильщиками. Под влиянием никотина учащается ритм сердечных сокращений, происходит сужение сосудов, в результате чего повышается АД.
Другим существенным фактором риска является высокое содержание холестерина в крови, что вызывает преждевременную смерть свыше 4 миллионов человек в мире ежегодно. При повышении уровня холестерина в крови более 5 ммоль/л его излишки откладываются в стенки сосудов в виде атеросклеротических бляшек. Это приводит к сужению артерий и кислородному голоданию сердца, головного мозга, а также ног (перемежающая хромота и гангрена). У пациентов, поддерживающих уровень холестерина на нормальном уровне, риск сердечно-сосудистых осложнений на 30-40% меньше.
Как снизить уровень холестерина? Нужно соблюдать низкохолестериновую диету: отказаться от жирного мяса, колбас, субпродуктов, сливочного масла, сметаны, сыров более 30% жирности и т.д. Регулярная физическая активность способствует лучшему сгоранию жира. При уменьшении веса на 10 кг можно добиться снижения общего холестерина на 10%. Отказаться от курения — оно значительно повышает риск образования атеросклеротических бляшек.
Ведущим фактором риска многих хронических болезней является курение, которое рассматривается сегодня как одна из крупнейших катастроф в сфере общественного здоровья. Известно, что табак вызывает смерть у половины потребителей.
В течение XX-го столетия эпидемия унесла 100 миллионов жизней. Ежегодно от болезней, связанных с табакокурением, умирает 5,4 миллиона человек в мире. В России умирает 400 тысяч человек ежегодно, из них 80% умирает в трудоспособном возрасте (35-64 года). В России постоянными потребителями табака являются 40% взрослого населения (44 миллиона человек). Среди них мужчин 60% (30 миллионов), женщин 22% (13 миллионов). Более 30% женщин репродуктивного возраста являются активными потребителями табака. Не более 8% курящих женщин прекращают курить во время беременности.
В настоящее время доказана связь табакокурения с раком лёгких, гортани, почек, мочевого пузыря, желудка, толстой кишки, полости рта, пищевода. Табакокурение также вызывает лейкемию, хронический бронхит, ХОБЛ, ИБС, инсульт, выкидыши, преждевременные роды, врождённые пороки и другие заболевания. Табакокурение сокращает среднюю ожидаемую продолжительность жизни налет, повышает риск возникновения рака лёгких у курильщиков враз, ХОБЛ враз. 50% в структуре смертности при табакокурении составляют болезни системы кровообращения, 25% — злокачественные новообразования, 15% — болезни органов дыхания, 10% — другие заболевания.
Чрезвычайно важной проблемой является пассивное курение. Почти 700 миллионов детей в мире ежедневно вдыхают загрязнённый табачный дымом воздух. Свыше 200 тысяч работающих умирают от вдыхания вторичного табачного дыма на работе. Табачный дым содержит больше 100 токсических веществ, больше 70 канцерогенов. Не существует безопасного уровня вдыхания табачного дыма. Ни вентиляция, ни фильтры не могут снизить воздействие табачного дыма до безопасных уровней. Лишь зоны, на 100% свободные от табачного дыма, могут обеспечить надёжную защиту.
Алкоголь. В целом мире ежегодно из-за злоупотребления алкоголем умирает 2,3 миллиона человек. В РФ на долю алкоголя приходится тысяч смертей в год.
В целом алкоголь выступает фактором риска 60% заболеваний и травм, является причиной 20-30% случаев рака пищевода, 40-60% летальных случаев в результате травм и т.п.
Ещё одной серьёзной проблемой общественного здоровья в XI-м веке является ожирение. Ожирение является одним из проявлений болезней цивилизации, обусловленных чрезмерным, нерациональным, несбалансированным питанием с одной стороны, и низкими энергозатратами — с другой.
Результаты многочисленных исследований свидетельствуют о связях ожирения с заболеваемостью диабетом 2-го типа, сердечно-сосудистыми заболеваниями (инфаркт миокарда, ишемический инсульт), злокачественные новообразования различной локализации. В РФ избыточную массу тела имеют 50% женщин и 30% мужчин.
Самое большое количество калорий мы получаем с жирами, поэтому, прежде всего, необходимо сократить количество жирных продуктов: майонеза, сливочного масла, маргарина, колбасы, гамбургеров, плавленого сыра, сгущённого молока, выпечки и т.д. По калорийности алкоголь занимает второе место после жиров, поэтому «пивной живот» — это не выдумка. Лучше всего полностью отказаться от алкогольных напитков или сократить частоту приёма и дозу до минимума. Высока калорийность и сладкой выпечки, поэтому её употребление нужно также свести к минимуму.
Основой здорового питания являются зерновые, овощи и фрукты. Несколько раз в день нужно употреблять разнообразные овощи и фрукты, не менее 400 г в день, не считая картофеля. Овощи и фрукты являются источниками витаминов, минеральных веществ, пищевых волокон. Потребление овощей должно превышать употребление фруктов в 2-3 раза.
Недостаточная физическая активность (гиподинамия). В глобальном масштабе этот фактор обуславливает 2 миллиона смертей ежегодно. Дефицит физической активности является одной из важнейших причин резкого распространения ожирения, сердечно-сосудистых заболеваний, сахарного диабета 2-го типа. Более 30% поездок на автомобилях в развитых странах осуществляется на расстояние менее 3 км, а 50% — меньше, чем на 5 км. Эти расстояния можно было бы преодолеть заминут на велосипеде или заминут быстрой ходьбы пешком.
Гиподинамия увеличивает частоту ишемической болезни сердца на 15-39%, инсульта — на 33%, гипертензии — на 12%, диабета — на 12-35%, рака толстой кишки — на 22-33%, рака молочной железы — на 5-12%. Исследования показали, что регулярная физическая активность увеличивает продолжительность жизни на 5 лет, по сравнению с физически неактивными людьми.
Как увеличить физическую активность? Больше ходить пешком, заменять ходьбой подъём на лифте и поездку в душном автобусе. Ежедневно заниматься утренней гимнастикой. Начать регулярные занятия физкультурой: ходьба, плавание, велосипед, лыжи, медленный бег и т.п. Заниматься физическим трудом: работа на приусадебном участке и пр. Играть в подвижные игры: волейбол, бадминтон, теннис и т.д.
Сердечно-сосудистые осложнения при системной красной волчанке: механизмы ускоренного развития атеросклероза, диагностика, возможности коррекции | Аршинов
1. Насонов ЕЛ. Антифосфолипидный синдром. Москва: Литтерра; 2004. 440 с. [Nasonov EL. Antifosfolipidnyi sindrom [Antiphospholipid syndrome]. Moscow: Litterra; 2004. 440 p.].
2. EULAR recommendations for the management of systemic lupus erythematosus. Report of a Task Force of the EULAR Standing Committee for International Clinical Studies Including Therapeutics. Ann Rheum Dis. 2008;67:195-205. doi: 10.1136/ard.2007.070367
3. Liu Z, Davidson A. Taming lupus – a new understanding of pathogenesis is leading to clinical advances. Nature Medicine. 2012;18(6):871-82. doi: 10.1038/nm.2752
4. D’Cruz DP, Khamashta MA, Hughes GR. Systemic lupus erythematosus. Lancet. 2007;369(9561):587-96. doi: 10.1016/S0140- 6736(07)60279-7
5. Rubin LA, Urowitz MB, Gladman DD. Mortality in systemic lupus erythematosus: the bimodal pattern revisited. Q J Med. 1985;55(216):87-98.
6. Urowitz MB, Bookman AA, Koehler BE, et al. The bimodal mortality pattern of systemic lupus erythematosus. Am J Med. 1976;60(2):221-5. doi: 10.1016/0002-9343(76)90431-9
7. Bjö rnadal L, Yin L, Granath F, et al. Cardiovascular disease a hazard despite improved prognosis in patients with systemic lupus erythematosus: results from a Swedish population based study 1964- 95. J Rheumatol. 2004;31(4):713-9.
8. Nossent J, Cikes N, Kiss E, et al. Current causes of death in systemic lupus erythematosus in Europe, 2000-2004: relation to disease activity and damage accrual. Lupus. 2007;16(5):309-17. doi: 10.1177/0961203307077987
9. Amaya-Amaya J, Sarmiento-Monroy JC, Caro-Moreno J, et al. Cardiovascular disease in latin american patients with systemic lupus erythematosus: a cross-sectional study and a systematic review. Autoimmune Dis. 2013;2013:Article ID 794383, 20 p. doi: 10.1155/2013/794383
10. McMahon M, Skaggs B. Pathogenesis and treatment of atherosclerosis in lupus. Rheum Dis Clin North Am. 2014;40(3):475-95.
11. Van Leuven SI, van Wijk DF, Volger OL, et al. Mycophenolate mofetil attenuates plaque inflammation in patients with symptomatic carotid artery stenosis. Atherosclerosis. 2010;211(1):231-6. doi: 10.1016/j.atherosclerosis.2010.01.043
12. Petri M. The lupus anticoagulant is a risk factor for myocardial infarction (but not atherosclerosis): Hopkins Lupus Cohort. Thromb Res. 2004;114(5-6):593-5. doi: 10.1016/j.thromres.2004.07.012
13. Magder LS, Petri M. Incidence of and risk factors for adverse cardiovascular events among patients with systemic lupus erythematosus. Am J Epidemiol. 2012;176(8):708-19. doi: 10.1093/aje/kws130
14. Esdaile JM, Abrahamowicz M, Grodzicky T, et al. Traditional Framingham risk factors fail to fully account for accelerated atherosclerosis in systemic lupus erythematosus. Arthritis Rheum. 2001;44(10):2331-7. doi: 10.1002/1529- 0131(200110)44:103.0.CO;2-I
15. Trager J, Ward MM. Mortality and causes of death in systemic lupus erythematosus. Curr Opin Rheumatol. 2001;13:345-51. doi: 10.1097/00002281-200109000-00002
16. Bruce IN. ‘Not only… but also’: factors that contribute to accelerated atherosclerosis and premature coronary heart disease in systemic lupus erythematosus. Rheumatology (Oxford). 2005;44(12):1492-502. doi: 10.1093/rheumatology/kei142
17. Manzi S, Meilahn EN, Rairie JE, et al. Age-specific incidence rates ofmyocardial infarction and angina in women with systemic lupus erythematosus: comparison with the Framingham study. Amer J Epidemiol. 1997;145(5):408-15. doi: 10.1093/oxfordjournals.aje.a009122
18. Kiani AN, Magder LS, Petri M. Mycophenolate mofetil (MMF) does not slow the progression of subclinical atherosclerosis in SLE over 2 years. Rheumatol Int. 2012;32(9):2701-5. doi: 10.1007/s00296-011-2048-y
19. Doria A, Iaccarino L, Ghirardello A, et al. Long-term prognosis and causes of death in systemic lupus erythematosus. Amer J Med. 2006;119(8):700-6. doi: 10.1016/j.amjmed.2005.11.034
20. Ильина АЕ, Клюквина НГ, Александрова ЕН и др. Атеросклеротическое поражение сосудов при системной красной волчанке и антифосфолипидном синдроме у мужчин. Клиническая медицина. 2006;(4):23-8 [Il’ina AE, Klyukvina NG, Aleksandrova EN, et al. Atherosclerotic vascular lesions in systemic lupus erythematosus and antiphospholipid syndrome in men. Klinicheskaya Meditsina. 2006;(4):23-8 (In Russ.)].
21. McMahon M, Grossman J, Chen W, et al. Inflammation and the pathogenesis of atherosclerosis in systemic lupus erythematosus. Lupus. 2006;15:59-69. doi: 10.1177/0961203306071668
22. Sinicato NA, da Silva Cardoso PA, Appenzeller S. Risk factors in cardiovascular disease in systemic lupus erythematosus. Curr Cardiol Rev. 2013;19(1):15-9.
23. Narshi CB, Giles IP, Rahman A. The endothelium: an interface between autoimmunity and atherosclerosis in systemic lupus erythematosus? Lupus. 2011;20(1):5-13. doi: 10.1177/0961203310382429
24. Ames PR, Margarita A, Sokoll KB, et al. Premature atherosclerosis in primary antiphospholipid syndrome: preliminary data. Ann Rheum Dis. 2005;64(2):315-7. doi: 10.1136/ard.2004.023952
25. Ames PR, Margarita A, Alves JD. Antiphospholipid antibodies and atherosclerosis: insights from systemic lupus erythematosus and primary antiphospholipid syndrome. Clin Rev Allergy Immunol. 2009;37(1):29-35. doi: 10.1007/s12016-008-8099-5
26. Gresele P, Migliacci R, Vedovati MC, et al. Patients with primary antiphospholipid antibody syndrome and without associated vascular risk factors present a normal endothelial function. Thromb Res. 2009;123(3):444-51. doi: 10.1016/j.thromres.2008.05.015
27. Petri M. Update on anti-phospholipid antibodies in SLE: the Hopkins’ Lupus Cohort. Lupus. 2010;19(4):419-23. doi: 10.1177/0961203309360541
28. O’Neill SG, Giles I, Lambrianides A, et al. Antibodies to apolipoprotein A-I, high-density lipoprotein, and C-reactive protein are associated with disease activity in patients with systemic lupus erythematosus. Arthritis Rheum. 2010;62(3):845-54. doi: 10.1002/art.27286
29. Mandal K, Foteinos G, Jahangiri M, et al. Role of antiheat shock protein 60 autoantibodies in atherosclerosis. Lupus. 2005;14(9):742-6. doi: 10.1191/0961203305lu2212oa
30. Fangtham M, Petri M. 2013 update: Hopkins lupus cohort. Curr Rheumatol Rep. 2013;15(9):360. doi: 10.1007/s11926-013-0360-0
31. Motoki Y, Nojima J, Yanagihara M, et al. Anti-phospholipid antibodies contribute to arteriosclerosis in patients with systemic lupus erythematosus through induction of tissue factor expression and cytokine production from peripheral blood mononuclear cells. Thromb Res. 2012;130(4):667-73. doi: 10.1016/j.thromres.2011.11.048
32. Loeffen R, Spronk HM, ten Cate H. The impact of blood coagulability on atherosclerosis and cardiovascular disease. J Thromb Haemost. 2012;10(7):1207-16. doi: 10.1111/j.1538- 7836.2012.04782.x
33. Boles J, Mackman N. Role of tissue factor in thrombosis in antiphospholipid antibody syndrome. Lupus. 2010;19(4):370-8. doi: 10.1177/0961203309360810
34. Mayadas TN, Tsokos GC, Tsuboi N. Mechanisms of immune complex-mediated neutrophil recruitment and tissue injury. Circulation. 2009;120:2012-24. doi: 10.1161/CIRCULATIONAHA.108.771170
35. Tsokos GC. Mechanisms of disease systemic lupus erythematosus. N Engl J Med. 2011;365:2110-21. doi: 10.1056/NEJMra1100359
36. Rajagopalan S, Somers EC, Brook RD, et al. Endothelial cell apoptosis in systemic lupus erythematosus: a common pathway for abnormal vascular function and thrombosis propensity. Blood. 2004;103:3677-83. doi: 10.1182/blood-2003-09-3198
37. Ruiz-Limon P, Barbarroja N, Perez-Sanchez C, et al. Atherosclerosis and cardiovascular disease in systemic lupus erythematosus: effects of in vivo statin treatment. Ann Rheum Dis. 2015;74(7):1450-8. doi: 10.1136/annrheumdis-2013-204351
38. Thacker SG, Duquaine D, Park J, et al. Lupus-prone New Zealand Black/New Zealand White F1 mice display endothelial dysfunction and abnormal phenotype and function of endothelial progenitor cells. Lupus. 2010;19(3):288-99. doi: 10.1177/0961203309353773
39. Thacker SG, Zhao W, Smith CK, et al. Type I interferons modulate vascular function, repair, thrombosis, and plaque progression in murine models of lupus and atherosclerosis. Arthritis Rheum. 2012;64(9):2975-85. doi: 10.1002/art.34504
40. Trinchieri G. Type I interferon: friend or foe? J Exp Med. 2010;207(10):2053-63. doi: 10.1084/jem.20101664
41. Knight JS, Kaplan MJ. Cardiovascular disease in lupus: insights and updates. Curr Opin Rheumatol. 2013;25(5):597-605. doi: 10.1097/BOR.0b013e328363eba3
42. Brinkmann V, Reichard U, Goosmann C, et al. Neutrophil extracellular traps kill bacteria. Science. 2004;303(5663):1532-5. doi: 10.1126/science.1092385
43. Brinkmann V, Zychlinsky A. Neutrophil extracellular traps: is immunity the second function of chromatin? J Cell Biol. 2012;198(5):773-83. doi: 10.1083/jcb.201203170
44. Hakkim A, Furnrohr BG, Amann K, et al. Impairment of neutrophil extracellular trap degradation is associated with lupus nephritis. Proc Natl Acad Sci USA. 2010;107(21):9813-8. doi: 10.1073/pnas.0909927107
45. Leffler J, Martin M, Gullstrand B, et al. Neutrophil extracellular traps that are not degraded in systemic lupus erythematosus activate complement exacerbating the disease. J Immunol. 2012;188(7):3522-31. doi: 10.4049/jimmunol.1102404
46. Garcia-Romo GS, Caielli S, Vega B, et al. Netting neutrophils are major inducers of type I IFN production in pediatric systemic lupus erythematosus. Sci Transl Med. 2011;3(73):73ra20. doi: 10.1126/scitranslmed.3001201
47. Lande R, Ganguly D, Facchinetti V, et al. Neutrophils activate plasmacytoid dendritic cells by releasing self-DNA-peptide complexes in systemic lupus erythematosus. Sci Transl Med. 2011;3(73):73ra19.
48. Villanueva E, Yalavarthi S, Berthier CC, et al. Netting neutrophils induce endothelial damage, infiltrate tissues, and expose immunostimulatory molecules in systemic lupus erythematosus. J Immunol. 2011;187(1):538-52. doi: 10.4049/jimmunol.1100450
49. Davi G, Patrono C. Platelet activation and atherothrombosis. N Engl J Med. 2007;357(24):2482-94. doi: 10.1056/NEJMra071014
50. Vieira-de-Abreu A, Campbell RA, Weyrich AS, et al. Platelets: versatile effector cells in hemostasis, inflammation, and the immune continuum. Semin Immunopathol. 2012;34(1):5-30. doi: 10.1007/s00281-011-0286-4
51. Tam LS, Fan B, Li EK, et al. Patients with systemic lupus erythematosus show increased platelet activation and endothelial dysfunction induced by acute hyperhomocysteinemia. J Rheumatol. 2003;30(7):1479-84.
52. Duffau P, Seneschal J, Nicco C, et al. Platelet CD154 potentiates interferon-alpha secretion by plasmacytoid dendritic cells in systemic lupus erythematosus. Sci Transl Med. 2010;2(47):47ra63. doi: 10.1126/scitranslmed.3001001
53. Kaiser R, Li Y, Chang M, et al. Genetic risk factors for thrombosis in systemic lupus erythematosus. J Rheumatol. 2012;39(8):1603- 10. doi: 10.3899/jrheum.111451
54. Chang YH, Lin IL, Tsay GJ, et al. Elevated circulatory MMP-2 and MMP-9 levels and activities in patients with rheumatoid arthritis and systemic lupus erythematosus. Clin Biochem. 2008;41(12):955-9. doi: 10.1016/j.clinbiochem.2008.04.012
55. Bahrehmand F, Vaisi-Raygani A, Kiani A, et al. Matrix metalloproteinase-2 functional promoter polymorphism G1575A is associated with elevated circulatory MMP-2 levels and increased risk of cardiovascular disease in systemic lupus erythematosus patients. Lupus. 2012;21(6):616-24. doi: 10.1177/0961203312436857
56. McMahon M, Grossman J, Skaggs B, et al. Dysfunctional proinflammatory high-density lipoproteins confer increased risk of atherosclerosis in women with systemic lupus erythematosus. Arthritis Rheum. 2009;60(8):2428-37. doi: 10.1002/art.24677
57. Zampieri S, Iaccarino L, Ghirardello A, et al. Systemic lupus erythematosus, atherosclerosis, and autoantibodies. Ann N Y Acad Sci. 2005;1051:351-61. doi: 10.1196/annals.1361.077
58. Kawai VK, Solus JF, Oeser A, et al. Novel cardiovascular risk prediction models in patients with systemic lupus erythematosus. Lupus. 2011;20(14):1526-34. doi: 10.1177/0961203311420317
59. Symmons DPM, Gabriel SE. Epidemiology of CVD in rheumatic disease, with a focus on RA and SLE. Nat Rev Rheumatol. 2011;7(7):399-408. doi: 10.1038/nrrheum.2011.75
60. Urowitz MB, Gladman D, Ibanez D, et al. Atherosclerotic vascular events in a multinational inception cohort of systemic lupus erythematosus. Arthritis Care Res (Hoboken). 2010;62:881-7. doi: 10.1002/acr.20122
61. Schoenfeld SR, Kasturi S, Costenbader KH. The epidemiology of atherosclerotic cardiovascular disease among patients with SLE: a systematic review. Semin Arthr Rheum. 2013;43(1):77-95. doi: 10.1016/j.semarthrit.2012.12.002
62. Genest J, McPherson R, Frohlich J, et al. 2009 Canadian Cardiovascular Society/Canadian guidelines for the diagnosis and treatment of dyslipidemia and prevention of cardiovascular disease in the adult – 2009 recommendations. Can J Cardiol. 2009;25(10):567-79. doi: 10.1016/S0828-282X(09)70715-9
63. Ridker PM, MacFadyen J, Cressman M, et al. Efficacy of rosuvastatin among men and women with moderate chronic kidney disease and elevated high-sensitivity C-reactive protein: a secondary analysis from the JUPITER (Justification for the Use of Statins in Prevention-an Intervention Trial Evaluating Rosuvastatin) trial. J Am Coll Cardiol. 2010;55(12):1266-73. doi: 10.1016/j.jacc.2010.01.020
64. Pons-Estel GJ, Gonzalez LA, Zhang J, et al. Predictors of cardiovascular damage in patients with systemic lupus erythematosus: data from LUMINA (LXVIII), a multiethnic US cohort. Rheumatology (Oxford). 2009;487:817-22. doi: 10.1093/rheumatology/kep102
65. Gustafsson J, Simard JF, Gunnarsson I, et al. Risk factors for cardiovascular mortality in patients with systemic lupus erythematosus, a prospective cohort study. Arthritis Res Ther. 2012;14(2):46. doi: 10.1186/ar3759
66. Nikpour M, Harvey PJ, Ibanez D, et al. High-sensitivity C-reactive protein as a marker of cardiovascular risk in systemic lupus erythematosus. Arthritis Rheum. 2012;64(9):3052-3. doi: 10.1002/art.34541
67. Wu GC, Liu HR, Leng RX, et al. Subclinical atherosclerosis in patients with systemic lupus erythematosus: A systemic review and meta-analysis. Autoimmun Rev. 2016;15(1):22-37. doi: 10.1016/j.autrev.2015.10.002
68. Tselios K, Sheane BJ, Gladman DD, Urowitz MB. Optimal monitoring for coronary heart disease risk in patients with systemic lupus erythematosus: A systematic review. J Rheumatol. 2016;43(1):54-65. doi: 10.3899/jrheum.150460
69. Petri M, Magder L. SLE cardiovascular risk equation. Lupus. 2013;22(1):3-5.
70. Jastrzebska M, Czok ME, Guzik P. Autoimmune diseases, their pharmacological treatment and the cardiovascular system. Cardiol J. 2013;20(6):569-76. doi: 10.5603/CJ.2013.0156
71. Fardet L. Corticosteroid-induced clinical adverse events: Frequency, risk factors and patient’s opinion. Br J Dermatol. 2007;157:142-8. doi: 10.1111/j.1365-2133.2007.07950.x
72. Nakajima A, Doki K, Homma M, et al. Investigation of glucocorticoidinduced side effects in patients with autoimmune diseases. Yakugaku Zasshi. 2009;129:445-50. doi: 10.1248/yakushi.129.445
73. Linos E, Fiorentino D, Lingala B. Atherosclerotic cardiovascular disease and ermatomyositis: an analysis of the Nationwide Inpatient Sample survey. Arthritis Res Ther. 2013;15:1-5. doi: 10.1186/ar4135
74. Tisseverasinghe A, Bernatsky S, Pineau C. Arterial events in persons with dermatomyositis and polymyositis. J Rheumatol. 2009;36:1-4. doi: 10.3899/jrheum.090061
75. Selzer F, Sutton-Tyrrell K, Fitzgerald S, et al. Vascular stiffness in women with systemic lupus erythematosus. Hypertension. 2001;37(4):1075-82. doi: 10.1161/01.HYP.37.4.1075
76. Roman MJ, Shanker BA, Davis A, et al. Prevalence and correlates of accelerated atherosclerosis in systemic lupus erythematosus. N Engl J Med. 2003;349(25):2399-406. doi: 10.1056/NEJMoa035471
77. Rahman P, Gladman DD, Urowitz MB, et al. The cholesterol lowering effect of antimalarial drugs is enhanced in patients with lupus taking corticosteroid drugs. J Rheumatol. 1999;26(2):325-30.
78. Jung H, Bobba R, Su J, et al. The protective effect of antimalarial drugs on thrombovascular events in systemic lupus erythematosus. Arthritis Rheum. 2010;62(3):863-8. doi: 10.1002/art.27289
79. Law G, Magder LS, Fang H, et al. Hydroxychloroquine Reduces Thrombosis (BOTH ARTERIAL AND VENOUS) in Systemic LUPUS Erythematosus, Particularly in Antiphospholipid Positive Patients. American College of Rheumatology 76th Annual Meeting; November 9-14, 2012. Washington, D.C.; 2012.
80. Linos E, Fiorentino D, Lingala B. Atherosclerotic cardiovascular disease and ermatomyositis: an analysis of the Nationwide Inpatient Sample survey. Arthritis Res Ther. 2013;15:1-5. doi: 10.1186/ar4135
81. Costedoat-Chalumeau N, Hulot JS. Heart conduction disorders related to antimalarials toxicity: an analysis of electrocardiograms in 85 patients treated with hydroxychloroquine for connective tissue diseases. Rheumatology. 2007;46:808-10. doi: 10.1093/rheumatology/kel402
82. Iudici M, Fasano S, Gabriele Falcone L, et al. Low-dose aspirin as primary prophylaxis for cardiovascular events in systemic lupus erythematosus: a long-term retrospective cohort study. Rheumatology (Oxford). 2016;55(9):1623-30. doi: 10.1093/rheumatology/kew231
83. Van Leuven SI, Mendez-Fernandez YV, Wilhelm AJ, et al. Mycophenolate mofetil but not atorvastatin attenuates atherosclerosis in lupus-prone LDLr(–/–) mice. Ann Rheum Dis. 2012;71(3):408-14. doi: 10.1136/annrheumdis-2011-200071
84. Mason JC, Libby P. Cardiovascular disease in patients with chronic inflammation: mechanisms underlying premature cardiovascular events in rheumatologic conditions. Eur Heart J. 2015;36(8):482-9. doi: 10.1093/eurheartj/ehu403
85. Aprahamian T, Bonegio RG, Richez C, et al. The peroxisome proliferator-activated receptor gamma agonist rosiglitazone ameliorates murine lupus by induction of adiponectin. J Immunol. 2009;182(1):340-6. doi: 10.4049/jimmunol.182.1.340
86. Zhao W, Thacker SG, Hodgin JB, et al. The peroxisome proliferator-activated receptor gamma agonist pioglitazone improves cardiometabolic risk and renal inflammation in murine lupus. J Immunol. 2009;183(4):2729-40. doi: 10.4049/jimmunol.0804341
87. Zuarez-Rojas JG, Medina-Urrutia AX, Jorge-Galarza E, et al. Pioglitazone improves the cardiovascular profile in patients with uncomplicated systemic lupus erythematosus: a double-blind randomized clinical trial. Lupus. 2012;21(1):27-35. doi: 10.1177/0961203311422096
88. Khattri S, Zandman-Goddard G. Statins and autoimmunity. Immunol Res. 2013;56(2-3):348-57. doi: 10.1007/s12026-013- 8409-8
89. Willis R, Seif AM, McGwin G Jr, et al. Effects of statins on proinflammatory/prothrombotic biomarkers and on disease activity scores in SLE patients: data from LUMINA (LXXVI), a multiethnic US cohort. Clin Exp Rheumatol. 2014;32(2):162-7.
90. Lawman S, Mauri C, Jury EC, et al. Atorvastatin inhibits autoreactive B cell activation and delays lupus development in New Zealand black/white F1 mice. J Immunol. 2004;173(12):7641-6. doi: 10.4049/jimmunol.173.12.7641
91. Aprahamian T, Bonegio R, Rizzo J, et al. Simvastatin treatment ameliorates autoimmune disease associated with accelerated atherosclerosis in a murine lupus model. J Immunol. 2006;177(5):3028- 34. doi: 10.4049/jimmunol.177.5.3028
92. Petri MA, Kiani AN, Post W, et al. Lupus Atherosclerosis Prevention Study (LAPS). Ann Rheum Dis. 2011;70:760-5. doi: 10.1136/ard.2010.136762
93. Schanberg LE, Sandborg C, Barnhart HX, et al. Use of atorvastatin in systemic lupus erythematosus in children and adolescents. Arthritis Rheum. 2012;64(1):285-96. doi: 10.1002/art.30645
Факторы риска атеросклероза
Ишемическая болезнь сердца является основной причиной смерти в Соединенных Штатах, и хотя точная причина атеросклероза остается неизвестной, определенные черты, состояния или привычки могут повысить вероятность его развития у человека.
Эти состояния известны как факторы риска, и шансы человека на развитие атеросклероза увеличиваются с увеличением количества имеющихся факторов риска — большинство факторов риска можно контролировать, а атеросклероз можно предотвратить или отсрочить — к ним относятся высокий уровень холестерина и липопротеины низкой плотности (ЛПНП). ) в крови, низкий уровень липопротеидов высокой плотности (ЛПВП) в крови, гипертония (высокое кровяное давление), табачный дым, сахарный диабет, ожирение, малоподвижный образ жизни, возраст — семейный анамнез сердечных заболеваний также является фактором риска и тот, которым нельзя управлять.
Нездоровый уровень холестерина в крови — это включает высокий холестерин ЛПНП (иногда называемый плохим холестерином) и низкий холестерин ЛПВП (иногда называемый хорошим холестерином).
Высокое кровяное давление — кровяное давление считается высоким, если оно остается на уровне 140/90 мм рт. Ст. Или выше в течение определенного периода времени.
Курение — это может повредить и сузить кровеносные сосуды, повысить уровень холестерина и кровяное давление — курение также не позволяет достаточному количеству кислорода достичь тканей тела.
Инсулинорезистентность — Инсулин — это гормон, который помогает перемещать сахар в крови в клетки, где он используется, и резистентность к инсулину возникает, когда организм не может правильно использовать собственный инсулин.
Диабет — это заболевание, при котором уровень сахара в крови в организме высок, потому что организм не вырабатывает достаточно инсулина или не использует его должным образом.
Избыточный вес или ожирение — избыточный вес — это увеличение массы тела за счет мышц, костей, жира и / или воды — ожирение связано с большим количеством лишнего жира.
Недостаток физической активности — недостаток активности может усугубить другие факторы риска атеросклероза.
Возраст — по мере того, как организм стареет, риск атеросклероза увеличивается, а генетические факторы или факторы образа жизни вызывают постепенное накопление бляшек в артериях — к среднему возрасту или старше накопилось достаточно налета, чтобы вызвать признаки или симптомы, у мужчин риск увеличивается после 45 лет, в то время как у женщин риск увеличивается после 55 лет.
Семейный анамнез ранних сердечных заболеваний — риск атеросклероза увеличивается, если у отца или брата было диагностировано сердечное заболевание до 55 лет, или если у матери или сестры было диагностировано сердечное заболевание до 65 лет, но хотя возраст и семейный анамнез ранних сердечных заболеваний являются факторами риска, это не означает, что у вас разовьется атеросклероз, если у вас будет один или оба этих заболевания.Изменение образа жизни и / или прием лекарств для лечения других факторов риска часто может уменьшить генетическое влияние и предотвратить развитие атеросклероза даже у пожилых людей.
Новые факторы риска
Ученые продолжают изучать другие возможные факторы риска атеросклероза и обнаружили, что высокие уровни белка, называемого С-реактивным белком (СРБ) в крови, могут повышать риск атеросклероза и сердечного приступа — высокие уровни СРБ являются доказательством воспаления в крови. тело, которое является реакцией организма на травму или инфекцию — повреждение внутренних стенок артерий, по-видимому, вызывает воспаление и способствует росту зубного налета.
Люди с низким уровнем CRP могут заболеть атеросклерозом медленнее, чем люди с высоким уровнем CRP, и в настоящее время проводятся исследования, чтобы установить, может ли уменьшение воспаления и снижение уровня CRP также снизить риск атеросклероза.
Высокий уровень жиров, называемых триглицеридами, в крови также может повысить риск атеросклероза, особенно у женщин.
Другие факторы, влияющие на атеросклероз
Другие факторы риска также могут повысить риск развития атеросклероза:
Апноэ во сне — расстройство, при котором дыхание останавливается или становится очень поверхностным, когда человек спит — нелеченное апноэ во сне может повысить вероятность высокого кровяного давления, диабета и даже сердечного приступа или инсульта.
Стресс — исследования показывают, что наиболее часто упоминаемым «спусковым механизмом» сердечного приступа является эмоционально расстраивающее событие, особенно связанное с гневом.
Алкоголь — чрезмерное употребление алкоголя может повредить сердечную мышцу и усугубить другие факторы риска атеросклероза — мужчинам следует выпивать не более двух напитков, содержащих алкоголь, в день, в то время как женщины должны выпивать не более одного напитка, содержащего алкоголь, в день.
Дополнительная литература
Фактор риска атеросклероза — обзор
Стеноз аорты
Те же факторы риска атеросклероза, как дислипидемия, курение и гипертония, среди прочего, также могут предрасполагать ткань аортального клапана к эндотелиальной дисфункции, воспалению и накоплению липидов. 36 Вместе эти процессы приводят к дегенеративной кальцификации створок клапана и сужению пути оттока крови в большой круг кровообращения. Это увеличивает давление, против которого левый желудочек должен сокращаться (т.е. постнагрузка), и, как следствие, способствует концентрической гипертрофии желудочкового миокарда, которая первоначально (и компенсаторно) снижает напряжение стенки, но в конечном итоге может привести к состояниям, которые ускоряют сердечную недостаточность и снижение сердечного выброса. 37
Стеноз аорты (СА) является особенно важным клиническим проявлением у пожилых людей из-за резкого роста его распространенности у пожилых людей и плохого прогноза, который он несет в тяжелых случаях. В целом, некоторая форма дегенеративного заболевания аортального клапана (например, склероз аорты), по оценкам, встречается у 25% людей старше 65 лет. У меньшего количества, примерно от 2% до 5%, действительно имеется обструкция выходного тракта. По некоторым оценкам, каждый восьмой человек старше 75 лет демонстрирует АС от умеренного до тяжелого.Действительно, эпидемиология АС осложняется тем фактом, что многие пациенты с тяжелым АС часто живут бессимптомно из-за сопутствующих нарушений подвижности, которые не позволяют им выполнять действия, которые в противном случае спровоцировали бы симптомы. В этих случаях симптомы (и состояние болезни) проявляются только на более поздних стадиях, когда 2-летняя смертность оценивается в 50–60%, а 3-летняя выживаемость — менее 30%, если ее не лечить. 38,39 Таким образом, физиотерапевт играет важную роль в скрининге этого состояния.
Основными признаками и симптомами расширенного АС являются стенокардия, обморок при физической нагрузке и сердечная недостаточность. Следовательно, во время тестирования с физической нагрузкой наблюдаемое падение артериального давления или другой гипотензивный прессорный ответ (то есть из-за снижения сердечного выброса) может свидетельствовать в пользу значительного АС, а не простого неиспользования или нарушения кондиционирования. В этом сценарии указано направление к врачу. Иногда у бессимптомных пациентов с тяжелым стенозом применяется стратегия «настороженного ожидания». В любом случае СА, но особенно в более тяжелых случаях, к каждому сеансу лечения следует подходить с бдительностью в отношении признаков и симптомов, указывающих на прогрессирование стеноза.Лица с умеренным или тяжелым АС (таблица 18.7) должны контролироваться с помощью эхокардиографии каждые 2–3 года и 1–2 года соответственно. В таблице 18.8 приведены рекомендации по упражнениям. 16,35
Почти все тяжелые симптомы АС требуют замены аортального клапана. Традиционный хирургический подход представляет собой операцию на открытом сердце (например, посредством срединной стернотомии). Однако у пациентов от среднего до высокого риска процедуры транскатетерной замены аортального клапана становятся все более успешной альтернативой. 4 У этих пациентов, которые часто имеют относительно больший возраст и сопутствующую нагрузку (т.е. находятся в статусе «высокого риска»), особенно важно уделять особое внимание пропаганде здорового образа жизни с уменьшением сердечного фактора риска, просвещению пациентов и координация ухода и кардиологической реабилитации. Частота повторной госпитализации составляет более 40% в первый год после процедуры из-за как некардиальных причин (например, респираторные проблемы, инфекции и кровотечения), так и сердечных причин (аритмии и сердечная недостаточность). 40
Какие факторы риска атеросклероза?
Автор
Дж. Бэйн Селби, младший, доктор медицины Профессор радиологии, содиректор, Отдел интервенционной радиологии, Отделение радиологии, Медицинский университет Южной Каролины
Дж. Бэйн Селби, младший, доктор медицины является членом следующих медицинских обществ: Радиологическое общество Северной Америки, Медицинская ассоциация Южной Каролины
Раскрытие: Ничего не раскрывать.
Соавтор (ы)
Памела Боу Моррис, доктор медицины, FACC, FACP, FACPM Доцент медицины, консультант, директор по профилактической кардиологии, содиректор отделения кардиологической помощи женщинам, Медицинский университет Южной Каролины; Консультант отделения внутренней медицины и кардиологии больницы Ропер; Медицинский директор, Программа профилактики сердечно-сосудистых заболеваний FitHeart
Памела Боу Моррис, доктор медицинских наук, FACC, FACP, FACPM является членом следующих медицинских обществ: Американский колледж кардиологов, Американский колледж врачей-Американское общество внутренней медицины, Американский колледж профилактики Медицина, Американская кардиологическая ассоциация, Phi Beta Kappa, Национальная липидная ассоциация
Раскрытие: Ничего не разглашать.
Специальная редакционная коллегия
Бернард Д. Кумбс, MB, ChB, PhD Консультант, Департамент специализированных реабилитационных услуг, Департамент здравоохранения округа Хатт-Вэлли, Новая Зеландия
Раскрытие информации: Ничего не разглашать.
Главный редактор
Eugene C Lin, MD Лечащий радиолог, координатор обучения кардиологической визуализации, программа резидентуры по радиологии, Медицинский центр Вирджинии Мейсон; Клинический доцент радиологии, Медицинский факультет Вашингтонского университета
Юджин Линь, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа ядерной медицины, Американского колледжа радиологии, Радиологического общества Северной Америки, Общества ядерной медицины и Molecular Imaging
Раскрытие: нечего раскрывать.
Дополнительные участники
Джастин Д. Перлман, MD, ME, PhD, FACC, MA Начальник кардиологического отделения, директор кардиологической консультативной службы, директор кардиологической клиники, директор кардиологической неинвазивной лаборатории, председатель институционального наблюдательного совета Университета Калифорния, Лос-Анджелес, Медицинская школа Дэвида Геффена
Джастин Д. Перлман, доктор медицины, ME, доктор философии, FACC, MA является членом следующих медицинских обществ: Американский колледж кардиологии, Международное общество магнитного резонанса в медицине, Американский колледж Врачи, Американская федерация медицинских исследований, Радиологическое общество Северной Америки
Раскрытие: Ничего не раскрывать.
Благодарности
Авторы и редакторы eMedicine выражают признательность Майклу Асси, доктору медицины, за вклад в разработку и написание этой статьи.
советов из других журналов — Американский семейный врач
Советы из других журналов
Am Fam Physician. , 1 ноября 1998 г .; 58 (7): 1657-1658.
Связь между атеросклерозом и ишемической болезнью сердца сложна.Долгосрочные исследования у взрослых показали, что прогрессирование атеросклероза связано с наличием определенных факторов риска, которые со временем усиливают друг друга, если их не лечить. Данные вскрытия взрослых также продемонстрировали взаимосвязь между ишемической болезнью сердца и факторами риска сердечно-сосудистых заболеваний, включая курение сигарет и высокий уровень холестерина. Беренсон и его коллеги сообщают о результатах исследования сердца Богалуса, в котором изучалось влияние множества факторов риска сердечно-сосудистых заболеваний на степень атеросклероза у молодых людей.
В исследовании сердца Богалуса наблюдали за пациентами (65 процентов белых и 35 процентов черных) от рождения до 38 лет. На сегодняшний день исследователи собрали данные примерно о 14000 человек. Авторы изучили данные вскрытия 204 участников исследования, которые умерли от различных причин, в основном от травм, в период с 1978 по 1996 год. Перед их смертью была получена информация об индексе массы тела, статусе курения сигарет, артериальном давлении и общем холестерине, триглицеридах, уровни холестерина липопротеинов высокой плотности (ЛПВП) и липопротеинов низкой плотности (ЛПНП).
При вскрытии коронарные артерии и аорту были разрезаны в продольном направлении, чтобы можно было оценить степень отложения липидов на поверхности интимы, включая наличие жирных полос и выступающих фиброзных бляшек. Поражения были исследованы и визуально оценены тремя патологами, которые не знали о статусе фактора риска умершего человека. Степень атеросклероза выражали как среднее значение значений, присвоенных сосудам тремя патологами.
Практически у всех обследованных лиц имелись жирные полосы в аорте.Распространенность жировых полос в коронарных артериях составляла 50 процентов у лиц от двух до 15 лет и 85 процентов у лиц в возрасте от 21 до 39 лет. Распространенность повышенных фиброзных бляшек в аорте увеличивается с возрастом, достигая 60 процентов у лиц в возрасте от 26 до 39 лет. Распространенность выпуклых бляшек в коронарных сосудах составляла 8 процентов у лиц в возрасте от двух до 15 лет и 69 процентов у лиц в возрасте от 26 до 39 лет. При обоих типах поражений наблюдалась тенденция к вовлечению увеличивающегося процента поверхности интимы с возрастом.
При сопоставлении степени поражения сосудов с предубойными факторами риска результаты исследования показали положительную и значимую связь с индексом массы тела, систолическим артериальным давлением (за исключением фиброзных бляшек в аорте), диастолическим артериальным давлением (за исключением фиброзных бляшек в аорте). коронарные артерии), уровень общего холестерина, холестерина ЛПНП и сывороточных триглицеридов. У лиц, которые в анамнезе курили сигареты, не было большей распространенности коронарных или аортальных поражений по сравнению с лицами, которые не курили.Однако у курильщиков действительно был более высокий средний процент поражения площади интимы как коронарных сосудов, так и аорты. В совокупности степень поражения жировыми полосками в коронарных артериях была в 8,5 раз выше у лиц с тремя или четырьмя факторами риска, а размер фиброзных бляшек в артериях был в 12 раз больше по сравнению с людьми, у которых не было выявленных факторов риска.
Авторы приходят к выводу, что степень поражения коронарных сосудов и аорты у детей и молодых людей значительно коррелирует с наличием факторов риска сердечно-сосудистых заболеваний, включая индекс массы тела, систолическое артериальное давление, уровень холестерина ЛПНП в сыворотке крови, концентрацию триглицеридов и курение сигарет.Они считают, что их данные подтверждают результаты исследования Framingham Study, которое определило, что несколько факторов сердечного риска имеют синергетический эффект на заболеваемость и смертность от сердечно-сосудистых заболеваний. Кроме того, курение сигарет, по-видимому, отрицательно влияет на степень ишемической болезни сердца у людей с другими факторами риска.
Модифицируемые факторы риска атеросклероза сонных артерий: метаанализ и систематический обзор — Ji
Введение
Атеросклероз сонных артерий — основная причина ишемического инсульта, о котором клинически не проявляется в течение долгого времени до вспышки острых событий.Как глобальная проблема общественного здравоохранения, инсульт является второй ведущей причиной смерти во всем мире (1), что ложится огромным бременем на людей и общество из-за высокого уровня остаточной инвалидности (2). Поэтому профилактика заболевания в субклинической фазе важна (3). Среди различных стадий атеросклероза сонных артерий мы выбрали увеличенную толщину интима-медиа сонной артерии (CIMT) и наличие бляшки сонной артерии, поскольку эти два параметра были наиболее часто используемыми (4).
Недавно было показано, что здоровый образ жизни может способствовать снижению распространенности атеросклероза сонных артерий в долгосрочной перспективе (5,6).Кроме того, значительное количество исследований показало, что атеросклероз сонных артерий можно предотвратить с помощью лекарств, нацеленных на несколько сопутствующих заболеваний, таких как гипертония, диабет и дислипидемия (7). Тем не менее, выводы относительно этих потенциально изменяемых факторов риска все еще остаются спорными (8,9). На данный момент не опубликовано ни одной статьи с подробным описанием факторов риска атеросклероза сонных артерий. Поэтому мы выполнили метаанализ и систематический обзор для изучения поддающихся изменению факторов риска каротидного атеросклероза, выявленных в предыдущих отчетах, которые, как ожидается, прольют свет на профилактику каротидного атеросклероза.
Методы
Стратегия поиска
Мы придерживались метаанализа в предпочтительных элементах отчетности для систематических обзоров и метаанализов (PRISMA) руководящих принципов (10). Мы провели поиск в PubMed на предмет исследований, в которых сообщалось о факторах риска атеросклероза сонных артерий с января 1962 года по октябрь 2018 года. Ключевые слова поиска: «сонная артерия», «риск» и «фактор риска» (подробная стратегия поиска показана в дополнительных материалах).Списки ссылок на соответствующие обзоры, метаанализы и систематические обзоры были просмотрены вручную для дальнейшего дополнения.
Критерии включения и исключения
Продольные и поперечные исследования были включены, если они одновременно удовлетворяли следующим критериям: (I) исследование включало популяцию на уровне сообщества, (II) воздействия, которые считались факторами риска или защитными факторами для атеросклероза сонных артерий, были потенциально изменяемыми, (III) контрольную группу составляли люди без атеросклероза сонных артерий, и (IV) исход атеросклероза сонных артерий оценивался по увеличению толщины интима-медиа сонной артерии (CIMT) или по нагрузке на бляшки сонной артерии, которые включали как нестенотические, так и стенотические бляшки (4).Повышенный CIMT был определен как CIMT ≥1,0 мм, будь то в дистальной стенке общей сонной артерии или в луковице, где нет бляшки, а наличие сонной бляшки определялось как CIMT> 1,5 мм или фокальные структуры, вторгающиеся в артериальный просвет не менее 0,5 мм или 50% от окружающего значения CIMT (2). Мы ограничили наш поиск теми, которые опубликованы на английском языке. Подробные критерии исключения показаны на Рисунке 1 . В случае разногласий между авторами статьи обсуждались до достижения согласия.
Рисунок 1 Блок-схема выявленных исследований.
Извлечение данных и оценка качества
Были извлечены общие характеристики исследований, включая авторов, год публикации, исходные характеристики (общий размер выборки, период набора, средний возраст и распределение по полу), дизайн исследования (проспективное или перекрестное), информацию о последующем наблюдении (среднее или максимальное значение периода наблюдения). плановое наблюдение и количество пропавших без вести), а также исходы (увеличение CIMT или наличие каротидного налета).Все данные были извлечены с использованием электронной таблицы. Мы предпочли многомерно скорректированные OR / RR / HR, а не грубые результаты.
Agency for Healthcare Research and Quality (AHRQ) (11) использовалось для оценки качества перекрестных обсервационных исследований ( Table S1 ) . Шкала Ньюкасла-Оттавы (NOS) использовалась для оценки качества продольных исследований ( Таблица S2 ).
Таблица S1 Оценка качества перекрестных исследований агентством по исследованиям и качеству здравоохранения (AHRQ)Полная таблица Таблица S2 Оценка качества когортных исследований по шкале Ньюкасл-Оттава (NOS)
Полная таблица
Статистический анализ
Неоднородность исследований оценивалась с использованием статистики I 2 и значений <75%, P> 0.05 были сочтены возможно низкой неоднородностью (12). Для количественного синтеза данных использовалась модель случайных эффектов. При высокой неоднородности источник будет исследован дополнительно (13,14). Во-первых, был проведен анализ чувствительности, чтобы выяснить, повлияло ли на объединенный эффект исключение какого-либо отдельного исследования. Во-вторых, анализ подгрупп проводился в соответствии с характеристиками исследований (например, различными исходами). Для оценки того, связана ли асимметрия графика воронки с систематической ошибкой публикации (15), использовались метод воронки и метод обрезки и заполнения.Все статистические анализы были выполнены с помощью программного обеспечения R 3.2.0.
Одобрение этики
Этого не потребовалось, потому что тип исследования нашей статьи — метаанализ и систематический обзор.
Результаты
Всего было идентифицировано 14 700 статей, из которых 76 с 27 факторами соответствовали критериям включения. Наконец, данные по одиннадцати факторам соответствовали критериям метаанализа, и все соответствующие исследования были перекрестными ( Рисунок 2 ).Общая характеристика статей, включенных в метаанализ, представлена в Таблице 1 . Всего в метаанализ было включено 48 847 субъектов, 92,6% исследований были опубликованы с 2005 г. и 72,8% выборок были набраны из Азии и Северной Америки. Возрастной диапазон всех набранных испытуемых составлял от 35 до 100 лет. По имеющимся данным, доля женщин в выборках колебалась от 18% до 67,2%. Дополнительные исходные характеристики включенной популяции были представлены в Таблице S3 .наличие каротидного налета; # увеличение толщины интима-медиа сонной артерии.
Таблица 1 Общая характеристика исследований, включенных в метаанализПолная таблица Таблица S3 Базовые характеристики включенной популяции
Полная таблица
Курильщики сигарет и люди с метаболическим синдромом (включая его компоненты гипертонии, дислипидемии и сахарного диабета), гиперурикемией, гипергомоцистеинемией, негативными эмоциями, социально-экономическим напряжением, синдромом обструктивного апноэ во сне (СОАС), алкоголем, загрязнением воздуха и сексуальным насилием в детстве. более вероятно наличие атеросклероза сонных артерий.Кроме того, вмешательства против факторов риска могут предотвратить атеросклероз.
Изменяемые факторы риска
Артериальное давлениеДанные восьми исследований (16-23), включающих 12 474 человека, были объединены в метаанализ (, рис. 2, ), который показал, что артериальная гипертензия может увеличивать риск образования сонной бляшки на 81% (OR = 1,81, 95% ДИ: 1,55–2,13, I 2 = 19%, P = 0,28) ( Рисунок S1 ) .Три исследования (17,19,23) с 2732 пациентами с гипертонией имеют более высокий риск увеличения CIMT (OR = 2,60, 95% CI: 1,33–5,08, I 2 = 84%, P <0,01) ( Рисунок S2 ).
Рисунок S1 Лесной график показывает взаимосвязь между гипертонией и наличием каротидного налета. Каждое сравнение представлено именем первого автора и годом публикации. Для контраста OR 1,81 (95% ДИ: 1,55–2.13, P = 0,28) в модели случайных эффектов. Значения более 1 обозначают повышенный риск наличия бляшек сонной артерии при гипертонии. CI указывает доверительный интервал; ИЛИ, отношение шансов.
Рисунок S2 Лесной график показывает взаимосвязь между гипертонией и увеличением толщины интима-медиа сонной артерии. Каждое сравнение представлено именем первого автора и годом публикации. Для контраста OR 2,60 (95% ДИ: 1.33–5,08, P <0,01) в модели случайных эффектов. Значения более 1 обозначают повышенный риск увеличения толщины интимы средней сонной артерии при артериальной гипертензии. ДИ - доверительный интервал; ИЛИ, отношение шансов.
Кроме того, было указано, что риск образования зубного налета был значительно выше у людей с повышенной вариабельностью систолического артериального давления (САД) (каждые 10 мм рт. Ст.) И вариабельностью диастолического артериального давления (ДАД) (1,24,25). Вариабельность пульсового давления (ПД) (каждые 10 мм рт. Ст.) Повышает риск образования бляшек сонной артерии как у пациентов, проживающих в сообществе, так и у пациентов с инсультом (26,27).
Сахарный диабетСемь исследований (16,21-24,28,29) с 16 752 пациентами были включены в мета-анализ ( Рисунок 2 ) . Результаты показали, что у диабетиков может быть сонная бляшка, чем у людей, не страдающих диабетом (OR = 1,31, 95% CI: 1,13–1,53, I 2 = 0%, P = 0,74) ( Рисунок S3 ) .
Рисунок S3 Лесной график показывает взаимосвязь между сахарным диабетом и наличием каротидного налета.Каждое сравнение представлено именем первого автора и годом публикации. Для контраста OR 1,31 (95% ДИ: 1,13–1,53, P = 0,74) в модели случайных эффектов. Значения более 1 обозначают повышенный риск наличия бляшек сонной артерии при сахарном диабете. ДИ — доверительный интервал; ИЛИ, отношение шансов.
ДислипидемияМетаанализ десяти исследований (16,21-24,28,30-33), включающих 12568 пациентов, показал, что пациенты с гиперлипидемией (OR = 1.92, 95% ДИ: 1,39–2,65, I 2 = 0, P = 0,56), гипертриглицеридемия (триглицерид ≥1,7 ммоль / л) (OR = 1,33, 95% ДИ: 1,14–1,55, I 2 = 0 %, P = 0,85) и более высокие липопротеины низкой плотности (липопротеины низкой плотности ≥3,4 ммоль / л) (OR = 1,11, 95% CI: 1,08–1,13, I 2 = 0%, P = 0,46). иметь бляшку сонной артерии ( рисунки S4, S5, S6 ). Более того, была высокая вероятность положительной связи между липопротеинами высокой плотности низкой плотности (липопротеиды высокой плотности ≤1,0 ммоль / л) (OR = 1.28, 95% ДИ: 0,99–1,67, I 2 = 32%, P = 0,22) или гиперхолестеринемия (общий холестерин ≥5,2 ммоль / л) (OR = 1,20, 95% ДИ: 0,80–1,82, I 2 = 6%, P = 0,34) с бляшкой сонной артерии (, рисунки S7, S8 ). Одно когортное исследование (34) показало, что гиперхолестеринемия, гипертриглицеридемия и более высокие уровни липопротеинов низкой плотности являются факторами риска ТИМТ. Тем не менее, в одном поперечном исследовании (33) не удалось доказать взаимосвязь общего холестерина (увеличение на каждый 1 ммоль / л) или триглицеридов (увеличение на каждый 1 ммоль / л) с бляшкой сонной артерии.
Рисунок S4 Лесной график показывает взаимосвязь между гиперлипидемией и наличием каротидного налета. Каждое сравнение представлено именем первого автора и годом публикации. Для контраста OR 1,92 (95% ДИ: 1,39–2,65, P = 0,56) в модели случайных эффектов. Значения более 1 обозначают повышенный риск наличия бляшек сонной артерии с гиперлипидемией. ДИ — доверительный интервал; ИЛИ, отношение шансов.
Рисунок S5 Лесной график показывает взаимосвязь между гипертриглицеридемией и наличием каротидного налета.Каждое сравнение представлено именем первого автора и годом публикации. Для контраста OR 1,33 (95% ДИ: 1,14–1,55, P = 0,85) в модели случайных эффектов. Значения более 1 обозначают повышенный риск наличия бляшек сонной артерии с гиперлипидемией. ДИ — доверительный интервал; ИЛИ, отношение шансов.
Рисунок S6 Лесной график показывает взаимосвязь между более высокими липопротеинами низкой плотности и наличием каротидных бляшек.Каждое сравнение представлено именем первого автора и годом публикации. Для контраста OR 1,11 (95% ДИ: 1,08–1,13, P = 0,46) в модели случайных эффектов. Значения более 1 обозначают повышенный риск наличия бляшек сонной артерии с более высоким содержанием липопротеинов низкой плотности. ДИ — доверительный интервал; ИЛИ, отношение шансов.
Рисунок S7 Лесной график показывает взаимосвязь между гиперхолестеринемией и наличием каротидного налета.Каждое сравнение представлено именем первого автора и годом публикации. Для контраста OR 1,20 (95% ДИ: 0,80–1,82, P = 0,34) в модели случайных эффектов. Значения в пределах 1 означает, что нет никакой связи между гиперхолестеринемией и наличием каротидного налета. ДИ — доверительный интервал; ИЛИ, отношение шансов.
Рисунок S8 Лесной график показывает взаимосвязь между липопротеинами низкой и высокой плотности и наличием каротидных бляшек.Каждое сравнение представлено именем первого автора и годом публикации. Для контраста OR 1,28 (95% ДИ: 0,99–1,67, P = 0,22) в модели случайных эффектов. Значения в пределах 1 означает, что нет никакой связи между липопротеинами низкой плотности и наличием каротидных бляшек. ДИ — доверительный интервал; ИЛИ, отношение шансов.
Метаболический синдром (МетС)MetS был определен в соответствии с критериями Национальной образовательной программы по холестерину (NCEP), группа лечения взрослых III (ATP-III) (35).Шесть исследований (21,22,36-39) с участием 18 058 человек изучали связь между MetS и атеросклерозом сонных артерий, которые показали, что у людей с MetS может быть больше каротидных бляшек, чем у людей без MetS (OR = 1,39, 95% CI: 1,23–1,57. , I 2 = 8%, P = 0,36) ( Рисунок S9 ). Примечательно, что наблюдалась зависимость доза-ответ между наличием бляшки сонной артерии и увеличением количества компонентов MetS (OR = 1,71, 95% CI: 1,10–2,66, I 2 = 0%, P = 0,64 для MetS- 1; OR = 2,17, 95% ДИ: 1.39–3,37, I 2 = 0%, P = 0,48 для МетС-2; OR = 2,21, 95% ДИ: 1,42–3,46, I 2 = 0%, P = 0,56 для MetS-3; OR = 2,65, 95% ДИ: 1,57–4,47, I 2 = 8%, P = 0,30 для MetS-4; OR = 4,78, 95% ДИ: 2,60–8,81, I 2 = 0%, P = 0,36 для MetS-5) (, цифры S10, S11, S12, S13, S14 ) . Соответственно, связь была подтверждена одним когортным исследованием (40), показывающим, что люди с метаболическим синдромом имели более высокий риск образования бляшек сонной артерии (HR = 1,92, 95% CI: 1,06–3,47).
Рисунок S9 Лесной график показывает взаимосвязь между метаболическим синдромом и наличием каротидного налета.Каждое сравнение представлено именем первого автора и годом публикации. Для контраста OR 1,39 (95% ДИ: 1,23–1,57, P = 0,36) в модели случайных эффектов. Значения более 1 обозначают повышенный риск наличия бляшек сонной артерии при метаболическом синдроме. ДИ — доверительный интервал; ИЛИ, отношение шансов.
Рисунок S10 Лесной график показывает взаимосвязь между одним из компонентов метаболического синдрома и наличием каротидного налета.Каждое сравнение представлено именем первого автора и годом публикации. Для контраста OR 1,71 (95% ДИ: 1,10–2,66, P = 0,64) в модели случайных эффектов. Значения более 1 обозначают повышенный риск наличия бляшек сонной артерии с одним из компонентов метаболического синдрома. ДИ — доверительный интервал; ИЛИ — отношение шансов; МетС-1, один из компонентов метаболического синдрома.
Рисунок S11 Лесной график показывает взаимосвязь между двумя компонентами метаболического синдрома и наличием каротидного налета.Каждое сравнение представлено именем первого автора и годом публикации. Для контраста OR 2,17 (95% ДИ: 1,39–3,37, P = 0,48) в модели случайных эффектов. Значения более 1 обозначают повышенный риск наличия бляшек сонной артерии с двумя компонентами метаболического синдрома. ДИ — доверительный интервал; ИЛИ — отношение шансов; МетС-2, два компонента метаболического синдрома.
Рисунок S12 Лесной график показывает взаимосвязь между тремя компонентами метаболического синдрома и наличием каротидного налета.Каждое сравнение представлено именем первого автора и годом публикации. Для контраста OR 2,21 (95% ДИ: 1,42–3,46, P = 0,56) в модели случайных эффектов. Значения более 1 обозначают повышенный риск наличия бляшек сонной артерии с тремя компонентами метаболического синдрома. ДИ — доверительный интервал; ИЛИ — отношение шансов; МетС-3, три компонента метаболического синдрома.
Рисунок S13 Лесной график показывает взаимосвязь между четырьмя компонентами метаболического синдрома и наличием каротидного налета.Каждое сравнение представлено именем первого автора и годом публикации. Для контраста OR 2,65 (95% ДИ: 1,57–4,47, P = 0,30) в модели случайных эффектов. Значения более 1 обозначают повышенный риск наличия бляшек сонной артерии с четырьмя компонентами метаболического синдрома. ДИ — доверительный интервал; ИЛИ — отношение шансов; МетС-4, четыре компонента метаболического синдрома.
Рисунок S14 Лесной график показывает взаимосвязь между пятью компонентами метаболического синдрома и наличием каротидного налета.Каждое сравнение представлено именем первого автора и годом публикации. Для контраста OR 4,78 (95% ДИ: 2,60–8,81, P = 0,36) в модели случайных эффектов. Значения более 1 обозначают повышенный риск наличия бляшек сонной артерии с пятью компонентами метаболического синдрома. ДИ — доверительный интервал; ИЛИ — отношение шансов; МетС-5, пять компонентов метаболического синдрома.
ГиперурикемияСвязь между гиперурикемией (мочевая кислота ≥420 мкмоль / л у мужчин или мочевая кислота ≥360 мкмоль / л у женщин) и бляшкой сонной артерии была описана в четырех исследованиях (25,39,41,42) с 17 113 участниками.Объединенные результаты показали, что гиперурикемия может увеличивать присутствие бляшек (OR = 1,57, 95% CI: 1,11–2,22, I 2 = 84%, P <0,01) ( Рисунок S15 ) . Точно так же повышенный CIMT был представлен у пациентов с более высоким уровнем мочевой кислоты (OR = 1,24, 95% CI: 1,04–1,47) (43). Кроме того, сообщалось, что у людей с бляшкой сонной артерии или стенозом уровень мочевой кислоты выше. Но другое поперечное исследование (44) не смогло найти взаимосвязи между мочевой кислотой и зубным налетом.
Рисунок S15 Лесной график показывает взаимосвязь между гиперурикемией и наличием каротидного налета.Каждое сравнение представлено именем первого автора и годом публикации. Для контраста OR 1,57 (95% ДИ: 1,11–2,22, P <0,01) в модели случайных эффектов. Значения более 1 обозначают повышенный риск наличия бляшек сонной артерии при гиперурикемии. ДИ - доверительный интервал; ИЛИ, отношение шансов.
ГипергомоцистеинемияЧетыре исследования (17,45-47) с 5623 людьми были включены, и была обнаружена значимая положительная взаимосвязь между гипергомоцистеинемией (гомоцистеин ≥15 мкмоль / л) и бляшкой сонной артерии (OR = 1.88, 95% ДИ: 1,19–2,95, I 2 = 78%, P <0,01) ( Рисунок S16 ) . Кроме того, одно поперечное исследование (48) показало, что ТИМТ увеличился на 0,06 мм при повышении уровня гомоцистеина на 1 мкмоль / л.
Рисунок S16 Лесной график показывает взаимосвязь между гипергомоцистеинемией и наличием каротидного налета. Каждое сравнение представлено именем первого автора и годом публикации. Для контраста OR 1.88 (95% ДИ: 1,19–2,95, P <0,01) в модели случайных эффектов. Ценит больше, чем повышенный риск наличия бляшек сонной артерии при гипергомоцистеинемии. ДИ - доверительный интервал; ИЛИ, отношение шансов.
КурениеОбъединенный анализ шести исследований (16,23,24,30,49,50), включающих 7995 участников, показал, что курение имеет значительную связь с риском образования каротидных бляшек. Анализ подгрупп показал, что курение в настоящее время (количество курильщиков vs. некурящий, OR = 1,52, 95% CI: 1,14–2,03, I 2 = 59%, P = 0,03) представляют больший риск, чем бывшие курильщики (бывшие курильщики против некурящих, OR = 1,42, 95% ДИ: 1,08–1,87, I 2 = 9%, P = 0,33) для наличия бляшки сонной артерии (, рисунки S17, S18, ). Точно так же курение табака связано с увеличением CIMT, особенно у курильщиков (51).
Рисунок S17 Лесной график показывает взаимосвязь между текущим курением и наличием каротидного налета.Каждое сравнение представлено именем первого автора и годом публикации. Для контраста OR 1,52 (95% ДИ: 1,14–2,03, P = 0,03) в модели случайных эффектов. Ценит больше, чем повышенный риск наличия каротидного налета при курении. ДИ — доверительный интервал; ИЛИ, отношение шансов.
Рисунок S18 Лесной график показывает взаимосвязь между бывшим курением и наличием каротидного налета. Каждое сравнение представлено именем первого автора и годом публикации.Для контраста OR 1,42 (95% ДИ: 1,08–1,87, P = 0,33) в модели случайных эффектов. Ценит больше, чем повышенный риск наличия каротидного налета при бывшем курении. ДИ — доверительный интервал; ИЛИ, отношение шансов.
Анализ чувствительности
При анализе чувствительности ( Таблица S4 ) результаты были устойчивыми для гипертензии, гипергомоцистеинемии, метаболического синдрома и гиперхолестеринемии. Для текущего курения неоднородность была уменьшена после исключения одного исследования (30) без изменения значимости результатов.Для гиперурикемии объединенный эффект стал незначительным (OR = 1,50, 95% CI: 0,95–2,38) после исключения одного исследования (41) с участием разных рас.
Таблица S4 Анализ чувствительности метаанализаПолная таблица
Оценка предвзятости публикации
Для исследований, сообщающих о связи между артериальной гипертензией, сахарным диабетом, метаболическим синдромом, текущим курением и наличием каротидных бляшек, были доказательства систематической ошибки публикации.После использования метода обрезки и заполнения результат практически не изменился для гипертонии, сахарного диабета и MetS, но не для текущего курения ( Рисунок S19, S20, S21, S22, S23, S24, S25, S26 ) .
Рисунок S19 График в виде воронки для систематической ошибки публикации в исследованиях гипертонии и наличия каротидных бляшек. Асимметрия графика воронки предполагает, что может существовать систематическая ошибка публикации.
Рисунок S20 График в виде воронки для систематической ошибки публикации в исследованиях сахарного диабета и наличия каротидных бляшек.Асимметрия графика воронки предполагает, что может существовать систематическая ошибка публикации.
Рисунок S21 График в виде воронки для систематической ошибки публикации в исследованиях метаболического синдрома и наличия каротидных бляшек. Асимметрия графика воронки предполагает, что может существовать систематическая ошибка публикации.
Рисунок S22 График в виде воронки для систематической ошибки публикации в исследованиях текущего курения и наличия каротидного налета.Асимметрия графика воронки предполагает, что может существовать систематическая ошибка публикации.
Рисунок S23 После использования метода обрезки и заполнения изменение эффекта слияния не было очевидным. Результаты были умеренными, что означает, что артериальная гипертензия является фактором риска наличия каротидного налета.
Рисунок S24 После использования метода обрезки и заполнения изменение эффекта слияния не было очевидным.Результаты были умеренными, что означает, что сахарный диабет является фактором риска наличия каротидного налета.
Рисунок S25 После использования метода обрезки и заполнения изменение эффекта слияния не было очевидным. Результаты были умеренными, что означает, что метаболический синдром является фактором риска наличия каротидного налета.
Рисунок S26 После использования метода обрезки и заполнения эффект слияния стал незначительным.Результаты не были умеренными, а это значит, что при выводах следует проявлять осторожность.
Прочие
Некоторые изменяемые факторы не могли быть включены в метаанализ из-за недостатка данных, включая сексуальное насилие в раннем возрасте (52), загрязнение воздуха (53,54), социально-экономическое напряжение (55-57), негативные эмоции (58- 60), образ жизни (употребление алкоголя, физическая активность и продолжительность сна) (5,61-64), диета (добавление витаминов, потребление яиц, потребление овощей и потребление рыбы) (65-72), лекарства (гипотензивные препараты, гиполипидемические препараты). лекарственные препараты и глюкозоснижающие препараты) (73-82) и ранее существовавшее заболевание (СОАС) (индекс апноэ-гипопноэ> 15 событий / час) (83,84) в среднем и позднем возрасте ( Рисунок 3 и Таблица S5 ) .
Рисунок 3 Факторы, показывающие значительную положительную и отрицательную связь с атеросклерозом сонных артерий. Сахарный диабет, сахарный диабет; МетС, метаболический синдром; Hcy, гомоцистеин; ЛПВП, как липопротеиды плотности; ЛПНП, липопротеины низкой плотности; TC, общий холестерин; TG, триглицерид; СОАС, синдром обструктивного апноэ во сне; CPAP, постоянное положительное давление в дыхательных путях. Факторы риска метаанализа указаны над пунктирной линией; Факторы риска систематического обзора указаны под пунктирной линией; Точки с четырьмя различными закрашенными коэффициентами под факторами риска представляют различные диапазоны общего размера выборки; Разные цвета представляют разные диапазоны показателей качества.
Таблица S5 Общая характеристика исследований, включенных в систематические обзорыПолная таблица
Обсуждение
В метаанализ было включено 27 исследований, а в систематический обзор — 49 исследований. Мета-анализ показал, что дислипидемия, гипергомоцистеинемия, гипертония, гиперурикемия, курение, метаболический синдром и сахарный диабет могут увеличивать риск образования каротидных бляшек.Некоторые ссылки низкого и среднего качества были включены в метаанализ и систематический обзор; Следовательно, для получения более надежных результатов необходимы более качественные и крупномасштабные проспективные исследования.
Известно, что атеросклероз поражает другие сосудистые русла до того, как вызывает серьезное заболевание сонной артерии. Распространенность атеросклероза сонных артерий и бляшек сонных артерий составляла 27,22% и 20,15% среди китайцев в возрасте 30–79 лет в 2010 г. (85). Среди пациентов с диагностированной ишемической болезнью сердца 56.3% пациентов имели повышенный CIMT, 74,8% пациентов имели бляшки сонной артерии и 8,4% пациентов имели стеноз сонных артерий (86). Пациенты с ИБС чаще имели множественные бляшки (86,7% против 13,8%, P <0,001) (87). Это говорит о том, что ишемическая болезнь сердца может быть ранним маркером атеросклероза сонных артерий.
MetS и его компоненты были связаны как с наличием, так и с прогрессированием атеросклероза сонных артерий несколькими путями. Связь артериальной гипертензии с атеросклерозом сонных артерий можно объяснить гемодинамическими изменениями, которые были связаны с тяжестью ТИМТ (88).Высокий уровень глюкозы в плазме может вызывать структурные изменения сонной артерии, способствуя эндотелиальной дисфункции и пролиферации гладкомышечных клеток сосудов (8). Дислипидемия может играть важную роль из-за притока липидов к участкам сосудистых поражений. Интересно, что было показано, что липопротеины с более высокой плотностью могут обратить вспять транспорт холестерина и вернуть его в печень для защиты от атеросклероза сонных артерий (89). Влияние триглицеридов на атеросклероз сонных артерий было спорным, поскольку критерии гипертриглицеридемии были несовместимы.В последнее время было проведено большое количество исследований, чтобы выяснить, могут ли лекарственные препараты, направленные на сопутствующие заболевания, снизить частоту атеросклероза сонных артерий. Некоторые когортные исследования показали, что лекарства, в том числе гипотензивные, гиполипидемические и глюкозоснижающие, защищают от прогрессирования CIMT. Защитная роль этих препаратов при атеросклерозе зависит не только от их терапевтического воздействия на уже существующее заболевание, но и от их прямого защитного действия на артериальную стенку (75).Ряд лонгитюдных исследований показал, что длительное использование гиполипидемических препаратов для профилактики атеросклероза может быть более эффективным, чем краткосрочное использование (78, 90). Более того, результаты нашего анализа подтверждают роль глюкозоснижающих препаратов в предотвращении прогрессирования CIMT (81,82,91). Однако одно когортное исследование не показало взаимосвязи между сахароснижающими препаратами и прогрессированием CIMT, что можно объяснить либо недостаточным последующим наблюдением, либо различными критериями включения людей, не страдающих диабетом (80).
Кроме того, было показано, что гиперурикемия может увеличивать возникновение каротидных бляшек и ускорять прогрессирование CIMT за счет продукции активных форм кислорода, что может приводить к окислительному стрессу и эндотелиальной дисфункции (92). Кроме того, сообщалось, что СОАС оказывает аналогичное влияние на атеросклероз сонных артерий (83), особенно на сон с быстрым движением глаз (93), что может быть связано с ночной гипоксемией, которая может усиливать местные воспалительные реакции и усугублять повреждение сосудов сонных артерий (94). .Поэтому постоянное положительное давление в дыхательных путях (CPAP) считалось лечением СОАС путем уменьшения воспаления для защиты от атеросклероза сонных артерий (95).
Негативные эмоции, включая депрессию, гнев и тревогу, были определены как фактор риска прогрессирования атеросклероза сонных артерий во многих когортных исследованиях (58,96), что могло быть объяснено гиперреактивностью симпатической нервной системы, нарушениями функции тромбоцитов, гиперкортизолемией и т. Д. эндотелиальная дисфункция и вариабельность сердечного ритма (97).Одно когортное исследование (59) не смогло доказать, что симптомы депрессии могут увеличивать риск CIMT, но несоответствия можно объяснить пороговым эффектом (депрессия против . Симптомы депрессии). Связь между гневом и CIMT была противоречивой из-за разного социально-экономического статуса (SES). У людей с низким СЭС была бы большая вероятность увеличения CIMT (52,55,98). Считается, что рабочие предприятия имеют более высокий показатель CIMT по сравнению с заводскими рабочими (99). Требуются дополнительные доказательства для изучения взаимосвязи между социальным, психологическим состоянием и атеросклерозом сонных артерий.Более того, психосоциальные вмешательства могут играть важную роль в профилактике атеросклероза сонных артерий.
Здоровый образ жизни (например, отказ от курения, небольшого количества питья и физических упражнений) может защитить от атеросклероза за счет увеличения эндотелиальных факторов расширения и объема крови в сонной артерии. Механизм влияния курения на атеросклероз сонных артерий можно объяснить хроническим воспалением, которое может повредить эндотелиальные клетки, подверженные действию циркулирующих тромбогенных факторов.Эти факторы могут увеличивать инфильтрацию макрофагов и тромбогенность бляшек (49). Одно продолжительное исследование показало, что нынешнее курение связано с атеросклерозом экстракраниальных сонных артерий, но не с внутричерепной артерией (100). Интересно, что если матери курили во время беременности, у детей был более толстый ТИМ, и влияние было сильнее, если оба родителя курили во время беременности (101). Употребление алкоголя может увеличить окисление липопротеинов низкой плотности и окислительный стресс, чтобы ускорить прогрессирование атеросклероза, когда мужчина потребляет алкоголь более 40 г / день, а прогрессирование CIMT имело дозозависимую зависимость от потребления алкоголя, независимо от того, что он пьет: пиво, вино или спиртные напитки (102).Умеренные упражнения могут усилить антиоксидантный стресс и противовоспалительные процессы, что может защитить от прогрессирования атеросклероза сонных артерий (5). Более короткая продолжительность сна может иметь более высокий CIMT в западных популяциях, чем в азиатских популяциях (103). Необходимы дополнительные доказательства, чтобы подтвердить связь между продолжительностью сна и атеросклерозом сонных артерий.
По сравнению с диетой с низким содержанием жиров, долгосрочное использование средиземноморской диеты предотвратило прогрессирование атеросклероза сонных артерий у пациентов, у которых впервые был диагностирован диабет 2 типа.Потому что средиземноморская диета богата овощами и рыбой, которые благотворно влияют на сонную артерию, подавляя окислительный стресс (71). Ряд когортных исследований показал, что добавление витаминов (включая витамин C, витамин B или витамин E) может защитить от прогрессирования CIMT, и предполагалось, что потенциальным механизмом является улучшение функции эндотелиального вазодилататора, но эффект может зависеть от дозы ( 68). Дефицит витамина B12 может увеличить риск атеросклероза сонных артерий за счет повышения общего гомоцистеина (104), а добавление витамина B может замедлить прогрессирование бляшки сонной артерии за счет снижения гомоцистеина (105).Для выяснения связи между диетой и атеросклерозом сонных артерий необходимо провести дальнейшие продольные исследования.
Сила и ограничения
Насколько нам известно, это первый метаанализ и систематический обзор, изучающий изменяемые факторы риска атеросклероза сонных артерий. Мы попытались найти все доступные исследования и обобщить все подходящие данные.
У нашего исследования было несколько ограничений. Во-первых, наш метаанализ был основан на перекрестных исследованиях, которые не могли отразить причинно-следственные связи между факторами риска и атеросклерозом сонных артерий.Таким образом, мы провели систематический обзор на основе продольных исследований. Во-вторых, поскольку анализ включал обсервационные исследования, могли существовать некоторые неизмеряемые смешивающие факторы и систематические ошибки. Поэтому была проведена оценка качества отдельных исследований. В-третьих, численность населения была относительно небольшой по некоторым факторам риска, которые следует уточнять с осторожностью. В-четвертых, при изучении связи между текущим курением и наличием каротидных бляшек наблюдалась систематическая ошибка публикации, но после анализа чувствительности результат был надежным.Поэтому к выводам следует делать осторожные выводы.
Выводы
Текущий метаанализ и систематический обзор показали, что ранее существовавшие заболевания, негативные эмоции, образ жизни и диета могут увеличить риск атеросклероза сонных артерий, предполагая, что эти факторы могут служить целями профилактики. Необходимы дополнительные исследования, чтобы выяснить связь настроения, образа жизни и приема лекарств с атеросклерозом сонных артерий. Необходимы дальнейшие проспективные исследования хорошего качества.
Дополнительный
Стратегия поиска
[PubMed]
((((((((((((((((((((((((((((((((((((((((((((((((((((( ((((((((((((((((((((((риск) ИЛИ фактор риска) ИЛИ гипертония) ИЛИ гипертоническая болезнь) ИЛИ артериальное давление) ИЛИ АД) ИЛИ систолическое артериальное давление) ИЛИ САД) ИЛИ диастолического артериального давления) ИЛИ ДАД) ИЛИ диабета) ИЛИ сахарного диабета) ИЛИ СД) ИЛИ гипергликемии) ИЛИ гиперлипидемии) ИЛИ гиперлипемии) ИЛИ дислипидемии) ИЛИ триглицеридов) ИЛИ ТГ) ИЛИ липопротеинов высокой плотности) ИЛИ ЛПВП) ИЛИ низкой плотности липопротеин) ИЛИ ЛПНП) ИЛИ холестерин) ИЛИ холестерин) ИЛИ гиперхолестеринемия) ИЛИ аполипопротеин) ИЛИ Апо) ИЛИ ИМТ) ИЛИ индекс массы тела) ИЛИ избыточный вес) ИЛИ перегрузка) ИЛИ ожирение) ИЛИ большая окружность веса) ИЛИ жир) ИЛИ ожирение) ИЛИ тучность ) ИЛИ метаболический синдром) ИЛИ Mets) ИЛИ метаболическая дисфункция) ИЛИ нарушение обмена веществ) ИЛИ нарушение обмена веществ) ИЛИ курение) ИЛИ дым) ИЛИ курильщик) ИЛИ табак) ИЛИ никотиновая зависимость) ИЛИ мочевая кислота) ИЛИ UA) ИЛИ гиперурикемия) ИЛИ гиперурикемия) ИЛИ гомоцистеин) ИЛИ HCY) ИЛИ гомоцистинемия) ИЛИ диета) ИЛИ еда) ИЛИ вино) ИЛИ алкоголь) ИЛИ питье) ИЛИ пить) ИЛИ пьющий) ИЛИ витамин) ИЛИ ниацин) ИЛИ никотиновая кислота) ИЛИ фолиевая кислота) ИЛИ фолат) ИЛИ фолацин) ИЛИ кобаламин) ИЛИ спорт) ИЛИ упражнения) ИЛИ движение) ИЛИ активность)) И (сонная артерия)) И (( (((предполагаемая) ИЛИ когорта) ИЛИ следовать) ИЛИ продольный) ИЛИ вложенный случай-контроль)
Благодарности
Финансирование: Эта работа была поддержана грантами Программы стипендий Тайшань провинции Шаньдун (ts201511109 и tsqn20161079) и Фонда развития ключевых дисциплин здравоохранения Циндао.
Конфликт интересов : Авторы не заявляют о конфликте интересов.
Этическое заявление : Авторы несут ответственность за все аспекты работы, гарантируя, что вопросы, связанные с точностью или целостностью любой части работы, должным образом исследованы и решены.
Список литературы
- Jose PO, Frank AT, Kapphahn KI, et al.Смертность от сердечно-сосудистых заболеваний у американцев азиатского происхождения. Дж. Ам Колл Кардиол 2014; 64: 2486-94. [Crossref] [PubMed]
- Mehanna R, Jankovic J. Двигательные расстройства при цереброваскулярных заболеваниях. Lancet Neurol 2013; 12: 597-608. [Crossref] [PubMed]
- Hankey GJ. Инсульт. Ланцет 2017; 389: 641-54. [Crossref] [PubMed]
- Inaba Y, Chen JA, Bergmann SR. Каротидная бляшка по сравнению с толщиной интима-медиа сонной артерии более точно предсказывает события ишемической болезни сердца: метаанализ.Атеросклероз 2012; 220: 128-33. [Crossref] [PubMed]
- Парк Дж., Парк Х. Влияние 6 месяцев аэробных тренировок и упражнений с отягощениями на толщину интимы сонной артерии у пожилых женщин с избыточным весом и ожирением. Гериатр Геронтол Инт 2017; 17: 2304-10. [Crossref] [PubMed]
- Майорино М.И., Белластелла Г., Петриццо М. и др. Влияние средиземноморской диеты на эндотелиальные клетки-предшественники и толщину интима-медиа сонных артерий при диабете 2 типа: продолжение рандомизированного исследования.Eur J Prev Cardiol 2017; 24: 399-408. [Crossref] [PubMed]
- Munger MA, Hawkins DW. Атеротромбоз: эпидемиология, патофизиология и профилактика. J Am Pharm Assoc (2003) 2004; 44: S5-12; викторина S-3.
- Козакова М., Натали А., Деккер Дж. И др. Чувствительность к инсулину и толщина интима-медиа сонной артерии: взаимосвязь между чувствительностью к инсулину и сердечно-сосудистым риском. Артериосклер Thromb Vasc Biol 2013; 33: 1409-17. [Crossref] [PubMed]
- Peña AS, Maftei O, Harrington J, et al.Отсутствие доказательств прогрессирования атеросклероза в период полового созревания при диабете 1 типа. Педиатр Диабет 2016; 17: 199-205. [Crossref] [PubMed]
- Moher D, Liberati A, Tetzlaff J, et al. Предпочтительные элементы отчетности для систематических обзоров и метаанализов: заявление PRISMA. Международный журнал хирургии 2010; 8: 336-41. [Crossref] [PubMed]
- Guise JM, Chang C, Viswanathan M, et al. Методы Агентства медицинских исследований и качества доказательной практики для систематического анализа сложных многокомпонентных медицинских вмешательств.J Clin Epidemiol 2014; 67: 1181-91. [Crossref] [PubMed]
- Хиггинс Дж. П., Томпсон С. Г.. Количественная оценка неоднородности в метаанализе. Стат Мед 2002; 21: 1539-58. [Crossref] [PubMed]
- DerSimonian R, Laird N. Мета-анализ в клинических испытаниях. Контрольные клинические испытания 1986; 7: 177-88. [Crossref] [PubMed]
- Хиггинс Дж. П., Томпсон С. Г., Дикс Дж. Дж. И др. Измерение несогласованности в метаанализах. BMJ 2003; 327: 557-60. [Crossref] [PubMed]
- Duval S, Твиди Р.Обрезать и заполнить: простой метод тестирования и корректировки с учетом систематической ошибки публикации в метаанализе, основанный на воронкообразных диаграммах. Биометрия 2000; 56: 455-63. [Crossref] [PubMed]
- Woo SY, Joh JH, Han SA и др. Факторы распространенности и риска атеросклеротического стеноза сонной артерии и бляшки: популяционное скрининговое исследование. Медицина (Балтимор) 2017; 96: e5999. [Crossref] [PubMed]
- Zhang Z, Fang X, Hua Y и др. Комбинированное влияние гипергомоцистеинемии и гипертензии на наличие раннего атеросклероза сонной артерии.J Stroke Cerebrovasc Dis 2016; 25: 1254-62. [Crossref] [PubMed]
- Idei M, Hirayama S, Miyake N, et al. Средняя концентрация триглицеридов после приема пищи является независимым фактором риска атеросклероза сонных артерий у пациентов с диабетом 2 типа. Clin Chim Acta 2014; 430: 134-9. [Crossref] [PubMed]
- Хун Х, Ван Х, Ляо Х. Предгипертония связана с увеличением атеросклеротической бляшки сонной артерии у населения Южного Китая.BMC сердечно-сосудистые расстройства 2013; 13:20. [Crossref] [PubMed]
- Beaussier H, Masson I, Collin C, et al. Каротидная бляшка, градиент жесткости артерий и ремоделирование при гипертонии. Гипертония 2008; 52: 729-36. [Crossref] [PubMed]
- Empana JP, Zureik M, Gariepy J, et al. Метаболический синдром и структура сонной артерии у неинституционализированных пожилых людей: исследование в трех городах. Инсульт 2007; 38: 893-9. [Crossref] [PubMed]
- Czernichow S, Bertrais S, Blacher J, et al.Метаболический синдром в отношении структуры и функции крупных артерий: преобладающее влияние артериального давления. Репортаж с SU.VI.MAX. Сосудистое исследование. Am J Hypertens 2005; 18: 1154-60. [Crossref] [PubMed]
- Su TC, Jeng JS, Chien KL, et al. Статус артериальной гипертензии является основным фактором, определяющим атеросклероз сонных артерий: исследование на уровне сообщества, проведенное на Тайване. Инсульт 2001; 32: 2265-71. [Crossref] [PubMed]
- О’Флинн А.М., Хо Э., Долан Э. и др.Связь ночного систолического артериального давления с ультразвуковыми маркерами субклинических заболеваний сердца и сосудов. Монит кровавого пресса 2017; 22: 18-26. [Crossref] [PubMed]
- Li Y, Lu J, Wu X и др. Концентрация мочевой кислоты в сыворотке и бессимптомная гиперурикемия с субклиническим поражением органов в общей популяции. Ангиология 2014; 65: 634-40. [Crossref] [PubMed]
- Ловетт Дж. К., Ховард СК, Ротвелл ПМ. Пульсовое давление независимо связано с изъязвлением сонной бляшки.J Hypertens 2003; 21: 1669-76. [Crossref] [PubMed]
- Cheng CA, Chien WC, Hsu CY, et al. Анализ риска каротидного стента из популяционной базы данных на Тайване. Медицина (Балтимор) 2016; 95: e4747. [Crossref] [PubMed]
- Рубинат Э, Марсал Дж. Р., Видаль Т. и др. Субклинический атеросклероз сонных артерий у бессимптомных субъектов с сахарным диабетом 2 типа. J Cardiovasc Nurs 2016; 31: E1-7. [Crossref] [PubMed]
- Casalnuovo G, Gerdts E, de Simone G, et al.Жесткость артерий связана с атеросклерозом сонных артерий у пациентов с гипертонией (сеть Campania Salute). Am J Hypertens 2012; 25: 739-45. [Crossref] [PubMed]
- Johnson HM, Piper ME, Jorenby DE, et al. Факторы риска субклинического атеросклероза сонных артерий у курильщиков. Ранее Cardiol 2010; 13: 166-71. [Crossref] [PubMed]
- Юань Ц., Лай Ч.В., Чан Л.В. и др. Кумулятивные эффекты гипертонии, дислипидемии и хронической болезни почек на атеросклероз сонных артерий у китайских пациентов с сахарным диабетом 2 типа.Журнал Диабет Рес 2014; 2014: 179686. [Crossref] [PubMed]
- Ирие Ю., Катаками Н., Кането Н. и др. Факторы риска, связанные с ультразвуковой характеристикой ткани сонной бляшки у пациентов с диабетом 2 типа. J. Осложнения диабета 2014; 28: 523-7. [Crossref] [PubMed]
- Sato Y, Nagao M, Asai A, et al. Связь гликированного альбумина с наличием бляшек сонной артерии у пациентов с сахарным диабетом 2 типа. Исследование J Diabetes Investig 2013; 4: 634-9.[Crossref] [PubMed]
- Хуанг Y, Ю X, Милликан Д. и др. Измерение липидов в настоящее время и 9 лет назад — что больше связано с толщиной интима-медиа сонной артерии? Clin Cardiol 2012; 35: 512-7. [Crossref] [PubMed]
- Джеймс IC. Краткое изложение третьего отчета группы экспертов Национальной образовательной программы по холестерину (NCEP) по обнаружению, оценке и лечению высокого уровня холестерина в крови у взрослых (Группа лечения взрослых III).JAMA 2001; 285: 2486-97. [PubMed]
- Ленг XY, Чен XY, Чук П. и др. Связь между метаболическим синдромом и атеросклерозом сонных артерий: исследование на уровне сообщества в Гонконге. Metab Syndr Relat Disord 2013; 11: 109-14. [Crossref] [PubMed]
- Chen PC, Chien KL, Hsu HC, et al. С-реактивный белок и метаболический синдром по-разному коррелируют с атеросклерозом сонных артерий у мужчин и женщин в тайваньском сообществе. Метаболизм 2008; 57: 1023-8.[Crossref] [PubMed]
- Rundek T, White H, Boden-Albala B, et al. Метаболический синдром и субклинический атеросклероз сонных артерий: исследование Северного Манхэттена. J Cardiometab Syndr 2007; 2: 24-9. [Crossref] [PubMed]
- Ishizaka N, Ishizaka Y, Toda E, et al. Связь между мочевой кислотой в сыворотке крови, метаболическим синдромом и атеросклерозом сонных артерий у японцев. Артериосклер Thromb Vasc Biol 2005; 25: 1038-44. [Crossref] [PubMed]
- Jung JM, Young Kwon D, Han C, et al.Метаболический синдром и ранний атеросклероз сонных артерий у пожилых людей. Дж. Атеросклер Тромб 2014; 21: 435-44. [Crossref] [PubMed]
- Neogi T, Ellison RC, Hunt S и др. Сывороточная мочевая кислота связана с каротидными бляшками: исследование семейного сердца Национального института сердца, легких и крови. J Rheumatol 2009; 36: 378-84. [Crossref] [PubMed]
- Li Q, Zhou Y, Dong K, et al. Связь между уровнями мочевой кислоты в сыворотке и распространенностью уязвимых атеросклеротических бляшек сонной артерии: перекрестное исследование.Научный журнал 2015; 5: 10003. [Crossref] [PubMed]
- Zhang Z, Bian L, Choi Y. Сывороточная мочевая кислота: маркер метаболического синдрома и субклинического атеросклероза у корейских мужчин. Ангиология 2012; 63: 420-8. [Crossref] [PubMed]
- Oikonen M, Wendelin-Saarenhovi M, Lyytikainen LP, et al. Связь между мочевой кислотой в сыворотке крови и маркерами субклинического атеросклероза у молодых людей. Сердечно-сосудистый риск у молодых финнов. Атеросклероз 2012; 223: 497-503.[Crossref] [PubMed]
- Ян X, Чжоу Y, Лю Ц. и др. Гомоцистеин и стабильность каротидных бляшек: поперечное исследование у взрослых китайцев. PLoS One 2014; 9: e94935. [Crossref] [PubMed]
- Alsulaimani S, Gardener H, Elkind MS и др. Повышенный уровень гомоцистеина и площади бляшек сонной артерии и денситометрия в исследовании Северного Манхэттена. Инсульт 2013; 44: 457-61. [Crossref] [PubMed]
- Кавамото Р., Дои Т., Токунага Х. Связь концентраций гомоцистеина в плазме с атеросклерозом сонных артерий у пожилых японцев.Intern Med 2001; 40: 1189-94. [Crossref] [PubMed]
- Nakhai-Pour HR, Grobbee DE, Bots ML, et al. Циркулирующий гомоцистеин и высокая жесткость и толщина артерий в популяционной выборке мужчин среднего и пожилого возраста. Дж. Hum Hypertens 2007; 21: 942-8. [Crossref] [PubMed]
- Yang D, Iyer S, Gardener H, et al. Курение сигарет и эхоплотность каротидного налета в исследовании Северного Манхэттена. Цереброваск Дис 2015; 40: 136-43. [Crossref] [PubMed]
- Лян Л.Р., Вонг Н.Д., Ши П. и др.Поперечные и продольные ассоциации курения сигарет с атеросклерозом сонных артерий у взрослых китайцев. Пред. Мед 2009; 49: 62-7. [Crossref] [PubMed]
- Kianoush S, Yakoob MY, Al-Rifai M, et al. Связь курения сигарет с субклиническим воспалением и атеросклерозом: ELSA-Brasil (Бразильское лонгитюдное исследование здоровья взрослых). J Am Heart Assoc 2017; 6: e005088. [Crossref] [PubMed]
- Thurston RC, Chang Y, Derby CA, et al.Злоупотребления и субклинические сердечно-сосудистые заболевания среди женщин среднего возраста: исследование женского здоровья в стране. Инсульт 2014; 45: 2246-51. [Crossref] [PubMed]
- Wang Y, Wellenius GA, Hickson DA, et al. Жилая близость к загрязнениям, связанным с дорожным движением, и атеросклерозу в 4 сосудистых ложах среди афроамериканских взрослых: результаты исследования сердца Джексона. Am J Epidemiol 2016; 184: 732-43. [Crossref] [PubMed]
- Painschab MS, Davila-Roman VG, Gilman RH, et al.Хроническое воздействие топлива из биомассы связано с увеличением толщины интима-медиа сонной артерии и более высокой распространенностью атеросклеротических бляшек. Сердце 2013; 99: 984-91. [Crossref] [PubMed]
- Thurston RC, El Khoudary SR, Derby CA, et al. Низкий социально-экономический статус старше 12 лет и субклинические сердечно-сосудистые заболевания: исследование здоровья женщин в стране. Инсульт 2014; 45: 954-60. [Crossref] [PubMed]
- Hintsanen M, Kivimaki M, Elovainio M и др.Рабочая нагрузка и ранний атеросклероз: исследование сердечно-сосудистых рисков у молодых финнов. Psychosom Med 2005; 67: 740-7. [Crossref] [PubMed]
- Петерсон Л.М., Мэтьюз К.А., Дерби Калифорния и др. Взаимосвязь между совокупным несправедливым обращением и толщиной интима-медиа и адвентициальным диаметром: сдерживающая роль расы в исследовании здоровья женщин в стране. Health Psychol 2016; 35: 313-21. [Crossref] [PubMed]
- Haas DC, Davidson KW, Schwartz DJ и др.Депрессивные симптомы независимо друг от друга служат признаком атеросклероза сонных артерий. Am J Cardiol 2005; 95: 547-50. [Crossref] [PubMed]
- Rice SC, Zonderman AB, Metter EJ, et al. Отсутствие связи между депрессивными симптомами и средней толщиной интимы сонной артерии в Балтиморском продольном исследовании старения. Psychosom Med 2009; 71: 70-6. [Crossref] [PubMed]
- Tiemeier H, van Dijck W., Hofman A, et al. Связь между атеросклерозом и депрессией в позднем возрасте: Роттердамское исследование.Arch Gen Psychiatry 2004; 61: 369-76. [Crossref] [PubMed]
- Сэндс MR, Лодердейл Д.С., Лю К. и др. Короткая продолжительность сна связана с толщиной интима-медиа сонной артерии у мужчин в исследовании развития риска коронарных артерий у молодых взрослых (CARDIA). Инсульт 2012; 43: 2858-64. [Crossref] [PubMed]
- Козакова М., Паломбо С., Мориццо С. и др. Влияние малоподвижного поведения и высоких физических нагрузок на толщину стенки сонной артерии, зависящую от сегмента, и ее прогрессирование у здорового населения.Eur Heart J 2010; 31: 1511-9. [Crossref] [PubMed]
- Ли Й.Х., Шин М.Х., Квеон С.С. и др. Потребление алкоголя и структура сонной артерии у взрослых корейцев в возрасте 50 лет и старше. BMC Public Health 2009; 9: 358. [Crossref] [PubMed]
- Дебетт С., Курбон Д., Леоне Н. и др. Потребление чая у женщин обратно связано с образованием бляшек сонной артерии. Артериосклер Thromb Vasc Biol 2008; 28: 353-9. [Crossref] [PubMed]
- Goldberg S, Gardener H, Tiozzo E, et al.Потребление яиц и атеросклероз сонных артерий в исследовании Северного Манхэттена. Атеросклероз 2014; 235: 273-80. [Crossref] [PubMed]
- Buscemi S, Nicolucci A, Mattina A, et al. Связь режима питания с инсулинорезистентностью и клинически бессимптомным атеросклерозом сонных артерий у практически здоровых людей. Eur J Clin Nutr 2013; 67: 1284-90. [Crossref] [PubMed]
- Kesse-Guyot E, Vergnaud AC, Fezeu L, et al. Связь между диетой и жесткостью артерий, толщиной интима-медиа сонной артерии и атеросклерозом.Eur J Cardiovasc Предыдущий Rehabil 2010; 17: 718-24. [Crossref] [PubMed]
- Zureik M, Galan P, Bertrais S, et al. Влияние длительного ежедневного приема низких доз витаминов и минералов-антиоксидантов на структуру и функцию крупных артерий. Артериосклер Thromb Vasc Biol 2004; 24: 1485-91. [Crossref] [PubMed]
- Thoenes M, Oguchi A, Nagamia S, et al. Влияние ниацина с пролонгированным высвобождением на толщину интимы сонной артерии, эндотелиальную функцию и маркеры воспаления у пациентов с метаболическим синдромом.Int J Clin Pract 2007; 61: 1942-8. [Crossref] [PubMed]
- Bondonno CP, Blekkenhorst LC, Prince RL, et al. Связь потребления растительных нитратов с атеросклерозом сонных артерий и ишемическим цереброваскулярным заболеванием у пожилых женщин. Инсульт 2017; 48: 1724-9. [Crossref] [PubMed]
- Blekkenhorst LC, Bondonno CP, Lewis JR, et al. Потребление крестоцветных и овощей в целом обратно связано с субклиническим атеросклерозом у пожилых женщин.J Am Heart Assoc 2018; 7: e008391. [Crossref] [PubMed]
- Johnsen SH, Jacobsen BK, Braekkan SK, et al. Потребление рыбы, добавки с рыбьим жиром и риск атеросклероза в исследовании Тромсё. Нутр Ж 2018; 17:56. [Crossref] [PubMed]
- Рамадан Р., Дхаван С.С., Бинонго Дж. Н. и др. Эффект блокады рецепторов ангиотензина II типа I валсартаном на атеросклероз сонной артерии: двойное слепое рандомизированное клиническое испытание, сравнивающее валсартан и плацебо (EFFERVESCENT).Am Heart J 2016; 174: 68-79. [Crossref] [PubMed]
- Wikstrand J, Berglund G, Hedblad B и др. Антиатеросклеротические эффекты бета-адреноблокаторов. Am J Cardiol 2003; 91: 25H-9H. [Crossref] [PubMed]
- Hosomi N, Mizushige K, Ohyama H, et al. Ингибирование ангиотензин-превращающего фермента эналаприлом замедляет прогрессирующее утолщение интима-медиа общей сонной артерии у пациентов с инсулиннезависимым сахарным диабетом. Инсульт 2001; 32: 1539-45.[Crossref] [PubMed]
- Meuwese MC, de Groot E, Duivenvoorden R, et al. Подавление ACAT и прогрессирование атеросклероза сонных артерий у пациентов с семейной гиперхолестеринемией: рандомизированное исследование CAPTIVATE. JAMA 2009; 301: 1131-9. [Crossref] [PubMed]
- Ямагами Х., Сакагути М., Фурукадо С. и др. Терапия статинами увеличивает эхогенность каротидных бляшек у пациентов с гиперхолестеринемией. Ультразвук Med Biol 2008; 34: 1353-9. [Crossref] [PubMed]
- Боты М.Л., Палмер М.К., Доган С. и др.Интенсивное снижение уровня липидов может замедлить прогрессирование атеросклероза сонных артерий в течение 12 месяцев лечения: исследование METEOR. J Intern Med 2009; 265: 698-707. [Crossref] [PubMed]
- Патель Ю. Р., Киркман М. С., Консидайн Р. В. и др. Эффект акарбозы для задержки прогрессирования толщины интима-медиа сонной артерии на ранних стадиях диабета. Diabetes Metab Res Rev 2013; 29: 582-91. [PubMed]
- Christoph M, Herold J, Berg-Holldack A, et al. Эффекты гамма-агониста рецепторов пероксисом пиоглитазона на функцию периферических сосудов и клинические параметры у недиабетических пациентов: двойное рандомизированное контролируемое пилотное исследование.Кардиология 2015; 131: 165-71. [Crossref] [PubMed]
- Hanefeld M, Chiasson JL, Koehler C, et al. Акарбоза замедляет увеличение толщины интима-медиа сонных артерий у субъектов с нарушенной толерантностью к глюкозе. Инсульт 2004; 35: 1073-8. [Crossref] [PubMed]
- Mita T, Watada H, Shimizu T, et al. Натеглинид снижает утолщение интима-медиа сонных артерий у пациентов с диабетом 2 типа при хорошем гликемическом контроле. Артериосклер Thromb Vasc Biol 2007; 27: 2456-62.[Crossref] [PubMed]
- Gunnarsson SI, Peppard PE, Korcarz CE, et al. Обструктивное апноэ во сне связано с будущим субклиническим заболеванием сонной артерии: тринадцатилетнее наблюдение из когорты спящих из Висконсина. Артериосклер Thromb Vasc Biol 2014; 34: 2338-42. [Crossref] [PubMed]
- Fox N, Ayas N, Park JE и др. Толщина интима-медиа сонной артерии у пациентов с обструктивным апноэ во сне: сравнение с когортой на уровне сообщества. Легкое 2014; 192: 297-303.[Crossref] [PubMed]
- Song P, Xia W, Zhu Y, et al. Распространенность атеросклероза сонных артерий и бляшек сонных артерий у взрослых китайцев: систематический обзор и мета-регрессионный анализ. Атеросклероз 2018; 276: 67-73. [Crossref] [PubMed]
- Sahadevan M, Chee KH, Tai M-LS. Распространенность атеросклероза экстракраниальных сонных артерий у пациентов с ишемической болезнью сердца в больнице третичного уровня в Малайзии. Медицина 2019; 98: e15082. [Crossref] [PubMed]
- Козлов С, Балахонова Т, Мачмудова Х и др.Атеросклероз сонных артерий, дисфункция эндотелия и жесткость артерий у мужчин молодого и среднего возраста с ишемической болезнью сердца. Международный журнал сосудистой медицины 2012; 2012: 950130. [Crossref] [PubMed]
- Chien KL, Tu YK, Hsu HC, et al. Дифференциальное влияние изменений холестерина ЛПНП и систолического артериального давления на риск атеросклероза сонной артерии. BMC Cardiovasc Disord 2012; 12:66. [Crossref] [PubMed]
- Gardener H, Della Morte D, Elkind MS, et al.Липиды и каротидный налет в исследовании Северного Манхэттена (NOMAS). BMC Cardiovasc Disord 2009; 9:55. [Crossref] [PubMed]
- Гердер М., Арнцен К.А., Йонсен С.Х. и др. Долгосрочное использование гиполипидемических препаратов замедляет прогрессирование атеросклероза сонных артерий: исследование Tromso с 1994 по 2008 год. Arterioscler Thromb Vasc Biol 2013; 33: 858-62. [Crossref] [PubMed]
- Ямасаки Ю., Катаками Н., Фурукадо С. и др. Долгосрочные эффекты пиоглитазона на атеросклероз сонных артерий у японских пациентов с диабетом 2 типа без недавней истории макрососудистых заболеваний.Дж. Атеросклер Тромб 2010; 17: 1132-40. [Crossref] [PubMed]
- Bae JS, Shin DH, Park PS и др. Влияние уровня мочевой кислоты в сыворотке крови на жесткость артерий и атеросклероз сонных артерий: исследование Korean Multi-Rural Communities Cohort. Атеросклероз 2013; 231: 145-51. [Crossref] [PubMed]
- Ljunggren M, Lindberg E, Franklin KA, et al. Обструктивное апноэ во сне во время сна с быстрым движением глаз связано с ранними признаками атеросклероза у женщин.Сон 2018; 41. [Crossref] [PubMed]
- Kim J, Pack A, Maislin G, et al. Проспективное наблюдение связи храпа с субклиническими изменениями атеросклероза сонных артерий в течение четырех лет. Sleep Med 2014; 15: 769-75. [Crossref] [PubMed]
- Костопулос К., Альханатис Э., Пампукас К. и др. Терапия CPAP вызывает благоприятные краткосрочные изменения толщины эпикардиального жира, сосудистых и метаболических маркеров у практически здоровых субъектов с синдромом обструктивного апноэ-гипопноэ во сне (OSAHS).Сонное дыхание 2016; 20: 483-93. [Crossref] [PubMed]
- Paterniti S, Zureik M, Ducimetiere P, et al. Устойчивое беспокойство и 4-летнее прогрессирование атеросклероза сонных артерий. Артериосклер Thromb Vasc Biol 2001; 21: 136-41. [Crossref] [PubMed]
- Эловайнио М., Келтикангас-Ярвинен Л., Кивимаки М. и др. Депрессивные симптомы и толщина интима-медиа сонной артерии у молодых людей: исследование сердечно-сосудистых рисков у молодых финнов. Psychosom Med 2005; 67: 561-7.[Crossref] [PubMed]
- Ranjit N, Diez-Roux AV, Chambless L, et al. Социально-экономические различия в прогрессировании толщины интима-медиа сонной артерии в исследовании риска атеросклероза в сообществах. Артериосклер Thromb Vasc Biol 2006; 26: 411-6. [Crossref] [PubMed]
- Гаршик М., Ву Ф, Деммер Р. и др. Связь между социально-экономическим статусом и субклиническим атеросклерозом у сельского населения Бангладеш. Профилактическая медицина 2017; 102: 6-11.[Crossref] [PubMed]
- Джи Р., Пан Й., Ян Х. и др. Современное курение связано с атеросклеротическим стенозом экстракраниальных сонных артерий, но не с внутричерепным поражением крупных артерий. BMC Neurology 2017; 17: 120. [Crossref] [PubMed]
- West HW, Juonala M, Gall SL и др. Воздействие курения родителей в детстве связано с повышенным риском атеросклеротической бляшки сонной артерии во взрослом возрасте: исследование сердечно-сосудистых рисков у молодых финнов. Циркуляция 2015; 131: 1239-46.[Crossref] [PubMed]
- Kauhanen J, Kaplan GA, Goldberg DE, et al. Характер употребления алкоголя и прогрессирования атеросклероза. Артериосклер Thromb Vasc Biol 1999; 19: 3001-6. [Crossref] [PubMed]
- Suzuki S, Arima H, Miyazaki S и др. Самостоятельная оценка продолжительности сна и субклинического атеросклероза в общей популяции японских мужчин. Дж. Атеросклер Тромб 2018; 25: 186-98. [Crossref] [PubMed]
- Робертсон Дж., Иемоло Ф., Стаблер С.П. и др.Витамин B12, гомоцистеин и каротидный налет в эпоху обогащения фолиевой кислотой продуктов из обогащенных зерновых культур. CMAJ 2005; 172: 1569-73. [Crossref] [PubMed]
- Петерсон Дж. С., Спенс Дж. Д. Витамины и прогрессирование атеросклероза при гипергомоцистной (е) иемии. Ланцет 1998; 351: 263. [Crossref] [PubMed]
Цитируйте эту статью как: Ji X, Ленг XY, Dong Y, Ma YH, Xu W, Cao XP, Hou XH, Dong Q, Tan L, Yu JT. Модифицируемые факторы риска атеросклероза сонных артерий: метаанализ и систематический обзор.Энн Трансл Мед 2019; 7 (22): 632. DOI: 10.21037 / атм.2019.10.115
новых факторов риска атеросклероза | 2021-02-09 | Relias Media
Автор Майкл Х. Кроуфорд , доктор медицины, редактор
СИНОПСИС : Анализ исследования здоровья женщин, основанный на недавнем вопроснике о неблагоприятных исходах беременности, показал, что гипертонические расстройства при беременности и низкая масса тела при рождении не зависят друг от друга. предикторы последующего атеросклеротического сердечно-сосудистого заболевания.
ИСТОЧНИК : Søndergaard MM, Hlatky MA, Stefanick ML, et al. Связь неблагоприятных исходов беременности с риском атеросклеротического сердечно-сосудистого (ССЗ) заболевания у женщин в постменопаузе. JAMA Cardiol 2020; 5: 1390-1398.
Неблагоприятные события беременности были связаны с развитием факторов риска атеросклероза и атеросклеротическим сердечно-сосудистым (СС) заболеванием в более позднем возрасте. Однако неясно, являются ли они сами по себе факторами риска или просто связаны с факторами риска сердечно-сосудистых заболеваний.Søndergaard и др. Попытались прояснить этот вопрос, проанализировав данные Инициативы по охране здоровья женщин (WHI), большого многоэтнического когортного исследования с проспективным последующим наблюдением и оценками исходов сердечно-сосудистых заболеваний.
Авторы WHI обследовали женщин в постменопаузе в период с 1994 по 1998 год, но на тот момент не было получено никаких данных об исходах беременности. В 2017 году исследователи разослали анкету об исходах беременности всем выжившим участницам программы WHI. В анкете задавались вопросы о пяти состояниях, требующих ответа да или нет: гестационный диабет, гипертензивные расстройства беременности, низкая масса тела при рождении (<2.5 кг), большой вес при рождении (> 4,1 кг) и преждевременные роды на срок> 3 недель. Первичным исходом было атеросклеротическое сердечно-сосудистое заболевание, определяемое как инфаркт миокарда, инсульт, заболевание периферических артерий или коронарная реваскуляризация, все из которых были собраны в течение периода исследования до 2017 года и были рассмотрены. Данные о результатах были скорректированы с учетом других известных факторов риска, включая гиперлипидемию, гипертонию, диабет, не связанный с беременностью, и курение. Были включены все участницы, которые были беременны более шести месяцев.Субъекты были исключены, если они сообщили о каком-либо сердечно-сосудистом заболевании на исходном уровне.
На исходном уровне было 161 808 участников (72 063 были исключены, в основном из-за смерти, и 42 940 не ответили на опрос). Это оставило 46 805 респондентов (65% от числа подходящих) со средним возрастом 60 лет на момент зачисления. Неблагоприятные исходы беременности (APO) были зарегистрированы у 13 482 женщин. Сердечно-сосудистые заболевания чаще встречались у этих женщин, чем у женщин без АПО (7,6% против 5,8%). Каждый из пяти анализируемых отдельно APO был значительно связан с сердечно-сосудистым заболеванием в однофакторной модели.Однако с поправкой на другие факторы риска сердечно-сосудистых заболеваний значимыми оставались только гестационный диабет, гипертония, низкая масса тела при рождении и преждевременные роды.
Когда все пять APO были проанализированы вместе в скорректированной модели, остались только гипертензивные расстройства беременности (OR = 1,34; 95% CI, 1,15–1,54) и низкая масса тела при рождении (OR = 1,18; 95% CI, 1,03–1,35). независимо связаны с сердечно-сосудистым заболеванием. Поправки на расу / этническую принадлежность, доход, образование, индекс массы тела, грудное вскармливание и равенство существенно не изменили результаты.Авторы пришли к выводу, что гипертонические расстройства во время беременности и низкая масса тела при рождении были независимо связаны с развитием сердечно-сосудистых заболеваний после поправки на факторы риска атеросклероза и другие APO в этой многоэтнической когорте женщин в постменопаузе.
КОММЕНТАРИЙ
Текущие руководства рекомендуют учитывать APO при оценке риска сердечно-сосудистых заболеваний у женщин и при принятии решений о назначении средств, снижающих уровень холестерина, для первичной профилактики. 1 Однако неясно, являются ли APO факторами риска сами по себе или они связаны с другими факторами риска.Например, известно, что гестационный диабет связан с развитием диабета 2 типа в более позднем возрасте, а гестационная гипертензия часто является предвестником более поздней гипертензии. Фактически, некоторые предполагают, что беременность — это стресс-тест, который может выявить предрасположенность к кардиометаболическим аномалиям. Таким образом, этот анализ WHI представляет интерес, поскольку Søndergaard et al проанализировали, являются ли APO независимыми от других факторов риска сердечно-сосудистых заболеваний.
Авторы показали, что все APO, за исключением высокой массы тела при рождении, независимо связаны с сердечно-сосудистыми заболеваниями с поправкой на другие факторы риска.Некоторые APO часто возникают вместе у одних и тех же женщин. Когда эти APO были проанализированы вместе с традиционными факторами риска, результаты показали, что только гипертензивные расстройства во время беременности и низкая масса тела при рождении оставались независимо связанными с сердечно-сосудистыми заболеваниями. Низкая масса тела при рождении, недоношенность и гестационная гипертензия могут иметь общий механизм плацентарной дисфункции. Недоношенность и низкая масса тела при рождении часто происходили вместе и не зависели друг от друга.
У этого исследования были ограничения.Гестационная гипертензия и преэклампсия были объединены как гипертензивные расстройства беременности. Возможно, это неуместно, но поскольку они часто происходили вместе, это показалось следователям целесообразным. Несмотря на то, что они рекламировались как многонациональные, 90% испытуемых были белыми, 5% черными, 2,5% испаноязычными и 2,5% другими. Это несоответствие можно объяснить тем фактом, что представители меньшинств в WHI умирали чаще и с меньшей вероятностью ответили на опрос. Кроме того, имелась систематическая ошибка выживаемости, заключающаяся в том, что субъекты самого высокого риска умерли до проведения исследования APO.Также может иметь место систематическая ошибка воспоминаний, поскольку легче вспомнить низкий вес при рождении, чем гестационный диабет. Однако эти предубеждения только уменьшат соотношение шансов.
APO являются предикторами риска сердечно-сосудистых заболеваний, которые уникальны для женщин, но поскольку около 85% женщин переживают хотя бы одну беременность, из которых около 20% осложняются APO, это важные факторы риска. Это особенно актуально для гипертонических расстройств при беременности, низкой массы тела при рождении и гестационного диабета.Было бы полезно, если бы хотя бы эти три APO были включены в шаблоны электронных медицинских карт.
СПРАВОЧНАЯ ИНФОРМАЦИЯ
- Piepoli MF, Hoes AW, Agewall S, et al. Европейские рекомендации по профилактике сердечно-сосудистых заболеваний в клинической практике, 2016: Шестая совместная рабочая группа Европейского общества кардиологов и других обществ по профилактике сердечно-сосудистых заболеваний в клинической практике. Eur Heart J 2016; 37: 2315-2381.
Заболевание коронарной артерии | CDC.gov
Ишемическая болезнь сердца возникает из-за накопления бляшек на стенках артерий, кровоснабжающих сердце (называемых коронарными артериями). Зубной налет состоит из отложений холестерина. Накопление зубного налета приводит к сужению внутренней части артерий со временем. Этот процесс называется атеросклерозом.
CloseИшемическая болезнь сердца возникает из-за накопления бляшек на стенках артерий, кровоснабжающих сердце (называемых коронарными артериями). Зубной налет состоит из отложений холестерина.Накопление зубного налета приводит к сужению внутренней части артерий со временем. Этот процесс называется атеросклерозом.
Что такое ишемическая болезнь сердца?
Ишемическая болезнь сердца (ИБС) является наиболее распространенным типом сердечных заболеваний в США. Иногда его называют ишемической болезнью сердца или ишемической болезнью сердца.
Для некоторых людей первым признаком ИБС является сердечный приступ. Вы и ваша медицинская бригада можете помочь снизить риск ИБС.
Что вызывает ишемическую болезнь сердца?
ИБС вызывается накоплением бляшек на стенках артерий, снабжающих кровью сердце (называемых коронарными артериями) и других частей тела.
Зубной налет состоит из отложений холестерина и других веществ в артерии. Накопление зубного налета вызывает со временем сужение внутренней части артерий, что может частично или полностью блокировать кровоток. Этот процесс называется атеросклерозом.
Каковы симптомы ишемической болезни сердца?
Стенокардия , или боль и дискомфорт в груди, является наиболее частым симптомом ИБС. Стенокардия может возникнуть, когда внутри артерий накапливается слишком много бляшек, что приводит к их сужению.Суженные артерии могут вызывать боль в груди, потому что они могут блокировать кровоток к сердечной мышце и остальному телу.
Для многих людей первым признаком того, что у них есть ИБС, является сердечный приступ. Симптомы сердечного приступа включают
- Боль или дискомфорт в груди (стенокардия)
- Слабость, головокружение, тошнота (тошнота) или холодный пот
- Боль или дискомфорт в руках или плече
- Одышка
Со временем ИБС может ослабить сердечную мышцу.Это может привести к сердечной недостаточности — серьезному заболеванию, при котором сердце не может перекачивать кровь должным образом.
Каковы риски ишемической болезни сердца?
Избыточный вес, отсутствие физической активности, нездоровое питание и курение табака являются факторами риска ИБС. Семейный анамнез сердечных заболеваний также увеличивает риск ИБС, особенно семейный анамнез сердечных заболеваний в раннем возрасте (50 лет или моложе).
Чтобы определить ваш риск ИБС, ваша медицинская бригада может измерить ваше кровяное давление, уровень холестерина и сахара в крови.
Узнайте больше о факторах риска сердечных заболеваний.
Как диагностируется ишемическая болезнь сердца?
Если у вас высокий риск сердечных заболеваний или у вас уже есть симптомы, ваш врач может использовать несколько тестов для диагностики ИБС.
| Тест | Что он делает |
|---|---|
| ЭКГ или ЭКГ (электрокардиограмма) | Измеряет электрическую активность, частоту и регулярность вашего сердцебиения. |
| Эхокардиограмма | Использует ультразвук (специальную звуковую волну) для создания изображения сердца. |
| Тест с физической нагрузкой | Измеряет частоту сердечных сокращений при ходьбе по беговой дорожке. Это помогает определить, насколько хорошо работает ваше сердце, когда ему нужно перекачивать больше крови. |
| Рентген грудной клетки | Использует рентгеновские лучи для создания изображения сердца, легких и других органов грудной клетки. |
| Катетеризация сердца | Проверяет внутреннюю часть артерий на предмет закупорки, вводя тонкую гибкую трубку через артерию в паху, руке или шее, чтобы добраться до сердца.Медицинские работники могут измерять кровяное давление в сердце и силу кровотока через камеры сердца, а также собирать образцы крови из сердца или вводить краситель в артерии сердца (коронарные артерии). |
| Коронарная ангиограмма | Контролирует закупорку и кровоток в коронарных артериях. Использует рентгеновские лучи для обнаружения красителя, вводимого через катетеризацию сердца. |
| Исследование кальция коронарной артерии | Компьютерная томография (КТ), которая исследует коронарные артерии на предмет накопления кальция и бляшек. |
Что такое кардиологическая реабилитация и восстановление?
Кардиологическая реабилитация (реабилитация) — важная программа для всех, кто выздоравливает после сердечного приступа, сердечной недостаточности или другой сердечной проблемы, которая потребовала хирургического вмешательства или медицинской помощи. У этих людей кардиологическая реабилитация может помочь улучшить качество жизни и предотвратить другое сердечное событие. Кардиологическая реабилитация — это контролируемая программа, включающая
человек.- Физическая активность
- Обучение здоровому образу жизни, включая здоровое питание, прием лекарств по назначению и способы помочь вам бросить курить
- Консультации по поиску способов снятия стресса и улучшения психического здоровья
Команда людей может помочь вам в кардиологической реабилитации, включая вашу медицинскую бригаду, специалистов по упражнениям и питанию, физиотерапевтов, консультантов или специалистов в области психического здоровья.
Как я могу стать здоровее, если у меня ишемическая болезнь сердца?
Если у вас ИБС, ваша медицинская бригада может посоветовать следующие шаги, которые помогут снизить риск сердечного приступа или обострения сердечных заболеваний:
- Изменения образа жизни, такие как более здоровая диета (с низким содержанием натрия и с низким содержанием жиров), повышение физической активности, достижение здорового веса и отказ от курения
- Лекарства для лечения факторов риска ИБС, таких как высокий уровень холестерина, высокое кровяное давление или нерегулярное сердцебиение
- Хирургические процедуры для восстановления кровотока к сердцу
