Наименование продуктов | Холестерин |
Телятина | 110 мг |
Свинина | 70 мг |
Баранина | 70 мг |
Говядина | 80 мг |
Курица | 80 мг |
Сало говяжье | 60-140 мг |
Сало свиное | 70—100 мг |
Сердце | 210 мг |
Почка говяжья | 1126 мг |
Креветки | 150 мг |
Кальмары | 95 мг |
Язык говяжий | 150 мг |
Мозги говяжьи | 2000 мг |
110 мг | |
Жир свиной | 100 мг |
Яйцо куриное. | 570 мг |
Яичный порошок | 2050 мг |
Майонез | 120 мг |
Индейка | 30 мг |
Кролик | 40 мг |
Печень говяжья | 670 мг |
Печень трески | 746 мг |
Сосиски | 32 мг |
Масло оливковое | 0 |
0 | |
Масло оливковое | 0 |
Масло сливочное | 180-200 мг |
Сметана 20% | 100 мг |
Молоко 1% | 4 мг |
Кефир 1% | 4 мг |
Молоко 3,2% | 12 мг |
Кефир 3,2% | 12 мг |
Творог обезжиренный | 8. |
Творог 9% | 40 мг |
Творог18% | 80 мг |
Сыр 30% жирности | 90 мг |
Сыр твердый | 520-1200 мг |
Треска | 30 мг |
Карп | 270 мг |
Мойва | 340 мг |
Щука | 50 мг |
Что нужно знать об атеросклерозе, холестерине и правилах здорового образа жизни
Что такое атеросклероз и чем он опасен
Сейчас почти каждый знает, что сердечно-сосудистые заболевания являются наиболее частой причиной инвалидности и смерти в самом продуктивном возрасте человека.
Бывает, что атеросклероз поражает сосуды, несущие кровь к мышцам ног, тогда от нестерпимых болей человек не может ходить, а в конечном этапе развивается гангрена.
В обиходе существует два неправильных мнения об атеросклерозе. Одно из них — у более молодых людей, что атеросклероз еще не скоро. Другое — у более пожилых, что атеросклероз у меня все равно есть и сопротивляться ему бесполезно.
Что такое факторы риска сердечно-сосудистых заболеваний и самого частого из них — ишемической болезни сердца
В больших научных эпидемиологических программах с обследованием сотен тысяч людей и наблюдением за ними в течение десятилетий было доказано существование факторов, сильно повышающих вероятность развития заболеваний, связанных с атеросклерозомв любом возрасте.
Самые опасные из них: повышенный уровень холестерина в крови, повышенное артериальное давление и курение.За ними следуют сахарный диабет/повышенный уровень глюкозы в крови и избыточная масса тела — ожирение. Действие одного фактора усиливает действие другого, поэтому особенно опасно их сочетание. Если же снизить уровень каждого фактора риска, например, снизить уровень холестерина в крови, снизить артериальное давление, бросить курить, снизить избыточный вес, то общая вероятность заболеть сердечно-сосудистыми заболеваниями реально снизится, а развитие атеросклероза замедлится. В наибольшей степени это доказано для снижения уровня холестерина в крови.
Что такое холестерин
Холестерин — жироподобное вещество, которое жизненно необходимо человеку. Он входит в состав мембран всех клеток организма, много холестерина в нервной ткани, из холестерина образуются желчные кислоты, необходимые для пищеварения, и стероидные гормоны.
На все эти нужды в организме (в печени) образуется холестерина более чем достаточно. Но человек потребляет его еще и с пищей, и часто в избыточном количестве. В основном, источником холестерина служат жирные животные продукты. Если их много в рационе питания, а не содержащих холестерин растительных масел, зерновых, овощей и фруктов — мало, то содержание холестерина в крови увеличивается, и он из необходимого организму друга превращается в смертельного врага.
Что такое липопротеины
Не весь холестерин крови одинаково опасен: иногда говорят о «хорошем» и «плохом» холестерине. Но холестерин как вещество весь одинаков, просто находится в крови в разных сферических частицах — комплексах с другими жировыми и белковыми молекулами — их называют ЛИПОПРОТЕИНАМИ. Одни из них — липопротеины низких плотностей несут холестерин с кровью в периферические ткани из печени, где он синтезируется. Если этих частиц образуется слишком много или нарушен их распад, в крови накапливается много холестерина, он откладывается в стенках кровеносных сосудов, а вокруг его отложений разрастается соединительная (рубцовая) ткань.
Атеросклеротические бляшки бывают разные. Самые злокачественные, — с большим холестериновым ядром и тонкой шапочкой из соединительной ткани, — называют нестабильными. Такая бляшка легко разрывается, вскрывается как нарыв в просвет сосуда. В ответ на это организм старается закрыть образовавшееся повреждение тромбом. Зачастую тромб не может остановиться в своем росте и закрывает, как пробка, весь просвет сосуда. Ток крови останавливается, а ткань органа без снабжения кислородом и питательными веществами отмирает. Если это происходит в сердце — развивается инфаркт миокарда, если в мозге — мозговой инсульт. Как видно из вышеизложенного, началу таких опасных заболеваний дает повышенный уровень холестерина, который находится в липопротеинах низкой плотности. Именно поэтому он и называется «плохим». В развернутом лабораторном анализе липидов (жиров и жироподобных веществ) крови этот показатель обозначается сокращенно — ХС ЛНП.
Но в крови находятся и другие — «хорошие» липидно-белковые комплексы. Их называют липопротеины высокой плотности (ЛВП). ЛВП захватывают и удаляют холестерин из мест его накопления в стенках кровеносных сосудов. «Очищая» сосуды от избытка холестерина, ЛВП не дают образоваться атеросклеротическим бляшкам.
Чем выше содержание в крови ХС ЛНП (холестерина в «плохих» комплексах) и чем ниже уровень ХС ЛВП (холестерина в «хороших» комплексах), тем быстрее разовьется атеросклероз.
Кардиологи всего мира придерживаются мнения, что каждый человек старше 20 лет должен знать свой уровень холестерина. Причем необходимо сделать анализ крови на «хороший» и «плохой» холестерин, т.е. развернутый анализ на липиды. В нашем Центре работает липидная клиника,так что в клинико-диагностической лаборатории Вы можете сделать подробный анализ липидного профиля, а также обратиться к врачу-липидологу, специалисту, который грамотно проконсультирует Вас, исходя из результатов лабораторных исследований. В зависимости от уровня холестерина и его распределения в «плохих» и «хороших» комплексах, а также по данным других обследований врачрешает вопрос о необходимости диетической или лекарственной коррекции и дает соответствующие рекомендации. При этом надо иметь в виду, что цена лекарств — это не только цена снижения холестерина, но ицена продления активной жизни человека.
В зависимости от уровня холестерина и его распределения в «плохих» и «хороших» комплексах, а также по данным других обследований врачрешает вопрос о необходимости диетической или лекарственной коррекции и дает соответствующие рекомендации. При этом надо иметь в виду, что цена лекарств — это не только цена снижения холестерина, но ицена продления активной жизни человека.
Итак, если холестерин повышен — он опасен, как фактор, способствующий развитию атеросклероза и тяжелых сердечно-сосудистых заболеваний.
Как снизить уровень «плохого» холестерина
Уровень холестерина крови можно снизить. Для этого постарайтесь изменить свой образ жизни:
- оздоровите питание;
- откажитесь от курения;
- больше двигайтесь.
Диета для снижения холестерина
- Основа всех диет по снижению холестерина — снижение потребления насыщенных (твердых) жиров, особенно жиров животного происхождения (жирное мясо, субпродукты, сливочное масло, жирные молочные продукты, сдобная выпечка и др.
 ) и замена их на растительные масла (подсолнечное, оливковое, кукурузное).
) и замена их на растительные масла (подсолнечное, оливковое, кукурузное). - В умеренном (ограниченном) количестве разрешаются молочные продукты со сниженным содержанием жира, нежирные сыры (не более 30% жирности), нежирное мясо, выпечка на растительных жирах, жареная рыба, жареный только на растительных жирах картофель.
- Яйца разрешается употреблять только в вареном виде или жареном на растительном масле (омлет).
- Чаще используйте в своем рационе продукты со сниженным содержанием жира и холестерина: хлеб из муки грубого помола, цельнозерновой, любые каши, макаронные изделия, обезжиренные молочные продукты, всевозможные овощные блюда и фрукты.
- Из мясных продуктов следует предпочесть курицу, индейку, телятину. Удаляйте жир и кожу с птицы перед приготовлением.
- Употребляйте больше рыбы, особенно морской, можно ввести 2 рыбных дня в неделю или есть по одному рыбному блюду каждый день.
- Предпочитайте десерты без жира, без сливок, без сахара, лучше фруктовые.

- Обратите особое внимание на регулярное потребление продуктов, снижающих уровень холестерина в организме и увеличивающих его выведение. Они содержат растворимую клетчатку (пектин, псиллим, клейковину) и при варке образуют желеобразную массу. Это овсяные хлопья (геркулес), яблоки, сливы, различные ягоды.
- Регулярно употребляйте бобовые продукты (фасоль, горох).
- При приготовлении пищи избегайте жарить на сливочном масле и животном жире, чаще варите, тушите, запекайте. Используйте посуду со специальным покрытием, не требующим добавления жира при приготовлении пищи.
Рекомендации к выбору продуктов питания:
Виды продуктов | Рекомендуются | Потреблять в умеренном количестве | Исключить из питания |
Зерновые | Хлеб цельнозерновой, из муки грубого помола, каши, макаронные изделия | Хлеб из муки тонкого помола | Сдобный хлеб |
Супы | Овощные | Рыбные | На мясном бульоне |
Молочные | Молочные продукты и сыры сниженной жирности | Полужирные молочные продукты и жиры | Цельное молоко, сливки, жирные кисло-молочные продукты и сыры |
Яйца | Яичный белок | Яйца | Яичница на животных жирах |
Морепродукты | Морской гребешок, устрицы | Мидии, крабы, лангусты | Кальмары, креветки |
Рыба | Все виды, особенно морская | Жареная на растительных маслах, слабосоленая | Жареная на животных жирах, твердых маргаринах или на неизвестных жирах |
Мясо и птица | Курица, индейка без кожи, телятина, кролик | Постные сорта говядины, баранины, ветчины; печень | Жирное мясо, утка, гусь, жирные колбасы, паштеты |
Жиры | Растительные жидкие масла: подсолнечное, оливковое, соевое | Мягкие растительно-жировые спреды, не содержащие транс-жиры | Сливочное масло, жир мяса, сало, твердые маргарины |
Овощи и фрукты | Любые свежие, мороженные, паровые, отварные, бобовые | Картофель, жареный на растительных маслах | Картофель и др. |
Орехи | Миндаль, грецкие | Арахис, фисташки, фундук | Кокосовые, соленые |
Десерт | НЕ подслащенные соки, морсы, фруктовое мороженое | Кондитерские изделия, выпечка, кремы, мороженое на растительных жирах | Выпечка, сладости, кремы, мороженое, пирожное на животных жирах |
Приправы | Перец, горчица, специи | Соусы несоленые | Майонез, сметанные соленые |
Напитки | Чай, кофе, вода, безалкогольные напитки | Алкогольные напитки — малое/умеренное количество | Кофе или шоколадные напитки со сливками |
Тщательным соблюдением диеты можно добиться снижения холестерина крови на 10-12%.
Такая диета не только понижает уровень «плохого» холестерина, но и повышает уровень «хорошего» холестерина.
Если соблюдение диеты в течение 6-8 недель не приведет к желательному снижению уровня общего холестерина крови (менее 5 ммоль/л) и ХС ЛНП (менее 3 ммоль/л), а риск развития заболеваний, вызванных атеросклерозом, остается высоким, то врачпоставит вопрос о назначении лекарств, снижающих холестерин.
Таких препаратов сейчас много. Главное — не заниматься самолечением, наслушавшись реклам о чудодейственных и безопасных пищевых добавках. Из пищевых добавок могут действовать только те, которые содержат известные компоненты пищи, воздействующие на холестерин, например, препараты растворимой клетчатки. Однако их эффективность не выше хорошо налаженной диеты, они лишь помогают ее действию.
Из медикаментов, используемых для снижения уровня холестерина крови, врачи чаще всего назначают статины. Эти препараты в обычных дозах снижают холестерин на 20-40%. Научные исследования показали, что статины не только снижают холестерин крови, но и облегчают течение заболеваний, вызванных атеросклерозом, уменьшают смертность от сердечно-сосудистых заболеваний и общую смертность. С помощью специальных исследований сосудов сердца было показано, что лечение статинами замедляет рост атеросклеротических бляшек и даже вызывает их уменьшение.
С помощью специальных исследований сосудов сердца было показано, что лечение статинами замедляет рост атеросклеротических бляшек и даже вызывает их уменьшение.
Отказ от курения
Доказано, что как активное курение курильщика, так и пассивное курение окружающих повышают риск развития многих тяжелых заболеваний, прежде всего онкологических и сердечно-сосудистых. Табачный дым содержит целый спектр токсичных для многих органов и тканей веществ (никотин, окись углерода, цианистый водород, канцерогенные вещества). Никотин, например, нарушает тонус сосудистой стенки и способствует ее повреждениям, спазмам, усугубляет образование тромбов в кровеносных сосудах. Окись углерода, соединяясь с гемоглобином, блокирует перенос кислорода к органам и тканям. Компоненты табачного дыма способствуют развитию артериальной гипертонии, нарушению в системе переноса холестерина в стенки сосуда, усугубляя отложение в них холестерина. Создается высокий суммарный риск развития ССЗ.
Достаточная физическая активность
Достаточная физическая нагрузка — неотъемлемая часть здорового стиля жизни. Наиболее доступный и достаточно эффективный вид физической активности — быстрая ходьба на свежем воздухе. Заниматься следует 5 раз в неделю, по 30-45 минут (до 2-х часов). Частота пульса должна достигать 65-70% от той, которая достигается при максимальной нагрузке для данного возраста. Максимальную частоту пульса для конкретного человека можно рассчитать по формуле: 220-возраст в годах. Например, для практически здорового человека 50 лет максимальная частота пульса составляет 220-50=170 ударов в минуту, а частота пульса, которую рекомендуется достичь при тренировке, составляет 110-120 ударов в минуту.
Многим не хватает времени для тренировок, тогда необходимо использовать любые возможности для движения во время рабочего дня и после. Например, для людей «сидячих» профессий рекомендуется вставать, чтобы позвонить по телефону или выбросить мусор в корзину, пройти по лестнице вместо того, чтобы воспользоваться лифтом, провести короткое совещание стоя и т. п.
п.
Полученные результаты больших исследований показали, что сочетание регулярных физических нагрузок с уменьшением периодов длительной сидячей работы за счет коротких перерывов вносят взаимодополняющий существенный вклад в профилактику болезней сердца и сосудов.
При наличии заболеваний сердца и сосудов режим физических нагрузок подбирает врач индивидуально, строго в соответствие с результатами электрокардиографического теста с физической нагрузкой.
Текст подготовлен по материалам профессора Перовой Н.В.,
отдел биохимических маркеров хронических
неинфекционных заболеваний ГНИЦПМ
Холестерин плохим не бывает | КГБУЗ «Городская больница №5, г. Барнаул»
Люди с экстремальноно высоким уровнем «хорошего» холестерина значительно больше подвержены риску преждевременной смерти, чем те, у кого их уровень в пределах нормы. Напомним, что холестерин бывает «плохим» (его еще называют липопротеидами низкой плотности, ЛПНП) и «хорошим» (липопротеидывысокой плотности, ЛПВП). ЛПНП оседают на стенках сосудов, образуя бляшки, замедляющие кровообращение и ведущие к снижению эластичности сосудов и к их закупорке. ЛПВП, наоборот, удаляет атероматозные бляшки и помогают их транспортировке к печени, где они окисляются до желчных кислот, выводимых с желчью.
ЛПНП оседают на стенках сосудов, образуя бляшки, замедляющие кровообращение и ведущие к снижению эластичности сосудов и к их закупорке. ЛПВП, наоборот, удаляет атероматозные бляшки и помогают их транспортировке к печени, где они окисляются до желчных кислот, выводимых с желчью.
«Врачи привыкли поздравлять пациентов с очень высоким уровнем «хорошего» холестерина в крови. Но мы больше не должны этого делать, поскольку новое исследование показывает связь между высоким уровнем ЛПВП и смертностью», — заявил профессор кафедры клинической медицины Копенгагенского университета (Department of Clinical Medicine, Copenhagen University) Берге Норестгаард (Børge G. Nordestgaard), возглавляющий исследование.
В своем исследовании ученые основывались на данных, предоставленных Копенгагенским центром исследования населения и Датской гражданской регистрации. В результате были проанализированы более десяти тысяч случаев смерти людей за последние шесть лет.
Много хорошего — тоже нехорошо
Рассчитав коэффициент смертности, исследователи установили, что у мужчин с чрезвычайно высоким уровнем ЛПВП уровень смертности на 106% выше, чем у мужчин с нормальным содержанием вещества в крови. У женщин переизбыток ЛПВП увеличивал риск преждевременной смерти на 68%. Как оказалось, опасен не только высокий уровень ЛПВП: его экстремально низкий уровень также сопряжен с серьезными рисками для здоровья и ранней смертностью.
У женщин переизбыток ЛПВП увеличивал риск преждевременной смерти на 68%. Как оказалось, опасен не только высокий уровень ЛПВП: его экстремально низкий уровень также сопряжен с серьезными рисками для здоровья и ранней смертностью.
Самый оптимальный уровень ЛПВП — средний. Люди с таким уровнем имеют максимальную продолжительность жизни. Для мужчин средним уровнем ЛПВП считается 1,9 ммоль/л , для женщин — 2,4 ммоль/л.
Нормы содержания холестерина в крови
По общепринятым данным, разные виды холестерина должны находиться в следующем диапазоне:
· общий холестерин — не более 5 ммоль/л;
· «плохой» — не более 3 ммоль/л;
· «хороший» — не ниже 1,5 ммоль/л.
Образование и повышение уровня холестерина в крови вызвано деятельностью печени и стенок тонкого кишечника, вырабатывающих примерно 80% необходимого количества холестерола. Остальные 20% должны поступать с пищей. Организм каждый день естественным образом снижает уровень холестерина, окисляя его в количестве около 0,45 грамм в печени до желчных кислот.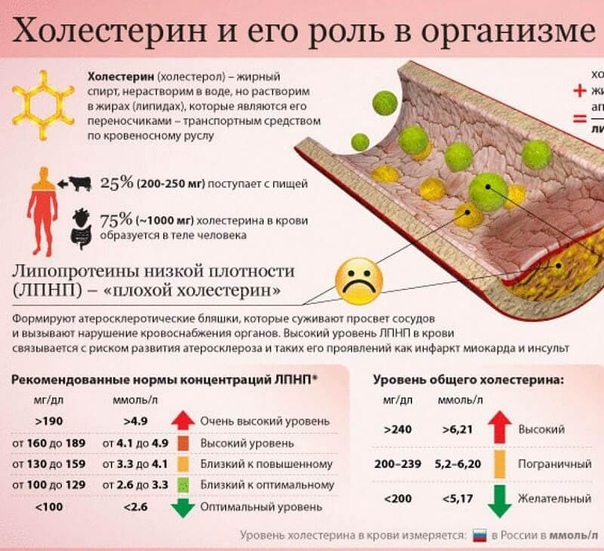 Примерно столько же теряется с фекалиями. До 0,1 грамма уходит с кожным салом, еще часть холестерина тратится на выработку гормонов и витамина D. В здоровом организме процессы обмена сбалансированы и не вызывают повышения уровня холестерина в крови или внутри клетки, не взирая на рацион: при употреблении жирной пищи в больших количествах выработка собственного холестерина прекращается до установления баланса.
Примерно столько же теряется с фекалиями. До 0,1 грамма уходит с кожным салом, еще часть холестерина тратится на выработку гормонов и витамина D. В здоровом организме процессы обмена сбалансированы и не вызывают повышения уровня холестерина в крови или внутри клетки, не взирая на рацион: при употреблении жирной пищи в больших количествах выработка собственного холестерина прекращается до установления баланса.
Зачем нужен «плохой» холестерин
Может показаться, что «плохой» холестерин не нужен вообще, но на самом деле это не так. Даже «плохой» холестерин жизненно важен для организма человека, и исключать продукты с его содержанием из рациона нельзя. Он является важным структурным компонентом во всех клеточных мембранах животных и необходим для поддержания структурной целостности и текучести мембран. Кроме того, «плохой» холестерин защищает нервные волокна, способствует установлению баланса в пищеварении, а также положительно влияет на состояние иммунной системы человеческого организма. ЛПНП также участвует в производстве гормонов тестостерона, эстрогена и прогестерона.
ЛПНП также участвует в производстве гормонов тестостерона, эстрогена и прогестерона.
Низкий уровень холестерина также может привести к осложнениям во время беременности. Так, было выяснено, что по меньшей мере у 5% беременных с низким уровнем холестерина случаются преждевременные роды.
Так почему же он «плохой», если он так важен? Высокий уровень содержания ЛПНП в крови приводит к развитию атеросклероза, который провоцирует инфаркты, почечную недостаточность, цирроз печени, эректильную дисфункцию, болезнь Альцгеймера.
Группы риска
Существуют определенные группы людей, которые больше остальных подвержены развитию атеросклероза. Нездоровое соотношение «плохого» и «хорошего» холестерина отрицательно влияет на состояние организма, особенно при значительных отклонениях от нормы. Чаще других от дисбаланса ЛПВП и ЛПНП страдают люди с большим весом. В группе риска также находятся мужчины старше 40 лет, и женщины в постменопаузе. Разрастание холестериновых бляшек на стенках сосудов также провоцирует
малоподвижный образ жизни, курение, жирная диета, злоупотребление спиртными напитками.
В некоторых семьях высокий уровень холестерина неизбежен из-за такого наследственного заболевания, как семейная гиперхолестеринемия. Заболевание встречается у 1 из 500 людей и может вызвать инфаркт в молодом возрасте. Высокий уровень холестерина ежегодно в мире приводит к 2,6 миллионам смертей.
Высокий уровень холестерина бывает не только у взрослых. Им также могут страдать и дети.
Как снижать или повышать содержание холестерина в крови
Большинство таких продуктов, как жареная пища и выпечка, чипсы, торты и печенья, на упаковках которых утверждается, что они не содержат холестерина, на самом деле содержат транс-жиры в форме гидрогенизированных растительных масел, которые повышают уровень «плохого» холестерина, и снижают уровень «хорошего».
Чтобы предотвратить риск, связанный с высоким уровнем холестерина, чаще всего рекомендуют внести изменения в питание. Стоит увеличить потребление продуктов, снижающих уровень холестерина. К ним относятся:
· рыба (содержащая жирные кислоты Омега-3, например, лосось, осетр, стерлядь, омуль, нельма, сиг, зубатка), говядина и телятина, курица и индейка без кожи;
· зерновые с высоким содержанием пищевых волокон;
· приправы: базилик, укроп, тмин, эстрагон, лавр, тимьян, майоран, петрушка, перец или красный перец;
· фрукты и сухофрукты;
· орехи — миндаль, грецкие орехи, арахис, лесные орехи;
· обезжиренное молоко, нежирные сыры и творог, йогурт;
· растительные масла — оливковое, кукурузное, соевое.
Очень полезны для снижения уровня холестерина укроп, яблоки, семена расторопши, артишоки, прополис, бобы, авокадо.
Кроме диеты, при высоком уровне холестерина может потребоваться применение лекарственных препаратов, снижающих его уровень. Для их назначения обязательно необходима консультация врача.
http://medportal.ru
Насыщенные жиры — зло или норма? Кому верить?
- Анджела Смит-Уэлч
- BBC Future
Автор фото, Getty Images
Официальная наука утверждает, что потребление слишком большого количества насыщенных жиров поднимает уровень холестерина и увеличивает риск сердечных заболеваний. Однако почему же в некоторых диетах рекомендовано есть больше продуктов, содержащих такие жиры?
На протяжении десятилетий во многих странах, включая Великобританию, государственные органы здравоохранения официально рекомендуют населению ограничить потребление насыщенных жиров.
Но люди часто игнорируют эту рекомендацию, предпочитая верить, что насыщенные жиры (наибольшее их количество содержится в мясных и молочных продуктах, сливочном и топленом масле, пирожных и тортах, кокосовом и пальмовом масле) вовсе нам не вредят, даже в больших количествах.
Вы почти наверняка потребляете больше насыщенных жиров, чем рекомендовано, если придерживаетесь какой-либо из популярных низкоуглеводных диет — например, кето или палеолитической. Или по утрам кладете чайную ложку сливочного масла в кофе, как это стало модно.
Съедаете каждый день более 100 г жирного мяса, выпечки, сыра? Тогда вы легко преодолеваете лимит этих самых жиров, рекомендованный в Британии — 20 г для женщин и 30 г для мужчин.
Представители официальной науки о питании говорят, что потребление слишком большого количества насыщенных жиров ведет к подъему уровня холестерина в крови, что может иметь результатом забитые склеротическими бляшками артерии, инсульт или инфаркт.
Автор фото, Getty Images
Подпись к фото,В кокосовом масле больше насыщенных жиров, чем в сливочном: всего одна его столовая ложка содержит более половины рекомендованной суточной дозы для женщин
Сторонники низкоуглеводных, высокожирных диет тоже утверждают, что рекомендации питаться по схеме «низкое содержание жиров, высокое — углеводов» неправильные, а с ожирением и диабетом проще справиться, потребляя жиры, в том числе и насыщенные, но с одновременным снижением потребления углеводов и избегая всяческих перекусов.
Для широких слоев населения организации здравоохранения многих стран рекомендуют ограничить потребление жиров, особенно насыщенных.
В Британии, например, считается, что лишь до 35% калорий в питании мы должны получать из жиров и около 50% — из углеводов. (Справедливости ради, надо отметить, что такую диету можно назвать среднежирной и среднеуглеводной).
Если говорить о насыщенных жирах, то к ним отношение еще более строгое. В Британии рекомендуют, чтобы их содержание в калориях, получаемых нами из еды и напитков, не превышало 11%. Эксперты США и Всемирной организации здравоохранения советуют и того меньше — 10%.
В Британии рекомендуют, чтобы их содержание в калориях, получаемых нами из еды и напитков, не превышало 11%. Эксперты США и Всемирной организации здравоохранения советуют и того меньше — 10%.
Для женщин это — примерно 20 г в день (эквивалент 2,5 столовых ложек сливочного масла или четырех сосисок из супермаркета), а для мужчин — 30 г (гамбургер с сыром плюс четыре столовые ложки взбитых сливок).
Автор фото, Getty Images
Подпись к фото,Два ломтика пиццы содержат около 10 граммов насыщенных жиров, то есть половину рекомендованной дневной дозы для женщин или треть — для мужчин
Американская кардиологическая ассоциация идет еще дальше, предлагая 5-6%.
Но, поскольку заголовки статей часто противоречат друг другу и сбивают с толку, а эксперты не соглашаются друг с другом, неудивительно, что люди не знают, кому верить в том, что касается насыщенных жиров. Где же правда?
Линн Гартон, врач-диетолог и эксперт в благотворительной организации Heart UK, помогающей диабетикам, говорит, что современная тенденция придавать важность насыщенным жирам очень тревожна — мы и так потребляем их слишком много.
Среднестатистический взрослый британец превышает рекомендованные нормы, получая 12,5% калорий из насыщенных жиров — даже в тех случаях, когда общий уровень потребления жиров этим нормам соответствует. У американцев эта цифра — 11%, а у австралийцев — 12%.
Автор фото, Getty Images
Подпись к фото,85 граммов жирного бекона содержат около 30 граммов насыщенных жиров (рекомендованный дневной лимит для мужчин)
«На повышение уровня холестерина в крови влияют несколько факторов, — говорит Гартон. — И диета с высоким содержанием насыщенных жиров — совершенно точно один из них. Это подтверждают исследования, проводимые с 1950-х».
«Кроме того, несмотря на утверждения обратного, огромный объем научно обоснованных данных свидетельствует: холестерин (в том числе и так называемый плохой холестерин, с липопротеидами низкой плотности, ЛПНП) вносит свой вклад в развитие сердечных заболеваний».
Как добавляет Гартон, некоторым людям даже пойдет на пользу есть еще меньше насыщенных жиров, чем это стандартно рекомендуется — особенно тем, у кого присутствуют и другие факторы риска с точки зрения кардиологии.
Чем заменить жиры
Но не стоит считать насыщенные жиры откровенным ядом для организма, как это считали раньше. Они — всего лишь один из нескольких пищевых факторов, повышающих риск сердечных заболеваний, и все эти факторы взаимосвязаны.
Не говоря уже о том, что если вы уберете часть насыщенных жиров из своей диеты, то, скорее всего, возьмете эти калории из каких-то других продуктов.
Автор фото, Getty Images
Подпись к фото,Всего в одной столовой ложке сливочного масла содержится 7 граммов насыщенных жиров — но если заменить их сахарами или мукой, для здоровья будет еще хуже
«В некоторых исследованиях ставится под сомнение прямая связь между насыщенными жирами и кардиологическими заболеваниями, но в них, как правило, не учитывается, чем именно заменяются эти жиры, когда их количество ограничивается, а это очень важно», — говорит Гартон.
Многие международные организации опираются на научные данные, когда рекомендуют снижение количества насыщенных жиров в пище и замену их ненасыщенными.
Эта рекомендация поддерживается научными исследованиями. В одном из них, когда 5% калорий, получаемых из насыщенных жиров, заменили таким же количеством калорий из полиненасыщенных (например, из лосося, подсолнечного масла, орехов и семян) или мононенасыщенных (оливковое или рапсовое масло), риск смерти снизился на 19% и 11% соответственно.
Оба типа «хороших жиров» снизили количество сердечных приступов. Точно так же действовала и замена насыщенных жиров цельнозерновыми углеводами (коричневым нешлифованным рисом и цельнозерновым хлебом).
Автор фото, Getty Images
Подпись к фото,Согласно одному из исследований, замена насыщенных жиров мононенасыщенными (например, оливковым маслом) может снижать количество смертей на 11%
Однако когда насыщенные жиры заменяются сахарами и рафинированными крахмалами (например, белой мукой), риск сердечного приступа повышается.
«В общенациональных рекомендациях по правильному питанию во многих странах, включая Британию, Австралию и США, уже признано, что замена части насыщенных жиров в диете на ненасыщенные идет на пользу нашему сердцу», — подчеркивает соавтор исследования Питер Клифтон, адъюнкт-профессор Университета Южной Австралии.
«Но к этому можно добавить, что (…) совершенно неправильно заменять некоторые насыщенные жиры на сахара или рафинированные углеводы. Уж лучше тогда вообще не трогать насыщенные жиры».
«К сожалению, когда пищевая промышленность начала создавать варианты пищи с меньшим содержанием жиров (готовые блюда, йогурты, каши), процент сахара в результате часто возрастал, что, вероятно, совсем не снижало риск сердечных заболеваний».
Стоит учесть, что некоторые типы насыщенных жирных кислот, входящих в насыщенные жиры, менее вредны, чем остальные.
Например, стеариновая кислота, составляющая примерно половину от всех насыщенных жиров в темном шоколаде, не способствует повышению уровня холестерина в крови. (Впрочем, другая кислота, пальмитиновая, которая тоже там, как раз повышает, так что лучше не съедать плитку шоколада целиком сразу.)
Автор фото, Getty Images
Подпись к фото,Большая часть жиров в йогурте — насыщенные, но молочные продукты менее вредны для здоровья, чем, скажем, животные жиры
Результаты еще одного исследования показывают, насколько важна таблица продовольственной безопасности. Например, в сыре и йогурте есть кальций (минерал, помогающий поддерживать нормальное артериальное давление), что может объяснять, почему эти продукты не так повышают уровень плохого холестерина в крови, как, скажем, бекон.
Например, в сыре и йогурте есть кальций (минерал, помогающий поддерживать нормальное артериальное давление), что может объяснять, почему эти продукты не так повышают уровень плохого холестерина в крови, как, скажем, бекон.
(Важно, однако, подходить к результатам таких исследований с определенным скептицизмом, поскольку они, как и множество других исследований в области питания, демонстрируют взаимосвязь, а не причинную связь. Другими словами, люди, которые потребляют больше молочных продуктов, могут просто вести более здоровый образ жизни в целом. Кроме того, в исследованиях, сосредоточенных на молочных продуктах, обычно делается упор на молоко и йогурт и гораздо реже — на сливочное масло и сливки.)
Конечно, удача и хорошие гены тоже могут помогать. «Все мы знакомы с кем-то, чья бабушка прожила до 103 лет, хотя всегда ела много сливочного масла, сливок и всяких сосисок», — говорит Гартон. — Но на общем уровне населения все данные говорят о том, что самая здоровая диета — это та, в которой много фруктов, овощей, цельнозерновых продуктов и ненасыщенных жиров, содержащихся, например, в орехах и жирной рыбе».
«Вместо того чтобы зацикливаться на отдельных питательных веществах, мы должны смотреть на рацион в целом — диета должна включать множество полезных для сердца продуктов», — добавляет она.
Если же совсем коротко, то питание в средиземноморском стиле куда полезней для вашего здоровья, чем бургеры, бекон, сливочное масло и кофе.
Правовая информация. Эта статья содержит только общие сведения и не должна рассматриваться в качестве замены рекомендаций врача или иного специалиста в области здравоохранения. Би-би-си не несет ответственности за любой диагноз, поставленный читателем на основе материалов сайта. Би-би-си не несет ответственности за содержание других сайтов, ссылки на которые присутствуют на этой странице, а также не рекомендует коммерческие продукты или услуги, упомянутые на этих сайтах. Если вас беспокоит состояние вашего здоровья, обратитесь к врачу.
Прочитать оригинал этой статьи на английском языке можно на сайте BBC Future.
Холестерин лпнп — норма содержания в крови. Как сдавать анализ на холестерин
Такое вещество, как холестерин, защищает внутриклеточные структуры от воздействия свободных радикалов. Разрушающее воздействие последних может привести к болезням. Когда у человека нормальный уровень холестерина, никаких патологий не возникает. Как определяют его повышение или понижение?
Холестерин является представителем группы стероидов. Кровь содержит его в составе соединений с белками, которые выполняют транспортную функцию. Такое сочетание и называется липопротеинами или липопротеидами. Небольшая часть этого вещества все же является свободным. Такой холестерин считается общим — он не играет определяющую роль при развитии ишемии сердца и других патологий, связанных с сердечно-сосудистой системой. Среди более важных форм холестерина выделяют:
Около 70% всего количества холестерина, который содержит плазма крови, относится к ЛПНП. Характеризуется он тем, что способен более долго, по сравнению с ЛПВП, задерживаться на стенках сосудов.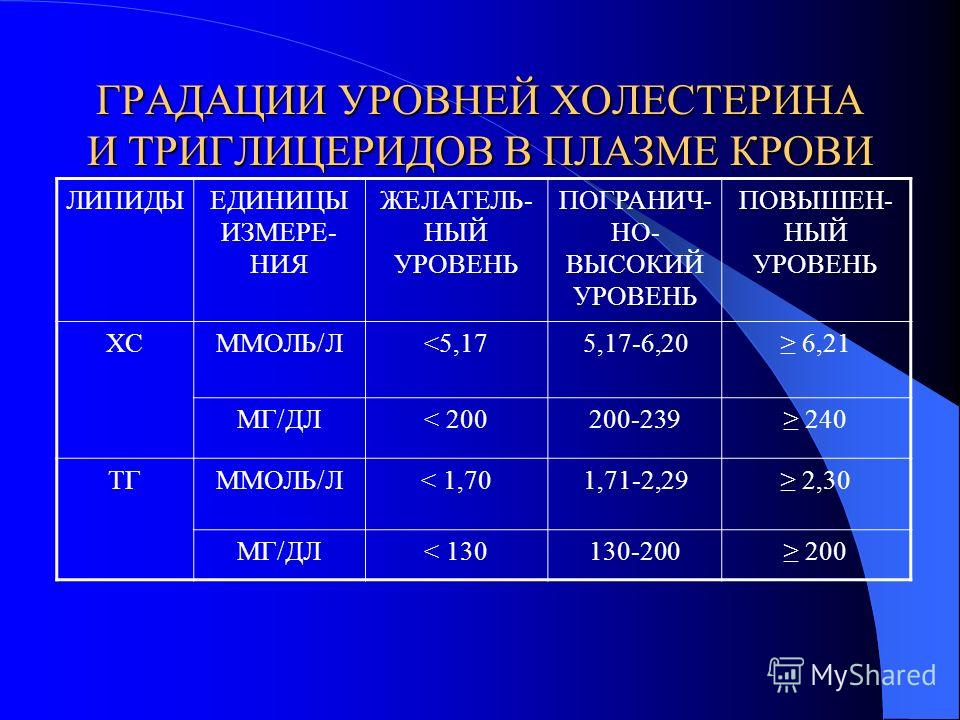 По этой причине повышение содержания такого холестерола ведет к чрезмерному накоплению в виде атеросклеротических бляшек и различным заболеваниям, касающимся сердечно-сосудистой системы.
По этой причине повышение содержания такого холестерола ведет к чрезмерному накоплению в виде атеросклеротических бляшек и различным заболеваниям, касающимся сердечно-сосудистой системы.
Анализ крови на холестерин и липидный спектр
Если направление от врача включает такое слово, как липидограмма, значит вам назначили:
• анализ крови на общий холестерин;
• исследование липопротеидов низкой плотности;
• исследование липопротеидов высокой плотности;
• анализ на триглицериды.
На основе расшифровки проведенного исследования врач располагает важными показателями, которые помогут ему оценить состояние пациента, а также определить характер протекания или риск развития болезней печени, почек, сердца или аутоиммунных патологий. Анализ крови только на холестерол не несет столько сведений, как липидограмма, поэтому используется только при определении эффективности лечения.
ВАЖНО:
Вредный ХОЛЕСТЕРИН в 89% случаев становиться первой причиной инфарктов и инсультов!
Как правильно сдать анализ на холестерин
Для достоверности результата анализ требует правильной подготовки, которая показана детям и взрослым. Рекомендуемое время для забора крови из вены — утро. Сам анализ сдается натощак, а накануне лучше исключить физические нагрузки и жирную пищу. Сделать его можно в биохимической лаборатории. Врачи рекомендуют 1 раз за 5 лет обращаться за таким анализом, а после 40 лет лучше проводить каждый год.
Норма холестерина в крови
Липидограмма отражает несколько показателей:
• уровень общего холестерола — ОХС;
• содержание холестерина ЛПВП — ХС ЛПВП;
• количество холестерина ЛПНП — ХС ЛПНП;
• уровень триглицеридов — ТГ;
• индекс атерогенности — КА или ИА.
Измеряется уровень холестерина ЛПНП и ЛПВП и триглицеридов в мМоль/л. Число общего должно находиться между значениями 3,5 и 5.2 мМоль/л. Поводом для беспокойства является повышение до 6,2 мМоль/л. Содержание холестерина в крови вычисляется так: определяется ХС ЛПВП, уровень которого должен начинаться от 1,4 мМоль/л, а затем при помощи вычитания этого числа из ОХС высчитывается ХС ЛПНП. Количество последнего является нормальным, если оно < 4 мМоль/л. Число триглицеридов не должно превышать значения в 1,5 мМоль/л. Допустимым является количество в 2.3 мМоль/л.
У женщин
Холестерин ЛПНП и остальные показатели у женщин будут отличаться. Количество общего должно быть в границах 2,9-7,85 мМоль/л. Все зависит от возраста. Норма ЛПНП у женщин после 50 лет составляет 2,28-5,72 мМоль/л, а в более молодом возрасте — 1,76-4,82 мМоль/л. Те же показатели, только для холестерола ЛПВП составляют 0,96-2,38 мМоль/л и 0,93-2,25 мМоль/л.
У мужчин
Количество холестерина ЛПНП в мужском организме приемлемо, если его значение не выходит за границы от 2,02 до 4,79 мМоль/л. Уровень ЛПВП немного отличается и составляет 0.98-1,91 мМоль/л. который характерен для мужчин до 50 лет. В более зрелом возрасте это значение изменяется в пределах от 0,72 до 1,94 мМоль/л. Показатель общего холестерола должен находиться в границах от 3,6 до 6.5 мМоль/л.
Уровень ЛПВП немного отличается и составляет 0.98-1,91 мМоль/л. который характерен для мужчин до 50 лет. В более зрелом возрасте это значение изменяется в пределах от 0,72 до 1,94 мМоль/л. Показатель общего холестерола должен находиться в границах от 3,6 до 6.5 мМоль/л.
У детей
Для детского в возрасте 5-10 лет организма нормой холестелора ЛПНП считается значение от 1,63 до 3,63 мМоль/л. У ребенка 10-15 лет это значение практически не изменяется и составляет от 1,66 до 3,52 в тех же единицах. Для возраста 15-18 лет количество холестерола ЛПНП должно быть в рамках от 1,61 до 3,55 мМоль/л. Некоторые
отклонения возможны в зависимости от пола ребенка: у девочек уровень чуть выше, чем у мальчиков.
Коэффициент атерогенности
1. Если КА меньше 3, то развитие атеросклероза имеет минимальный риск.
2. Если КА находится в границах от 3 до 4, то вероятность развития атеросклероза или ишемии сердца высока.
3. Если КА больше 5, то риск появления атеросклероза самый высокий. Кроме того, могут развиться сосудистые патологии, заболевания головного мозга, сердца, почек или конечностей.
Если КА больше 5, то риск появления атеросклероза самый высокий. Кроме того, могут развиться сосудистые патологии, заболевания головного мозга, сердца, почек или конечностей.
Что делать, если холестерин ЛПНП повышен или понижен
Если холестерин выше нормы, то причинами этому могут быть:
• патологии печени;
• эндокринные заболевания, например, сахарный диабет;
• нарушения метаболизма;
• курение и чрезмерное употребления алкоголя;
• ожирение;
• несбалансированный рацион;
• малоподвижный образ жизни;
• повышенное артериальное давление.
Исправить ситуацию и привести холестерол в норму можно при помощи специальной диеты, физических нагрузок и медикаментозных препаратов. Последние начинают принимать уже в более тяжелых случаях. В качестве спортивных нагрузок могут быть короткие пробежки или прогулки пешком. Что касается вкусовых пристрастий, то отказаться придется от:
• твердых сортов сыра;
• майонеза и других жирных заправок;
• колбасных изделий;
• выпечки и кондитерских изделий;
• сливок, сметаны;
• полуфабрикатов;
• растительных масел;
• мяса жирных сортов.
Вместо них нужно употреблять свежевыжатые соки, фрукты и овощи в свежем виде, морскую рыбу, особенно лосось и сардину. Готовить пищу лучше посредством запекания или варки на пару. Из напитков снизить холестерол способен зеленый чай. С этой функцией справится и вино, только красное и в разумных дозах. Понижение ЛПНП является следствием низкокалорийных диет, поэтому, кроме диеты, не требует специального лечения.
Что нужно знать о холестерине?
Холестерин – жироподобное вещество животного происхождения, нормальное количество которого необходимо для нормальной деятельности многих органов и тканей любого человека.
Но повышенное содержание ( гиперхолестеринемия ) наряду с курением и артериальной гипертензией является главным фактором риска инфаркта и инсульта – первой по частоте причины смерти.
Повышенный уровень холестерина связан с увеличением риска ишемической болезни сердца. Холестерин, находящийся во внутренней оболочке аорты человека или в атеросклеротических бляшках, поступает в них из плазмы крови, оседая на эндотелии сосудов.
Ишемическая болезнь сердца встречается довольно редко в популяциях, где уровень холестерина в крови низкий. Только в странах, где средний уровень холестерина в крови превышает 5,2 ммоль/л, ишемическая болезнь сердца встречается часто. Смертность от ишемической болезни сердца увеличивается в два раза с увеличением уровня холестерина крови от теоретической «нормы» 5,2 ммоль/л до 6,5 ммоль/л и утраивается при уровне 7,8 моль/л.
Для сведения: сам по себе холестерин не приносит вреда. Более того, он регулирует проницаемость клеток для питательных веществ и продуктов их распада, удерживает в тканях влагу и обеспечивает внутреннее давление в клетке, участвует в образовании и превращениях желчных кислот, гормонов коры надпочечников, витамина D, половых гормонов. И усилия должны быть направлены на то, чтобы поддерживать уровень холестерина крови в пределах нормы. В крови холестерин присутствует в нескольких разновидностях. Важно знать, что существует ЛВП — холестерин (липопротеин высокой плотности) – разновидность холестерина, который считается «хорошим» из-за способности «чистить» артерии: чем выше его уровень, тем лучше. И есть ЛНП – холестерин (липопротеин низкой плотности) – это «злобный близнец» ЛВП, который «забивает» артерии. Чем ниже его уровень, тем лучше.
И есть ЛНП – холестерин (липопротеин низкой плотности) – это «злобный близнец» ЛВП, который «забивает» артерии. Чем ниже его уровень, тем лучше.
Однако, как минимум, надо контролировать уровень общего холестерина.
Как в настоящее время рекомендуется эффективно контролировать свой уровень холестерина?
Прежде всего, знайте свой уровень холестерина!
Для этого нужно сдать биохимический анализ крови. Значение показателя:
- 5,2 ммоль/л (200 мг/дл) и ниже – в пределах нормы
- 5,2 – 6,5 ммоль/л (200-250 мг/дл) – пограничная ситуация, зона риска
- 6,5 – 8 ммоль/л (250-300 мг/дл) умеренная гиперхолестеринемия.
- 8 ммоль/л (300 мг/дл) и больше – выраженная гиперхолестеринемия.
Желательно, чтобы свой уровень холестерина знал каждый взрослый человек.
Для людей с неблагоприятной наследственностью по сердечно – сосудистым заболеваниям, людям с избыточной массой тела, сахарным диабетом, с артериальной гипертензией, курящим это является особенно актуальным.
Оцените вместе с врачом, какой уровень холестерина для Вас является оптимальным (целевым). Это зависит от наследственности, наличия или отсутствия у Вас заболеваний и их факторов риска: курения, артериальной гипертензии, избыточной массы тела. Запомните, что если у Вас есть другие факторы риска, контролировать уровень липидов Вам следует более тщательно.
Вместе с врачом определите программу контроля липидов крови.
Запомните, что в настоящее время в арсенале медиков существуют различные эффективные средства для борьбы с гиперхолестеринемией.
Это, прежде всего, препараты различных механизмов действия, главными из которых являются статины. Врач поможет Вам подобрать нужный препарат; принимать его придется длительно, однако, поверьте, это позволит Вам существенно продлить жизнь и повысить ее качество.
Однако ничуть не менее важное место занимают достаточная физическая активность и правильное питание.
Здоровое питание, которое важно для всех людей, особенно важно для лиц с повешенным уровнем холестерина.
Причиной накопления излишнего холестерина в большей степени является излишнее образование этого соединения в организме и замедленное его выведение, чему способствует избыточное потребление животных жиров, богатых насыщенными жирными кислотами. Именно эти продукты в большей степени, чем сам пищевой холестерин, вредны для Вашей сердечно – сосудистой системы.
Соблюдая несколько простых правил, Вы сможете снизить количество потребляемого жира. Эти правила просты, но важно то, чтобы их соблюдение стало Вашей каждодневной нормой, а не кратковременной диетой.
Отдавайте предпочтение растительной, а не животной пище.
Употребляйте больше свежих овощей и фруктов. Их количество должно быть 400-500 г в день. Недорогие привычные нам овощи: кабачки, морковь, капуста, салат, редис столь же полезны, сколько и импортируемые фрукты.
Вторым важным правилом является ограничение потребления жира. Имейте ввиду, что не задумываясь, мы потребляем излишнее количество так называемого скрытого жира.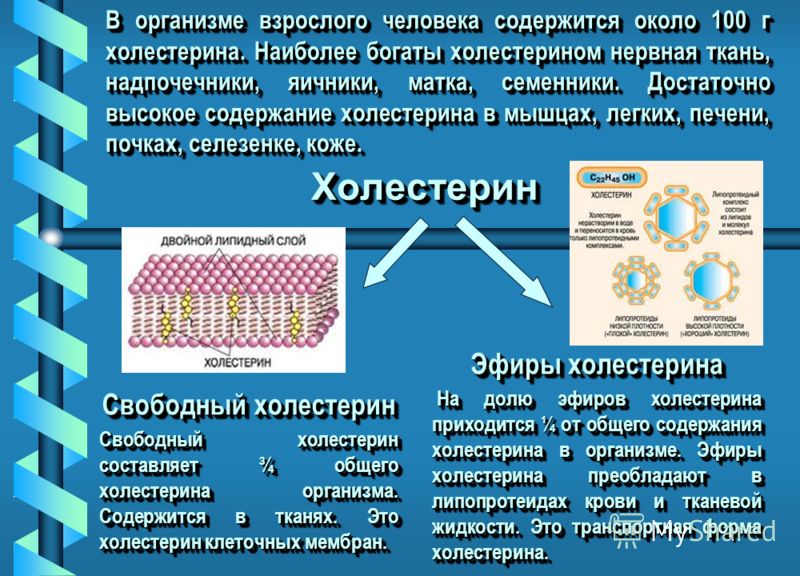 Скрытым жиром богаты колбасные продукты, шоколад, мороженое, печенье, жирное мясо. Ешьте постное мясо, перед приготовлением удаляйте видимый жир, а с птицы снимайте кожу.
Скрытым жиром богаты колбасные продукты, шоколад, мороженое, печенье, жирное мясо. Ешьте постное мясо, перед приготовлением удаляйте видимый жир, а с птицы снимайте кожу.
Переключитесь на молочные продукты ( молоко, творог, йогурт, сыр) с пониженным содержанием жира.
Потребляйте больше продуктов из зерна, круп.
Готовьте блюда из рыбы 2-4 раза в неделю.
Измените привычки приготовления пищи: чаще запекайте, отваривайте, готовьте в микроволновой печи.
Изменение привычек питания позволит Вам снизить повышенный уровень холестерина крови на 20%.
Пусть Вашим принципом питания станет не специальная диета, а здоровые привычки для всех членов Вашей семьи навсегда.
Увеличьте физическую активность!
Само по себе увеличение физической активности благоприятно влияет на уровень холестерина. Если это правило у Вас «работает» вместе с нормализацией питания, то часто это помогает воздержаться от лекарств или сделает их действие более эффективными. Чтобы стать более активными, больше ходите пешком, встаньте на лыжи, катайтесь на велосипеде, плавайте или танцуйте. Не ставьте перед собой невыполнимых задач, просто старайтесь каждый день ходить пешком 30-40 минут; в выходные гуляйте по 2-3 часа. Важен при этом темп ходьбы: он не должен быть прогулочным. Тренируйте разумно свое сердце, частота пульса должна увеличиться до 90-100 в минуту.
Чтобы стать более активными, больше ходите пешком, встаньте на лыжи, катайтесь на велосипеде, плавайте или танцуйте. Не ставьте перед собой невыполнимых задач, просто старайтесь каждый день ходить пешком 30-40 минут; в выходные гуляйте по 2-3 часа. Важен при этом темп ходьбы: он не должен быть прогулочным. Тренируйте разумно свое сердце, частота пульса должна увеличиться до 90-100 в минуту.
И еще раз о важном. Гиперхолестеринемия особенно опасна, если у Вас есть другие факторы риска сердечно – сосудистых заболеваний: курение, ожирение, артериальная гипертензия.
Откажитесь от курения! Контролируйте свое артериальное давление! Предпримите усилия по снижению массы тела!
Врач центра здоровья Ржевской ЦРБ
Виктор Угулава
Холестерин. О нормах и интерпретации результатов
Что такое холестерин?
Холестерин (в иностранной литературе используется термин холестерол) — это органическое соединение (органический полициклический спирт), которое вырабатывается в организме человека и может поступать с пищей, т. к. содержится в продуктах животного происхождения. В организме холестерин вырабатывается в печени, кишечнике, почках, надпочечниках, половых железах. Участвует в формировании клеточных мембран (клеточных стенок), а также в синтезе стероидных гормонов, например, кортизола, альдостерона, половых гормонов: эстрогенов, прогестерона, тестостерона; желчных кислот.
к. содержится в продуктах животного происхождения. В организме холестерин вырабатывается в печени, кишечнике, почках, надпочечниках, половых железах. Участвует в формировании клеточных мембран (клеточных стенок), а также в синтезе стероидных гормонов, например, кортизола, альдостерона, половых гормонов: эстрогенов, прогестерона, тестостерона; желчных кислот.
На рисунке показан холестерин в клеточной мембране (в стенке клетки)
Т.о. холестерин можно представить как строительный материал, используемый в жизнедеятельности организма.
Химическая формула холестерина
С пищей поступает только 20% холестерина, 80% синтезируется в самом организме.
И это ответ на один из самых частых вопросов: я не ем жирного (как вариант, я вегетарианец или веган), но у меня высокий холестерин.
Модель молекулы холестерина
Виды холестерина
Когда мы говорим о холестерине, то следует знать, что имеются следующие его виды:
- Общий холестерин (ОХ, total cholesterol)
- Липопротеиды высокой плотности (ЛПВП, холестерин липопротеидов высокой плотности, HDL cholesterol)
- Липопротеиды низкой плотности (ЛПНП, холестерин липопротеидов низкой плотности, LDL cholesterol)
- Липопротеиды очень низкой плотности (ЛПОНП, холестерин липопротеидов очень низкой плотности)
ЛПНП также известен как плохой холестерин
ЛПВП, соответственно, хороший холестерин
Упоминая о холестерине, нельзя не сказать о триглицеридах. Триглицериды это липиды, но не холестерин.
Триглицериды это липиды, но не холестерин.
В беседе с врачом и в литературе можно встретить показатель, который условно назовем “не_хорошим холестерином” (в отличии от плохого), в англоязычной литературе (Non-HDL cholesterol или НЕ-НПВП холестерин).
Не_хороший холестерин = общий холестерин (ОХ) — хороший холестерин (ЛПВП)
Нормы холестерина
Норма холестерина (нормальное содержание холестерина в крови) отличается от большинства норм содержания чего-либо в организме.
Обычно за норму принимается среднестатистический показатель содержания вещества в организме у здоровых людей. Но холестерин — это фактор риска сердечно-сосудистых заболеваний, и поэтому, говоря о норме холестерина в крови мы говорим о таком уровне холестерина, при котором риск сердечно-сосудистых заболеваний или событий (таких, как инфаркт миокарда, инсульт и т.д.) будет минимальным.
На графике показано соотношение уровня холестерина в плазме крови и риска сердечно-сосудистых событий.
Другим важным аспектом является то, как врачи интерпретируют показатель содержания холестерина в крови. Уровень холестерина в крови используется в различных моделях для оценки риска сердечно-сосудистых заболеваний и исхода в качестве одного из факторов. Другими факторами, влияющими на решения врача являются
- пол
- возраст
- артериальная гипертензия
- сахарный диабет
- иные сердечно-сосудистые заболевания
- семейный анамнез (были ли у ближайших родственников сердечно-сосудистые заболевания в раннем возрасте)
- курение
Таким образом, имея информацию только об уровне холестерина, далеко не всегда можно дать оценку того, нормальный он или высокий; разве что при очень высоких показателях можно дать ту или иную рекомендацию без дополнительной информации, но и в этом случае эта рекомендация не будет полной.
Итак, уровень общего холестерина, при котором риск сердечно-сосудистых заболеваний и событий у здорового человека без дополнительных факторов риска будем минимальным, составляет
- 5,17 ммоль/литр и ниже.
- Уровень общего холестерина в диапазоне от 5,17 до 6,18 ммоль/л является высоким
- Уровень общего холестерина выше 6,18 ммоль/л является очень высоким.
Повторим: указаны уровни холестерина для здоровых людей без дополнительных факторов риска.
На графике показана частота сердечно-сосудистых заболеваний в зависимости от количества факторов риска
Нормы холестерина липопротеидов низкой плотности (ЛПНП)
Так же как и общий холестерин, уровни плохого холестерина (ЛПНП) градуируются в зависимости от факторов риска и наличия или отсутствия сердечно-сосудистых заболеваний.
|
Уровень плохого холестерина (ЛПНП) |
Целевая группа |
|
Ниже 1,4 ммоль/л |
Целевой уровень для пациентов с сердечно-сосудистыми заболеваниями и сахарным диабетом с высоким риском сердечно-сосудистых исходов (инфаркт, инсульт или сердечно-сосудистая смерть) |
|
Ниже 1,8 ммоль/л |
Целевой уровень для пациентов с сердечно-сосудистыми заболеваниями или сахарным диабетом |
|
Ниже 2,6 ммоль/л |
Целевой уровень для пациентов с высоким риском по сердечно-сосудистым заболеваниям |
|
2,6-3,3 ммоль/л |
Нормальный диапазон для здоровых людей без дополнительных факторов риска |
|
3,4-4,1 ммоль/л |
Субоптимальный показатель для здоровых людей без дополнительных факторов риска |
|
Выше 4,1 ммоль/л |
Высокий уровень для здоровых людей |
Таким образом, для интерпретации результатов липидограммы, кроме собственно показателя уровня плохого холестерина, необходимо соотнести пациента с соответствующей целевой группой, и только это позволит оценить, нормальный ли уровень холестерина для данного конкретного человека или нет.
Нормы холестерина липопротеидов высокой плотности (ЛПВП)
В рисковых моделях используется и т.н. хороший холестерин (ЛПВП). Для него приняты следующие нормы
|
Уровень хорошего холестерина (ЛПВП) |
Интерпретация |
|
Ниже 1 ммоль/л для мужчин Ниже 1,3 ммоль/л для женщин |
Низкий уровень |
|
1-1,5 ммоль/л для мужчин 1,3-1,5 ммоль/л для женщин |
Средний уровень |
|
1,5 и выше |
Хороший уровень |
Да, как следует из названия, хороший холестерин, чем выше — тем лучше. Здесь следует сделать важную ремарку: на сегодняшний день есть убедительные данные о том, что снижая плохой холестерин, мы получаем очевидную выгоду — снижаем риск сердечно-сосудистых исходов и даже продлеваем жизнь. А вот необходимость изолировано повышать хороший холестерин не имеет таких же убедительных доказательств.
Норма для триглицеридов
|
Уровень триглицеридов |
Интерпретация |
|
Ниже 1,7 ммоль/л |
Желательный уровень |
|
1,7-2,2 ммоль/л |
Пограничный уровень |
|
2,3-5,6 ммоль/л |
Высокий уровень |
|
Выше 5,6 ммоль/л |
Очень высокий уровень |
Коротко остановимся на липопротеидах очень низкой плотности (ЛПОНП). Верхняя граница нормы для них составляет 0,77 ммоль/л.
ВАЖНОЕ ПРИМЕЧАНИЕ: вышеуказанные нормы приведены из рекомендаций американских профессиональных сообществ. Нормы, принятые в Европе и, например, в Канаде, могут отличаться, но отличия эти несущественны
Как сдать анализ на холестерин
Ключевой вопрос: сдавать ли анализ на содержание холестерина в крови натощак или нет? Ответ на этот вопрос зависит от того, что именно из липидного профиля Вам рекомендовал исследовать врач. Напомним, что полный липидный профиль состоит из:
- общего холестерина
- ЛПВП
- ЛПНП
- ЛПОНП
- Триглицеридов
Если Вам рекомендовано исследовать только уровни общего холестерина и/или ЛПВП, то анализ можно сдать и после еды. В ином случае, рекомендовано сдать анализы после 8-12 часового голодания.
Следует знать, что чаще всего прямому измерению подлежат уровни общего холестерина, ЛПВП и триглицеридов. Остальные показатели расчетные.
Если Вы знаете свои уровни общего холестерина, ЛПВП и триглицеридов, то для расчета полного липидного профиля можете воспользоваться нашим калькулятором.
Скрининг гиперхолестеринемии
Возраст начала скрининга на повышенный уровень холестерина (гиперхолестеринемию) до сих пор вызывает споры. Наиболее распространенная рекомендация — начинать скрининг в возрасте 25-30 лет для мужчин. Во внимание принимаются следующие сопутствующие факторы риска:
- гипертония
- сахарный диабет
- курение
- ожирение
- малоподвижный образ жизни
- семейный анамнез преждевременной ишемической болезни сердца (ИБС; родственник мужского пола с ИБС до 55 лет; родственник женского пола с ИБС до 65 лет)
Чем больше факторов риска, тем раньше начинаем скрининг. Для женщин возраст начала скрининга повышенного уровня холестерина — 30 — 45 лет.
Оценка результатов анализа уровня холестерина в крови
В оценке результатов липидограммы необходима консультация врача. Это связано с тем, что холестерин — это лишь один из факторов риска атеросклеротических болезней сердца. Врач должен оценить все факторы риска и понять к какой группе риска по атеросклеротическим болезням сердца относитесь Вы. В зависимости от этого результата Вы сможете получить рекомендации по дальнейшим действиям
Приведем несколько примеров (моделей) людей с разным уровнем рисков сердечно-сосудистых заболеваний и событий (от минимального риска к максимальному, возраст и пол в расчет не берем):
Минимальные риски:
- Общий холестерин менее 4,7 ммоль/л
- Нет артериальной гипертензии. Артериальное давление 120/80 мм.рт.ст. и ниже
- Не курит
- Нет диабета
Не оптимальные факторы риска:
- Общий холестерин от 4,8 до 5,1 ммоль/л
- Систолическое артериальное давление от 120 до 139 мм.рт.ст. и/или диастолическое артериальное давление от 80 до 89 мм рт.
- Не курит
- Нет диабета
Повышенные факторы риска
- Общий холестерин от 5,2 до 6,1 ммоль/л
- Систолическое артериальное давление от 140 до 159 мм рт.ст. и/или диастолическое артериальное давление от 90 до 99 мм рт.
- Не курит
- Нет диабета
Высокий риск
- Общий холестерин более 6,2 ммоль/л
- Систолическое давление ≥160 мм рт.ст. и/или диастолическое давление ≥100 мм рт.ст.
- Курит
- болеет сахарным диабетом
У врачей есть несколько моделей, по которым оценивается риск сердечно-сосудистых заболеваний. Как и было сказано выше, по результатам оценки риска предлагается последующий план действий, например, если риск низкий, как его сохранить или сделать еще ниже. Если риск высокий, как его снизить.
Обычно низкий риск подразумевает коррекцию (модификацию) образа жизни, чтобы не перейти в более высокую группу риска.
Средний риск может предполагать как модификацию образа жизни, так и начало медикаментозного лечения.
Высокий риск предполагает немедленную модификацию образа жизни и начало медикаментозной терапии.
О том как правильно изменить образ жизни, и какие варианты медикаментозного лечения существуют, мы поговорим в будущих статьях.
Что означает ваш уровень холестерина
Определение уровня холестерина
Поддержание здорового уровня холестерина — отличный способ сохранить здоровье сердца. Это может снизить ваши шансы получить сердечно-сосудистые заболевания или инсульт.
Но сначала вы должны знать свой уровень холестерина.
Американская кардиологическая ассоциация рекомендует
Всем взрослым в возрасте 20 лет и старше следует проверять уровень холестерина (и других традиционных факторов риска) каждые четыре-шесть лет.Если определенные факторы подвергают вас высокому риску или если у вас уже есть сердечное заболевание, ваш врач может попросить вас проверять его чаще. Работайте со своим врачом, чтобы определить свой риск сердечно-сосудистых заболеваний и инсульта и составить план по снижению этого риска.
Узнайте, как проверить уровень холестерина
Результаты ваших тестов: предварительный просмотр
Результаты вашего теста покажут ваш уровень холестерина в миллиграммах на децилитр крови (мг / дл). Ваш общий холестерин и холестерин ЛПВП (хороший) являются одними из множества факторов, которые ваш врач может использовать для прогнозирования вашей жизни или 10-летнего риска сердечного приступа или инсульта.Ваш врач также учтет другие факторы риска, такие как возраст, семейный анамнез, статус курения, диабет и высокое кровяное давление.
Липидный профиль или липидная панель — это анализ крови, который даст вам результаты для вашего HDL (хорошего) холестерина, LDL (плохого) холестерина, триглицеридов и общего холестерина в крови (или сыворотке).
Посмотрите анимационный ролик о показателе холестерина.
ЛПВП (хороший) холестерин
Холестерин ЛПВП называют «хорошим» холестерином. Здоровый уровень холестерина ЛПВП может защитить от сердечного приступа и инсульта.Ваш врач оценит ваш уровень ЛПВП и другого холестерина, а также другие факторы, чтобы оценить ваш риск сердечного приступа или инсульта.
Люди с высоким уровнем триглицеридов в крови обычно также имеют более низкий уровень ЛПВП. Генетические факторы, диабет 2 типа, курение, избыточный вес и малоподвижный образ жизни могут снизить уровень холестерина ЛПВП. У женщин, как правило, выше уровень холестерина ЛПВП, чем у мужчин, но это может измениться после менопаузы.
ЛПНП (плохой) холестерин
Поскольку ЛПНП — плохой вид холестерина, низкий уровень ЛПНП считается полезным для здоровья сердца.
УровниЛПНП являются одним из многих факторов, которые следует учитывать при оценке сердечно-сосудистого риска. Поговорите со своим врачом об уровне холестерина ЛПНП, а также о других факторах, влияющих на здоровье сердечно-сосудистой системы.
Диета с высоким содержанием насыщенных и трансжиров вредна для здоровья, поскольку имеет тенденцию повышать уровень холестерина ЛПНП.
Триглицериды
Триглицериды — это самый распространенный тип жира в организме. Они поступают из пищи, и ваше тело тоже их вырабатывает.
Нормальный уровень триглицеридов зависит от возраста и пола.Люди с высоким уровнем триглицеридов часто имеют высокий уровень общего холестерина, включая высокий уровень холестерина ЛПНП (плохой) и низкий уровень холестерина ЛПВП (хороший). Многие люди с метаболическим синдромом или диабетом также имеют высокий уровень триглицеридов.
Факторы, которые могут способствовать повышению уровня триглицеридов:
- Избыточный вес или ожирение
- Инсулинорезистентность или метаболический синдром
- Сахарный диабет, особенно при плохом контроле уровня глюкозы
- Употребление алкоголя, особенно в больших количествах
- Избыточное потребление сахара, особенно из обработанных пищевых продуктов
- Высокое потребление насыщенных жиров
- Гипотиреоз
- Хроническая болезнь почек
- Отсутствие физической активности
- Беременность (особенно в третьем триместре)
- Воспалительные заболевания (например, ревматоидный артрит, системная красная волчанка
Некоторые лекарства могут также повышать уровень триглицеридов.
Общий холестерин крови (или сыворотки)
Эта часть результатов вашего теста представляет собой совокупность различных измерений. Общий холестерин в крови рассчитывается путем сложения уровней холестерина ЛПВП и ЛПНП плюс 20% от уровня триглицеридов.
«Нормальный диапазон» менее важен, чем ваш общий сердечно-сосудистый риск. Как и уровни холестерина ЛПВП и ЛПНП, уровень общего холестерина в крови следует рассматривать в контексте других известных факторов риска.
Ваш врач может порекомендовать подходы к лечению соответственно.
Холестерин: лучшие продукты для улучшения ваших показателей
Холестерин: лучшие продукты для улучшения ваших показателей
Диета может сыграть важную роль в снижении уровня холестерина. Вот несколько продуктов, которые повышают уровень холестерина и защищают сердце.
Персонал клиники МэйоМожет ли миска овсянки снизить уровень холестерина? Как насчет горсти миндаля? Несколько простых настроек диеты — наряду с упражнениями и другими полезными для сердца привычками — могут помочь вам снизить уровень холестерина.
Овсяные хлопья, овсяные отруби и продукты с высоким содержанием клетчатки
Овсянка содержит растворимую клетчатку, которая снижает уровень холестерина липопротеинов низкой плотности (ЛПНП), «плохого» холестерина. Растворимая клетчатка также содержится в таких продуктах, как фасоль, брюссельская капуста, яблоки и груши.
Растворимая клетчатка может снизить всасывание холестерина в кровоток. От пяти до 10 граммов или более растворимой клетчатки в день снижает уровень холестерина ЛПНП. Одна порция хлопьев для завтрака с овсяными хлопьями или овсяными отрубями содержит от 3 до 4 граммов клетчатки.Если вы добавите фрукты, например банан или ягоды, вы получите еще больше клетчатки.
Рыба и жирные кислоты омега-3
Жирная рыба имеет высокий уровень омега-3 жирных кислот, которые могут снизить уровень триглицеридов — типа жира, содержащегося в крови, — а также снизить кровяное давление и риск образования тромбов. У людей, которые уже перенесли сердечные приступы, жирные кислоты омега-3 могут снизить риск внезапной смерти.
Омега-3 жирные кислоты не влияют на уровень холестерина ЛПНП.Но из-за других полезных свойств этих кислот для сердца Американская кардиологическая ассоциация рекомендует есть как минимум две порции рыбы в неделю. Запекание или приготовление рыбы на гриле избегает добавления нездоровых жиров.
Самый высокий уровень омега-3 жирных кислот находится в:
- Скумбрия
- Селедка
- Тунец
- Лосось
- Форель
Такие продукты, как грецкие орехи, льняное семя и масло канолы, также содержат небольшое количество омега-3 жирных кислот.
Доступны добавки с омега-3 и рыбьим жиром. Посоветуйтесь со своим врачом, прежде чем принимать какие-либо добавки.
Миндаль и прочие орехи
Миндаль и другие древесные орехи могут повысить уровень холестерина в крови. Недавнее исследование пришло к выводу, что диета с добавлением грецких орехов может снизить риск сердечных осложнений у людей с сердечным приступом в анамнезе. Все орехи калорийны, поэтому их можно добавить в салат или съесть в качестве закуски.
Авокадо
Авокадо — мощный источник питательных веществ, а также мононенасыщенных жирных кислот (МНЖК).Исследования показывают, что добавление авокадо в день к здоровой для сердца диете может помочь улучшить уровень холестерина ЛПНП у людей с избыточным весом или ожирением.
Люди, как правило, больше всего знакомы с авокадо в гуакамоле, которое обычно едят с кукурузными чипсами с высоким содержанием жира. Попробуйте добавлять ломтики авокадо в салаты и бутерброды или есть их в качестве гарнира. Также попробуйте гуакамоле с сырыми нарезанными овощами, например с ломтиками огурца.
Замена насыщенных жиров, таких как те, что содержатся в мясе, на МНЖК — это часть того, что делает средиземноморскую диету здоровой для сердца.
Оливковое масло
Попробуйте использовать оливковое масло вместо других жиров в своем рационе. Вы можете обжарить овощи на оливковом масле, добавить его в маринад или смешать с уксусом в качестве заправки для салата. Вы также можете использовать оливковое масло вместо сливочного масла при наборе мяса или в качестве заправки для хлеба.
Продукты с добавлением растительных стеролов или станолов
Стерины и станолы — это вещества, содержащиеся в растениях, которые помогают блокировать всасывание холестерина. Доступны продукты, обогащенные стеринами или станолами.
Маргарины и апельсиновый сок с добавлением растительных стеролов могут помочь снизить уровень холестерина ЛПНП. Добавление 2 граммов стерола в свой рацион каждый день может снизить уровень холестерина ЛПНП на 5-15 процентов.
Неясно, снижает ли пища с растительными стеролами или станолами риск сердечного приступа или инсульта, хотя эксперты предполагают, что продукты, снижающие уровень холестерина, действительно снижают риск. Растительные стерины или станолы не влияют на уровень триглицеридов или холестерина липопротеинов высокой плотности (ЛПВП), «хорошего» холестерина.
Сывороточный протеин
Сывороточный протеин, который содержится в молочных продуктах, может иметь множество преимуществ для здоровья, приписываемых молочным продуктам. Исследования показали, что сывороточный протеин в виде добавки снижает как ЛПНП, так и общий холестерин, а также артериальное давление. Вы можете найти порошки сывороточного протеина в магазинах здоровой пищи и некоторых продуктовых магазинах.
Другие изменения в вашем рационе
Чтобы получить максимальную пользу от этих продуктов, необходимо внести другие изменения в свой рацион и образ жизни.Одно из самых полезных изменений — ограничение употребления насыщенных и трансжиров, которые вы едите.
Насыщенные жиры, содержащиеся в мясе, масле, сыре и других жирных молочных продуктах, повышают общий уровень холестерина. Снижение потребления насыщенных жиров до менее 7 процентов от общего суточного потребления калорий может снизить уровень холестерина ЛПНП на 8-10 процентов.
Трансжиры, иногда указываемые на этикетках пищевых продуктов как «частично гидрогенизированное растительное масло», часто используются в маргаринах и покупных печеньях, крекерах и пирожных.Транс-жиры повышают общий уровень холестерина. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов запретило использование частично гидрогенизированных растительных масел с 1 января 2021 года.
Получите самые свежие советы по здоровью от клиники Мэйо. в ваш почтовый ящик.
Зарегистрируйтесь бесплатно и будьте в курсе новостей достижения, советы по здоровью и актуальные темы здоровья, например, COVID-19, плюс советы экспертов по поддержанию здоровья.
Узнайте больше о нашем использовании данныхЧтобы предоставить вам наиболее актуальную и полезную информацию и понять, какие Информация выгодно, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другими информация, которая у нас есть о вас. Если вы пациент клиники Мэйо, это может включать защищенную медицинскую информацию (PHI). Если мы объединим эту информацию с вашей PHI, мы будем рассматривать всю эту информацию как PHI, и будет использовать или раскрывать эту информацию только в соответствии с нашим уведомлением о конфиденциальности. практики.Вы можете отказаться от рассылки по электронной почте. в любое время, нажав ссылку «Отказаться от подписки» в электронном письме.
Подписывайся!
Спасибо за подписку
Наша электронная рассылка Housecall будет держать вас в курсе на последней информации о здоровье.
Сожалеем! Наша система не работает. Пожалуйста, попробуйте еще раз.
Что-то пошло не так на нашей стороне, попробуйте еще раз.
Пожалуйста, попробуйте еще раз
17 июля 2018 г. Показать ссылки- Tangney CC, et al. Снижение липидов с помощью диеты или пищевых добавок. https://uptodate.com/contents/search. По состоянию на 22 мая 2018 г.
- Ваш путеводитель по снижению уровня холестерина с помощью терапевтических изменений образа жизни. Национальный институт сердца, легких и крови. https://www.nhlbi.nih.gov/health-topics/all-publications-and-resources/your-guide-lowering-cholesterol-therapy-lifestyle.По состоянию на 22 мая 2018 г.
- Готовим для снижения холестерина. Американская Ассоциация Сердца. http://www.heart.org/HEARTORG/Conditions/Cholesterol/PreventionTreatmentofHighCholesterol/Cooking-To-Lower-Cholesterol_UCM_305630_Article.jsp#.WzUahNhKjq0. По состоянию на 22 мая 2018 г.
- Catapano AL, et al. Рекомендации ESC / EAS по лечению дислипидемий от 2016 г .: Задача по лечению дислипидемий Европейского общества кардиологов (ESC) и Европейского общества атеросклероза (EAS), разработанная при особом участии Европейской ассоциации по профилактике сердечно-сосудистых заболеваний и реабилитации (EACPR). ).Атеросклероз. 2016; 253: 281.
- Estruch R, et al. Первичная профилактика сердечно-сосудистых заболеваний с помощью средиземноморской диеты с добавлением оливкового масла или орехов первого отжима. Медицинский журнал Новой Англии. 2018; 378: e34.
- Авокадо в день может сдерживать плохой холестерин. Американская Ассоциация Сердца. https://news.heart.org/avocado-day-may-help-keep-bad-cholesterol-bay/. По состоянию на 28 июня 2018 г.
- Wang L, et al. Влияние умеренно жирной диеты с авокадо и без на количество, размер и подклассы липопротеиновых частиц у взрослых с избыточным весом и ожирением: случайное контролируемое исследование.Журнал Американской кардиологической ассоциации. 2015; 4: e00.
- Kumar P, et al. Нарушения липидов и обмена веществ. В: Клиническая медицина Кумара и Кларка. 9 изд. Филадельфия, Пенсильвания: Эльзевир; 2017. https://clinicalkey.com. По состоянию на 22 мая 2018 г.
- Fekete AA, et al. Сывороточный протеин снижает артериальное давление и улучшает функцию эндотелия и липидные биомаркеры у взрослых с предгипертонией и легкой гипертензией: результаты хронического рандомизированного контролируемого исследования Whey2Go. Американский журнал клинического питания.2016; 104: 1534.
- AskMayoExpert. Гиперлипидемия (взрослый). Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2018.
- 2015-2020 Диетические рекомендации для американцев. Министерство здравоохранения и социальных служб США и Министерство сельского хозяйства США. https://health.gov/dietaryguidelines/2015/guidelines. По состоянию на 22 мая 2018 г.
- Окончательное определение относительно частично гидрогенизированных масел (удаление трансжиров). Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США.https://www.fda.gov/food/ingredientspackaginglabeling/foodadditivesingredients/ucm449162.htm. По состоянию на 28 июня 2018 г.
Продукты и услуги
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — цифровое издание
- Книга: Книга здоровья семьи клиники Мэйо, 5-е издание
.
Высокий холестерин: Обзор — InformedHealth.org
Введение
Многие люди беспокоятся о своем холестерине, потому что высокий уровень холестерина в крови может увеличить риск сердечно-сосудистых заболеваний.
Считается, что люди имеют высокий холестерин («гиперхолестеринемия»), когда превышаются определенные уровни. Высокий уровень холестерина сам по себе не является заболеванием. Также существуют разные мнения о том, что считается завышенным. Важно помнить, что высокий уровень холестерина — лишь один из многих факторов риска сердечно-сосудистых заболеваний. Это означает, что сам по себе уровень холестерина мало что говорит нам о риске для человека.
Симптомы
Высокий холестерин сам по себе не вызывает никаких симптомов.Но если у кого-то высокий уровень холестерина в течение многих лет, риск сердечно-сосудистых заболеваний, таких как стенокардия, сердечные приступы и инсульты, может быть выше, чем обычно для его возраста. Так что людям с высоким уровнем холестерина может быть полезно что-то с этим поделать.
Причины
Уровни холестерина в основном зависят от ваших генов и образа жизни.
У некоторых людей уже в детстве был очень высокий уровень холестерина из-за их генов. Это называется семейной или первичной гиперхолестеринемией.Существуют различные типы проблем такого рода, которые иногда представляют серьезный риск для здоровья.
Но у большинства людей на уровень холестерина в основном влияют факторы образа жизни, такие как диета и физические упражнения. Это называется приобретенной гиперхолестеринемией.
Иногда уровень холестерина у людей повышается из-за заболевания, например, недостаточной активности щитовидной железы. Прием определенных лекарств также может несколько повысить уровень холестерина.
Факторы риска
Как правило, чем выше уровень холестерина, тем выше риск сердечно-сосудистых заболеваний.Но холестерин — не единственный фактор риска. Многие другие вещи могут иметь влияние — как положительное, так и отрицательное. Риск сердечно-сосудистых заболеваний можно правильно оценить только в том случае, если все факторы будут учтены вместе.
Индивидуальный риск людей можно определить с помощью специальных таблиц или компьютерных программ, иногда называемых калькуляторами риска. Лучше всего это делать вместе с врачом. Для расчета риска необходима различная информация о факторах риска.Вот основные факторы риска:
Возраст: Риск сердечно-сосудистых заболеваний увеличивается с возрастом.
Пол: Мужчины подвергаются более высокому риску, чем женщины.
Семейный анамнез: Люди подвергаются большему риску, если у них есть брат или отец, перенесший сердечный приступ или инсульт в возрасте до 55 лет, или если у них есть сестра или мать, у которых ранее был сердечный приступ или инсульт. возраст 65.
- Курение: Курение увеличивает риск в большей степени, чем, например, умеренно высокий уровень холестерина.
Высокое кровяное давление: Высокое кровяное давление (гипертония) создает дополнительную нагрузку на сердце и кровеносные сосуды.
Диабет 2 типа: Люди с диабетом 2 типа имеют больший риск сердечно-сосудистых заболеваний, чем люди их возраста, не страдающие диабетом.
Уровни холестерина: Высокий общий холестерин, высокий холестерин ЛПНП («плохой» холестерин) и низкий холестерин ЛПВП («хороший» холестерин) потенциально вредны.
Когда кто-то оценивает риск сердечно-сосудистых заболеваний, он обычно описывается с точки зрения вероятности инсульта или сердечного приступа в течение следующих десяти лет. В следующих таблицах показаны примеры с двумя женщинами (Вероника и Изабель) и двумя мужчинами (Фред и Карл), чтобы продемонстрировать, насколько важно учитывать все факторы риска вместе.
Таблица: Влияние различных факторов риска у женщин
Вид в собственном окне
| Фактор риска | Вероника | Isabel |
|---|---|---|
| Общий холестерин высокий (26030 мг / л) | 9030Высокий (260 мг / дл) | |
| Холестерин ЛПВП | Слегка низкий (44 мг / дл) | Слегка низкий (44 мг / дл) |
| Возраст | 50 лет | 50 лет |
| Генетическая предрасположенность | Нет | Отец: сердечный приступ до 55 лет. |
| Курит | Нет | Да |
| Артериальное давление | Слегка высокое (145/90 мм рт. Ст.) | Слегка высокое (145/90 мм рт. |
| Риск сердечного приступа или инсульта в ближайшие десять лет | 4% | 18% |
Таблица: Влияние различных факторов риска у мужчин
Просмотр в собственном окне
| Фактор риска | Fred | Carl | ||
|---|---|---|---|---|
| Общий холестерин | Высокий (260 мг / дл) | Высокий (260 мг / дл) | ||
| Холестерин ЛПВП | Легко низкий (44306 мг / дл) | Слегка низкая (44 мг / дл) | ||
| Возраст | 50 лет | 50 лет | ||
| Генетическая предрасположенность | Нет | Нет | Курит | Нет | Да |
| Артериальное давление | Нормальное | Очень высокое (162/96 мм рт. инсульт в течение следующих десяти лет | 11% | 33% |
Источник: www.arriba-hausarzt.de
Хотя все вышеперечисленные четыре человека имеют одинаковый уровень холестерина, их индивидуальный риск сердечно-сосудистых заболеваний сильно различается. Так что сам по себе уровень холестерина мало что говорит нам. Поэтому они, как правило, не являются подходящей основой для принятия решения о том, следует ли принимать лечение, снижающее уровень холестерина.
Между прочим, риск сердечного приступа или инсульта у 50-летнего человека в ближайшие десять лет при отсутствии факторов риска составляет 3% для мужчин и менее 1% для женщин.
Диагноз
Холестерин не растворяется в воде (или крови). Чтобы иметь возможность транспортировать его в крови, наши тела упаковывают холестерин в крошечные пакетики вместе с различными белками и другими веществами в нашей крови. В зависимости от того, что еще упаковано в эти посылки, они содержат разные виды холестерина, которые можно различить в лаборатории.
При рассмотрении уровня холестерина обычно измеряются два разных типа. Эти два типа по-разному влияют на здоровье сердечно-сосудистой системы.На обыденном языке их часто называют «хорошим» и «плохим» холестерином:
- Холестерин ЛПВП: Уровень холестерина ЛПВП (липопротеинов высокой плотности) является мерой доли «хорошего» холестерина в общем холестерине. . Нормальный или высокий уровень холестерина ЛПВП связан с более низким риском сердечно-сосудистых заболеваний, чем низкий уровень холестерина ЛПВП.
- Холестерин ЛПНП: Уровни холестерина ЛПНП (липопротеинов низкой плотности) являются мерой доли «плохого» холестерина.Высокий уровень холестерина ЛПНП связан с более высоким риском сердечно-сосудистых заболеваний.
Также измеряется уровень «общего холестерина». Это показывает, сколько холестерина в крови в целом. Высокий уровень общего холестерина, как правило, неблагоприятен. Лучше всего измерять уровень общего холестерина и холестерина ЛПНП натощак. Вот почему людей просят перестать есть и пить только воду за двенадцать часов до обследования.
Есть некоторые разногласия по поводу того, когда уровень холестерина «слишком высок».«У людей часто диагностируется гиперхолестеринемия, если их общий холестерин или холестерин ЛПНП выше уровня, который был определен как« здоровый ». Уровни холестерина ЛПВП ниже порогового уровня также считаются неблагоприятными. Эти уровни могут быть измерены в двух разных единицах: либо в миллиграммах на децилитр (мг / дл), либо в миллимолях на литр (ммоль / л). Следующие уровни считаются «хорошими» у здоровых людей:
Общий холестерин: Уровни ниже 200 мг / дл (5.2 ммоль / л)
Холестерин ЛПНП: Уровни ниже 130 мг / дл (3,4 ммоль / л)
Холестерин ЛПВП: Уровни выше 40 мг / дл (1 ммоль / л) у мужчин и выше 50 мг / дл (1,3 ммоль / л) у женщин
Некоторые эксперты критикуют использование заранее определенных пороговых уровней, поскольку это означает, что считается, что большое количество людей имеет проблемы со здоровьем. Основываясь на этих определениях, исследование 2010 года, проведенное Институтом Роберта Коха, показало, что более половины всех немцев имеют высокий уровень холестерина.
Скрининг
В Германии люди, имеющие обязательную медицинскую страховку, имеют право на общий медицинский осмотр каждые три года, начиная с 35 лет. Молодые люди (в возрасте от 18 до 35 лет) могут пройти обследование один раз. . Цель этого осмотра — выявить ранние признаки сердечно-сосудистых заболеваний, диабета и проблем с почками. Он включает в себя такие вещи, как измерение артериального давления, анализы крови и мочи. Также измеряется общий холестерин.
Лечение
Лечение повышенного холестерина — это не только снижение уровня холестерина.Вместо этого речь идет о снижении повышенного риска сердечно-сосудистых заболеваний до нормального уровня, если это возможно. Лечение можно считать хорошо проверенным только в том случае, если исследователи также посмотрят, действительно ли они предотвращают сердечные заболевания.
Людям с повышенным риском сердечно-сосудистых заболеваний часто рекомендуют соблюдать некоторые общие меры в рамках лечения. К ним относятся следующие:
Отказ от курения
Уменьшение количества насыщенных жиров в вашем рационе
«Средиземноморская диета»
Много упражнений
Похудание
Некоторые из этих мер могут также снизить уровень холестерина.
Как и в случае с другими видами лечения, при оценке лекарств недостаточно смотреть только на то, как они влияют на уровень холестерина. До сих пор изучалась только одна группа лекарств, известных как статины, для лечения высокого уровня холестерина у людей, у которых, однако, не было сердечного приступа, инсульта или других сердечно-сосудистых заболеваний. Было показано, что статины снижают уровень холестерина ЛПНП, а также, по-видимому, имеют другие положительные эффекты на кровеносные сосуды. Исследователи расходятся во мнениях относительно того, связаны ли положительные эффекты статинов только с их способностью снижать уровень холестерина или другие факторы тоже играют роль.
Источники
Информация о здоровье IQWiG написана с целью помочь люди понимают преимущества и недостатки основных вариантов лечения и здоровья услуги по уходу.
Поскольку IQWiG — немецкий институт, некоторая информация, представленная здесь, относится к Немецкая система здравоохранения. Пригодность любого из описанных вариантов в индивидуальном случай можно определить, посоветовавшись с врачом.Мы не предлагаем индивидуальных консультаций.
Наша информация основана на результатах качественных исследований. Это написано команда медицинские работники, ученые и редакторы, а также рецензируются внешними экспертами. Вы можете найти подробное описание того, как наша информация о здоровье создается и обновляется в наши методы.
Как уровень холестерина в течение всей жизни может навредить или помочь вашему сердцу
ЛПНП, или «плохой» холестерин, является основным фактором риска ишемической болезни сердца.Новое исследование предполагает, что, как и курение, оно имеет кумулятивный эффект на протяжении всей жизни: чем дольше у человека высокий уровень ЛПНП, тем выше риск сердечного приступа или остановки сердца.
Ишемическая болезнь сердца, также известная как «затвердение артерий», является основной причиной смерти в Соединенных Штатах. Это вызвано накоплением бляшек в артериях, которые сужают сосуды и блокируют поток насыщенной кислородом крови к сердцу. Часто у людей нет симптомов и они годами не осознают, что болеют этим заболеванием, пока у них не разовьется боль в груди или не произойдет катастрофическое событие, такое как сердечный приступ.
Используя данные четырех крупных проспективных исследований здоровья, исследователи подсчитали уровни ЛПНП с течением времени у 18 288 человек, которые прошли несколько тестов на ЛПНП в разном возрасте. Они рассчитали совокупное воздействие ЛПНП и наблюдали за своим здоровьем в течение в среднем 16 лет. Исследование проводится в JAMA Cardiology.
Исследователи обнаружили, что чем дольше у человека сохраняется высокий уровень ЛПНП — независимо от того, какой у них уровень ЛПНП в молодом или среднем возрасте — тем выше риск ишемической болезни сердца.По сравнению с теми, кто находится в самом низком квартале по совокупному риску, у тех, кто находится в самом высоком квартале, риск повышен на 57%.
Они не обнаружили повышенного риска инсульта или сердечной недостаточности, связанного с кумулятивным воздействием ЛПНП. Исследователи предполагают, что многие факторы могут способствовать сердечной недостаточности, и в их исследовании было слишком мало случаев инсульта, чтобы достичь статистической значимости.
В исследовании учитывались расовая и этническая принадлежность, пол, год рождения, индекс массы тела, курение, липопротеины высокой плотности (ЛПВП, или «хороший» холестерин), артериальное давление, диабет 2 типа и использование гиполипидемических и гиполипидемических средств. лекарства от кровяного давления.
Для людей младше 40 лет текущие руководящие принципы рекомендуют лечение статинами, снижающими уровень холестерина, только с показателями ЛПНП выше 190, но исследователи обнаружили, что повышенный риск ишемической болезни сердца может начинаться с гораздо более низкого уровня. (Уровни ЛПНП ниже 100 обычно считаются нормальными.)
«Наши цифры показывают, что риск начинается с уровней ЛПНП всего 100, — сказал ведущий автор Ии Чжан, доцент медицинских наук Колумбийского университета. «Это не обязательно означает, что человеку младше 40 лет с уровнем ЛПНП 100 следует немедленно начать лечение.Нам нужно больше доказательств, чтобы определить оптимальное сочетание возраста и уровня ЛПНП ».
Доктор Тамара Хорвич, кардиолог и профессор медицины Калифорнийского университета в Лос-Анджелесе, которая не участвовала в исследовании, отметила, что медицинские рекомендации по выбору тех, кому требуется статиновая терапия, в значительной степени ориентированы на пожилых людей, начиная с пожилого возраста. является основным фактором риска осложнений сердечных заболеваний.
Тем не менее, она сказала: «Из исследований вскрытия мы уже некоторое время знаем, что атеросклероз начинает развиваться в артериях молодых людей, уже в подростковом возрасте и в возрасте 20 лет.Я думаю, что это исследование может побудить врачей вернуть иглу в тот возраст, в котором они начали, или, по крайней мере, подумать о том, чтобы начать терапию статинами ».
Молодые люди имеют низкий краткосрочный риск, сказал доктор Чжан, но высокий долгосрочный риск. «Главный посыл — стараться поддерживать низкий уровень ЛПНП до среднего возраста. Это снизит риск сердечных заболеваний ».
Продукты, повышающие уровень холестерина
Холестерин
Холестерин — это восковидное жироподобное вещество, взвешенное в крови.Он вырабатывается вашей печенью, а также содержится в некоторых продуктах, которые вы едите. Ваш общий анализ крови на холестерин состоит из трех частей:
- ЛПНП, липопротеиды низкой плотности, холестерин («плохой» холестерин)
- ЛПВП, липопротеиды высокой плотности, холестерин («хороший» холестерин)
- триглицеридов. Это жир, перевариваемый с пищей, который попадает в кровоток. Он либо дает вашему телу энергию, либо откладывается в виде жира. Триглицериды поступают из пищевых жиров, продуктов с высоким содержанием сахара, слишком большого количества алкоголя или слишком большого количества калорий.
Когда слишком много ЛПНП накапливается на стенках артерии, образуется бляшка, блокирующая кровоток. Это может вызвать сердечные заболевания, заболевания периферических сосудов и инсульт.
HDL помогает избавиться от лишнего холестерина из кровеносных сосудов. Это может предотвратить или обратить вспять проблемы, взяв холестерин из зубного налета.
Вы можете снизить уровень холестерина ЛПНП и триглицеридов и повысить уровень холестерина ЛПВП, принимая лекарства, снижающие уровень холестерина, регулярно выполняя физические упражнения, изменяя свое питание или выполняя все три.Следующие советы помогут вам начать работу.
- Прочтите этикетку с информацией о пищевой ценности.
- Ешьте меньше насыщенных жиров (содержатся в продуктах животного происхождения и некоторых растительных маслах). Насыщенные жиры повышают уровень ЛПНП. Если вы потребляете 2000 калорий в день, ограничьте потребление насыщенных жиров до менее 22 граммов в день.
- Ищите продукты с ненасыщенными («хорошими») жирами. Хорошие жиры включают полезные для сердца мононенасыщенные и полиненасыщенные жиры.
- Выбирайте продукты с 0 граммами трансжиров.Транс-жиры повышают уровень ЛПНП («плохой» холестерин) и снижают уровень ЛПВП («хороший» холестерин). Также прочтите список ингредиентов, чтобы узнать, содержит ли пища гидрогенизированные масла.
- Похудей, если нужно. Уменьшите ежедневное потребление калорий и увеличьте количество упражнений, чтобы похудеть, снизить уровень холестерина и уровень ЛПНП.
- Умеренно или интенсивно занимайтесь по 40 минут 3-4 раза в неделю. Примеры действий, которые вы могли бы сделать, включают быструю ходьбу, бег трусцой, езду на велосипеде, аэробику или работу в саду.
Что такое холестерин?
Холестерин — это жироподобное вещество, взвешенное в крови. Он вырабатывается вашей печенью, а также содержится в некоторых продуктах, которые вы едите.
Показатель общего холестерина в крови состоит из трех частей:
ЛПНП (липопротеины низкой плотности) холестерин — это «плохой» холестерин. Когда на стенках артерий накапливается слишком много ЛПНП, образуется бляшка, блокирующая кровоток. Это может вызвать болезнь сердца, заболевание периферических артерий и инсульт.
ЛПВП (липопротеины высокой плотности) холестерин является «хорошим» холестерином. ЛПВП помогает избавиться от лишнего холестерина из крови и тканей. Это может предотвратить или обратить вспять проблемы с кровеносными сосудами, взяв холестерин из бляшки.
Триглицериды — это жир, перевариваемый с пищей, который попадает в кровоток. Он либо дает вашему телу энергию, либо откладывается в виде жира. Триглицериды поступают из пищевых жиров, продуктов с высоким содержанием сахара, слишком большого количества алкоголя или слишком большого количества калорий.
Мясо
Ешьте не более четырех-семи унций рыбы, птицы или нежирного мяса в день. Постарайтесь включить постные блюда в свой еженедельный план питания.
- Выберите тунец, лосось, озерная форель, палтус, сардины, курица или индейка (без кожи), моллюски, баранина, нежирные куски говядины и свинины (с пометкой «круглый», «цыпленок», «корейка», «вырезка». , «филе», «отбивная», «выбор», «выбор»).
- Ограничение бекон, обед или мясные полуфабрикаты (хот-доги, колбаса), субпродукты (печень, почки), мраморные куски мяса (стейк на косточке, жаркое).
Молочные продукты
Ежедневно ешьте три порции обезжиренных или нежирных молочных продуктов.
- Выберите обезжиренные или нежирные молочные продукты, такие как молоко или йогурт, сыр с содержанием жира менее шести граммов на унцию.
- Ограничение 2% или цельное молоко, сыр с содержанием жира более шести граммов на унцию, половинное мороженое, взбитые сливки.
Жиры и масла
Ешьте не более трех-шести чайных ложек жиров и масел в день (одна порция равна пяти граммам жира или одной чайной ложке).Насыщенные жиры и трансжиры способствуют образованию зубного налета.
- Выберите оливковое масло, масло канолы, арахисовое масло, льняное масло, нежирные приправы, маргарин для мягкой ванны или арахисовое масло без гидрогенизированных масел (0 граммов трансжиров), авокадо, орехи, семена.
- Ограничение сливочное масло, сало, жир бекона, кокос, кокосовое масло, косточковое пальмовое масло.
- Исключите трансжиров или продуктов, изготовленных с использованием гидрогенизированных масел.
Яйца
Ешьте не более двух яичных желтков в день.Используйте заменитель яиц или яичные белки, если вы едите более восьми яичных желтков в неделю.
Фрукты и овощи
Ешьте четыре с половиной стакана фруктов и овощей каждый день.
- Выберите свежие или замороженные овощи и фрукты, консервированные овощи без добавления соли, консервированные фрукты в соке (не сиропе), сухофрукты (в умеренных количествах, если ваш лечащий врач или диетолог не даст вам других указаний).
- Лимит жареные овощи или овощи, приготовленные в масле, сливках или других соусах; фрукты с сахаром, маслом, сливками или другими соусами.
Крахмалы, злаки (хлеб) и бобовые
Сделайте половину зерен цельнозерновой. Количество, которое вам нужно каждый день, зависит от вашего возраста, пола и потребности в калориях.
- Выберите нежирную выпечку (пирог с ангельской едой), коричневый рис, цельнозерновые макаронные изделия, кукурузу, печеный картофель, сушеный горох и фасоль, цельнозерновой хлеб и крупы.
- Ограничение пироги, торты, выпечка, кексы, пончики, круассаны, быстрый хлеб, печенье, крекеры, мюсли, чипсы, жареные продукты.
Высокий холестерин | Сидарс-Синай
Обзор
Для нормальной работы организму необходимы два основных вида жиров в кровотоке: холестерин и триглицериды. Они дают энергию, защищают тело от холода и помогают избежать травм. Жиры и белки образуют липопротеины, которые перемещаются по кровотоку. Высокий уровень жиров, особенно холестерина, перемещающихся в крови, может привести к сердечным приступам и инсультам.
Есть два вида холестерина.Один из них — липопротеины низкой плотности (ЛПНП). Он известен как «плохой» холестерин, потому что увеличивает риск сердечного приступа. В идеале она должна быть менее 130 мг / дл. Другой — липопротеин высокой плотности (ЛПВП), «хороший» холестерин. Снижает риск сердечного приступа. Он должен быть выше 40 мг / дл и более 25% от общего холестерина.
Идеальный уровень общего холестерина колеблется от 140 до 200 мг / дл. Когда он достигает 300, риск сердечного приступа увеличивается более чем вдвое.
Симптомы
Симптомы высокого холестерина отсутствуют, если только состояние не тяжелое.В таких случаях жировые отложения могут образовываться в сухожилиях и коже или даже вызывать сильную боль в животе из-за увеличения печени или селезенки.
Причины и факторы риска
Некоторые формы повышенного холестерина являются генетическими. Другие являются результатом диеты и образа жизни.
Диагностика
Анализ крови используется для измерения уровня холестерина. Показания будут более точными, если пациент ничего не ел в течение как минимум 12 часов.
Лечение
Лучший способ довести холестерин до нормального уровня — это изменить образ жизни:
- Уменьшить уровень холестерина и насыщенных жиров в рационе
- Увеличить количество порций фруктов и овощей до пяти-девяти в день
- Потребляйте больше водорастворимой клетчатки, такой как фрукты, овощи, бобовые, овсяные хлопья и овсяные отруби
- Регулярные тренировки
- Достичь идеального веса
- Бросить курить
- Выпивать небольшое количество алкоголя в день (не более двух порций)
Если эти меры не снижают уровень холестерина, может быть назначен гиполипидемический препарат.
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Холестерин: определение, нормальный и высокий уровень + Как снизить
Холестерин играет ключевую роль в организме — он помогает вырабатывать гормоны и балансирует питательные вещества. Но слишком много холестерина может заблокировать артерии, привести к сердечным заболеваниям и множеству других проблем. Читайте дальше, чтобы узнать о здоровом уровне холестерина и о том, какие изменения в образе жизни и диете могут помочь вам его снизить.
Что такое холестерин?Холестерин — это тип липидов (стерол), используемых для построения клеточных мембран, гормонов и витамина D. Вы получаете холестерин из различных продуктов животного происхождения, таких как яйца, мясо, масло и цельномолочные молочные продукты. Этот жир часто называют «плохим парнем», поскольку многие люди во всем мире борются с высоким уровнем холестерина в крови. Но низкий уровень холестерина может быть не менее проблематичным, хотя и встречается гораздо реже.
Холестерин чрезвычайно важен для вашего организма.Фактически, у человека есть более 100 генов, которые влияют на выработку, движение и распад холестерина [1, 2].
Правильно сбалансированный уровень холестерина жизненно важен для всасывания питательных веществ с пищей , уровни гормонов , репродуктивное здоровье , жидкость и соль баланс , а также для вашего кальция статус . В коре надпочечников , холестерин расщепляется на прегненолон , , который используется для выработки всех половых гормонов [1, 2].
Более того, холестерин помогает клеткам общаться и переносить различные важные молекулы внутрь и из клеток. Без него не обошлось бы ни одной клетке вашего тела [1].
Большая часть холестерина вырабатывается в печени и кишечнике, а меньшее количество — в других органах [3].
Отправной точкой для его производства в организме является ланостерин. В среднем люди производят 10 мг холестерина в день на 1 кг веса тела, но это очень индивидуально и зависит от многих факторов. Если вы едите продукты с высоким содержанием холестерина, в организме должно вырабатываться меньше [1, 3].
У большинства людей холестерин ассоциируется только с негативными последствиями для здоровья. И это правда, что хотя определенное количество холестерина жизненно важно для вашего здоровья , высокий уровень может быть очень опасным .
Высокий холестерин — распространенная проблема — в основном из-за нездорового питания или образа жизни, хотя генетические факторы также могут играть большую роль. Высокий уровень холестерина может увеличить риск сердечных заболеваний из-за закупорки артерий [1].
Важно отметить, что вопрос не только в том, высокий ли у вас холестерин в целом. Не весь холестерин создается одинаково, ЛПНП является более опасным или «плохим» типом. С другой стороны, ЛПВП обычно защищает. Их соотношение может быть намного важнее уровня общего холестерина.
Измерение холестерина
Общий холестерин измеряется в так называемой липидной панели . Панель обычно рассматривает 4 параметра (маркера) [4]:
Каждый человек старше 45 лет должен получить панель липидов.Людям в возрасте до 45 лет, у которых в семейном анамнезе есть сердечные заболевания, диабет или хроническое заболевание почек, следует пройти обследование раньше [5].
Если вы подвержены более высокому риску сердечных заболеваний, ваш врач, вероятно, захочет отслеживать не только эти маркеры (проверьте тесты, такие как ApoB, Lp (a) и частицы LDL). Но для большинства обычная липидная панель — отличное место, чтобы начать заботиться о здоровье своего сердца!
Х-ЛПНП, Х-ЛПВП и ЛПОНП-CХолестерин, обнаруженный в крови, связан в частицы, называемые липопротеинами.Вы можете думать о липопротеинах как о транспортных средствах, а о холестерине как о пассажирах. Эти липопротеины различаются по плотности (размеру носителя), на основании чего можно выделить три основных типа холестерина:
- ЛПВП-холестерин (холестерин липопротеинов высокой плотности), известный как «хороший» холестерин
- ЛПНП-холестерин (низкий- холестерин липопротеинов плотности), известный как «плохой» холестерин
- ЛПОНП-холестерин (холестерин липопротеинов очень низкой плотности), также «плохой» холестерин
Общий холестерин — это сумма этих трех типов холестерина в организме.Изменение любого из этих холестеринов повлияет на общий показатель холестерина.
В целом , ЛПНП и ЛПВП работают вместе для поддержания уровня холестерина. ЛПНП доставляет холестерин из печени в органы, которые его используют. ЛПВП собирает неиспользованный холестерин из органов и возвращает его в печень (и надпочечники) для повторного использования или утилизации [6].
HDL-холестерин известен как «хороший» холестерин, потому что частицы HDL уносят холестерин для утилизации. С другой стороны, холестерин ЛПНП считается «плохим» холестерином, поскольку частицы ЛПНП откладывают его в тканях, таких как артерии.Кроме того, менее обсуждаемые ЛПОНП могут расщепляться на ХС ЛПНП, что может закупорить артерии [7, 8, 9].
Нормальный диапазон
Общий холестерин
Нормальный диапазон для общего холестерина составляет между 100 и 200 мг / дл [10, 11].
LDL-CНа основании Национальной образовательной программы по холестерину (NCEP) уровни LDL-холестерина классифицируются как:
- Оптимальный: <100 мг / дл (2,59 ммоль / л)
- Почти оптимальный: 100 -129 мг / дл (2.59-3,37 ммоль / л)
- Пограничный высокий: 130-159 мг / дл (3,37-4,12 ммоль / л)
- Высокий: 160-189 мг / дл (4,15-4,90 ммоль / л)
- Очень высокий:> 189 мг / дл (4,90 ммоль / л)
Подробнее о ХС-ЛПНП.
HDL-CУровни HDL-C можно классифицировать следующим образом [12, 10]:
- Высокий риск: <40 мг / дл (1,0 ммоль / л) для мужчин или <50 мг / дл ( 1,3 ммоль / л) для женщин
- Средний риск: 40-50 мг / дл (1,0-1,3 ммоль / л) для мужчин и 50-59 мг / дл (1.3-1,5 ммоль / л) для женщин
- Низкий риск:> 60 мг / дл (1,55 ммоль / л)
Подробнее о ХС-ЛПВП.
Высокий уровень холестерина
Незначительное и временное повышение уровня холестерина обычно не является проблемой. С другой стороны, постоянно повышенный уровень холестерина может быть опасен.
Уровни выше > 240 мг / дл считаются очень высокими [1, 13].
Указанные ниже причины обычно связаны с высоким уровнем холестерина. Проконсультируйтесь со своим врачом или другим медицинским работником, чтобы поставить точный диагноз.Ваш врач интерпретирует ваши результаты с учетом вашей истории болезни, симптомов и других результатов анализов.
Что увеличивает холестерин?
Диеты с высоким содержанием калорий и жиров
Диета, возможно, является самым большим и наиболее значительным фактором повышения уровня холестерина для большинства людей. Диета играет решающую роль в балансе холестерина. Высокий уровень насыщенных жиров может резко повысить уровень холестерина в крови . Это увеличение усугубляется ожирением [1].
В организме есть множество защитных механизмов, предотвращающих резкое повышение уровня холестерина. Риск для здоровья , связанный с высоким уровнем холестерина, развился через много лет, чтобы развиться , и является результатом постоянного употребления в пищу продуктов с высоким содержанием жиров [1].
Основными источниками холестерина являются яйца , молочные продукты , и мясо . Подсчитано, что 24,6% общего количества холестерина, потребляемого в рационе США, поступает из яиц. Курица и говядина составляют 12,5% и 11% соответственно [14].
Пока неясно, может ли холестерин из рациона вызывать сердечные заболевания. Согласно большому метаанализу (40 исследований и 362 тыс. Пациентов), возможно, нет. В США по-прежнему не рекомендуется употреблять более 300 мг холестерина в день [15, 16].
В других странах, таких как Австралия, Канада , Корея , и Индия , , нет ограничений на холестерин , , а только на насыщенные и трансжиры , , что, вероятно, намного опаснее [ 15, 16].
Ожирение
Уровни холестерина обычно выше у людей с избыточным весом и ожирением [17].
Отсутствие физических упражнений
Исследования обнаружили связь между отсутствием физической активности и повышенным уровнем общего холестерина, в частности «плохого» холестерина [18].
Алкоголь
Употребление алкоголя может повысить уровень общего холестерина, в основном за счет повышения холестерина ЛПВП [19].
Снижение активности щитовидной железы
Снижение активности щитовидной железы (гипотиреоз) также может повышать уровень холестерина [10, 20].
Функция щитовидной железы контролирует различные аспекты нашего метаболизма. Даже в пределах нормального диапазона значений тиреотропного гормона (ТТГ) исследования показали линейное увеличение общего холестерина, ХС-ЛПНП и триглицеридов с увеличением ТТГ [20].
Лекарства
Многие лекарства могут повышать уровень холестерина, в том числе [21, 22]:
- Кортикостероиды
- Водные таблетки (диуретики)
- Бета-блокаторы
- Антипсихотики
- Противосудорожные препараты
- Анаболические стероиды
- Продукты, богатые клетчаткой: ячмень, овес, рисовые отруби [47, 48, 49, 50, 51, 52, 53, 54, 55]
- Орехи, например грецкие орехи и орехи макадамия [56, 57, 58, 59, 60, 61]
- Бета-глюканы [62, 63, 64, 65]
- Глюкоманнан [66, 67, 68, 69, 70]
- Растительные стеролы [39, 40, 41]
- Красный дрожжевой рис [71, 72, 73]
- Подорожник светлый [74, 75, 76]
- Зеленый чай [77, 78, 79]
- Берберин [80, 81]
- Черная смородина масло [82, 83]
- Кэроб [84, 85]
- Льняное семя [86, 87, 88]
- Авокадо [89, 90, 91]
- Пробиотические продукты, содержащие штаммов Lactobacillus [92]
- Витамин C [93]
- Серьезные заболевания, травмы или хирургические операции — уровни постепенно повышаются во время выздоровления [94, 95].
- Бактериальные, вирусные или паразитарные инфекции [94, 96]
- Недоедание (диеты с низким содержанием белка) [97]
- Нарушение всасывания при таких состояниях, как целиакия [98]
- Анемия (дефицит железа) [99]
- Сверхактивная щитовидная железа (гипертиреоз) [20]
- Заболевание печени [100, 101]
- Рак [94, 102]
- Редкие генетические нарушения [103, 104]
- Статины, препараты, используемые для снижения холестерина, в редких случаях могут снизить уровень холестерина ниже нормы [105, 106].
Семейная гиперхолестеринемия — это наследственное заболевание, которое вызывается мутациями в нескольких генах, включая те, которые вызывают [23]:
Она вызывает проблемы с очисткой ЛПНП [23].
У некоторых людей снижена активность генов, расщепляющих холестерин (переносчики ABC). Это может повысить уровень холестерина и снизить реакцию на лечение холестерина [24].
Кроме того, ваши варианты аполипопротеина E (APOE) могут иметь большое влияние на уровень холестерина и триглицеридов, помимо влияния на риск болезни Альцгеймера. APOE помогает транспортировать жиры в крови. Хорошо функционирующий APOE снижает уровень холестерина, снижает риск сердечных заболеваний, поддерживает здоровье мозга и уменьшает чрезмерное воспаление.
Как снизить уровень холестеринаНаиболее важно поработать со своим врачом, чтобы выяснить, что вызывает у вас высокий уровень холестерина, и вылечить любые основные заболевания.
Если у вас высокий уровень холестерина и вы подвержены повышенному риску сердечных заболеваний, ваш врач может назначить лекарства, такие как статины. Статины уменьшают количество холестерина, производимого печенью, увеличивают захват ЛПНП в печени и повышают холестерин ЛПВП [25, 26].
Обсудите с врачом дополнительные изменения в образе жизни, указанные ниже.Ни одну из этих стратегий никогда не следует применять вместо того, что рекомендует или предписывает ваш врач!
Диета
Придерживайтесь здоровой, сбалансированной диеты с низким содержанием насыщенных жиров и обработанных углеводов [27, 28, 29]. Помните, что не существует универсальной диеты. Вам нужно будет поэкспериментировать со здоровым питанием, следить за своими лабораторными исследованиями и реакциями, а также проконсультироваться с врачом (особенно если вы принимаете лекарства по рецепту).
Средиземноморская диета
Средиземноморская диета — хороший пример здоровой диеты, богатой мононенасыщенными жирами.В его состав входит много фруктов и овощей, жирная рыба, оливковое масло и орехи. Исследования показали, что он помогает снизить уровень холестерина и снизить риск сердечных заболеваний [30, 31, 32, 33].
Диета DASH
Диета DASH — это еще один тип диеты, который может помочь снизить уровень холестерина [34, 35]. Эта диета используется для снижения артериального давления. DASH, как и средиземноморская диета, богат овощами, фруктами, нежирным мясом, орехами и бобами. В нем много клетчатки и мало жира.
Диета Шага 2
Диета Шага 2 Американской кардиологической ассоциации, которая состоит из увеличения количества рыбы, овощей, фруктов и нежирных молочных продуктов при одновременном снижении потребления соли и алкоголя, снижает общий холестерин.Эта диета также снижает уровень ЛПНП до 20% [36, 37, 38].
Растительные стеролы
Ешьте больше продуктов с высоким содержанием растительных стеролов (холестерина, вырабатываемого растениями), включая орехи, семена и бобовые. Растительные стеролы конкурируют с холестерином за абсорбцию в кишечнике, что снижает уровень холестерина [39, 40, 41, 42].
Образ жизни
Снижение веса
Если у вас избыточный вес, похудание может помочь снизить общий уровень холестерина [17, 27].
В исследовании (DB-RCT) с участием 384 человек потеря веса вызвала снижение уровня общего холестерина на 25–30 мг / дл [43].
Регулярные упражнения
Регулярно выполняйте физические упражнения. Найдите занятие, которое вам нравится, которым вы можете заниматься регулярно (несколько раз в неделю), например бег трусцой, ходьба, плавание или тренировки с отягощениями [36, 27].
Мета-анализ 51 исследования с участием 4700 взрослых показал, что аэробное упражнение , такое как бег трусцой, бег и езда на велосипеде , повысило ЛПВП на 4,6% и снизило ЛПНП на 5% [44].
Бросить курить
Исследование, сравнивающее курящих и некурящих женщин, показало, что у курильщика уровень общего холестерина был выше (197 мг / дл vs.189,1 мг / дл) и имели более низкие уровни ЛПВП (45 мг / дл против 52,1 мг / дл) [45].
Ограничьте употребление алкоголя и кофе
Не преувеличивайте с алкоголем. Алкоголь может повысить уровень ЛПВП и общего холестерина [19]. Хотя увеличение ЛПВП обычно считается полезным, чрезмерное употребление алкоголя имеет множество негативных последствий для здоровья. Обсудите употребление алкоголя со своим врачом.
Одно исследование показывает, что ежедневное употребление кофе может немного повысить уровень холестерина [46]. Попробуйте заменить немного кофе зеленым чаем.
Добавки
Обсудите с врачом следующие продукты и добавки. Исследования показали, что они могут помочь снизить уровень холестерина:
Помните, всегда говорите со своим врачом, прежде чем принимать какие-либо добавки, потому что они могут повлиять на ваше состояние здоровья или ваше лечение / лекарства!
Низкий уровень холестерина
Низкий уровень холестерина может сигнализировать о проблеме со здоровьем.
Указанные ниже причины обычно связаны с низким уровнем холестерина. Проконсультируйтесь со своим врачом или другим медицинским работником, чтобы поставить точный диагноз. Ваш врач интерпретирует ваши результаты с учетом вашей истории болезни, симптомов и других результатов анализов.
Они могут снизить уровень холестерина:


 7 мг
7 мг ) и замена их на растительные масла (подсолнечное, оливковое, кукурузное).
) и замена их на растительные масла (подсолнечное, оливковое, кукурузное).
 овощи, жареные на животных или неизвестных жирах
овощи, жареные на животных или неизвестных жирах