Метаболический синдром
Определение
Метаболический синдром – это совокупность отклонений, таких как ожирение, гипертония, повышенный уровень сахара и холестерола в крови, которая в значительной степени повышает риск развития сердечно-сосудистой патологии, сахарного диабета 2-го типа и ряда других заболеваний. По сути, он не является заболеванием как таковым, но представляет группу факторов риска, которые часто встречаются вместе, увеличивая вероятность тяжелых заболеваний.
Термин «метаболический синдром» введен сравнительно недавно – в 80-х годах XX века. Это одна из основных проблем в области здравоохранения во многих странах мира. Количество взрослых, страдающих метаболическим синдромом, достигает в некоторых государствах 25-30 %. Наиболее распространен он в странах Восточной Азии, Латинской Америки, США, некоторых странах Европы.
Если раньше метаболический синдром считался болезнью людей старшего возраста, то теперь увеличился процент молодых, страдающих им.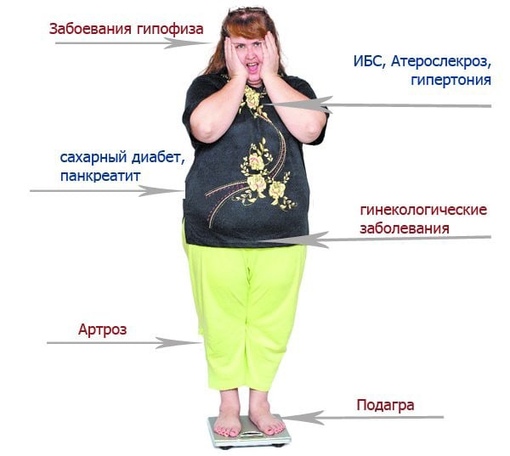
Помимо сердечно-сосудистых заболеваний и сахарного диабета, метаболический синдром ведет к неалкогольному стеатогепатиту, ряду онкологических заболеваний, в том числе раку груди, толстого кишечника, простаты. Выявлена также связь метаболического синдрома с возникновением псориаза и некоторых психоневрологических нарушений.
Механизм развития метаболического синдрома изучен не до конца. Лечение пациентов представляет собой достаточно сложную задачу. В некоторых случаях здоровый образ жизни – правильное питание, физическая активность – снижают риск развития тяжелых заболеваний.
Синонимы русские
Метаболический синдром X, синдром Ривена, синдром резистентности к инсулину, «синдром нового мира».
Синонимы английские
Metabolic syndrome X, cardiovascular metabolic syndrome, dysmetabolic syndrome, syndrome X, Reaven syndrome.
Симптомы
Диагноз «метаболический синдром» устанавливается при наличии трех или более следующих признаков:
- абдоминальное ожирение – окружность талии более 94 см у мужчин и 80 см у женщин;
- артериальное давление выше 130/80;
- повышенный уровень холестерола в крови;
- повышенный уровень триглицеридов в крови;
- увеличение концентрации глюкозы в крови.
Общая информация о заболевании
В основе развития метаболического синдрома лежит как генетическая предрасположенность, так и ряд внешних факторов: низкая физическая активность, нарушения питания. Считается, что ведущую роль играет нарушение функционирования жировой ткани и развитие резистентности к инсулину.
Признаком метаболического синдрома является так называемое абдоминальное ожирение. При нем жировая ткань откладывается на животе и увеличивается количество «внутреннего» жира (внешне это может быть незаметно). Абдоминальный жир обладает повышенной резистентностью (устойчивостью) к инсулину, в отличие от подкожного.
При нем жировая ткань откладывается на животе и увеличивается количество «внутреннего» жира (внешне это может быть незаметно). Абдоминальный жир обладает повышенной резистентностью (устойчивостью) к инсулину, в отличие от подкожного.
Инсулин – это гормон, который образуется бета-клетками поджелудочной железы и участвует во всех видах обмена веществ. Под действием инсулина глюкоза проникает в клетки различных тканей организма, где применяется в качестве источника энергии. Избыток глюкозы в печени накапливается в виде гликогена или используется для синтеза жирных кислот. Инсулин также снижает активность распада жиров и белков. Если возникает резистентность клеток к инсулину, то организму требуется большее количество этого гормона. В результате повышается уровень инсулина и глюкозы в крови, нарушается утилизация глюкозы клетками. Чрезмерная концентрация глюкозы повреждает стенку сосудов и нарушает работу органов, в том числе почек. Избыток инсулина приводит к задержке натрия почками и, как следствие, к повышению артериального давления.
В формировании резистентности к инсулину важную роль играет дисфункция жировой ткани. При абдоминальном ожирении жировые клетки увеличены, инфильтрированы макрофагами, что приводит к выбросу больших количеств цитокинов – фактора некроза опухолей, лептина, резистина, адипонектина и других. В результате нарушается взаимодействие инсулина с рецепторами на поверхности клеток. Дополнительным фактором развития резистентности является ожирение, так как инсулин может накапливаться в жировых клетках.
Резистентность к инсулину влияет на жировой обмен: повышается уровень липопротеинов очень низкой плотности (ЛПОНП), липопротеинов низкой плотности (ЛПНП), триглицеридов, уменьшается концентрация липопротеинов высокой плотности (ЛПВП). Липопротеины низкой плотности – это фракция общего холестерина, которая участвует в формировании клеточной стенки и в синтезе половых гормонов. Однако избыток ЛПНП («плохого холестерина») может приводить к формированию атеросклеротических бляшек в стенке сосудов и к патологии сердечно-сосудистой системы.
Кроме того, при метаболическом синдроме сосудистая стенка становится жестче, усиливается тромботическая активность крови, увеличивается количество провоспалительных цитокинов. Все это дополнительно повышает риск сердечно-сосудистой патологии.
Таким образом, метаболический синдром представляет собой комплекс патологических состояний, которые тесно связаны между собой. Процесс развития метаболического синдрома изучен не до конца.
При отсутствии соответствующего лечения метаболический синдром может в течение нескольких лет приводить к ряду тяжелых заболеваний: к патологии сердечно-сосудистой системы, в частности к ишемической болезни сердца, сахарному диабету 2-го типа.
Кто в группе риска?
- Страдающие ожирением.
- Ведущие малоподвижный образ жизни.
- Люди старше 60 лет.
- Больные сахарным диабетом 2-го типа или те, чьи родственники страдают им.
- Люди с сердечно-сосудистыми заболеваниями, повышенным артериальным давлением.
- Женщины с синдромом поликистозных яичников.
Диагностика
Диагностика метаболического синдрома основана на данных осмотра, анамнезе, результатах лабораторных и инструментальных исследований. Основным диагностическим критерием является абдоминальное ожирение, однако оно говорит о наличии метаболического синдрома не само по себе, а в сочетании с рядом дополнительных симптомов, подтвержденных анализами.
Важно попытаться выяснить причину ожирения, которое может быть связано, например, с заболеваниями эндокринной системы.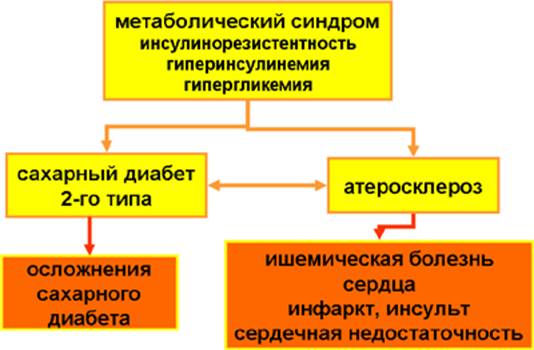
Лабораторные исследования
- С-реактивный белок, количественно. Это белок острой фазы, который синтезируется в печени. Его концентрация зависит от уровня провоспалительных цитокинов. Он также принимает участие в формировании атеросклеротических бляшек. При метаболическом синдроме его уровень бывает повышен.
- Глюкоза в плазме. Для метаболического синдрома характерна повышенная концентрация глюкозы.
- Холестерол – липопротеины высокой плотности (ЛПВП). Это фракция общего холестерина, которая препятствует формированию атеросклеротических бляшек. При метаболическом синдроме ЛПВП могут быть снижены.
- Холестерол – липопротеины низкой плотности (ЛПНП). Участвуют в формировании атеросклеротических бляшек. При метаболическом синдроме могут быть повышены.
- Холестерол общий – совокупность всех фракций липопротеинов крови, основной показатель жирового обмена. При метаболическом синдроме обычно повышен.
- Холестерол – липопротеины очень низкой плотности (ЛПОНП).
 Образуются в печени и являются переносчиками фосфолипидов, триглицеридов, холестерола. При попадании из печени в кровь подвергаются химическим превращениям с образованием липопротеинов низкой плотности. При метаболическом синдроме их содержание ЛПОНП повышено.
Образуются в печени и являются переносчиками фосфолипидов, триглицеридов, холестерола. При попадании из печени в кровь подвергаются химическим превращениям с образованием липопротеинов низкой плотности. При метаболическом синдроме их содержание ЛПОНП повышено. - Триглицериды. Образуются в кишечнике из жиров пищи. Депонируются в жировой ткани и расходуются клетками по мере необходимости для получения энергии. При метаболическом синдроме уровень триглицеридов повышен.
- С-пептид в сыворотке – белок, который отщепляется от проинсулина в процессе образования инсулина. Измерение уровня С-пептида позволяет оценить количество инсулина в крови. При метаболическом синдроме уровень инсулина и, соответственно, С-пептида обычно повышен.
- Микроальбумин в моче – белки, которые выделяются почками при патологии, например при диабетической нефропатии.
- Инсулин – гормон поджелудочной железы, уровень которого обычно повышается при метаболическом синдроме, что необходимо для компенсации резистентности клеток к этому гормону.

- Гомоцистеин – аминокислота, образующаяся при метаболизме метионина. Повышение его уровня способствует тромбообразованию и развитию сердечно-сосудистой патологии.
Другие методы исследования
- Измерение артериального давления. Для метаболического синдрома характерно артериальное давление выше 130/85.
- Глюкозотолерантный тест – измерение уровня глюкозы в крови до нагрузки глюкозой (то есть до приема раствора глюкозы), а также через 60 и через 120 минут после нее. Используется для диагностики нарушения толерантности к глюкозе, которая может наблюдаться при метаболическом синдроме.
- Электрокардиография (ЭКГ) – запись разности потенциалов, возникающих при сердечных сокращениях. Позволяет оценить работу сердца, выявить признаки острых или хронических заболеваний сердца.
- Ангиография, компьютерная томография – методы визуализации, позволяющие оценить состояние сердечно-сосудистой системы.
Лечение
Основой лечения пациентов с метаболическим синдромом является достижение и удержание нормального веса. Для этого используются диета, физические упражнения. Нормализация веса и здоровый образ жизни значительно снижают риск развития тяжелых осложнений метаболического синдрома.
Для этого используются диета, физические упражнения. Нормализация веса и здоровый образ жизни значительно снижают риск развития тяжелых осложнений метаболического синдрома.
Лекарственные препараты применяются в зависимости от преобладания тех или иных патологических изменений: артериальной гипертензии, нарушений углеводного или липидного обмена.
Профилактика
- Сбалансированное питание.
- Достаточная физическая активность.
- Регулярные профилактические осмотры для людей, находящихся в группе риска по развитию метаболического синдрома.
Рекомендуемые анализы
- Лабораторное обследование при метаболическом синдроме
- Глюкоза в плазме
- Холестерол – липопротеины высокой плотности (ЛПВП)
- Холестерол – липопротеины низкой плотности (ЛПНП)
- Холестерол общий
- Холестерол – липопротеины очень низкой плотности (ЛПОНП)
- Триглицериды
- Коэффициент атерогенности
- С-пептид в сыворотке
- Микроальбумин в моче
- С-реактивный белок, количественно
- Инсулин
- Гомоцистеин
Метаболический синдром
Эксперты Всемирной организации здравоохранения дали характеристику МС, развивающемуся на фоне ожирения, как «пандемии XXI века» или «чумы XXI века», «болезни цивилизации». МС встречается у 20-40% населения, в т.ч. и у детей. У лиц среднего и старшего возраста МС выявляется в 30-40% случаев.
МС встречается у 20-40% населения, в т.ч. и у детей. У лиц среднего и старшего возраста МС выявляется в 30-40% случаев.
Метаболический синдром (МС) — это комплекс метаболических, гормональных и клинических нарушений на фоне ожирения, которые наблюдаются чаще в сочетании, чем отдельно, и представляют факторы риска для развития главных заболеваний современной человеческой цивилизации: сахарного диабета 2-го типа, атеросклероза и гипертонической болезни.
Метаболический синдром, впервые обозначенный Г. Ревеном в 1988 году как «синдром Х» или, по образному определению Д. Каплана, в 1989 как «смертельный квартет», сегодня определяют как болезнь цивилизации — сочетание факторов -избыточная масса тела, повышенное артериальное давление, нарушение обмена «жиров» (дислипидемия или гиперхолестеринемия) с повышением триглицеридов, снижением холестерина липопротеидов высокой плотности, повышением холестерина липопротеидов низкой плотности, инсулинорезистентность (повышение уровня сахара крови натощак).
Причины «болезни цивилизации»
Курение, привычные интоксикации,психо-эмоциональное перенапряжение, избыток питания, загрязнение окружающей среды.
Иногда кажется, что эволюция будет выглядеть ТАК
МС сегодня рассматривается как особое состояние пациента, не являющееся диагнозом, исходом которого могут быть такие опасные заболевания как сахарный диабет 2-го типа, тяжелые формы ожирения, гипертоническая болезнь, ишемическая болезнь сердца, атеросклероз периферических кровеносных сосудов, подагра, синдром поликистозных яичников, эректильная дисфункция (импотенция) и жировое перерождение печени.
Кроме того, МС опасен не только как фактор риска развития вышеупомянутых заболеваний, но и в перспективе возникновением тяжелых осложнений этих болезней: инфаркт миокарда, инсульт сосудов головного мозга, тромбозы, диабетическая ретинопатия (слепота), «диабетическая стопа», а также бесплодие и тяжелые формы патологии печени.
Наличие МС в 3-6 раз повышает риск развития сахарного диабета 2-го типа и гипертонической болезни, вероятность развития ишемической болезни сердца и инсульта у лиц, страдающих ожирением, в 3-3,5 раза выше, риск смерти в четыре раза чаще, а при наличии сердечно-сосудистых заболеваний — в 5,5 раз чаще, чем у пациентов без МС.
В основе механизма развития МС лежит развитие невосприимчивости тканей организма к инсулину. Такое состояние называется инсулинорезистентностью. В крови одновременно повышается уровень и глюкозы (гипергликемия) и инсулина (гиперинсулинемия), однако при этом поступления глюкозы в клетки (из-за их «нечувствительности» к инсулину) в нужном количестве для нормального функционирования не происходит. Как правило, состояние инсулинорезистентности возникает на фоне ведущего признака МС – абдоминального ожирения.
Избыточный вес, нарушение обмена жиров, повышение уровня глюкозы ускоряют процесс изменения структуры сосудистой стенки и формирования артериальной гипертензии.
Данные клинических и экспериментальных исследований позволяют предполагать, что при метаболическом синдроме висцеральное ожирение запускает развитие состояния, подобного хроническому воспалению. Компонентами этого процесса являются выделение жировой тканью воспалительных медиаторов и других факторов, что является механизмом развития гипертензии, склонности к тромбообразованию и прочих патологических нарушений.
Нарушения, объединенные рамками МС, протекая бессимптомно, нередко начинают формироваться в подростковом и юношеском возрасте. Стоит отметить, что не все компоненты метаболического синдрома встречаются одновременно и не всегда явно.
ВАЖНО
Метаболический синдром может быть обратим,при своевременном выявлении и профилактике МС как в плане изменения образа жизни пациента, так и назначения врачом лекарственной терапии.
НАДО ПОНИМАТЬ
Успех решения этой проблемы в значительной степени зависит от самого пациента и его образа жизни, так как главный фактор возникновения МС в 70% – это избыточный вес.
Наш центр предлагает профильное исследование, основанное на оценке рекомендованных ВНОК ключевых критериев МС (основного и дополнительных)- скриниг на выявление Метаболического синдрома который включает следующие исследования:
- ЭКГ
- Измерение роста и веса, расчет индекса массы тела
- Исследование эластичности артериальных сосудов на аппарате «VaSera- 1500»
- Общий анализ крови
- Общий анализ мочи
- Биохимические исследования крови (альбумин, щелочная фосфатаза, мочевина, креатинин крови, общий билирубин, АСТ, АЛТ, ГГТ, КФК, ЛДГ, общий белок, мочевая кислота, общий холестерин, липиды высокой плотности, низкой плотности, триглицериды, глюкоза крови, гликированный гемоглобин)
- Заключение и рекомендации терапевта.

ОГРАНИЧЕНИЯ ПО ПРОВЕДЕНИЮ ИССЛЕДОВАНИЯ:
- Исследование клинически нецелесообразно выполнять пациентам с установленными диагнозами: гипертоническая болезнь, ишемическая болезнь сердца, атеросклероз, сахарный диабет 2-го типа и пациентам, принимающим препараты для лечения этих заболеваний.
- Исследование не целесообразно выполнять пациентам, регулярно принимающим лекарственные препараты для профилактики и коррекции ранее выявленного метаболического синдрома.
- Исследование не проводится лицам моложе 20 лет.
болезнь — не болезнь, диагноз — не диагноз?
Метаболический синдром… Болезнь — не болезнь, диагноз — не диагноз, а о нем нынче говорят представители едва ли не всех медицинских специальностей. И все — с тревогой. И все по-своему правы. По отдельности его слагаемые — повышение артериального давления, нарушение липидного спектра по двум параметрам и углеводного обмена — не сулят человеку ничего хорошего, вместе же взятые на порядок увеличивают опасность. ‘Х-синдром’ — называли его когда-то, имея в виду перекресток, откуда берут свое начало все четыре ‘дорожки’. Отправная-то точка у них одна и та же — ожирение.
‘Х-синдром’ — называли его когда-то, имея в виду перекресток, откуда берут свое начало все четыре ‘дорожки’. Отправная-то точка у них одна и та же — ожирение.
По мнению профессора 1-й кафедры внутренних болезней БГМУ, доктора медицинских наук Татьяны Мохорт, порочный круг выглядит так: жировая ткань, сама по себе являясь эндокринным органом, вырабатывает около десятка обладающих гормональной активностью веществ, которые отрицательно действуют на обменные процессы. Особо вредной является ‘фабрика’ так называемого внутреннего жира — того самого, что скапливается там, где прежде была талия или пояс. Теоретически этот жир можно определить при помощи современной аппаратуры, например, компьютерной томографии. Однако большинству людей изощренные методики ни к чему: прекрасным ориентиром, и это доказано, служит один-единственный критерий — окружность талии. Это потом врач подкрепляет свои подозрения показаниями тонометра, лабораторными исследованиями, но ‘первый звоночек’ — талия более 80 см у женщины и более 94 см у мужчины.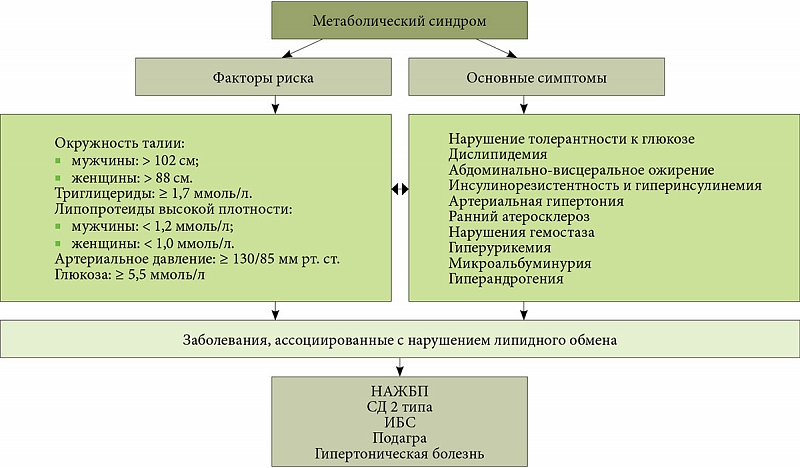 Так что метаболический синдром не молчит, не прячется, как некоторые думают, — выдает себя с головой, сразу, с одного взгляда и большим секретом являться просто не может. Не ‘комок нервов’ у вас, гражданин, а комок жира, причем очень для здоровья опасного! Исключение составляют разве что любители бодибилдинга, у которых мышечная масса велика и талия может быть шире нормы, но ведь и жировой ткани у них всего ничего…
Так что метаболический синдром не молчит, не прячется, как некоторые думают, — выдает себя с головой, сразу, с одного взгляда и большим секретом являться просто не может. Не ‘комок нервов’ у вас, гражданин, а комок жира, причем очень для здоровья опасного! Исключение составляют разве что любители бодибилдинга, у которых мышечная масса велика и талия может быть шире нормы, но ведь и жировой ткани у них всего ничего…
Хотя в медицинских карточках словосочетание ‘метаболический синдром’ не фигурирует, он — самый распространенный на планете. ‘Его имеет приблизительно каждый третий человек после 35 — 40 лет, — считает Татьяна Мохорт. — Впрочем, в Англии ученые проанкетировали население старше 40 лет на предмет отношения к питанию и получили весьма показательные данные. Оказалось, что проблемы с весом на самом деле испытывают 75 процентов опрошенных. Причем 50 процентов имеют избыточный вес, а 25 — хоть и держат его под контролем, но если, образно выражаясь, будут есть пирожные каждый день, то перейдут в первую категорию. Вывод: в любом случае надо быть настороже!’ В каком-то смысле эту беду нам накликал технический прогресс. Физическая активность за последний век уменьшилась в 2 — 2,5 раза, а организм к таким радикальным изменениям еще не приспособился. Он ‘хочет’ есть, как запрограммирован генетически, — примерно по 5 тысяч калорий в сутки, тогда как при нашей нагрузке требуется уже раза в два меньше! Лишние килограммы почти неминуемы, а с ними множество других пренеприятных ‘сюрпризов’…
Вывод: в любом случае надо быть настороже!’ В каком-то смысле эту беду нам накликал технический прогресс. Физическая активность за последний век уменьшилась в 2 — 2,5 раза, а организм к таким радикальным изменениям еще не приспособился. Он ‘хочет’ есть, как запрограммирован генетически, — примерно по 5 тысяч калорий в сутки, тогда как при нашей нагрузке требуется уже раза в два меньше! Лишние килограммы почти неминуемы, а с ними множество других пренеприятных ‘сюрпризов’…
‘Ожирение пагубно для различных органов и систем, — объясняет Татьяна Вячеславовна. — К примеру, оно вызывает нарушение половой функции (причем и у женщин, и у мужчин), работы желудочно-кишечного тракта, негативно влияет на суставы, легкие, иммунитет и так далее. Более того, именно ожирение — первопричина серьезных заболеваний: артериальной гипертензии, сахарного диабета, сердечно-сосудистых катастроф. Не артериальная гипертензия вызывает ожирение, а, наоборот, ожирение — нарушение тонуса сосудов со всеми вытекающими отсюда последствиями. Не диабет 2 типа ‘нагоняет’ лишние килограммы, а нечувствительность тканей к инсулину, лежащая в основе ожирения, приводит к ‘сахарной болезни’. В очень многих заболеваниях, причины которых раньше, казалось бы, были хорошо известны, сегодня обнаружено влияние метаболического синдрома, многое ученые начинают видеть по-новому’. Но вся соль в том, что ситуацию можно отыграть обратно. По большому счету, метаболический синдром лишь подает ‘сигнал SOS’: срочно займитесь собой! Скажем, с того момента, как углеводный обмен нарушается, до той черты, когда сахарный диабет становится фактом, проходит не неделя, не месяц. От 4 до 8 лет организм способен худо-бедно уравновешивать ситуацию. Значит, время есть! Снизите вес — уберете фактор риска — анализы могут вновь прийти к норме. Это не значит, что угроза испарилась навсегда, однако управлять ею, как видите, можно. Другой вопрос, что перехватить инициативу и стать дирижером в таком ‘оркестре’ — тяжкий труд. Круглый год питаться правильно — скажем, салатом, рыбой и говядиной — дорого (но дешевле лекарств, которые могут потребоваться впоследствии). Постоянно заниматься физкультурой — утомительно. Удерживать вес — сложно. А главное, трудно признать, что ‘смертельный квартет’ сам по себе играть не перестанет ни при каких условиях. Вы и только вы заказываете эту ‘музыку’!
Не диабет 2 типа ‘нагоняет’ лишние килограммы, а нечувствительность тканей к инсулину, лежащая в основе ожирения, приводит к ‘сахарной болезни’. В очень многих заболеваниях, причины которых раньше, казалось бы, были хорошо известны, сегодня обнаружено влияние метаболического синдрома, многое ученые начинают видеть по-новому’. Но вся соль в том, что ситуацию можно отыграть обратно. По большому счету, метаболический синдром лишь подает ‘сигнал SOS’: срочно займитесь собой! Скажем, с того момента, как углеводный обмен нарушается, до той черты, когда сахарный диабет становится фактом, проходит не неделя, не месяц. От 4 до 8 лет организм способен худо-бедно уравновешивать ситуацию. Значит, время есть! Снизите вес — уберете фактор риска — анализы могут вновь прийти к норме. Это не значит, что угроза испарилась навсегда, однако управлять ею, как видите, можно. Другой вопрос, что перехватить инициативу и стать дирижером в таком ‘оркестре’ — тяжкий труд. Круглый год питаться правильно — скажем, салатом, рыбой и говядиной — дорого (но дешевле лекарств, которые могут потребоваться впоследствии). Постоянно заниматься физкультурой — утомительно. Удерживать вес — сложно. А главное, трудно признать, что ‘смертельный квартет’ сам по себе играть не перестанет ни при каких условиях. Вы и только вы заказываете эту ‘музыку’!
Как управлять своим весом — советует Татьяна МОХОРТ.
Самое надежное и простое — ограничить калорийность пищи, сократив потребление животных и растительных жиров (масло, сметана, жирные сорта мяса, майонез) и быстро усвояемых углеводов (шоколад, сахар, конфеты, сладкие напитки). В вашем рационе должно быть большое количество клетчатки в виде овощей и в меньшей степени фруктов. Помните: эта диета должна быть длиной во всю оставшуюся жизнь.
Ограничения в питании, как правило, дают мало эффекта, если их не дополнить физической нагрузкой. Больше двигайтесь (подъем по лестнице и отказ от поездки в автобусе — тоже спорт). Программа физических занятий должна быть составлена после обследования сердечно-сосудистой и дыхательной систем. Предпочтительнее использовать динамические ‘аэробные’ нагрузки: ходьбу, плавание, езду на велосипеде, ходьбу на лыжах.
Учитесь властвовать над своими эмоциями, ведь стресс — один из важных провокаторов ожирения. Считается, все люди делятся на два лагеря: меньшинство в стрессе голодает, большинство стресс ‘заедает’, проводя его практически рядом с холодильником. А потом контролировать аппетит уже гораздо сложнее: избыточное накопление жира в организме сопровождается избыточной концентрацией инсулина в крови, который провоцирует еще большее чувство голода.
Постарайтесь нормализовать режим отдыха. Доказано, к примеру, что для коррекции массы тела сон в течение 8 часов предпочтительнее, чем четырехчасовой.
В сложных случаях, когда ничто другое уже не действует, врачи прибегают к лекарствам — аноректикам и препарату, блокирующему всасывание жира в кишечнике. Но предлагать аноректики уже поздно, если вес достиг 140 — 150 кг: здесь зачастую выход только в операции на желудочно-кишечном тракте.
Поскольку метаболический синдром — ‘солянка’, а ингредиенты в ней могут быть разные, значит, и лечение будет индивидуальным. Есть выраженная артериальная гипертензия — понадобятся еще и гипотензивные препараты, повышен ‘плохой холестерин’ — статины и т. д. Врачи — а метаболическим синдромом занимаются и кардиологи, и эндокринологи, и терапевты — подбирают лекарства тщательно, есть среди них и такие, при помощи которых можно убить сразу нескольких зайцев. В принципе, урезонить можно каждого участника ‘смертельного квартета’, но с одним условием — если лечиться практически постоянно и не спорить со специалистами: мол, меня ничего не беспокоит, зачем же таблетки?
Людмила Габасова
Фото: РЕЙТЕР
СБ Беларусь Сегодня, 12 мая 2009
Читать полностью: https://news.tut.by/health/136901.html
Поделитесь
Метаболический синдром и его ассоциации с социально-демографическими и поведенческими факторами риска в российской популяции 25-64 лет | Баланова
1. Alberti KGMM, Eckel RH, Grundy SM, et al. Harmonizing the metabolic syndrome: a joint interim statement of the international diabetes federation task force on epidemiology and prevention; national heart, lung, and blood institute; American heart association; world heart federation; international atherosclerosis society; and international association for the study of obesity. Circulation. 2009;120(16):1640-5. doi: 10.1161/CIRCULATIONAHA.109.192644
2. Misra A, Khurana L. The metabolic syndrome in South Asians: Epidemiology, determinants, and prevention. Metabolic Syndrome and Related Disorders. 2009;7(6):497-514. doi: 10.1089/met.2009.0024
3. Ninomiya JK, L’Italien G, Criqui MH. Association of the Metabolic Syndrome with History of Myocardial Infarction and Stroke in the Third National Health and Nutrition Examination Survey. Circulation. 2009;109(1):42-6. doi: 10.1161/01.CIR.0000108926.04022.0C
4. Huang PL. A comprehensive definition for metabolic syndrome. Disease models & mechanisms. 2009;2(5-6):231-7. doi: 10.1242/dmm.001180
5. Rochlani Y, Pothineni NV, Kovelamudi S, et al. Metabolic syndrome: Pathophysiology, management, and modulation by natural compounds. Ther Adv Cardiovasc Dis. 2017;11(8):215-25. doi: 10.1177/1753944717711379
6. Kolovou GD, Anagnostopoulou KK, Salpea KD, et al. The prevalence of metabolic syndrome in various populations. Am J Med Sci. 2007;333(6):362-71. doi: 10.1097/MAJ.0b013e318065c3a1
7. Loucks EB, Rehkopf DH, Thurston RC, et al. Socioeconomic Disparities in Metabolic Syndrome Differ by Gender: Evidence from NHANES III. Ann Epidemiol. 2007;17(1):19-26. doi: 10.1016/j.annepidem.2006.07.002
8. Pucci G, Alcidi R, Tap L, et al. Sex- and gender-related prevalence, cardiovascular risk and therapeutic approach in metabolic syndrome: A review of the literature. Pharmacol Res. 2017;120:34-42. doi: 10.1016/j.phrs.2017.03.008
9. Metelskaya VA, Shkolnikova MA, Shalnova SA, et al. Prevalence, Components, and Correlates of Metabolic Syndrome (MetS) Among Elderly Muscovites. Arch Gerontol Geriatr 2012;55(2):231-7. doi: 10.1016/j.archger.2011.09.005
10. Grundy SM Metabolic syndrome pandemic. Arterioscler Thromb Vasc Biol. 2008;28(4):629-36. doi: 0.1161/ATVBAHA.107.151092
11. Engin A. The definition and prevalence of obesity and metabolic syndrome. in Advances in Experimental Medicine and Biology. Obesity and Lipotoxicity. Adv Experim Med Biol. 2017;960:1-17. doi:10.1007/978-3-319-48382-5_1
12. Научно-организационный комитет проекта ЭССЕ-РФ. Эпидемиология сердечно-сосудистых заболеваний в различных регионах России (ЭССЕ-РФ). Обоснование и дизайн исследования. Профилактическая медицина. 2013;6:25-34.
13. Alberti KGMM, Zimmet P, Shaw J. Metabolic syndrome – a new world-wide definition. A consensus statement from the international diabetes federation. Diabet Med. 2006;23(5):469-80. doi: 10.1111/j.1464-5491.2006.01858.x
14. Мычка В.Б., Жернакова Ю.В., Чазова И.Е. Рекомендации экспертов всероссийского научного общества кардиологов по диагностике и лечению метаболического синдрома (второй пересмотр). Доктор.Ру. 2010; 3:15-18.
15. Fay MP, Feuer EJ. Confidence intervals for directly standardized rates: a method based on the gamma distribution. Stat Med. 1997;16(7):791-801. doi: 10.1002/(SICI)1097-0258(19970415)16:7<791::AID-SIM500>3.0.CO;2-%23
16. Волков В. П. Метаболический синдром: история вопроса. Universum: Медицина и фармакология: электрон. научн. журн. 2017;4 (38):1-9 [Electronic resource] URL: http://7universum.com/ru/med/archive/item/4584 (дата обращения: 27.04.2020)
17. Беленков А.С., Привалова Ю.Н., Каплунова Е.В. и др. Метаболический синдром: история развития, основные критерии диагностики. Рациональная фармакотерапия в кардиологии.2018;14(5):757-64. doi: 10.20996/1819-6446-2018-14-5-757-764
18. Ranasinghe P, Mathangasinghe Y, Jayawardena R, et al. Prevalence and trends of metabolic syndrome among adults in the Asia-pacific region: A systematic review. BMC Public Health. 2017;17(1):101. doi: 10.1186/s12889-017-4041-1
19. Moore JX, Chaudhary N, Akinyemiju T. Metabolic syndrome prevalence by race/ethnicity and sex in the United States, National Health and Nutrition Examination Survey, 1988–2012. Prev Chronic Dis. 2017;14(3):160287. doi:10.5888/pcd14.160287
20. Баланова Ю.А., Шальнова С.А., Имаева А.Э. и др. от имени участников исследования ЭССЕ-РФ-2. Распространенность артериальной гипертонии, охват лечением и его эффективность в Российской Федерации (данные наблюдательного исследования ЭССЕ-РФ-2). Рациональная Фармакотерапия в Кардиологии. 2019;15(4):450-66. doi:10.20996/1819-6446-2019-15-4-450-466
21. Рагино Ю.И., Облаухова В.И., Денисова Д.В. и др. Абдоминальное ожирение и другие компоненты метаболического синдрома среди молодого населения г. Новосибирска. Сибирский медицинский журнал. 2020;35(1):167-76. doi:10.29001/2073-8552-2020-35-1-167-176
22. Жернакова Ю.В., Железнова Е.А., Чазова И.Е. Распространенность абдоминального ожирения в субъектах Российской Федерации и его связь с социально-экономическим статусом, результаты эпидемиологического исследования ЭССЕ-РФ. Терапевтический архив. 2018;90(10):14-22.
23. Ротарь О.П., Либис Р.А., Исаева Е.Н. и др. Распространенность метаболического синдрома в разных городах РФ Российский кардиологический журнал. 2012;(2):55-62. doi:10.15829/1560-4071-2012-2-55-62
24. Жернакова Ю.В., Чазова И.Е., Мычка В.Б. и др. Тяжесть метаболического синдрома определяется числом его компонентов. Системные гипертензии. 2011;1:58-61.
25. Дедов И.И., Шестакова М.В., Викулова О.К. Сахарный диабет в Российской Федерации: распространенность, заболеваемость, смертность, параметры углеводного обмена и структура сахароснижающей терапии по данным Федерального регистра сахарного диабета, статус 2017г. Сахарный диабет. 2018;21(3):144-59. doi: 10.14341/DM9686
26. Метельская В.А., Шальнова С.А., Деев А.Д. и соавт. Анализ распространенности показателей, характеризующих атерогенность спектра липопротеинов, у жителей Российской Федерации (по данным исследования ЭССЕ-РФ). Профилактическая медицина. 2016;19(1):15-23https://doi.org/10.17116/profmed201619115-23
27. Obesity and overweight. Fact sheet. Updated June 2016 [Electronic resource]. https://www.who.int/news-room/fact-sheets/detail/obesity-and-overweight (data accessed 01.10.2019)
28. Карамнова Н.С., Шальнова С.А., Деев А.Д. и др. Характер питания взрослого населения по данным эпидемиологического исследования ЭССЕ-РФ. Кардиоваскулярная терапия и профилактика. 2018;17(4):61-6. doi:10.15829/1728-8800-2018-4-61-66
29. Raposo L, Severo M, Barros H, et al. The prevalence of the metabolic syndrome in Portugal: the PORMETS study. BMC public health. 2017;17(1):555. doi:10.1186/s12889-017-4471-9
30. Баланова Ю.А., Шальнова С.А., Деев А.Д. и др. Ожирение в российской популяции – распространенность и ассоциации с факторами риска хронических неинфекционных заболеваний. Российский кардиологический журнал. 2018;(6):123-30. doi:10.15829/1560-4071-22
31. Жернакова, Ю.В., Шарипова, Г. Х., Чазова И.Е. Риск поражения органов-мишеней у больных артериальной гипертонией с разным числом компонентов метаболического синдрома. Системные гипертензии. 2014;11(1):40-4.
32. Kim I, Song YM, Ko H, et al. Educational disparities in risk for metabolic syndrome. Metab Syndr Relat Disord. 2018;16(8):416-24. doi: 10.1089/met.2017.0170
33. Hosseinpour-Niazi S, Mirmiran P, Hosseinpanah F, et al. Association of marital status and marital transition with metabolic syndrome: tehran lipid and glucose study. Int J Endocrinol Metab.2014;12(4):e18980. doi: 10.5812/ijem.18980
34. Tzotzas T, Vlahavas G, Papadopoulou SK, et al. Marital status and educational level associated to obesity in Greek adults: data from the National Epidemiological Survey. BMC public health. 2010;10(1):732. doi:10.1186/1471-2458-10-732
35. Cho KI, Kim BH, Je HG, et al. Gender-Specific associations between socioeconomic status and psychological factors and metabolic syndrome in the Korean population: Findings from the 2013 Korean National Health and Nutrition Examination Survey. BioMed Res Int. 2016. [Electronic resource] https://www.hindawi.com/journals/bmri/2016/3973197/ (data accessed 19.03.2018) doi:10.1155/2016/3973197
36. Zhan Y, Yu J, Chen R, et al. Socioeconomic status and metabolic syndrome in the general population of China: a cross-sectional study. BMC public health. 2012;12(1):921. doi:10.1186/1471-2458-12-921
37. Концевая А.В., Шальнова С.А., Баланова Ю.А. и др. от имени участников исследования ЭССЕ-РФ. Социально-экономические градиенты поведенческих факторов риска в Российской популяции (по результатам исследования ЭССЕ-РФ). Кардиоваскулярная терапия и профилактика. 2015;14(4):59-67. doi:10.15829/1728-8800-2015-4-59-67
38. Sun K, Liu J, Ning G. Active smoking and risk of metabolic syndrome: a meta-analysis of prospective studies. PloS One. 2010;7(10):e47791. doi: 10.1371/journal.pone.0047791
39. Cena H, Fonte ML, Turconi G. Relationship between smoking and metabolic syndrome. Nutr Rev. 2011;69(12), 745-753. doi: 10.1111/j.1753-4887.2011.00446.x
40. Sun K, Ren M, Liu D et al. Alcohol consumption and risk of metabolic syndrome: a meta-analysis of prospective studies. Clin Nutr. 2014;33(4):596-602. doi: 10.1016/j.clnu.2013.10.003
41. Chen SP, Chang HC, Hsiao TM, et al. Gender differences in the effects of the frequency of physical activity on the incidence of metabolic syndrome: results from a middle-aged community cohort in Taiwan. Metab Syndr Relat Disord. 2018;16(5):224-31. doi: 10.1089/met.2017.0154
42. Tian Y, Su L, Wang J, et al. Fruit and vegetable consumption and risk of the metabolic syndrome: A meta-analysis. Public Health Nutr. 2018;21(4):756-65. doi: 10.1017/S136898001700310X
Метаболический синдром. Чума XXI века.
Метаболический синдром (синдром Х) — это комплекс гормональных и клинических нарушений, происходящих на фоне ожирения, образно называемый «смертельным квартетом»: сочетание факторов риска сердечно-сосудистых заболеваний, включающих резистентность (невосприимчивость) к собственному инсулину, ожирение, повышение артериального давления и холестерина.На фоне метаболического синдрома могут развиться такие опасные заболевания, как сахарный диабет 2-го типа, тяжелые формы ожирения, гипертоническая болезнь, инфаркты, инсульты, атеросклероз кровеносных сосудов, подагра, синдром поликистозных яичников, эректильная дисфункция (импотенция), бесплодие, жировое перерождение и цирроз печени, некоторые онкологические заболевания.
По данным ВОЗ, сердечно-сосудистые заболевания являются основной причиной смерти во всем мире. По оценкам, в 2012 году от сердечно-сосудистых заболеваний умерло 17,5 миллиона человек, что составило 31% всех случаев смерти в мире. Из этого числа 7,4 миллиона человек умерли от ишемической болезни сердца и 6,7 миллиона человек — в результате инсульта.
Большинство сердечно-сосудистых заболеваний можно предотвратить путем принятия мер в отношении таких факторов риска, как употребление табака, нездоровое питание и ожирение, отсутствие физической активности и чрезмерное употребления алкоголя.
Главный признак метаболического синдрома — центральный (абдоминальный) тип ожирения — окружность талии более 80 см у женщин и более 94 см у мужчин. Также измеряют индекс массы тела для определения степени ожирения и оценки риска сердечно-сосудистых осложнений.
| Типы массы тела | ИМТ (кг/м²) | Риск сопутствующих заболеваний |
| Дефицит массы тела | <18,5 | Низкий (повышен риск других заболеваний) |
| Нормальная масса тела | 18,5—24,9 | Обычный |
| Избыточная масса тела | 25,0—29,9 | Повышенный |
| Ожирение I степени | 30,0—34,9 | Высокий |
| Ожирение II степени | 35,0—39,9 | Очень высокий |
| Ожирение III степени | 40 | Чрезвычайно высокий |
Ученые приходят к выводу, что пусковым фактором в развитии метаболического синдрома является хронический стресс, как следствие процесса глобализации. В условиях современной жизни люди стали реже есть, но большими порциями, испытывают нездоровую потребность в жирной, жареной, сладкой (чрезмерно калорийной) пище. При постоянных стрессах переедание входит в привычку. Нельзя не отметить и то, что люди стали употреблять исторически и генетически не свойственные им продукты, что приводит к пищевой дезадаптации.
Из-за отсутствия необходимости в физических нагрузках человек больше времени проводит в сидячем или лежачем положении. Без работы мышцы слабеют и постепенно атрофируются. Уменьшаются сила и выносливость, нарушаются нервно-рефлекторные связи, приводя к расстройству деятельности нервной системы (развивается вегетососудистая дистония, депрессия, миофасциальные синдромы), нарушается обмен веществ.
Контроль метаболического синдрома должен быть комплексным и последовательным. В первую очередь, лечение должно быть направлено на решение проблемы избыточного веса, которое достигается, главным образом, немедикаментозными методами. Необходимо увеличить двигательную активность, уменьшить калорийность питания и рационализировать состав потребляемой пищи.
Доказано, что снижение массы тела способствует значительному клиническому улучшению. При снижении веса на 5-10% отмечается значительное улучшение книнических показателей и самочувствия при условии удержания достигнутого результата.
Также рекомендуется отказаться от курения и употребления алкоголя. При неэффективности мер по модификации образа жизни назначается медикаментозное лечение ожирения, нарушений углеводного и жирового обмена, артериальной гипертензии; в тяжелых случаях должна быть рекомендована бариатрическая (метаболическая) хирургия.
В настоящее время активно развивается и внедряется интегральная персонализированная медицина, направленная на выявление предрасположенности человека к различным заболеваниям, их профилактику и эффективное лечение с учетом генетических и иммунологических особенностей конкретного человека и влияния факторов окружающей среды. Безусловно, достижение и удержание положительного результата во многом зависит от соблюдения рекомендаций врачей, и пациент выступает в роли активного участника лечебного процесса.
Специалисты hbp-clinic имеют большой опыт диагностики и лечения метаболического синдрома. Комплексный подход к процессу лечения, являющийся основополагающим принципом работы клиники, позволяет максимально эффективно справляться с выявленными недугами. Перейти в раздел Эндокринология.
Гастроэзофагеальная рефлюксная болезнь у пациентов с метаболическим синдромом | Фоминых
1. Alberti K.G., Zimmet P.Z. Definition, diagnosis and classification of diabetes mellitus and its complications. Part I: diagnosis and classification of diabetes mellitus: provisional report of a WHO consultation // Diabet. Med. — 1998. — Vol. 15, N7. — P. 539-553.
2. Definition, diagnosis and classification of diabetes mellitus and its complications: report of a WHO consultation. Part 1: diagnosis and classification of diabetes mellitus. — Geneva: WHO, 1999. — P. 1-59.
3. Рекомендации по ведению больных с метаболическим синдромом (Разработаны по поручению Минздрава России, утверждены Российским медицинским обществом по артериальной гипертонии и профильной комиссией по кардиологии), Москва, 2013, 43 с.
4. Isomaa B., Almgren P., Tuomi T. et al. Cardiovascular morbidity and mortality associated with the metabolic syndrome. Diabetes Care. 2005. № 24. Р. 683-689.
5. Болезни сердца и сосудов. Руководство Европейского общества кардиологов; под ред. А.Д. Кэмма, Т.Ф. Люшера, П.В. Серриуса. Пер. с англ. под ред. Е.В. Шляхто. М.: ГЭОТАР-медицина. 2011. 2289 c.
6. Фоминых Ю.А., Шапорова Н.Л., Горбачева И.А., Иванов С.В., Успенский Ю.П. Инфекционные агенты, микробиота и метаболический синдром // Дневник казанской медицинской школы. 2018. I (XIX): 104-108.
7. NCD Risk Factor Collaboration (NCD-RisC). Worldwide trends in body-mass index, underweight, overweight, and obesity from 1975 to 2016: a pooled analysis of 2416 population-based measurement studies in 128 •9 million children, adolescents, and adults. The Lancet. 2017; 390 (10113): 2627-2642. https://doi.org/10.1016/S 0140-6736(17)32129-3.
8. Vague J. The degree of masculine differentiation of obesities: a factor determining predisposition to diabetes, atherosclerosis, gout, and uric calculous disease // Am. J. Clin. Nutr. — 1956. — Vol. 4, N 1. — P. 20-34.
9. Dickey R. Dysmetabolic syndrome X // ICD-9-CM Coordination and Maintenance Committee Meeting. — May 11, 2000. — P. 2-3.
10. “Syndrome I”: the interaction of sleep apnoea, vascular risk factors and heart disease / I. Wilcox, S.G. McNamara, F.L. Collins [et al.] // Thorax. — 1998. — Vol. 53, Suppl 3. — P. S25-S28.
11. Ушакова Т.И. История развития представлений о метаболическом синдроме // Метаболический синдром / под ред. чл.-корр. РАМН Г. Е. Ройтберга. — М.: МЕДпресс-информ, 2007. — Гл. 1. — С. 9-12.
12. Holt S. Combat Syndrome X, Y and I.. Newark, NJ: Wellness Publ., 2002. — 333 p. Holt S. Metabolic syndrome, syndrome X: syndrome X, Y., I..? (Clinicalreport). Townsend Letter: The Examiner of Alternative Medicine. — May 1, 2007. — P. 91-92, 97-103.
13. Лазебник Л.Б., Звенигородская Л.А. Метаболический синдром и органы пищеварения. — М.: Анахарсис, 2009. — 184 с.
14. Watanabe S., Hojo M., Nagahara A Metabolic syndrome and gastrointestinal diseases. J Gastroenterol., 2007, Apr., 42 (4): 267-74.
15. Успенский Ю.П., Горбачева И.А., Фоминых Ю.А. Гастроэзофагеальная реф-люксная болезнь и заболевания полости рта: что общего? Дневник Казанской медицинской школы. — 2015. — № IV (X). — С. 30-34.
16. Ивашкин В.Т, Маев И.В, Трухманов А.С., E.К. Баранская, О.Б. Дронова, О.В. Зайратьянц, Р.Г. Сайфутдинов, А.А. Шептулин, Т.Л. Лапина, С.С. Пирогов, Ю.А. Кучерявый, О.А. Сторонова, Д.Н. Андреев. Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению гастроэзофагеальной рефлюксной болезни. Российский журнал гастроэнтерологии гепатологии колопроктологии. 2017. 27 (4).
17. Rey E., Moreno-Elola-Olaso C., Artalejo FR et al. Association between weight gain and symptoms of gastroesophageal reflux in the general population. Am.J. Gastroenterol., 2006, 101: 229-233.
18. Cremonini F., Locke G.R. 3rd, Schleck C.D. et al. Relationship between upper gastrointestinal symptoms and changes in body weight in a population-based cohort. Neurogastroenterol. Motil., 2006, 18: 987-994.
19. Catanzaro R., Calabrese F., Occhipinti S., Anzalone MG, Italia A., Milazzo M., Marotta F. Nonalcoholic Fatty Liver Disease Increases Risk for Gastroesophageal Reflux Symptoms. Digestive Diseases and Sciences, 2014 [Epub ahead of print].
20. Corley D.A., Kubo A. Body mass index and gastroesophageal reflux disease: a systematic review and meta-analysis. Am. J. Gastroenterol., 2006, 101: 2619-2628.
21. Ortiz V., Ponce M., Fernandez A et al. Value of heartburn for diagnosing gastroesophageal reflux disease in severely obese patients. Obesity, 2006, 14: 696-700.
22. Pandolfino J.E., El-Serag H.B., Zhang Q. et al. Obesity: a challenge to esophagastric junction integrity. Gastroenterology, 2006, 130: 639-649.
23. Mocanu M.A., Diculescu M., Dumitrescu M. Gastroesophageal reflux and metabolic syndrome. Rev Med Chir Soc Med Nat Iasi., 2013, Jul.-Sep., 117 (3): 605-9.
24. Jung H. S., Choi M.G., Baeg M.K., Lim C.H., Kim J.S., Cho Y.K., Lee I.S., Kim W., Choi K.Y. Obesity is associated with increasing esophageal Acid exposure in korean patients with gastroesophageal reflux disease symptoms. J Neurogastroenterol Motil. 2013 Jul; 19 (3): 338-43.
25. Успенский Ю.П., Гулунов З.Х., Петренко Ю.В., Шапорова Н.Л, Фоминых Ю.А. Особенности течения гастроэзофагеальной рефлюксной болезни у лиц с метаболическим синдромом. Медицина: теория и практика. 2017. Т. 2. № 2. С. 14-20.
26. Giurcan R., Voiosu T. A. The effects of ito-pride on oesophageal motility and lower oesophageal sphincter function in man. Rom J Intern Med. 2010; 48: 9-15.
ФАКТОРЫ РИСКА ФОРМИРОВАНИЯ МЕТАБОЛИЧЕСКОГО СИНДРОМА У ДЕТЕЙ С ОЖИРЕНИЕМ | Бокова
1. Лазебник Л.Б., Звенигородская Л.А. Метаболический синдром и органы пищеварения. М: Анахарсис 2009; 184.
2. Метаболический синдром. Под ред. Г.Е. Ройтберга. М: Медпресс-информ 2007; 223.
3. Леонтьева И.В. Метаболический синдром у детей и подростков: спорные вопросы. Педиатрия им. Сперанского 2010; 89 (2): 146–150.
4. Бокова Т.А. Метаболический синдром у детей. Учебное пособие. М: Форте принт 2013; 36.
5. Щербакова М.Ю., Лебедькова С.Е., Туркина Т.И., Синицын П.А., Рощупкин А.Н. Метаболический синдром у детей и подростков. Оренбург 2011; 162.
6. Нетребенко О.К. Младенческие истоки ожирения. Лечение и профилактика 2011; 1: 42–49.
7. Миняйлова Н.Н., Сундукова Е.Л., Ровда Ю.И. Взаимосвязь низкой массы тела при рождении с маркерами метаболического синдрома у подростков с ожирением. Педиатрия им. Сперанского 2010; 89 (5): 24–32.
8. Gluckman P.D, Hanson M.A, Low F.M. The role of developmental plasticity and epigenetics in human health. Birth Defects Res C Embryo Today 2011; 93 (1): 12–18. DOI: 10.1002/bdrc.20198.
9. Волгина С.Я., Валиуллина М.Х. Факторы риска развития ожирения у девушек-подростков. Рос педиатр журнал 2005; 4: 60–63.
10. Thjodleifsson B., Olafsson I., Gislason D. Gislason Th., Jögi R., Janson C. et al. Infections and obesity: A multinational epidemiological study. Scand J Infect 2008; 40: 381–386. DOI:10.1080/00365540701708293
11. Weiss R., Dufour S., Taksali S.E., Tamborlane W.V. Peter- sen K.F., Bonadonna R.C. et al. Prediabetes in obese youth: a syndrome of impaired glucose tolerance, severe insulin resistance, and altered myocellular and abdominal fat partitioning. Lancet 2003; 362: 951–957.
12. Calabro P., Yeh E.T. Obesity, inflammation, and vascular disease: the role of the adipose tissue as an endocrine organ. Subcell Biochem 2007; 42: 63–91. DOI: 10.1093/ajcn/83.2.461S
13. Desruisseaux M.S., Nagajyothi О.А., Trujillo M.E. Adipocyte, adipose tissue, and infectious disease. Infection and Immunity 2007; 75 (3): 1066–1078. DOI: 10.1128/IAI.01455-06
14. Calcaterra V., Amici M.D., Klersy C., Torre C., Brizzi V., Scaglia F. et al. Adiponectin, IL-10 and metabolic syndrome in obese children and adolescents. Acta Biomed 2009; 80: 117–123. DOI: 10.1111/j.1365-2265.2007.03115.x
15. Macé K., Steenhout P., Klassen P., Donnet A. Protein quality and quantity in cow’s milk-based formula for healthy term infants: past, present and future. Nestle Nutr Workshop Ser Pediatr Program 2006; 58: 189–205. DOI: 10.1159/000095063
16. Roland-Cachera M.F., Deheeger M., Akrout M. Influence of adiposity development: follow-up study of nutrition and grow from 10 months to 8 years of age. Int J Obes Relat Metab Disord 1995; 19: 573–578.
17. Guerre-Mille M., Rouault C., Poulain P., André J., Poitout V., Peters J.M. et al. PPAR-γ -null mice are protected from high-fat diet-induced insulin resistance. Diabetes 2001; 50: 2809–2814.
18. Molnar D., Porszasz J. The effect of fasting hyperinsulinaemia on physical fitness in obese children. Eur J Pediatr 1990; 149 (8): 570–573.
19. Teitelbaum J.E., Sinha P., Micale M., Yeung S., Jaeger J. Obesity is related to multiple functional abdominal diseases. J Pediatr 2009; 154 (3): 444–446. DOI: 10.1016/j.jpeds.2008.09.053
20. Бокова Т.А., Урсова Н.И., Лукина Е.В., Кошурникова А.С. Состояние органов пищеварения у детей с метаболическим синдромом – актуальные вопросы диагностики и лечения. Учебное пособие. М: МОНИКИ 2015; 27. 21. Zimmet P., Alberti K.G., Kaufman F., Tajima N., Silink M., Arslanian S., Wong G., Bennett P., Shaw J., Caprio S., IDF Consensus Group. The metabolic syndrome in children and adolescents – an IDF consensus report. Pediatr Diabetes 2007; 8 (5): 299–306. DOI: 10.1111/j.1399-5448.2007.00271.x
21. Плавинский С.Л. Биостатистика. Планирование, обработка и представление результатов биомедицинских исследований при помощи системы SAS. СПб 2005; 153. [Plavinski S.L. Biostatistika. Planning, processing and presentation of the results of biomedical research using the SAS system. SPb 2005; 153. (in Russ)]
22. Флетчер Р., Флетчер С., Вагнер Э. Клиническая эпидемиология. Основы доказательной медицины. Пер. с англ. М: Медиа Сфера 1998; 345.
23. Бабанов С.А., Воробьева Е.В., Гайлис П.В. Эпидемиология неинфекционных заболеваний: задачи на современном этапе. Профилактическая медицина 2011; 3: 11–14.
Метаболический синдром: факторы риска и причины
Метаболический синдром — это состояние здоровья, о котором все говорят.
Хотя первое формальное определение метаболического синдрома вошло в медицинские учебники не так давно (1998 г.), оно так же широко распространено, как прыщи и простуда. По данным Американской кардиологической ассоциации, она есть у 47 миллионов американцев. Это почти ошеломляющий показатель из каждых шести человек. Синдром передается в семье и чаще встречается среди афроамериканцев, латиноамериканцев, азиатов и коренных американцев.Риск развития метаболического синдрома увеличивается с возрастом.
Действительно, метаболический синдром, кажется, есть у многих людей, но никто о нем мало что знает. Это также обсуждается экспертами — не все врачи согласны с тем, что метаболический синдром следует рассматривать как отдельное состояние.
Так что же это за загадочный синдром, который также носит пугающее название «Синдром X», и стоит ли вам беспокоиться по этому поводу?
Общие сведения о метаболическом синдроме
Метаболический синдром сам по себе не является заболеванием.Напротив, это группа факторов риска — высокое кровяное давление, высокий уровень сахара в крови, нездоровый уровень холестерина и абдоминальный жир.
Очевидно, что наличие любого из этих факторов риска — это плохо. Но когда они объединяются, они создают почву для серьезных проблем. Эти факторы риска удваивают риск сердечно-сосудистых и сердечных заболеваний, которые могут привести к сердечным приступам и инсультам. Они увеличивают риск диабета в пять раз.
Хорошая новость заключается в том, что метаболический синдром можно контролировать, в значительной степени изменив свой образ жизни.
Факторы риска метаболического синдрома
По данным Американской кардиологической ассоциации и Национального института сердца, легких и крови, метаболический синдром определяется пятью факторами риска.
Чтобы получить диагноз метаболического синдрома, у вас должно быть не менее трех этих факторов риска.
Что вызывает метаболический синдром?
Специалисты не уверены, почему развивается метаболический синдром. Это совокупность факторов риска, а не отдельная болезнь.Так что, вероятно, у этого есть много разных причин. Некоторые факторы риска:
- Инсулинорезистентность. Инсулин — это гормон, который помогает вашему организму использовать глюкозу — простой сахар, полученный из пищи, которую вы едите — в качестве энергии. У людей с инсулинорезистентностью инсулин также не работает, поэтому ваше тело продолжает вырабатывать его все больше и больше, чтобы справиться с повышением уровня глюкозы. В конечном итоге это может привести к диабету. Инсулинорезистентность тесно связана с избыточным весом в животе.
- Ожирение — особенно абдоминальное ожирение. Эксперты говорят, что метаболический синдром становится все более распространенным из-за роста показателей ожирения. Кроме того, наличие лишнего жира на животе — в отличие от других частей тела — увеличивает риск.
- Нездоровый образ жизни. Диета с высоким содержанием нездоровой обработанной пищи и недостаточная физическая активность могут сыграть свою роль.
- Гормональный дисбаланс. Гормоны могут играть роль.Например, синдром поликистозных яичников (СПКЯ) — состояние, влияющее на фертильность, — связано с гормональным дисбалансом и метаболическим синдромом.
- Курение .
Если у вас только что диагностировали метаболический синдром, возможно, вы беспокоитесь. Но думайте об этом как о тревожном звонке. Пора серьезно заняться улучшением своего здоровья. Внесение простых изменений в свои привычки сейчас может предотвратить серьезные заболевания в будущем.
Метаболический синдром — синдром X
Учитывая, насколько распространен метаболический синдром — по оценкам, каждый четвертый человек соответствует критериям — каждый должен беспокоиться о своих факторах риска.В конце концов, метаболический синдром может резко увеличить риск серьезных проблем со здоровьем, таких как диабет, сердечные приступы и инсульты, но часто люди даже не знают, что это такое.
Метаболический синдром обычно определяется как совокупность факторов риска, включая высокий уровень сахара в крови, дополнительный абдоминальный жир, высокое кровяное давление и нездоровый уровень холестерина.
Некоторые из этих факторов риска вы можете контролировать. Другие находятся вне вашего контроля. Но если вы понимаете весь спектр факторов риска, вы сможете лучше защитить свое здоровье.У вас может быть более высокий риск метаболического синдрома, если:
- Вы старше лет. Это чаще встречается с возрастом. Риск метаболического синдрома повышается с 20% в 40 лет, до 35% в 50 лет, до 45% в возрасте 60 лет и старше.
- Вы склонны к образованию тромбов и воспалениям . Оба распространены у людей с метаболическим синдромом. Ваш врач может провести анализ крови, чтобы выяснить, есть ли у вас высокий риск образования тромбов и воспалений.
- У вас другие заболевания .Метаболический синдром связан с рядом заболеваний. К ним относятся синдром поликистозных яичников (СПКЯ), ожирение печени, холестериновые камни в желчном пузыре и липодистрофия (которая влияет на распределение жира).
- Работает в семье . Даже если вы не страдаете ожирением, возможно, вы унаследовали более высокий риск. Сюда входят люди, у которых есть родители или другие родственники первой степени с диабетом.
- Вы из Южной Азии . У жителей Южной Азии повышен риск инсулинорезистентности и, следовательно, метаболического синдрома.По этой причине Американская кардиологическая ассоциация и Национальный институт сердца, легких и крови имеют разные рекомендации для этой группы. Размер талии более 35 дюймов (у мужчин) и 31 дюймов (у женщин) считается фактором риска метаболического синдрома.
Симптомы метаболического синдрома
Большинство факторов риска метаболического синдрома не имеют никаких симптомов. Обычно вы не можете почувствовать повышенное кровяное давление или высокий уровень холестерина. Часто единственным внешним признаком является наличие лишнего веса в животе.
Итак, единственный способ узнать, есть ли у вас метаболический синдром, — это встретиться с врачом. Они проверит ваше кровяное давление, уровень сахара в крови и холестерин. Это еще одна причина того, что регулярные осмотры — залог здоровья.
Причины, симптомы, диагностика и лечение
Обзор
Что такое метаболический синдром?
Метаболический синдром — это совокупность факторов риска сердечных заболеваний, которые увеличивают вероятность развития сердечных заболеваний, инсульта и диабета.Состояние также известно под другими названиями, включая синдром X, синдром инсулинорезистентности и дисметаболический синдром. Согласно общенациональному опросу о состоянии здоровья, более 1 из 5 американцев страдает метаболическим синдромом. Число людей с метаболическим синдромом увеличивается с возрастом, поражая более 40% людей в возрасте от 60 до 70 лет.
У кого обычно бывает метаболический синдром?
- Люди с центральным ожирением (повышенный жир в области живота / талии).
- Люди с сахарным диабетом или в семейном анамнезе сахарный диабет.
- Люди с другими клиническими признаками «инсулинорезистентности», включая изменения кожи, вызванные черным акантозом («потемнение кожи» на задней части шеи или подмышек) или кожные пятна (обычно на шее).
- Определенные этнические группы подвержены более высокому риску развития метаболического синдрома.
По мере взросления увеличивается риск развития метаболического синдрома.
Симптомы и причины
Что вызывает метаболический синдром?
Точная причина метаболического синдрома неизвестна.Многие особенности метаболического синдрома связаны с «инсулинорезистентностью». Инсулинорезистентность означает, что организм не использует инсулин эффективно для снижения уровня глюкозы и триглицеридов. Сочетание генетических факторов и факторов образа жизни может привести к инсулинорезистентности. Факторы образа жизни включают диетические привычки, активность и, возможно, прерывистый сон (например, апноэ во сне).
Каковы симптомы метаболического синдрома?
Обычно немедленных физических симптомов нет.Со временем развиваются медицинские проблемы, связанные с метаболическим синдромом. Если вы не уверены, есть ли у вас метаболический синдром, обратитесь к своему врачу. Он или она сможет поставить диагноз, получив необходимые анализы, включая артериальное давление, липидный профиль (триглицериды и ЛПВП) и уровень глюкозы в крови.
Диагностика и тесты
Как диагностируется метаболический синдром?
У вас диагностирован метаболический синдром, если у вас три или более из следующих признаков:
- Обхват талии 40 дюймов или более для мужчин и 35 дюймов или более для женщин (измеряется поперек живота)
- Артериальное давление 130/85 мм рт. Ст. Или выше или вы принимаете лекарства от артериального давления
- Уровень триглицеридов выше 150 мг / дл
- Уровень глюкозы (сахара) в крови натощак выше 100 мг / дл или вы принимаете сахароснижающие препараты
- Уровень липопротеинов высокой плотности (ЛПВП) менее 40 мг / дл (мужчины) или менее 50 мг / дл (женщины)
Профилактика
Как предотвратить или обратить вспять метаболический синдром?
Поскольку отсутствие физической активности и избыточный вес являются основными факторами, лежащими в основе развития метаболического синдрома, физические упражнения, здоровое питание и, если у вас в настоящее время избыточный вес или ожирение, попытки похудеть могут помочь уменьшить или предотвратить осложнения, связанные с этим состоянием.Ваш врач может также назначить лекарства для лечения некоторых аспектов ваших проблем, связанных с метаболическим синдромом. Некоторые из способов снизить риск:
- Здоровое питание и попытки похудеть, если в настоящее время имеется избыточный вес или ожирение: здоровое питание и умеренная потеря веса в диапазоне от 5 до 10 процентов веса тела могут помочь восстановить способность вашего организма распознавать инсулин и значительно снизить шанс, что синдром перейдет в более серьезное заболевание.Это можно сделать с помощью диеты, физических упражнений или даже с помощью лекарств для похудания, если это рекомендовано вашим врачом.
- Упражнение: Одно только повышение активности может улучшить вашу чувствительность к инсулину. Аэробные упражнения, такие как быстрая 30-минутная ежедневная прогулка, могут способствовать снижению веса, повышению артериального давления и уровня триглицеридов, а также снижению риска развития диабета. Большинство медицинских работников рекомендуют заниматься аэробикой по 150 минут в неделю. Физические упражнения могут снизить риск сердечных заболеваний даже без потери веса.Любое увеличение физической активности полезно даже для тех, кто не может выполнять 150 минут активности в неделю.
- Изменения в диете: Придерживайтесь диеты, при которой углеводы не превышают 50 процентов от общего количества калорий. Источником углеводов должны быть цельнозерновые (сложные углеводы), например цельнозерновой хлеб (вместо белого) и коричневый рис (вместо белого). Цельнозерновые продукты вместе с бобовыми (например, фасолью), фруктами и овощами позволяют получить больше пищевых волокон.Ешьте меньше красного мяса и птицы. Вместо этого ешьте больше рыбы (без кожицы и не жареной). Тридцать процентов ваших ежедневных калорий должны поступать из жиров. Употребляйте полезные жиры, такие как масло канолы, оливковое масло, льняное масло и древесные орехи.
Жить с
Если у меня метаболический синдром, какие проблемы со здоровьем могут развиться?
Постоянно высокие уровни инсулина и глюкозы связаны со многими вредными изменениями в организме, в том числе:
- Повреждение внутренней оболочки коронарных и других артерий, ключевой шаг к развитию сердечного заболевания или инсульта
- Изменение способности почек выводить соль, приводящее к повышению артериального давления, сердечным заболеваниям и инсульту
- Повышение уровня триглицеридов, что приводит к повышенному риску развития сердечно-сосудистых заболеваний
- Повышенный риск образования тромбов, которые могут блокировать артерии и вызывать сердечные приступы и инсульты
- Замедление выработки инсулина, которое может сигнализировать о начале диабета 2 типа, заболевания, которое само по себе связано с повышенным риском сердечного приступа или инсульта.Неконтролируемый диабет также связан с осложнениями со стороны глаз, нервов и почек.
- Жирная печень, иногда связанная с воспалением печени (неалкогольный сеатогепатит или НАСГ). При отсутствии лечения НАСГ может привести к циррозу и печеночной недостаточности.
Причины, симптомы, диагностика и лечение
Обзор
Что такое метаболический синдром?
Метаболический синдром — это совокупность факторов риска сердечных заболеваний, которые увеличивают вероятность развития сердечных заболеваний, инсульта и диабета.Состояние также известно под другими названиями, включая синдром X, синдром инсулинорезистентности и дисметаболический синдром. Согласно общенациональному опросу о состоянии здоровья, более 1 из 5 американцев страдает метаболическим синдромом. Число людей с метаболическим синдромом увеличивается с возрастом, поражая более 40% людей в возрасте от 60 до 70 лет.
У кого обычно бывает метаболический синдром?
- Люди с центральным ожирением (повышенный жир в области живота / талии).
- Люди с сахарным диабетом или в семейном анамнезе сахарный диабет.
- Люди с другими клиническими признаками «инсулинорезистентности», включая изменения кожи, вызванные черным акантозом («потемнение кожи» на задней части шеи или подмышек) или кожные пятна (обычно на шее).
- Определенные этнические группы подвержены более высокому риску развития метаболического синдрома.
По мере взросления увеличивается риск развития метаболического синдрома.
Симптомы и причины
Что вызывает метаболический синдром?
Точная причина метаболического синдрома неизвестна.Многие особенности метаболического синдрома связаны с «инсулинорезистентностью». Инсулинорезистентность означает, что организм не использует инсулин эффективно для снижения уровня глюкозы и триглицеридов. Сочетание генетических факторов и факторов образа жизни может привести к инсулинорезистентности. Факторы образа жизни включают диетические привычки, активность и, возможно, прерывистый сон (например, апноэ во сне).
Каковы симптомы метаболического синдрома?
Обычно немедленных физических симптомов нет.Со временем развиваются медицинские проблемы, связанные с метаболическим синдромом. Если вы не уверены, есть ли у вас метаболический синдром, обратитесь к своему врачу. Он или она сможет поставить диагноз, получив необходимые анализы, включая артериальное давление, липидный профиль (триглицериды и ЛПВП) и уровень глюкозы в крови.
Диагностика и тесты
Как диагностируется метаболический синдром?
У вас диагностирован метаболический синдром, если у вас три или более из следующих признаков:
- Обхват талии 40 дюймов или более для мужчин и 35 дюймов или более для женщин (измеряется поперек живота)
- Артериальное давление 130/85 мм рт. Ст. Или выше или вы принимаете лекарства от артериального давления
- Уровень триглицеридов выше 150 мг / дл
- Уровень глюкозы (сахара) в крови натощак выше 100 мг / дл или вы принимаете сахароснижающие препараты
- Уровень липопротеинов высокой плотности (ЛПВП) менее 40 мг / дл (мужчины) или менее 50 мг / дл (женщины)
Профилактика
Как предотвратить или обратить вспять метаболический синдром?
Поскольку отсутствие физической активности и избыточный вес являются основными факторами, лежащими в основе развития метаболического синдрома, физические упражнения, здоровое питание и, если у вас в настоящее время избыточный вес или ожирение, попытки похудеть могут помочь уменьшить или предотвратить осложнения, связанные с этим состоянием.Ваш врач может также назначить лекарства для лечения некоторых аспектов ваших проблем, связанных с метаболическим синдромом. Некоторые из способов снизить риск:
- Здоровое питание и попытки похудеть, если в настоящее время имеется избыточный вес или ожирение: здоровое питание и умеренная потеря веса в диапазоне от 5 до 10 процентов веса тела могут помочь восстановить способность вашего организма распознавать инсулин и значительно снизить шанс, что синдром перейдет в более серьезное заболевание.Это можно сделать с помощью диеты, физических упражнений или даже с помощью лекарств для похудания, если это рекомендовано вашим врачом.
- Упражнение: Одно только повышение активности может улучшить вашу чувствительность к инсулину. Аэробные упражнения, такие как быстрая 30-минутная ежедневная прогулка, могут способствовать снижению веса, повышению артериального давления и уровня триглицеридов, а также снижению риска развития диабета. Большинство медицинских работников рекомендуют заниматься аэробикой по 150 минут в неделю. Физические упражнения могут снизить риск сердечных заболеваний даже без потери веса.Любое увеличение физической активности полезно даже для тех, кто не может выполнять 150 минут активности в неделю.
- Изменения в диете: Придерживайтесь диеты, при которой углеводы не превышают 50 процентов от общего количества калорий. Источником углеводов должны быть цельнозерновые (сложные углеводы), например цельнозерновой хлеб (вместо белого) и коричневый рис (вместо белого). Цельнозерновые продукты вместе с бобовыми (например, фасолью), фруктами и овощами позволяют получить больше пищевых волокон.Ешьте меньше красного мяса и птицы. Вместо этого ешьте больше рыбы (без кожицы и не жареной). Тридцать процентов ваших ежедневных калорий должны поступать из жиров. Употребляйте полезные жиры, такие как масло канолы, оливковое масло, льняное масло и древесные орехи.
Жить с
Если у меня метаболический синдром, какие проблемы со здоровьем могут развиться?
Постоянно высокие уровни инсулина и глюкозы связаны со многими вредными изменениями в организме, в том числе:
- Повреждение внутренней оболочки коронарных и других артерий, ключевой шаг к развитию сердечного заболевания или инсульта
- Изменение способности почек выводить соль, приводящее к повышению артериального давления, сердечным заболеваниям и инсульту
- Повышение уровня триглицеридов, что приводит к повышенному риску развития сердечно-сосудистых заболеваний
- Повышенный риск образования тромбов, которые могут блокировать артерии и вызывать сердечные приступы и инсульты
- Замедление выработки инсулина, которое может сигнализировать о начале диабета 2 типа, заболевания, которое само по себе связано с повышенным риском сердечного приступа или инсульта.Неконтролируемый диабет также связан с осложнениями со стороны глаз, нервов и почек.
- Жирная печень, иногда связанная с воспалением печени (неалкогольный сеатогепатит или НАСГ). При отсутствии лечения НАСГ может привести к циррозу и печеночной недостаточности.
Причины, симптомы, диагностика и лечение
Обзор
Что такое метаболический синдром?
Метаболический синдром — это совокупность факторов риска сердечных заболеваний, которые увеличивают вероятность развития сердечных заболеваний, инсульта и диабета.Состояние также известно под другими названиями, включая синдром X, синдром инсулинорезистентности и дисметаболический синдром. Согласно общенациональному опросу о состоянии здоровья, более 1 из 5 американцев страдает метаболическим синдромом. Число людей с метаболическим синдромом увеличивается с возрастом, поражая более 40% людей в возрасте от 60 до 70 лет.
У кого обычно бывает метаболический синдром?
- Люди с центральным ожирением (повышенный жир в области живота / талии).
- Люди с сахарным диабетом или в семейном анамнезе сахарный диабет.
- Люди с другими клиническими признаками «инсулинорезистентности», включая изменения кожи, вызванные черным акантозом («потемнение кожи» на задней части шеи или подмышек) или кожные пятна (обычно на шее).
- Определенные этнические группы подвержены более высокому риску развития метаболического синдрома.
По мере взросления увеличивается риск развития метаболического синдрома.
Симптомы и причины
Что вызывает метаболический синдром?
Точная причина метаболического синдрома неизвестна.Многие особенности метаболического синдрома связаны с «инсулинорезистентностью». Инсулинорезистентность означает, что организм не использует инсулин эффективно для снижения уровня глюкозы и триглицеридов. Сочетание генетических факторов и факторов образа жизни может привести к инсулинорезистентности. Факторы образа жизни включают диетические привычки, активность и, возможно, прерывистый сон (например, апноэ во сне).
Каковы симптомы метаболического синдрома?
Обычно немедленных физических симптомов нет.Со временем развиваются медицинские проблемы, связанные с метаболическим синдромом. Если вы не уверены, есть ли у вас метаболический синдром, обратитесь к своему врачу. Он или она сможет поставить диагноз, получив необходимые анализы, включая артериальное давление, липидный профиль (триглицериды и ЛПВП) и уровень глюкозы в крови.
Диагностика и тесты
Как диагностируется метаболический синдром?
У вас диагностирован метаболический синдром, если у вас три или более из следующих признаков:
- Обхват талии 40 дюймов или более для мужчин и 35 дюймов или более для женщин (измеряется поперек живота)
- Артериальное давление 130/85 мм рт. Ст. Или выше или вы принимаете лекарства от артериального давления
- Уровень триглицеридов выше 150 мг / дл
- Уровень глюкозы (сахара) в крови натощак выше 100 мг / дл или вы принимаете сахароснижающие препараты
- Уровень липопротеинов высокой плотности (ЛПВП) менее 40 мг / дл (мужчины) или менее 50 мг / дл (женщины)
Профилактика
Как предотвратить или обратить вспять метаболический синдром?
Поскольку отсутствие физической активности и избыточный вес являются основными факторами, лежащими в основе развития метаболического синдрома, физические упражнения, здоровое питание и, если у вас в настоящее время избыточный вес или ожирение, попытки похудеть могут помочь уменьшить или предотвратить осложнения, связанные с этим состоянием.Ваш врач может также назначить лекарства для лечения некоторых аспектов ваших проблем, связанных с метаболическим синдромом. Некоторые из способов снизить риск:
- Здоровое питание и попытки похудеть, если в настоящее время имеется избыточный вес или ожирение: здоровое питание и умеренная потеря веса в диапазоне от 5 до 10 процентов веса тела могут помочь восстановить способность вашего организма распознавать инсулин и значительно снизить шанс, что синдром перейдет в более серьезное заболевание.Это можно сделать с помощью диеты, физических упражнений или даже с помощью лекарств для похудания, если это рекомендовано вашим врачом.
- Упражнение: Одно только повышение активности может улучшить вашу чувствительность к инсулину. Аэробные упражнения, такие как быстрая 30-минутная ежедневная прогулка, могут способствовать снижению веса, повышению артериального давления и уровня триглицеридов, а также снижению риска развития диабета. Большинство медицинских работников рекомендуют заниматься аэробикой по 150 минут в неделю. Физические упражнения могут снизить риск сердечных заболеваний даже без потери веса.Любое увеличение физической активности полезно даже для тех, кто не может выполнять 150 минут активности в неделю.
- Изменения в диете: Придерживайтесь диеты, при которой углеводы не превышают 50 процентов от общего количества калорий. Источником углеводов должны быть цельнозерновые (сложные углеводы), например цельнозерновой хлеб (вместо белого) и коричневый рис (вместо белого). Цельнозерновые продукты вместе с бобовыми (например, фасолью), фруктами и овощами позволяют получить больше пищевых волокон.Ешьте меньше красного мяса и птицы. Вместо этого ешьте больше рыбы (без кожицы и не жареной). Тридцать процентов ваших ежедневных калорий должны поступать из жиров. Употребляйте полезные жиры, такие как масло канолы, оливковое масло, льняное масло и древесные орехи.
Жить с
Если у меня метаболический синдром, какие проблемы со здоровьем могут развиться?
Постоянно высокие уровни инсулина и глюкозы связаны со многими вредными изменениями в организме, в том числе:
- Повреждение внутренней оболочки коронарных и других артерий, ключевой шаг к развитию сердечного заболевания или инсульта
- Изменение способности почек выводить соль, приводящее к повышению артериального давления, сердечным заболеваниям и инсульту
- Повышение уровня триглицеридов, что приводит к повышенному риску развития сердечно-сосудистых заболеваний
- Повышенный риск образования тромбов, которые могут блокировать артерии и вызывать сердечные приступы и инсульты
- Замедление выработки инсулина, которое может сигнализировать о начале диабета 2 типа, заболевания, которое само по себе связано с повышенным риском сердечного приступа или инсульта.Неконтролируемый диабет также связан с осложнениями со стороны глаз, нервов и почек.
- Жирная печень, иногда связанная с воспалением печени (неалкогольный сеатогепатит или НАСГ). При отсутствии лечения НАСГ может привести к циррозу и печеночной недостаточности.
Причины, симптомы, диагностика и лечение
Обзор
Что такое метаболический синдром?
Метаболический синдром — это совокупность факторов риска сердечных заболеваний, которые увеличивают вероятность развития сердечных заболеваний, инсульта и диабета.Состояние также известно под другими названиями, включая синдром X, синдром инсулинорезистентности и дисметаболический синдром. Согласно общенациональному опросу о состоянии здоровья, более 1 из 5 американцев страдает метаболическим синдромом. Число людей с метаболическим синдромом увеличивается с возрастом, поражая более 40% людей в возрасте от 60 до 70 лет.
У кого обычно бывает метаболический синдром?
- Люди с центральным ожирением (повышенный жир в области живота / талии).
- Люди с сахарным диабетом или в семейном анамнезе сахарный диабет.
- Люди с другими клиническими признаками «инсулинорезистентности», включая изменения кожи, вызванные черным акантозом («потемнение кожи» на задней части шеи или подмышек) или кожные пятна (обычно на шее).
- Определенные этнические группы подвержены более высокому риску развития метаболического синдрома.
По мере взросления увеличивается риск развития метаболического синдрома.
Симптомы и причины
Что вызывает метаболический синдром?
Точная причина метаболического синдрома неизвестна.Многие особенности метаболического синдрома связаны с «инсулинорезистентностью». Инсулинорезистентность означает, что организм не использует инсулин эффективно для снижения уровня глюкозы и триглицеридов. Сочетание генетических факторов и факторов образа жизни может привести к инсулинорезистентности. Факторы образа жизни включают диетические привычки, активность и, возможно, прерывистый сон (например, апноэ во сне).
Каковы симптомы метаболического синдрома?
Обычно немедленных физических симптомов нет.Со временем развиваются медицинские проблемы, связанные с метаболическим синдромом. Если вы не уверены, есть ли у вас метаболический синдром, обратитесь к своему врачу. Он или она сможет поставить диагноз, получив необходимые анализы, включая артериальное давление, липидный профиль (триглицериды и ЛПВП) и уровень глюкозы в крови.
Диагностика и тесты
Как диагностируется метаболический синдром?
У вас диагностирован метаболический синдром, если у вас три или более из следующих признаков:
- Обхват талии 40 дюймов или более для мужчин и 35 дюймов или более для женщин (измеряется поперек живота)
- Артериальное давление 130/85 мм рт. Ст. Или выше или вы принимаете лекарства от артериального давления
- Уровень триглицеридов выше 150 мг / дл
- Уровень глюкозы (сахара) в крови натощак выше 100 мг / дл или вы принимаете сахароснижающие препараты
- Уровень липопротеинов высокой плотности (ЛПВП) менее 40 мг / дл (мужчины) или менее 50 мг / дл (женщины)
Профилактика
Как предотвратить или обратить вспять метаболический синдром?
Поскольку отсутствие физической активности и избыточный вес являются основными факторами, лежащими в основе развития метаболического синдрома, физические упражнения, здоровое питание и, если у вас в настоящее время избыточный вес или ожирение, попытки похудеть могут помочь уменьшить или предотвратить осложнения, связанные с этим состоянием.Ваш врач может также назначить лекарства для лечения некоторых аспектов ваших проблем, связанных с метаболическим синдромом. Некоторые из способов снизить риск:
- Здоровое питание и попытки похудеть, если в настоящее время имеется избыточный вес или ожирение: здоровое питание и умеренная потеря веса в диапазоне от 5 до 10 процентов веса тела могут помочь восстановить способность вашего организма распознавать инсулин и значительно снизить шанс, что синдром перейдет в более серьезное заболевание.Это можно сделать с помощью диеты, физических упражнений или даже с помощью лекарств для похудания, если это рекомендовано вашим врачом.
- Упражнение: Одно только повышение активности может улучшить вашу чувствительность к инсулину. Аэробные упражнения, такие как быстрая 30-минутная ежедневная прогулка, могут способствовать снижению веса, повышению артериального давления и уровня триглицеридов, а также снижению риска развития диабета. Большинство медицинских работников рекомендуют заниматься аэробикой по 150 минут в неделю. Физические упражнения могут снизить риск сердечных заболеваний даже без потери веса.Любое увеличение физической активности полезно даже для тех, кто не может выполнять 150 минут активности в неделю.
- Изменения в диете: Придерживайтесь диеты, при которой углеводы не превышают 50 процентов от общего количества калорий. Источником углеводов должны быть цельнозерновые (сложные углеводы), например цельнозерновой хлеб (вместо белого) и коричневый рис (вместо белого). Цельнозерновые продукты вместе с бобовыми (например, фасолью), фруктами и овощами позволяют получить больше пищевых волокон.Ешьте меньше красного мяса и птицы. Вместо этого ешьте больше рыбы (без кожицы и не жареной). Тридцать процентов ваших ежедневных калорий должны поступать из жиров. Употребляйте полезные жиры, такие как масло канолы, оливковое масло, льняное масло и древесные орехи.
Жить с
Если у меня метаболический синдром, какие проблемы со здоровьем могут развиться?
Постоянно высокие уровни инсулина и глюкозы связаны со многими вредными изменениями в организме, в том числе:
- Повреждение внутренней оболочки коронарных и других артерий, ключевой шаг к развитию сердечного заболевания или инсульта
- Изменение способности почек выводить соль, приводящее к повышению артериального давления, сердечным заболеваниям и инсульту
- Повышение уровня триглицеридов, что приводит к повышенному риску развития сердечно-сосудистых заболеваний
- Повышенный риск образования тромбов, которые могут блокировать артерии и вызывать сердечные приступы и инсульты
- Замедление выработки инсулина, которое может сигнализировать о начале диабета 2 типа, заболевания, которое само по себе связано с повышенным риском сердечного приступа или инсульта.Неконтролируемый диабет также связан с осложнениями со стороны глаз, нервов и почек.
- Жирная печень, иногда связанная с воспалением печени (неалкогольный сеатогепатит или НАСГ). При отсутствии лечения НАСГ может привести к циррозу и печеночной недостаточности.
Метаболический синдром | MedlinePlus
Что такое метаболический синдром?
Метаболический синдром — это группа факторов риска сердечных заболеваний, диабета и других проблем со здоровьем.У вас может быть только один фактор риска, но у людей часто их несколько. Когда у вас их хотя бы три, это называется метаболическим синдромом. Эти факторы риска включают
- Большая талия, также называемая абдоминальным ожирением или «имеющая форму яблока». Слишком много жира вокруг живота является большим фактором риска сердечных заболеваний, чем слишком много жира в других частях тела.
- Имеет высокий уровень триглицеридов. Триглицериды — это тип жира, который содержится в крови.
- Низкий уровень холестерина ЛПВП.ЛПВП иногда называют «хорошим» холестерином, потому что он помогает удалить холестерин из артерий.
- Повышенное кровяное давление. Если ваше кровяное давление остается высоким с течением времени, это может повредить ваше сердце и привести к другим проблемам со здоровьем.
- Высокий уровень сахара в крови натощак. Умеренно повышенный уровень сахара в крови может быть ранним признаком диабета.
Чем больше у вас факторов, тем выше риск сердечных заболеваний, диабета и инсульта.
Что вызывает метаболический синдром?
У метаболического синдрома есть несколько причин, которые действуют вместе:
- Избыточный вес и ожирение
- Малоподвижный образ жизни
- Инсулинорезистентность — состояние, при котором организм не может правильно использовать инсулин.Инсулин — это гормон, который помогает переместить сахар в ваши клетки, чтобы дать им энергию. Инсулинорезистентность может привести к высокому уровню сахара в крови.
- Возраст — риск возрастает с возрастом
- Генетика — этническая принадлежность и семейный анамнез
У людей с метаболическим синдромом часто наблюдается чрезмерная свертываемость крови и воспаление во всем теле. Исследователи не знают, вызывают ли эти состояния метаболический синдром или усугубляют его.
Кто подвержен риску метаболического синдрома?
Наиболее важными факторами риска метаболического синдрома являются
- Абдоминальное ожирение (большая талия)
- Малоподвижный образ жизни
- Инсулинорезистентность
Существуют определенные группы людей с повышенным риском метаболического синдрома:
- Некоторые расовые и этнические группы.Американцы мексиканского происхождения имеют самый высокий уровень метаболического синдрома, за ними следуют белые и черные.
- Больные диабетом
- Люди, у которых есть брат, сестра или родитель, страдающий диабетом
- Женщины с синдромом поликистозных яичников (СПКЯ)
- Люди, принимающие лекарства, вызывающие увеличение веса или изменение артериального давления, холестерина и сахара в крови
Каковы симптомы метаболического синдрома?
Большинство метаболических факторов риска не имеют явных признаков или симптомов, за исключением большой талии.
Как диагностируется метаболический синдром?
Ваш лечащий врач диагностирует метаболический синдром на основании результатов медицинского осмотра и анализов крови. У вас должно быть как минимум три фактора риска, чтобы диагностировать метаболический синдром:
- Большая талия , что означает размер талии
- 35 дюймов и более для женщин
- 40 дюймов и более для мужчин
- Высокий уровень триглицеридов , который составляет 150 мг / дл или выше
- Низкий уровень холестерина ЛПВП , который
- Менее 50 мг / дл для женщин
- Менее 40 мг / дл для мужчин
- Высокое кровяное давление , значение 130/85 мм рт. Ст. Или выше.
- Высокий уровень сахара в крови натощак , который составляет 100 мг / дл или выше
Какие методы лечения метаболического синдрома?
Самым важным методом лечения метаболического синдрома является здоровый для сердца образ жизни, в который входит
Если изменения образа жизни недостаточно, возможно, вам потребуется принимать лекарства.

 Образуются в печени и являются переносчиками фосфолипидов, триглицеридов, холестерола. При попадании из печени в кровь подвергаются химическим превращениям с образованием липопротеинов низкой плотности. При метаболическом синдроме их содержание ЛПОНП повышено.
Образуются в печени и являются переносчиками фосфолипидов, триглицеридов, холестерола. При попадании из печени в кровь подвергаются химическим превращениям с образованием липопротеинов низкой плотности. При метаболическом синдроме их содержание ЛПОНП повышено.
