Метаболический синдром Википедия
| Метаболический синдром | |
|---|---|
| Мужчина: рост — 177 см, вес — 146 кг, ИМТ — 46 кг/м² | |
| МКБ-10-КМ | E88.81 |
| МКБ-9 | 277.7277.7 |
| МКБ-9-КМ | 277.7[1][2] |
| OMIM | 605552 |
| DiseasesDB | 31955 |
| MedlinePlus | 007290 |
| MeSH | D024821 |
 Медиафайлы на Викискладе Медиафайлы на Викискладе | |
Метаболи́ческий синдро́м (МС) (синонимы: метаболический синдром X, синдром Reaven, синдром резистентности к инсулину) — увеличение массы висцерального жира, снижение чувствительности периферических тканей к инсулину и гиперинсулинемия, которые нарушают углеводный, липидный, пуриновый обмен, а также вызывают артериальную гипертензию.
Содержание
- 1 История
- 2 Распространённость
- 2.1 Группы риска
- 3 Патогенез
- 4 Диагностика
- 4.1 Критерии диагностики
- 5 Дифференциальная диагностика
- 6 Формулировка диагноза
- 6.1 Примеры диагностических заключений
- 7 Лечение
- 8 См. также
- 9 Примечания
- 10 Литература
- 11 Ссылки
История[ | ]
В 1981 г. M. Hanefeld и W. Leoonardt предложили обозначить случаи сочетания различных метаболических нарушений термином «метаболический синдром» (МС).
В 1988 г. профессор G. Reaven в своей Бантинговской лекции на основании собственных наблюдений и обобщения исследований других авторов выдвинул гипотезу, в соответствии с которой резистентность к инсулину, абдоминальное
Метаболический синдром — SportWiki энциклопедия
Метаболический синдром («полиметаболический синдром», «синдром изобилия», «синдром Х», «смертельный квартет», «гормональный метаболический синдром», «синдром инсулинорезистентности», «смертельный секстет», «метаболический сосудистый синдром», «дисметаболический синдром», «гипертриглицеридемическая талия», «кардиометаболический синдром»)[1] — это сочетание нарушенного углеводного обмена, абдоминального ожирения, дислипидемии и гипертензии, и связан с развитием сахарного диабета 2 типа и сердечно-сосудистых заболеваний
История[править | править код]
В 1922 г. Г.Ф. Ланг в своих трудах отмечал наличие ассоциации артериальной гипертензии и ожирения, нарушений обмена углеводов и подагры, об этой связи доложили на Х съезде терапевтов его сотрудники А.Л. Мясников иД.М. Гротель.
1923 г. шведский исследователь E.Kylin. впервые указал связь артериальной гипертензии (АГ) с гипергликемией и гиперурикемией.
В 1948 г. выдающийся клиницист Е.М. Тареев отмечал: « Представление о гипертонике наиболее часто ассоциируется с ожирелым гиперстеником, с возможным нарушением белкового обмена, с засорением крови продуктами неполного метаморфоза-холестерином, мочевой кислотой».
В 1966 г. связь сахарного диабета и атеросклероза описал Л.С. Шварц. В это же время J.Camus назвал сочетание у одного и того же больного сахарного диабета, дислипидемии и поражения суставов метаболическим трисиндромом.
В 1968 г. H.Mehnert и H. Kuhlman обозначили сочетание нарушения обменов как « синдром изобилия».
M. Hannefeld и W. Leonard в 1981 г. впервые сделали подробное описание метаболического синдрома. В силу существования в эпоху «холодной войны» политической тенденциозности, труды исследователей из России и стран «Восточного блока» замалчивались медицинской общественностью Запада.
В 1988 г. G. Reaven в своей Бантингской лекции, обобщив эпидемиологические, клинические и экспериментальные данные, выдвинул концепцию, в которой указал, что резистентность к инсулину, абдоминальное ожирение, АГ, дислипидемия и коронарная болезнь сердца являются проявлением единого патологического состояния, обозначенного им как « Синдром Х».
А. Regenauer в 1988 г., описывая прогностические аспекты МС, назвал его «good life syndrome», то есть « синдром благополучия» (сытости).
В 1989 г. N. Kaplan привел данные популяционных исследований, свидетельствующие о неблагоприятном жизненном и трудовом прогнозе у больных с сочетанием ожирения, сахарного диабета, АГ и коронарной болезни сердца, назвав симптомокомплекс
В последние годы в исследовательской и практической медицине укоренился термин « метаболический синдром», сущность его постепенно расширялась, так как стали выявляться ранее неизученные нарушения, наблюдавшиеся у части больных.
А.И.Мартынов в 2000 г. отнес к ним повышенное содержание фибриногена, уровня «малых» липопротеинов, ингибитора-1 активатора плазминогена и микроальбуминурию[3].
Результатом совместной работы ведущих международных организаций по изучению МС явилось создание нового определения. В настоящее время для установления диагноза необходимо наличие трех из пяти нижеперечисленных критериев.
Критерии метаболического синдрома: IDF, NHLBI, AHA, WHF, IAS, IASO, 2009 г.
Любые 3 из перечисленных:
- Абдоминальное ожирение (данные, специфичные для отдельных стран и популяций)
- Триглицериды 1,7 ммоль/л (150 мг/дл) или медикаментозная терапия гипертриглицеридемии
- Снижение ЛПВП: у мужчин: <1,0 ммоль/л (40 мг/дл), у женщин: <1,3 ммоль/л (50 мг/дл) или медикаментозная терапия дислипидемии
- Повышенный уровень АД 130/85 мм рт. ст. или прием антигипертензивной терапии пациентом с артериальной гипертензией в анамнезе
- Повышенный уровень гликемии натощак 100 мг/дл или прием сахароснижающей терапии.
Роль ожирения в развитии метаболического синдрома[править | править код]
Рис.1. Висцеральное ожирение и сердечно-сосудистые факторы рискаВыделяют два типа ожирения, различающихся по локализации скоплений жировой ткани, — андроидный и гиноидный.
- Абдоминальное (висцеральное) ожирение — один из основных клинических симптомов метаболического синдрома, которое является важным фактором риска сердечно-сосудистых и других заболеваний (рис. 1), сахарного диабета II типа и ранних проявлений атеросклероза[6]. Андроидный тип характеризуется гипертрофией адипоцитов и обычно наблюдается у лиц зрелого возраста. Избыточное отложение жира происходит в области верхней половины туловища, живота. Растет масса висцерального жира. Этот тип ожирения обычно называют центральным или абдоминальным, а также «яблочным».
Kissebah A. и Bjorntorp P. показали[7], что при одинаковом показателе индекса массы тела (ИМТ) абдоминальное ожирение сопровождается более высоким риском развития сопутствующих заболеваний, чем периферическое ожирение.Именно поэтому выраженность осложнений ожирения является более высокой у мужчин, чем у женщин[8].
- При гиноидном типе ожирения (периферическое) происходит гиперплазия жировых клеток, так как он обычно развивается в детстве и наблюдается в течение всей жизни. Гиноидный тип характеризуется преимущественным отложением жира в области ягодиц и бедер, поэтому его называют ягодично — бедренным, или грушевидным.
При развившемся андроидном ожирении с возрастом больного повышается активность центров гипоталамуса и снижается их чувствительность к влияниям с периферии. Последовательность развития нарушений, составляющих метаболический синдром, представляется следующим образом: ожирение — инсулинорезистентность — гиперинсулинемия — артериальная гипертензия — атеросклероз — коронарная болезнь сердца — сахарный диабет II типа[9].
Инсулинорезистентность в развитии метаболического синдрома[править | править код]
Рис.3. Роль гиперандрогении в развитии метаболического синдромаРазвитие гипертрофического ожирения провоцирует снижение чувствительности периферических тканей к действию инсулина. Именно развитие хронического избытка инсулина в крови большинство исследователей считают “пусковой кнопкой” для возникновения всех заболеваний, входящих в понятие «метаболический синдром»
До настоящего времени не прекращается дискуссия о первичности или вторичности инсулинорезистентности и гиперандрогении при метаболическом синдроме (рис. 3)[11].
Первая гипотеза[править | править код]
ИР — полигенная патология, в развитии которой могут иметь значение мутации генов субстрата инсулинового рецептора (IRS-1 и IRS-2), β3-адренорецепторов, разобщающего протеина (UCP-1), а также молекулярные дефекты белков сигнального пути инсулина (глюкозные транспортеры). Особую роль играет снижение чувствительности к инсулину в мышечной, жировой и печеночной тканях, а также в надпочечниках.
В миоцитах нарушаются поступление и утилизация глюкозы, в жировой ткани развивается резистентность к антилиполитическому действию инсулина. Интенсивный липолиз в висцеральных адипоцитах приводит к выделению большого количества свободных жирных кислот (СЖК) и глицерина в портальный кровоток. Поступая в печень, СЖК, с одной стороны, становятся субстратом для формирования атерогенных липопротеидов, а с другой — препятствуют связыванию инсулина с гепатоцитом, потенциируя ИР. ИР гепатоцитов ведет к снижению синтеза гликогена, активации гликогенолиза и глюконеогенеза. Долгое время ИР компенсируется избыточной продукцией инсулина, поэтому нарушение гликемического контроля манифестирует не сразу. Но, по мере истощения функции β-клеток поджелудочной железы, наступает декомпенсация углеводного обмена, сначала в виде нарушенных гликемии натощак и толерантности к глюкозе (НТГ), а затем и сахарного диабета 2 типа (Т2СД). Дополнительное снижение секреции инсулина при МС вызывается длительным воздействием высоких концентраций СЖК на β-клетки (так называемый липотоксический эффект). При имеющихся генетически обусловленных дефектах секреции инсулина развитие Т2СД значительно ускоряется[12].
Вторая гипотеза[править | править код]
Согласно другой гипотезе, ведущую роль в развитии и прогрессировании инсулинорезистентности играет жировая ткань абдоминальной области. Особенность висцеральных адипоцитов — высокая чувствительность к липолитическому действию катехоламинов и низкая к антилиполитическому действию инсулина.
Помимо веществ, непосредственно регулирующих липидный обмен, жировая клетка продуцирует эстрогены, цитокины, ангиотензиноген, ингибитор активатора плазминогена-1, липопротенлипазу, адипсин, адинопектин, интерлейкин-6, фактор некроза опухолей-α (ФНО-α), трансформирующий фактор роста В, лептин и др.
ФНО-α способен воздействовать на инсулиновый рецептор и транспортеры глюкозы, потенциируя инсулинорезистентность, и стимулировать секрецию лептина. Лептин («голос жировой ткани») регулирует пищевое поведение, воздействуя на гипоталамический центр насыщения; повышает тонус симпатической нервной системы; усиливает термогенез в адипоцитах; подавляет синтез инсулина; воздействует на инсулиновый рецептор клетки, снижая транспорт глюкозы. При ожирении наблюдается лептинорезистентность. Полагают, что гиперлептинемия оказывает стимулирующее действие на некоторые гипоталамические релизинг-факторы (РФ), в частности на АКТГ-РФ. Так, при МС часто отмечается легкий гиперкортицизм, который играет определенную роль в патогенезе МС[13].
Лечение метаболического синдрома[править | править код]
Читайте основную статью: Лечение метаболического синдрома
- ↑ Бурова СА. Метаболический синдром: патогенез, клиника, диагностика, подходы к лечению. РМЖ 2001;2(9):56—62.
- ↑ Метаболический синдром: аргументы «за» и «против» Учамприна В.А.1, Романцова Т.И., Калашникова М.Ф.ГБОУ ВПО Первый Московский государственный медицинский университет им. И.М. Сеченова 2012г
- ↑ Колопкова Т. А. и др. МЕТАБОЛИЧЕСКИЙ СИНДРОМ Х-ПАНДЕМИЯ XXI ВЕКА //Саратовский научно-медицинский журнал. – 2008. – Т. 4. – №. 3.
- ↑ Hubert H. B. et al. Obesity as an independent risk factor for cardiovascular disease: a 26-year follow-up of participants in the Framingham Heart Study //Circulation. – 1983. – Т. 67. – №. 5. – С. 968-977.
- ↑ Колопкова Т. А. и др. МЕТАБОЛИЧЕСКИЙ СИНДРОМ Х-ПАНДЕМИЯ XXI ВЕКА //Саратовский научно-медицинский журнал. – 2008. – Т. 4. – №. 3.
- ↑ Ruderman N., Flier J. S. Chewing the Fat—ACC and Energy Balance //Science. – 2001. – Т. 291. – №. 5513. – С. 2558-2559.
- ↑ Kissebah A. H., Krakower G. R. Regional adiposity and morbidity //Physiological Reviews. – 1994. – Т. 74. – №. 4. – С. 761-811.
- ↑ БО Ш., САВЕЛЬЕВА Л. В. КОМПЛЕКСНЫЙ ПОДХОД К ЛЕЧЕНИЮ ОЖИРЕНИЯ И МЕТАБОЛИЧЕСКОГО СИНДРОМА У МУЖЧИН //Ожирение и метаболизм. – 2009. – №. 4.
- ↑ ДЗГОЕВА Ф. Х. Висцеральное ожирение-ключевое звено метаболического синдрома //Ожирение и метаболизм. – 2004. – №. 1.
- ↑ Благосклонная Я. В., Шляхто Е. В., Красильникова Е. И. Метаболический сердечно-сосудистый синдром //Рус. мед. журн. – 2001. – Т. 9. – №. 2. – С. 67œ70.
- ↑ Оганов М. Эпидемиологические аспекты метаболического синдрома. – 2004.
- ↑ Мамедов М. Н. Метаболический синдром: практические аспекты диагностики и лечения в амбулаторных условиях //Москва. – 2005.
- ↑ Адашева Т. В., Демичева О. Ю. Метаболический синдром–основы патогенетической терапии //Лечащий врач. – 2003. – Т. 10. – С. 24-28.
Метаболический синдром и антипсихотики — Википедия
Метаболический синдром, развивающийся при терапии антипсихотиками (нейролептиками), — наличие у пациента ожирения, гиперлипидемии и резистентности к инсулину, которые могут приводить к развитию диабета и сердечно-сосудистых заболеваний. Повышение интереса к часто встречающимся у пациентов, получающих нейролептики, метаболическим нарушениям возникло в связи с распространением в клинической практике атипичных антипсихотиков[2], по этой причине метаболические расстройства описываются чаще всего применительно к препаратам данной группы (но не применительно к препаратам группы «старых», типичных нейролептиков, которые в действительности тоже могут вызывать такие нарушения).
В понятие «метаболический синдром» не входят изменения уровня таких гормонов, регулирующих метаболизм, как кортизол, гормон роста, пролактин: эти расстройства, связанные с приёмом антипсихотиков, рассматриваются в специальной литературе обычно отдельно.
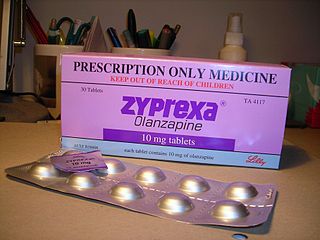 Атипичный антипсихотик Зипрекса (оланзапин) — один из препаратов, наиболее часто вызывающих ожирение и сахарный диабет
Атипичный антипсихотик Зипрекса (оланзапин) — один из препаратов, наиболее часто вызывающих ожирение и сахарный диабетРиск развития метаболического синдрома у пациентов, принимающих нейролептики, повышают следующие факторы:
По данным многих исследований, частота диабета и ожирения у лиц, страдающих аффективными расстройствами и шизофренией, значительно выше, чем в популяции. Высказывается предположение, что некоторые свойственные пациентам, страдающим шизофренией, особенности (например, пассивный образ жизни, переедание) увеличивают риск развития сахарного диабета, даже если пациент не принимает антипсихотики. Отмечалась и возможность генетических ассоциаций между шизофренией и диабетом. Результаты ограниченных исследований метаболического профиля и риска развития диабета у ранее не лечившихся пациентов с возникновением симптомов шизофрении противоречивы; по некоторым данным, значительный процент таких пациентов уже изначально обнаруживают нарушенный уровень глюкозы натощак, гиперинсулинемию.[6]
Тем не менее у пациентов с шизофренией[6] и биполярным аффективным расстройством[7], не принимающих антипсихотики, риск развития ожирения и метаболического синдрома существенно ниже, чем у пациентов с теми же расстройствами, антипсихотики принимающих[6][7].
В наибольшей степени риск развития метаболических нарушений характерен для клозапина и оланзапина, в меньшей степени — для рисперидона и кветиапина, в то время как амисульприд и арипипразол заметно не влияют на развитие этих расстройств[8].
Метаболический синдром и история антипсихотиков[править | править код]
О том, что терапия нейролептиками может сопровождаться развитием метаболических нарушений, было известно задолго до появления атипичных антипсихотиков. Ещё в 1956 году после появления первого антипсихотика хлорпромазина (аминазина) B. Hiles опубликовала сообщение о 5 случаях развития гипергликемии и глюкозурии у пациентов, получающих аминазин. Кроме того, она упомянула о 5 клинических случаях декомпенсации прежде контролируемого диабета после начала приёма аминазина и о возврате к прежнему состоянию после его отмены. В том же году было опубликовано другое сообщение о пациенте, у которого развились диабет, желтуха и гемолитическая анемия после 12 дней применения аминазина.
На протяжении 1950—60-х годов последовали другие сообщения о связи аминазина и диабета. Однако вследствие того, что неврологические побочные эффекты (экстрапирамидные нарушения) были более частыми и очевидными, они вышли на первый план и обсуждались в научной литературе, проблема же развития диабета упоминалась очень редко. Поэтому миновало более 10 лет от первого клинического сообщения до публикации результатов клинических исследований, касающихся развития диабета при приёме аминазина. Отмечалось, что с 1954 по 1966 г. в психиатрических клиниках диабет развился у 27% женщин, получающих нейролептики группы фенотиазина, и у 9% женщин, не получающих нейролептики этой группы. Механизм возникновения диабета при применении нейролептиков был неизвестен. Кроме того, в 1950-х — 1960-х годах публиковались также клинические наблюдения о нарушениях липидного обмена (в особенности холестерола) у пациентов, принимающих аминазин.
Увеличение массы тела, связанное с применением первых нейролептиков, тоже было описано в первые годы после начала их применения в клинической практике (Planansky K., Heilizer F., 1959; Klett C., Caffey E., 1960). Оно наблюдалось при использовании и таблетированных антипсихотиков, и антипсихотиков-пролонгов. Эта проблема, как и проблема диабета, тоже не привлекала пристального внимания исследователей из-за наличия других, более явных побочных эффектов.[9]
Впоследствии стало очевидно, что такие побочные явления терапии нейролептиками, как повышение веса[9], диабет и нарушения липидного обмена, представляют собой проблему, связанную с применением не только традиционных препаратов, но и некоторых новых — атипичных антипсихотиков. Появление атипичных антипсихотиков, гораздо более «мягких» и более безопасных в сравнении со старыми препаратами, определило переход к новым стандартам переносимости и безопасности. В связи с этим интерес к часто встречающимся у пациентов, получающих антипсихотическую терапию, метаболическим нарушениям повысился.[2]
Диагностика метаболического синдрома и его общая распространённость[править | править код]
В целом (безотносительно к применению антипсихотиков) метаболический синдром представляет собой очень распространённое в общей популяции явление: встречается он примерно у одного из пяти взрослых человек с избыточным весом и у 40% людей старше 60 лет.[2]
Наиболее важный критерий метаболического синдрома — абдоминальный тип ожирения, который проявляется увеличением объёма талии.[9]
По определению Американской диабетической ассоциации (англ.)русск., понятие «метаболический синдром» включает в себя такие проявления, как[2]:
Согласно определению Международной федерации диабета (англ.)русск. (2005), основными клиническими проявлениями метаболического синдрома у лиц европеоидной расы являются[10]:
- центральное ожирение (окружность талии > 94 см у мужчин и > 80 см у женщин) и два из следующих четырёх факторов:
- повышение триглицеридов 1,7 ммоль/л (150 мг/дл)1;
- снижение холестерина липопротеидов высокой плотности < 1,0 ммоль/л (40 мг/дл) у мужчин и < 1,3 ммоль/л (50 мг/дл) у женщин1;
- повышение артериального давления ≥ 130/85 мм рт.ст.1;
- содержание глюкозы в крови натощак 5,6 ммоль/л (100 мг/дл) или диагностированный ранее сахарный диабет 2-го типа.
- 1 Либо же пациент получает лечение по поводу этого состояния.
Стоит отметить, что, согласно данным крупных эпидемиологических исследований, диагностика патологических состояний гипергликемии лишь по уровню глюкозы крови натощак, как рекомендовалось Американской диабетической ассоциацией, приводит к недооценке истинной распространённости диабета более чем на 1/3. При диагностике диабета следует учитывать не только пороговые уровни гликемии натощак, но и уровни через 2 часа после приёма глюкозы. Это позволяет выявлять как сахарный диабет, так и преддиабетные состояния — нарушенную толерантность к глюкозе.[11] При правильно проводимых мерах профилактики у пациентов с преддиабетным состоянием можно предотвратить развитие в будущем у них диабета.[12]
Критерии диагностики нарушенной толерантности к глюкозе — гликемия натощак (капиллярная кровь) <6,1 ммоль/л; а через 2 часа после нагрузки глюкозой >7,8 и <11,1 ммоль/л.[12]
Понятие метаболического синдрома также включает в себя следующие лабораторные аномалии[13]:
Под фармакогенным увеличением массы тела принято понимать нежелательный побочный эффект лекарства в виде повышения массы тела более чем на 5—7%, если это повышение приводит к отказу от режима терапии и/или различным медицинским проблемам.[14]
Все нейролептики могут повышать массу тела в той или иной степени. Увеличение её наиболее выражено при приёме клозапина и (в особенности) оланзапина, но применение других атипичных антипсихотиков тоже довольно часто приводит к её повышению.[14] Меньший риск ожирения, чем для клозапина и оланзапина, характерен для рисперидона, кветиапина, амисульприда, зотепина (англ.)русск.[15], палиперидона, илоперидона[16], сертиндола[17]; минимальный риск — для зипрасидона, арипипразола[15][16], азенапина и луразидона[16] (по другим данным, азенапин характеризуется промежуточным риском[17]).
Среднее увеличение веса при приёме атипичных нейролептиков выше, чем при приёме типичных. Среди типичных нейролептиков в особенности способствуют повышению массы тела препараты с высокой антигистаминовой активностью[14] (тиоридазин[18], аминазин, тизерцин, труксал[14]), в наименьшей мере — такие препараты, как галоперидол, трифтазин[14], флуфеназин, перфеназин[18].
По данным различных исследований, увеличение массы тела на 20% и более отмечается у 40—80% пациентов, принимающих антипсихотики. Результаты более 80 исследований показывают, что при терапии антипсихотиками средняя прибавка в весе через 10 недель терапии клозапином составляет 4,45 кг, оланзапином 4,15 кг, рисперидоном 2,1 кг против 1,08 кг при терапии галоперидолом.[19] У пациентов, принимающих 15 мг оланзапина в сутки, через 1 год терапии вес увеличился в среднем на 11,8 кг. В краткосрочных исследованиях действия кветиапина у 23% пациентов выявлено повышение массы тела более чем на 7%. Через 1 год терапии кветиапином средняя прибавка в весе составила 2,2 кг[13]. В целом длительность применения антипсихотиков является фактором, значительно воздействующим на увеличение веса и индекса массы тела[20].
Сочетанная фармакотерапия (приём нейролептиков в сочетании с, например, нормотимиками[21] или трициклическими антидепрессантами[22]) дополнительно повышает риск увеличения массы тела[21][22].
Диагностика[править | править код]
При диагностике увеличения массы тела особое внимание нужно уделять локализации жировых отложений, особенно их количеству в области живота (абдоминальное ожирение). Для оценки можно использовать такой показатель, как соотношение объёма талии к объему бёдер (WHR): значение WHR более 0,9 для мужчин и более 0,85 для женщин означает наличие избыточного абдоминального жира.[2] Критерием метаболического синдрома также является окружность живота больше 40 дюймов (102 см) у мужчин и больше 35 дюймов (89 см) у женщин.[21]
На практике часто также используется понятие «индекс массы тела» (body mass index — BMI): масса тела в килограммах делится на рост в метрах в квадрате. По данным Всемирной Организации Здравоохранения, показателем избыточной массы является ИМТ ≥ 25 кг/м2, при ИМТ ≥ 30 кг/м2 диагностируется ожирение.[9]
Механизм развития[править | править код]
Считается, что метаболические изменения, происходящие в организме пациента при приёме антипсихотиков, обусловливают быстрое увеличение массы тела (в первые несколько месяцев после начала приёма), а длительная прибавка (в течение нескольких лет), по всей видимости, вызывается поведенческими факторами: предпочтениями в питании и уровнем физической активности. T. Lambert (2002) была предложена теория «[скорости] зайца и черепахи», согласно которой одни препараты имеют свойство вызывать быструю прибавку веса с последующим выходом на «плато» — «скорость зайца»; другие же, не обладающие таким потенциалом, при длительном применении тоже приводят к увеличению массы тела в связи с воздействием на образ жизни пациента — «скорость черепахи»[2] (в частности, на уровень физической активности может негативно влиять седативный эффект нейролептиков[23]).
Что касается метаболических изменений, возникающих вследствие приёма препаратов в первые месяцы и приводящих к ожирению, то высказываются различные мнения о механизме их возникновения. Так, блокада антипсихотиками серотониновых рецепторов может приводить к повышению веса путём стимулирования пищевого рефлекса; на возрастание массы тела влияет и блокада гистаминовых рецепторов: нейролептики с высоким сродством к H1-рецепторам (клозапин и оланзапин) вызывают максимальное увеличение веса[23]. М-холиноблокирующее действие антипсихотиков тоже может быть ответственно за развитие ожирения, поскольку оно вызывает сухость слизистых и жажду, для утоления которой пациенты используют высококалорийные напитки[4]. Ожирение может быть обусловлено также и дофаминблокирующим действием нейролептиков: блокируя дофаминовые рецепторы, нейролептики тем самым снижают способность получать удовольствие, что компенсируется за счёт повышенного потребления калорийной (в том числе жирной и сладкой) пищи[18].
Кроме того, к повышению массы тела приводит увеличение уровня андрогенов у женщин и снижение уровня андрогенов у мужчин, в результате которого происходит понижение чувствительности нейронов насыщения в гипоталамусе. Повышение уровня пролактина, развивающееся вследствие приёма нейролептиков, может прямо способствовать увеличению веса тела за счёт снижения чувствительности к инсулину или же опосредованно за счёт дальнейшего нарушения уровня андрогенов и эстрогенов.[23]
Существуют и другие биологические механизмы, отвечающие за формирование пищевого поведения. Так, в нескольких клинических исследованиях было показано, что клозапин и оланзапин повышают уровень TNF-α, интерлейкина-2 и лептина. Фактор некроза опухолей (tumor necrosis factor, TNF-α) играет основную роль в различных метаболических и иммунных процессах и в пищевом поведении, влияет на метаболизм глюкозы, белков и жиров.[14]Лептин — гормон, продуцируемый адипоцитами, имеющий важное значение в регулировании массы тела и влияющий на аппетит; ожирение нередко сопровождается повышением уровня лептина в крови и, вероятно, снижением чувствительности к нему рецепторов гипоталамуса, что и приводит к повышенному аппетиту и росту массы тела. Повышенный уровень лептина в крови может также влиять на тканевую инсулинорезистентность (связь ожирения и резистентности к инсулину). Ещё один механизм увеличения веса тела — развитие гипергликемии за счет нарушения регуляции глюкозы и инсулина, а также нарушения в липидном обмене[23].
Последствия ожирения[править | править код]
Повышение массы тела существенно снижает качество жизни пациентов, приводит к стигматизации, ухудшает соблюдение медицинских рекомендаций вплоть до полного отказа от лечения.[14] Ожирение может влиять на самооценку и приводить к большему дискомфорту, чем другие частые побочные эффекты атипичных антипсихотиков (седация или сексуальная дисфункция). Негативная оценка ожирения окружающими и самим пациентом препятствует реинтеграции в общество. Отрицательное отношение к ожирению может приводить к социальному снижению в таких областях, как занятость, образование и семейная жизнь.[23]
Избыточная масса тела повышает риск заболеваемости артериальной гипертонией, ишемической болезнью сердца, инсультом, сахарным диабетом 2-го типа[21], дислипидемией, желчекаменной болезнью, остеоартритами, ночным апноэ[14] и расстройствами сна[24], респираторными болезнями, злокачественными опухолями эндометрия, молочной железы, простаты и толстого кишечника[14], бесплодием, депрессией[21]. Уровень смертности при развитии ожирения резко возрастает.[14]
Подсчитано, что с каждым килограммом лишнего веса риск развития сахарного диабета 2-го типа возрастает на 4,5%.[23] Вероятность развития сахарного диабета (как и артериальной гипертензии, ишемической болезни сердца) выше, если основная масса жира расположена на туловище и в брюшной полости.[25]
Ожирение является фактором риска развития деменции. В зрелом возрасте (40—45 лет) оно имеет чёткую корреляцию с повышенным риском развития деменции в последующие тридцать лет. У людей с высоким индексом массы тела (30 и выше) деменция развивается на 75% чаще, чем у людей с нормальными показателями индекса массы тела (ИМТ от 18,5 до 24,9).[26]
Абдоминальное ожирение крепче связано с риском развития деменции, чем ожирение всего тела: жировая ткань, покрывающая внутренние органы (висцеральный жир), имеет, по-видимому, более высокую метаболическую активность, чем подкожный жир.[26]
Нарушения липидного обмена (дислипидемия)[править | править код]
Повышение веса часто сопровождается нарушением липидного обмена[14]. Имеющиеся данные указывают на то, что увеличение липидов в сыворотке крови связано с увеличением массы тела[27]. Дислипидемия является основным фактором риска развития сердечно-сосудистых заболеваний и часто сопровождается сахарным диабетом 2-го типа[23]. Приём антипсихотиков может оказывать в том числе и первичное действие на регуляцию липидного обмена — влиять на неё не только опосредованно благодаря влиянию на массу тела, но и непосредственно, вне зависимости от влияния на неё[18][28] (в особенности это касается оланзапина и клозапина[28]).
Связь между приёмом антипсихотиков и изменениями липидного обмена впервые была продемонстрирована на примере хлорпромазина (аминазина). В дальнейшем было показано, что аминазин и другие производные фенотиазина влияют на липидный спектр сильнее, чем другая группа типичных антипсихотиков — бутирофеноны (галоперидол и др.).[4]
Дислипидемия чаще развивается при лечении атипичными, чем типичными антипсихотиками. Изменения уровня липидов при приёме нейролептиков имеют типично атерогенный характер и заключаются в повышении уровня общего холестерина, триглицеридов, повышении уровня холестерина липопротеинов низкой плотности и снижении уровня холестерина липопротеинов высокой плотности. Среди атипичных нейролептиков гиперхолестеринемию чаще всего вызывают оланзапин, клозапин и амисульприд; несколько в меньшей степени — кветиапин, ещё реже — рисперидон; в наименьшей мере на уровни липидов влияют арипипразол и зипрасидон[18].
По данным ретроспективного анализа историй болезни 19 600 пациентов в Великобритании, риск развития дислипидемии оказался в 3 раза выше при терапии оланзапином по сравнению с терапией типичными нейролептиками. В исследовании CATIE наибольшие изменения метаболических параметров были связаны с применением оланзапина, а наименьшее изменение показателей — с применением зипрасидона.[14]
Согласно некоторым данным, риск неблагоприятных изменений липидного обмена значительно выше при более высокой нейролептической нагрузке. Комбинированная психотропная терапия (сочетание типичных нейролептиков с атипичными) тоже повышает этот риск.[29]
Инсулинорезистентность и сахарный диабет[править | править код]
Механизм развития[править | править код]
Основная активность инсулина на уровне периферических тканей (например, скелетные мышцы, печень, жировая ткань) состоит в регулировании транспорта глюкозы через клеточные мембраны и угнетении липолиза. Резистентность к инсулину приводит к гиперлипидемии и компенсаторному повышению выработки инсулина (гиперинсулинемии). При длительном сохранении такого нарушения и декомпенсации развиваются гипергликемия и сахарный диабет. К другим факторам риска развития инсулинорезистентности относятся пожилой возраст, наличие в семейном анамнезе сахарного диабета 2-го типа, ожирение, курение, снижение физической активности.
Атипичные антипсихотики могут опосредованно (ожирение, седация и в результате — снижение физической активности) быть причиной резистентности к инсулину, вторичной гиперинсулинемии и гиперлипидемии, а это, в свою очередь, повышает риск развития диабета 2-го типа и сердечно-сосудистых заболеваний. Вместе с тем имеются данные о возникновении диабета и у пациентов с нормальной массой тела.[18][30][31] Таким образом, вероятно, некоторые антипсихотики могут непосредственно влиять на чувствительность к инсулину и его секрецию. Было показано, что некоторые из нейролептиков (клозапин, оланзапин и аминазин) могут взаимодействовать с переносчиками глюкозы и блокировать её обратный захват.[31]
Существует предположение, что влияние клозапина и оланзапина на серотонин может частично объяснять развитие резистентности к инсулину. В то время как блокада атипичными антипсихотиками серотониновых рецепторов подтипа 5-HT2C играет важную роль в механизме увеличения веса и опосредованно может способствовать развитию инсулинорезистентности за счёт увеличения жировой ткани, блокада серотониновых рецепторов подтипа 5-HT1A снижает уровень инсулина и, следовательно, вызывает гипергликемию. Блокада 5-HT2А-рецепторов, напротив, снижает уровень глюкозы крови (тогда как агонисты 5-HT2А-рецепторов вызывают гипергликемию).[14]
Высказывается предположение об обусловленности метаболических осложнений главным образом блокадой 5-HT2C-рецепторов, основанное на том, что именно клозапин и оланзапин, характеризующиеся наибольшим риском таких осложнений, снижают экспрессию 5-HT2C-рецепторов в ЦНС.[32] Кроме того, значительную роль в развитии диабета может играть блокада H1-гистаминовых рецепторов (посредством влияния на уровень лептина приводящая к увеличению веса и резистентности к инсулину) и М3-холинорецепторов (влияние на бета-клетки поджелудочной железы и тем самым — на стимулируемую ацетилхолином секрецию инсулина)[27].
Нейролептики могут вызывать нарушения метаболизма глюкозы также вследствие их влияния на секрецию С-пептида и других нейропептидов и гормонов (кортизола, соматотропного гормона и пр.)[33].
Распространённость и сроки развития[править | править код]
При ретроспективной оценке базы данных, состоящей из результатов обследования 38 632 пациентов, было выявлено, что сахарный диабет 2-го типа статистически достоверно чаще регистрировался в группе, принимавшей атипичные нейролептики, по сравнению с пациентами, принимавшими типичные нейролептики. Аналогичные результаты были получены и в результате оценки базы данных, включающей 21 145 пациентов[14]. В ретроспективном контролируемом исследовании, в котором участвовало свыше 8000 стационарных больных, также обнаружен более высокий риск развития диабета у пациентов, принимающих атипичные антипсихотики, чем у получающих типичные. Крупное исследование, охватившее более 56 000 пациентов, получающих антипсихотические средства через Министерство по делам ветеранов США, тоже показало, что этот риск выше у пациентов, принимающих клозапин или оланзапин, чем у принимающих типичные нейролептики[27].
Применение оланзапина статистически достоверно повышает риск развития сахарного диабета по сравнению со здоровыми людьми в 6 раз; риск этот весьма высок и при приёме клозапина. Применение типичных нейролептиков (аминазин, флюанксол, модитен, галоперидол, неулептил, этаперазин, сонапакс, сульпирид, трифтазин, клопиксол) тоже, хотя и в меньшей мере, повышает риск заболевания сахарным диабетом[14].
Среди атипичных антипсихотиков рисперидон, зипрасидон и сертиндол характеризуются значительно меньшим риском развития диабета по сравнению с клозапином, оланзапином и кветиапином.[34] Существуют и данные о том, что для рисперидона риск диабета более характерен, чем для зипрасидона, амисульприда и арипипразола.[35]
Клинические проявления сахарного диабета чаще всего могут возникать в течение полугода после начала приёма нейролептика, но описаны случаи его развития также и через несколько лет непрерывной терапии.[36] Так, у 36,6% пациентов, принимавших клозапин более 5 лет, был выставлен диагноз сахарного диабета II типа.[34]
Вероятность развития диабета при приёме антипсихотиков выше у пациентов в возрасте до 40 лет.[34] По данным исследования, в котором участвовали 48 229 детей, страдающих психическими расстройствами, было обнаружено, что абсолютный риск развития сахарного диабета 2-го типа среди детей, получающих антипсихотики, составлял 0,72%, а среди тех, кто не принимал данные препараты, — не выше 0,27%. Факторами риска, согласно результатам исследования, также являлся более поздний возраст постановки психиатрического диагноза и женский пол: у девочек, страдающих психическими расстройствами, сахарный диабет развивался чаще, чем у мальчиков; кроме того, среди них чаще встречались проблемы с лишним весом.[37]
Осложнения гипергликемии и сахарного диабета[править | править код]

 Диабетическая ретинопатия. Фото, предоставленное Национальным институтом охраны зрения США (National Eye Institutes). Вверху — нормальное зрение, внизу — зрение в условиях диабетической ретинопатии
Диабетическая ретинопатия. Фото, предоставленное Национальным институтом охраны зрения США (National Eye Institutes). Вверху — нормальное зрение, внизу — зрение в условиях диабетической ретинопатииСахарный диабет сопровождается осложнениями со стороны мелких и крупных сосудов, нервной системы. К ним относятся ретинопатия, нефропатия, сердечно-сосудистые заболевания, поражения периферических сосудов. Они представляют собой главную причину заболеваемости и смертности у больных диабетом, но успешное регулирование уровня глюкозы в крови в значительной мере снижает риск соматических осложнений.[38]
Круг возможных отдалённых исходов сахарного диабета очень широк, начиная с незначительных соматических осложнений и заканчивая слепотой, ампутацией конечностей, почечной недостаточностью или нейропатией.[38]
Стоит отметить, что осложнения у пациентов с нарушенной толерантностью к глюкозе могут возникать уже на ранней стадии (гипергликемия при отсутствии сахарного диабета). Гипергликемия может длительное время не сопровождаться внешними проявлениями, но в то же время её наличие может приводить к серьёзным последствиям для физического здоровья пациента. Уровень глюкозы, превышающий норму, но недостаточно высокий для постановки диагноза сахарного диабета, способствует увеличению риска возникновения микрососудистых осложнений: диабетической ретинопатии (приводящей к слепоте), диабетической невропатии, диабетической нефропатии (являющейся причиной терминальной стадии почечной недостаточности). Повышение содержания глюкозы способствует также увеличению риска макрососудистых осложнений, таких как ишемическая болезнь сердца, инсульт, инфаркт миокарда, заболевания периферических сосудов[39].
Некоторые атипичные антипсихотики, особенно оланзапин и клозапин, могут вызвать диабетический кетоацидоз и гиперосмолярную кому — сравнительно редкие и чрезвычайно опасные осложнения сахарного диабета. Многократно описывались случаи, когда диабетический кетоацидоз развивался внезапно, в отсутствие диагностированного ранее диабета. Возможность диабетического кетоацидоза необходимо всегда иметь в виду: его психические проявления легко спутать с симптомами шизофрении.[40]
Психические осложнения сахарного диабета[править | править код]
Вероятность психических нарушений у больных диабетом, если они выполняют все врачебные рекомендации в отношении диеты и лечения, очень существенно снижается, тогда как при неблагоприятно текущем диабете (особенно юношеском) изменения психической сферы могут быть выраженными.[41]
В патогенезе психических расстройств при сахарном диабете играют роль гипоксия головного мозга при поражении церебральных сосудов, гипогликемия, интоксикация по причине поражения печени и почек, непосредственное поражение ткани мозга. Кроме того, имеют значение социально-психологические факторы (снижение трудоспособности, эмоциональная и двигательная депривация, снижение половой функции), неблагоприятные внешние воздействия в форме перенапряжения и психических потрясений, влияние длительного медикаментозного лечения. Сам факт наличия у больного сахарного диабета может быть источником психотравмирующей ситуации.[42]
Для пациентов с сахарным диабетом характерен высокий процент развития неврозоподобных расстройств. Диабет нередко сопровождается астенической симптоматикой в виде повышенной утомляемости, снижения работоспособности, нарушений сна, головной боли, эмоциональной лабильности. Характерна повышенная возбудимость и истощаемость нервных процессов, когнитивные нарушения, обсессивные расстройства, раздражительность и гневливость, угнетённость, повышенная тревожность и боязливость, склонность застревать на различных эмоциональных конфликтах, своенравность, упрямство, некоторая интеллектуальная негибкость. Возможны также психопатоподобные нарушения.[42] Часто встречается неврастенический синдром. Истерические расстройства при сахарном диабете редки.[43]
Характерен высокий риск развития тревожных расстройств, симптоматика которых включает в себя самые различные вегетативные нарушения, панические атаки, фобии[44]. Нередко отмечаются депрессивные и ипохондрические проявления, высокий суицидальный риск.[42]
Выраженная депрессия может иметь место на протяжении всего заболевания, либо же депрессия может быть рекуррентным расстройством, при котором периоды депрессии чередуются с периодами хорошего самочувствия.[43] По данным международного мета-анализа (2001), популяция больных сахарным диабетом как минимум в 2 раза чаще подвержена депрессии (30—40%), чем здоровые люди. Многие пациенты с сахарным диабетом II типа испытывают повторные депрессивные эпизоды на протяжении периода наблюдения в 5 лет.[45]
Возможны парестезии, алгии, другие тягостные внутренние ощущения с сенестопатическим оттенком.[43] В некоторых случаях распознавание у пациентов депрессивных расстройств бывает затруднено по причине сходства их проявлений с проявлениями собственно сахарного диабета (в частности, астения, парестезии, болевой синдром). Парестезии в конечностях, ощущающиеся в виде жжения, покалывания, онемения, могут быть проявлением либо депрессии, либо диабетической полинейропатии.[45]
Может наблюдаться саморазрушающее поведение (нарушения диеты и др.)[46]; могут развиваться или усугубляться такие вредные привычки, как курение, злоупотребление алкоголем либо другими психоактивными веществами[38].
При сахарном диабете часто возникают психосексуальные нарушения; в частности, у многих мужчин с диабетом наблюдается эректильная дисфункция.[38]
Психические расстройства особенно выражены при длительном течении диабета с гипер- и гипогликемическими состояниями в анамнезе. Энцефалопатия может возникать у больных диабетом при отсутствии адекватного лечения психических и соматических расстройств, игнорировании имеющегося заболевания, несоблюдении предписываемых врачом рекомендаций. Повторные комы способствуют развитию острой и хронической энцефалопатии с нарастанием интеллектуально-мнестических нарушений и эпилептиподобными проявлениями. По мере утяжеления заболевания и нарастания органической симптоматики чисто астеническая симптоматика приобретает характер сочетания астении с дистимией или апатией.[42] У пациентов с энцефалопатией, вызванной диабетом, медленно прогрессирующий когнитивный дефицит является неизбежным. [43] Завершающей стадией может явиться формирование деменции.[42]
Собственно психотические расстройства при сахарном диабете встречаются нечасто. Могут иметь место делириозные, делириозно-аментивные и аментивные состояния, острая галлюцинаторная спутанность, возможны также психозы с шизофреноподобной симптоматикой. Встречаются и психотические расстройства типа прогрессивного паралича, псевдопаралича и т.п. Возможно и возникновение диссоциативных расстройств.[42]
У многих детей, рождённых женщинами, страдающими сахарным диабетом, обнаруживаются признаки умственной отсталости. Причиной её могут стать даже недиагностируемый лёгкий диабет и предиабет. При раннем возникновении заболевания у ребёнка может отмечаться замедление психического развития.[42]
Развитие у пациента, принимающего нейролептики, ожирения и липидных изменений создаёт повышенный риск возникновения сердечно-сосудистых заболеваний и их неблагоприятной динамики, что, в свою очередь, приводит к высокому риску смертности.[6]
Так, увеличение массы тела коррелирует с изменениями систолического артериального давления и относится к серьёзным факторам риска развития гипертонии.[6] По некоторым данным, развитие и неблагоприятные (смертельные) исходы ишемической болезни сердца у пациентов психиатрических стационаров могут быть связаны с высокой нейролептической нагрузкой.[29]
Как отмечают некоторые исследователи, стигматизация лиц с психическими расстройствами нередко затрудняет получение ими адекватного лечения соматических заболеваний, в том числе и артериальной гипертонии, в поликлиниках и непсихиатрических стационарах. Из-за наличия у многих больных когнитивных расстройств, возникающих вследствие психического заболевания, они часто не могут проявить необходимой настойчивости в поиске помощи по поводу гипертонии или же не соблюдают должным образом назначений врача. Таким образом, адекватного лечения эти пациенты зачастую не получают.[47]
Формирующаяся на фоне артериальной гипертензии дисциркуляторная энцефалопатия часто приводит к тяжёлым психическим последствиям, к изменению уровня ответа на психофармакотерапию и к изменениям социальной адаптации.[47]
Хотя не существует общепринятых руководств, в медицинской литературе присутствуют различные рекомендации по профилактике и лечению метаболических побочных эффектов атипичных антипсихотиков.
Профилактика[править | править код]
Должна включать в себя, согласно различным рекомендациям:
- При первоначальном обследовании больного (до начала приёма нейролептиков) — сбор семейного и личного анамнеза с тщательным изучением
Метаболический синдром — Медицинский справочник
 Метаболический синдром
Метаболический синдром Метаболический синдром
Метаболический синдромМетаболический синдром – симптомокомплекс, проявляющийся нарушением обмена жиров и углеводов, повышением артериального давления. У больных развивается артериальная гипертензия, ожирение, возникает резистентность к инсулину и ишемия сердечной мышцы. Диагностика включает осмотр эндокринолога, определение индекса массы тела и окружности талии, оценку липидного спектра, глюкозы крови. При необходимости проводят УЗ-исследование сердца и суточное измерение АД. Лечение заключается в изменении образа жизни: занятиях активными видами спорта, специальной диете, нормализации веса и гормонального статуса.
Общие сведения
Метаболический синдром (синдром Х) – коморбидное заболевание, включающее сразу несколько патологий: сахарный диабет, артериальную гипертензию, ожирение, ишемическую болезнь сердца. Термин «синдром Х» впервые был введен в конце ХХ века американским ученым Джеральдом Ривеном. Распространённость заболевания колеблется от 20 до 40%. Болезнь чаще поражает лиц в возрасте от 35 до 65 лет, преимущественно страдают пациенты мужского пола. У женщин риск возникновения синдрома после наступления менопаузы увеличивается в 5 раз. За последние 25 лет количество детей с данным расстройством возросло до 7% и продолжает увеличиваться.
Причины метаболического синдрома
Синдром Х – патологическое состояние, которое развивается при одновременном воздействии нескольких факторов. Главной причиной является нарушение чувствительности клеток к инсулину. В основе инсулинорезистентности лежит генетическая предрасположенность, заболевания поджелудочной железы. К другим факторам, способствующим возникновению симптомокомплекса, относят:
- Нарушение питания. Повышенное потребление углеводов и жиров, а также переедание приводят к увеличению веса. Если количество потребленных калорий превосходит энергетические затраты, накапливаются жировые отложения.
- Адинамия. Малоактивный образ жизни, «сидячая» работа, отсутствие спортивной нагрузки способствуют замедлению метаболизма, ожирению и появлению инсулинорезистентности.
- Гипертоническая болезнь. Длительно протекающие неконтролируемые эпизоды гипертензии вызывают нарушение кровообращения в артериолах и капиллярах, возникает спазм сосудов, нарушается метаболизм в тканях.
- Нервное напряжение. Стресс, интенсивные переживания приводят к эндокринным расстройствам и перееданию.
- Нарушение гормонального баланса у женщин. Во время менопаузы повышается уровень тестостерона, снижается выработка эстрогена. Это становится причиной замедления обмена веществ в организме и увеличения жировых отложений по андроидному типу.
- Гормональный дисбаланс у мужчин. Снижение уровня тестостерона после 45 лет способствует набору массы тела, нарушению метаболизма инсулина и повышению артериального давления.
Симптомы метаболического синдрома
Первыми признаками метаболических нарушений становятся утомляемость, апатия, немотивированная агрессия и плохое настроение в голодном состоянии. Обычно пациенты избирательны в выборе пищи, предпочитают «быстрые» углеводы (торты, хлеб, конфеты). Потребление сладкого вызывает кратковременные подъемы настроения. Дальнейшее развитие болезни и атеросклеротические изменения в сосудах приводят к периодическим болям в сердце, приступам сердцебиения. Высокий уровень инсулина и ожирение провоцируют расстройства работы пищеварительной системы, появление запоров. Нарушается функция парасимпатической и симпатической нервной системы, развивается тахикардия, тремор конечностей.
Для заболевания характерно увеличение жировой прослойки не только в области груди, живота, верхних конечностей, но и вокруг внутренних органов (висцеральный жир). Резкий набор веса способствует появлению бордовых стрий (растяжек) на коже живота и бедер. Возникают частые эпизоды повышения АД выше 139/89 мм рт. ст., сопровождающиеся тошнотой, головной болью, сухостью во рту и головокружением. Отмечается гиперемия верхней половины туловища, обусловленная нарушением тонуса периферических сосудов, повышенная потливость за счет сбоев в работе вегетативной нервной системы.
Осложнения
Метаболический синдром приводит к возникновению гипертонической болезни, атеросклероза коронарных артерий и сосудов головного мозга и, как следствие, инфаркту и инсульту. Состояние инсулинорезистентности вызывает развитие сахарного диабета 2 типа и его осложнений – ретинопатии и диабетической нефропатии. У мужчин симптомокомплекс способствует ослаблению потенции и нарушению эректильной функции. У женщин синдром Х является причиной возникновения поликистоза яичников, эндометриоза, снижения либидо. В репродуктивном возрасте возможно нарушение менструального цикла и развитие бесплодия.
Диагностика
Метаболический синдром не имеет явной клинической симптоматики, патология часто диагностируется на поздней стадии после возникновения осложнений. Диагностика включает:
- Осмотр специалиста. Врач-эндокринолог изучает анамнез жизни и заболевания (наследственность, распорядок дня, режим питания, сопутствующие болезни, условия жизни), проводит общий осмотр (параметры АД, взвешивание). При необходимости больной направляется на консультацию к диетологу, кардиологу, гинекологу или андрологу.
- Определение антропометрических показателей. Андроидный тип ожирения диагностируется путем измерения окружности талии. При синдроме Х данный показатель у мужчин составляет более 102 см, у женщин – 88 см. Лишний вес выявляется подсчетом индекса массы тела (ИМТ) по формуле ИМТ = вес (кг)/рост (м)². Диагноз «ожирение» ставят при ИМТ больше 30.
- Лабораторные анализы. Нарушается липидный обмен: повышается уровень холестерина, ЛПНП, триглицеридов, снижается уровень ЛПВП. Расстройство углеводного обмена ведет к увеличению глюкозы и инсулина в крови.
- Дополнительные исследования. По показаниям назначается суточный мониторинг АД, ЭКГ, ЭХО-КГ, УЗИ печени и почек, гликемический профиль и глюкозотолерантный тест.
Метаболические нарушения следуют дифференцировать с болезнью и синдромом Иценко-Кушинга. При появлении затруднений выполняют определение суточной экскреции кортизола с мочой, дексаметазоновую пробу, томографию надпочечников или гипофиза. Дифференциальная диагностика метаболического расстройства также проводится с аутоиммунным тиреоидитом, гипотиреозом, феохромоцитомой и синдромом стромальной гиперплазии яичников. В этом случае дополнительно определяют уровень АКТГ, пролактина, ФСГ, ЛГ, тиреотропного гормона.
Лечение метаболического синдрома
Лечение синдрома Х предполагает комплексную терапию, направленную на нормализацию веса, параметров АД, лабораторных показателей и гормонального фона.
- Режим питания. Пациентам необходимо исключить легкоусвояемые углеводы (выпечку, конфеты, сладкие напитки), фаст-фуд, консервированные продукты, ограничить количество потребляемой соли и макаронных изделий. Ежедневный рацион должен включать свежие овощи, сезонные фрукты, злаковые, нежирные сорта рыбы и мяса. Пищу следует употреблять 5-6 раз в день небольшими порциями, тщательно пережевывая и не запивая водой. Из напитков лучше выбирать несладкий зеленый или белый чай, морсы и компоты без добавления сахара.
- Физическая активность. При отсутствии противопоказаний со стороны опорно-двигательной системы рекомендуется бег трусцой, плавание, скандинавская ходьба, пилатес и аэробика. Физическая нагрузка должна быть регулярной, не менее 2-3 раз в неделю. Полезна утренняя зарядка, ежедневные прогулки в парке или лесополосе.
- Медикаментозная терапия. Лекарственные препараты назначаются с целью лечения ожирения, снижения давления, нормализации обмена жиров и углеводов. При нарушении толерантности к глюкозе применяют препараты метформина. Коррекцию дислипидемии при неэффективности диетического питания проводят статинами. При гипертензии используют ингибиторы АПФ, блокаторы кальциевых каналов, диуретики, бета-блокаторы. Для нормализации веса назначают препараты, уменьшающие всасывание жиров в кишечнике.
Прогноз и профилактика
При своевременной диагностике и лечении метаболического синдрома прогноз благоприятный. Позднее выявление патологии и отсутствие комплексной терапии вызывает серьезные осложнения со стороны почек и сердечно-сосудистой системы. Профилактика синдрома включает рациональное питание, отказ от вредных привычек, регулярные занятия спортом. Необходимо контролировать не только вес, но и параметры фигуры (окружность талии). При наличии сопутствующих эндокринных заболеваний (гипотиреоз, сахарный диабет) рекомендовано диспансерное наблюдение эндокринолога и исследование гормонального фона.
Вконтакте
Google+
LiveJournal
Одноклассники
Мой мир
Метаболический синдром-Х | Рефераты KM.RU
Реферат выполнила Старкова Влада Игоревна гр.308
Кафедра патологической физиологии с курсами иммунопатологии и медицинской информатики ГБОУ ВПО СПбГПМУ Минздрава России
Санкт-Петербург
2012 год
Актуальность проблемы.
На I Международном конгрессе по преддиабету и метаболическому синдрому последний определен как пандемия XXI века. В Западных странах его распространенность составляет в среднем 25–35%. По прогнозам ВОЗ, к 2025 году в мире количество людей с ожирением достигнет 300 млн человек. Однако до сих пор метаболический синдром не относят к разряду истинных заболеваний, поэтому он не включен в перечень Международной классификации болезней 10-го пересмотра. Одним из главных признаков метаболического синдрома (МС) является ожирение. Ожирение и сахарный диабет 2-го типа признаны Всемирной Организацией Здравоохранения неинфекционными эпидемиями нашего времени в связи с широким распространением среди населения, высоким риском развития сердечно-сосудистых осложнений, ранней инвалидизацией и преждевременной смертностью .Ожирение (избыточное отложение жира в организме) может быть как самостоятельным заболеванием, так и синдромом. Актуальность проблемы ожирения, и связанного с ним МС, заключается еще и в том, что количество лиц, страдающих этими заболеваниями, прогрессивно увеличивается. Этот рост составляет 10% от их предыдущего количества за каждые 10 лет.В экономически развивающихся странах, включая Россию и Беларусь, 30% населения имеют избыточную массу тела. Распространено ожирение и среди беременных женщин (до 12, 3–38%) Еще в 1922 г. Г.Ф. Ланг обратил внимание на тесную связь артериальной гипертензии с ожирением, нарушением углеводного обмена и подагрой, а в 1926 г. А.Л. Мясников и Д.М. Гратель указали на частое сочетание ожирения и гиперхолестеринемии. В 1981 г. M. Hanefeld и W. Leonardi предложили случаи сочетания различных метаболических нарушений обозначать термином «метаболический cиндром X». Концепцию МС впервые сформулировал G. Reaven (1988), и изначально ожирение не рассматривалось как обязательный компонент метаболического синдрома X. Только в 1989 г. N. Kaplan включил ожирение в число обязательных признаков наличия метаболического синдрома X . Несмотря на то что большое количество клиницистов знакомы с термином «метаболический синдром», подавляющее большинство из них не вполне четко представляют критерии диагностики. Специалисты разного профиля редко используют этот диагноз, как правило, подменяя его перечислением отдельных составляющих, таких как ожирение, артериальная гипертензия, сахарный диабет 2-го типа и т. д.
История и этиопатогенез. Метаболический синдром Х характеризуется наличием у пациентов сочетания артериальной гипертонии, ожирения, дислипидемии, инсулиннезависимого сахарного диабета и повышенной толерантности к глюкозе, являющихся факторами риска развития атеросклероза. Рассмотрены история, этиопатогенез, биохимические критерии синдрома Х, методы оценки резистентности к инсулину и гиперинсулинемии при нем, охарактеризованы стадии развития этого синдрома. Детально показано, что в основе каждой патологии из названного сочетания, как и синдрома в целом, лежит единый биохимический механизм — повышение резистености тканей к инсулину, характеризующийся устойчивой тенденции к понижению инсулинзависимого транспорта глюкозы в клетки, особенно мышечной ткани. Проведен патофизиологический анализ многообразных процессов реализации метаболических нарушений в физиологические с указанием на конкретные причинно-следственные связи формирования их клинических проявлений. Коротко рассмотрены современные лабораторные технологии диагностики резистентности к инсулину и гиперинсулинемии с приведением принятых на сегодня границ нормы и патологии для соответствующих показателей. На основе собственных данных автором предложены количественные критерии и схема стадийного развития метаболического синдрома Х (синдрома инсулинорезистентности). Хорошо известно, что многие пациенты часто одновременно страдают артериальной гипертонией, ожирением, дислипидемией и инсулиннезависимым сахарным диабетом или нарушением толерантности к глюкозе. Указанные патологические процессы являются факторами риска развития атеросклероза, который при сочетании нескольких из них возрастает многократно. Хотя частое сочетание упомянутых факторов риска давно отмечалось многими авторами, в том числе такими выдающимися отечественными клиницистами как Г.Ф. Ланг, Л.Л. Мясников, Р.М. Тареев, долгое время возможная причинно-следственная связь между ними многими игнорировалась. И только в последнее десятилетие интенсивно развивается концепция, согласно которой сочетание названных выше факторов риска атеросклероза — не случайность, а проявление общего для них метаболического нарушения – повышения резистентности тканей к инсулину.
Впервые данную концепцию сформулировал M.Reaven в 1988 г.. Обобщив данные многочисленных исследований, он сделал вывод, что гиперинсулинемия, нарушение толерантности к глюкозе, повышение уровня триглицеридов и понижение уровняв липопротеинов высокой плотности (ЛПВП) в плазме крови, а также артериальная гипертония могут развиваться в результате понижения чувствительности клеток тканей к инсулину. Для обозначения упомянутого симптомокомплекса автор предложил термин «синдром X». В 1989 г. N. M.Kaplan дополнительно выделил абдоминальное ожирение как важнейший этиологический фактор формирования инсулинорезистентности и, объединив его с тремя основными клиническими последствиями данного метаболического нарушения (сахарным диабетом II типа, артериальной гипертонией и гипертриглицеридемией), ввел понятие «смертельный квартет», подчеркнув этим, что наличие подобного сочетания существенно повышает смертность населения от сердечно-сосудистых заболеваний. В 1992 г. S.M.Haffner предложил термин «синдром инсулинорезистентности», так как, по его мнению, он хорошо отражает этиологию синдрома.
Однако, в 1993 г.L. M.Resnick опубликовал свою теорию формирования «синдрома X». Согласно ей артериальная гипертония, инсулиннезависимый сахарный диабет, ожирение, атеросклероз, а также гипертрофия левого желудочка — это важнейшие клинические проявления единого заболевания — «генерализованной сердечно-сосудистой метаболической болезни». Основным ее этиологическим фактором является мембранный дефект, приводящий к повышению концентраций свободных цитозольных кальция и натрия и к понижению внутриклеточной концентрации ионов магния, а также рН. Резистентности к инсулину автор отводит роль патогенетического механизма реализации данного мембранного дефекта.
Начиная с середины 90-х г.г. чаще всего используется термин «метаболический синдром», предложенный М.Henefeld и W.Leonhardt еще в 1980 г., т. е. до опубликования G.M.Reaven его концепции. В нашей литературе наиболее часто употребляется термин «метаболический синдром Х».
На сегодняшний день механизм возникновения и развития метаболического синдрома Х представляется следующим образом.
Инсулинорезистентность- это нарушение механизма биологического действия инсулина, сопровождающееся понижением потребления глюкозы тканями, главным образом, скелетной мускулатурой. При этом нарушается в большей степени неокислительный путь потребления глюкозы — синтез гликогена. Развитию инсулинорезистентности способствуют как генетические факторы (дефект инсулиновых рецепторов или пострецепторный дефект), так и влияние внешних факторов, среди которых в первую очередь следует выделить формирование ожирения (особенно андрогенного) и понижение обьемного кровотока в капиллярах скелетной мускулатуры в результате их вазоконстрикции, что увеличивает путь диффузии глюкозы к клеткам. В свою очередь, данные нарушения могут быть обусловлены гиподинамией, гиперкалорийным питанием, повышением активности симпатической нервной системы (частые стрессы) – всем, что объединяют в литературе под понятием «западный образ жизни».
При наличии инсулинорезистентности B-клетки островкового аппарата поджелудочной железы увеличивают синтез и секрецию инсулина, чтобы компенсировать нарушение чувствительности к нему и сохранить нормальную толерантность к глюкозе. Развивается гиперинcvлинемия влияя на сосуды непосредственно, инсулин вызывает вазодилятацию, поэтому острая гиперинсулинемия, вызванная инфузией инcулина, у здоровых добровольцев сопровождается гипотензией. Медиатором вазодилятации является окись азота. Однако, при наличии инсулинорезистентности вазодилатирующий эффект инсулина исчезает. Возможно, решающую роль при этом играет нарушение синтеза окиси азота в результате повышения концентрации свободных жирных кислот, что часто имеет место при ожирении. Хроническая гиперинсулинемия вызывает парадоксальную вазоконстрикцию и увеличение минутного объема кровообращения в результате стимуляции симпатической нервном системы, увеличение объема циркулирующей крови в результате увеличения реабсорбции ионов натрия и воды в проксимальных и дистальных канальцах нефронов, сужение просвета артериол за счет пролиферации их гладкомышечных клеток, т.к. инсулин является мощным фактором, стимулирующим клеточный poст. Поскольку инсулин является гормоном, регулирующим ряд механизмов трансмембранного ионного транспорта, увеличение его концентрации приводит к повышению внутриклеточной концентрации ионов натрия и калия. Последнее в гладкомышечных клетках артериол сопровождается повышением их чувствительности к прессорному влиянию норадреналина и ангиотензина. В результате хроническая гиперинсулинемия ведет к развитию артериальной гипертонии.
Инсулин регулирует скорость синтеза липопротеинов очень низкой плотности (ЛПОНП) печенью..При повышении его концентрации происходит рост синтеза данных липопротеинов. Элиминация ЛПОНП регулируется ферментом липопротеинлипазой, активность которой также находится под контролем инсулина. При наличии инсулинореистентности данный фермент, как и другие ткани, оказывается резистентным к влиянию инсулина. Поэтому элиминация ЛПОНП замедляется. Рост синтеза и замедление элиминации приводят к повышению концентрации ЛПОНП (триглицеридов) в плазме крови. Понижение активности липопротеинлипазы сопровождается понижением содержания ЛПВП, так как они образуются в организме в процессе гидролиза ЛПОНП. Более того, показано, что гиперинсулинемия непосредственно способствует катаболизму ЛПВП. Таким образом, развитие иммунорезистентности и гиперинсулинемии сопровождается развитием дислипидемии, характеризующейся повышением концентрации ЛПОНП (триглицеридов) и понижением концентрации ЛПВП в плазме крови. Данная дислипидемия является атерогенной.
Инсулин является «атерогенным» гормоном не только потому, что повышение его концентрации способствует развитию атерогенной дислипидемии, но также потому, что усиливает пролиферацию гладкомышечных клеток и фибробластов, увеличивает активность рецепторов липопротеинов низкой плотности и синтез эндогенного холестерина в клетках сосудистой стенки, а также коллагена — одного из основных составляющих атеросклеротического повреждения. Являясь фактором роста инсулин стимулирует образование и других веществ с подобным действием, например инсулиноподобных факторов роста-1 и — 2.
Наконец известно, что прогрессированию атеросклеротических поражений и, особенно, развитию их острых осложнений, в частности, ocтрого инфаркта миокарда при ишемической болезни сердца ( ИБС), способствуют коагулологические нарушения. Было показано, что гиперинсулинемия вызывает гиперфибриногенемию и повышение активности ингибитора тканевого активатора плазминогена I типа, что ведет к понижению фибринолиза. Таким образом, гиперинсулинемия, являясь компенсаторной ответной реакцией, поддерживающей нормальный транспорт глюкозы в клетки одновременно является патологической, т.к. приводит к целой серии метаболических нарушений, конечным результатом которых является быстрое развитие и прогрессирование атеросклероза, в частности, ИБС и острого инфаркта миокарда, которые в значительной степени и определяют прогноз состояния здоровья у данных больных.
Особенно важным представляется то обстоятельство, что развитие гиперинсулинемии сопровождается рядом патологических нарушений, замыкающих “патологические круги”. Например, гиперинсулинемия вызывает активизацию симпатической нервной системы, которая последовательно влечет за собой патологическую вазоконстрикцию, уменьшение объемного кровотока в капиллярах скелетной мускулатуры, что является причиной прогрессирования инсулинорезистентности и дальнейшего роста гипоинсулинемии. Поэтому, инсулинорезистентность имеет тенденцию к прогрессированию. Гиперинсулинемия нарастает по мере развития инсулинорезистентности. Этот пpoцесс продолжается до тех пор, пока поджелудочная железа сохраняет способность к увеличению секреции инсулина. Но, начиная с определенного момента, больной проходит верхнюю точку «старлинговской кривой поджелудочной железы» (термин R.A. De Fronzo) и секреция инсулина оказывается уже недостаточной для поддержания нормальной толерантности тканей к глюкозе. Развивается нарушение толерантности к глюкозе. По мере дальнейшего его развития, декомпенсация функции поджелудочной железы нарастает, соответственно, концентрация инсулина в плазме крови начинает падать уже натощак. Развивается сахарный диабет.
Проблема метаболического синдрома Х особенно остро стоит в кардиологии. Было показано, что такие группы препаратов, как b — блокаторы и тиазидовыс диуретики, широко применяемые для лечения артериальной гипертонии, вызывают прогрессирование инсулинорезистентности тканей. Поэтому, положительно влияя на один из компонентов синдрома, они вызывают его прогрессирование в целом.
Таким образом, существование метаболического синдрома Х или синдрома инсулинорезистентности представляется вполне доказанным. Это, в свою очередь, ставит задачу выработки адекватных клинических диагностических подходов и биохимических критериев синдрома.
Метаболический синдром — распространенность
Предполагается, что в западных странах 25-35% населения страдает от метаболического синдрома.В возрасте старше 60 лет доля лиц с метаболическим синдромом составляет 42-43, 5%. В целом в США от него страдают порядка 47 млн граждан.За последние 10 лет заболеваемость сахарным диабетом среди молодых лиц в возрасте 30-39 лет возросла на 70%, что позволило Американской диабетической ассоциации утверждать, что это заболевание принимает масштабы эпидемии.В настоящее время от сахарного диабета 2 типа страдает 16 мнл американцев. Чем раньше возникает сахарный диабет, тем выше вероятность слепоты и ампутации конечностей.
Метаболический синдром – причины+ группа риска!
Снижение физической активности.
Высокоуглеводный характер питания.
Недостаток биологически активных веществ в пище.
Стабилизируя клеточные мембраны, повышая чувствительность клеток к глюкозе, Орто Таурин Эрго воздействует на причины метаболического синдрома и способствует нормализации артериального давления, липидных показателей и уровня глюкозы в крови.
К группам риска для выявления метаболического синдрома относятся лица как с начальными признаками заболевания, так и с его осложнениями, такими как:
Артериальная гипертония.
Сахарный диабет 2-го типа (или преддиабет).
Избыточная масса тела и ожирение.
Наличие ИБС, заболевание периферических сосудов, цереброваскулярные заболевания, связанные сатеросклерозом.
Прямые родственники с гиперлипидемией и/или ожирением и/или сахарным диабетом и/или ИБС.
Малоподвижный образ жизни.
Синдром поликистозных яичников.
Эректильная дисфункция.
Нарушение обмена мочевой кислоты (гиперурикемия, или подагра).
Постменопаузальный период у женщин.
Метаболический синдром — механизм развития
1. Существует большая доля лиц с врожденной сопротивляемостью мышечных и жировой клеток к действию инсулина.
2. Низкая физическая активность способствуют раннему проявлению сопротивляемости клеток к инсулину.
3. Чтобы преодолеть сопротивление клеток, поджелудочная железа вынуждена вырабатывать большое количество инсулина.
4. Гиперинсулинемия (много инсулина в крови) вызывает ожирение, особенно в области живота; гипертонию, нарушение липидного обмена и грубые нарушения регуляции глюкозы. Глюкозы в крови то много (гипергликемия), то мало (гипогликемия).
5. Повышенная концентрация глюкозы вызывает повреждение белков и усиливает образование свободных радикалов.
7. Страдает энергетика, так как в клетки поступает недостаточно глюкозы.
8. Со временем поджелудочная железа «устает» выделять много инсулина, развивается нехватка инсулина — возникает сахарный дибет.
Методы оценки инсулинорезистентности и гиперинсулинемии, биохимические критерии метаболического синдрома Х .
Как уже отмечалось, в основе развития метаболического синдрома Х лежит резистентность тканей к инсулину. “Золотым стандартом” измерения чувствительности тканей к инсулину является эугликемический гиперинсулинемический “клэмп”-тест (дословный перевод “зажим”, “защепка”). Метод предложен R.A. DeFrono. При данной методике осуществляется постоянная инфузия инсулина в дозе 1 мЕд/мин/кг в течение 2 ч. Одновременно проводится инфузия глюкозы в дозе, которая обеспечивала бы поддержание её концентрации в плазме крови на эугликемическом уровне. Два часа необходимы для достижения равновесного состояния, когда скорость введения глюкозы становится paвна скорости ее потребления организмом. В этом состоянии осуществляется расчет общего потребления глюкозы организмом в мл/мин/кг на 1 мкЕд инсулина, которое и характеризует чувствительность тканей к инсулину. Из-за инвазивности, дороговизны, методической сложности данный метод рекомендован для использования только в специальных научных исследованиях и не подходит для широкого клинического применения.
Предложено несколько модификаций теста с внутривенной инфузией глюкозы с последующим введением толбутамида для подавления эндогенной продукции глюкозы печенью. Количественная опенка инсулинрезиcтентности проводится по величине клиренса глюкозы отнесенной к степени гиперинсулинемии, вызванной введением глюкозы. Данный метод дает менее точные результаты, нежели «клэмп»-тест, но не менее трудоемок и дорог, чем последний. Поэтому он также вряд ли подходит для широкого клинического использования.
В клинической практике в настоящее время применяется в основном пероральный тест оценки толерантности к глюкозе (нагрузка 75 г глюкозы) с определением концентрации не только глюкозы, но и им-мунореактивного инсулина (ИРИ) в плазме крови. Еще G.M. Reaven отмечал, что корреляция между резистентностью тканей к инсулину, определенной с помощью «клэмп» — теста, и инсулиновым ответом на нагрузку глюкозой является вполне достоверной. Более правильным будет утверждение, что с помощью перорального теста мы определяем не резистентность тканей к инсулину, а наличие и степень выраженности гпперинсулинемии. Однако, как следует из приведенного выше обзора, именно гиперинсулинемия является центральным звеном в патогенезе развития основных клинических проявлений метаболического синдрома Х. С другой стороны, наличие резистентности к инсулину удается выявить с помощью «клэмп»-теста примерно у 25% практически здоровых людей. Поэтому, с точки зрения клинической диагностики, выявление гиперинсулинемии представляется даже более важным, чем собственно инсулинорезистентности.
К сожалению, сегодня не существует единых общепринятых критериев гиперинсулинемии. Различные авторы предлагают считать гиперинсулинемией состояние, когда концентрация ИРИ в плазме крови утром натощак превышает от 5, 3 до 25 мкЕд/мл. В качестве критерия гиперинсулинемии рекомендуется также считать уровень содержания ИРИ более 25 — 28 мкЕд/мл через 2 ч. после нагрузки глюкозой. Предложены и более сложные расчетные показатели, характеризующие инсулиновый ответ: площадь под инсулиновой кривой, которая равна сумме концентраций ИРИ плазмы крови до начала перорального теста, а также через 30, 60, 90 и 120 мин. после приема глюкозы; индекс Haffner, который рассчитывается как сумма концентраций ИРИ плазмы крови, определенных через определенные промежутки времени после приема глюкозы и умноженных на соответствующие коэффициенты: 0, 25 (исход) + 0, 5 (30 мин.) + 0, 75 (1 ч.) + 0, 5 (2 ч.).
Дополнительную трудность в унификации критериев гиперинсулинемии создает то обстоятельство, что абсолютный уровень ИРИ зависит также от метода определения и наборов, при помощи которых это определение производится.
По мнению Ю.В.Зимина диагностическая ценность перорального теста в диагностике метаболического синдрома Х возрастает, если наряду с концентрацией глюкозы и ИРИ определять еще и уровень С-пептида в плазме крови. В качестве критериев метаболического синдрома Х автор предлагает концентрации С-пептида более 1, 2 нмоль/л до начала теста и более 1, 4 нмоль/л через 2 ч. после приема 75 г глюкозы.
F.Caro считает, что достаточно достоверным критерием наличия инсулинорезистентности является снижение отношения концентрации глюкозы крови (в мг/дл) к уровню ИРИ (в мкЕд/мл) ниже 6 (при измерении концентрации глюкозы в ммоль/л количественным критерием является значение 0, 33.
В настоящее время все авторы оценивают состояние углеводного обмена по критериям, предложенным Американской ассоциацией диабета. Согласно им, углеводный обмен считается нормальным, если уровень содержания глюкозы в плазме венозной крови натощак составляет менее б, 7 ммоль/л, а через 2 ч. после нагрузки 75 г глюкозы — менее 7, 8 ммоль/л. Если же уровень глюкозы натощак менее 6, 7 ммоль/л, но через 2 ч. наводится в пределах от 7, 8 до 11, 1 ммоль/л, то это состояние классифицируют как нарушение толерантности к глюкозе. Если же уровень глюкозы плазмы крови превышает 6, 7 ммоль/л натощак и/или превышает 11, 1 ммоль/л через 2 ч, то ставится диагноз сахарный диабет.
Нами проведена оценка диагностической ценности упомянутых выше критериев. Всего было обследовано 115 лиц. У всех обсследованных определяли рост, вес, уровень артериального давления (АД), концентрацию глюкозы, ИРИ и С-пептида в плазме крови натощак. Кроме того, если концентрация глюкозы была менее 6, 7 ммоль/л, то проводили тест толерантности к глюкозе (ТТГ) с пероральной нагрузкой 75 г глюкозы, после чего уровни глюкозы, ИРИ и С-пептида крови измеряли через 30, 60, 90 и 120 мин. после приема нагрузочной дозы. Производилось сопоставление упомянутых выше диагностических критериев метаболического синдрома Х с клинической картиной, имевшей место у обследованных лиц. Диагноз ожирения ставили при величине индекса Кетле 30 кг/м и более (21). Р качестве критерия артериальной гипертонии (АГ) использовали уровень диастолического артерильного давление 90 мм рт.ст. и выше во время трех различных визитов (22). Концентрацию глюкозы в плазме, полученной из образцов венозной крови, определяли с помощью анализатора «Rеflotron» ( “Boehringer Mannheim”, Германия), уровень ИРИ оценивали методом хемилюминесценции на автоматическом анализаторе «Access», ( » Sanofi”, Франция), а концентрацию С-пептида — с помощью иммуноферментного метода.
Среди обследованных лиц 9 не имели признаков метаболического синдрома (нормальные вес, АД, толерантность к глюкозе), были практически здоровыми лицами (ПЗ), и составили контрольную группу; 26 имели только АГ, у 20 был выявлен нарушенный углеводный обмен (повышенная толерантность к глюкозе или сахарный диабет) и/или ожирение (СД/О), у 20 отмечалось сочетание АГ и ожирения(АГ+О), 17 имели сочетание АГ с нарушением углеводного обмена (АГ+СД). Наконец, 23 пациента имели полный набор клинических признаков метаболического синдрома Х — АГ, ожирение и нарушение углеводного обмена (АГ+О+СД).
Мы не получили статистически достоверных отличий уровня С-пептида в сравниваемых клинических группах как в образцах крови, взятых натощак, так и через 2 часа после нагрузки глюкозой. Возможно, С-пептид, как отмечает Ю.В.Зимин, и лучше отражает уровень секреции инсулина поджелудочной железой. Однако, в патогенезе формирования клинических проявлений метаболического синдрома Х решающую роль играет собственно ИРИ, что и подтверждают полученные нами данные. через 2 ч после нагрузки глюкозой, определяли площадь под инсулиновой кривой, индекс Haffner, индекс Caro. Анализ полученных результатов показывает, что наибольшей чувствительностью в диагностике метаболического синдрома Х обладают показатели, характеризующие суммарный инсулиновый ответ на нагрузку глюкозой (площадь под инсулиновой кривой и индекс Haffner). Эти показатели статистически достоверно отличаются от аналогичных параметров практически здоровых лиц при наличии даже одного клинического признака метаболического синдрома Х. Дальнейшее прогрессирование синдрома характеризуется достоверным нарастанием уровня ИРИ по сравнению с контрольной группойчерез 2 ч после нагрузки глюкозой. При данной стадии гиперинсулинемии уже может иметь место нарушение толерантности к глюкозе. Наконец, гиперинсулинемия натощак и понижение индекса Caro отмечаются только в далеко зашедших клинических случаях метаболического синдрома Х, характеризующихся полным набором его компонентов, когда наличие патологии не вызывает сомнения.
Полученные нами результаты, а также анализ литературных данных позволяют нам сформулировать количественные критерии метаболического синдрома Х для параметров инсулинового обмена. О гиперинсулинемии натощак следует вести речь, когда уровень ИРИ составляет 212.5 мкед/мл и выше. Этот критерий предложенный Paolisso G. и соавторами [14], близок к показателю (12.7 мкед/мл), полученному в большом исследовании в Мексике [16], верхней границе нормального уровня ИРИ (до 12.9 мкед/мл), предложенной S.M.Haffner и соавторами, и полностью соответствует нашим собственным результатам.
Критерием гиперинсулинемии через 2 ч после нагрузки глюкозой мы предлагаем уровень ИРИ 228 мкед/мл и выше , который также предложили Paolisso G. и соавторы, и он вполне согласуется с нашими данными. В качестве критерия повышенного суммарного инсулинового ответа мы предлагаем показатель площади под инсулиновой кривой от 80 мкед/мл и выше. Индексы Haffner и Caro по нашим данным дополнительной информации по сравнению с названными выше показателями не несут.
СТАДИИ РАЗВИТИЯ МЕТАБОЛИЧЕСКОГО СИНДРОМА Х
Как уже отмечалось выше, метаболический синдром Х проходит в своем развитии стадию инсулинорезистентности, которая компенструется гиперинсулинемией, а затем происходит истощение поджелудочной железы и формируется клинически выраженное нарушение углеводного обмена. Полученные нами результаты позволяют объектевизировать этапность данного процесса.
Мы предлагаем разделить течение метаболического синдрома Х на стадии (см. таблицу). В основе деления лежат показатели инсулинового обмена, полученные при проведении анализов крови на содержание ИРИ натощак и через 30, 60, 90 и 120 мин. после нагрузки 75 г глюкозы. Толерантность к глюкозе оценивается по общепринятым критериям, упомянутым выше.
Стадии развития метаболического синдрома Х (Синдром инсулинорезистентности)
Стадия | ИРИ натощак (мкед/мл) | ИРИ через 2 ч после ТТГ (мкед/мл) | Сумма под инсулиновой кривой (мкед/мл) | Состояние углеводного обмена | Клиническая картина |
0 | < 12, 5 | < 28, 5 | < 80, 0 | ТТГ нормальный | Синдром Х отсутствует |
I | < 12, 5 | < 28, 5 | > 80, 0 | ТТГ нормальный | 1-2 признака синдрома Х |
II А | < 12, 5 | >28, 5 | > 80, 0 | ТТГ нормальный | 2-3 признака синдрома Х |
II Б | < 12, 5 | > 28, 5 | > 80, 0 | Нарушение толерантности к глюкозе | 2-3 признака синдрома Х |
III А | >12, 5 | > 28, 5 | > 80, 0 | Нарушение толерантности к глюкозе или диабет | Развернутая клиническая картина |
III Б | Снижение значений показателей | Нарушение толерантности к глюкозе или диабет | Развернутая клиническая картина | ||
Отсутствие метаболического синдрома Х (0 стадия) характеризуется нормальными ТТГ, уровнем ИРИ натощак, через 2 ч после нагрузки и суммарным инсулиновым ответом.
Первая стадия синдрома — стадия компенсированной гиперинсулинемии. При данной стадии гиперинсулинемия выявляется только в виде увеличения величины площади под инсулиновой кривой. Остальные показатели остаются нормальными. Обычно на этой стадии отмечаются один, максимум два компонента синдрома.
Вторая стадия — стадия субкомпенсированной гиперинсулинемии. Для нее характерен не только повышенный суммарный инсулиновый ответ, но и повышенный уровень ИРИ через 2 ч после нагрузки. В то же время, нормальный уровень ИРИ натощак свидетельствует о том что гиперинсулинемия не является постоянной, уровень гормона может понижаться до нормального уровня. В клинической картине обычно имеют место 2-3 компонента синдрома. Поэтому говорить о «субкомпенсации» можно лишь в том смысле, что пока, пользуясь терминологией R.A. DeFronzo, «поджелудочная железа не прошла верхнюю точку своей старлинговской кривой».
Во второй стадии мы предлагаем выделить 2 периода — А и Б. Стадия IIА характеризуется полностью компенсированным углеводным обменом (ТТГ нормальный). Однако, у некоторых лиц может отмечаться уже и нарушение толерантности к глюкозе — это признак IIБ стадии.
Третья стадия — стадия декомпенсации. Гиперинсулинемия носит постоянный характер, но и этого уже не достаточно для поддержания нормального обмена глюкозы. В клинической картине присутствует полный «смертельный квартет».
В данной стадии также следует выделить 2 периода — А и Б. В стадии IIIA поджелудочная железа еще в состоянии синтезировать повышенное количество гормона, хотя этого количества и недостаточно для поддержания нормального углеводного обмена. В стадии IIIБ в результате длительной чрезмерной нагрузки происходит уже деградация В-клеток островкового аппарата железы, их секреторная способность падает. «Нормализация» показателей инсулинового обмена отражает не нормализацию тканевой чувствительности к инсулину, а полное истощение функциональных возможностей поджелудочной железы. Разделение стадии на два периода оправдано еще и тем, что они могут требовать различных терапевтических подходов.
Проблема метаболического синдрома Х — одна из важнейших в современной клинике внутренних болезней. Ряд отечественных авторов, уже ставят вопрос о выделении его в самостоятельную нозологическую форму .Широкое внедрение концепции синдрома в практическую деятельность сегодня, безусловно, может привести к снижению заболеваемости и смертности от сердечно-сосудистой патологии в будующем.
Метаболический синдром — диагностика
Согласно рекомендациям Национального института здоровья США, для постановки диагноза «метаболический синдром» достаточно наличия любых трех из перечисленных ниже признаков.
Фактор риска | Величина показателя |
Ожирение в области живота мужчины женщины | Окружность живота > 102 см > 88 см |
Триглицериды | >= 150 мг/дл |
Липопротеиды высокой плотности мужчины женщины |
<40 мг/дл <50 мг/дл |
Артериальное давление | 130/85 мм рт.ст. |
Глюкоза натощак | 110 мг/дл |
Мужчины с окружностью живота 94-99 см могут иметь повышенный риск развития метаболического синдрома. Им тоже желательно обратить внимание на оздоровление образа жизни.Примеры диагностических заключений
Диагноз: Ожирение I ст. Нарушение толерантности к глюкозе. Артериальная гипертензия 2 степени, риск 2 (умеренный).
Диагноз: Ожирение III ст. Дислипидемия. Нарушение толерантности к глюкозе. Гиперурикемия. Артериальная гипертензия 1 степени, риск 3 (высокий).
Диагноз: Ожирение II ст. Гипертриглицеридемия.Гипергликемия натощак. Гиперурикемия. Артериальная гипертензия 3 степени, риск 4 (очень высокий).
Диагноз: Ожирение II ст. Дислипидемия. Артериальная гипертензия 3 степени, риск 4 (очень высокий).
Диагноз: Ожирение I ст. Дислипидемия. Нарушение толерантности к глюкозе.
Диагноз: Ожирение II ст. Синдром обструктивногоапноэ во время сна тяжёлой степени. Нарушение толерантности к глюкозе. Артериальная гипертензия 2 степени, риск 2 (умеренный).
Диагноз: Гипертоническая болезнь II стадии. Степень АГ 3. Дислипидемия. Гипертрофия левого желудочка. Риск 4 (очень высокий). Ожирение II ст. Нарушение толерантности к глюкозе.
Диагноз: Гипертоническая болезнь III стадии. Степень АГ 3. Дислипидемия. Гипертрофия левого желудочка. Риск 4 (очень высокий). Ожирение II ст. Синдром обструктивного апноэ средней степени тяжести. Нарушение толерантности к глюкозе. :
Лечение: В первую очередь лечение должно быть направлено на решение проблемы избыточного веса, которое достигается, главным образом, немедикаментозными методами. Необходимо увеличить двигательную активность, уменьшить калорийность питания и рационализировать состав потребляемой пищи.
Лечение метаболического синдрома является комплексным и включает в себя:
изменение образа жизни;
лечение:
ожирения;
нарушений углеводного обмена;
дислипидемии;
артериальной гипертензии.
В случаях несбалансированного питания пищевой рацион может дополняться обогащёнными витаминами, микроэлементами пищевыми добавками, изготовленными на основе пищевых волокон. При необходимости применяются специальные препараты и в крайних случаях — оперативное вмешательство (желудочное или билиопанкреатическое шунтирование).
Количество легкоусвояемых углеводов в рационе должно составлять менее 30 % от общей калорийности пищи, жиры — менее 10 %. Проводится коррекция нарушения чувствительности к глюкозе. Для лечения АГ используются соответствующие препараты (моксонидин — положительно влияет на обмен глюкозы, а также ИАПФ, антагонисты кальция, сартаны — нейтрально влияют на обмен глюкозы). Бета-блокаторы и диуретики используют с осторожностью из-за их негативного влияния на обмен глюкозы. У больных с диабетом АД снижается до уровня 130/85, без него — 140/90. Для лечения липидных нарушений в основном применяют фибраты (фенофибрат), в связи с их способностью снижать триглицериды и повышать ЛПВП.
Препараты для лечения высокого уровня сахара в крови, могут оказывать благоприятные воздействия на холестерин и артериальное давление. Класс препаратов — тиазолидины: пиоглитазон (Глютазон), уменьшают толщину стенок каротидных артерий. Метформин — препарат, который обычно используется для лечения сахарного диабета 2 типа, помогает предотвратить начало сахарного диабета у людей с МС.
Эффективность лечения метаболического синдрома зависит от его давности. Наибольшего эффекта следует ожидать в самом начале возникновения порочного круга, когда возникает избыточный вес.
Список литературы
Чазова И. Е., Мычка В. Б. Метаболический синдром//·Кардиоваскулярная терапия и профилактика. — 2003. № 3. С. 32-38.
Мычка В. Б., Богиева Р. М., Чазова И. Е. Акробаза — средство·профилактики множественных сердечно-сосудистых факторов риска метаболического синдрома// Клин. Фармакол. и тер. — 2003. № 12(2). С. 80-83.
Справочник врача. Лечение наиболее распространенных·заболеваний/ сост. В. С. Данилишина. Изд. СПб. 1997.
Мамедов М. Н. Школа по диагностике и лечению гиперлипидемий·(Пособие для врачей). Изд. Пфайзер. 2007. [1]
Мамедов М. Н. Руководство по диагностике и лечению·метаболического синдрома. — М.: Мультипринт. — 2005.
Школа по диагностике и лечению метаболического·синдрома»/пособие под редакцией Оганова Р. Г., Мамедова М. Н.- М.: Медицинская книга. 2007.
Для подготовки данной работы были использованы материалы с сайта http://referat.ru/
Дата добавления: 28.01.2013
