Как на самом деле лишний вес влияет на ваши ноги? | ЗОЖник со стажем
Все мы знаем, что увеличение веса может повлиять на сердечно-сосудистую систему, но многие ли из нас понимают как увеличение веса на самом деле влияет еще и на наши ноги?
ИМТ или индекс массы тела — это показатель жира в организме, он рассчитывается путем деления веса человека в килограммах на квадрат его роста в метрах (кг/ м2).
Нормальный ИМТ составляет от 18,5 до 24,9
Избыточный вес определяется как ИМТ от 25 до 29,9
Ожирение определяется как ИМТ более 30,0
От 70% до 80% веса тела приходится на ноги. Это говорит о том, что множество проблем с ногами возникают из-за лишнего веса.
Одна из таких проблем артроз. Артроз возникает, когда хрящ, который выстилает суставы, начинает изнашиваться. Со временем кости начинают тереться, вызывая боль. Прибавка в весе усугубляет это трение.
Другая — подошвенный фасциоз . Подошвенная фасция — это толстая соединительная ткань, поддерживающая нижнюю часть стопы. Он прикрепляется от пяточной кости ко всем длинным костям нижней части стопы. Не содержит эластичных волокон. Она воспаляется обычно из-за напряженных икроножных мышц, плоскостопия или из-за плохой поддержки арки. Возникает острая колющая боль в стопе.
Подошвенная фасция — это толстая соединительная ткань, поддерживающая нижнюю часть стопы. Он прикрепляется от пяточной кости ко всем длинным костям нижней части стопы. Не содержит эластичных волокон. Она воспаляется обычно из-за напряженных икроножных мышц, плоскостопия или из-за плохой поддержки арки. Возникает острая колющая боль в стопе.
Подошвенный фасциоз является одной из наиболее распространенных причин болей в пятке. Ожирение признано основным фактором развития этого заболевания из-за повышенной нагрузки на стопу. Потеря веса напрямую влияет на нижнюю часть стопы и ее структуру.
Избыток мочевой кислоты в организме может привести к приступу подагры. Избыток мочевой кислоты в организме из-за стресса, обезвоживания, лекарств, особенно диуретиков может привести к отложению мочевой кислоты в организме в виде тофи, которые сливаются в суставах в организме.
Чем больше вы весите, тем менее эффективно ваше тело удаляет мочевую кислоту.
Диабет также может быть связан с подагрой. К сожалению, люди с избыточным весом производят больше инсулина. Когда в организме циркулирует больше инсулина, он подавляет выведение мочевой кислоты и может привести к приступам подагры.
К сожалению, люди с избыточным весом производят больше инсулина. Когда в организме циркулирует больше инсулина, он подавляет выведение мочевой кислоты и может привести к приступам подагры.
Обострение симптомов, связанных с увеличением веса.
Отек может вызвать тяжесть в ногах и затрудняет хождение.
Отек может стать результатом тромба в ноге, сердечной недостаточности или даже инфекции.
Вросшие ногти могут быть болезненными, неприглядными и вызывать затруднения при ношении обуви. Вросший ноготь как гвоздь, который вонзается в уголки ногтевой складки. «Гвоздь» может стать настолько изогнутым, что прорывается сквозь кожу и может вызвать инфекцию — паронихию.
С увеличением веса ступня становится больше, ногтевые складки могут стать толще, больше жировой ткани развивается в ногтевых складках, в результате чего ногтевая пластинка впитывается в кожу.
Таким образом, увеличение веса может иметь много вредных последствий для ног. Делайте все возможное, чтобы поддерживать здоровый вес.
Делайте все возможное, чтобы поддерживать здоровый вес.
А как вернуть себе нормальный вес и оставаться здоровым читайте на канале ЗОЖник со стажем
Ставьте лайк и подписывайтесь на наш канал! И вы узнаете все о здоровом питании и похудении и о том, как оставаться бодрым и активным долгие годы!
Постоянно болят ноги. Синдром усталых ног
Постоянно болят ноги, к вечеру, на них просто наступить невозможно, лишние движения доставляют сплошное мучение.
Синдром усталых ног – постоянно болят ноги
Синдромом усталых ног, страдает практически каждая вторая женщина, которая ходит на каблуках. Многие считают, что красота требует жертв, но на самом деле, не таких явных и с такими последствиями.
Этот синдром, очень часто связан с таким заболеванием, как варикозное расширение вен, когда из-за нарушения кровообращения в венах нижних конечностей, возникает избыточное давление, что приводит к различным неприятным ощущениям и дискомфорту в ногах.
Ощущения у всех разные, и это могут быть: отеки в области лодыжек, боли в икроножных мышцах, судороги и при этих симптомах, необходимо обратиться к врачу-специалисту сосудистому хирургу или флебологу.
Особое внимание надо обратить, если у вас возникает постоянный дискомфорт в ногах, бывают ночные судороги, постоянная отечность и жгучая боль в ногах.
Откуда берется это заболевание?
Синдромом усталых ног, чаще страдают женщины, чем мужчины.
Появление этого синдрома, врачи связывают с несколькими причинами:
- изменение уровня гормонов (из-за менструального цикла или прием противозачаточных средств)
- беременность и роды, также не лучшим образом, оказывают влияние на самочувствие
- привычка носить обувь на высоком каблуке, еще больше ухудшает ситуацию.
Конечно, большой фактор имеет наследственность, варикозное расширение вен передается по женской линии.
Могут ли болеть ноги, из-за лишнего веса?
Немаловажную роль имеет и наличие лишнего веса, лишний вес, создает постоянную дополнительную нагрузку на ноги.
При снижении веса, на 80% ощущения в ногах улучшаются, и боли практически проходят.
Не стоит, и исключать из причин возникновения синдрома усталых ног, и малоподвижный образ жизни.
Вы постоянно сидите на работе?
А может, и дома мало двигаетесь?
Тогда и вас ожидает проблема синдрома усталых ног.
Когда человек много сидит, у него происходит окостенение нижней части позвоночника, и мышцы живота постепенно ослабевают.
Это, в свою очередь, приводит к нарушению кровообращения, способствует воспалению стенок вен и возникновению варикозного расширения.
Те, кто целый день не встают из-за стола, напрягают одни и те же группы мышц.
Естественно, они устают, и возникают болевые ощущения.
И конечно, варикозное расширение вен грозит заядлым курильщикам, никотин сужает сосуды, возникает сужение просвета сосудов, и в итоге, возможны всякие сосудистые заболевания.
Бывает, также, что врачи не могут найти никаких патологий в сосудах, а ноги все равно болят, в этих случаях, причиной, выступает психосоматика.
Повышенное накопление стрессов, много нервов, существуют, какие-то психологические причины, которые человек не решает.
И эти проблемы переносятся в тело, вызывая различные проявления всяких болезней.
Что делать, когда сильно болят ноги:
- Не ходить постоянно на каблуках, в течение дня, менять обувь.
- Стараться по возможности ходить побольше босиком.
- Делать гимнастику для ног.
Нужно лечь, упереться ногами в стену и расслабить их. Затем попытайся оторвать бедра от пола, придерживая поясницу, а потом «встань» на плечи.
- Обтирать ноги прохладной водой, можно обливать, или делать контрастный душ.
- Делать самомассаж ног. Каждый вечер, массируйте ступни, лодыжки, икры, мягкими, не давящими движениями (снизу вверх).
- Специально для расслабления мышц ног и восстановления кровообращения выполните упражнение: встаньте на ступеньку или порожек, перенесите вес тела на верхнюю часть ступни.

Затем сильно качнитесь назад, при этом стараясь удержать равновесие за счет ног.
Медленно, считая до десяти, вернитесь в исходное положение. Немного отдохните. Повторите упражнение еще 2 раза.
- Заниматься плаванием.
- Стараться не злоупотреблять горячими ваннами и саунами, и пребыванием на солнце -тепло приводит к расширению сосудов.
- Если, у вас сидячая работа, по возможности больше вставайте и двигайтесь, хотя бы, по несколько минут каждый час.
- Старайтесь не держать ногу на ногу, в этих случаях, пережимаются сосуды, что не очень полезно.
- Приучите себя засыпать с приподнятыми ногами (5-10 см), для этого, в ноги нужно положить свернутый валик из одеяла. Утром ваши ноги будут себя чувствовать замечательно.
- Не носите сильно сдавливающих колготок и джинсов, также следует избегать, чулок с узкой и тугой резинкой.
- Постарайтесь снизить вес, и исключите из своего рациона сладкую и жирную пищу.

- И если, у вас постоянно болят ноги или вы чувствуете дискомфорт, выберите время и обратитесь ко врачу.
С уважением, Наталия.
Весомая проблема. Как лишние килограммы разрушают суставы | Здоровая жизнь | Здоровье
Непосильная ноша
Как правило, избыточный вес создаёт дополнительную нагрузку на суставы, влияет на опорно-двигательный аппарат, в особенности на позвоночник, тазобедренные и коленные суставы. Оно и понятно: попробуйте пару часов поносить в руках ведро воды и почувствуете, как будут уставать ваши суставы. А ведь у многих людей с избыточной массой тела дополнительный вес измеряется не одним таким ведром!
Специалисты давно подсчитали: каждые лишние 500 г веса увеличивают нагрузку на позвоночник и суставы, способствуя более скорому развитию их дегенеративно-дистрофических изменений, при которых в первую очередь страдает хрящевая ткань, покрывающая поверхность сустава.
По мере разрушения и истончения межсуставного хряща страдают и окружающие сустав ткани (синовиальная оболочка, прилегающая кость, мышцы). Если этот процесс не остановить, дело может закончиться хроническим болевым синдромом, а в конечном счёте протезированием пострадавшего сустава.
Важные шаги
Если вы страдаете лишним весом (см. таблицу), вас беспокоит боль в спине и суставах, важно незамедлительно принимать меры по уменьшению массы тела. Для этого достаточно совершить ряд простых, но довольно действенных шагов.
Шаг 1. Наладить питание.
Его принципы просты: нужно максимально сократить потребление соли (не более 3–5 г в сутки), простых углеводов (сахар и сладости), алкоголя, жиров (жирного мяса, рыбы, птицы с кожей, сала, колбасных изделий, растительного и сливочного масла, жирных молочных продуктов, консервов, майонеза, кондитерских изделий).
Можно также несколько уменьшить порции и питаться дробно – часто и понемногу, избегая чувства голода, который заставляет нас переедать. Кстати, по той же причине основной приём пищи лучше перенести на утро и день, а не на вечер, как это принято у многих работающих граждан.
Кстати, по той же причине основной приём пищи лучше перенести на утро и день, а не на вечер, как это принято у многих работающих граждан.
Шаг 2. Соблюдать адекватную физическую активность.
Оптимальный вариант – ходьба в быстром темпе (желательно не менее 10 тысяч шагов в день и никак не менее 150 мин. в неделю) и плавание (в воде происходит увеличенная отдача тепла, поэтому полезны как плавание 40–50 минут, так и упражнения в воде, схожие с ритмической гимнастикой).
Кстати, при избыточном весе нежелательно заниматься беговыми и прыжковыми видами спорта: это лишь усилит нагрузку на суставы. При этом, чтобы эффективно избавиться от жировых запасов, нужно увеличить физические нагрузки за счёт продолжительности и объёма занятий, а не за счёт роста их интенсивности.
Шаг 3. Начать курсовой приём хондропротекторов.
Пока лишний вес не нанёс серьёзного урона вашим суставам, нужно как можно раньше начать приём медленнодействующих комбинированных хондропротекторов – препаратов, которые являются не только строительным материалом для суставного хряща, но и стимулируют его регенерацию (восстановление), что позволяет затормозить развитие и прогрессирование остеоартроза.
Проверь себя!
Есть ли у вас лишние килограммы? Это можно рассчитать по формуле ИМТ – индекса массы тела.
ИМТ = ваш вес (в кг), разделённый на рост (м) в квадрате.
Например: при весе 70 кг, росте 1,7 м индекс массы тела должен составлять 70:2,89, то есть 24,9.
Другим признаком ожирения считается окружность талии. У женщин этот показатель не должен быть более 80 см, у мужчин – не более 94 см.
О чём говорит величина ИМТ?
- 18,5 –24,9 – нормальная масса тела.
- 25,0 –29,9 – избыточная (у вас повышен риск развития артроза).
- 30,0–34,9 – ожирение первой степени (высокий риск развития артроза).
- 35,0–39,9 – ожирение второй степени (риск развития артроза очень высок).
- 40 и более – ожирение третьей степени (риск артроза чрезвычайно высок).
Смотрите также:
Ожирение и артроз
Как хорошо известно медицине, избыточный вес является фактором, способствующим очень быстрой дегенерации хрящевой ткани суставов и развитию артрозов. В отличие от других причин артроза, от этой можно избавиться при наличии достаточной силы воли и грамотной терапии.
В отличие от других причин артроза, от этой можно избавиться при наличии достаточной силы воли и грамотной терапии.
Артрозом страдают около трети людей старше 65 лет. В семейной медицине причины появления этого заболевания всегда связывались с возрастом или наследственностью. Недавно проведенное научное исследование доказало, что избыточный вес также является важным фактором, способствующим развитию этого заболевания.
Первые признаки артроза появляются обычно в 50−тилетнем возрасте. Развивается артроз чаще у женщин. Это — хроническое заболевание, которое само по себе не приводит к смерти больных, но с годами — неуклонно прогрессирует, заканчиваясь инвалидностью больного. При артрозах происходит необратимая дегенерация хрящевой ткани суставав и их внутренних оболочек, что вызывает появление боли при движениях, а при обострениях – даже и в покое и тугоподвижность суставов.
Артроз далеко не всегда является признаком старости. В последние десятилетия специалисты в хирургии и семейной медицине наблюдают заметное снижение возраста больных с первыми признаками болезни.
В отличие от многих других факторов риска ( наследственноть, старость), от ожирения чаще всего -прижелании и правильной терапии, назначенной врачом семейной медицины или эндокринологом, можно избавиться.
Многие исследования говорят о том, что существует прямая связь между избыточным весом и появлением артроза. Какая? Ожирение увеличивает риск появления артроза. Этот вывод сделали ученые из Департамента Ренгенологии Университета Бостона ( США) по результатам проведенного им недавно исследования при участии более 3000 человек в возрасте от 50 до 79 лет с высоким риском развития артроза и рентгенологическими признаками его раннего развития.
Согласно полученным данным, повышение только на единицу индекса массы тела увеличивает риск повреждения хрящевой ткани на 11 %. И такая потеря хрящевой ткани в значительно меньшей мере была связана с другими факторами, способствующими появлению болезни, такими как возраст, раса или пол больного. По данным семейной медицины избыточный вес всего на 20% выше нормы в 10 раз увеличивает риск развития артроза в коленном суставе.
У больных с ожирением артроз обычно начинается с повреждения менисков колена и развития воспаления внутри сустава –синовита с повреждением синовиальной оболочки, выстилающей поверхности кости, находящиеся внутри сустава.
Для предупреждения артроза очень важно соблюдать здоровый образ жизни. Неправильное питание, сидячий образ жизни могут привести к болезни уже в молодом возрасте. Очень важно поддерживать вес тела в границах возрастной нормы.
Помимо того, что снижение веса будет способствовать предупреждению артроза, замедляя процессы дегенерации в суставах, оно столь же полезно и для больных с артрозом, уже развившимся. В этом случае нормализация веса тела не избавляет пациента от болей, но значительно уменьшает их. Уменьшение веса на 7 кг, которые являются лишними, уменьшает проявления симптомов артроза колена наполовину.
Врачи не устают повторять о пользе правильного питания и гимнастики для профилактики и лечения артрозов. Дорогие читатели, если Вы читаете эту статью не на сайте Посольства медицины, то она заимствована там неправомочно. Физические упражнения, грамотно составленный пищевой рацион (без большого количества жиров) и курортология – вот способы, которые позволяют значительно отодвинуть назначение или снизить дозы фармакологических препаратов для лечения артроза. И, безусловно — улучшить состояние больных.
Физические упражнения, грамотно составленный пищевой рацион (без большого количества жиров) и курортология – вот способы, которые позволяют значительно отодвинуть назначение или снизить дозы фармакологических препаратов для лечения артроза. И, безусловно — улучшить состояние больных.
Нарушения опорно- двигательного аппарата, имеющие своей причиной артроз, — это вторая статья расходов медицинских служб любой страны послесердечно — сосудистыхболезней.
Занятия спортом помогают пациенту поддержать нормальный вес, предупреждают дегенерацию хряща и улучшают кровоснабжение хрящевой ткани. Очень важно, чтобы эти занятия были щадящими и сами по себе не не повреждали суставы. Это может быть плавание, велосипедный спорт или ходьба. С точки зрения семейной медицины, они — наиболее безопасны еще и длясердечно-сосудистойсистемы. В других случаях нужна консультация травматолога, ревматолога или физиотерапевта. К сожалению,согласно исследованиям, несмотря на советы врачей, только 24% пациентов с артрозами занимаются спортом или лечебной гимнастикой.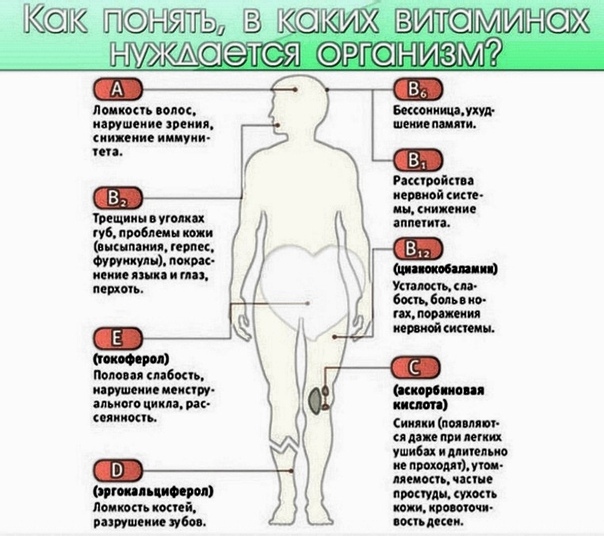
Медикус.ру:http://www.medicus.ru/terapy/patient/ozhirenie-i-artroz-tesno-vzaimosvyazany-33664.phtml
26.08.2016
Марков Андрей Олегович — заведующий отделением, врач-хирург
Как лишний вес и ожирение на самом деле влияют на глаза и зрение?
Лишний вес и ожирение не могут не влиять на зрение. Когда человека много и внутри и снаружи, когда даже в крови много жира, возникают проблемы с кровообращением, с получением и доставкой кислорода и питательных веществ к органам и тканям.
Глаз нуждается в прекрасном кровообращении. Ему нужно очень много энергии и, конечно, он не может не страдать от избыточного веса. Если у Вас одышка, на двух ступеньках, задайте себе вопрос: а могут ли глаза работать нормально? Как это возможно? Весь организм еле дышит, а с глазами все в порядке? Это абсолютно невозможно потому, что глаз тоже часть организма. Если сердце болит, мозг забывает, ноги отекают, то глаз — хуже видит. Не обязательно болеет, но обязательно работает не так хорошо как мог бы.
Но перед тем, как перечислить какие именно проблемы со зрением может вызвать лишний вес, давайте договоримся о том, что считать лишним.
ИНДЕКС МАССЫ ТЕЛА
Есть определенная пропорция между ростом и весом если она нарушается — состояние называют лишним весом. Индекс массы тела. Так называется показатель, таблицы для расчёта, которого вы можете без труда начти в интернете.
Индекс массы тела (ИМТ) — величина, позволяющая оценить степень соответствия массы человека и его роста и, тем самым, косвенно оценить, является ли масса недостаточной, нормальной или избыточной. Принцип был предложен в 19-том веке астрономом и математиком Адльфом Кетле, но стал современным индексом массы тела только в начале 70-ых годов прошлого века.
ИМТ критерий нечеткий и неточный, из-за чего он постоянно подвергается критике. Он не делает различий между мышцами и жиром, поэтому культурист, совершенно точно, будет считаться страшно неправильным человеком. Индекс не принимает в расчёт особенности конституции и расы. В результате, ошибка в оценке — минимум на 10% в одну сторону и на 10% в другую. Важно то, что сегодня ИМТ не используется врачами для постановки диагноза «ожирение».
Это только критерий, фактор риска развития болезни под названием ожирение, для диагностики которого используются совсем другие и более сложно параметры.
ОЖИРЕНИЕ И РИСКИ
Но что тогда ожирение, если не большой живот? Ожирение — это состояние организма при котором количество жира начинает влиять на здоровье, наносит, в том числе, непоправимый вред органам и системам, менять обмен веществ всегда не в лучшую сторону функции органов в том числе органа зрения. Чтобы получить букет проблем, связанных с ожирением, не обязательно быть внешне толстым.
Простой пример – все видели худых мужчин с довольно выраженным животом. Так вот этот живот внутри набит жиром. Висцеральным жиром, который в норме должен защищать печень, кишечник, селезенку, почки, желудок. Когда жира много – он начинает душить все, что там внутри. Всему становится сложнее получить питание, потому что сосуды ж тоже душит, все это выпирает вперед и наверх, становится сложно дышать. И запустился круг в конце которого болезни сердечно-сосудистой системы, печени и почек, а также (обязательно) проблемы со зрением.
Какие проблемы? — Любые. Ожирение повышает риск развития большинства опасных заболеваний глаза: например, катаракты, глаукомы, макулодистрофии и, особенно, ее самой плохой разновидности — возрастной макулодистрофии, и, конечно же, диабетической и гипертонической ретинопатии.
Но это косвенные угрозы. Не понятно как связанны, например, катаракта и глаукома с ожирением, есть только констатация факта повышения риска, цыфры. Чтобы получить проблемы от диабета или гипертонии нужно сначала заболеть диабетом или гипертонией. Есть просто статистика. И если Вы пробьётесь сквозь заросли информационного мусора, то обнаружите, что риск на уровне эмоционального восприятия повышается несущественно. Например, риск катаракты при ожирении в одном из исследований повышается на 12%.
На самом деле это существенный риск, но сейчас не об этом. «На глазах» отражаются абсолютно все системные заболевания. Ожирение приводит к системным заболеваниям. Точка.
Глаз ведь не может быть «полным» или может?
ПРЯМОЕ ВЛИЯНИЕ ИЗБЫТОЧНОГО ВЕСА НА ГЛАЗА И ЗРЕНИЯ
Сам глаз не содержит жировой ткани. Она находится снаружи в орбите. Иногда, именно большое количество сетчатки становится причиной появление мешков над и под глазами. Однажды «вывалившись» наружу такой жир уже никуда не уйдет, даже если Вы похудеете на 100 килограмм. Поможет только пластическая операция. Кроме этого, нарушение липидного обмена, обязательно, сказывается на веках, вызывая то, то что испытывает абсолютно каждый человек с лишним весом – усталость и дискомфорт в области глаз.
Как мы уже говорили в одноименном видео, усталость глаз — которую большинство из нас относит к зрительной нагрузке почти всегда связана с нарушение работы мейбомиевых желез, вырабатывающих маслянистую часть слезы. Нарушается липидный обмен? Обязательно нарушится состав слезы. Будет печь, краснеть, а на ветру и холоде — литься слезы.
ЧТО ДЕЛАТЬ?
Не будем повторять то, что и так везде триста раз написано и сказано, не будем призывать Вас похудеть. Мы предлагаем провести эксперимент, попробовать:
Если у вас есть лишний вес попробуйте просто ходить в два раза быстрее, чем сейчас, в два раза больше, чем сейчас. Всего две недели. Если в день Вы гуляете от лавочки до лавочки, в течение двух недель ходите чуть быстрее и до следующей лавочки. Садитесь на этой остановке? – две недели садитесь на той, оставьте машину на дальней стоянке. Не важно сколько Вам лет, просто попробуйте, хуже от этого точно не будет, но понаблюдайте за своим зрением. За ощущениями при ненормированной работе за компьютером. Почти наверняка состояние ваших глаз улучшится.
Берегите себя и будьте здоровы! С уважением, Печерский офтальмологический центр
Боли в ногах при похудении, и как этого избежать
Здоровый образ жизни сегодня становится все более популярным. Все хотят выглядеть стройными, красивыми и при этом оставаться здоровыми.
На первый взгляд, чтобы избавиться от лишних килограммов и подарить талии стройность, достаточно только сесть на диету. Однако не все так просто. Организм может реагировать по-разному, например, отзываясь сильной болью в ногах. Мышцы могут болеть так сильно, будто у человека сильнейшая крепатура, хотя никаких тяжелых физических нагрузок он не выполнял.
Мы постараемся разобраться, по какой причине появляются боли, и насколько это опасно для организма.
Что же происходит с организмом при жесткой диете?
Человеческий организм – сложно устроенная система. Он легко может адаптироваться к внешним факторам, вырабатывать привыкание или даже зависимость. С самого детства наш организм знакомится с фастфудом, привыкает к сладкому, формируя вредные пищевые привычки. Это негативно влияет не только на массу тела. Организм привыкает брать энергию далеко не из самых полезных продуктов. Страшно представить, что с ним происходит, если источник быстрых углеводов в один момент отнять у него. Вместо этого в пищу активно вводятся салаты, смузи и множество других полезных продуктов. Однако организм не может быстро перестроиться и оценить всю полезную и питательную ценность этих компонентов.
Диетологи убеждены, что отказа от вредной еды недостаточно. Необходимо ее заменить полезной так, чтобы организм мог легко получать все необходимые вещества. То есть соблюдать суточный баланс белков, жиров и углеводов. Боль в мышцах и суставах часто может стать результатом нехватки витаминов и минералов.
А теперь по порядку.
Рекомендуем фитнес клубы
Сауна при базе отдыха
Сеть танцевальных школ
Студия танцев на пилоне и растяжки
Центр развития для детей и взрослых
центр детского плавания
Русская баня на дровах
- Судороги и мышечные боли в ногах может вызвать нехватка витамина В1.
- Болевой синдром в мышцах может появиться из-за недостаточного количества витамина В12.
- За строение костной ткани, хрящей и мышц отвечает витамин Д. Кроме того, он способствует усвоению кальция. Поэтому важно следить, чтобы он поступал в организм в достаточном количестве.
- Для синтеза коллагена и хорошей работы суставов не обойтись без аскорбиновой кислоты.
- Боль в костях может появиться из-за недостатка селена.
- Слабость в мышцах может вызвать недостаток витамина Е.
- Боли в ногах при физических нагрузках могут появиться из-за недостатка глюкозамина. Все очень просто. Лишний вес еще не ушел, глюкозамина стало меньше, а нагрузка на суставы ног прежняя. Результат – боль и дискомфорт.
- Кремний помогает повысить эластичность тканей. Так легче справляться с нагрузками, направленными на сжатие и растяжение.
- Мышечные спазмы (судороги) может вызвать недостаток магния.
- Из-за дефицита калия могут появиться судороги в икроножных мышцах, возможно нарушение работы нервных окончаний.
Следует отметить, что многие известные диеты для похудения направлены на максимальное снижение углеводов за счет увеличения потребляемого белка. Однако, если организм не еще не успел привыкнуть к резкой смене рациона, то углеводная недостаточность может вызвать серьезные последствия. Ведь организм не привык получать необходимую энергию из растительной пищи.
Недостаток углеводов может стать причиной болей в ногах.
Как связаны углеводы и похудение?
Именно углеводы являются основным источником энергии для организма человека. Их недостаток может быть вызван:
- малым поступлением из продуктов питания;
- нарушением усвоения углеводов;
- слишком большим расходом энергии.
Для неподготовленного человека даже длительная прогулка может стать причиной углеводного дефицита. Не стоит опасаться этого слишком сильно, ведь через некоторое время организм сможет восстановить углеводный баланс за счет своих резервов. Однако нужно помнить, что слишком жесткие диеты могут повлечь за собой хронический недостаток углеводов, это способно привести к очень серьезным и даже необратимым последствиям.
Мышечные и нервные ткани являются главными потребителями углеводов. Они требуют постоянного притока энергии. Если ее недостаточно, организм использует все свои резервы, уничтожая тем самым мышечную массу. Так можно относительно быстро стать обладателем хорошей фигуры, однако серьезно нарушить работу печени и почек. Соответственно, ко всем диетам следует подходить грамотно.
Похудение без боли в ногах возможно. Для этого следует соблюдать несложные рекомендации:
- Не следует ставить цель похудеть очень быстро.
- Менять рацион нужно постепенно, заменяя вредные продукты и фастфуд полезными блюдами.
Например, жареное заменить печеным или вареным. Привычные сладости заменить горьким шоколадом, сухофруктами или медом. Лучшим десертом могут стать свежие фрукты. Нужно постараться питаться чаще, но меньшими порциями. Не забывать о том, что организм должен получать весь комплекс полезных веществ, он должен быть сбалансирован.
Организму нужно время, чтобы перестроиться. Он должен научиться брать энергию и полезные элементы из нового рациона. Достаточно скоро он прекратит откладывать жировой запас и начнет использовать его как источник энергии. Именно так начнется постепенное похудение. Только таким образом можно достичь позитивного результата на длительный срок, не лишая организм полезных компонентов и не причиняя ему сильного стресса.
Сильное желание быстро похудеть не должно приносить вред организму. Если подойти к вопросу диеты правильно, то тело само очень быстро расстанется с лишними килограммами.
Источник фото: сеть Интернет
Ревматоидный артрит ног: лечение и симптомы
Ревматоидный артрит – системное ревматическое заболевание, способное привести к хроническому воспалению и тяжким необратимым эрозивно-деструктивным повреждениям суставов, а также к поражению внутренних органов.
Симптомы
Ревматоидный артрит имеет аутоиммунное происхождение, то есть, в сущности, является неадекватной реакцией организма на какие-либо раздражающие факторы, когда иммунные клетки (лимфоциты) воспринимают собственные клетки организма как инородные и атакуют их.
Болезни свойственен хронический синовит (эрозивное воспаление суставов), в результате которого разрушается соединительная ткань и другие суставные элементы. Обычно поначалу поражаются синовиальные оболочки мелких суставов пальцев ног.
Ревматоидная форма артрита может возникать у пациентов разных возрастов (обычно 30+, хотя болеют и дети). При этом отмечается, что женщины страдают ревматоидным артритом практически в 5 раз чаще, хотя переносят несколько легче, нежели мужской пол. При отсутствии адекватной терапии есть высокий риск инвалидизации пациента в первые 5 лет болезни.
Этиология ревматоидного артрита считается до конца невыясненной, но исследователи полагают, что наследственная предрасположенность зачастую является решающей. Патологический процесс при этом носит инфекционный характер и влияет на увеличение СОЭ и числа лейкоцитов, что связано с внедрением в организм инфекционных агентов, провоцирующих сбой иммунитета, и создающий иммунные комплексы антител, которые скапливаются в области сустава, вызывая заболевание.
Выявлено, что, как правило, дебюту ревматоидного артрита практически в половине случаев предшествуют грипп, ангина или другие острые респираторные заболевания, а также переохлаждение, травма, стресс, гормональная перестройка и прочие негативные факторы-провокаторы.
Ревматоидный артрит ног чрезвычайно опасен не только утратой двигательный функций, но и риском летального исхода вследствие осложнений, в том числе почечной недостаточности. Это действительно коварная болезнь, так как может практически бессимптомно разрушать организм многие месяцы, пока не проявится в полную силу, когда лечение будет уже не столь эффективным. Поэтому жизненно важно приступать к обследованию и качественному лечению суставов с первых признаков заболевания, не дожидаясь прогрессирования артрита ног.
Ревматоидный артрит ног – симптомы
Ревматоидный артрит ног трудно спутать с каким-либо иным заболеванием, поскольку он имеет достаточно своеобразную и выраженную симптоматическую картину. Основные симптомы:
- Боли в суставах ног. Чаще боли беспокоят пациента в первой половине дня, затем могут исчезать и вновь возникать ночью, постепенно усиливаясь к утру
- Утренняя скованность в суставах, напоминающая «сжатие» ног тесными сапогами. Когда человек «расхаживается», скованность ослабляется или вовсе проходит.
- Отёчность, опухлость, краснота в ноге, в месте воспаления и деформации.
- Жесткость мышц и ограниченность в движении суставов ног.
- Поражение суставов ног, как правило, симметричное. Подушечки пальцев болезненно реагируют на нажатие.
- Стартует артрит ног обычно с мелких суставов пальцев, по мере прогрессирования заболевания воспаление переходит на крупные суставы – коленный сустав, голеностоп). Иногда случается наоборот – ревматоидный артрит начинается в больших суставах, а с развитием болезни артрит поражает пальцы ног (у пациентов преклонного возраста).
- В месте сгибов ноги при ревматоидном артрите обнаруживаются так называемые ревматоидные узелки размером примерно с горошину. Могут расти или уменьшаться, исчезать и появляться вновь. Видны сквозь кожу, больного не беспокоят, болей нет.
- Ревматоидный артрит сопровождается признаками общей интоксикации организма. Пациент продолжительное время испытывает потерю энергии, слабость, утомляемость, ухудшение аппетита. Температура тела может скакать, лимфоузлы – увеличиваться. Зачастую больной теряет килограммы. В целом плохое самочувствие нередко напоминает грипп.
- С постепенным прогрессированием артрита происходит устойчивая деформация суставов ног, в том числе стопы. В ногах ухудшается кровообращение, ослабляется связь нервов с центральной нервной системой, кожные покровы приобретают бледность, мышцы ног могут атрофироваться.
- У маленьких детей нужно обратить внимание на прихрамывание, раздражительность, плаксивость, отказ от еды. Все это может свидетельствовать об артрите, поражающем ноги. Лечение артрита нужно начинать незамедлительно. Но ему должна предшествовать профессиональная диагностика ревматоидного артрита.
Диагностика ревматоидного артрита и её методы
Отличие ревматоидного артрита от артритов других разновидностей заключается в том, что это системное заболевание, затрагивающее не только опорно-двигательный аппарат, но и другие органы. Зачастую многообразие проявлений ревматоидного артрита и отсутствие специфических признаков на начальном этапе болезни затрудняет диагностику.
Яркая клиническая картина ревматоидного артрита ног порой становится видна лишь по истечении 1-2 лет после старта заболевания. При этом опытный специалист обязательно рассмотрит состояние пациента комплексно и сделает правильные выводы, чтобы начать лечение ревматоидного артрита ног как можно раньше, когда шансы на благополучный результат несравнимо выше.
На какие диагностические критерии обращает внимание врач?
- Длительная утренняя скованность в ногах. Примерно час после вставания с постели при ревматоидном артрите в ногах чувствуется неловкость и ухудшается подвижность.
- Как правило, ревматоидный артрит поражает суставы обеих ног, то есть проявляется симметрично. Это отличительный признак именно ревматоидной формы воспаления суставов.
- Воспалительный процесс охватывает более трёх групп суставов. Чаще первыми воспаляются и начинают болеть мелкие суставы – то есть пальцы ног, затем воспаление ширится и поднимается до крупных суставов ног: голеностопа, коленей. В некоторых случаях при артрите могут сразу заболевать большие суставы.
- Наличие симптомов реактивного воспаления: боль в суставах ног, опухание, отек мягких тканей возле больного сустава, покраснение. В костной ткани при исследованиях обнаруживаются патологические изменения, в полости крупных суставах – скопление жидкости (экссудата).
- В месте сгибания-разгибания суставов объективно видны ревматоидные узелки – шишечки, уплотнения, свойственные ревматоидному артриту ног и других суставов.
- Биохимический, иммунологический, общий анализ крови. Может показать анемию (при этом отмечается, что количество железа в костной ткани, наоборот, увеличивается), повышение СОЭ (РОЭ), говорящее о воспалительном процессе. Кроме того, при подозрении на ревматоидный артрит определяется уровень лейкоцитов, тромбоцитов, фибриногена, серомукоида, криоглобулинов, присутствие и активность С-реактивного белка.
- Анализ крови на ревматоидный фактор – положительный. Производится забор крови из вены. При этом положительная ревматоидная проба может выявиться и при других болезнях: сердца, печени и других. Также и отрицательный результат не доказывает стопроцентного отсутствия заболевания – к примеру, на начальной стадии ревматоидный артрит может течь незаметно, не показывая клинической картины. В один момент состояние при артрите может резко ухудшиться, и тогда ревматоидный фактор сделается положительным. Поэтому анализ не может быть единственным основанием для диагностики ревматоидного артрита, требуется комплексная проверка.
- Рентгеновский снимок демонстрирует остеопороз (пористость) и эрозии костей, что свидетельствует о правильности диагноза «ревматоидный артрит ног».
- Артроскопия помогает обнаружить неравномерные изменения в элементах сустава при артритах, увидеть разрастания синовиальной оболочки и выявить меру сужения суставной щели. Процедура позволяет удалить патологическую суставную жидкость, в которой находятся частички хрящевой ткани, пленки и фибрина (белка, формирующего спайки).
- МРТ суставов ног при артрите (магнитно-резонансная томография) даёт возможность безошибочно поставить диагноз «ревматоидный артрит ног» уже на ранней стадии.
- АЦЦП – специфичный лабораторно-клинический маркер ревматоидного артрита, в том числе ног. Признан достоверным и точным показателем. Представляет собой выявление в крови антител к циклическому цитрулинизированному полипептиду (ЦЦП), который участвует в поддержании здорового состояния суставных тканей. Если происходит сбой в иммунной системе, организм начинает относиться к ЦЦП как к чужеродному опасному элементу и в срочном порядке производит для борьбы с ним особые антитела, в сущности, действуя против самого себя, недаром заболевание относится к аутоиммунным. Антитела к ЦЦП обнаруживаются даже на самой ранней стадии артрита и даже у пациентов с отрицательным ревматоидным фактором. Пожалуй, это важнейший и самый информативный критерий диагностики ревматоидного артрита суставов ног.
У пациента не обязательно должны присутствовать все указанные признаки заболевания артритом, достаточно четырех, чтобы врач предположил ревматоидный артрит суставов ног. При этом наличествовать данные симптомы должны хотя бы 6 недель. Далее врач назначает дополнительные лабораторные пробы, инструментальные исследования, консультации других специалистов – пульмонолога, кардиолога, гастроэнтеролога. И только после всестороннего обследования на предмет артрита и выявления симптомов диагноз может быть поставлен окончательно.
Лечение
Если ревматоидный артрит имеет хронический характер, то совсем вылечить его не представляется возможным. Это означает, что всю жизнь придётся выполнять множество назначений, периодически проходить терапевтические курсы лекарствами и физиотерапевтическими средствами, вести здоровый образ жизни. Если диагноз подтвердился, необходимо набраться терпения и четко настроиться на добросовестное и регулярное лечение артрита и следование рекомендациям. Верно составленная программа лечения суставов позволит снизить интенсивность боли в ногах, уменьшить воспаление, улучшить подвижность. При этом главной целью является приведение ревматоидного артрита ног в состояние устойчивой и продолжительной ремиссии.
Лечение артрита ни в коем случае не должно быть бесконтрольным – слишком тяжёлыми и непредсказуемыми могут быть последствия. Необходимо постоянное наблюдение лечащего врача!
Ревматоидный артрит требует комплексного многокомпонентного лечебного подхода. Ключевыми элементами терапии артрита являются медикаментозные средства различных групп – противовоспалительные, цитостатики. Большое значение придается и физиотерапии. Действенными свойствами при артрите обладают лечебная физкультура и массаж больной ноги.
Если артрит пришёл в крайне запущенное состояние, разрушения и деформации катастрофические – тогда консервативное лечение представляется неэффективным и может быть сделан выбор в пользу оперативного вмешательства и замены сустава на протез.
Лекарства
НПВС – нестероидные противовоспалительные средства. Направлены на устранение воспаления, хорошо снимают болевые ощущения, но не ликвидируют причины артрита. Это симптоматические препараты, которыми злоупотреблять опасно. Длительный прием может вызвать побочные проблемы не только с суставами. Следует точно соблюдать дозировку, установленную специалистом. Внимание: лекарства группы НПВС не сочетаемы друг с другом! Нельзя принимать несколько средств разом!
Базисные препараты – лекарства, помогающие пациенту с артритом вести относительно нормальное существование, наладить жизнедеятельность, уменьшив патологические проявления болезни суставов – воспаление, болевой синдром, возвратив пораженным областям сустава целостность и замедлив разрушение.
Биологическая группа препаратов (модификаторы биологического отклика в виде инъекций). Снижают степень воспаления, действуют быстро, обычно результат виден через 2 недели – месяц. Их минус – способны угнетать иммунитет и, к сожалению, весьма дорогостоящи. Лечение ими назначается в случае неэффективности или непереносимости базисных средств.
Глюкокортикоидные гормоны. Обладают мощным противовоспалительным действием при артрите. Довольно быстро возвращают работоспособность и устраняют симптомы ревматоидного артрита ног: боль, тугоподвижность суставов, отёк на ноге, опухлость. Используются в крайнем случае, когда больной практически утратил двигательные возможности и у него очень плохое самочувствие. Принимаются краткосрочно, чтобы потом вновь перейти к более безопасным препаратам длительного применения с более медленным накопительным действием. Долгий приём глюкокортикоидов чреват разносторонним побочным вредом: остеопорозом, катарактой, набором веса, снижением иммунных сил организма.
Анальгетики. Оказывают обезболивающий и антивоспалительный эффект при артритах. В основном назначаются ненаркотические препараты (таблетки, инъекции, мази), однако в исключительных случаях прибегают к наркотическим средствам – экстренно, разово, под суровым врачебным контролем, чтоб не сформировалась зависимость.
Физиотерапия при артрите
При ревматоидном артрите ног физиотерапевтические процедуры обязательно вписываются в план лечения суставов. Лечить суставы физиотерапией – просто и безопасно. В зависимости от особенностей протекания болезни специалист назначает методы лечения из следующего списка:
- электрофорез,
- магнитотерапия,
- лазерная терапия,
- УВЧ,
- ультразвук,
- ультрафиолет,
- бальнеотерапия,
- грязелечение,
- массаж.
Электрофорез заключается в использовании при лечении постоянного тока в качестве проводника лекарственных веществ (например, новокаина, преднизолона) вглубь сустава. Метод помогает устранить болевые ощущения в ногах, уменьшить отек вокруг сустава, активизировать кровообращение и лимфообращение, ускорить отток продуктов распада, помогает в рассасывании скопившегося экссудата, усиливает всасывание препаратов, полезных элементов.
Магнитотерапия– лечение магнитным полем, популярный и доступный метод физиолечения артрита ног с минимумом противопоказаний. Широко применим не только в клинических, но и в домашних условиях благодаря портативным аппаратам на основе магнитного поля. Лечение магнитными импульсными полями стимулирует кровоток и обменные процессы в суставах, расширяет сосуды в ногах, помогает доставить к суставу питание, кислород и лекарства, вывести вредные метаболиты, убрать неприятные симптомы, способствует ремиссии и восстановлению.
Лазерная терапия оказывает регенерирующее воздействие, способствует улучшению локального иммунитета и снятию воспаления в области сустава. Запрещена при диабете.
УВЧ – воздействие ультравысокочастного электромагнитного поля на больной сустав. При лечении помогает в снятии боли, отека, воспалительного процесса при артрите, нормализует сосудистую проницаемость.
Ультразвук снимает воспаление, красноту, отёк, боль в суставе. Влияет на регенерацию поврежденных тканей. Усиливает кровообращение. Помогает расширить объём движений в суставе ноги.
Ультрафиолет. Излучение способствует снижению болевых ощущений и воспаления, активно помогает в синтезе витамина D, важного для костно-суставного баланса.
Массаж. Значительно стимулирует местное кровообращение в суставе при артритах, снимает мышечное напряжение, участвует в налаживании обмена веществ, предотвращает спайки, анкилозы. Разрешен только в период ремиссии, когда воспаление отсутствует!
Лечение грязями. Это вид прогревания, при котором в зону воздействия доставляются биоактивные вещества, содержащиеся в лечебных грязях. Процедура способна оказать антиболевой, антивоспалительный и восстановительный эффекты при заболевании суставов.
Бальнеотерапия. Лечебные ванны (йодо-бромные, радоновые, хвойные) улучшают общее самочувствие, содействуют процессам восстановления при ревматоидном артрите ног, способствует быстрейшему восстановлению суставных тканей, удаляют токсичные вещества из области сустава, улучшают кровоснабжение и подвижность суставов.
Любое хроническое заболевание суставов, в том числе ревматоидный артрит ног, требует серьёзного пересмотра и корректировки образа жизни – активности, питания, поведения.
Разумеется, отказ от вредных привычек (приёма алкоголя и табакокурения) должен произойти по умолчанию. Кроме того, следует перестать пить кофе и перейти на специальное диетическое питание, подразумевающее отказ от жирного мяса, картофеля, цитрусовых, ряда круп. Желательно увеличить количество кисломолочных продуктов и каротинсодержащих (моркови, тыквы).
Это первичные общие рекомендации по приему пищи при артрите, а более подробные правила установит лечащий врач, который учтет все нюансы протекания болезни суставов, сопутствующие диагнозы, возраст и другие особенности конкретного пациента.
Важно снизить нагрузку на воспаленные суставы ног, для чего потребуется избавиться от лишнего веса. В этом поможет как диета, так и сбалансированные, тщательно подобранные физические упражнения.
Правильный образ жизни и соблюдение всех врачебных предписаний по комплексному лечению суставов ног призваны помочь избежать быстрого прогрессирования и осложнений ревматоидного артрита и дать возможность пациенту поддерживать качество жизни на приемлемом уровне. Но заниматься лечением ревматоидного артрита придется долго и упорно.
Соблюдайте все рекомендации лечащего доктора и будьте здоровы!
Вернуться в разделОжирение и боль
руб. J Pain. 2013 ноя; 7 (4): 163–170.
Автор, ответственный за переписку. Эта статья цитируется в других статьях в PMC.Abstract
Недавние отчеты предполагают, что к 2030 году почти половина населения Великобритании будет страдать ожирением. В предыдущих исследованиях был выявлен ряд ассоциаций между ожирением и хронической болью, и поэтому можно ожидать, что представление о пациентах с ожирением при хронических болях возрастет в соответствии с распространенностью ожирения.Невозможно предложить единую причинную связь между ними, поэтому связь между ними считается многофакторной. Несмотря на это, было сделано мало работы, чтобы свести воедино многочисленные ассоциации между ожирением и болью. Таким образом, для надлежащего управления этой возрастающей группой пациентов требуется лучшее понимание их связи. Эта статья призвана собрать воедино существующие данные о связи между ожирением и болью, чтобы создать модель их многофакторной взаимосвязи.В статье будет систематически рассмотрена каждая из текущих теорий, чтобы постепенно построить схематическое представление отношений, которыми должна завершиться статья.
Ключевые слова: Хроническая боль, боль в пояснице, миофасциальные болевые синдромы, боль, соматоформные расстройства
Введение
Ряд исследований положительно коррелировали переживание боли с увеличением индекса массы тела (ИМТ). 1,2 Учитывая, что к 2030 году почти 50% населения Великобритании будет страдать ожирением, можно ожидать, что затраты для экономики Великобритании, вызванные потерей рабочего времени людей, страдающих хронической болью, вырастут.Понимание взаимосвязи между ожирением и болью имеет решающее значение для эффективного прерывания цикла. Пока что причинно-следственная связь между ними остается неясной: неизвестно, вызывает ли ожирение хроническую боль, хроническая боль вызывает ожирение или какой-то другой фактор вызывает оба одновременно. Предполагается, что ожирение приводит к боли из-за чрезмерных механических нагрузок и его провоспалительного состояния. Хроническая боль может привести к ожирению из-за отсутствия физической активности и использования еды для обезболивания.Генетические, психологические или метаболические факторы также могут привести как к ожирению, так и к боли. 2,3 Эта статья направлена на систематическое рассмотрение каждой из этих гипотез, исследование их роли во взаимосвязи между ожирением и болью, прежде чем завершить объединение гипотез для создания многофакторной модели этой сложной взаимосвязи.
Результаты: ожирение может вызывать боль
Провоспалительное состояние ожирения
Известно, что пациенты с ожирением демонстрируют более высокие уровни воспалительных маркеров интерлейкина 6 (IL-6), фактора некроза опухоли α (TNF-α) и C-реактивного белка (CRP). 4,5 Адипоциты не только обеспечивают запас энергии для организма, но и выполняют эндокринную функцию, секретируя адипоцитокины, такие как IL-6, TNF-α и лептин. CRP высвобождается из печени в ответ на IL-6 среди других воспалительных цитокинов, которые обычно действуют, чтобы помочь иммунной системе, активируя каскад комплемента и опсонизируя патогены. IL-6 играет роль, которая может способствовать дальнейшему развитию боли, что составляет основу других гипотез, обсуждаемых далее в этом эссе. Другой высвобождаемый адипоцитокин — это хемоаттрактантный белок 1 моноцитов (MCP-1), который привлекает моноциты к жировой ткани, чтобы стимулировать их высвобождение собственных воспалительных цитокинов, включая еще больше IL-6 и TNF-α, таким образом усиливая ответ.Эти отношения изображены в.
Диаграмма ожирения как провоспалительного заболевания, вызывающего боль.
Watkins et al. 6 обобщают обширную литературу, которая поддерживает роль провоспалительных цитокинов в создании гипералгезического состояния. Повышенное количество жировой ткани у человека может затем привести к усилению воспалительной реакции, поскольку химические медиаторы, участвующие в воспалении, такие как простагландины, кинины и гистамин, взаимодействуют с нервной системой, вызывая ощущение боли. 7
Следует отметить, однако, что, хотя существует много доказательств в поддержку повышенного количества воспалительных цитокинов у лиц с ожирением и много теории о том, как воспалительные цитокины способствуют возникновению боли, пока существует очень мало доказательств, позволяющих напрямую связать ожирение с болью из-за выработки воспалительных цитокинов, и это, возможно, область для будущих исследований.
Механические нагрузки
Считается, что повышенные механические нагрузки на тело при ожирении приводят к повышенному риску скелетно-мышечной боли и боли в суставах.Ряд исследований показал положительную корреляцию между повышенным ИМТ и усилением скелетно-мышечной боли, особенно боли в пояснице и боли в нижних конечностях. 8–10 Гипотеза, лежащая в основе этой связи, заключается в том, что перегрузка нижней части спины, тазобедренных и коленных суставов вызывает повреждение и разрушение этих структур, что приводит к остеоартриту. Механорецепторы на хондроцитах активируются механической стимуляцией перегрузки суставов, что приводит к активации внутриклеточных путей, которые приводят к продукции металлопротеаз и интерлейкина 1 (IL-1).Металлопротеазы разрушают внеклеточный матрикс хряща, в то время как ИЛ-1 активирует провоспалительные простагландины и цитокины ().
Диаграмма ожирения, вызывающего механические нагрузки, вызывающие боль.
Механорецепторы на кости имеют аналогичный эффект на стимуляцию перегрузки, 11 также приводит к деградации костного матрикса. 12 Следовательно, кажется логичным, что с увеличением ИМТ эти механорецепторы могут стимулироваться чаще, что приводит к дегенерации хряща и кости с ассоциированным воспалением.Интересно отметить, что существует также положительная корреляция между увеличением ИМТ и болью в верхних конечностях, но это не может быть объяснено этой гипотезой. 13
Результаты: факторы, способствующие ожирению и боли
Метаболический синдром
Метаболический синдром — это название, относящееся к группе факторов риска, которые вместе увеличивают риск сердечно-сосудистых заболеваний и инсульта. В соответствии с критериями Всемирной организации здравоохранения, 14 метаболический синдром требует сахарного диабета, нарушения толерантности к глюкозе или нарушения глюкозы натощак, а также двух или более из гипертонии, дислипидемии, центрального ожирения или микроальбуминурии.
Распространенность метаболического синдрома увеличивается с увеличением ИМТ и хронической болью, 3,15,16 и поэтому может быть, что какой-то смешивающий фактор метаболического синдрома связывает ожирение с болью. Это понятно, учитывая, что, например, уже известно, что диабет связан с невропатией. Уровни нейроэндокринной системы могут обеспечивать связь между метаболическим синдромом и болью. Гиперинсулинемия, возникающая на ранней стадии инсулинорезистентности, может стимулировать симпатическую нервную систему с высвобождением норадреналина.Симпатические катехоламины взаимодействуют с афферентными волокнами при патологических состояниях с некоторыми чувствительными к боли нервными волокнами, экспрессирующими α2-адренорецепторы. 17 В поддержку этой гипотезы одно исследование показало, что у женщин, страдающих фибромиалгией, наблюдается более высокий уровень норадреналина. 15 Напротив, было отмечено одно исследование, в котором постулировалось, что хроническая боль может на самом деле вызывать метаболический синдром с постоянным психологическим стрессом, приводящим к повышению уровня катехоламинов и кортизола. 16 Также отмечено, что воспалительные цитокины, особенно ИЛ-1, вызывают повышение уровня кортизола за счет стимуляции оси гипоталамус-гипофиз-надпочечники. Постоянно высокий уровень кортизола, вызванный психологическим стрессом и индукцией воспаления, противодействует действию инсулина на повышение уровня глюкозы в крови и может привести к инсулинорезистентности. Это проиллюстрировано в.
Схема того, как хроническая боль и ожирение вызывают метаболический синдром.
Однако существует мало подтверждающих исследований связи между метаболическим синдромом, ожирением и болью.Одно исследование, которое скорректировало результаты, связывающие ожирение и боль по всем маркерам метаболического синдрома, показало, что центральное ожирение было единственной значимой корреляцией между ними и что отклонения в уровнях инсулина, липидов и артериального давления не были связаны с болью. 3
Депрессия
Несколько исследований изучали взаимосвязь между болью и депрессией, показав четкую связь между ними. 18–20 Существуют также некоторые экспериментальные данные, связывающие ожирение с депрессией, хотя отмечается, что клинический опыт больше, чем экспериментальные данные, последовательно поддерживает эту связь. 19,21 Два из вышеупомянутых исследований показывают, что депрессия и ожирение являются основными факторами риска возникновения боли. 18,21 Боль, ожирение и депрессия, по-видимому, связаны сложными взаимными отношениями. Было высказано предположение, что воспаление играет центральную роль в этих патофизиологических отношениях. IL-6, продуцируемый адипоцитами (как отмечалось ранее), в предыдущих исследованиях коррелировал с симптомами депрессии у пациентов. 22 IL-6, как утверждается, активирует фермент индоламин-2,3-диоксигеназу, фермент, который конкурирует с триптофангидроксилазой за триптофан.Значение этого состоит в том, что серотонин, который обычно вырабатывается из триптофана под действием триптофангидроксилазы, становится менее доступным из-за активации конкурирующего пути. 23 Истощение запасов серотонина, как хорошо известно, участвует в патофизиологии депрессии, о чем свидетельствует успех селективных ингибиторов обратного захвата серотонина при лечении депрессии. Серотонин также участвует в нисходящей модуляции боли. Снижение уровня серотонина может привести не только к депрессии, но и к снижению эффективности нисходящего модуляционного пути, тем самым увеличивая силу боли, испытываемой человеком. 24 Эти отношения показаны на.
Схема взаимодействия депрессии, ожирения и боли.
Генетика
Относительно немного исследований изучали возможные генетические связи между ожирением и болью. Были проведены два отдельных исследования, изучающих эти связи у близнецов. Одно исследование, в котором изучалась взаимосвязь между ожирением и болью, с поправкой на генетические факторы и факторы, возникшие в результате воспитания близнецов в общей среде.Результаты этого исследования показали, что некоторая часть взаимосвязи между ожирением и болью может быть объяснена либо генетическими факторами, либо семейными общими факторами окружающей среды; однако в исследовании не проводилось различий между этими двумя факторами. 25 Результаты другого исследования, в котором изучались монозиготные близнецы с разными ИМТ, показали, что боль была удивительно похожей у каждого близнеца в паре, несмотря на иногда большие различия в ИМТ, что снова указывает на возможную генетическую причину их боли. 26 Нетрудно согласиться с генетической связью между ожирением и болью, учитывая понимание того, что ожирение само по себе передается по наследству, и предполагается, что генетика составляет 50–80% риска ожирения. 26 Униполярная депрессия также проявляет наследственность, конкордантность у монозиготных близнецов составляет 30–60%. 27
Результаты: боль может вызвать ожирение
Сидячий образ жизни
Хроническая боль может привести к ожирению у людей, ранее не страдающих ожирением.Одной из причин такого последующего увеличения веса является переход к малоподвижному образу жизни. Исследование влияния остеоартрита коленного сустава на физическую активность показало, что только 12,9% мужчин и 7,7% женщин с остеоартритом коленного сустава выполняли рекомендуемые еженедельные уровни физических упражнений. 28 Другое исследование положительно коррелировало уровень и продолжительность боли с результирующим увеличением веса; те люди, у которых хроническая боль в пояснице длилась дольше всего, прибавили в весе больше, чем у бессимптомных людей. 29 Эти исследования показывают, что ожирение не обязательно полностью является причиной боли, но может быть вторичным по отношению к адаптации образа жизни, связанной с болью.
Когнитивно-бихевиористская гипотеза предполагает, что некоторые пациенты с хронической болью переживают переход к малоподвижному сидячему образу жизни. Трехэтапная модель, построенная Гатчелом в 1991 году, была построена для отслеживания перехода от острой боли к хронической и влияния когнитивных процессов (). 30
Таблица 1.
Трехэтапная модель прогрессирования от острой боли к хронической и влияние когнитивных процессов по Gatchel 31 .
| Стадия | Реакция |
|---|---|
| 1 | Нормальные эмоциональные реакции (например, страх, тревога), возникающие в результате восприятия острой боли |
| 2 | Поведенческие реакции (например, психологическая беспомощность) боль продолжительностью 2–4 месяца, которая может возникнуть при неадекватном внимании |
| 3 | Принятие или привыкание к «роли больного», освобождающее человека от его или ее обычных повседневных ролей, что положительно усиливает это поведение |
Согласно этой модели, пациент принимает оперантно усвоенное поведение избегания в результате беспокойства из-за ожидания, что активность усугубит боль.Этот недостаток активности приводит к уменьшению боли, но также к физическому ухудшению состояния, что фактически увеличивает вероятность боли. Это отсутствие мобилизации способствует ожирению. 2 Следует отметить, что переход ко второму этапу модели Гатчела может быть предрасположен одними типами личности и избегать других.
Обезболивание при приеме пищи
Исследования показывают, что прием пищи, приносящей удовольствие, так называемое «гедонистическое питание», 32 оказывает обезболивающее.Экспериментальные модели на крысах показали, что болезненные стимулы, применяемые к субъектам, которые едят приятную пищу, вызывают замедленную реакцию по сравнению с контрольными субъектами. 32 В этих исследованиях удовольствие, полученное от еды, было наиболее важным фактором обезболивающего ответа, при этом прием неприятной пищи не сопровождался усилением анальгетического эффекта. Интересно, что никакой связи между калорийностью и степенью обезболивающего ответа обнаружено не было.
Стимуляция нисходящего модулирующего пути из периакведуктального серого, как предполагается, является неотъемлемой частью этой реакции, как и область мозга, называемая raphe magnus.Кроме того, эндогенные опиоиды участвуют в ответной реакции, что проявляется в потере анальгетического действия на ингибирование эндогенных опиоидов. 33 Предполагается, что приятное питание стимулирует эти компоненты, чтобы подавить болевые ощущения. 32
Было обнаружено, что этот обезболивающий эффект проявляется только во время потребления пищевого продукта, а не до или после употребления, и, следовательно, для продолжения обезболивающего эффекта теоретически необходимо продолжать есть.Тогда чрезмерное переедание может быть положительно подкреплено у людей, которые испытывают хроническую боль из-за этого обезболивающего эффекта. В то время как вышеупомянутые исследования не отметили требования к калорийности пищи для стимуляции обезболивающего эффекта, простая доступность приятной высококалорийной пищи для людей делает чрезмерное потребление калорий более вероятным.
Предыдущая работа Мерсера и Холдера показывает, что, хотя указанные выше эксперименты проводились на моделях крыс, есть некоторые свидетельства, позволяющие предполагать аналогичные механизмы у людей. 34
Заключение
Ожирение и боль имеют сложную взаимосвязь, и кажется, что каждая из гипотез, обсуждаемых в этой статье для объяснения этой взаимосвязи, взаимосвязаны. Ожирение считается провоспалительным состоянием, при котором последующее воспаление вызывает у человека боль. Воспалительные цитокины вызывают хронически повышенный уровень циркулирующего кортизола, что в конечном итоге может привести к инсулинорезистентности и, как следствие, метаболическому синдрому.Повышенные механические нагрузки при ожирении, особенно на нижние конечности, заставляют хондроциты вырабатывать белки, разрушающие хрящевой матрикс, а также еще больше провоспалительных цитокинов. Было показано, что воспалительные цитокины, вырабатываемые при ожирении, сдвигают баланс выработки серотонина / кинуренина с триптофана в пользу кинуренина, снижение уровня серотонина способствует депрессии и усилению болевых ощущений. И депрессия, и боль способствуют поведению избегания и принятию малоподвижного образа жизни, чему способствует неподвижность суставов в результате деградации хрящей.Хотя малоподвижный образ жизни, по-видимому, уменьшает обострение боли, на самом деле он способствует ухудшению физического состояния и ожирению, что приводит к усилению болевых ощущений у человека. Кроме того, прием пищи используется как средство преодоления трудностей и как форма обезболивания, которая временно уменьшает боль и депрессию, но снова приводит к дальнейшему увеличению веса и усилению болевых ощущений. Генетика может предрасположить человека к вступлению в этот цикл в любом количестве областей, упомянутых выше. Была составлена полная модель, включающая все вышеперечисленные гипотезы (), чтобы проиллюстрировать сложную взаимосвязь ожирения и боли.Лечение пациентов с ожирением и хронической болью должно учитывать эту сложную взаимосвязь.
Модель ожирения и боли.
Благодарности
Я хотел бы выразить огромную благодарность доктору Мику Серпеллу за его очень ценное время и предложения при составлении этого отчета.
Сноски
Финансирование: Это исследование не получало специального гранта от какого-либо финансирующего агентства в государственном, коммерческом или некоммерческом секторах.
Список литературы
1.Хитт Х., Макмиллен Р.С., Торнтон-Нивз Т., Кох К., Косби АГ. Коморбидность ожирения и боли в общей популяции: результаты Южного исследования распространенности боли. J Pain 2007; 8 (5): 430–436. [PubMed] [Google Scholar] 2. Somers TJ, Wren AA, Keefe FJ. Понимание хронической боли у пожилых людей: брюшной жир — вот где он есть. Боль 2011; 152 (1): 8–9. [PubMed] [Google Scholar] 3. Рэй Л., Липтон РБ, Циммерман МЭ, Кац М.Дж., Дерби, Калифорния. Механизмы связи между ожирением и хронической болью у пожилых людей.Боль 2011; 152 (1): 53–59. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Das UN. Ожирение — это воспалительное заболевание? Питание 2001; 17 (11–12): 953–966. [PubMed] [Google Scholar] 5. Окифудзи А., Дональдсон Г.В., Барк Л., Fine PG. Связь между фибромиалгией и ожирением в отношении боли, функций, настроения и сна. J Pain 2010; 11 (12): 1329–1337. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Уоткинс Л. Р., Майер С. Ф., Гёлер Л. Е.. Иммунная активация: роль провоспалительных цитокинов в воспалении, реакциях болезни и патологических болевых состояниях.Боль 1995; 63 (3): 289–302. [PubMed] [Google Scholar] 7. Дрей А. Воспалительные медиаторы боли. Br J Anaesth 1995; 75: 125–131. [PubMed] [Google Scholar] 8. Пелтонен М, Линдроос А.К., Торгерсон Дж.С. Скелетно-мышечная боль при ожирении: сравнение с общей популяцией и долгосрочные изменения после традиционного и хирургического лечения ожирения. Боль 2003; 104 (3): 549–557. [PubMed] [Google Scholar] 9. Благоевич М., Джинкс С., Джеффри А., Джордан К.П. Факторы риска развития остеоартроза коленного сустава у пожилых людей: систематический обзор и метаанализ.Остеоартр Хрящ 2010; 18 (1): 24–33. [PubMed] [Google Scholar] 10. Кристенсен Р., Бартельс Э.М., Аструп А., Блиддал Х. Эффект снижения веса у пациентов с ожирением, у которых диагностирован остеоартрит коленного сустава: систематический обзор и метаанализ. Энн Рум Дис 2007; 66: 433–439. [Бесплатная статья PMC] [PubMed] [Google Scholar] 11. Беренбаум Ф., Селлам Дж. Ожирение и остеоартрит: какие связи? Суставная кость позвоночника 2008; 75 (6): 667–668. [PubMed] [Google Scholar] 12. Габай О., Холл Диджей, Беренбаум Ф., Хенротин Ю., Санчес К.Остеоартроз и ожирение: экспериментальные модели. Суставная кость позвоночника 2008; 75 (6): 675–679. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Оливерия С.А., Фелсон Д.Т., Чирилло П.А., Рид Д.И., Уокер А.М. Масса тела, индекс массы тела и проявившийся симптоматический остеоартрит кисти, бедра и колена. Эпидемиология 1999; 10 (2): 161–166. [PubMed] [Google Scholar] 14. Всемирная организация здравоохранения. Определение, диагностика и классификация сахарного диабета и его осложнений. Женева: ВОЗ, 1999. [Google Scholar] 15.Ловингер Б.Л., Мюллер Д., Алонсо К., Коу К.Л. Метаболический синдром у женщин с хронической болью. Метаболизм 2007; 56 (1): 87–93. [PubMed] [Google Scholar] 16. Резания К., Соливен Б., Резай К.А., Роос Р.П. Нарушение толерантности к глюкозе и метаболический синдром при идиопатической полинейропатии: роль боли и депрессии. Гипотезы медицины 2011; 76 (4): 538–542. [PubMed] [Google Scholar] 17. Мартинес-Лавин М. Фибромиалгия как симпатически поддерживаемый болевой синдром. Карр Боль Головная боль Представитель 8 (5): 385–389. [PubMed] [Google Scholar] 18.Ши Ю., Хутен В.М., Робертс РО, Уорнер Д.О. Изменяемые факторы риска возникновения боли у пожилых людей. Боль 2010; 151 (2): 366–371. [PubMed] [Google Scholar] 19. Охайон М.М., Шацберг А.Ф. Хроническая боль и большое депрессивное расстройство у населения в целом. J Psychiatr Res 2010; 44 (7): 454–461. [PubMed] [Google Scholar] 20. Kopec JA. Предикторы боли в спине в общей популяции. Позвоночник 2004; 29 (1): 70–77. [PubMed] [Google Scholar] 21. Hill AJ. Психологические аспекты ожирения. Психиатрия 2005; 4 (4): 26–30.[Google Scholar] 22. Миллер Дж. Э., Фридленд К. Э., Дантли С., Карни Р. М.. Связь депрессивных симптомов с С-реактивным белком и бременем патогенов (цитомегаловирус, вирус простого герпеса, вирус Эпштейна – Барра) у пациентов с ранее перенесенными острыми коронарными синдромами. Am J Cardiol 2005; 95 (3): 317–321. [PubMed] [Google Scholar] 23. Шелтон Р.К., Миллер А.Х. Поедание себя до смерти (и отчаяния): вклад ожирения и воспаления в депрессию. Прог Нейробиол 2010; 91 (4): 275–299. [Бесплатная статья PMC] [PubMed] [Google Scholar] 24.Kroenke K, Wu J, Bair MJ, Krebs EE, Damush TM, Tu W. Взаимная взаимосвязь между болью и депрессией: 12-месячный продольный анализ в первичной медико-санитарной помощи. J Pain 2011; 12 (9): 964–973. [Бесплатная статья PMC] [PubMed] [Google Scholar] 25. Райт Л.Дж., Шур Э., Нунан С., Ахумада С., Бухвальд Д., Афари Н. Хроническая боль, избыточный вес и ожирение: данные реестра близнецов на уровне сообщества. J Pain 2010; 11 (7): 628–635. [Бесплатная статья PMC] [PubMed] [Google Scholar] 26. Leboeuf-Yde CDC, Kyvik KO, Bruun NH. Боль в пояснице и образ жизни.Часть II — ожирение: данные популяционной выборки из 29 424 близнецов. Позвоночник 1999; 24 (8): 779–784. [PubMed] [Google Scholar] 27. Кумар П., Кларк М. Клиническая медицина Кумара и Кларка. 7-е изд. Эдинбург: Saunders Elsevier, 2009. [Google Scholar] 28. Ли Р., Кин В.Ф. Ожирение и остеоартроз коленного сустава. Инфламмофармакология 2012; 20 (2): 53–58. [PubMed] [Google Scholar] 29. Lake JK, Power C, Cole TJ. Боль в спине и ожирение в когорте родившихся в Великобритании 1958 года: причина или следствие? J Clin Epidemiol 2000; 53 (3): 245–250.[PubMed] [Google Scholar] 30. Gatchel RJ. Раннее развитие физического и психического расстройства при болезненных заболеваниях позвоночника. В: Mayer TG, Mooney V, Gatchel RJ. ред. Современная консервативная помощь при болезненных заболеваниях позвоночника. Филадельфия, Пенсильвания: Lea & Febiger, 1991. [Google Scholar] 31. Дерш Дж., Полатин ПБ, Гатчел Р.Дж. Хроническая боль и психопатология: результаты исследований и теоретические соображения. Психосом Мед 2002; 64 (5): 773–786. [PubMed] [Google Scholar] 32. Фу Х, Мейсон П. Обезболивание, сопровождающее потребление пищи, требует приема гедонической пищи.J Neurosci 2009; 29 (41): 13053–13062. [Бесплатная статья PMC] [PubMed] [Google Scholar] 33. де Фрейтас Р.Л., Кюблер Дж.М.Л., Элиас-Филью Д.Х., Коимбра, Северная Каролина. Антиноцицепция, вызванная пероральным пероральным приемом сладкого вещества у молодых и взрослых грызунов: роль химических медиаторов эндогенных опиоидных пептидов и μ1-опиоидных рецепторов. Pharmacol Biochem Behav 2012; 101 (2): 265–270. [PubMed] [Google Scholar] 34. Mercer ME, владелец MD. Антиноцицептивное действие вкусной сладкой пищи на человеческую реакцию на боль при надавливании.Physiol Behav (физиологическое поведение) 1997; 61 (2): 311–318. [PubMed] [Google Scholar]5 способов увеличения веса, вызывающих боль: Фрэнк Дж. Верри, округ Колумбия: Физическая медицина
Мы, наверное, все слышали, что набор веса может быть вредным для здоровья. Но что конкретно делает лишний вес вредным для здоровья? Вот несколько способов, которыми увеличение веса может ухудшить или создать проблемы для здоровья, включая хроническую боль.
Психологический
Согласно исследованию, обсуждаемому в статье для Гарвардской школы общественного здравоохранения, у людей, страдающих ожирением, вероятность развития депрессии на 55 процентов выше, чем у людей со здоровым весом.Химический дисбаланс, гормоны и социальные стандарты красоты могут быть причиной повышенного риска депрессии и беспокойства с увеличением веса.
Неврологический
Исследователи из Johns Hopkins изучили 3861 человека и пришли к выводу, что люди с высоким ИМТ (индексом массы тела), а также люди с избыточным весом или ожирением на 81 процент чаще страдают мигренью, чем люди с более низким индексом массы тела. Точная причина еще не установлена, но одна теория предполагает, что головные боли могут быть вызваны воспалительными химическими веществами, выделяемыми жировыми клетками.
Диеты с высоким содержанием нездоровых жиров и рафинированных углеводов могут усилить воспаление в организме и выброс воспалительных химических веществ, вызывающих мигрень. Те, кто страдает ожирением, также подвержены более высокому риску инсульта и проблем со сном.
Желудочно-кишечный
Избыток жира в организме может увеличить риск рефлюкса или изжоги. Хотя нет однозначной причины, почему, WebMD предполагает, что повышенное количество жира вокруг живота может увеличить давление на ваш желудок, что вызывает повышение жидкости и приводит к изжоге и рефлюксной болезни.
Скелетно-мышечный
Избыточный вес может вызвать нагрузку на суставы и кости и привести к нарушениям опорно-двигательного аппарата, включая артрит бедер, колен и лодыжек. Увеличение веса также может привести к боли в пояснице из-за таких состояний, как грыжа межпозвоночного диска и защемление нервов из-за дополнительного давления на позвоночник.
Как увеличить потерю веса и облегчить боль
Новое исследование, проведенное учеными из Университета Стони Брук, выявило связь между лишним весом и повседневной болью.Однако жизнь с болью или увеличением веса не обязательно должна быть частью вашего образа жизни. Повышение уровня активности всего на 10–15 минут в день может улучшить кровообращение, ускорить обмен веществ и способствовать снижению веса.
Начните с добавления небольшого количества активности к своей повседневной рутине, например, подъем по лестнице вместо лифта или эскалатора, ходьба на обед вместо вождения, тренировка на игровой площадке, когда в следующий раз ваша семья пойдет в парк, или выполнение прыжков. или бегать на месте во время рекламных пауз ваших любимых телешоу.Но упражнения — не единственная составляющая успешного похудания, важна также здоровая диета.
Очистите свою кухню от всех нездоровых жиров, рафинированных углеводов и полуфабрикатов и замените их свежими цельными фруктами, овощами и постными источниками белка. Вы даже можете вовлечь всю семью в эти полезные для детей закуски.
осложнений для здоровья из-за лишнего веса
Q1. В 5’7? и 219 фунтов, я знаю, что у меня избыточный вес. Я обнаруживаю, что быстро устаю, и мои ноги часто болят, когда я хожу босиком; Кроме того, у меня часто болели бедра и поясница.Согласно моему недавнему медицинскому осмотру, в остальном я здоров. Причина моего дискомфорта в моем весе?
Ваш дискомфорт, несомненно, вызван вашим весом. Остеоартрит, обострение мышц и сухожилий могут быть вызваны лишним весом, как и состояние, известное как подошвенный фасциит, которое вызывает боль в подошвах ног. Диета и план упражнений, которые помогут вам сбросить 10 процентов веса тела, улучшат или устранят ваши симптомы. Аэробные упражнения и силовые тренировки важны для улучшения самочувствия бедер, спины и ступней, а также для укрепления мышц, чтобы вы могли тренироваться и ходить без этой боли.
Я рекомендую вам записаться в тренажерный зал, в котором работают личные тренеры, которые помогут вам двигаться в правильном направлении. Если там, где вы живете, такой возможности нет, центр контроля веса может помочь вам с диетой и программой упражнений. Как только вы немного похудеете и почувствуете себя лучше, выполнение упражнений станет легче и веселее. Вам нужно всего лишь сбросить около 20 фунтов, чтобы получить огромные преимущества в улучшении здоровья сердечно-сосудистой системы и опорно-двигательного аппарата.
2 кв. Мне 68 лет, и я в отличном физическом состоянии.Я занимаюсь спортом два раза в неделю, но все равно становлюсь дряблой, особенно в руках и бедрах. Это неизбежно со старением?
— Линда, Мичиган
Дряблость, особенно в руках и бедрах, частично возникает из-за синдрома, называемого саркопенией — возрастной потери мышц в сочетании с потерей эластичности кожи. Однако потеря мышечной массы не является неизбежной. Чтобы сохранить мышечную массу, вы можете заниматься сердечно-сосудистыми упражнениями, поднятием тяжестей или упражнениями с отягощениями.
Общество ожирения рекомендует тренировки с отягощениями, чтобы избежать саркопении и ожирения по мере взросления. Если вы никогда не занимались упражнениями с отягощениями, лучше начать с тренера, чтобы избежать травм. Доказано, что тренировки с отягощениями увеличивают мышечную массу даже у людей в возрасте от 70 до 90 лет.
У нас сейчас стареющее население в сочетании с эпидемией ожирения в этой стране, явление, которое теперь называется саркопеническим ожирением — по мере того, как люди стареют, они становятся тяжелее и теряют мышечную массу.Здоровая диета вместе с аэробикой и упражнениями с отягощениями — это противоядие. Можно предотвратить большую часть саркопении, наблюдаемой у пожилых людей, если включить тренировки с отягощениями в программу тренировок два-три раза в неделю, особенно для женщин в перименопаузальный и постменопаузальный периоды, а также для пожилых мужчин.
Не только поднятие тяжестей и упражнения с весовой нагрузкой важны для ваших мышц, они также важны для поддержания минеральной плотности костной ткани, которая резко снижается у женщин в перименопаузе.В дополнение к упражнениям, здоровая диета с достаточным количеством белка, фруктов, овощей и цельнозерновых продуктов может укрепить мышцы и уменьшить жировые отложения. Если вы не употребляете молочные продукты, обязательно принимайте добавки витамина D с кальцием. Все эти рекомендации по питанию и физическим упражнениям помогут набрать мышечную массу и предотвратить саркопению.
3 кв. Мой парень страдает ожирением. Он почти полностью потерял желание секса. Это из-за реальной проблемы с весом или из-за депрессии из-за того, что ты такой тяжелый?
— Джилл, Аризона
Вероятно, оба — и он не один.В исследовании, проведенном в Центре диеты и фитнеса Университета Дьюка, до 30 процентов участников указали на проблемы с половым влечением, желанием, производительностью или всеми тремя. (Многие сообщили, что полностью избегают секса.) Довольно часто эти проблемы могут быть связаны с физическими недугами, вызванными ожирением.
Такие состояния, как высокий уровень холестерина и инсулинорезистентность (маркер диабета 2 типа), могут влиять на сексуальную активность, что, в свою очередь, влияет на желание, особенно у мужчин. Оба состояния могут вызвать сужение крошечных артерий в половом члене, особенно когда начинают формироваться жировые отложения.Вероятный результат — импотенция или эректильная дисфункция, что в конечном итоге приводит к снижению полового влечения. Кроме того, у тучных людей часто наблюдается изменение гормонального фона, что также может снизить желание.
С психологической точки зрения, ваш парень может дополнительно страдать, потому что сексуальное удовлетворение помогает уравновесить стресс, включая чувства гнева, печали, беспокойства и одиночества. Кроме того, окситоцин, гормон, который способствует спокойствию, высвобождается при возбуждении и оргазме, так что он тоже упускает из виду.Он также может столкнуться с еще одним серьезным препятствием, когда дело доходит до получения удовольствия от секса: плохой образ тела. Если он не считает себя сексуально привлекательным, он будет считать, что это не так, даже если вы ему скажете.
Итак, как он может помочь себе (и вам) заново открыть для себя радость секса? Прежде всего, ему следует похудеть — пусть даже немного. Исследования показывают, что потеря всего 10 фунтов может стимулировать половые гормоны. Кроме того, изменение диеты (например, соблюдение диеты с низким содержанием жиров и употребление большего количества фруктов и овощей), позволяющих контролировать уровень сахара и холестерина в крови, может помочь увеличить половое влечение, независимо от того, теряет ли он вес.Еще один способ разжечь его огонь: ему нужно двигаться! Физическая активность, которая увеличивает приток крови к нижней части тела, также увеличивает кровообращение и чувствительность к гениталиям.
Последний совет: вашему парню может помочь терапия по поводу проблем с самооценкой, поэтому я предлагаю ему поговорить со своим врачом о направлении. Удачи вам обоим.
4 кв. Как следует таким людям, как я, страдающим абдоминальным ожирением (которое сопровождается метаболическим синдромом), скорректировать свою программу похудания, чтобы способствовать потере веса примерно в середине, а также общей потере веса? Следует ли мне больше заниматься спортом или есть даже меньше калорий (и калорий, содержащих жир), чем тому, кто просто пытается похудеть?
— Алиса, Вирджиния
Это хороший вопрос, потому что многие люди находятся в той же ситуации, что и вы.Во-первых, если вы курите, вам следует бросить курить, потому что курение способствует абдоминальному ожирению. Что касается уменьшения талии, потеря жира в районе середины будет более заметной, если вы будете выполнять упражнения вместе с уменьшением потребления калорий, как общих, так и жировых калорий.
Как вы, наверное, знаете, жир на животе нужно терять больше всего, потому что он в наибольшей степени связан с диабетом и сердечными заболеваниями. Так что диета и упражнения очень важны как для общего похудения, так и для похудания в брюшной полости.Сколько упражнений? Много, но это не значит, что вам нужно пробежать марафон или стать бодибилдером. Недавние исследования показали, что люди, которые наиболее успешны в похудании и воздерживаются от физических упражнений, не менее одного часа в день с интенсивностью, эквивалентной быстрой ходьбе.
Генетика также играет роль — те, кто предрасположены набирать и терять вес в определенных местах, будут продолжать делать это, независимо от того, какую диету и программу упражнений они выполняют, но опять же, в первую очередь, вес обычно снижается. находится в области живота.Помните, путь к здоровому весу начинается с этого первого шага, поэтому мой лучший совет — следить за тем, что вы едите, выходить на улицу и начинать ходить!
5 кв. Что родители должны знать о детском ожирении? Как можно предотвратить детское ожирение?
— Ли, Делавэр
Это довольно широкий вопрос, но я попытаюсь пролить свет на эту постоянно растущую проблему. Родители должны знать, что детское ожирение определенно растет в этой стране и в других местах.Большинство экспертов считают, что эта проблема является результатом сочетания того, что мы кормим детей, и недостаточной физической активности. По сравнению с прошлыми эпохами, наше время определяется торговыми центрами с магазинами быстрого питания и множеством способов избежать физической активности, такими как лифты, эскалаторы, автомобили и другой транспорт.
На самом деле врачи и ученые до сих пор не знают, можно ли предотвратить детское ожирение. Однако эксперты твердо убеждены в важности здорового питания и регулярной физической активности.Образцы здорового питания начинаются не с кормления грудью, а с до родов и включают пищевые привычки будущей матери. Профилактические меры против детского ожирения включают профилактику и лечение ожирения (или недостаточного веса) у будущей матери, а также кормление грудью как можно дольше и здоровое питание после этого.
Что касается того, что должны есть дети (или кто-либо еще) , , питательная диета должна включать много свежих фруктов и овощей, нежирный белок, цельнозерновые продукты и «хорошие» жиры, такие как оливковое масло и масло канолы. .Не менее важно избегать обработанных продуктов, фаст-фуда, жареной пищи, трансжиров, сладостей и нездоровой пищи, такой как чипсы.
Более того, дети сегодня не играют на улице, как это было много лет назад. Большинство детей сейчас сидят за компьютером или смотрят телевизор во время простоя. Сокращение времени просмотра телевизора в детстве является профилактической стратегией, поскольку чрезмерное количество просмотров (четыре часа в день) связано как с увеличением веса, так и с развитием диабета 2 типа, связанного с ожирением. Отличная книга по этой теме — Food Fight Келли Браунелл и Кэтрин Баттл Хорген.Еще один замечательный ресурс — Интернет. Есть несколько веб-сайтов, посвященных предотвращению ожирения у детей. Вот два, на которые стоит обратить внимание: https://www.healthiergeneration.org/ и www.cdc.gov.
Я надеюсь, что это дает вам хорошее начало, и призываю вас оставаться в курсе ситуации. Это может быть лучшим одолжением, которое вы когда-либо могли сделать для своих детей.
Q6. Я женщина с избыточным весом, афроамериканка, мне за 50. Я слышал, что я подвержен большему риску рака груди, чем белые женщины того же возраста.Это правда? Если да, то почему?
— Нэнси, Ямайка
Женщины с избыточным весом в постменопаузе имеют более высокий риск рака груди, чем женщины в постменопаузе, у которых нет избыточного веса, но точные причины пока полностью не объяснены. Генетика, диета, упражнения и другие факторы могут иметь значение. Афро-американские женщины имеют более высокий уровень распространенности избыточного веса и ожирения, чем женщины европеоидной расы, и это, похоже, играет определенную роль, хотя мы снова не уверены, почему.Возможно, это связано с повышенным уровнем эстрогена. У женщин с избыточным весом его уровень выше, чем у женщин с нормальным весом, и мы знаем, что эстроген стимулирует рост ткани груди. Так что, возможно, женщины с избыточным весом со временем подвергаются более высокому уровню эстрогена, что стимулирует развитие рака груди у некоторых из них.
Существуют рекомендации по здоровому питанию, которые помогают предотвратить рак груди и другие виды рака, и они включают употребление большого количества фруктов, овощей и цельнозерновых продуктов и ограничение общих и насыщенных жиров и алкоголя.Поскольку были проведены исследования, связывающие потребление алкоголя с раком груди, если вы выпиваете более одного стакана вина, пива или спиртных напитков в день, вам следует серьезно подумать о сокращении потребления алкоголя. Это также поможет вам сбросить лишние килограммы, которые вы несете.
Узнайте больше в Центре ежедневной здоровой диеты и питания.
Ожирение может повысить вероятность болезненного состояния ног — Новости здоровья потребителей
СРЕДА, 30 мая 2012 г. (Новости HealthDay) — Риски для здоровья, связанные с избыточным весом и ожирением, широко освещаются, но новые исследования могут добавить еще одно заболевание. в этом списке: лимфедема ног, боль и отек из-за закупорки лимфатических узлов в паховой области.
Лимфедема на руках традиционно связана с операцией по поводу рака груди, которая включает удаление или повреждение лимфатических узлов. Закупорка лимфатической системы может препятствовать правильному оттоку лимфатической жидкости. По мере накопления жидкости могут возникнуть боль и отек.
В письме, опубликованном 31 мая в номере журнала New England Journal of Medicine , доктор Арин Грин и его коллеги из Детской больницы Бостона сообщили о 15 людях с ожирением и отеком обеих ног.Они диагностировали у пяти из этих людей лимфедему ног, а причиной этого состояния было ожирение.
«Теперь мы считаем, что ожирение является фактором риска лимфедемы, если индекс массы тела становится больше 60», — сказал Грин. «Это влияет только на ноги, но мы не исследовали руки».
Участники исследования с индексом массы тела (ИМТ) ниже 54 имели нормальную лимфатическую функцию. Средний ИМТ пациентов с лимфедемой составлял 70; ИМТ 30 или выше считается ожирением.ИМТ — это показатель жира в организме, основанный на росте и весе человека.
Другие факторы риска лимфедемы ног включают повреждение лимфатических узлов в паху из-за инфекции, хирургического вмешательства или облучения. Кроме того, люди могут родиться с этим заболеванием. Независимо от причины лимфедема ног может вызывать боль, отек и инфекции.
Хотя от лимфедемы нет лекарства, компрессия и значительная потеря веса могут помочь уменьшить боль и отек, сказал Грин.
Лимфедема в ногах проявляется в виде отека, боли, дискомфорта, стянутости кожи, снижения гибкости и трудностей при ходьбе, — сказала Кэти Клейнман-Барнетт, специалист по лимфедеме в Программе лечения лимфедемы / отеков Северо-западного медицинского центра в Маргейте, штат Флорида.
«Ожирение вызывает лимфедему, потому что дополнительный вес оказывает слишком большое давление на лимфатические узлы в паховой области, что ставит под угрозу систему», — сказала она. «Это вызывает скопление жидкости, такое как засорение дренажа. Кожа может утолщаться, затвердевать и становиться красной, сухой и теплой на ощупь».
Это состояние важно лечить, добавила она, потому что «это действительно может повлиять на качество жизни человека в физическом и психологическом плане, поскольку люди могут быть менее склонны выходить на улицу и взаимодействовать с другими.«
Кляйнман-Барнетт сказал, что терапевты по лечению лимфедемы могут назначить программу ручного лимфодренажа, которая помогает направлять лимфатический поток из перегруженных участков. По ее словам, также могут помочь рекомендации по уходу за кожей, компрессионные повязки и упражнения.
По данным Центров по контролю и профилактике заболеваний, более 35 процентов взрослого населения США страдают ожирением. Уже известно, что ожирение увеличивает риск сердечных заболеваний, диабета, артрита и некоторых видов рака.
Дополнительная информация
Получите советы по предотвращению лимфедемы в Национальной сети лимфедемы.
Вызывает ли мое ожирение ночные судороги в ногах?
Судорога в ноге — это внезапное неконтролируемое сокращение мышцы. Этот тип боли чаще всего возникает в нижних конечностях, поэтому его часто называют судорогой в ноге или «лошадиной Чарли».
Судороги в ногах возникают, когда мышца резко и сильно сокращается. Чаще всего сокращаются таким образом мышцы, пересекающие два сустава.Эти мышцы включают икроножную мышцу (пересекающую лодыжку и колено), подколенное сухожилие (пересекающее колено и бедро) и четырехглавую мышцу (также пересекающую колено и бедро). Судороги в ногах обычно длятся менее одной минуты, но могут длиться несколько минут, прежде чем схватка прекратится. У некоторых пациентов спазмы возникают преимущественно ночью и могут разбудить пациента ото сна. Более сильные судороги в ногах могут вызывать боль, которая длится несколько дней после возникновения судороги.
Точная причина судороги ног не совсем понятна, но есть некоторые факторы риска, которые, как считается, способствуют этому состоянию:
- Мышечная усталость
- Тяжелые упражнения
- Обезвоживание
- Большой вес (не обязательно ожирение)
- Электролитный дисбаланс
- Лекарства (статины, преднизон и др.)
Обычно инстинкт берет верх, когда возникает судорога в ноге, и вы массируете и растягиваете больную мышцу. Это прекрасный инстинкт, который часто решает острую проблему. Лучшие шаги: массируйте спазмированные мышцы, растягивайте мышцы (осторожно!) И примите горячий душ или ванну, чтобы согреть и расслабить мышцы.
Если судороги ног становятся постоянной и повторяющейся проблемой, вам следует обратиться к врачу. Поскольку электролитный дисбаланс может вызвать спазмы, можно провести анализ крови, чтобы убедиться, что уровень калия и других электролитов в норме.Существуют также лекарства, расслабляющие мышцы, которые могут быть назначены, если мышечные спазмы являются проблемой, особенно ночью. Наконец, следует изучить ваши лекарства и историю болезни, чтобы выяснить возможные факторы, способствующие возникновению судорог в ногах.
Ожирение может вызвать напряжение в мышце, с которым оно не может справиться, в результате чего возникнут судороги. Ожирение вредно для здоровья, поэтому рекомендуется сбросить лишний вес, независимо от того, вызывает ли оно судороги в ногах или нет, поскольку это может привести к другим проблемам.
Пожаловаться на эту публикацию
Вы должны быть участником HealthShare, чтобы пожаловаться на это сообщение. Авторизоваться в вашу учетную запись или Подписаться сейчас (это бесплатно).
Как быстрое увеличение веса влияет на ваши суставы
Боль в суставах, замена суставовИюль 6, 2018
Периодические приступы боли в суставах, когда вы идете на прогулку или поднимаетесь по лестнице, — очень распространенное явление, но это ненормально.
Итак, если вы один из миллионов американцев, страдающих каким-либо типом хронической боли в суставах, особенно в коленях или спине, знайте, что вы не одиноки и, вероятно, этому есть очень разумное объяснение.Первое, что вам нужно будет проверить, это ваш вес, потому что избыточный вес или ожирение — частая причина проблем с суставами.
Если у вас избыточный вес, вы особенно подвержены артриту, а артрит — это главная причина боли в суставах. Есть два способа, которыми лишний вес увеличивает риск развития заболеваний суставов. Во-первых, лишний вес создает дополнительную нагрузку на опорные суставы, в основном на колени, спину и ступни. Во-вторых, увеличение веса вызывает воспаление и опухание суставов, вызывая неподвижность и боль.
Логично, что лишние килограммы оказывают дополнительное давление на ваши кости, связки и другие части опорно-двигательного аппарата. Например, нагрузка на колени эквивалентна 1,5-кратному весу вашего тела, что означает, что мужчина весом 200 фунтов с каждым шагом оказывает давление на коленные суставы 300 фунтов.
Следовательно, если ваш индекс массы тела (ИМТ) составляет 30 или выше (что считается ожирением), потеря веса может снизить нагрузку на ваши суставы. Исследования, основанные на фактах, доказали, что потеря 5, 10 или 15 фунтов может значительно снизить риск развития остеоартрита в более позднем возрасте.
Повышение физической активности имеет много преимуществ для здоровья и может помочь вам сбросить вес, хотя одних упражнений редко бывает достаточно, чтобы помочь вам похудеть. Вот почему вы можете поговорить с диетологом, чтобы он помог вам правильно питаться и мотивировал себя придерживаться этой программы. Также существует множество групп поддержки и ресурсов. На это нужно время, но с каждым потерянным фунтом ваше тело станет здоровее, и вам за это спасибо.
Вытягивание суставов очень важно.Мы полагаемся на их работу в тандеме с другими частями нашего опорно-двигательного аппарата, чтобы мы были мобильными, подвижными и активными. Похудение — это лишь часть пути к более здоровому образу жизни.
Чтобы узнать больше о том, как увеличение веса может повлиять на ваши суставы, и как мы можем помочь вам в достижении ваших целей вести более здоровый образ жизни, позвоните в Spectrum Orthopaedics по телефону (330) 305-0838 или (844) 469-2663 , или воспользуйтесь нашей онлайн-формой заявки на прием.
Вот почему потеря веса — ключ к избавлению от боли в суставах — Cleveland Clinic
Похудание может быть болезненным.Но , а не , потеря лишних килограммов может стать для суставов еще более болезненной.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Остеоартрит (ОА) — одно из наиболее распространенных болезненных состояний суставов, и ожирение в настоящее время признано важным изменяемым фактором риска развития остеоартрита.
И более 71% взрослого населения США.По данным CDC, С. старше 20 лет имеет избыточный вес или страдает ожирением, поэтому неудивительно, что эти связанные с весом проблемы с суставами настолько распространены.
Итак, что происходит с вашим телом и что вы можете сделать, чтобы снизить риски? Мы поговорили с несколькими экспертами Cleveland Clinic, чтобы разобраться в этом.
Стыки под давлением
«Суставы в нижней половине вашего тела, особенно колени и бедра, несут большую часть вашего веса», — говорит Роберт Болаш, доктор медицины, специалист отделения обезболивания клиники Кливленда.«Вот почему годы ношения лишнего веса способствуют появлению болезненных, опухших и жестких суставов».
При остеоартрите происходит дегенерация хрящевой «подушки» в суставе. Затем кости трутся друг о друга, вызывая раздражение, боль и отек. Чем больше нагрузка на сустав, тем больше износ хряща.
Фактически, снижение веса является важным фактором в борьбе с последствиями остеоартрита для суставов нижней части тела.
Меньше вес, меньше стрессов
«Согласно опубликованному исследованию, поддержание идеальной массы тела очень важно, а при избыточном весе потеря всего лишь 10 фунтов может снизить прогрессирование остеоартрита коленного сустава на 50 процентов», — говорит ревматолог Элейн Хусни, доктор медицины, магистр здравоохранения, директор отделения Центр лечения артрита и опорно-двигательного аппарата клиники Кливленда.«Это явно изменяемый фактор риска».
Исследования неизменно показывают, что люди с избыточным весом чаще страдают остеоартритом, чем люди без избыточного веса. Одно исследование показало, что у людей с ожирением (с индексом массы тела [ИМТ] от 30 до 35) вероятность развития артрита колен в четыре-пять раз выше.
Если у вас есть боль в суставах, вызванная лишним весом, похудение и снятие напряжения с суставов могут облегчить симптомы. Хотя ваше тело не может вылечить артрит или восстановить хрящ, похудение может помочь суставам, страдающим артритом, почувствовать себя лучше и предотвратить дальнейшее повреждение.
Водные упражнения
Как лучше взбодриться? Конечно же, здоровое питание и упражнения. Доктор Болаш рекомендует водные упражнения для людей с болями в суставах. Плавание, водная аэробика и прогулки в бассейне — хорошие варианты.
«В воде ваше тело плавает, и вы снимаете большую часть веса с суставов, поэтому их движение не причиняет такой боли», — объясняет доктор Болаш. «В то же время вода оказывает сопротивление, что позволяет активировать мышцы, не нагружая суставы.”
Упражнения на активность и подвижность — это первая линия доктора Болаша для лечения пациентов с болью в суставах. Если передвижение затруднено, он часто направляет пациентов к физиотерапевтам, которые могут посоветовать им походку, правильную обувь и способы предотвращения боли во время движения.
Когда боль не проходит
При боли в суставах, которая не проходит, и ревматологи, и специалисты по медицине боли предлагают следующие методы лечения:
- Противовоспалительные препараты. Обезболивающие можно принимать внутрь или наносить на кожу.
- Хронические обезболивающие для опорно-двигательного аппарата. Некоторые обезболивающие, такие как Cymbalta и Lyrica, могут быть прописаны вашим лечащим врачом.
- Инъекции. Если боль выводит из строя, могут помочь инъекции кортикостероидов (для уменьшения воспаления) или вискозиметрические добавки в сустав. Вязкие добавки похожи на смазывающий гель, который можно вводить в коленный сустав, чтобы уменьшить боль при движении.
- Радиочастотная абляция (РЧА). Это относительно новое средство от боли в коленях с использованием специальной иглы с нагретым наконечником. При размещении рядом с сенсорными нервами колена интенсивное тепло воздействует на нервы, чтобы они не передавали боль. Процедура занимает менее 30 минут, проводится амбулаторно в кабинете врача и практически не требует времени на восстановление. У пациентов может наблюдаться уменьшение боли в течение месяцев или, возможно, года. «Радиочастотная абляция — это способ отсрочить замену коленного сустава», — говорит д-р.Болаш. «Это не решает проблему, но позволяет пациенту выиграть время, чтобы сбросить вес, возможно, чтобы он мог позже получить замену коленного сустава».
Двигайтесь
Лучшее лечение боли в суставах — ее прекращение до ее начала. Надолго защитите бедра и колени, облегчив нагрузку. Если вам нужно сбросить несколько килограммов, начните двигаться, прежде чем вы начнете двигаться.
Чем вы можете помочь:
- Знайте свой индекс массы тела (ИМТ).
- Знайте окружность своей талии.
- Участвуйте в умеренных физических нагрузках.
- Вносите необходимые изменения в диету, чтобы похудеть.
Также важно получить правильный диагноз, потому что многие другие заболевания суставов могут вызывать боль в суставах. К ним относятся аутоиммунный артрит, ревматоидный артрит, псориатический артрит, подагра или септический сустав.
.

