Лечение растяжения связок и мышц в Екатеринбурге
Связки и ткани мышц не позволяют суставу деформироваться, направляя его движение, но сами страдают от сильного натяжения.
В результате повышенной физической нагрузки на неразогретые мышцы, как итог падений или ударов, нарушается целостность волокон соединительной ткани.
Растяжение связок и мышц сустава — травма, которая приносит значительные неудобства и боль, затрудняет и ограничивает движение в суставах.
Симптомы растяжения
- Резкая, тянущая боль. Сохраняется после травмы длительное время
- Припухлость
- Если растяжение значительное, некоторые ткани могут быть порваны. В месте удара появляется гематома
- Невозможность совершать движения пораженным суставом
- Иногда появляется судорога в поврежденных мышцах
- Если произошел разрыв крупной мышцы, под кожей прощупывается шарик. Это собранные в комочек разорванные волокна.

Комментарий травматолога-ортопеда
Растяжения связок и мышц имеют схожую симптоматику, но их можно отличить по времени возникновения болевого синдрома: при растяжении связок боль появляется сразу или в течение короткого времени после травмы, а в случае с мышцами интервал может составлять до суток.
Буткевич Антон АндреевичЧто делать при растяжении
Первую помощь при травме вы можете оказать себе сами. Однако полноценное лечение растяжения мышц — задача для квалифицированного врача.
Самопомощь при растяжении проста: необходимо защитить пораженный участок от нагрузки и предотвратить появление сильного отека. Для этого приложите лед к пораженному участку конечности, избегая прямого контакта с кожей, и наложите повязку, которая удержит сустав от смещений. Руке или ноге нужно обеспечить максимальный покой.
Лечение растяжения связок и мышц в Екатеринбурге
Вторичную терапию с использованием комплексных методов окажет врач. Лечение растяжения можно пройти в центре профилактики и реабилитации ‘Эволайф’. Терапия проводится безоперационными методами и начинается с приема опытного врача-травматолога.
Лечение растяжения можно пройти в центре профилактики и реабилитации ‘Эволайф’. Терапия проводится безоперационными методами и начинается с приема опытного врача-травматолога.
Квалифицированный специалист проведет диагностику и назначит эффективное лечение. Схема лечения назначается индивидуально, исходя из возраста и образа жизни пациента.
Поврежденная мышца хорошо поддается лечению методами мануальной терапии. Облегчение наступает уже после первых сеансов. А полный курс лечения закрепляет стойкий лечебный эффект, полностью устраняя симптомы.
Лечебная физкультура под руководством опытного инструктора способствует ускоренному восстановлению сустава и окружающих его тканей и постепенно адаптирует их к нагрузкам. Занятия направлены и на общее укрепление организма после периода сниженной активности, вызванной растяжением связок или мышц.
Лечебный массаж при растяжении мышц — обязательная часть терапии. Массаж восстанавливает кровообращение и лимфоток в пораженной области. Это снижает отек, воспаление, ускоряет процесс заживления тканей.
TR-терапией отлично сочетается с другими техниками реабилитации, снимает боль и отек в поврежденных тканях и ускоряет восстановление после травмы.
Хлыстовая травма шеи — лечение, симптомы, причины, диагностика
Хлыстовая травма шеи — это немедицинский термин, который используется для описания болей в шее после травмы мягких тканей шеи (в частности, связок, сухожилий и мышц). Возникает эта травма вследствие избыточного силового переразгибания с последующим резким сгибанием или резкого сгибания с последующим разгибанием.
Хлыстовая травма возникает в дорожно-транспортных происшествиях, при занятиях спортом, падениях и драках.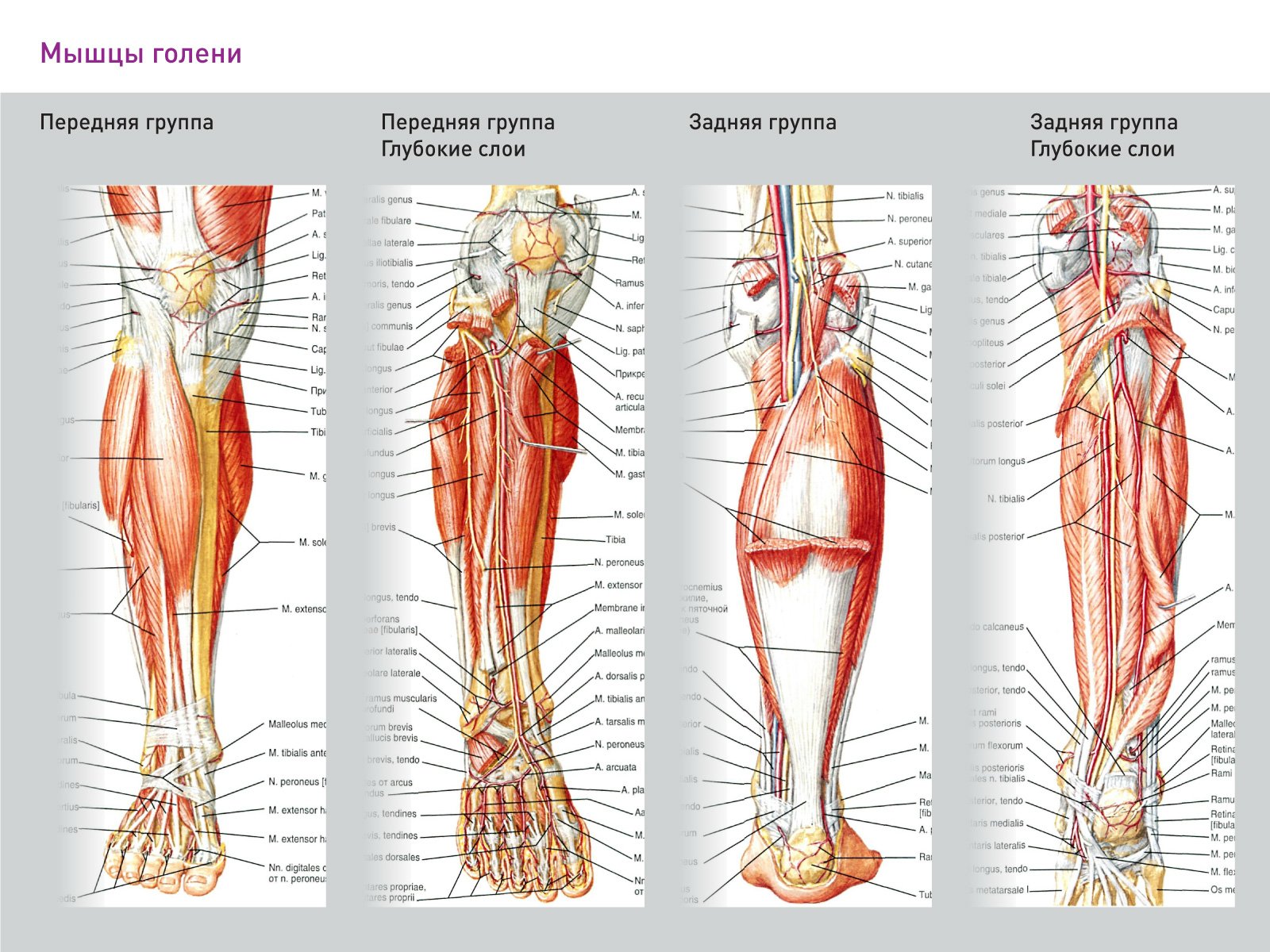 Термин хлыстовая травма шеи был впервые предложен в 1928 году, и, он продолжает использоваться для описания этой травмы мягких тканей шеи травмы.
Термин хлыстовая травма шеи был впервые предложен в 1928 году, и, он продолжает использоваться для описания этой травмы мягких тканей шеи травмы.
Позвоночник представляет собой длинный столб из костей, дисков, связок и мышц, который простирается от основания черепа до кончика копчика. Шейный отдел поддерживает голову, защищает нервы и спинной мозг, и позволяет двигаться в необходимом объеме. Основной несущей структурой являются позвонки. Между каждыми двумя позвонками есть диск. В задней части каждого позвонка присутствуют два фасеточных сустава, по одному с каждой стороны. Суставы имеют такую форму, что позволяют совершать плавное движение вперед-назад и вращение, в то же время, ограничивая избыточные движения. Мышцы и связки окружают и поддерживают позвоночник. Все эти структуры иннервированы, и повреждение любой структуры может быть причиной боли.
Причина болей
Как правило, невозможно точно определить причину боли в шее, в течение нескольких дней или недель после автомобильной аварии.
- Боль в фасеточных суставах является наиболее частой причиной хронической боли в шее после автомобильной аварии. Боль может быть связана только с фасеточными суставами или быть ассоциирована с болью в диске. Фасеточные боли, как правило, локализуются справа или слева от центра задней части шеи. Область может быть болезненной на ощупь, и фасеточные боли могут быть ошибочно приняты за боли в мышцах. К сожалению, определить заинтересованность фасеточных суставов с помощью рентгенографии или МРТ достаточно сложно. Единственным достоверным способом подтверждения роли фасеточных суставов в болевом синдроме является выполнение блокады медиальной ветви.
- Травма диска в результате хлыстовой травмы также может привести к хронической боли в шее.
 Диск позволяет шее двигаться, но в, то, же время удержит шею от избыточных движений. Внешняя часть диска (так называемое фиброзное кольцо) может быть разорвана от хлыстовой травмы. Как правило, это разрыв заживает, но не у всех пациентов. В этом случае диск становится слабее и приводит к болям во время обычной деятельности. Боль исходит от нервных окончаний в фиброзном кольце. Диск является основной причиной хронической боли в шее у 25% пациентов, но боль может быть связана одновременно с болью в фасеточных суставах. Гораздо реже появляется грыжа диска и компрессия нервных корешков и, в таких случаях боль в руке преобладает над болью в шее.
Диск позволяет шее двигаться, но в, то, же время удержит шею от избыточных движений. Внешняя часть диска (так называемое фиброзное кольцо) может быть разорвана от хлыстовой травмы. Как правило, это разрыв заживает, но не у всех пациентов. В этом случае диск становится слабее и приводит к болям во время обычной деятельности. Боль исходит от нервных окончаний в фиброзном кольце. Диск является основной причиной хронической боли в шее у 25% пациентов, но боль может быть связана одновременно с болью в фасеточных суставах. Гораздо реже появляется грыжа диска и компрессия нервных корешков и, в таких случаях боль в руке преобладает над болью в шее. - Растяжение мышц шеи и верхней части спины может быть причиной острой боли. Тем не менее, нет убедительных доказательств того, что мышцы шеи являются основной причиной хронической боли в шее. Тем не менее, возможно повреждение мышц, когда мышцам приходится выдерживать большие нагрузки для того, чтобы защитить поврежденные диски суставы нервы или в тех случаях, когда нарушена осанка.

- Возможна компрессия корешков и спинного мозга грыжей диска или остеофитами. Это обычно приводит к боли в руке, но также может быть боль в шее.
Симптомы хлыстовой травмы
- Головные боли, вызванные проблемами в шее, называются цервикогенными. Эти боли могут быть вызваны повреждением верхних шейных дисков, фасеточных суставов, нарушениями в атлантоокципитальном и атлантоаксиальном суставах. Цервикогенная головная боль может также вызвать обострение мигрени.
- Боль и тяжесть в руке могут быть вызваны компрессией корешка грыжей диска, что не представляет диагностических трудностей. Чаще же боль в руке имеет « отраженный» характер из других частей шеи. «Отраженная боль» это боль, которая чувствуется в зоне расположенной далеко от поврежденных областей, но не связанная с компрессией нервов. Боль между лопатками, как правило, является видом отраженной боли.
- Боль в пояснице нередко встречается после хлыстовой травмы и может быть вызвана повреждением дисков, фасеточных суставов или крестцово-подвздошных суставов.

- Нарушения в концентрации внимания и нарушения памяти может быть связано с болью или с медикаментами, которые принимаются для снятия боли, депрессии или же причиной может быть умеренное сотрясение головного мозга. Также пациент может испытывать раздражительность и депрессию.
- Нарушение сна может быть связано с болью или депрессией. Другие симптомы могут включать: небольшое нарушение зрения, звон в ушах, покалывание в области лица и усталость.
Диагностика хлыстовой травмы
Лечащему врачу необходима информация о симптомах, о том, как произошла травма (авария), а также проведение медицинского осмотра. Это позволит медицинскому работнику выяснить есть ли необходимость проведения диагностических процедур или с этим можно подождать. Пациентам, у которых сохраняется симптоматика в течение нескольких недель может потребоваться следующая диагностика:
- Рентгенография назначается сразу после травмы, если есть подозрение на перелом или нестабильность позвоночника.
 Рентгеновские снимки позволяют также увидеть высоту дисков и наличие остеофитов.
Рентгеновские снимки позволяют также увидеть высоту дисков и наличие остеофитов. - Рентгенография назначается также при наличии сохраняющейся симптоматики через несколько недель после травмы..
- Магнитно-резонансная томография (МРТ) является необходимым обследованием при подозрение на грыжу диска, травму диска, компрессию корешков или спинного мозга.
- Блокада медиальной ветви представляет собой инъекцию анестетика для диагностики фасеточного генеза болей.
- Дискография представляет собой введение контраста в диск и последующую рентгенографию, что необходимо только при сильном болевом синдроме.
- Компьютерная томография (КТ), как правило, в сочетании с миелограммой (контраст вводят в спинномозговой канал) также может быть использована для диагностики стойкой резистентной к лечению боли в шее.
- Электромиография и измерение скорости нервной проводимости (ЭМГ и ЭНГ) могут быть использованы, если есть подозрение, что нерв блокирован (например, при кистевом туннельном синдроме) или есть повреждение нерва.

Лечение хлыстовой травмы
Лечение хлыстовой травмы заключается:
- Иммобилизация — ношение ортопедического воротника в течение нескольких дней, что позволяет в остром периоде уменьшить нагрузку на мышцы и другим структуры шеи.
- Медикаментозное лечение. Прием в течение нескольких недель противовоспалительных как внутрь, так и наружно помогает уменьшить воспалительный процесс и снять болевой синдром. Кроме того, при длительных болях возможно назначение антидепрессантов и миорелаксантов.
- Физиотерапия (электрофорез, криотерапия, ультразвук) позволяют ускорить регенерацию и снять воспалительный процесс.
- ЛФК назначается после минимизации болевого синдрома и позволяет восстановить нормальную биомеханику позвоночника.
- Мануальная терапия и массаж позволяют снять мышечные блоки и мышечный спазм.
- Блокады также могут применяться но необходимо учитывать что эффект они дают достаточно непродолжительный по времени.
 Возможно также использование малоинвазивных процедур, таких как радиочастотная невротомия, если болевой синдром носит упорный характер.
Возможно также использование малоинвазивных процедур, таких как радиочастотная невротомия, если болевой синдром носит упорный характер.
Хирургическое лечение назначается только при наличии нарушения целостности структур шейного отдела позвоночника и стойкой резистентной к лечению симптоматике.
Травмы, отравления и некоторые другие последствия воздействия внешних причин (S00
S32.3 Перелом подвздошной кости
S32.4 Перелом вертлужной впадины
S32.5 Перелом лобковой кости
S33.4 Травматический разрыв лобкового симфиза [лонного сочленения]
S40 Поверхностная травма плечевого пояса и плеча
S41 Открытая рана плечевого пояса и плеча
S42 Перелом на уровне плечевого пояса и плеча
S43 Вывих, растяжение и перенапряжение капсульно-связочного аппарата плечевого пояса
S45 Травма кровеносных сосудов на уровне плечевого пояса и плеча
S46 Травма мышцы и сухожилия на уровне плечевого пояса и плеча
S47 Размозжение плечевого пояса и плеча
S48 Травматическая ампутация плечевого пояса и плеча
S49 Другие и неуточненные травмы плечевого пояса и плеча
S50 Поверхностная травма предплечья
S51 Открытая рана предплечья
S52 Перелом костей предплечья
S53 Вывих, растяжение и перенапряжение капсульно-связочного аппарата локтевого сустава
S55 Травма кровеносных сосудов на уровне предплечья
S56 Травма мышцы и сухожилия на уровне предплечья
S57 Размозжение предплечья
S58 Травматическая ампутация предплечья
S59 Другие и неуточненные травмы предплечья
S60 Поверхностная травма запястья и кисти
S61 Открытая рана запястья и кисти
S62 Перелом на уровне запястья и кисти
S63 Вывих, растяжение и повреждение капсульно-связочного аппарата на уровне запястья и кисти
S65 Травма кровеносных сосудов на уровне запястья и кисти
S66 Травма мышцы и сухожилия на уровне запястья и кисти
S67 Размозжение запястья и кисти
S68 Травматическая ампутация запястья и кисти
S69 Другие и неуточненные травмы запястья и кисти
S70 Поверхностная травма области тазобедренного сустава и бедра
S71 Открытая рана области тазобедренного сустава и бедра
S72 Перелом бедренной кости
S73 Вывих, растяжение и повреждение капсульно-связочного аппарата тазобедренного сустава и тазового пояса
S75 Травма кровеносных сосудов на уровне тазобедренного сустава и бедра
S76 Травма мышцы и сухожилия на уровне тазобедренного сустава и бедра
S77 Размозжение области тазобедренного сустава и бедра
S78 Травматическая ампутация области тазобедренного сустава и бедра
S79 Другие и неуточненные травмы области тазобедренного сустава и бедра
S80 Поверхностная травма голени
S81 Открытая рана голени
S82 Перелом костей голени, включая голеностопный сустав
S83 Вывих, растяжение и повреждение капсульно-связочного аппарата коленного сустава
S85 Травма кровеносных сосудов на уровне голени
S86 Травма мышцы и сухожилия на уровне голени
S87 Размозжение голени
S88 Травматическая ампутация голени
S89 Другие и неуточненные травмы голени
S90 Поверхностная травма области голеностопного сустава и стопы
S91 Открытая рана области голеностопного сустава и стопы
S92 Перелом стопы, исключая перелом голеностопного сустава
S93 Вывих, растяжение и перенапряжение капсульно-связочного аппарата голеностопного сустава и стопы
S95 Травма кровеносных сосудов на уровне голеностопного сустава и стопы
S96 Травма мышцы и сухожилия на уровне голеностопного сустава и стопы
S97 Размозжение голеностопного сустава и стопы
S98 Травматическая ампутация на уровне голеностопного сустава и стопы
S99 Другие и неуточненные травмы голеностопного сустава и стопы
У футболиста «Реала» Эдегора диагностирована травма камбаловидной мышцы
https://rsport.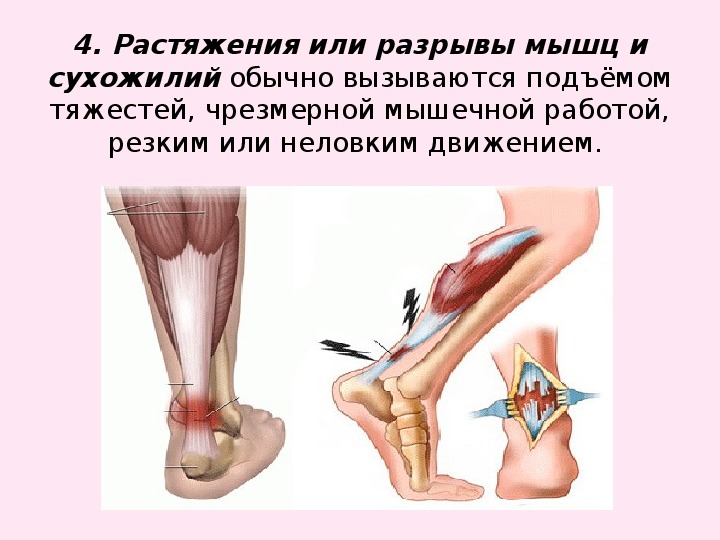 ria.ru/20201016/futbol-1580199203.html
ria.ru/20201016/futbol-1580199203.html
У футболиста «Реала» Эдегора диагностирована травма камбаловидной мышцы
У футболиста «Реала» Эдегора диагностирована травма камбаловидной мышцы — РИА Новости Спорт, 16.10.2020
У футболиста «Реала» Эдегора диагностирована травма камбаловидной мышцы
Полузащитник мадридского «Реала» Мартин Эдегор получил травму правой камбаловидной мышцы, сообщается на сайте футбольного клуба. РИА Новости Спорт, 16.10.2020
2020-10-16T20:06
2020-10-16T20:06
2020-10-16T20:07
футбол
реал мадрид
мартин эдегор
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/07e4/0a/10/1580199181_0:0:3007:1692_1920x0_80_0_0_d82e42ee9732393e31ced1833284046e.jpg
МОСКВА, 16 окт — РИА Новости. Полузащитник мадридского «Реала» Мартин Эдегор получил травму правой камбаловидной мышцы, сообщается на сайте футбольного клуба.Сроки возвращения игрока не уточняются. Ранее Эдегор был вызван в сборную Норвегии для участия в матчах Лиги наций УЕФА и принял участие в игре с командой Северной Ирландии (1:0 в пользу норвежцев) в среду.В нынешнем сезоне 21-летний полузащитник вышел на поле в трех матчах в составе «Реала».
Ранее Эдегор был вызван в сборную Норвегии для участия в матчах Лиги наций УЕФА и принял участие в игре с командой Северной Ирландии (1:0 в пользу норвежцев) в среду.В нынешнем сезоне 21-летний полузащитник вышел на поле в трех матчах в составе «Реала».
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://rsport.ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21.img.ria.ru/images/07e4/0a/10/1580199181_255:0:2986:2048_1920x0_80_0_0_99e4a2664c42f358b818869156d0e1a3. jpg
jpgРИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
реал мадрид, мартин эдегор
Повреждение и растяжения мышц. Лечение заболевания в центре Green clinic
Как восстановить мышцы после травмЧастые причины обращения наших пациентов:
- Повреждение и травмы мышц во время занятий спортом
- Как лечить мышцы после травм
- Как восстановить мышцы после травм
Только специалист способен понять, насколько серьезная травма, и какие методы лечения выбрать.

Спортивные травмы
Те, кто занимается профессиональным спортом, знают, как легко повредить мышцы. Неправильно выполнено упражнение, подвернулась нога, спортсмен попытался взять слишком большой вес, и все, мышца травмирована.Повредить можно разные мышцы. Наиболее часто травмируются: мышцы спины, плеча, голени.
Но врачи часто сталкиваются и с травмой мышц бедра, живота, таза, грудной и других мышц.
Очень часто пациенты обращаются к врачам из-за растяжения связок.
Одно из средств быстрой помощи: мази. Они бывают согревающие и охлаждающие. Только врач знает, какое средство и при каком повреждении можно использовать. Некоторые медикаментозные средства нужны сразу после получения травмы. Другие мази применяют на этапе реабилитации.
Когда нужно обращаться к врачу
У нас много мышц, они занимают около 40% всего веса. Именно мышцы формируют каркас туловища. От них зависит движение. Но так как у человека кровоснабжение в каждом участке тела, мышцы очень уязвимы и легко травмируются или болят даже, если болит другой орган.
Показания к лечению:
• Вашим мышцам нужна помощь, если:• Они болят не только при движении, но и в покое;
• Ощущаете онемение в мышцах;
• Трудно выполнять движения, которые раньше выполняли с легкостью;
• Под мышцами ощущаете затвердение.
Заболевания мышц лечат разные специалисты: неврологи, ортопеды, рефлексотерапевты, остеопаты, физиотерапевты, массажисты. С травмами мышц можно справиться только при комплексном лечении.
Цель лечения мышц в Green Clinic :
Избавиться от воспаления, убрать боль, восстановить работоспособность мышц, избавиться от гипертонуса. После правильно проведенного лечения мышца расслабляется, налаживается питание тканей, мышца снова работает.Чтобы достичь этой цели, в нашей клинике применяют различные методики.
Как вылечить травмы мышц
Для начала необходима консультация врача-хирурга и, возможно, ортопеда. Врач выяснит причину возникновения травмы и подберет подходящий способ лечения.У нас работают специалисты с большим опытом лечения спортивных и других видов травм.
 Они внимательно изучат историю болезни, проведут необходимые исследования и подберут способ лечения.
Они внимательно изучат историю болезни, проведут необходимые исследования и подберут способ лечения.Для устранения воспаления на начальном этапе мы применяем медикаментозное лечение.
Обязательно рекомендуем лечебную физкультуру под руководством опытного врача. Специальные упражнения улучшают кровоснабжение поврежденной мышцы. Кислород начинает быстрее поступать в кровеносную систему, ускоряется процесс заживления. А еще лечебная физкультура снова делает суставы подвижными.
В комплексе применяется и физиотерапия. Используем методы, которые способствуют взаимодействию пораженной мышцы и нерва, помогают избавиться от боли и воспаления.
Благотворное воздействие на мышцы оказывает массаж. Мы рекомендуем разные виды массажа. Процедура улучшает кровоснабжение и лимфоток и нормализует нервные процессы.
Быстрее восстановиться помогает и мануальная терапия, работа с остеопатом и кинезиотерапия. Эти методы улучшают питание и работу мышц, устраняют нарушение тонуса.
В Green Clinic мы помогаем восстановить мышцы после травм.
Если у вас есть вопросы, закажите обратный звонок. Специалист клиники свяжется с вами, и подскажет, как записаться на прием к врачу. Растяжения связок, мышц. Такие травмы возникают из-за перенапряжения и недостаточной подготовки тканей.
Растяжение может привести к разрыву, что спровоцирует кровотечение и возможные шрамы впоследствии;
Центр Позвоночника
Повреждение спинного мозга – это поражение в результате травмы или болезни любой части спинного мозга или нервов позвоночного канала. Эти травмы часто вызывают ухудшение или утрату двигательной или сенсорной функций.
Многие ученые не оставляют мысли о том, что повреждение спинного мозга когда-нибудь будут полностью обратимы. Поэтому по всему миру ведутся исследования в этой области. В тоже время лечение и реабилитационные программы, существующие сегодня, позволяют многим пациентам вновь стать активным членом общества.
Способность контролировать конечности тела после травмы спинного мозга зависит от двух факторов: место повреждения (часть спинного мозга) и степень тяжести травмы. Если спинной мозг поврежден серьезно, разрушены проводящие пути, которые связывают воедино несколько частей спинного мозга, тогда последствия спинальной травмы оказываются катастрофическими.
Тяжесть травмы подразделяют на:
Полное повреждение
Такая травма приводят к потере чувствительности и двигательных функций всех органов и частей тела, находящихся ниже уровня повреждения.
Неполное повреждение
При неполной травме спинного мозга расположенные ниже места поражения органы и конечности сохраняют частичную двигательную активность.
Также травмы спинного мозга могут привести к тетраплегии (она же квадриплегия) — нарушение или потеря функций рук, туловища, ног и функций тазовых органов.
Параплегия – это полный паралич или паралич, затрагивающий часть туловища, ноги и малый таз.
- Лечащий врач проведет ряд тестов, чтобы определить неврологический уровень поражения и тяжесть травмы.
- Признаки и симптомы повреждения спинного мозга (могут проявиться как несколькими или одним из списка):
- потеря двигательных функций,
- потеря чувствительности, в том числе способность ощущать тепло, холод или прикосновение.
- потеря контроля над работой кишечника и мочевого пузыря
- повышенный мышечный тонус или неконтролируемые спазмы
- сексуальная дисфункция и бесплодие
- болевые ощущения или покалывания, вызванные повреждением нервных волокон спинного мозга
- затрудненное дыхания, кашель.
Первые признаки травмы спинного мозга:
- Сильные боли в спине или давление в области шеи и головы
- Слабость, нарушение координации или паралич в любой части тела
- Онемение, покалывание или потеря чувствительности в кистях, пальцах, ступнях или пальцах ног
- Потеря контроля работы кишечника или мочевого пузыря
- Трудности при ходьбе и в поддержании баланса
- Проблемы с респираторной функцией
Когда необходимо обратиться к врачу
Любой, кто получил серьезную травму головы или шеи должен срочно обратиться за медицинской помощью. Врачи проведут оценку и возможного повреждения спинного мозга. При любом подозрении на травму спинного мозга доктора должны провести все надлежащие медицинские процедуры, пока не будет доказано обратное, это важно, потому что:
- Серьезная травма позвоночника не всегда бывает очевидна сразу. Если ее не распознать вовремя, это может привести к более серьезным последствиям.
- Онемение или паралич также могут проявиться не сразу, без своевременной диагностики ситуацию могут ухудшить продолжительное внутреннее кровотечение и отек в или вокруг спинного мозга.
- Время, прошедшее после травмы и оказания медицинской помощи, напрямую влияет на возможные осложнения и последующую реабилитацию пациента.
Как себя вести с человеком, который только что получи травму:
- Звоните 1719 или в службу скорой помощи ближайшего госпиталя.
- Положите полотенца с обеих сторон головы и шеи, чтобы закрепить их в неподвижном состоянии и ожидайте скорую помощь.
- Окажите первую помощь пострадавшему: предпримите меры для остановки кровотечения и обеспечьте комфорт пострадавшему на сколько это возможно, но, не смещая шею или голову.
Поражение спинного мозга возможно в результате повреждения позвонков, связок или дисков позвоночника. Травматическое повреждение спинного мозга может быть связано с внезапным ударом позвоночника, что приводит к перелому, смещению или сдавлению позвонков. Травму спинного мозга также можно получить также в результате выстрела или ножевого ранения. Осложнения обычно происходят в течение нескольких дней или недель после травмы из-за кровотечения, отека, воспаления и скопления жидкости внутри и вокруг спинного мозга.
Нетравматическое повреждение спинного мозга также возможно из-за ряда болезней: артрита, рака, воспаления, инфекции или дисковой дегенерации позвоночника.
Ваш мозг и центральная нервная система
Центральная нервная система состоит из головного и спинного мозга. Спинной мозг, состоящий из мягких тканей в окружении костей (позвонков) проходит вниз от основания головного мозга, состоит из нервных клеток и их отростков и заканчивается немного выше талии. Ниже этой области проходит пучок нервных окончаний под названием «конский хвост».
Нервные отростки спинного мозга отвечают за сообщение между мозгом и телом. Моторные нейроны передают сигналы от мозга, чтобы контролировать движение мышц. Сенсорные участки несут сигналы от частей тела к мозгу для передачи информации о жаре, холоде, давлении, боли и позиции конечностей.
Повреждение нервных волокон
Независимо от причины повреждения спинного мозга, пострадать могут и нервные волокна, проходящие через поврежденную область. Это приводит к ухудшению работы мышц и нервов, расположенных ниже места травмы. Повреждение грудной или поясничной области может сказаться на функционировании мышц туловища, ног и работе внутренних органов (контроль мочевого пузыря и кишечника, сексуальную функцию). А травмы шеи могут повлиять на движения рук и даже возможность дышать.
Распространенные причины повреждения спинного мозга
Наиболее распространенными причинами повреждения спинного мозга в Соединенных Штатах:
Дорожно-транспортные происшествия. ДТП с участием автомобилей и мотоциклов — основная причина травмирования спинного мозга, более 40 % ежегодно.
Падения. Травмы спинного мозга лиц пожилого возраста (после 65 лет), как правило, связаны с падением. В целом, статистика отводит этой причине ¼ часть всех случаев.
Акты насилия. 15 % случаев повреждений спинного мозга наносятся в результате насильственных действий (в т.ч. огнестрельных и ножевых ранений). Данные Национального института неврологических расстройств и инсульта.
Спортивные травмы. Профессиональный спорт несет в себе немало опасностей, как и активных отдых, к примеру, дайвинг на мелководье. 8 % повреждений спины попадают под эту статью.
Алкоголь. Каждая четвертая травма, так или иначе, связана с употреблением алкоголя.
Болезни. Рак, артрит, остеопороз и воспаление спинного мозга может также могут стать причиной поражения этого органа.
Не смотря на то, что получение подобных травм, как правило, происходит по воле несчастного случая, были выявлены ряд факторов, предрасполагающих к риску, такие как:
Гендерный. Статистически пострадавших мужчин в разы больше. В США насчитывается лишь 20% женщин с подобными и повреждениями.
Возраст. Как правило, травмы получают в самом активном возрасте — от 16 до 30 лет. Главной причиной получения травм в этом возрасте остаются происшествия на дороге.
Любовь к риску и экстриму. Что логично, но главное, что в первую очередь травмы получают спортсмены и любители при нарушении техник безопасности.
Болезни костей и суставов. В случае хронического артрита или остеопороза даже небольшая травма спины может оказаться фатальной для пациента.
После травм спинного мозга пациенты сталкиваются с большим числом неприятных последствий, способных в корне изменить их жизни. При получении такого серьезного увечья, на помощь пациенту приходит команда специалистов, включая нейрохирургов, неврологов и врачей реабилитационного центра.
Специалисты Центра реабилитации предложат ряд методов контроля процессов жизнедеятельности (работы мочевого пузыря и кишечника). Разработают специальную диету для улучшения функций органов, что поможет избежать в будущем образований камней в почках, инфекций мочевыводящих путей и почек, ожирения, сахарного диабета и пр. Под контролем опытных физиотерапевтов будет разработана программа физических упражнений для улучшения мышечного тонуса пациента. Вы получите подробные рекомендации об уходе за кожей во избежание пролежней, поддержании работы сердечно-сосудистой и респираторных систем. Специалисты в области урологии и лечения бесплодия также могут быть задействованы в случае необходимости. Врачи научат бороться с болью и депрессией. Мы в состоянии предложить комплексный подход для полной стабилизации состояния пациента.
Медицинские исследования:
Рентгенография. Именно с нее целесообразно начинать исследование. Снимки дают общую картину ситуации, позволяют оценить деформацию позвоночника, обнаружить переломы, вывихи тел и отростков позвонков, уточнить уровень повреждения.
Компьютерная томография (КТ). КТ более дает более подробную информацию о поврежденном участке. При сканировании врач получает ряд изображений поперечного сечения и обеспечивает подробное изучение стенок позвоночного канала, его оболочек и нервных корешков.
Магнитно-резонансная томография (МРТ). МРТ дает возможность получить изображение спинного мозга на всем протяжении в разных проекциях. И будет очень полезным при выявлении грыжи дисков, сгустков крови и другие масс, способных сжимать спинной мозг.
Через несколько дней после травмы, когда спадет опухлость, врач может провести неврологическое обследование для определения степени тяжести травмы. Оно включает в себя проверку мышечной силы и сенсорной чувствительности.
К сожалению, поражение спинного мозга не может быть полностью излечимо. Но постоянно ведущиеся исследователи дают врачам все больше новых средств и методик для лечения пациентов, которые смогут способствовать регенерации нервных клеток и улучшению функции нервов. В тоже время не нужно забывать о работе, которая ведется в области поддержания активной жизни пациентов после травмы, расширения возможностей и улучшения качества жизни людей с ограниченными способностями.
Оказание скорой медицинской помощи
Оказание своевременной первой медицинской помощи имеет решающее значение для минимизации последствий после любой травмы головы или шеи. Так и лечение травмы спинного мозга часто начинается уже на месте происшествия.
Команда неотложной медицинской помощи по прибытию должна провести иммобилизацию позвоночника , как мягко и быстро , насколько это возможно с использованием жесткого шейного воротника и специальных носилок для транспортировки пострадавшего в больницу.
При получении травмы спинного мозга пациента доставляют в отделение интенсивной терапии. Пациент также может быть доставлен в региональный центр лечения травм позвоночника, где всегда дежурит команда нейрохирургов, хирургов-ортопедов, психологов, медсестер, терапевтов и социальных работников.
Медикаменты. «Метилпреднизолон» ( Medrol ) применяется в случае получения острой травмы спинного мозга. При лечении «Метилпреднизолоном» в течение первых восьми часов после получении травмы, есть шанс получить умеренный улучшение состояния пациента. Данный препарат уменьшает повреждения нервных клеток и снимает воспаления тканей вокруг места травмы. Однако, это не лекарство от самой травмы спинного мозга.
Иммобилизация. Стабилизация поврежденного позвоночника при транспортировке крайне важна. Для этого в арсенале бригады находятся специальные приспособления для удержания позвоночника и шеи в неподвижном состоянии.
Хирургическое вмешательство. Зачастую врачи вынуждены прибегать к операциям, чтобы удалить фрагменты костей, посторонних предметов, грыжи дисков или закрепить переломом позвонков. Операция также может потребоваться для стабилизации позвоночника, чтобы предотвратить боль или деформацию кости в будущем.
Период госпитализации
После стабилизации больного и проведения первоочередного лечения персонал начинает работу по предотвращению осложнений и сопутствующих проблем. Это может быть ухудшение физического состояния пациента, мышечная контрактура, пролежни, нарушение работы кишечника и мочевого пузыря, респираторные инфекции и кровяные сгустки.
Длительность пребывания в стационаре зависит от тяжести травмы и темпов выздоровления. После выписки пациента направляют в отделение реабилитации.
Реабилитация. Работа с пациентом может начаться на ранних стадиях восстановления. В команде специалистов могут быть задействованы физиотерапевты, специалисты по трудотерапии, специально обученные медсестры, психолог, социальный работник, диетолог и курирующий врач.
На начальных этапах реабилитации врачи как правило работают над сохранением и укреплением функции мышц, задействуя мелкую моторику и обучая адаптивным методам поведения в повседневных делах. Пациенты получают консультации в вопросах последствий травм и предотвращения осложнений. Вам будут даны рекомендации о том, как можно улучшить качество жизни в сложившихся условиях. Пациентов обучают новым навыкам, в т ч использовать специальное оборудование и технологии, которые дают возможность не зависеть от посторонней помощи. Овладев ими, Вы сможете найти для себя возможно новое хобби, участвовать в социальных и спортивных мероприятиях, вернуться в школу или на рабочее место.
Медикаментозное лечение. Пациенту могут быть прописаны медикаменты для контроля последствий травмы спинного мозга. К ним относятся лекарства для контроля боли и мышечных спазмов, а также медикаменты для улучшения контроля работы мочевого пузыря, кишечника и половой функции.
Новые технологии. На сегодняшний день для людей с ограниченными возможностями были придуманы современные средства передвижения, обеспечивающие полную мобильность пациентов. К примеру, современные облегченные кресла-коляски на электрическом приводе. Одни из последних моделей позволяют пациенту самостоятельно подниматься по лестнице и поднимать сидящего до любой необходимой высоты.
Прогнозы и восстановление
Ваш врач не сможет спрогнозировать выздоровление только поступившего пациента. В случае восстановления, если его возможно достичь, потребуется от 1й недели до шести месяцев после травмы. Для другой группы пациентов небольшие улучшения придут после года работы над собой или большего количество времени.
В случае паралича и последующей инвалидности необходимо найти в себе силы, чтобы принять ситуацию и начать другую жизнь, адаптация к которой будет нелегкой и пугающей. Травма спинного мозга повлияет на все аспекты жизни, будь то повседневные дела, работа или отношения.
Восстановление после такого события требует времени, но только Вам выбирать будете ли Вы счастливы в сложившей ситуации, а не травме. Много людей прошли через это и смогли найти в себе силы начать новую полноценную жизнь. Одно из главных составляющих успеха – это качественная медицинская помощь и поддержка близких.
хирург-ортопед Архипов о характере травмы и сроках восстановления Усачёвой — РТ на русском
Если поставленный Дарье Усачёвой диагноз верен и у неё полностью оторвалась связка одной из внутренних мышц правой ноги, то в лучшем случае она возобновит тренировки не раньше чем через два месяца. Об этом в интервью RT заявил известный спортивный хирург-ортопед, профессор Сергей Архипов. По его словам, это минимальный срок восстановления и вернуться к прыжкам спортсменка сможет не сразу.
— В ходе японского этапа Гран-при единственная выступающая там российская фигуристка Дарья Усачёва была вынуждена сняться с соревнований. Она почувствовала резкую боль во время исполнения прыжка и не смогла закончить разминку. Согласно предварительному диагнозу, у девушки вертельный перелом. Совместима ли подобная травма с дальнейшей спортивной карьерой?
— Прежде чем давать какие-то комментарии по конкретному случаю, хорошо бы посмотреть снимки и понять, каков точный диагноз. Если это действительно вертельный перелом, то для подростков он совершенно не характерен. Более того, он достаточно редок даже у взрослых спортсменов, но иногда возникает от чрезмерных нагрузок по зоне роста кости.
— То есть дела спортсменки очень плохи?
— Отрыв большого вертела — очень серьёзная травма. Сам вертел — это мощнейшее костное образование, к которому крепятся три ягодичные мышцы — малая, средняя и большая. Сгибание и отведение бедра целиком зависят от этих мышц. В плане лечения это долгая история, спортсменка, думаю, выпадет минимум на полгода, но повторю: прежде чем с уверенностью озвучивать возможные последствия, нужно смотреть снимки.
— Судя по телевизионной картинке, травма произошла не при падении, а в момент захода Усачёвой на прыжок.
— Совершенно необязательно, что к подобному перелому привело падение или удар. Гораздо чаще к нему приводят хронические перегрузки. Вследствие этих перегрузок в организме человека происходит перестройка костной ткани, её ослабление и формирование усталостного перелома, который локализуется в определённом месте.
Также по теме
Злой рок в Токио: Усачёва упала на разминке и снялась с этапа Гран-при, Игнатов стал четвёртым с личным рекордомРоссийская фигуристка Дарья Усачёва сломала бедро перед выступлением в короткой программе на этапе Гран-при в Японии. Ей пришлось…
— Мог ли привести к ослаблению костей постоянный и очень жёсткий контроль веса, принятый в женском одиночном катании?
— Я не специалист по спортивному питанию, поэтому на этот вопрос вам не отвечу, но думаю, что причина здесь всё-таки в ином. Это хронические аккумулирующиеся микротравмы в определённой зоне, которые постепенно приводят к нарушению целостности кости.
Тем более сейчас олимпийский сезон, все хотят во что бы то ни стало прорваться в сборную и готовы тренироваться ради этого гораздо больше обычного. Соответственно, резко возрастают нагрузки. Критический момент в этом случае может наступить даже не под воздействием, а от любого неудачного движения.
— По уже имеющейся информации, Усачёву долгое время беспокоила задняя поверхность бедра.
— Возможно, с тем диагнозом просто не разобрались. Задняя поверхность бедра — это совсем не вертельная история. Не говоря уже о том, что травмы задней поверхности и их лечение у спортсменов — самая обычная вещь, а вот вертельные переломы случаются крайне редко.
- Сергей Архипов перед началом операции в отделении спортивной травмы Федерального научного клинического центра.
- РИА Новости
- © Александр Вильф
— Оперативное вмешательство может ускорить процесс восстановления, или нужна фиксация конечности и покой?
— Зависит от характера перелома, а их может быть немало. Если он без смещения, никто из врачей, думаю, не станет рекомендовать операцию. Если со смещением и наличием отломков, нужно оперировать. Но повторю: пока нет точного диагноза и снимков, всё это не более чем слова.
— Пока мы с вами беседовали, появился пресс-релиз с точным диагнозом от российской федерации фигурного катания, согласно которому у спортсменки всё же не перелом, а отрыв связки одной из внутренних мышц правой ноги в зоне роста бедренной кости. Это сильно меняет картину?
— Если это так и МРТ действительно показала именно это повреждение, то в определённой степени да. Если связка полностью оторвалась, значит, мышца сократится и сухожилие «убежит». То есть обязательно нужно шить. Если связка только надорвана, лечение рекомендуется консервативное, но и оно не будет быстрым: к нагрузкам Усачёва сможет вернуться не раньше чем через два месяца.
Это минимальный срок. И понятно, что через два месяца спортсменка к прыжкам не вернётся. Полный отрыв чреват ещё и тем, что у детей сухожилие по месту его прикрепления может оторваться вместе с зоной контакта, то есть фрагментом костной ткани. В этом случае восстановление, естественно, потребует гораздо более продолжительных сроков.
Растяжение мышц — Симптомы и причины
Обзор
Растяжение мышцы — это повреждение мышцы или сухожилия — фиброзной ткани, соединяющей мышцы с костями. Незначительные травмы могут привести только к чрезмерному растяжению мышцы или сухожилия, в то время как более серьезные травмы могут включать частичные или полные разрывы этих тканей.
Иногда называемые растянутыми мышцами, напряжения обычно возникают в нижней части спины и в мышцах задней поверхности бедра (подколенные сухожилия).
Разница между растяжением и растяжением заключается в том, что растяжение включает повреждение мышцы или полосы ткани, которая прикрепляет мышцу к кости, в то время как растяжение связок повреждает полосы ткани, соединяющие две кости вместе.
Первоначальное лечение включает покой, лед, компрессию и возвышение. Легкие штаммы можно успешно лечить в домашних условиях. Сильные деформации иногда требуют хирургического вмешательства.
Симптомы
Признаки и симптомы могут различаться в зависимости от тяжести травмы и могут включать:
- Боль или нежность
- Покраснение или синяк
- Ограниченное движение
- Мышечные спазмы
- Набухание
- Слабость мышц
Когда обращаться к врачу
Легкие штаммы можно лечить в домашних условиях.Обратитесь к врачу, если ваши симптомы ухудшаются, несмотря на лечение, особенно если ваша боль становится невыносимой, или вы чувствуете онемение или покалывание.
Причины
Острая деформация может быть вызвана одним событием, например, использованием плохой механики тела для подъема чего-либо тяжелого. Хроническое растяжение мышц может быть результатом повторяющихся травм, когда вы нагружаете мышцу постоянным повторением одного и того же движения.
Факторы риска
Занятия контактными видами спорта, такими как футбол, футбол, хоккей, бокс и борьба, могут увеличить риск мышечного напряжения.
Определенные части тела более восприимчивы к растяжению во время занятий определенными видами спорта. Примеры включают:
- Ноги и щиколотки. Виды спорта, которые включают быстрый старт и прыжки, такие как бег с барьерами и баскетбол, могут быть особенно тяжелыми для ахиллова сухожилия в лодыжке.
- Руки. Захватывающие виды спорта, такие как гимнастика или гольф, могут увеличить риск растяжения мышц рук.
- Колено. Деформации в локтевых суставах часто возникают при метании и ракетках.
Профилактика
Регулярные упражнения на растяжку и укрепление для вашего вида спорта, фитнеса или работы, как часть общей программы физической подготовки, могут помочь минимизировать риск мышечного напряжения. Постарайтесь быть в форме, чтобы заниматься спортом; не занимайтесь спортом, чтобы набрать форму. Если у вас тяжелая физическая работа, регулярное кондиционирование поможет предотвратить травмы.
Сентябрь01, 2020
Что нужно знать о растянутых мышцах
Растяжения мышц — одна из самых частых причин пропуска игрового времени в НФЛ. Но чтобы получить такую травму, необязательно быть профессиональным футболистом. Они довольно распространены как среди профессиональных спортсменов, так и среди спортсменов-любителей.
Что такое растяжение мышц?
Растяжение мышцы или «растянутая мышца» — это частичный или полный разрыв мышцы.
Таких травм обычно бывает:
- в мышцах, пересекающих два сустава
- во время взрывных действий, например, при спринте
- в периоды, когда спортсмены внезапно увеличивают режим упражнений (например, во время тренировочных сборов)
Анатомия и функция мышц в норме
Мышца окружена внешней оболочкой, которая позволяет ей плавно перемещаться по окружающим тканям при сокращении.Внутри внешней оболочки находятся пучки мышечных волокон, известных как пучки, которые также состоят из миофибрилл. Эти миофибриллы состоят из миллионов микроскопических единиц, называемых саркомерами, которые отвечают за сокращение мышц. В саркомере мышечные белки, называемые миозинами, натягиваются на тонкие нити белка, называемого актином, когда они стимулируются нервами. Когда это происходит, саркомеры укорачиваются, что приводит к сокращению. Когда миозиновые белки расслабляются, саркомеры удлиняются в исходное положение, как и мышцы.
Комбинация сокращения и расслабления мышц координируется нервной системой. Это то, что позволяет спортсменам бегать, пинать, бросать и даже ходить и дышать.
Что вызывает растяжение мышц?
Мышечные деформации возникают, когда сила, воздействующая на мышцу, настолько велика, что ткань начинает разрываться. Разрыв может произойти в одном из трех мест
- внутри самой мышцы
- на стыке мышцы и сухожилия (наиболее часто)
- в сухожилии, где оно прикрепляется к кости
Мышцы за счет прикрепления сухожилий на каждом конце вставляются в кости и обеспечивают силу, необходимую для движения.Во время упражнений, требующих взрывных движений, таких как отталкивание во время спринта или изменение направления во время ракетбола, сила, действующая на мышечно-сухожильную единицу (соединенные мышцу и сухожилие), может быть настолько большой, что ткани разрываются частично или полностью.
Эти травмы обычно возникают при чрезмерной нагрузке на мышцу; то есть, когда мышца сокращается, когда она удлиняется. Мышцы, пересекающие два сустава, такие как подколенные сухожилия (тазобедренный и коленный), голень (коленный и голеностопный суставы) и четырехглавой мышцы (тазобедренный и коленный суставы), наиболее подвержены травмам.Также обычно поражаются приводящие мышцы бедра, хотя они пересекают только тазобедренный сустав.
Факторы, которые могут предрасполагать спортсмена к травмам, включают пожилой возраст, предыдущие мышечные травмы, меньшую гибкость, недостаток мышечной силы и утомляемость. Многие спортсмены получают мышечные травмы, когда только начинают тренировочный режим. Вот почему они гораздо чаще встречаются на сборах в НФЛ, чем на протяжении обычного игрового сезона.
Существуют ли разные типы мышечного напряжения?
Тяжесть напряжения можно оценить по тому, сколько силы и диапазона движений человек теряет, и это также может дать представление о том, сколько времени потребуется на восстановление.Растяжения мышц можно разделить на три степени в зависимости от степени тяжести:
.- Степень 1: Легкое повреждение отдельных мышечных волокон (менее 5% волокон), вызывающее минимальную потерю силы и подвижности.
- Степень 2: более обширное повреждение с вовлечением большего количества мышечных волокон. Однако мышца не разорвана полностью. Эти травмы сопровождаются значительной потерей силы и подвижности. Эти травмы могут потребоваться от двух до трех месяцев до полного возвращения к легкой атлетике.
- Степень 3: Полный разрыв мышцы или сухожилия.Они могут проявляться пальпируемым дефектом мышцы или сухожилия. Однако из-за отека в этой области это может быть трудно оценить. Эти травмы иногда требуют хирургического вмешательства для восстановления поврежденных мышц и сухожилий.
Каковы признаки и симптомы растяжения мышц?
Ключевые симптомы растяжения мышц: внезапная боль, усиливающаяся при сокращении мышцы, отек и синяк, потеря силы и диапазона движений. Люди часто сообщают о ощущении боли как о чувстве «ножевого ранения».»Когда мышца изначально повреждена, возникает сильное воспаление и отек.
После этой воспалительной фазы мышца начинает заживать за счет регенерации мышечных волокон из стволовых клеток, которые живут вокруг области повреждения. Однако значительное количество рубцовой ткани также образуется там, где была повреждена мышца. Со временем эта рубцовая ткань ремоделируется, но мышечная ткань никогда не восстанавливается полностью. Считается, что из-за этого растянутые мышцы подвержены травмам в будущем.
Как диагностируется растяжение мышц?
Диагноз обычно ставится на основании истории болезни пациента и физического осмотра.В тяжелых случаях 3-й степени осматривающий врач может действительно почувствовать дефект в месте полного разрыва мышцы.
Рентген может помочь исключить перелом или вывих как причину боли. Иногда у молодых спортсменов сухожилие может оторвать кусок кости в месте прикрепления, что можно увидеть на рентгеновских снимках.
Однако чистые мышечные повреждения невозможно увидеть на обычном рентгеновском снимке. Иногда МРТ может помочь определить, где произошла травма и есть ли полный разрыв.МРТ также может показать скопления крови, называемые гематомами, которые иногда возникают после тяжелых травм.
Как лечить растяжение мышц?
Нехирургическое консервативное лечение
Большинство растяжений мышц не требуют хирургического вмешательства, и ожидается полное выздоровление.
Если есть частичный разрыв, спортсмен может вернуться, когда он не болеет и имеет нормальную силу и движения. Обычно это происходит после от нескольких недель до нескольких месяцев соответствующего лечения и терапии.Когда мышца полностью разорвана, спортсмену может быть полезно хирургическое вмешательство.
Большинство острых мышечных травм — это разрывы частичной толщины. Чаще всего их можно успешно лечить с помощью:
- протокол RICE:
- остальное
- лед
- сжатие
- отметка
- НПВП — нестероидные противовоспалительные препараты (например, ибупрофен)
Эти процедуры будут проводиться в течение первой недели, после чего при необходимости будет следовать прогрессивная функциональная физиотерапия.
Многие спортсмены могут вернуться к своему прежнему уровню соревнований, но поскольку на месте травмы образуется рубцовая ткань, они могут быть восприимчивы к другой травме в этом месте.
Хирургия и инъекции богатой тромбоцитами плазмы
Полные мышечные травмы могут привести к значительным функциональным нарушениям и потере игрового времени и могут потребовать хирургического вмешательства. Это особенно актуально для пациентов, которым необходимо уметь бегать или быть достаточно подвижными, чтобы заниматься спортом.Инъекции богатой тромбоцитами плазмы (PRP) могут помочь ускорить регенерацию поврежденной мышечной ткани.
Когда я смогу вернуться в спорт после мышечного напряжения?
Возвращение к полной активности обычно разрешается, когда у пациента нет боли, он имеет полный диапазон движений и полную силу. Если спортсмен попытается вернуться в свой вид спорта до того, как будут выполнены эти критерии, высока вероятность повторного повреждения мышцы и сохранения неудачи. Легкие травмы 1 степени могут потребоваться всего две-три недели, прежде чем спортсмен сможет вернуться.Более серьезные травмы могут потребовать значительно больше времени.
Такой долгий период потерянного игрового времени далеко не идеален для профессиональных и элитных спортсменов, и некоторые выступают за более агрессивное отношение к этой группе. В исследовании, в котором изучались профессиональные футболисты с серьезными разрывами подколенного сухожилия с пальпируемыми дефектами, внутримышечная инъекция кортизона привела к возвращению к полной активности в течение 7,6 дней, и 85% игроков не пропустили ни одной игры1. Инъекции кортизона спортсмену-любителю следует применять для лечения хронических или затяжных травм, поскольку существует вероятность ослабления оставшейся мышцы и увеличения тяжести травмы.
1. Левин В. Н., Бергфельд Дж. А., Тессендорф В., Мурман К. Т. 3-й. Внутримышечные инъекции кортикостероидов при травмах подколенного сухожилия. 13-летний опыт работы в Национальной футбольной лиге. Am J Sports Med. 2000 май-июнь; 28 (3): 297-300.
2. Bedair HS, Karthikeyan T, Quintero A, Li Y, Huard J. Блокада рецепторов антиотензина II, вводимая после травмы, улучшает регенерацию мышц и снижает фиброз в нормальных скелетных мышцах. Am J Sports Med. 2008 август; 36 (8): 1548-54.
Обновлено: 19.11.2019
Авторы
Лоуренс В. Гулотта, MDЗаведующий отделением плечевого и локтевого суставов, Институт спортивной медицины, Госпиталь специальной хирургии
Младший лечащий хирург-ортопед, Госпиталь специальной хирургии
Симптомы и методы лечения спортивного и мышечного растяжения
Что такое растяжения мышц?
Вы можете напрячь любую мышцу своего тела.
Растяжения возникают, когда ваши мышцы растягиваются за пределы нормального диапазона движений или когда вы нагружаете мышцу большей нагрузкой, чем она достаточно сильна, чтобы справиться с ней.
Когда это происходит, мышечные волокна разрываются, в результате чего мышца растягивается.
Врачи оценивают растяжения — от первой до третьей — в зависимости от того, сколько мышечных волокон вы разорвали.
Общепринятые спортивные сорта
В спорте можно потянуть практически любую мышцу.
Наиболее распространенные спортивные нагрузки влияют на мышцы ног или паха , например:
- Quadriceps — мышца передней части бедра.
- Подколенное сухожилие — мышца задней поверхности бедра.
Причины деформации мышц и факторы риска
Общие причины растяжения мышц включают:
- Занятия спортом
- Толкать или тянуть что-то тяжелое
- Тренировка
- Падение
движений , задействованные в видах спорта с высокой ударной нагрузкой могут подвергнуть вас риску растяжения мышц .
Например, a:
- Растяжение паха может происходить от быстрых движений из стороны в сторону.
- Растяжение мышц бедра часто происходит, когда вы внезапно ускоряетесь или замедляете движение во время бега.
Предотвращение растяжения мышц
Разминка перед физической активностью — ключ к предотвращению растяжения мышц и других мышечных травм.
Также полезно проработать мышцы гибкость и сила .
Записаться на прием по поводу растяжения мышц в UPMC Sports Medicine
Чтобы записаться на прием или узнать больше о растяжении мышц, позвоните в UPMC Sports Medicine по телефону 1-855-93-SPORT (77678) .
Узнайте больше о растяжении мышц, связанных со спортом
Ссылки ниже откроют новое окно браузера.
Терминология и классификация мышечных травм в спорте: Заявление Мюнхенского консенсуса
Введение
Мышечные травмы очень распространены в спорте. На них приходится 31% всех травм в элитном футболе (футболе) 1, их высокая распространенность хорошо задокументирована в международной литературе как по футболу2–7, так и по другим видам спорта.Травмы мышц бедра представляют собой наиболее частый диагноз у легкоатлетов (16%), 8–10, но также были зарегистрированы в командных видах спорта, таких как регби (10,4%), 11 баскетбол (17,7%) 12 и американский футбол (46% / 22% практика / игры) 13
Тот факт, что мужская футбольная команда элитного уровня с командой из 25 игроков может ожидать около 15 мышечных травм за сезон при среднем времени отсутствия в 223 дня, 148 пропущенных тренировках и 37 пропущенных матчах, демонстрирует их высокую значимость для спортсменов, поскольку а также для клубов.1 Актуальность мышечных травм становится еще более очевидной, если сравнивать частоту с разрывами передней крестообразной связки, которые происходят в одной и той же команде статистически только 0,4 раза за сезон.14 Каждый сезон 37% игроков пропускают тренировки или соревнования из-за мышц. травмы1, в среднем 90 дней и 15 пропущенных матчей на клуб за сезон только из-за травм подколенного сухожилия15. огромный интерес к оптимизации процесса диагностики, лечения и реабилитации после мышечных травм, чтобы свести к минимуму отсутствие занятий спортом и снизить частоту рецидивов.
Однако в международной литературе имеется мало информации об определениях и системах классификации мышечных травм. Напряжение мышц представляет собой один из наиболее часто используемых терминов для описания спортивной мышечной травмы, но этот термин до сих пор не имеет четкого определения и используется с большой вариабельностью.
Спортивные мышечные травмы представляют собой разнородную группу мышечных заболеваний, которые традиционно трудно определить и классифицировать. Поскольку существуют мышцы разных размеров и форм со сложной функциональной и анатомической структурой, 16 разработка универсально применимой терминологии и классификации является сложной задачей.Мышцы, которые часто участвуют в травмах, часто бывают двухсуставными17 или имеют более сложную архитектуру (например, длинная приводящая мышца), подвергаются эксцентрическому сокращению и содержат в основном быстро сокращающиеся мышечные волокна типа 218, 19
В футболе 92% поражают четыре основные группы мышц нижних конечностей: подколенные сухожилия 37%, приводящие мышцы 23%, четырехглавые мышцы 19% и икроножные мышцы 13% .1 До 96% всех мышечных травм в футболе / футболе возникают в бесконтактных ситуациях 1, тогда как ушибы чаще встречаются в контактных видах спорта, таких как регби, американский футбол и хоккей.11, 13 Тот факт, что 16% мышечных травм в элитном футболе / футболе являются повторными травмами и связаны с более длительным отсутствием на соревнованиях на 30% по сравнению с исходной травмой1, подчеркивает критическую важность правильной оценки, диагностики и лечения основного мышечного расстройства. Эти согласованные усилия представляют собой сложную задачу в свете существующей противоречивой терминологии и классификации мышечных травм.
В литературе опубликованы различные системы классификации (таблица 1), но между исследованиями и повседневной практикой нет согласованности.20
Таблица 1Обзор предыдущих систем классификации мышечных травм
Предыдущие системы оценки, основанные на клинических признаках : Одна из наиболее широко используемых систем оценки мышечных травм была разработана О’Донохью. В этой системе используется классификация, основанная на серьезности травмы, связанной с размером повреждения ткани и связанной с этим функциональной потерей. Он подразделяет мышечные травмы на три степени: от степени 1 с отсутствием заметного разрыва ткани, степени 2 с повреждением ткани и снижением силы мышечно-сухожильного блока и степени 3 с полным разрывом мышечно-сухожильного блока и полной потерей функции.21 Райан опубликовал классификацию травм четырехглавой мышцы, которая применяется к другим мышцам. В этой классификации степень 1 — это разрыв нескольких мышечных волокон с неповрежденной фасцией. 2 степень — разрыв умеренного количества волокон с сохранением фасции. Травма 3 степени — это разрыв многих волокон с частичным разрывом фасции, а травма 4 степени — полный разрыв мышцы и фасции22.
Предыдущие системы классификации основывались на визуализации: Takebayashi et al 23 опубликовали в 1995 году трехуровневую систему классификации на основе ультразвука, начиная от травмы 1 степени с вовлечением менее 5% мышц, 2 степени — с частичным разрывом с большим вовлечено более 5% мышцы и до 3 степени с полным разрывом.Peetrons24 рекомендовал аналогичную оценку. В настоящее время наиболее широко используемой классификацией является градация на основе МРТ, определяющая четыре степени: степень 0 без патологических данных, степень 1 только с отеком мышц, но без повреждения тканей, степень 2 как частичный разрыв мышцы и степень 3 с полным разрывом мышцы. 25
Ограничениями предыдущих систем классификации является отсутствие подклассов внутри классов или типов, в результате чего травмы с другой этиологией, путем лечения и с различной прогностической значимостью классифицируются в одну группу.Некоторые системы оценок, такие как классификация Такебаяси, относительны и не поддаются последовательному измерению. До сих пор нет терминологии или системы (под) классификации расстройств без макроскопических доказательств структурных повреждений, даже несмотря на то, что исследование мышечных травм, проведенное Союзом европейских футбольных ассоциаций (УЕФА), подчеркнуло их высокую клиническую значимость для профессиональных спортсменов26.
Цель нашей работы — представить более точное определение английской терминологии мышечных травм, чтобы облегчить диагностическое, терапевтическое и научное общение.Кроме того, разработана комплексная и практичная система классификации, которая лучше отражает дифференцированный спектр мышечных травм, наблюдаемых у спортсменов.
Методы
Чтобы оценить степень несоответствия и недостаточности существующей терминологии мышечных травм в англоязычной литературе, 30 англоязычным специалистам по спортивной медицине был разослан анкетный опрос. Получатели анкет были приглашены на основании их международной научной репутации и обширного опыта в качестве врачей команд национальных спортивных команд или спортивных команд первого дивизиона из Великобритании, Австралии, США, ФИФА, УЕФА и Международного олимпийского комитета.Включенные эксперты отвечали за освещение множества различных видов спорта с высоким уровнем мышечных травм, включая футбол / футбол, регби, австралийский футбол и крикет. Квалификационные критерии также включали многолетний опыт работы со спортивными командами, что ограничивало количество доступных экспертов, поскольку врачи команд часто меняются после коротких периодов времени.
Анкета (см. Дополнительное онлайн-приложение 1) была разделена на три категории: во-первых, экспертов попросили индивидуально и субъективно описать свои определения нескольких общих терминов мышечных травм и указать, является ли термин функциональным (не- структурное) или структурное расстройство / травма .Во второй категории их попросили связать термины-синонимы мышечных травм, такие как штамм и разрыв . В последней категории экспертов попросили перечислить данное количество терминов мышечных травм в порядке возрастания их тяжести.
После завершения опроса основные авторы (H-WM-W, LH и PU) организовали консенсусную встречу 15 международных экспертов по фундаментальным наукам о травмах мышц, а также специалистов по спортивной медицине, участвующих в повседневном уходе за премьер-министром. профессиональный спорт и сборные команды.Встреча прошла при поддержке Международного олимпийского комитета (МОК) и УЕФА.
Модель номинального группового консенсуса, при которой «структурированная встреча пытается обеспечить упорядоченную процедуру для получения качественной информации от целевых групп, наиболее тесно связанных с проблемной областью» 27, была принята для создания консенсусного заявления по терминологии и классификации мышц. расстройства и травмы. Эта модель ранее успешно применялась в других консенсусных заявлениях.28
Во время однодневной встречи авторы выполнили подробный обзор структурной и функциональной анатомии и физиологии мышечной ткани, эпидемиологии травм и существующих в настоящее время систем классификации спортивных травм мышц. Кроме того, были представлены и обсуждены результаты исследования мышечной терминологии. По результатам исследования терминология мышечных травм обсуждалась и определялась до тех пор, пока не было достигнуто единодушное мнение группы.Была обсуждена новая система классификации, эмпирически основанная на текущих знаниях о мышечных травмах, по сравнению с существующими классификациями, реклассифицирована и одобрена. После консенсусной встречи были подготовлены и разосланы членам повторяющиеся проекты консенсусных заявлений по определениям и системе классификации. Окончательное заявление было одобрено всеми соавторами консенсусного документа.
Результаты
Обследование мышечных травм
Девятнадцать из 30 анкет были возвращены на оценку (63%).(Одиннадцать экспертов не ответили даже после повторных напоминаний.) Несмотря на то, что это ограниченное число, ответы продемонстрировали заметную вариативность в определениях для гипертонуса , укрепления мышц , напряжения мышц , разрыва мышц , пучка / разрыв пучка и разрыв , с наиболее очевидными несоответствиями для термина деформация мышцы (см. дополнительное онлайн-приложение 2). Относительно последовательные ответы были получены для растянутых мышц (термин непрофессионала) и разрывов .
Заметная гетерогенность также наблюдалась в отношении структурных по сравнению с функциональных (неструктурных) мышечных повреждений. Шестнадцать процентов экспертов-респондентов считали штамм функциональным повреждением мышцы, тогда как 0 процентов считали разрыв функциональным повреждением (см. Дополнительное онлайн-приложение 3). Шестнадцать процентов не определились с обоими условиями, 68 процентов сочли штаммом и 84 процента разрывом структурным повреждением (см. Дополнительное онлайн-приложение 3).
Это подтверждает, что даже среди спортивных экспертов существует значительная непоследовательность в использовании терминологии мышечных травм и что нет четкого определения, дифференциации и использования функциональных и структурных мышечных нарушений. Результаты подчеркнули необходимость в более единообразной терминологии и классификации, отражающей как функциональные , так и структурные аспекты мышечного повреждения.
Следующее согласованное заявление о терминологии и классификации спортивных мышечных травм, пожалуй, лучше всего назвать заявлением о позиции, основанным на обширном опыте, наблюдениях и мнениях, сделанных экспертами с различным клиническим и академическим опытом и знаниями по этим травмам.
Определения — рекомендуемая терминология
Функциональное мышечное расстройство
Острое непрямое мышечное расстройство «без макроскопических» доказательств (при МРТ или УЗИ (ограничения см. В Обсуждении)) мышечной разрыва .
Часто ассоциируется с ограниченным повышением мышечного тонуса (мышечной упругости) в различных размерах и предрасполагает к разрывам. На основании этиологии существует несколько подкатегорий функциональных мышечных нарушений .
Структурно-мышечная травма
Любое острое непрямое мышечное повреждение «с макроскопическими» доказательствами (при МРТ или УЗИ (ограничения см. В Обсуждении)) мышечного разрыва .
Дополнительные определения, принятые на конференции по консенсусу, представлены в таблице 3 вместе с системой классификации.
Таблица 3Полная классификация мышечных травм: определения и клинические проявления для конкретных типов
Определения — терминология без конкретных рекомендаций
Термины «травма мышц» с весьма противоречивыми ответами в опросе: деформация , растяжение , упрочнение и гипертонус .
Штамм — это биомеханический термин, который не имеет определения и используется без разбора для анатомически и функционально различных мышечных травм. Таким образом, использование этого термина больше не может быть рекомендовано.
Тянущая мышца — это общий термин для различных, не определенных типов или степеней мышечных травм, и его нельзя рекомендовать как научный термин.
Закалка и гипертонус также не имеют четкого определения и не должны использоваться в качестве научной терминологии.
Система классификации
Структура комплексной системы классификации спортивных мышечных травм, которая была разработана в ходе консенсусной встречи, показана в таблице 2.
Таблица 2Классификация острых мышечных нарушений и травм
Четкое определение каждого типа мышечного повреждения, дифференциация по симптомам, клиническим признакам, локализации и изображениям представлены в таблице 3.
Обсуждение
Основная цель этой статьи — представить стандартизированную терминологию, а также исчерпывающую классификацию спортивных мышечных травм, что представляет собой важный шаг на пути к улучшению коммуникации и сопоставимости.Более того, это будет способствовать разработке новых методов лечения, систематическим исследованиям и публикациям по мышечным заболеваниям.
Как утверждают Jarvinen et al 17, современные принципы лечения травм скелетных мышц не имеют прочной научной основы. Первым шагом лечения является установление точного диагноза, который имеет решающее значение для надежного прогноза. Однако, поскольку определения травм не стандартизированы, а руководящие принципы отсутствуют, надлежащая оценка мышечных травм и общение между практикующими врачами зачастую затруднены.Возникающее в результате недопонимание повлияет на прогрессирование через реабилитацию и возвращение к игре, и, как можно ожидать, повлияет на частоту рецидивов и осложнений. Исследования с участием игроков Австралийской футбольной лиги показали высокую частоту рецидивов мышечных травм — 30,6% .29 Другие исследования продемонстрировали частоту рецидивов 23% в регби30 и 16% в футболе / футболе. тяжелее, чем первая травма1, 30 — это преждевременное возвращение к полной активности из-за недооцененной травмы.Заживление мышц и других мягких тканей — это постепенный процесс. Шрам соединительной (незрелой) ткани, образовавшийся в месте повреждения, является самым слабым местом поврежденной скелетной мышцы 17, при этом полная сила поврежденной ткани требует времени для восстановления в зависимости от размера и локализации травмы. ( Примечание : зрелый рубец жестче или даже сильнее, чем здоровые мышцы.) Кажется правдоподобным, что спортсмены могут вернуться в спорт до полного заживления мышц. Как заявил Маллиаропулос и др. 10, «поэтому крайне важно установить действительные критерии для распознавания степени тяжести и предотвращения преждевременного возврата к полной активности и риска повторных травм».
Представленная классификация мышечных травм основана на обширном, многолетнем опыте и успешно используется при повседневном лечении спортивных мышечных травм. Классификация основана на эмпирическом опыте и включает некоторые новые аспекты спортивных мышечных травм, которые еще не описаны в литературе, в частности, очень актуальные функциональных мышечных травм . Расширенная классификация мышечных травм, которая выделяет эти травмы как отдельные клинические единицы, имеет большое значение для успешного ведения спортсмена с мышечной травмой и представляет собой основу для будущих сравнительных исследований, поскольку научные данные по мышечным травмам в целом ограничены.
Диагностика мышечных травм
В соответствии с Асклингом и соавт. 31, 32 и Ярвиненом и соавт. , 17 мы рекомендуем начинать с точной истории происшествия, обстоятельств, симптомов, предыдущих проблем с последующим тщательным клиническим обследованием с осмотром, пальпация травмированного участка, сравнение с другой стороной и проверка функции мышц. Пальпация позволяет обнаружить (более поверхностные и более крупные) разрывы, перимышечный отек и повышенный мышечный тонус.Раннее УЗИ после травмы между 2 и 48 часами после мышечной травмы24 предоставляет полезную информацию о любых существующих нарушениях структуры мышц, особенно если имеется гематома или клиническое обследование указывает на функциональное расстройство без признаков структурного повреждения. Мы рекомендуем МРТ для каждой травмы, которая подозрительна на структурных мышечных повреждений . МРТ помогает определить, присутствует ли отек, по какому типу и есть ли структурное поражение, включая его приблизительный размер.Кроме того, МРТ помогает подтвердить место повреждения и любое поражение сухожилий.31 Однако следует отметить, что сама по себе МРТ недостаточно чувствительна, чтобы точно измерить степень повреждения мышечной ткани. Например, невозможно судить по снимкам, на которых отек / кровотечение (видимый как сильный сигнал) скрывают мышечную ткань, которая не была структурно повреждена.
Наш подход состоит в том, чтобы включить комбинацию лучших доступных в настоящее время диагностических инструментов для устранения текущего дефицита клинической и научной информации и отсутствия чувствительности и специфичности существующих диагностических методов.Тщательное сочетание диагностических методов, включая историю болезни, осмотр, клиническое обследование и визуализацию, скорее всего, приведет к точному диагнозу, который определенно должен основываться в основном на клинических данных и истории болезни, а не только на визуализации, поскольку технология и чувствительность для обнаружения структурных элементов Мышечная травма продолжает развиваться. Например, наличие в анамнезе резкого острого приступа боли, переживания щелчка и четко определенной локализованной боли с положительным результатом МРТ для отека, но не решающим для разрыва волокна, настоятельно предполагает незначительный частичный разрыв мышцы, ниже чувствительности обнаружения МРТ. .Отек или, лучше сказать, увеличение сигнала жидкости на МРТ, будет наблюдаться при локализованной гематоме и в этом случае будет соответствовать рабочему диагнозу. Диагностика небольшой слезы (структурного дефекта), которая ниже предела обнаружения МРТ, важна для наших глаз, поскольку даже небольшая трещина актуальна, потому что она может еще больше нарушить продольный путь, например, при спринте спортсмена.
Ekstrand et al 26 описали значимое и клинически значимое более короткое возвращение к спорту в отрицательных случаях МРТ (без отеков) по сравнению с травмами 1 степени при МРТ (с отеком, но без разрыва волокон).Аналогичные результаты опубликованы и другими исследователями33. Однако отек мышц — очень сложная проблема, и, по нашему мнению, на данный момент известно слишком мало. Поэтому мы решили указать в системе классификации, что несколько функциональных расстройств имеют отек «с или без» (таблица 3). На наш взгляд, это лучший способ справиться с дефицитом данных. Мы думаем, что обсуждение феномена отека на данном этапе преждевременно, но в будущем оно будет в центре внимания высокоуровневых исследований с более точной визуализацией и исследованиями, основанными на общей терминологии и классификации.
Терминология
Аспект, который может способствовать высокому уровню неточной диагностики и повторных травм, заключается в том, что терминология мышечных травм еще не получила четкого определения, и сохраняется высокая степень вариабельности между терминами, часто используемыми для описания мышечных травм. Поскольку документально подтверждено, что вариации в определениях приводят к значительным различиям в результатах и выводах исследований 34–38, разработка стандартизации является критически важной.
Растяжение и разрыв
Hagglund et al 34 определили «мышечное напряжение» как «острое дистракционное повреждение мышц и сухожилий».Однако это определение редко используется в литературе и при повседневном лечении спортивных травм мышц. Наш опрос показывает, что термин штамм используется с большой степенью вариабельности между практикующими врачами. Штамм — это биомеханический термин; Таким образом, мы не рекомендуем использовать этот термин. Вместо этого мы предлагаем использовать термин разрыв для структурных повреждений мышечных волокон / пучков, ведущих к потере непрерывности и сократительных свойств. Слеза лучше отражает структурные характеристики , чем механизм повреждения.
Функциональные мышечные расстройства
Согласно Фуллеру и др. 28 спортивная травма определяется как «любая физическая жалоба, полученная спортсменом в результате матча / соревнования или тренировки, независимо от потребности в медицинской помощи или потери времени из-за спортивных занятий». Это означает также, независимо от структурных повреждений. Согласно этому определению, функциональных мышечных нарушений , независимо от каких-либо структурных мышечных повреждений, также представляют собой повреждений .Однако термин расстройство может лучше дифференцировать функциональных расстройств от структурных повреждений . Таким образом, термин функциональное мышечное расстройство был специально выбран консенсусной конференцией.
Функциональные мышечные расстройства представляют собой отдельную клиническую сущность, поскольку они приводят к функциональному ограничению спортсмена, например, болезненному повышению мышечного тонуса, которое может представлять фактор риска структурного повреждения.Однако их нелегко диагностировать с помощью стандартных диагностических методов, таких как МРТ, поскольку они не имеют макроскопических свидетельств структурного повреждения, определяемого как отсутствие разрыва волокон на МРТ. Это косвенных повреждений, травм, то есть не вызванных внешней силой. Недавнее исследование мышечных травм УЕФА продемонстрировало их актуальность в футболе / футболе26. Это исследование включало данные 4-летнего периода наблюдения МРТ, полученные в течение 24–48 часов после травмы, и продемонстрировало, что большинство травм (70%) не имели места. признаки разрыва волокна.Однако эти травмы стали причиной более чем 50% отсутствия игроков в клубах26. Эти результаты согласуются с клиническими и практическими наблюдениями опытных членов консенсусной комиссии.
Функциональные мышечные расстройства являются многофакторными и могут быть сгруппированы в подгруппы, отражающие их клиническое происхождение, включая «перенапряжение» или «нервно-мышечные» мышечные расстройства. Это важно, поскольку происхождение мышечного расстройства влияет на путь их лечения.Связанное с позвоночником мышечное заболевание, связанное с проблемой позвоночника (например, спондилолиз), лучше поддается лечению, направленное не только на мышечное расстройство, но и на расстройство спины (например, включая основные функции, инъекции). Можно утверждать, что это в основном проблема со спиной с вторичным мышечным заболеванием. Но это вторичное мышечное расстройство не позволяет спортсмену заниматься спортом и потребует комплексного лечения, которое включает в себя также основную проблему, чтобы облегчить возвращение в спорт.Таким образом, консенсусная комиссия предлагает более широкое определение и систему классификации, что важно не только из-за различий в патогенезе, но, что более важно, из-за различных терапевтических последствий.
Комплексная система классификации
Заболевание мышц, вызванное усталостью, и болезненность мышц с отсроченным началом
Доказано, что мышечная усталость предрасполагает к травмам.39 Одно исследование продемонстрировало, что утомленные мышцы задней лапы кролика поглощают меньше энергии на ранних стадиях растяжения по сравнению с неутомленными мышцами.40 Утомленные мышцы также демонстрируют повышенную жесткость, которая, как было показано, предрасполагает к последующим травмам (Wilson AJ и Myers PT, неопубликованные данные, 2005). Важность разминки перед физической нагрузкой и поддержания гибкости была подчеркнута, поскольку при разогреве наблюдается снижение жесткости мышц.40 Исследование Витвроу и соавт. статистически более высокий риск последующего поражения опорно-двигательного аппарата.
Отсроченное начало болезненности мышц (DOMS) необходимо дифференцировать от мышечного повреждения, вызванного усталостью.42 DOMS возникает через несколько часов после непривычных замедляющих движений, когда мышца растягивается внешними силами (эксцентрические сокращения), тогда как мышечное расстройство, вызванное усталостью, может также возникают во время занятий спортом. DOMS вызывает характерную острую воспалительную боль (из-за местного высвобождения медиаторов воспаления и активации вторичного биохимического каскада) с ригидными и слабыми мышцами и болью в состоянии покоя и проходит спонтанно, как правило, в течение недели.Напротив, мышечное расстройство, вызванное усталостью, приводит к ноющим, ограниченной упругости, тупой боли к колющей боли и усиливается при продолжительной активности. Она может — если ее не распознать и не лечить — сохраняться в течение более длительного времени и вызвать структурных повреждений, таких как частичные разрывы. Однако в соответствии с Opar et al. 39 следует указать, что это остается областью будущих исследований, чтобы однозначно описать это мышечное заболевание и другие факторы риска мышечных травм.
Нервно-мышечные расстройства, связанные с позвоночником и мышцами
Различают два разных типа нервно-мышечных расстройств: спинномозговые или спинномозговые нервы (центральные) и нервно-мышечные замыкательные пластинки (периферические).Поскольку мышцы действуют как орган-мишень, их состояние напряжения регулируется электрической информацией от двигательного компонента соответствующего спинномозгового нерва. Таким образом, раздражение корешка спинномозгового нерва может вызвать повышение мышечного тонуса. Известно, что травмы спины очень распространены у профессиональных спортсменов, особенно на уровнях L4 / 5 и L5 / S143, а патология поясницы, такая как пролапс диска на уровне L5 / S1, может проявляться болью в подколенном сухожилии и / или икроножной мышце и ограничениями в лечении. гибкость, которая может привести к мышечной травме или имитировать ее.44 Орчард утверждает, что теоретически любая патология, относящаяся к поясничному отделу позвоночника, корешкам или сплетениям пояснично-крестцового нерва или седалищному нерву, может привести к боли в подколенном сухожилии или икроножной мышце. 44 Это может быть временным и варьироваться от полностью обратимых функциональных нарушений до постоянных структурных нарушений. изменений, которые могут быть врожденными или приобретенными. Несколько других исследований подтвердили эту концепцию «связанного со спиной» (или, более конкретно, связанного с поясничным отделом позвоночника) повреждения подколенного сухожилия15, 33, 45, хотя для исследователей это противоречивая парадигма.44 Однако этот многофакторный тип травмы логически потребовал бы различных форм лечения, помимо простого лечения травм мышцы-сухожилия. 46 Таким образом, важно, чтобы оценка травмы подколенного сухожилия включала тщательную биомеханическую оценку, особенно поясничного отдела позвоночника. таз и крестец.15 Поясничные проявления присутствуют не во всех случаях; тем не менее, отрицательные результаты структурных поясничного отдела позвоночника не исключают раздражения нервных корешков. Функциональные поясничные нарушения, такие как поясничная или подвздошно-крестцовая блокада, также могут вызывать мышечные расстройства, связанные с позвоночником.47 Затем диагноз устанавливается путем точного клинико-функционального обследования. Заболевание мышц, связанное с позвоночником, обычно является отрицательным на МРТ или проявляется только отеком мышц.44 Многие врачи также считают, что спортсмены с патологией поясничного отдела позвоночника имеют более высокую предрасположенность к разрывам подколенного сухожилия, 33, 44, хотя это не было проспективно доказано. Verrall и др. 33 показали, что футболисты с историей травмы поясничного отдела позвоночника имели более высокий уровень МРТ-отрицательной травмы задней поверхности бедра, но не фактической структурной травмы подколенного сухожилия .
Мы дифференцируем нервно-мышечные расстройства, связанные с мышцами, от расстройств, связанных с позвоночником, благодаря различным методам лечения. Мышечный тонус в основном находится под контролем гамма-петли, а активация α-мотонейронов остается в основном под контролем нисходящих двигательных путей. Сенсорная информация от мышцы передается по восходящим путям в мозг. Афферентные сигналы Ia поступают в спинной мозг через α-мотонейроны ассоциированной мышцы, но ветви также стимулируют интернейроны в спинном мозге, которые действуют через тормозные синапсы на альфа-мотонейроны антагонистических мышц.Таким образом, происходит одновременное подавление альфа-мотонейронов антагонистическим мышцам (реципрокное ингибирование) для поддержки мышечного сокращения агонистической мышцы.48 Дисфункция этих нервно-мышечных механизмов контроля может привести к значительному нарушению нормального мышечного тонуса и может вызвать нервно-мышечные расстройства, когда ингибирование мышцы-антагонисты нарушаются, и мышцы-агонисты чрезмерно сокращаются, чтобы компенсировать это. 48 Повышение утомляемости с уменьшением мышечной силы увеличивает активность альфа-мотонейронов агонистов за счет растормаживания Ib.Повышение активности альфа-мотонейронов может привести к чрезмерному сокращению отдельных двигательных единиц в целевой мышце, что приводит к болезненной упругости мышц, что может помешать спортсмену заниматься спортом.48
Анатомическое изображение расположения и степени функциональных мышечных нарушений см. На рисунке 1.
Рисунок 1Анатомическая иллюстрация расположения и степени функциональных и структурных повреждений мышц (например, подколенных сухожилий).(A) мышечные расстройства, связанные с перенапряжением, (B) нервно-мышечные расстройства, (C) частичные и (суб) полные мышечные разрывы (от Thieme Publishers, Штутгарт; планируется к публикации. Воспроизведено с разрешения). Этот рисунок в цвете воспроизводится только в онлайн-версии.
Структурные травмы
Наиболее релевантными структурными травмами атлетических мышц, то есть травмами с макроскопическими признаками повреждения мышц, являются непрямых травм, то есть травм, вызванных растяжением, вызванных внезапным принудительным удлинением за пределы вязкоупругих мышц. во время сильного сокращения (внутренняя сила).Эти травмы обычно локализуются в месте соединения мышцы и сухожилия, 17, 40, 49, поскольку эти области представляют собой биомеханические слабые места. Часто поражаются четырехглавая мышца и подколенные сухожилия, так как они имеют большие внутримышечные или центральные сухожилия и могут быть травмированы на этом интерфейсе. 50, 51 Теоретически разрыв может произойти в любом месте цепи мышца – сухожилие – кость – остро или хронически.
Точное знание макро- и микроанатомии мышц важно для понимания, правильного определения и классификации непрямых структурных повреждений .Отдельное мышечное волокно представляет собой микроскопическую структуру со средним диаметром 60 мкм.52 Таким образом, изолированный разрыв одного мышечного волокна обычно не имеет клинического значения. Мышечные волокна анатомически организованы в первичные и вторичные мышечные пучки / пучки. Вторичные мышечные пучки (плоть – волокна) диаметром 2–5 мм (этот диаметр может варьироваться в зависимости от тренировочного статуса в зависимости от гипертрофии) видны человеческому глазу.52 Вторичные мышечные пучки представляют собой структуры, которые могут быть прощупаны опытным человеком. экзаменатор, когда они разорваны.Множественные вторичные пучки составляют мышцу (рис. 2).
Рис. 2Анатомическая иллюстрация степени частичного разрыва мускулов небольшой и средней степени тяжести по отношению к анатомическим структурам. Обратите внимание, что это графическая иллюстрация, возможны вариации по размеру. (От Thieme Publishers, Штутгарт; планируется к публикации. Воспроизведено с разрешения.) Этот рисунок в цвете воспроизводится только в онлайн-версии.
Частичные разрывы мышц
Большинство непрямых структурных повреждений представляют собой частичные разрывы мышц.Клинический опыт ясно показывает, что большинство частичных травм можно отнести к одному из двух типов: незначительный или умеренный частичный разрыв мышцы, что в конечном итоге имеет последствия для терапии, соответственно, для времени отсутствия на занятиях спортом. Таким образом, необходимо выделить непрямых структурных повреждений, повреждений. Поскольку предыдущие системы градуировки23, 24 относятся к полному размеру мышц, они являются относительными и не поддаются последовательному измерению. В дополнение к этому, не существует дифференциации травм 3-й степени, в результате чего многие структурных повреждений с различными прогностическими последствиями относятся к 3-й степени.
Мы рекомендуем классифицировать структурных повреждений на основе анатомических данных. Принимая во внимание вышеупомянутые анатомические факторы и как отражение нашей повседневной клинической работы с мышечными травмами, мы различаем незначительные частичные разрывы с максимальным диаметром меньше и средние частичные разрывы диаметром больше, чем мышечный пучок / пучок (см. Рисунок 2).
Помимо размера, незначительный частичный разрыв мышцы отличается от частичного разрыва мышцы средней степени тяжести по участию прилегающей соединительной ткани, эндомизия, перимизиума, эпимизия и фасции.Сопутствующее повреждение внешнего перимизия, по-видимому, играет особую роль: эта соединительнотканная структура каким-то образом выполняет внутримышечную барьерную функцию в случае кровотечения. Это может быть повреждение этой структуры (с необязательным вовлечением мышечной фасции), которое отличает умеренный от небольшого частичного разрыва мышцы.
Проведение четкой дифференциации частичных разрывов мышц кажется затруднительным из-за неоднородности мышц, которые могут иметь различную структуру.Сегодняшние технические возможности (МРТ и УЗИ) недостаточно точны, чтобы в конечном итоге определить и доказать эффективный мышечный дефект в зоне повреждения гематомы и / или жидкости, наблюдаемый при МРТ, который временами несколько сверхчувствителен17 и обычно приводит к завышению фактического ущерба. Точное исключение размера, описывающего границу между незначительным и умеренным частичным разрывом мышцы, останется задачей будущих исследований.
Подавляющее большинство мышечных травм заживают без образования рубцовой ткани.Однако большие разрывы мышц могут привести к нарушению заживления с образованием рубцов17, что необходимо учитывать при диагностике и прогнозе мышечной травмы. Наш опыт показывает, что частичные разрывы размером меньше мышечного пучка обычно заживают полностью, в то время как частичные разрывы средней степени могут привести к образованию фиброзного рубца.
(Суб) тотальные мышечные разрывы и отрывы сухожилий
Полные разрывы мышц с разрывом всей мышцы очень редки. Более часты субтотальные разрывы мышц и отрывы сухожилий.Клинический опыт показывает, что травмы, охватывающие более 50% диаметра мышцы (субтотальные разрывы), обычно имеют такое же время заживления, как и полные разрывы.
Сухожильные отрывы включены в систему классификации, поскольку с биомеханической точки зрения они означают полный разрыв в месте начала или прикрепления мышцы. Чаще всего поражаются проксимальная прямая мышца бедра, проксимальные подколенные сухожилия, проксимальная длинная приводящая мышца и дистальная полусухожильная мышца.
Также встречаются внутримышечные поражения свободного или внутримышечного сухожилия.Чистые интрандинозные поражения встречаются редко. Наиболее частый тип — разрыв около соединения мышца-сухожилие (например, внутримышечного сухожилия прямой мышцы бедра). Сухожильные травмы соответствуют либо частичному (тип 3), либо (суб) тотальному (тип 4) разрыву в нашей системе классификации и могут быть включены в этот аспект классификации.
Для анатомической иллюстрации расположения и степени структурных мышечных повреждений см. Рисунок 1.
Ушибы мышц
В отличие от непрямых травм (вызванных внутренними силами), рваные раны или ушибы вызваны внешними силами, 53, 54 как прямой удар коленом противника.Таким образом, ушибы мышц классифицируются как острых прямых травм мышц (таблицы 2 и 3). Ушибы часто встречаются у спортсменов и представляют собой сложную травму, которая включает определенную тупую травму мышечной ткани и связанную с ней гематому.53, 54 Тяжесть травмы зависит от силы контакта, состояния сокращения пораженной мышцы в момент травмы. и другие факторы. Ушибы можно разделить на легкие, средние и тяжелые.55 Наиболее часто травмируются мышцы прямой мышцы бедра и промежуточная широкая мышца бедра, лежащие рядом с костью, с ограниченным пространством для движения при прямом ударе тупым предметом.Ушиб может привести к диффузному или ограниченному кровотечению, которое смещает или сдавливает мышечные волокна, вызывая боль и потерю подвижности. Бывает, что мышечные волокна отрываются от удара, но обычно мышечные волокна не разрываются при продольном растяжении. Следовательно, ушибы не обязательно сопровождаются структурным повреждением мышечной ткани. По этой причине спортсмены, даже с более серьезными ушибами, часто могут продолжать играть в течение длительного времени, тогда как даже небольшая косвенная структурная травма вынуждает игрока часто сразу останавливаться.Однако ушибы также могут привести к серьезным осложнениям, таким как синдром острого компартмента, активное кровотечение или большие гематомы.
Заключение
Это согласованное заявление направлено на стандартизацию определений и терминов мышечных расстройств и травм и предлагает практическую и всеобъемлющую классификацию. Функциональные нарушения мышц дифференцируются от структурных повреждений . Использование термина «штамм » — , если используется недифференцированно — больше не рекомендуется, поскольку это биомеханический термин, не имеющий четкого определения и используемый без разбора для анатомически и функционально различных травм мышц.Вместо этого мы предлагаем использовать термин разрыв для структурных повреждений , разделенных на (незначительные и средние) частичные и (суб) полные разрывы, используемый только для мышечных травм с макроскопическими доказательствами повреждения мышц ( структурных повреждений ). ). Хотя эта классификация наиболее применима к травмам мышц нижних конечностей, ее можно перенести и на верхние конечности.
Научные данные, подтверждающие представленную систему классификации, основанную на клиническом опыте, все еще отсутствуют.Мы надеемся, что наша работа будет стимулировать исследования, основанные на предлагаемой терминологии и классификации, для перспективной оценки прогностических и терапевтических последствий новой классификации и определения каждой подклассификации. Также определенно остается проблемой будущих исследований, чтобы точно исключить размер, который описывает границу между незначительным и умеренным частичным разрывом мышцы.
Растяжения и деформации — NHS
Растяжения и деформации — распространенные травмы, поражающие мышцы и связки.Большинство из них можно лечить дома, не обращаясь к терапевту.
Проверьте, нет ли у вас растяжения или растяжения
Скорее всего, это растяжение или растяжение, если:
- у вас есть боль, нежность или слабость — часто вокруг лодыжки, стопы, запястья, большого пальца, колена, ноги или спины
- травмированная область опухла или ушиблена
- вы не может приложить вес к травме или использовать ее как обычно
- у вас мышечные спазмы или судороги, когда ваши мышцы болезненно сжимаются сами по себе
| Растяжение связок | Штаммы |
|---|---|
| Разорванная или перекрученная связка (ткань, соединяющая суставы) | Чрезмерно растянутые или разорванные мышцы (также известные как растянутые мышцы) |
| Наиболее часто встречается в: запястьях, лодыжках, больших пальцах рук, коленях | Наиболее часто встречается в: коленях, ступнях, ногах, спине |
Как лечить растяжения и растяжения самостоятельно
В течение первых двух дней выполняйте 4 шага, известных как терапия RICE, чтобы уменьшить отек и поддержать травму:
- Отдых — прекратите любые упражнения или действия и постарайтесь не переносить тяжести на травму.
- Лед — прикладывайте к травме пакет со льдом (или пакет замороженных овощей, завернутый в кухонное полотенце) на период до 20 минут каждые 2–3 часа.
- Компрессия — оберните повязку вокруг травмы, чтобы поддержать ее.
- Elevate — держите его как можно выше приподнятым на подушке.
Чтобы предотвратить отек, в первые пару дней избегайте тепла (например, горячих ванн и тепловых компрессов), алкоголя и массажа.
Если вы можете двигать травмированным участком без остановки боли, старайтесь продолжать его двигать, чтобы сустав или мышца не становились жесткими.
Фармацевт может помочь с растяжениями и растяжениями
Поговорите с фармацевтом о наиболее подходящем для вас лечении. Они могут посоветовать таблетки, крем или гель, которые вы втираете в кожу.
Сначала попробуйте обезболивающие, например парацетамол, чтобы облегчить боль, и гель, мусс или спрей ибупрофена, чтобы уменьшить отек.
При необходимости вы можете принять проглоченные таблетки, капсулы или сироп ибупрофена.
Сколько времени требуется для заживления растяжения или растяжения
Через 2 недели большинство растяжений и растяжений будут чувствовать себя лучше.
Избегайте изнурительных упражнений, таких как бег, в течение 8 недель, так как есть риск дальнейших повреждений.
Для восстановления нормального состояния при тяжелых растяжениях и растяжениях могут потребоваться месяцы.
Не всегда можно предотвратить растяжение связок и деформаций
Растяжения и деформации возникают, когда вы чрезмерно растягиваете или скручиваете мышцу.
Обычные причины — отсутствие разминки перед тренировкой, усталость мышц и занятия спортом.
Срочный совет: обратитесь за консультацией к 111 прямо сейчас, если:
- травма не чувствует себя лучше после лечения самостоятельно
- боль или опухоль усиливаются
- у вас также очень высокая температура или вам жарко и дрожит — это может быть инфекция
111 скажу вам, что делать. Они могут подсказать вам, где можно получить помощь, если вам нужно кого-то увидеть.
Зайдите на 111.nhs.uk или позвоните по телефону 111.
Другие способы получить помощьОбратитесь в центр неотложной помощи
Центры неотложной помощи — это места, куда вы можете обратиться, если вам сейчас нужно кого-то увидеть.
Их также называют центрами приема пациентов или отделениями для лечения легких травм.
Вас могут увидеть быстрее, чем в A&E.
Найти пункт неотложной помощи
Лечение в отделении легких травм
Вам могут дать совет по уходу за собой или прописать более сильное обезболивающее.
Если вам нужен рентгеновский снимок, его можно будет сделать в отделении или направить в больницу.
Физиотерапия при растяжениях и растяжениях
Если у вас растяжение связок или растяжение, для выздоровления требуется больше времени, чем обычно, терапевт может направить вас к физиотерапевту.
Физиотерапия от NHS может быть доступна не везде, и время ожидания может быть долгим.Вы также можете получить его в частном порядке.
Требуются немедленные действия: обратитесь в службу скорой помощи или позвоните по номеру 999, если:
- вы услышали треск, когда получили травму
- травмированная часть тела изменила форму или указывает под странным углом
- травма онемелая, обесцвеченная или холодная на ощупь
Возможно, вы сломали кость, и вам понадобится рентген.
Последняя проверка страницы: 10 февраля 2021 г.
Срок следующей проверки: 10 февраля 2024 г.
Повторяющееся мышечное повреждение как предполагаемый триггер хронической боли в жевательных мышцах
скелетных мышц после травмы значительно теряется максимальная сократительная сила, но окончательно поврежденные волокна в конечном итоге могут быть заменены ростом новых мышц (регенерация) с полным восстановлением сократительная сила с течением времени.После второй травмы мышцы конечностей демонстрируют меньшее снижение максимальной силы и меньшее воспаление по сравнению с таковым после первоначальной травмы (то есть эффект повторной схватки). Напротив, жевательные мышцы демонстрируют снижение регенерации и стойкий фиброз после единичной травмы; после второй травмы экстравазация плазмы больше, чем после однократной травмы, и максимальная сила уменьшается в большей степени, чем после первоначальной травмы. Таким образом, жевательные мышцы не проявляют эффекта повторной схватки, а вместо этого все больше повреждаются повторными травмами.Мы предполагаем, что нарушение способности жевательных мышц к регенерации способствует хронической мышечной боли, приводя к накоплению повреждений тканей, фиброзу, а также к стойкому возвышению и длительной мембранной транслокации ноцицептивных каналов, таких как P2X 3 , а также к повышенной экспрессии нейропептиды, включая CGRP, в первичных афферентных нейронах. Эти преобразования заставляют первичные афферентные нейроны повышать чувствительность при последующем повреждении, таким образом вызывая и / или обостряя хроническую мышечную боль.
1. Введение
Костно-мышечная боль, по оценкам, поражает 15% населения, является одним из наиболее частых симптомов, с которыми сталкиваются медицинские работники [1, 2], и составляет значительную часть общей стоимости болезни [1 –3]. Мышечная боль является важным компонентом многих заболеваний опорно-двигательного аппарата, включая боль в пояснице, головную боль напряжения, фибромиалгию и хлыстовую травму [4–6]. В черепно-лицевой области височно-нижнечелюстные расстройства (ВНЧС) поражают 4–12% населения (~ 35 миллионов в США), причем боль в жевательных мышцах является наиболее частой жалобой пациентов (66%) [7].ВНЧС часто не ограничиваются височно-нижнечелюстным суставом, но часто включают боль и болезненность жевательных мышц [4–6], обозначенных как Группа I в диагностических критериях исследования для ВНЧС [8]. По оценкам, половина случаев TMD — это жевательные миалгии [9]. Пациенты с ВНЧС часто также имеют фибромиалгию [10–12], опорно-двигательное заболевание, характеризующееся широко распространенной скелетно-мышечной болью и диффузной болезненностью мышц [11]. Примерно 2–5% населения соответствуют диагностическим критериям фибромиалгии [13, 14].Сходство TMD и фибромиалгии привело к предположению, что эти состояния могут включать общие механизмы мышечной боли с разной продолжительностью [15, 16]. Хотя мало что известно о механизмах, лежащих в основе мышечной боли, имеющиеся данные показывают, что механизмы, лежащие в основе мышечной боли, отличаются от механизмов, лежащих в основе кожной или висцеральной боли (см. Обзор [17, 18]).
Несмотря на распространенность мышечной боли, современные методы лечения мышечной боли часто неэффективны и даже могут быть опасными [19].Например, НПВП и препараты ЦОГ-2 не более эффективны, чем плацебо, при лечении некоторых типов мышечной боли и имеют существенный риск [20–25]. Слабые опиоиды (например, кодеин, трамадол) не облегчают боль, вызванную травмой мышц [23, 26]. Более сильные опиоиды, такие как гидрокодон, морфин и оксикодон, могут уменьшить хроническую боль, но имеют много вредных эффектов [27–29]. Таким образом, важно понимать механизмы мышечной боли, чтобы разработать новые эффективные терапевтические стратегии при мышечной боли.
Боль, возникающая в результате мышечных расстройств, может быть постоянной, хотя механизмы, с помощью которых возникает эта хроническая боль, не изучены. Пациенты с TMD и фибромиалгией обнаруживают измененный центральный ноцицептивный процессинг [30–33], который, как предполагается, вызывается периферическим триггером [34]. Ноцицептивное воздействие на афферентные мышцы особенно сильно влияет на возбуждение ЦНС [35]. Недавние исследования мышечной боли подтверждают участие периферических стимулов в хронической мышечной боли, демонстрируя, что усиление центральной обработки боли при фибромиалгии поддерживается афферентным воздействием мышц [36, 37].Мы прогнозируем, что сопоставимые процессы существуют в TMD на основе мышц, учитывая схожие характеристики фибромиалгии и TMD на основе мышц [15, 16]. В этом сообщении мы исследуем потенциал мышечных травм, способствующих возникновению и / или поддержанию хронической боли.
2. Типичные экспериментальные методы измерения мышечной боли не точно моделируют мышечную боль
Несмотря на свою распространенность, в настоящее время нет широко распространенных моделей мышечной боли, и большинство методов, используемых для исследования мышечной боли, не точно воспроизводят особенности о боли сообщалось у людей, страдающих от мышечной боли.Например, инъекции экзогенных веществ, таких как полный адъювант Фрейнда (CFA) [38-40], использовались для вызова воспалительной мышечной боли. Однако CFA вызывает массивный воспалительный ответ с большими внутримышечными вакуолями и огромной инфильтрацией воспалительных клеток [38], характеристики, которые настолько сильно отличаются от тех, о которых сообщалось у пациентов с мышечной болью [41], что инъекция адъюванта имеет лишь очень ограниченное значение для исследований мышечной боли. В то время как инъекция гипертонического раствора вызывает ощущения, имитирующие мышечную боль [42, 43], гипертонический раствор активирует мышечные ноцицепторы [44, 45] и не ноцицепторы [46, 47] и не изменяет мышечный лактат или PGE 2 , как сообщается в мышцах. боль [45].Кислый физиологический раствор, вводимый в мышцы конечностей, активирует некоторые афференты мышц [47] и вызывает гипералгезию [48–50]. Хотя ASIC3 (кислоточувствительные ионные каналы) присутствуют на афферентах черепно-лицевых мышц [51, 52], инъекция кислого физиологического раствора в жевательный орган не вызывает гипералгезии и не изменяет экспрессию пептида, связанного с геном кальцитонина (CGRP), и экспрессии вещества P [51]. Таким образом, солевой раствор является ценной моделью боли в конечностях, но не в черепно-лицевых мышцах. Инъекция полисахарида каррагинана активирует афференты тонких мышц и вызывает гипералгезию [53–55], но не повышает уровень внутримышечного TNF- α [23].Поскольку TNF- α повышен при ВНЧС и фибромиалгии [56–58], каррагинан не является точной моделью для ВНЧС и фибромиалгии. Горчичное масло и капсаицин вызывают воспаление тканей, включая мышцы [59–64]. Горчичное масло действует через каналы А1 TRP (транзиторный канал потенциала рецептора) на подмножество немиелинизированных волокон [65], в то время как капсаицин действует через каналы TRPV1 на подмножество немиелинизированных мышечных афферентов [66]. Поскольку альгогены не активируют тонкие миелинизированные мышечные афференты, они не активируют спектр афферентных типов, которые участвуют в мышечной боли [67–69].В мышцы вводились также эндогенные вещества. Серотонин, брадикинин, АТФ, TNF-, α и NGF активируют субпопуляцию мышечных афферентов и вызывают боль [47, 52, 70–77]. Отдельные вещества (5-HT, брадикинин и др.) Взаимодействуют с подмножествами ноцицепторов, обеспечивая понимание конкретных аспектов ноцицепции; однако они не могут имитировать мышечную боль, которая включает несколько ноцицептивных каналов и афферентных типов. Даже если используются несколько альгогенов [73, 78], среда на нервных окончаниях во время боли не может быть воспроизведена из-за различий в пространственном применении альгогена, диффузии и того факта, что разные медиаторы не появляются одновременно при воспалении.По этим причинам мы концентрируемся в этом сообщении на данных, полученных из эксцентрических (удлиняющих) мышечных сокращений, неинвазивной, физиологически релевантной модели in vivo , вызывающей мышечную боль и воспаление. Эта модель травмы мышечным растяжением включает движение и сокращение, фундаментальные свойства мышцы [79, 80].
Когда активированная мышца вынуждена удлиняться из-за того, что внешняя нагрузка превышает напряжение, создаваемое сокращением мышцы, это называется «эксцентрическим» сокращением при удлинении.Хотя для эксцентрических сокращений требуется меньше энергии, сила, генерируемая во время максимального эксцентрического сокращения, примерно вдвое превышает силу, развиваемую во время максимального изометрического сокращения; поэтому эксцентрические сокращения с большей вероятностью вызовут повреждение, чем изометрические или концентрические (укорачивающие) сокращения. Используя модель на животных, сильное эксцентрическое сокращение мышц однозначно разрушает выбранные миофибриллы [79, 81], что сравнимо с избирательным повреждением миофибрилл у людей после эксцентрических упражнений [82].Всего лишь 12 непривычных произвольных эксцентрических сокращений мышц могут вызвать мышечную боль, часто называемую отсроченной болезненностью мышц (DOMS) [83]. Кроме того, воспаление, вызванное сокращением мышц, обычно развивается медленнее, чем пульсирующее воспаление, вызываемое инъекцией альгогенов, таких как CFA, которые вызывают изменения мРНК нейропептида в течение 30 минут [38]. Эксцентрические сокращения мышц могут быть произведены в лабораторных условиях путем удлинения мышцы вручную во время электростимуляции [84, 85].Достаточно нескольких сокращений, чтобы вызвать легко обнаруживаемое воспаление мышц [84, 86]. Как произвольное, так и вызванное стимулом эксцентрическое сокращение мышц, а также быстрое растяжение мышц повреждают субпопуляцию миофибрилл [81, 82, 87, 88], вызывают мышечную боль и болезненность [45, 85], вызывают мионекроз, вызывают воспалительную инфильтрацию, усиливают воспалительный процесс. белки [81, 84, 89, 90], уменьшают мышечную силу и диапазон движений (для обзора [91]) и активируют гены, связанные с восстановлением мышц и апоптозом [92].Пептид, связанный с геном внутримышечного кальцитонина (CGRP), и фактор роста эндотелия сосудов (VEGF), проангиогенный цитокин, который увеличивается после тренировки [93–95], также увеличивается после эксцентрического сокращения мышц [81]. Хотя в этой статье мы представляем данные, полученные из эксцентрических сокращений, вызванных удлинением мышц после супрамаксимального сокращения мышц, сопоставимые, но меньшие эффекты наблюдаются после субмаксимальных эксцентрических сокращений и поведения, такого как бег под гору [90, 96].
3. Травма вызывает различные эффекты в мышцах из разных частей тела
Восстановление и регенерация мышц задней конечности после травмы включает активацию сателлитных клеток в течение 24–48 часов [97]. Эти мононуклеарные клетки расположены вне сарколеммы, но внутри базальной мембраны каждого мышечного волокна. Обычно они находятся в состоянии покоя, однако считается, что они становятся активными при стимуляции (например, при травме). В соответствующих условиях сателлитные клетки развиваются в миобласты, которые сливаются с образованием мышечных трубок [98].Затем миотрубки могут восстанавливать или даже заменять поврежденные мышечные волокна. Обычно предполагается, что сателлитные клетки после нескольких раундов пролиферации являются определяющим фактором функционального восстановления мышц. В течение 7–14 дней после травмы миофибры приближаются к нормальному размеру [99], а миофибриллы возвращаются к нормальным размерам через 24 дня [100]. Имеющиеся данные указывают на то, что реакция на эксцентрическое сокращение мышц задних и передних конечностей различается. Сообщается, что уровни креатинкиназы в крови и болезненность мышц выше после повреждения мышц передней конечности по сравнению с мышцами задних конечностей [101].Сообщается также, что восстановление функции после травмы происходит медленнее в мышцах передних конечностей по сравнению с мышцами задних конечностей [101]. Фактически, когда проводятся прямые сравнения с использованием аналогичных показателей мышечного повреждения, уровни креатинкиназы выше после эксцентрического сокращения передних конечностей, а восстановление мышц передних конечностей длится дольше [102].
Жевательная мышца очень иначе реагирует на травмы, чем мышца задней конечности. Через двенадцать дней после мышечной травмы, вызванной однократным раздавливанием или обморожением, на больших участках мышц наблюдаются минимальные признаки регенерации мышц [98].После аналогичной травмы в мышце задней конечности обнаруживаются центрально-ядерные волокна (CNF), указывающие на регенерирующую мышцу. Через 19–21 день после травмы регенерация жевательной мышцы все еще нарушена, и в жевательной мышце обнаруживается обширная интерстициальная соединительная ткань. Даже через 45 дней после единичной травмы регенерация жевательной мышцы менее обширна, чем наблюдаемая в мышце задней конечности через 12 дней после травмы [98].
Мы наблюдали сопоставимые результаты после мышечной травмы, вызванной однократным эксцентрическим сокращением мышц [81].Для всех экспериментов использовали взрослых самцов крыс Sprague Dawley. Животные получали гуманный уход в соответствии с Руководством по уходу и использованию лабораторных животных (публикация NIH № 86–23, редакция 1985 г.), а также Комитетом по использованию и Комитетом по исследованиям и этическим вопросам IASP. Все лабораторные процедуры были рассмотрены и одобрены Комитетом по уходу и использованию животных Университета Мэриленда, и были приложены все усилия, чтобы свести к минимуму любые страдания. Сначала мы анестезировали кожу над жевательной мышцей, применив местный анестетик (2.5% лидокаина, 2,5% прилокаина). Мы использовали комбинацию лидокаина и новокаина, поскольку было показано, что эта эвтектическая смесь вызывает у людей более эффективную кожную анестезию, чем любое из этих веществ по отдельности [103]. Через два часа, когда местная анестезия установилась, крыс анестезировали изофлураном. Ранее мы показали, что крем лидокаин / прилокаин в это время вызывает кожную анестезию на коже лица крысы [104]. Затем стержень, соединенный с шаговым двигателем и потенциометром, помещали в диастему нижней челюсти.Чтобы произвести эксцентрическое сокращение жевательной мышцы, мы использовали установленную модель in vivo , ранее описанную для задней конечности [79, 80, 105]. Масетер сокращали путем электростимуляции (последовательности 1 с, 100 Гц, импульс 0,3 мс при 0,3 Гц) с использованием поверхностных электродов. Ток стимуляции регулировали (5–12 мА) для получения сверхмаксимального сокращения мышц. Нейрогенную экстравазацию плазмы предотвращали за счет анестезии кожи над мышцами [81] и использования режима высокочастотной стимуляции, который не активирует афферентные аксоны жевательных мышц групп III и IV [106].Эксцентрическое сокращение мышц производилось путем смещения нижней челюсти на 25 градусов раскрытия челюсти со скоростью 0,6 ° / мс на 150 миллисекунд до максимального сокращения мышц. Смещение нижней челюсти производилось с помощью шагового двигателя (1,8 ° / шаг NMB Technologies, Chatsworth, CA), контролируемого специальной программой LabVIEW (LabVIEW, версия 8.5 National Instruments, Остин, Техас). Мышечный момент измеряли с помощью датчика крутящего момента (модель QWLC-8 M Sensotec, Колумбус, штат Огайо) и усилителя (модель DV-05, Sensotec). Угловое смещение нижней челюсти контролировали с помощью потенциометра.Смещение, угловое положение и крутящий момент были синхронизированы с помощью специальной программы LabVIEW. Сигналы были дискретизированы с частотой 2 кГц с использованием 16-битного аналого-цифрового преобразователя (PCI-6221, National Instruments). Режим эксцентрического сокращения мышц состоял из 5 подходов по 15 эксцентрических сокращений мышц (всего 75 сокращений) с пятиминутным отдыхом между подходами.
Регенерация мышц не была очевидной через 32 дня после одного приступа эксцентрического сокращения жевательной мышцы [107], и присутствовал значительный фиброз (Рисунок 1).Эти характеристики соответствуют нарушенной регенерации и обширному фиброзу, проявляющимся в течение как минимум 45 дней после повреждения жевательной мышцы от раздавливания или замораживания [98]. В отличие от жевательной мышцы, мышцы задних конечностей, такие как передняя большеберцовая мышца, регенерируют через 7–12 дней после травмы от раздавливания или замораживания [98] и через 5–14 дней после эксцентрического сокращения мышцы [105, 108].
Мы оперативно определили мышечное повреждение как потерю способности мышцы производить силу. Крутящий момент мышцы представлен уравнением, где T — это крутящий момент, F — мышечная сила и d — моментное плечо мышцы.Поскольку мы используем максимальное тетаническое сокращение и измеряли крутящий момент в фиксированном положении, наша мера крутящего момента в конечном итоге отражает мышечную силу. Максимальная сократительная сила является надежным индикатором общего состояния мышцы [109] и надежным индикатором травмы [110, 111]. Поэтому мы исследовали потерю максимального крутящего момента после травмы жевательных мышц и мышц задних конечностей. Были протестированы различные схемы сокращений, и мы обнаружили, что 60 эксцентрических сокращений жевательного сустава (0,6 ° / мс) приводят к снижению максимального крутящего момента на 43%, измеренного в состоянии покоя (L 0 ) через 10 минут после сокращения (Рисунок 2, стрелка крысы ).Для передней большеберцовой мышцы () 150 эксцентрических сокращений, произведенных аналогичным образом, привели к 41% дефициту максимального крутящего момента (рис. 2, звездочка [105]). Таким образом, чтобы произвести сравнимую потерю изометрической силы после одного приступа эксцентрического сокращения мышцы, требовалось вдвое меньше эксцентрических сокращений жевательной мышцы, чем для передней большеберцовой мышцы (рис. 2). Эти данные предполагают, что потеря сократительной силы у жевательной мышцы после травмы, вызванной одним приступом эксцентрических сокращений мускулов, больше, чем у мускулов задних конечностей.Гораздо меньше информации доступно о последствиях травм мышц других частей тела, таких как спина и шея, которые могут иметь огромное значение для опорно-двигательного аппарата, болевого синдрома. Для будущих исследований будет особенно важно определить эффекты и функциональную значимость травм мышц других частей тела, таких как спина и шея, которые могут иметь огромное значение при мышечно-скелетных болевых расстройствах.
4. Жевательные мышцы не проявляют повторяющегося эффекта схватки
В мышцах конечностей удлинение сокращений связано с травмой, но они также могут обеспечить значительную защиту от травм в будущем.По сравнению с первой схваткой, вторая тренировка удлинения сокращений в мышцах задних и передних конечностей связана с уменьшением потери сократительной силы, меньшей болезненностью и уменьшением количества мышечных белков в крови. Однако мало что известно об условиях, которые приводят к защитной адаптации [108, 112–117]. Этот адаптивный эффект часто называют эффектом повторной схватки (ОБЭ), и он был продемонстрирован как на животных, так и на людях (см. Обзор [118]). Хотя был предложен ряд механизмов, лежащих в основе ОБЭ, включая нейрональные, клеточные и механические адаптации, процессы, участвующие в ОБЭ, до сих пор не установлены.Были предложены нейронные механизмы, такие как изменения в рекрутировании моторных единиц. Хотя есть некоторые свидетельства изменений в рекрутировании моторных единиц после травмы, ОБЭ может быть вызвана электрической стимуляцией [113], указывая на то, что изменения в рекрутировании моторных единиц сами по себе недостаточны для объяснения эффекта повторной схватки.
ОБЭ также связывают с клеточными механизмами, включая изменение количества саркомеров, сопряжение возбуждения-сокращения и / или воспаление.Сообщалось об увеличении количества саркомеров после эксцентрических упражнений [119–121]. Однако ОБЭ также может быть продемонстрировано после минимального стимула, такого как несколько эксцентрических сокращений или пассивного растяжения, стимула, которого может быть недостаточно, чтобы вызвать ремоделирование саркомера [118]. Хотя связь возбуждения и сокращения может быть нарушена сразу после эксцентрического сокращения [122], это не соответствует времени потери силы у людей через несколько дней после повторного приступа эксцентрического сокращения [112].Воспаление обычно возникает после эксцентрического сокращения мышц [86, 90], и этот воспалительный ответ уменьшается после последующего приступа эксцентрического сокращения мышц задних или передних конечностей [114, 123]. Было высказано предположение, что воспаление может помочь обеспечить защитную функцию от повреждений после последующих приступов эксцентрического сокращения мышц [123, 124]. Повреждение миофибрилл, вызванное приступом эксцентрических сокращений мышц, уменьшается после последующих приступов [125]. Таким образом, трудно определить, является ли уменьшение воспаления, возникающее после повторяющихся приступов схваток, первичным процессом или оно уменьшилось из-за меньшего повреждения тканей.Однако было показано, что пассивное растяжение и концентрическое сокращение мышц, процессы, которые не вызывают явного повреждения ткани, очевидного на световом микроскопическом уровне, могут вызывать небольшой повторяющийся эффект схватки [126]. Также предполагается, что изменение механических свойств мышц, включая жесткость мышц и измененную экспрессию цитоскелетных белков, вносит свой вклад в ОБЭ. Хотя пассивная жесткость мышц увеличивается после эксцентрических упражнений [127], неясно, увеличивает ли это восприимчивость мышцы к травмам [128].Таким образом, хотя некоторые из этих механизмов могут вносить вклад в ОБЭ, точные механизмы эффекта повторного приступа остаются неуловимыми.
Мало что известно о последствиях повторного повреждения черепно-лицевой мышцы, поэтому мы начали исследовать повторные повреждения жевательной мышцы. Черепно-лицевая мышца имеет отличное происхождение и механизмы регуляции развития от мышцы конечности. Масетер происходит от первой глоточной (жаберной) дуги и, как было показано, по-разному реагирует на мышечные повреждения [98].Эффект нарушения регенерации и фиброза жевательной мышцы после повторной травмы был первоначально исследован путем изучения экстравазации плазмы, определяемой здесь как (влажная мышечная масса — сухая мышечная масса / влажная мышечная масса) × 100, как индекс мышечного отека [81]. Мышечный отек значительно увеличился не только после одного приступа эксцентрического сокращения по сравнению с наивным (звездочка на рис. 3), но также после двух приступов сокращения с интервалом в 12 дней (числовой знак на рис. 3). Обратите внимание, что отек мышц значительно увеличился после двух схваток по сравнению с одним приступом сокращения, что указывает на отсутствие эффекта повторных схваток (наивный, 1 бой, 2 боя, P <.025 для 2 схваток по сравнению с 1 поединком и 0,049 для 1 поединка по сравнению с наивным, ANOVA с последующим методом Холма-Сидака, рис. 3). Механическую гипералгезию также измеряли путем определения порога рефлекса отдергивания головы [81]. Первоначально животные были приучены стоять без ограничений на задних лапах и опираться на руку испытуемого, покрытую кожаной перчаткой. Затем определяли механические пороги путем зондирования жевательной мышцы через кожу лица с использованием жесткой нити фон Фрея, соединенной с датчиком силы с фиксированной площадью контакта (Electrovonfrey, модель № 2290, IITC Inc).Сила, необходимая для отведения головы, регистрировалась после пяти предъявлений стимула с интервалом в одну минуту. Для анализа использовались средние значения пяти показаний. При использовании этого метода было обнаружено, что механическая гипералгезия более выражена и сохраняется в течение как минимум 7–14 дней дольше после нескольких приступов эксцентрического сокращения жевательной мышцы, чем после одного сеанса (ANOVA, P <0,05). Взятые вместе, эти данные сильно контрастируют с данными, полученными для мышц задних конечностей, которые показывают ОБЭ в отношении воспаления и болезненности мышц [112, 113, 129].Мы также исследовали влияние двух приступов эксцентрического сокращения мышц с интервалом в 12 дней на сократительную функцию жевательных мышц путем измерения крутящего момента у 7 самцов крыс. После второй серии эксцентрических сокращений максимальный крутящий момент массетера снизился на 79% по сравнению с начальным максимальным крутящим моментом в день 0 и уменьшился еще на 60% по сравнению с максимальным крутящим моментом непосредственно перед вторым циклом эксцентрических сокращений (Рисунок 4). Эти данные показывают, что второй приступ эксцентрических сокращений жевательной мышцы дополнительно снижает мышечную силу (критерий суммы рангов Манна-Уитни, животные на группу, P =.026) в отличие от передней большеберцовой мышцы, в которой второй приступ эксцентрического сокращения мышцы приводит к очень небольшому или никакому дальнейшему снижению мышечной силы (то есть к эффекту повторной схватки) [108, 113]. Таким образом, жевательная мышца не только лишена эффекта повторной схватки, но вместо этого получает повышенное повреждение при повторных приступах мышечной травмы (рис. 5). Мы предполагаем, что это различие вызывает механизмы, которые способствуют возникновению хронической боли в черепно-лицевых мышцах.
5.Синтез роли мышечного повреждения в хронической мышечной боли, включая потенциальные терапевтические цели
В этом сообщении мы показываем, что повторяющиеся приступы повреждения жевательных мышц не вызывают адаптивной ОБЭ, присутствующей в мышцах конечностей, а скорее представляют собой сложное мышечное повреждение. Пациенты с TMD и фибромиалгией обнаруживают измененный центральный ноцицептивный процессинг [30–33, 37], который, скорее всего, изначально запускается из периферического источника [34]. Ноцицептивный ввод со стороны мышечных афферентных нейронов особенно эффективен при возбуждении центральной нервной системы [35].Одним из потенциальных источников мышечных травм является парафункциональное поведение полости рта. Данные показывают, что оральные парафункциональные формы поведения, которые увеличивают мышечное напряжение, являются хорошими предикторами уровней орофациальной боли у пациентов с ВНЧС [130, 131]. Также известно, что экспериментальный бруксизм вызывает мышечную болезненность, описываемую как умеренная мышечная боль, которая усиливается при движении [132, 133]. Горизонтальное движение челюсти при 50% максимальном произвольном сокращении в течение 5 минут или выпячивание и ретрузия челюсти под нагрузкой также вызывают боль в мышцах челюсти с задержкой [134].Наконец, эксцентрическое, но не концентрическое сокращение жевательной мышцы снижает болевой порог давления жевательной мышцы [135, 136], что согласуется с большим повреждением миофибрилл, вызываемым эксцентрическими сокращениями [137]. Поскольку парафункциональное поведение может происходить в течение продолжительных периодов времени, мы предполагаем, что нарушение способности жевательных мышц к регенерации приводит к нейронным трансформациям. Это, в свою очередь, хронически усиливает реакцию первичных афферентных нейронов мышц на последующее повреждение и, таким образом, служит источником для инициирования и / или обострения хронической мышечной боли.
Фактор роста нервов (NGF) представляет собой гомодимерный белок, который связывается с рецепторами TrkA и p75 [138, 139] и участвует в механической и тепловой гипералгезии [140–143]. Несколько открытий устанавливают роль NGF в механизмах боли в периферических мышцах. Во-первых, уровни NGF в жевательной мышце пациентов с ВНЧС отрицательно коррелируют с болевым порогом давления и положительно коррелируют с дескрипторами боли [144]. Уровни NGF также повышаются в воспаленных мышцах после травм, включая травмы, вызванные эксцентрическим сокращением мышц [145–147].В то время как другие исследования указывают на участие NGF в мышечной боли [77, 148, 149], использовались высокие концентрации NGF. Существует несколько источников внутримышечного NGF. Взрослые миофибриллы не продуцируют NGF [150], хотя развивающиеся и дистрофические миофибриллы могут [150, 151]. Другие потенциальные источники NGF включают кератиноциты [152], фибробласты [153] и тучные клетки [154–156]. Известно, что NGF активирует многие ноцицептивные каналы и нейропептиды, участвующие в мышечной боли [157–161], и, следовательно, мы предполагаем, что NGF не только участвует в острой мышечной боли, но и играет важную роль в хронической мышечной боли путем устойчивой модуляции мышечной боли. ноцицептивный канал и экспрессия нейропептидов.Среди них мы ожидаем, что P2X 3 и CGRP особенно важны при боли в глубоких тканях черепно-лицевой области.
Р2Х рецепторы составляют семейство ионотропных рецепторов, которые активируются АТФ (для обзора [162, 163]). В мышцу инъекция АТФ вызывает боль [73] и активирует ноцицепторы в мышцах [164]. Неспецифические антагонисты P2X также уменьшают ноцистное поведение после мышечной боли [165]. Один член семейства P2X, рецептор P2X 3 , специфически участвует в ноцицепции [166].Поскольку гораздо более высокий процент афферентных нейронов черепно-лицевых мышц экспрессирует P2X 3 , чем афферентные нейроны мышц конечностей [167], P2X 3 особенно вовлечен в боль в глубоких тканях черепа. P2X 3 Рецепторы присутствуют на афферентных нейронах жевательных мышц [168], и быстро снижающие чувствительность токи, характерные для рецепторов P2X 3 , могут быть активированы в субпопуляции афферентов жевательных мышц путем применения АТФ [52]. P2X 3 иммунопозитивные мышечные афферентные нейроны увеличиваются через 15 дней после повторяющихся сокращений мышц и быстрого растяжения [81].Таким образом, физиологически релевантные стимулы активируют P2X 3 в первичных мышечных афферентных нейронах в течение продолжительных периодов времени. Одним из потенциальных источников АТФ для активации рецепторов P2X 3 является АТФ, высвобождаемый из цитозоля поврежденных клеток. В системах сокультивирования потенциалы действия и внутренние токи вызываются в ноцицепторах, когда соседние клетки механически повреждены, и показано, что эти ответы опосредуются АТФ [169]. В мышцах концентрация АТФ в миофибриллах составляет приблизительно 10 мМ [170], концентрация, которая легко активирует первичные афферентные нейроны мышц in vivo [164], демонстрируя, что в миофибриллах присутствует достаточно АТФ для активации мышечных афферентных нейронов.Поскольку эксцентрическое сокращение мышц механически повреждает миофибриллы и разрушает их мембраны [81], мы предполагаем, что АТФ высвобождается из поврежденных миофибрилл после мышечного повреждения и активирует рецепторы P2X 3 на мышечных ноцицепторах.
Значительные доказательства причастности нейропептида, пептида, родственного гену кальцитонина (CGRP), к ноцицепции и воспалению [171–175]. CGRP представляет собой нейропептид из 37 аминокислот, синтезируемый в первичных афферентных нейронах. CGRP является мощным вазодилататором кровеносных сосудов [171, 176], включая сосуды в мышцах [176], и опосредует нейрогенное воспаление [177].CGRP вовлечен в специфические ноцицептивные механизмы глубоких тканей [178], включая мышцы [54], и внутримышечный CGRP значительно увеличивается после мышечного повреждения, вызванного эксцентрическими мышечными сокращениями [94]. Семьдесят пять процентов жевательных мышц P2X 3 мышечных афферентов совместно локализуют CGRP [168]. Мы прогнозируем, что эта обширная совместная локализация указывает на большее взаимодействие между CGRP и P2X 3 в тройничном нерве по сравнению с нейронами ганглиев задних корешков, где сегрегированы нейропептиды и P2X 3 [179, 180].NGF не только активирует CGRP [181], но также и P2X 3 [157, 159, 182]. Мы предполагаем, что усиление внутримышечного NGF после повреждения миофибрилл и воспаления мышц не только активирует CGRP, но также увеличивает экспрессию P2X 3 в первичных афферентных нейронах мышц, инициируя реакцию этих нейронов на последующее повреждение.
Дополнительные факторы, которые следует учитывать, заключаются в том, что стресс и вегетативная дисфункция коррелируют с некоторыми мышечными болевыми расстройствами [183–187]. Когда стресс сочетается с эксцентрическими сокращениями мышц задних конечностей, аллодиния сохраняется до 35 дней и становится двусторонней [188].Это открытие демонстрирует, что мышечные травмы могут вызывать длительную пластичность нейронов. Таким образом, мы прогнозируем, что острое мышечное повреждение, особенно в сочетании со стрессом, может вызвать изменения в центральной нервной системе, после которых боль может стать независимой от периферического влечения, и что периодическое мышечное повреждение усугубляет боль даже после того, как произошла центральная трансформация боли. Мало что известно о потенциальном взаимодействии между травмой мышц, вегетативной дисфункцией и развитием хронической мышечной боли, что делает эту область важной для будущих исследований.
Мы предполагаем, что периферические механизмы, вовлекающие первичные афферентные нейроны из глубоких тканей, играют важную роль в развитии преобразований центральной нервной системы, таких как центральная сенсибилизация, которая возникает при мышечных TMDs и фибромиалгии [30–32, 189]. Таким образом, агенты, способные снижать первичный афферентный драйв, вызванный мышечным воспалением, обладают потенциалом в качестве терапевтических средств для лечения острых заболеваний и в качестве модуляторов долгосрочных ноцицептивных явлений. Мы предполагаем, что усиление внутримышечного NGF после мышечного повреждения играет критическую роль в хронической боли, постоянно повышая уровень P2X 3 и CGRP в первичных афферентных нейронах мышц.Хотя существуют селективные антагонисты P2X 3 [190], а не непосредственно нацеленные на P2X 3 , потенциально более действенным подходом является концентрация на антагонистах CGRP и биопрепаратах NGF (для обзора [191, 192]), потому что эти агенты обладают потенциал для уменьшения как нейрогенного воспаления, так и активации P2X 3 . Мы прогнозируем, что антагонисты CGRP будут не только уменьшать вазодилатацию и синтез и высвобождение CGRP, но они также будут ослаблять повышающую регуляцию рецепторов P2X 3 , уменьшая активацию мышечных ноцицепторов АТФ.Мы также ожидаем, что антитела против NGF будут обладать множественными антиноцицептивными действиями. Они включают, но не ограничиваются этим, блокирование опосредованной NGF активации CGRP и снижение позитивной регуляции P2X 3 из-за CGRP.
6. Выводы
В этом сообщении мы описали различия в реакции на повреждение жевательной мышцы по сравнению с мышцей задней конечности. Мы также включили новые доказательства того, что жевательные мышцы не адаптируются к повторяющимся травмам, как это происходит в мышцах задних конечностей (т.е. жевательные мышцы не проявляют эффекта повторной схватки). Мы предполагаем, что острые приступы травм, как это происходит во время пероральных парафункций, увеличивают фактор роста внутримышечных нервов, вызывая стойкую активацию ноцицептивных рецепторов и нейропептидов. Этот механизм заставляет первичные афферентные нейроны повышать чувствительность при последующем повреждении и служит для запуска и / или обострения хронической мышечной боли.
Травма икроножной мышцы | Мичиган Медицина
Обзор темы
Ваша икроножная мышца состоит из двух мышц: икроножной и камбаловидной.Эти мышцы могут быть повреждены, если они будут растянуты.
Травма икроножной мышцы может варьироваться от растяжения или растяжения, которые можно лечить дома, до более серьезного разрыва, при котором может потребоваться помощь врача.
Что вызывает травму икроножной мышцы?
Травма икроножной кости чаще всего возникает во время занятий спортом, когда вам нужно быстро оттолкнуться ногой для резкого увеличения скорости. Примеры включают теннис, бейсбол, футбол, ракетбол и даже простой бег.
Внезапное движение может вызвать нагрузку на икроножную мышцу, растягивая ее сверх нормальных пределов.Это может произойти внезапно (острая травма) или со временем (травма из-за чрезмерного перенапряжения).
Каковы симптомы?
Симптомы зависят от того, насколько сильно вы повредили мышцу.
Если травма вызвана только растяжением, вы можете почувствовать сильную тягу в голени. Это может быть неудобно. У вас может возникнуть приступ боли.
Более серьезные мышечные разрывы вызовут очень острую боль и лишат вас возможности ходить.
Как лечить травму икроножной мышцы?
Большинство растяжений икроножных мышц можно лечить в домашних условиях:
- Дайте отдых травмированной ноге.Расслабьтесь на день или два.
- Прикладывайте лед или холодный компресс к больной мышце на 10–20 минут за раз, чтобы остановить отек. Положите тонкую ткань между пакетом со льдом и кожей. Постарайтесь делать это каждые 1-2 часа в течение следующих 3 дней (когда вы бодрствуете) или до тех пор, пока опухоль не спадет.
- Через 2–3 дня можно попробовать чередовать холод с теплом. Чтобы использовать тепло, положите на икры теплую бутылку с водой, низко поставленную грелку или теплую ткань. Не ложитесь спать с грелкой на коже.
- Оберните голень эластичной повязкой (например, бинтом Ace), чтобы уменьшить отек. Не заворачивайте его слишком плотно, так как это может вызвать еще больший отек под пораженным участком. Ослабьте повязку, если она станет слишком тугой. Признаки того, что повязка слишком тугая, включают онемение, покалывание, усиление боли, похолодание или припухлость в области под повязкой.
- Подпирайте ногу на подушке, когда вы ледяете ее, а также в любое время, когда вы садитесь или ложитесь в течение следующих 3 дней. Постарайтесь, чтобы это было выше уровня вашего сердца.Это поможет уменьшить отек.
- Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Если врач прописал вам обезболивающее, примите его в соответствии с предписаниями.
- Если вы не принимаете обезболивающие, отпускаемые по рецепту, узнайте у врача, можно ли вам принимать лекарства, отпускаемые без рецепта.
- Не делайте ничего, что ухудшает боль. Возвращайтесь к упражнениям постепенно, когда почувствуете себя лучше.
При более серьезных травмах лечение может включать физиотерапию или хирургическое вмешательство.
Как предотвратить травмы икроножных мышц?
Большинство травм икроножных мышц происходит во время занятий спортом. Если в прошлом у вас были проблемы с икроножными мышцами, особенно важно попытаться предотвратить повторную травму. Когда вы тренируетесь, старайтесь:
- Разминаться. Перед любым спортом или интенсивной деятельностью постепенно разогрейте свое тело, сделав 5-10 минут ходьбы или езды на велосипеде.
- Остыть и потянуться. После интенсивной активности постепенно остынет: около 5 минут бега трусцой, ходьбы или езды на велосипеде и 5 минут растяжек.
- Избегайте занятий спортом или интенсивной активности, которой вы не в состоянии.
Кредиты
По состоянию на: 16 ноября 2020 г.
Автор: Healthwise Staff
Медицинский обзор: Э. Грегори Томпсон, врач внутренних болезней
Адам Хусни, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины, семейная медицина
Патрик Дж. МакМахон, доктор медицины, ортопедическая хирургия
По состоянию на: 16 ноября 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: E.Грегори Томпсон, врач-терапевт, Адам Хусни, врач, семейная медицина, Кэтлин Ромито, врач, семейная медицина, и Патрик Дж. МакМахон, врач-ортопед, хирургия
.
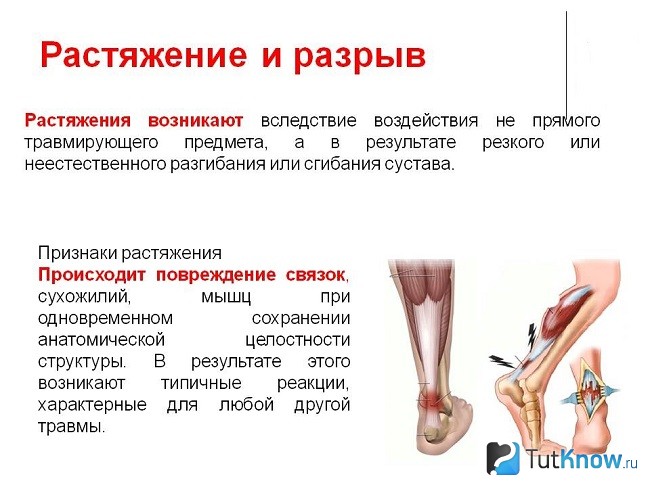
 Диск позволяет шее двигаться, но в, то, же время удержит шею от избыточных движений. Внешняя часть диска (так называемое фиброзное кольцо) может быть разорвана от хлыстовой травмы. Как правило, это разрыв заживает, но не у всех пациентов. В этом случае диск становится слабее и приводит к болям во время обычной деятельности. Боль исходит от нервных окончаний в фиброзном кольце. Диск является основной причиной хронической боли в шее у 25% пациентов, но боль может быть связана одновременно с болью в фасеточных суставах. Гораздо реже появляется грыжа диска и компрессия нервных корешков и, в таких случаях боль в руке преобладает над болью в шее.
Диск позволяет шее двигаться, но в, то, же время удержит шею от избыточных движений. Внешняя часть диска (так называемое фиброзное кольцо) может быть разорвана от хлыстовой травмы. Как правило, это разрыв заживает, но не у всех пациентов. В этом случае диск становится слабее и приводит к болям во время обычной деятельности. Боль исходит от нервных окончаний в фиброзном кольце. Диск является основной причиной хронической боли в шее у 25% пациентов, но боль может быть связана одновременно с болью в фасеточных суставах. Гораздо реже появляется грыжа диска и компрессия нервных корешков и, в таких случаях боль в руке преобладает над болью в шее.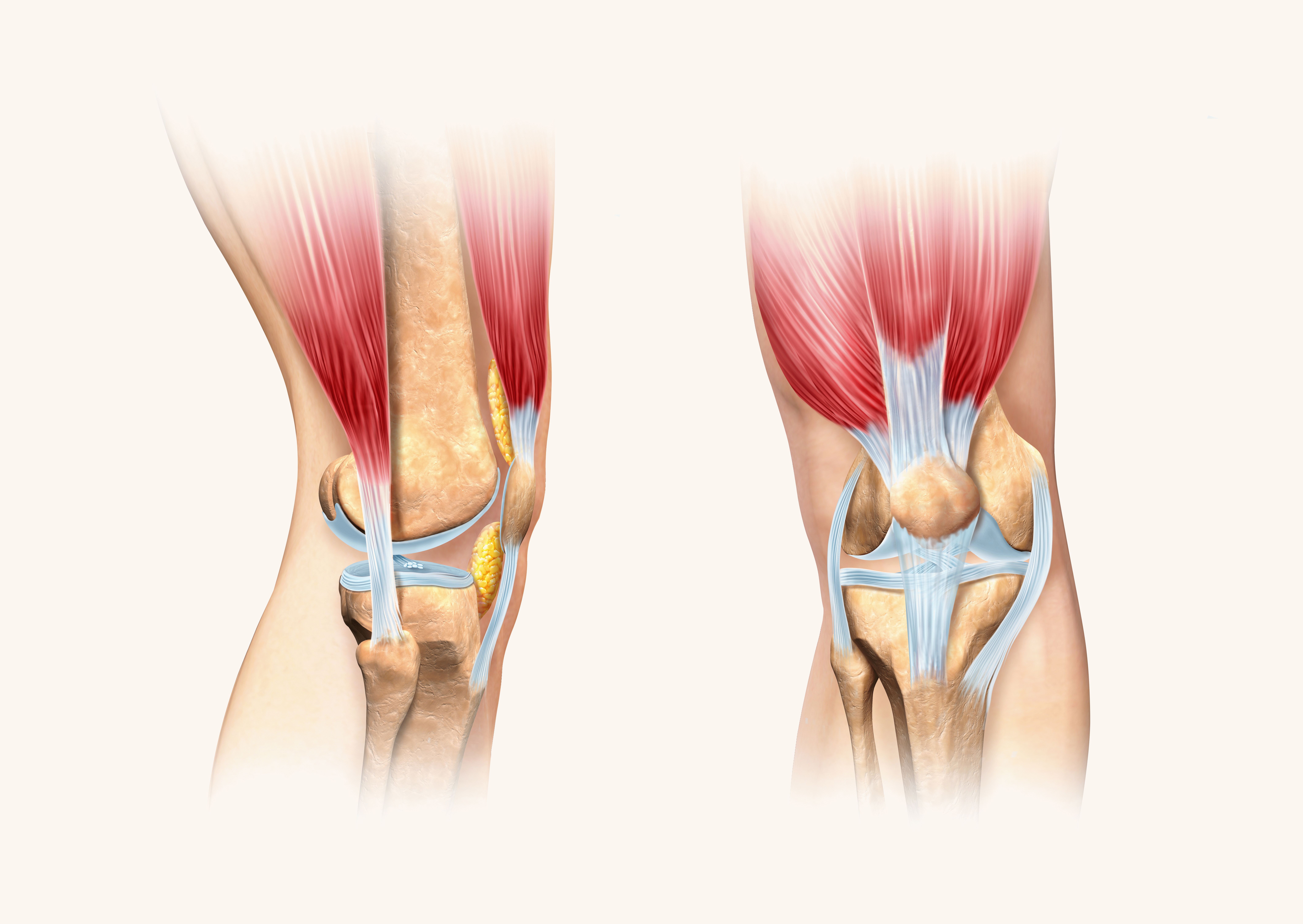

 Рентгеновские снимки позволяют также увидеть высоту дисков и наличие остеофитов.
Рентгеновские снимки позволяют также увидеть высоту дисков и наличие остеофитов.
 Возможно также использование малоинвазивных процедур, таких как радиочастотная невротомия, если болевой синдром носит упорный характер.
Возможно также использование малоинвазивных процедур, таких как радиочастотная невротомия, если болевой синдром носит упорный характер.