Холестерин — плюсы, минусы, подводные камни
Друзья. Судя по вашим запросам, тема про холестерин оказалась самой злободневной.С нее и начнем.
Я уже писал об этом страшном веществе здесь, но это было давно.
Благодаря успехам медицинской науки, а в еще большей степени, усилиям маркетологов, холестерин из названия химического вещества превратился в страшного монстра, которым в настоящее время уже пугают детей. Мол, холестерин — от него все беды.
Но мало кто знает, что живет с этим холестерином с детства, впитывает его с молоком матери, выделяет его каждый день и потребляет снова. Этакий круговорот холестерина в природе.
Если рассматривать холестерин как химическое соединение, в отрыве от организма, то окажется, что холестерин — вещество, близкое по своему строению к жирам. Он твердый, не растворяется в воде, но любит жидкие жиры и растворяется в них без остатка. Но организм — не пробирка, в нем все сложнее и мудрее.
Как таковой холестерин не плавает в организме, он находится в составе сложных соединений, которые и определяют его свойства.
Структуры, в составе которых он присутствует в организме, можно перечислять очень долго:
— он входит в состав клеточной стенки, которая не дает клетке развалиться;
— он является основой желчи
— он является основой половых гормонов, гормонов надпочечников и проч.
— он играет важную роль в передаче нервного импульса
— он является энергетическим субстратом (питательным элементом) для некоторых групп мышц, в том числе для миокарда.
Основными органами, отвечающим за уровень холестерина, являются печень и кишечник.
Около 80% холестерина образуется в печени, часть идет в ткани на строительные или энергетические нужды, часть идет в кишечник в составе желчи.
С желчью холестерин попадает в кишечник, участвует в переваривании пищи (в том числе богатого холестерином мяска), а потом всасывается обратно, и с током крови едет в печень.
По крови холестерин путешествует в составе липопротеидов. Это сложные белково-холестериновые соединения, которые не позволяют молекулам холестерина объединяться в большие нерастворимые конгломераты, и доставляющие холестерин туда, куда он нужен. Их можно сравнить с автобусом, который везет пассажиров по маршруту, защищая от дождя и ветра. Только если в автобусе набилось много людей, то мы считаем, что в нем большая плотность, а с липопротеидами наоборот — чем больше в нем липидов, тем плотность его меньше.
Липопротеиды высокой плотности (ЛПВП) собирают холестерин из периферических тканей и везут его к печени.
Это «хороший» холестерин, он собирает «пассажиров», не давая им скапливаться в бляшки.
Липопротеиды низкой (ЛПНП) и очень низкой плотности (ЛПОНП) — везут холестерин из печени к периферическим тканям.

вот они, виновники торжества
Это очень упрощенная схема, но из нее видно, что не все холестерины одинаково полезны.
Поэтому, если вам сообщают, что у вас в анализах высокое содержание холестерина, всегда следует поинтересоваться — какого именно? Если высокой плотности — все ок. Если низкой — следует задуматься.
Почему повышается уровень холестерина?
1.Генетические причины. Существуют семейные предрасположенности к высокому уровню холестерина. Это не значит, что если у вас такая предрасположенность, то вы обречены на высокий уровень холестерина. Его можно и нужно контролировать (об этом ниже).
2. Стресс. Хронический и острый стресс приводит к выбросу большого количества холестерина. Организм готовится к обороне, поэтому ему требуется энергия, питание, защитные структуры.
3. Питание.
Вот здесь остановимся подробнее.
В интернете в некоторых «особо продвинутых» статьях из серии «научных мифов» курсирует информация о том, что уровень холестерина не зависит от питания.
Действительно, 80% холестерина — это свой собственный, эндогенный холестерин. Но откуда он берется? Из обломков клеток, гормонов, продуктов метаболизма, но в большей части — через обратное всасывание из кишечника. Поэтому если в кишечник поступает много холестерина, как своего, так и чужого, из вкусного бутерброда с икрой и маслом, то в кишечнике он всасывается без разбора.
Это теоретическое размышление было доказано в многократных исследованиях, как экспериментальных, так и клинических.
Аничков и кролики
В 1913 году российский ученый Николай Николаевич Аничков со своими сотрудниками усиленно кормили кроликов холестерином, а после этого изучали их тушки. Оказалось, что при употреблении в пищу холестерина в сосудах образовывались атеросклеротические бляшки.
Это было фундаментальное исследование, установившее связь атеросклероза и холестерина.
В дальнейшем появилась критика, что кролики не едят холестерин, и у них холестерин оказывался не только на сосудистой стенке, но и в глазах, почках, между мышечных волокон, чего у человека не происходит. Однако повторение этого эксперимента на крысах, обезьянах, которые холестерин употребляют с большим удовольствием полностью подтвердило изначальную версию. 
Финские лесорубы.
В Финляндии диета с большим количеством холестерина (жирного молока, сливочного масла) является частью национальных традиций. В 1970-х годах был проведен эксперимент, при котором жителей Финской части Карелии призывали уменьшать количество употребляемого с пищей холестерина. В итоге за 5 лет усилий количество смертей от сердечно-сосудистых заболеваний, в основе которых лежит атеросклероз, уменьшилось на 70%. Шах и мат. 
Ну и совсем уж для сторонников теории заговора.
Существует четко доказанная связь между уровнем холестерина и смертностью от сердечно-сосудистых катастроф (инфаркты и инсульты). В конце 60-х годов прошлого века было проведено исследование MRFIT, в котором было обследовано 3 500 000 человек. В результате было выяснено, что при увеличении уровня общего холестерина свыше 5,2 ммоль/л смертность от инфарктов/инсультов возрастает в разы: при уровне холестерина 6,5 ммоль/л риск смерти выше в 2 раза, а при уровне 7,8 ммоль/л — в 4 раза. При этом ключевую роль играло снижение уровня ЛПВП (хорошего) ниже 1 ммоль/л и повышение ЛПОНП (плохого) свыше 3,5 ммоль/л. Наконец, знаменитое исследование 4S — (Scandinavian Simvastatin Survival Study), куда включили 4444 скандинавских пациента, показало, что снижение уровня холестерина до нормальных цифр уже у больных атеросклерозом людей снижает риск смерти на 30%.
Из всего этого можно сделать выводы.
Плюсы. Холестерин жизненно необходим нашему организму. Без него мы как рук (без желчи, адреналина, эстрогена/тестостерона, мышечной ткани и т.д.) Поэтому пугаться его не стоит. Просто нужно его контролировать.
Минусы. Избыток холестерина приводит к образованию атеросклеротических бляшек. Больше всего холестерин содержится во вкусных жирных продуктах животного происхождения (свининка, сливочное масло, икра, кожа курицы, поджаристая такая корочка и т.д.)
Подводные камни. Важен не общий уровень холестерина, а уровень липопротеидов низкой и очень низкой плотности. Именно эти два соединения играют ключевую роль в развитии атеросклероза.
Продолжение следует (как бороться с излишками, что такое статины, плюсы, минусы, подводные камни).
Продолжение про холестерин холестерин
Продолжение про статины часть 1.
Зачем знать свой холестерин: кардиориск, укрепление здоровья
Какие варианты есть у тех людей, которые столкнулись с побочными эффектами лекарства? Некоторые доктора предлагают, чтобы пациенты попробовали другие виды статинов, прежде чем считать их совершенно неподходящими. Если они все негативно влияют на здоровье и дают побочные эффекты, возможно применение нестатиновых препаратов, таких как эзетимиб, который снижает уровень холестерина, подавляя его всасывание в кишечнике. Но в борьбе с высоким холестерином, кроме лекарств, есть и другие методы. Для тех, кто не переносит статины, и для людей, принимающих препараты, есть целый ряд рекомендаций, улучшающих здоровье сосудов и сердца, а также нормализующих обменные процессы.
Рацион питания для пользы сердца и сосудов

Основой снижения уровня холестерина является сбалансированное питание. Это не значит, что нужно покупать только продукты, на этикетках которых написано «низкий уровень холестерина». На самом деле, здоровье укрепляет разнообразное питание, особое внимание уделяется растительной пище, рыбе, бобовым, цельнозерновым продуктам и фруктам. Они значительно лучше снижают уровень проблемного холестерина, чем обычная диета, состоящая из готовых продуктов, плотных и жирных блюд. Важно придерживаться рациона с низким содержанием насыщенного жира, избытком углеводов и достаточным количеством полноценного белка. Растительная пища помогает нормализовать пищеварение и стул, укрепляя здоровье в целом и способствуя выведению излишков холестерина. Нужно несколько ограничить потребление красного мяса, яиц и сыра.
Есть целый ряд систем питания, например, средиземноморская диета или DASH-диета, которые благотворно влияют на сердце с сосудами и являются одним из вариантов решения проблемы высокого холестерина. Было много исследований, которые доказали не менее эффективное влияние изменений в питании в отношении здоровья сосудов и сердца, наряду с препаратами.
Но наиболее эффективен многоплановый подход — это диета, физические упражнения, снижение стресса и наблюдение врача. Хотя это самая сложная в практическом исполнении методика, но она позволяет снизить ЛПНП почти на 40% и даже несколько уменьшить размер бляшек в артериях. Если речь идет о сердце, даже небольшое уменьшение бляшек — это значительное улучшение питания миокарда.
Регулярные упражнения также очень важны, чтобы укрепить здоровье в целом и сердечно-сосудистую систему в частности. Недавние исследования показывают, что регулярные занятия аэробикой в течение примерно 12-ти недель могут увеличивать полезный холестерин ЛПВП в пределах от 5 до 10%. Также нормализуется уровень триглицеридов и кровяное давление Необходимо не менее 30 минут умеренных аэробных упражнений пять-семь дней в неделю.
Использованы фотоматериалы Shutterstock
Плюсы и минусы холестерина — Все про холестерин
Содержание статьи
Так ли эффективны статины от холестерина и в чём же их польза и вред
Многие годы безуспешно боретесь с ХОЛЕСТЕРИНОМ?
Глава Института: «Вы будете поражены, насколько просто можно снизить холестерин просто принимая каждый день…
Читать далее »
Статины от холестерина, польза и вред которых до сих пор вызывают множество толков, тем не менее продолжают довольно широко использоваться, особенно в непростых клинических случаях. Такое средство, как статины изобрели в Японии в 70-е гг. ХХ века. В то время препараты вызвали огромный фурор. Исследования демонстрировали ошеломляющие результаты: прием статинов на треть понижал уровень холестерина. Однако польза и вред статинов по-прежнему являются предметом разногласий среди специалистов.
Специфичность воздействия лекарственного препарата
Статины – общее наименование группы средств с одинаковым принципом действия, направленного на понижение уровня холестерина путем подавления процесса его синтеза. Скорее всего, ни для кого не секрет, что 80% холестерина продуцирует печень, и лишь остальной недостающий процент восполняется из получаемой пищи.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Статины влияют на работу печени, тем самым частично блокируя выработку «плохого» холестерина (ЛПНП). Лекарственные средства подобной группы прописываются доктором лишь после получения результатов исследований. Вдобавок действие статинов является эффективным, только если их прием систематичен.
Почему же возник такой переполох вокруг холестерина? Всё дело в том, что холестерин может спровоцировать закупорку сосудов и привести к развитию ра
Пять мифов о холестерине, которые опровергнуты новыми научными исследованиями
Врачи и ученые развеяли заблуждения, которые долгие годы сбивали нас с толку и заставляли расстраиваться из-за каждого лишнего кусочка «опасной» еды
Миф первый: Уровень холестерина подскакивает из-за вредных продуктов
— Недавно прошла диспансеризацию, и обнаружили повышенный холестерин – теперь придется завязать с любимой яичницей на завтрак, — сокрушается знакомая. Также планируется «наложить санкции» на сливочное масло, творог (кроме обезжиренного), цельное молоко, жирную морскую рыбу… В общем – не позавидуешь. Конечно, столь жесткую диету выдерживает не так уж много героев, однако переживают, беспокоятся и тревожатся из-за «вредной» еды, повышающей холестерин, миллионы людей во всем мире.
— Если вы откажетесь от яиц, в желтках которых действительно содержится много холестерина, то недополучите его… процентов на 10, — пожимает плечами врач-генетик биомедицинского холдинга «Атлас» Ирина Жегулина. – Влияние жирной еды на повышение уровня холестерина в организме, мягко говоря, многократно преувеличено. На самом деле наш организм устроен так, что 80 — 90% холестерина синтезируются в печени – независимо от того, питаетесь вы сливочным маслом или морковкой. То есть, диета, конечно, может несколько скорректировать уровень этого вещества в организме, но совсем несущественно – лишь на те самые 10 – 20%.
Миф второй: Чем ниже его показатели в крови, тем лучше
Общепризнанная международная норма общего холестерина в крови – до 5,5 ммоль/л. Однако принцип «чем меньше, тем лучше» в данном случае не действует напрямую, предупреждают врачи. Есть несколько важных нюансов.
— Как правило, холестерин циркулирует у нас в крови, по сосудам, не сам по себе, а в виде липопротеидов — то есть соединений с белковыми комплексами. Они имеют разную плотность и размеры. Липопротеиды низкой плотности нередко называют «плохим холестерином», поскольку они являются одним из фактором риска для развития атеросклероза (заметьте, лишь одним из факторов и вовсе не решающим!). Липопротеиды высокой плотности известны как «хороший холестерин». Они не только не провоцируют атеросклероз, но даже служат средством его профилактики – препятствуют прикреплению «плохого» холестерина к стенкам наших сосудов.
— Будучи липидом (жиром), холестерин является строительным материалом для оболочек всех клеток нашего организма. То есть он нам просто жизненно необходим! В том числе холестерин участвует в выработке важнейших гормонов: женских эстрогена и прогестерона, мужского тестостерона. Соответственно, недостаток этого «опального» вещества чреват снижением мужской силы, а у дам – нарушением менструального цикла и повышением риска бесплодия. Также при нехватке холестерина, образующего в том числе оболочки клеток нашей кожи, ускоряется появление морщин.
— Нижняя граница нормы общего холестерина в крови для взрослых людей – 3 ммоль/л. Если показатели меньше, то это повод задуматься о серьезных нарушениях в организме. Особенно велик риск поражения печени, предупреждают врачи-гепатологи и советуют провести обследование этого органа.

При повышенном уровне глюкозы в крови начинается разрушение стенок сосудов, в первую очередь – в тех органах, где сосуды тонкие и образуют капиллярные сети: головной мозг, глаза, почкиФото: Евгения ГУСЕВА
Миф третий: Виновник атеросклероза
Сердечно-сосудистые заболевания, инфаркты и инсульты, в нашей стране занимают первое место среди причин преждевременного ухода из жизни. А одна из самых частых причин нарушений работы сосудов и сердца – атеросклероз. То есть сужение артерий и других сосудов из-за нежелательных наростов и закупорка холестериновыми бляшками. Традиционно главным виновником атеросклероза считается холестерин: чем выше его показатели, тем сильнее, прямо пропорционально подскакивает риск болезни.
— Если ваши сосуды сами по себе здоровы, не повреждены, то холестериновые наросты и закупоривающие бляшки ни с того ни с сего не образуются! – опровергает популярный миф врач-генетик Ирина Жегулина, исходя из современных исследований работы нашего организма. И поясняет: — Если человек, скажем, курит и в его организм попадают смолы и другие вредные вещества, либо в крови повышен уровень глюкозы, то под действием этих факторов происходит повреждение стенок сосудов. Оголяется коллаген, из которого построены стенки, и в это место устремляются клетки крови тромбоциты, вещества-факторы воспаления и соединения холестерина. А поскольку сосуд уже поврежден, то для холестерина открывается путь внутрь. И со временем, по мере его накопления вместе с тромбоцитами, образуются те самые холестериновые бляшки.
Так что сам по себе холестерин попросту не может быть главным виновником атеросклероза и злейшим врагом наших сосудов. Скорее, он выполняет роль «пособника», подключаясь к процессу, запущенному другими факторами (см. далее рубрику «Поберегись!»).
Миф четвертый: Постные блюда полезнее
Поскольку наша печень сама по себе синтезирует холестерин, то, может, сокращение жира в пище все же полезно? Скажем, безжировыми диетами вовсю увлекаются худеющие, модное вегетарианство велит избегать животных жиров.
— Не забывайте, что на 60% из жира состоит наш мозг, — напоминает один из ведущих мировых нейробиологов Филипп Хайтович. – Количество и соотношение жиров в питании серьезно влияет на состояние и работу мозга. В частности, исследования доказали пользу ненасыщенных жирных кислот – Омега-6 и Омега-3. Известно, что они хороши для развития мозга, и потому их обязательно нужно добавлять в питание ребенка. В то же время очень важно соблюдать баланс: соотношение кислот Омега-6 и Омега-3 в пище должно быть 4:1. Однако фактически многие современные люди употребляют слишком много Омега-6 и слишком мало Омега-3 кислот. Такой перекос может привести к нарушению памяти, депрессиям, число которых растет, и даже суицидальному настрою.

При курении в организм попадают смолы и другие токсичные вещества, повреждающие стенки сосудовФото: Олег УКЛАДОВ
ЭТО ПРИГОДИТСЯ
Выравниваем жировой баланс и поддерживаем мозг
Источники кислот Омега-6 – подсолнечное и кукурузное масло, яйца, сливочное масло, свинина. Их употребление предотвращает развитие атеросклероза, сахарного диабета, рассеянного склероза, обеспечивает работу иммунитета.
Кислоты Омега-3 помогают уберечься от депрессии, справиться с синдромом хронической усталости, головными болями, а также заметно снижают риск болезни Альцгеймера. Главные источники – жирные сорта морских рыб: палтус, скумбрия, сельдь, тунец, форель, лосось. Однако важно иметь в виду, что ценные кислоты содержатся в дикой рыбе, которая питалась морскими водорослями и мелкой рыбешкой. Искусственная форель и лосось, выращенные на комбикормах, практически лишены Омега-3.
Кроме дикой рыбы этих кислот много в печени трески, грецких орехах, льняном масле, шпинате, кунжуте, семенах льна. На практике дешевле и проще всего можно повысить количество Омега-3 в своем рационе и выровнять баланс с Омега-6, ежедневно съедая горсть грецких орехов и добавляя в каши и салаты льняное масло, кунжут или семена льна.
Миф пятый: Здоровый образ жизни – крепчайшая защита от инфаркта
Безусловно, правильное питание, сон, минимум стрессов и вредных привычек резко снижают риск заработать сердечно-сосудистые заболевания. Однако порой мы сталкиваемся с печальными примерами: человек не пил, не курил, не переедал, а умер в раннем возрасте от инфаркта/инсульта.
— Современные исследования показывают, что есть еще один серьезный фактор риска, повреждающий сосуды, о котором мало кто задумывается: повышенный уровень вещества гомоцистеина, — поясняет врач-генетик Ирина Жегулина. Это аминокислота, которая образуется у нас в организме в процессе переработки незаменимой аминокислоты метионина и обмена витаминов группы В. Если у человека нарушено усвоение одного из них — витамина В9 (фолиевой кислоты), то повышается уровень гомоцистеина в крови, и, будучи в избытке, это вещество начинает повреждать сосуды.
Поэтому людям, у которых есть признаки сердечно-сосудистых проблем, рекомендуется сдавать анализ на уровень гомоцистеина.
ПОБЕРЕГИСЬ!
Что губит артерии на самом деле
— Курение: в организм попадают смолы и другие токсичные вещества, повреждающие стенки сосудов.
— Злоупотребление сладостями: при повышенном уровне глюкозы в крови начинается разрушение стенок сосудов, в первую очередь – в тех органах, где сосуды тонкие и образуют капиллярные сети: головной мозг, глаза, почки.
— Повышенный уровень аминокислоты гомоцистеина, содержание которой в крови зашкаливает, если у человека есть проблемы с усвоением фолиевой кислоты.
Холестерин плюсы и минусы — Все про холестерин
Содержание статьи
Подробное описание такой процедуры, как тромбоцитоферез
Многие годы безуспешно боретесь с ХОЛЕСТЕРИНОМ?
Глава Института: «Вы будете поражены, насколько просто можно снизить холестерин просто принимая каждый день…
Читать далее »
Бывают ситуации, когда человеку экстренно требуется кровь, получить которую можно от донора. Однако, донорство цельной крови – это не единственный способ переливания крови. В отдельных ситуациях реципиенту требуется не вся кровь, а лишь отдельные ее компоненты. Для этого существуют специальные методики выделения необходимых микроэлементов крови, забор которых производится у донора. Оставшаяся кровь возвращается обратно донору. Одной из таких процедур является тромбоцитоферез, при котором из общей массы крови механическим способом задерживают только тромбоциты. Оставшуюся массу вводят в донорский организм. Такая процедура довольно дорогостоящая, а также имеет массу нюансов, каких именно – разберем далее.
Особенности процедуры
При сдаче цельной крови, объем которой не должен превышать 500 мл единоразово, продолжительность процедуры не занимает более 10-15 минут. Для донорства подходят только здоровые и предварительно обследованные люди, которые получили заключение от врача, разрешающее быть донором. В том случае, когда необходима не вся кровь, а лишь безъядерные ее частицы тромбоциты, процедура займет около 2-3 часов. Для ее проведения потребуется специальный аппарат, способный фильтровать кровь, разделяя ее на микрочастицы. Данный вид донорства является наиболее востребованным, особенно для людей, страдающих хронической тромбоцитопенией или получивших обильное кровотечение при хирургическом вмешательстве.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Процедура показана на видео
Подготовка
Донором тромбоцитов может стать далеко не каждый. Для этого человек должен пройти специальное мед. обследование, а также заключение специалиста. К забору крови следует подготовиться, выполняя следующие рекомендации:
- Исключить прием лекарственных препаратов, которые разжижают кровь. В идеале лучше вообще не принимать никакие лекарства за 2 недели до сдачи крови.
- Не употреблять спиртные напитки за 5-7 дней до забора крови, а также отказаться от курения на сутки до указанной даты тромбоцитофереза.
- Ограничить прием молочных прод
Плохой и хороший холестерин. Что нужно знать о таком важном соединении | Здоровая жизнь | Здоровье
Самое известное медицинское словечко — «холестерин». Но чем больше мы о нём слышим, тем меньше знаем про него. Информационный шум окончательно запутал нас в этом вопросе. Как же нам быть?
Плохой или хороший?
Слово это стало просто демоническим, но с другой стороны, продвинутые люди хорошо усвоили, что есть два холестерина: плохой и хороший. Где же истина и чем эти вещества отличаются? На самом деле, холестерин — един. А плохим или хорошим его делает «свита». В нашей крови холестерин просто так в чистом виде не плавает. Он всегда находится соединении с жирами, белками и другими веществами — такие комплексы называются липопротеинами. И от состава этих веществ холестерин и бывает то плохим, то хорошим. Например, в составе липопротеинов низкой плотности (ЛНП или ЛПНП) он плохой. Из таких комплексов холестерин и оседает на стенки сосудов, образуя так называемые холестериновые бляшки. Похожим образом ведут себя и триглицериды (жиры), которые по большей части входят в состав липопротеинов. А вот хороший холестерин содержится в липопротеинах высокой плотности (ЛВП). В таком виде он переносится из самих бляшек и из других органов на переработку в печень. То есть, ЛВП даже обладают профилактическим и чуть-чуть лечебным действием.
Свой или чужой?
Другой важнейший вопрос, откуда холестерин берется, из пищи? На самом деле, большую часть холестерина синтезирует наша печень, и гораздо меньшая часть из пищеварительного тракта — примерно 20-25%. И очень важно, что даже этот холестерин, всасывающийся из кишечника, не весь из еды. Часть его происходит из желчи, которую, в свою очередь производит печень, и выделяет в пищеварительный тракт. С помощью диеты можно сократить поступление холестерина и снизить его уровень на 10-15%. Это не очень много, поэтому, в первую очередь используют лекарства, которые подавляют синтез холестерина в печени, в том месте, где его образуется большинство. Такой подход к снижению холестерина более эффективный.
Когда снижать и до каких пор?
Если говорить обобщенно, то взрослым хорошо иметь общий холестерин не выше 5,18 ммоль/л, а детям не выше 4,4 ммоль/л. Считается, что именно такой уровень не способствует развитию сердечнососудистых заболеваний и их осложнений. Но на деле в этом вопросе много тонкостей.
 Объясняет Юрий Васюк, кардиолог, доктор медицинских наук, профессор, заведующий кафедрой клинической функциональной диагностики и Ученый секретарь Московского государственного медико-стоматологического университета им. А.И. Евдокимова:
Объясняет Юрий Васюк, кардиолог, доктор медицинских наук, профессор, заведующий кафедрой клинической функциональной диагностики и Ученый секретарь Московского государственного медико-стоматологического университета им. А.И. Евдокимова:
— В первую очередь при назначении лекарств, снижающих холестерин в крови, нужно ориентироваться на уровень так называемых липопротеидов низкой плотности (ЛНП). Это одна из наиболее вредных фракций, больше других способствующая развитию атеросклероза. Её называют «плохим холестерином». При каком холестерине в крови надо уже начинать лечение? Современный взгляд на это таков: единой нормы содержания его в крови для всех нет. Она зависит от риска развития инфарктов, инсультов и других заболеваний, связанных с атеросклерозом. Чем выше риск их возникновения, тем ниже должен быть уровень холестерина, тем больше его нужно снижать (см. таблицу). Существуют специальные методики для расчета риска. Например, если у человека есть много факторов риска сердечнососудистых осложнений (гипертония, ожирение, курение, сахарный диабет и т.д.) или уже появились проявления этой болезни (поражение сердца, сосудов головного мозга, почек, глаз и т.д.), то препараты для его снижения нужно назначать при более низких концентрациях холестерина в крови, или даже при нормальной его величине. Во многих очень крупных исследованиях было показано, что это реально снижает число сердечнососудистых осложнений и смертность от них. И нам хорошо понятно, почему это происходит. Прежде всего потому, что препараты из группы статинов — это главные лекарственные средства, используемые для снижения холестерина, — обладают ещё и так называемыми плейотропными эффектами: они не только тормозят синтез холестерина в печени, но ещё и подавляют иммунное воспаление внутренней стенки сосудов. Тем самым они существенно снижают риск повреждения самих сосудов и образования в них холестериновых бляшек и тромбов. Последние приводят к инфарктам, инсультам и прочим осложнениям атеросклероза. Кроме статинов ещё применяют препараты из группы фибратов, действующие преимущественно на триглицериды, а также препараты, подавляющие всасывание холестерина в кишечнике, поступающего в организм вместе с жирной пищей. А в последнее время появились так называемые моноклональные антитела. Они обладают самым мощным действием и их применяют обычно в тех случаях, когда статины, фибраты и другие препараты недостаточно снижают холестерин. Особенно часто так бывает при наследственных гиперхолестеринемиях — нарушениях обмена веществ, приводящих к его значительному повышению.
Оптимальный уровень холестерина у людей с разными рисками развития атеросклероза и его осложнений (ммоль/л)
Вид холестерина | У людей с низким риском | У людей с умеренным риском | У людей с высоким риском | У людей с очень высоким риском | |
|---|---|---|---|---|---|
Общий холестерин | ≤ 5,5 | ≤ 5,0 | ≤ 4,5 | ≤ 4,0 | |
ЛНП (вредный) | ≤ 3,5 | ≤ 3,0 | ≤ 2,5 | ≤ 1,8 | |
ЛВП (хороший) | Муж. | > 1,0 | > 1,0 | > 1,0 | > 1,0 |
Жен. | > 1,2 | > 1,2 | > 1,2 | > 1,2 | |
Триглицериды | ≤ 1,7 | < 1,7 | < 1,7 | < 1,7 | |
Примечание: Составлено по российским рекомендациям по «Диагностике и коррекции нарушений липидного обмена с целью профилактики и лечения атеросклероза». Разработаны комитетом экспертов Российского кардиологического общества (РКО), Национального общества по изучению атеросклероза (НОА) и Российского общества кардиосоматической реабилитации и вторичной профилактики (РосОКР).
Смотрите также:
«Плохой» и «хороший» холестерин. Честный разговор

Дорогие друзья, здравствуйте!
Недавно получила письмо от одной читательницы:
«Не могли бы вы рассказать о препарате Крестор, его плюсах, минусах и о том, как его продавать и применять».
Как вы думаете, что меня больше всего удивило в этом сообщении?
Фраза «как его продавать?»
Я попыталась представить себе покупателя и его запрос, чтобы понять, в каком случае сотрудник аптеки может самостоятельно предложить рецептурный препарат, для назначения которого нужно тщательно выяснить анамнез, сопутствующие заболевания, принимаемые лекарства и, как минимум, взглянуть на липидный профиль клиента.
Забегая вперед, скажу, что Крестор может вызывать более 30 побочных реакций, среди которых сахарный диабет 2 типа, панкреатит и рабдомиолиз, т.е. разрушение мышц.
Однако, нарисовать в своем воображении портрет такого посетителя у меня не получилось.
Может, читательница имела ввиду что-то другое?
По правде говоря, я не люблю здесь говорить о рецептурных средствах, т.к. блог посещают не только сотрудники аптек. Очень боюсь, что кто-то неправильно использует ту информацию, которую здесь найдет, и навредит себе или своим близким. Понимаю, что нужно делать некоторые статьи закрытыми, доступными только сотрудникам аптек. Как это осуществить, пока не знаю.
Но просьба поговорить о статинах, поступала ко мне от вас неоднократно. И я решила, наконец, с ними разобраться.
А так как разговор на эту тему невозможен без самых элементарных знаний о холестерине и его роли в нашем организме, сегодня я вам об этом расскажу, чтобы в следующий раз побеседовать о статинах.
Мы разберем:
- Что такое холестерин?
- Как он попадает в кровь?
- Зачем он нам нужен?
- Что такое «плохой» и «хороший» холестерин?
- Так ли плох «плохой» холестерин, как его малюют?
- Как пища влияет на его уровень?
- Что такое атеросклероз?
- Как он возникает?
Итак, поехали!
Что такое холестерин, и как он попадает в кровь?
Холестерин – это жироподобное вещество, которое может оказаться в крови двумя способами:
Способ первый. 20% поступает с пищей, содержащей животные жиры. Это масло, творог, яйца, сыры, мясо, рыба и пр.
Способ второй. 80% образуется в организме, и главная фабрика по производству холестерина – печень.
А теперь внимание:
Многочисленными исследованиями было доказано: содержание холестерина в пище значимого влияния на его уровень в крови не оказывает, поскольку бОльшая его часть – это эндогенный холестерин.
В 1991 году авторитетный медицинский журнал «The new England journal of medicine» опубликовал статью профессора Фреда Керна. В ней рассказывалось о 88-летнем дедуле, который съедал по 25 яиц в день в течение 15 лет. В его медицинской карте было множество анализов крови на холестерин с абсолютно нормальными значениями: 3,88 – 5,18 ммоль/л.
Были проведены дополнительные исследования и выявлено, что при такой любви мужчины к яйцам его печень попросту на 20% снизила синтез холестерина.
Истории известны также результаты вскрытия тысяч трупов узников фашистских концлагерей: у всех был обнаружен атеросклероз, причем в самой тяжелой форме. Откуда, если они голодали?
Гипотезу о том, что от жирной пищи развивается атеросклероз, выдвинул 100 лет назад русский ученый Николай Аничков, проводя опыты над кроликами. Он кормил их смесью яиц с молоком, и бедолаги померли от атеросклероза.
Как ему пришла в голову идея кормить вегетарианцев не свойственными для них продуктами, неизвестно. Но эту гипотезу с тех пор никто так и не подтвердил, хотя и не «задвинул».
Зато появился повод «лечить» холестерин.
Уже много лет его считают главным виновником смертей от сердечно-сосудистых заболеваний. И никого почему-то не смущает, что половина людей, умирающих от инфаркта миокарда, имеет нормальные показатели холестерина.
Кстати, сам Аничков тоже умер от инфаркта миокарда.
Зачем нам нужен холестерин, и нужен ли?
Давайте подойдем к этой проблеме с другого боку: если холестерин — основной враг человечества, как заявляют многие деятели медицины, то зачем его синтезирует наша печень? Неужели Творец, создавая человека, так просчитался?
Разумеется, нет!
Холестерин нам нужен, да еще как!
Во-первых, он входит в состав мембраны каждой клетки, наподобие цемента «скрепляя» фосфолипиды и др. вещества, из которых состоит клеточная оболочка. Он придает ей жесткость и препятствует разрушению клетки.
Во-вторых, он необходим для синтеза половых гормонов (эстрогенов, прогестерона, тестостерона), минералокортикоидов и глюкокортикоидов.
В-третьих, без него невозможна выработка витамина D, который нужен нам, в первую очередь, для крепости костей.
В-четвертых, холестерин содержится в желчи, которая участвует в переваривании жиров.
В-пятых, холестерин входит в состав миелиновой оболочки, покрывающей нервные волокна. Он защищает от болезни Альцгеймера. Без него невозможно образование связей (синапсов) между нервными клетками. А это отражается на уровне интеллекта, памяти.
А еще холестерин необходим для выработки серотонина, или «гормона счастья». Оказывается, при низком содержании холестерина у людей на 40% повышается уровень агрессии и склонности к суициду, развивается депрессия.
Люди с пониженным холестерином на 30% чаще попадают в ДТП, т.к. у них в мозгу медленнее передаются нервные импульсы.
Холестерин необходим также для нормальной работы иммунной системы, поэтому неудивительно, что у больных СПИДом, онкологическими заболеваниями его уровень в крови ниже нормы.
А знаете ли вы, что новорожденный малыш с самых первых дней получает внушительные дозы холестерина? Грудное молоко содержит его в 2 раза больше, чем коровье! И это жизненно необходимо для роста и развития ребенка!
Вы когда-нибудь встречали младенца с атеросклерозом?
Вот и я нет.
Возможно, вы спросите:
О каком холестерине идет речь: о плохом или хорошем?
На самом деле, не существует плохого или хорошего холестерина. Он никакой. Нейтральный.
Хотя, учитывая все то, что он делает для нас, он великолепный! Он замечательный! Он классный!
Вы только представьте, как бы мы выглядели без холестерина: развалина из груды мышц и хрупких костей, неопределенного пола, дура дурой, вечно пребывающая в депрессии. 
Но у нас есть чудесный холестерин и удивительная система регуляции его уровня в крови. Если человек вегетарианец, его печень все равно будет вырабатывать холестерина столько, сколько требуется организму для покрытия его нужд.
А если он любитель жирной пищи, печень попросту сократит его производство.
Это в норме, когда все системы «корабля» работают нормально.
«Плохой» и «хороший» холестерин
Так все-таки, как холестерин попадает в разряд «хорошего» или «плохого», если сам по себе он такой замечательный?
Это зависит от его «транспортёра».
Дело в том, что холестерин не растворяется в крови, поэтому самостоятельно путешествовать по организму не может. Для этого ему нужны переносчики – своего рода «такси», которые «посадят» его и повезут, куда нужно.
Они называются липопротеидами, или липопротеинами, что одно и то же.
Как ясно из названия, они состоят из жира и белка.
Жир – легкий, но объемный. Белок тяжелый и плотный.
Существует несколько видов «такси», т.е. липопротеидов, которые тоже вырабатываются в печени (и не только).
Но для простоты упомяну лишь два основных:
- Липопротеиды низкой плотности.
- Липопротеиды высокой плотности.
Липопротеиды низкой плотности (ЛПНП) большие и рыхлые. В них много жира, мало белка. Они доставляют холестерин ко всем клеткам, органам и тканям, где он нужен. В нашем организме постоянно идут процессы обновления клеток. Одни стареют и умирают, другие рождаются, и для их мембран нужен холестерин.
Липопротеиды низкой плотности называют «плохим» холестерином, потому что при определенных условиях он (в составе своих переносчиков) может откладываться в стенках сосудов и формировать те самые злосчастные холестериновые бляшки.
Хотя лично у меня язык не поворачивается назвать его «плохим»: он столько полезного делает в организме! Между прочим, намного больше «хорошего».
Липопротеиды высокой плотности (ЛПВП) маленькие и плотные, т.к. в них жира мало, а белка много. Их задача — собирать в организме излишки холестерина и доставлять обратно в печень, откуда они затем будут выведены с желчью.
Вот почему их называют «хорошим» холестерином.
Нормы холестерина
Приведу средние нормы холестерина, хотя в разных лабораториях они могут незначительно отличаться:
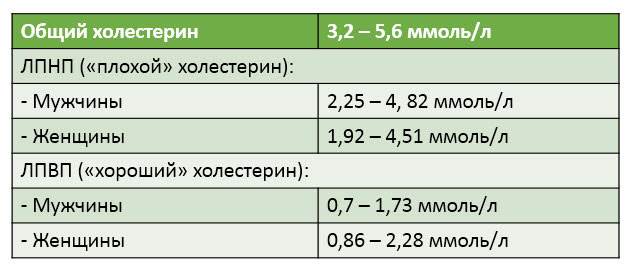
А если посмотреть нормы по возрастам, мы увидим, что с возрастом они повышаются. По крайней мере, так должно быть.
Что такое атеросклероз?
Вы обратили внимание на одну фразу несколькими строками выше?
Я сказала, что липопротеиды низкой плотности при определенных условиях могут откладываться в стенках сосудов.
Что же это за условия?
Пока стенки сосудов не повреждены, холестерин к ним не прилипает.
Но однажды по каким-либо причинам в эндотелии сосуда образуется микротрещина. Это повреждение не остается незамеченным для иммунных клеток. Они устремляются туда. А чтобы «зашпаклевать» повреждение, им нужен строительный материал. С этой целью они хватают проплывающие мимо липопротеиды низкой плотности («плохой» холестерин).
(Липопротеиды высокой плотности, для этого не подходят – у них другие задачи).
«Пойманные» иммунными клетками ЛПНП оседают на стенке сосуда. Формируется холестериновая бляшка, т.е. развивается атеросклероз – хроническое заболевание артерий, при котором во внутренней оболочке сосудов откладывается холестерин. Но кровоток еще сохранен, и человек никаких проблем со здоровьем не ощущает.
Проходят годы. Бляшка увеличивается в размерах, замещается соединительной тканью, пропитывается солями кальция. В конце концов она разрывается, а стенка сосуда еще больше повреждается. На повреждение «сбегаются» тромбоциты. Формируется тромб, который увеличивается в размерах, все сильнее перекрывая кровоток и нарушая питание органа, к которому идет этот сосуд.
Это выглядит примерно так:
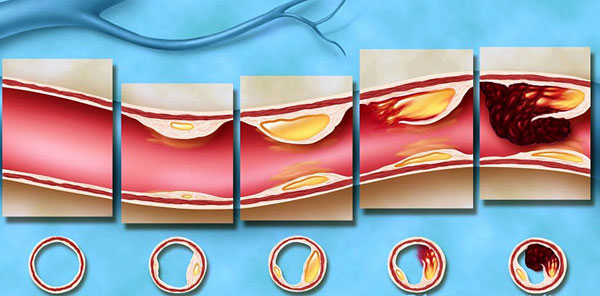
Не получая питательных веществ и кислорода, орган «голодает». По-научному это называется «ишемия», что в переводе с греческого означает «задерживаю кровь».
Если дело происходит в коронарных сосудах (т.е. в тех, которые снабжают сердце), говорят об ишемической болезни сердца (ИБС).
ИБС имеет несколько форм. Если тромб полностью перекрыл сосуд, часть миокарда, которая снабжается этим сосудом, без питания «умирает». Это и есть инфаркт. Если тромб закрыл просвет сосуда частично, развивается стенокардия.
Если тромб находится в сосуде, который несет кровь в головной мозг, ухудшается память, появляются головные боли и головокружения, шум в ушах, нарушения речи, а если тромб полностью закрывает просвет такого сосуда, участок мозга лишается питания, и развивается ишемический инсульт.
При атеросклерозе сосудов нижних конечностей немеют и мерзнут стопы, болят ноги, часто бывают судороги, отмечается перемежающаяся (т.е. непостоянная) хромота.
Одним словом, симптоматика атеросклероза зависит от того, какой сосуд поражен.
Выводы:
- Чтобы на стенке сосуда отложился холестерин, она должна быть повреждена.
- Для развития атеросклероза не имеет значения, сколько в крови холестерина.
От чего стенки сосудов могут повреждаться?
Вот основные причины:
- Гипертония.
- Воздействие некоторых вирусов (герпеса, цитомегаловируса и др.), бактерий (хламидии и др.).
- Свободные радикалы, которые образуются в нашем организме в огромных количествах от курения, вдыхания выхлопных газов, солнечной радиации, воспалительных процессов, регулярного употребления жареной пищи и пр.
- Сахарный диабет («сладкая» кровь).
- Недостаток некоторых витаминов, и прежде всего, группы В и фолиевой кислоты.
- Стрессы.
- Некоторые диеты.
На этом я сегодняшний разговор закончу.
Но мне хочется, чтобы каждая статья побуждала вас думать.
В связи с этим я задам вам несколько вопросов:
- Как вы думаете, почему с возрастом повышаются нормы холестерина?
- Как уберечь себя от атеросклероза?
- Что может случиться, если препарат для снижения холестерина рекомендовать при остеопорозе?
- Почему у статинов так много побочных?
- О чем может свидетельствовать повышенное содержание холестерина в крови? Ответ «о том, что высок риск инфаркта/инсульта» не принимается.
- Почему был обнаружен атеросклероз у заключенных фашистских концлагерей?
И еще, в преддверии следующего разговора, я очень прошу вас написать мне, какие вопросы задают вам покупатели по этой теме или по препаратам для снижения холестерина.
И что может означать вопрос читательницы «как продавать Крестор»?
Ваши ответы, вопросы, дополнения, комментарии пишите в окошечке комментариев ниже.
Если вы еще не являетесь подписчиком блога, вы можете им стать, заполнив форму подписки, которую видите в конце каждой статьи и в правой боковой колонке. Далее следуйте инструкциям.
После подписки вам на почту придет письмо со ссылкой на скачивание полезных для работы шпаргалок. Если вдруг письма нет, пишите.
Став подписчиком блога, вы будете получать письма-уведомления о выходе новой статьи, чтобы не пропустить ничего важного и полезного.
До новой встречи на блоге «Аптека для Человека»!
С любовью к вам, Марина Кузнецова
