Повышенный холестерин в крови – причины, что делать и как лечить
Гиперхолестеринемия, атеросклероз – главный фактор риска развития заболеваний сосудов, сердца. Почему холестерин повышен, как распознать первые симптомы патологии, методы диагностики и варианты лечения рассмотрим далее.

От чего холестерин может повышаться
В 80% случаев скоплению избыточного холестерина способствует неправильное питание, образ жизни.
- Злоупотребление алкоголем, курением. Этиловый спирт, никотин нарушают липидный обмен, вызывая усиленную выработку ЛПНП печенью. Получается, что хорошие ЛПВП просто не успевают защитить сосуды. Никотиновые смолы, спирт, сами по себе, вне связи с холестерином, делают сосуды ломкими, проницаемыми, ухудшают работу печени, что увеличивает риск атеросклероза.
- Высокое артериальное давление. Хроническая гипертония часто вызывает повреждение сосудистых стенок. Это может повлечь скопление жиров, из которых впоследствии формируются атеросклеротические бляшки. Дисбаланс липидов также может быть причиной гипертонии. Суженные сосуды увеличивают нагрузку на сердце, заставляя его работать с большей силой.
- Неправильное питание. Преобладание жирных блюд, полуфабрикатов, острой, маринованной, копченой пищи нарушает обмен липидов. Жиры не успевают перерабатываться, откладываются «про запас». Появляется – лишний вес, возрастает уровень холестерина. К группе риска также относятся любители обезжиренных, безхолестериновых диет. Не получая извне необходимые жиры, печень начинает продуцировать их больше, чем нужно, чтобы восполнить недостающие элементы.
- Неустойчивое психоэмоциональное состояние. Во время стресса вырабатывается кортизол, разрушающий белок, увеличивающий уровень глюкозы в крови. Все это нарушает метаболизм, приводит к воспалению сосудов.
- Хронические заболевания: дисфункция печени, почек, щитовидной железы, сахарный диабет. Все болезни вызывают липидный дисбаланс, воспаление сосудистых стенок. При повышенном холестерине риск появления атеросклеротических бляшек увеличивается.
- Лекарства: диуретики, стероиды, оральные контрацептивы, бета-блокаторы. Увеличение концентрации вредных ЛПНП иногда является следствием приема этих препаратов. Специфического лечения не требуется. Уровень липидов нормализуется через 3-4 недели после прекращения приема лекарств.
В 20% случаев гиперхолестеринемия появляется из-за генетических аномалий. Печень вырабатывает чрезмерное количество этого вещества или не удаляет ЛПНП из крови. Признаки наследственной гиперхолестеринемии обычно появляются после 18-20 лет.
У женщин рост холестерина происходит во время менопаузы, когда прекращается выработка эстрогена. Именно этот гормон предупреждает дисбаланс уровня липопротеидов до климакса. Однако если организм здоров, обмен веществ нормализуется, как только стабилизируется гормональный фон.
У мужчин изначально содержится очень мало эстрогена. Поэтому риск атеросклероза, сердечно-сосудистых заболеваний у них выше. Мужчинам рекомендуется контролировать уровень холестерина, начиная с 30 лет, когда снижается активность метаболических процессов.
Норма липидограммы
Нормальный уровень общего холестерина составляет 3,3-5,5 ммоль/л. Однако этот показатель не отражает полного состояния сосудов, риск атеросклероза, болезней сердца. Фактором, определяющим степень риска развития сердечно-сосудистых заболеваний, является содержание его разных фракций: ЛПНП, ЛПВП, триглицеридов.
Рекомендуемая норма:
- общий ХС – 3,3-5,5 ммоль/л;
- ЛПНП – меньше 2,6 ммоль/л;
- ЛПВП – 0,70-2,00 ммоль/л;
- триглицериды – 0,46-1,86 ммоль/л.
Уровень холестерина свыше 5,5 ммоль/л считается пограничным, представляет риск для здоровья, поскольку излишки триглицеридов, плохих липопротеинов могут закупорить сосуды, создав препятствия току крови. Нарушенное кровообращение, кислородное голодание тканей – причина острых инфарктов, инсультов, ишемии внутренних органов.
Симптомы гиперхолестеринемии
Повышенный холестерин не имеет ярко-выраженных признаков, вызывает опасные сердечно-сосудистые осложнения: инфаркт, инсульт, ИБС и выявляется во время диагностики.

Ряд неспецифических признаков указывающих на наличие атеросклеротических бляшек, вызывающие нарушение кровообращения:
- Коронарная недостаточность. Сопровождается одышкой, частыми болями в грудине, сильным потоотделением. Артериальное давление нестабильно – резко повышается или резко понижается.
- Нарушение кровообращения головного мозга. Начальная стадия сопровождается частыми приступами головной боли, внезапными головокружениями. Со временем наблюдается ухудшение памяти, изменение поведения, забывчивость, нечеткая речь.
- Поражение сосудов брюшной полости. Проявляется затрудненным, болезненным пищеварением, вздутием живота после еды, тошнотой, быстрым насыщением.
- Атеросклероз артерий ног, рук. Блокирование притока крови вызывает покалывание, жжение пальцев ног или рук, иногда ощущаются внезапные приливы жара. Со временем появляются ноющие боли, хромота, отеки, онемение участков кожи, долго незаживающие трофические язвы.
Длительно существующее нарушение обмена липидов или наследственная гиперхолестеринемия проявляются внешними симптомами:
- Ксантомы, ксантелазмы – выпуклые или плоские пятна белого, светло-желтого цвета. Образуются под кожей век, пальцев рук, ног. Представляют собой подкожные скопления жира.
- Липоидная дуга глаза – белый или серовато-желтый слой липидных отложений на роговице. Чаще появляется после 50 лет, но может проявиться у молодых лиц с семейной гиперхолестеринемией.
Холестериновые бляшки чаще всего поражают артерии грудной, брюшной области, сосуды почек, ног, головного мозга. Клинически болезнь проявляется, когда происходит сужение артерий на 50% и более.
Если дисбаланс липидов длительное время остается незамеченным, это создает условия для развития тяжелых сердечно-сосудистых осложнений, вызывает изменения других органов:
- Болезни сердца, головного мозга. Гиперхолестеринемия увеличивает риск инфаркта, инсульта в 2 раза. Снижение концентрации опасного вещества, уменьшает вероятность появления осложнений.
- Ишемия внутренних органов. Атеросклеротические бляшки могут поразить артерии любого органа. Недостаточное кровоснабжение нарушает их работу. Быстрое прогрессирование болезни может привести к дисфункции печени, почек, отеку легких, хроническим заболеваниям пищеварительного и кишечного тракта.
- Отеки, трофические язвы, гангрена ног. Недостаточное кровоснабжение нижних конечностей вызывает воспаление, распространяющееся вглубь мягких тканей. Без своевременной медицинской помощи начинается некроз тканей, гангрена, которая может привести к ампутации конечности.
- Артериальный тромбоз или атеротромбоз. Поражение эндотелия сосудов, снижение кровотока – главные причины появления осложнения. В 20% случаев приводит к артериальной эмболии, что угрожает инфарктом любому органу.
Единственный способ выявить рост холестерина на ранних стадиях – сделать липидограмму. Анализ желательно проводить после 20 лет каждые 5 лет. При наследственной предрасположенности, имеющихся факторах риска – каждые 2-3 года.
Как снизить высокий холестерин – продукты вместо статинов

Меню диеты должны составлять продукты, стимулирующие выработку ЛПВП, очищающие организм от шлаков, токсинов, ЛПНП. К ним относятся:
- Морковь, капуста, свекла, кабачки, зелень занимают первое место среди рекомендованных продуктов. Содержат пищевые волокна, клетчатку, выводят из кишечника около 20% холестерина, не допуская его всасывания кишечником. Меню должно содержать овощных блюд больше, чем остальных.
- Рыбий жир содержит жирные кислоты омега-3. Они увеличивают выработку холестериновых частиц высокой плотности, выводят излишки ЛПНП, восстанавливают сосуды. Большое количество рыбьего жира содержат жирные сорта морской рыбы.
- Льняное масло, семена льна. Содержат полиненасыщенные жирные кислоты, увеличивают выработку липопротеинов высокой плотности. Ежедневно рекомендуется употреблять 10-30 г масла или 2 ст. л. льняного семени.
- Яичный белок, диетическое мясо: курица, индейка, крольчатина. Поддерживают баланс жиров, белков, углеводов. Куриный белок не содержит холестерина, улучшает метаболизм.
- Цельнозерновые каши: гречневая, кукурузная, овсяная, перловая, пшенная. Содержат магний, клетчатку, лигнин, бета-глюкан. Снижают повышенный холестерин, сахар, улучшают сосуды, очищают печень от токсинов.
- Грецкие орехи, миндаль, фисташки (жареные без масла, несоленые) богаты бета-ситостеролом. Ежедневно рекомендуется употреблять 20-30 г орехов, не больше. Избыток может привести к снижению концентрации витамина Е, бета-каротина, усваиваемых кишечником. Орехи можно добавлять в каши, творог, фруктовые салаты.
- Ягоды: малина, черника, вишня, клюква содержат много марганца, понижают холестерин, увеличивают эластичность сосудов. Наиболее полезны свежие плоды, но они сохраняют полезные микроэлементы и после заморозки.
- Цитрусовые богаты витамином С. Если ежедневно употреблять 100-200 г этого элемента, уровень холестерина через 2 недели снизится на 5%.
- Грибы содержат клетчатку, белок, статин, блокирующий синтез частиц с низкой плотностью. Однако считаются тяжелой для усвоения пищей, поэтому их рекомендуется потреблять умеренно.
- Фасоль, артишоки «собирают» излишки холестерола. Достаточно ежедневно съедать 200 г отварной фасоли, чтобы снизить его концентрацию.
- Соя – хорошая альтернатива мясным продуктам. Снижает уровень ЛПНП, повышает ЛПВП. Однако ее не желательно употреблять чаще 3-4 раз/неделю. Соевый протеин содержит изофлавоны, которые подобно избытку эстрогена, усиливают риск развития рака груди.
При сбоях липидного обмена важно правильно питаться и соблюдать режим. Для поддержания пищеварения, общего тонуса рекомендуется питаться 5-6 раз/день небольшими порциями. Необходимо полностью исключить из меню транс-жиры. Они содержатся в маргарине, спреде, кондитерских изделиях, изготовленных на их основе.
Варка, запекание без корочки, тушение сохраняют максимум полезных макро- и микроэлементов. Обжаривание, маринование, консервированные овощи, грибы теряют 70% своих полезных свойств, содержат большое количество канцерогенов, специй, уксуса, поэтому их нежелательно употреблять при повышенном холестерине, заболеваниях сердца.
Народные средства
Средства народной медицины – хорошее дополнение к диете. Однако прежде чем применять их, желательно проконсультироваться с врачом. Это поможет избежать аллергических реакций, побочных эффектов.

Наиболее действенными считаются следующие рецепты:
- Лимон с чесноком. 1-2 неочищенных лимона, 1 крупную чесночную головку пропускают через мясорубку. Заливают 0,5 л воды комнатной температуры. Настаивают 3 дня. Принимают по 50 мл трижды/сутки. Длительность лечения 3-4 недели. Средство противопоказано при язвенной болезни, гастрите, панкреатите.
- Цветки липы. Сухие соцветия перемалывают кофемолкой. Принимают по 1 ч. л., запивая водой, за полчаса до еды по утрам. Липовые соцветия нежелательно принимать при заболеваниях ЦНС, мочевыделительной системы.
- Семена льна, укропа. По пол стакана ингредиентов смешивают, заливают 0,5 л кипятка, настаивают 24 часа. Настой принимают по 1 ст. л. трижды/день до еды. Если гиперхолестеринемия сопровождается нервными расстройствами к семенам можно добавить 1 ч. л. измельченного корня валерианы.
- Настойка прополиса. 50 г прополиса измельчают, заливают 0,5 л спирта. Настаивают 14 дней. Принимают по 7 капель перед едой. Настойку можно разбавить небольшим количеством холодной воды. Длительность лечения 3 месяца.
- Настой из чеснока по-тибетски. 100 г измельченного чеснока заливают 100 мл спирта, настаивают 7 дней. Спирт можно заменить 200 мл водки, тогда время выдержки увеличивают до 14 дней. Настойку принимают три раза/день, начинают с 2 капель, каждый раз количество увеличивают на 1 каплю. Постепенно доводят до 20, затем уменьшают, доводя до начальной дозировки. Курс лечения можно повторить через 2-3года.
- Гречневая мука. 100 г муки заливают 200 мл теплой воды, доводят до кипения, кипятят 5 минут. Принимают по 100 г/день, можно за несколько раз.
- Отвар из овса. 1 стакан зерна заливают 1 л кипятка, проваривают, пока объем массы не уменьшится вдове. Пьют по пол стакана трижды/день, можно подсластить медом.
- Проросшие семена люцерны. Съедают по 1-2 ч. л. утром, перед едой. Можно добавлять к салатам, гарнирам. Сухие семена проращивают самостоятельно, накрыв пленкой, промывая водой 1-2 раза/сутки.
- Лечение соками достаточно проводить 5 дней/месяц. Свежевыжатые соки пьют дважды/день по 150 мл. Быстро снижают уровень опасного вещества напитки из сельдерея, моркови, свеклы, огурца, зеленых яблок, капусты, апельсина.
- Плоды шиповника, боярышника. 150 г измельченных плодов заливают 300 мл спирта, настаивают 2 недели. Принимают по 10 мл вечером перед едой.
Растений, помогающих нормализовать липидный обмен, снизить уровень липопротеинов много. Самые доступные и действенные:
- Толокнянка содержит много флавоноидов, оказывает мощное антихолестериновое действие, укрепляет организм.
- Зверобой, женьшень – считаются настоящими природными статинами. Снижают скорость выработки холестерола печенью, связывают опасные частицы, которые уже находятся в крови.
- Листья земляники выводят излишки ЛПНП, токсины, шлаки, нормализуют обменные процессы.
- Корень одуванчика улучшает работу сердечно-сосудистой системы. Очищает сосуды, предотвращает оседание липопротеинов на сосудистых стенках. Это хорошее профилактическое средство против холестериновых бляшек.
- Календула улучшает кровь, укрепляет сосуды, оказывает противовоспалительное действие. Замедляет развитие атеросклероза, повышает ЛПВП.
- Золотой ус содержит большое количество природных стероидов, флаваноидов, усиливающих выработку полезных липидов. Также его хорошо применять для профилактики атеросклероза, повышения иммунитета, нормализации метаболизма.
Для снижения холестерина используют одну или сразу несколько трав, смешивая в равных пропорциях. 100 г смеси заливают 250 мл кипятка, настаивают 30-60 минут, выпивают за несколько раз. Ежедневно готовят свежий настой. Курс лечения длится от 1,5 до 3 месяцев.
Лекарственные препараты
Если питание не помогает нормализовать повышенный холестерин, его показатели стабильны или превышают 5,5 ммоль/л, могут быть назначены гиполипидемические лекарства. При аномально высоком уровне холестерола, наследственной гиперхолестеринемии медикаментозное лечение назначается вместе с диетой.
Есть несколько групп препаратов:
- Статины: Ловастатин, Розувастатин, Симвастатин, Аторвастатин. Основные лекарства для лечения высокого холестерина. Обладают множественными противопоказаниями, побочными эффектами. При их приеме требуется наблюдение за состоянием пациента. Дозировка подбирается индивидуально.
- Фибраты: Фенофибрат, Ципрофибрат, Безафибрат, Клофибрат. Уменьшают концентрацию органических жиров. Предназначены для нормализации обмена липидов. Часто применяются вместе со статинами.
- Никотиновая кислота: Ниацин. Нормализует уровень липопротеинов, повышает ЛПВП, снижает ЛПНП, замедляет развитие атеросклероза. Эффект заметен через 5-7дней после начала лечения.
- Секвестранты желчных кислот: Колестипол, Холестирамин. Не эффективны при чрезмерной концентрации триглицеридов. Часто назначаются как вспомогательные препараты комплексной терапии.
- Лекарства, ингибирующие абсорбцию холестерина: Эзетимиб, Эзетрол. Новый класс гиполипидемических препаратов. Препятствуют всасыванию холестерина кишечником, уменьшая его поступление в печень. Больший эффект наблюдается при применении препаратов со статинами.
Через 3-5 недель после начала лечения пациенту назначают сдачу липидограммы для проверки эффективности лечения. Если больной не восприимчив к тому или иному препарату, врач назначает несколько лекарств или увеличивает дозировку назначенного ранее средства.
Холестерин и беременность
Во 2 и 3 триместре беременности значения липидного профиля изменяются, показатели увеличиваются, что является нормой. Печень вырабатывает двойной объем холестерина, поскольку он необходим для нормального развития плода.
Во время беременности высокий холестерин вариант нормы. Однако если уровень превышает 12 ммоль/л требуется коррекция питания, затем проведение повторной липидограммы. При наследственной предрасположенности к гиперхолестеринемии анализ на общий ХС желательно сдавать каждые три месяца.
Если диета не эффективна, врач может назначать гиполипидемические препараты, при условии, что пользы от лечения будет больше, чем потенциального вреда. Принимать лекарства без назначения врача, применять народные рецепты категорически запрещается. Все средства имеют побочные эффекты, которые могут негативно сказаться на развитии ребенка.
Профилактика
Сбалансированное питание, активный образ жизни, отказ или ограничение вредных привычек – хорошая профилактика сбоев липидного обмена, атеросклероза, заболеваний сердца.
Диета помогает снизить вес. Потеря 2-5 килограммов улучшает контроль над уровнем холестерина. Для этого не требуется длительных голоданий, жестких диет с отказом от привычной пищи.
Улучшить привычный рацион можно следующим образом:
- Уменьшить потребление животных жиров, транс-жиров. Животные жиры должны составлять примерно 10% рациона, а от транс-жиров желательно полностью отказаться. Маргарин, спреды можно заменить оливковым, кукурузным маслом. Сливочное масло можно употреблять 1-2 раза /неделю.
- Употреблять больше цельнозерновых продуктов: бурый рис, цельнозерновой хлеб, отруби, хлебцы.
- Овощи, фрукты, ягоды должны составлять основу ежедневного меню. Готовьте из них овощные супы, рагу, салаты. Из свежих или замороженных ягод получаются вкусные, полезные десерты, смузи.
- Ограничить поступление экзогенного холестерина. Больше всего его содержат субпродукты, яичные желтки, свинина, цельное молоко, сливки, домашние сыры.
- Не забывать про орехи, семена, содержащие фитостеролы. Их регулярное употребление помогает снизить концентрацию опасных липидов на 15%.
Не стоит слепо следовать моде, соблюдая новые, неизвестные диеты. Зачастую они помогают избавиться от лишних килограммов лишь на короткое время. Диеты могут быть опасны, поскольку исключают из питания важные для жизнедеятельности компоненты.
При гиперхолестеринемии рекомендуется придерживаться разнообразного меню. Каждый день можно употреблять:
- злаки – по 100-200 г утром или вечером;
- овощи, фрукты – по 3-5 порций;
- молочную продукцию с низким содержанием жира – утром, после обеда, перед сном;
- постное мясо, птицу, рыбу – по 200 г:
- сладости: мед (1 ст. л.), горький шоколад (1/4 плитки), сухофрукты, цукаты, халва, мармелад, пастила (50 г).
Справиться с высоким уровнем холестерина помогает средиземноморская диета. Ее основу составляют цельные злаки, фрукты, овощи, красная рыба, оливковое масло. Она содержит много клетчатки, антиоксидантов, мононенасыщенных жиров, безопасных при высоком холестерине.
Известно, что ожирение увеличивает опасность развития атеросклероза, заболеваний сердца. Диета, регулярные физические упражнения избавляют от лишних килограммов, снижают ЛПНП.
Если раньше человек вел малоподвижный образ жизни, физическую нагрузку увеличивают постепенно. Сначала это могут быть пешие прогулки, десятиминутная разминка по утрам. Со временем продолжительность упражнений доводят до 30 минут. Очень эффективны плавание, бег, езда на велосипеде, йога, пилатес.
Прогноз при повышенном холестерине благоприятный. Своевременное лечение, профилактика позволяют избежать появления атеросклероза, сердечно-сосудистых заболеваний. Конечно же, многое зависит и от образа жизни самого пациента. Правильное питание, физическая активность, отказ от вредных привычек помогают нормализовать уровень холестерина за 2-3 месяца.
Литература
- Markus MacGill. What causes high cholesterol? 2017
- Heart and Stroke Foundation. How to manage your cholesterol, 2017
- Maureen Salamon. Do You Really Need to Worry About Your High Cholesterol? 2018

Ирина Костылева
Высшее медицинское образование. Кировская государственная медицинская академия (КГМА). Участковый терапевт. Подробнее об автореsosudy.info
Пять неожиданных причин, почему «подскочил» холестерин
Показатель «общий холестерин» — это ни о чем
— Холестерин – это своеобразная «пугалка» современной медицины, — рассказывает наш постоянный эксперт, врач-диетолог Людмила Денисенко. — Это с одно стороны. А с другой – способ обогащения фармацевтических монстров, потому что препараты для снижения холестерина в крови – статины – всегда стоят немало.
На самом деле в холестерине нуждаются даже младенцы, и они получают его с молоком матери. Холестерин – это «кирпичики» нашего мозга, гормонов, оболочек нервных окончаний, оболочек клеток…
И когда нас призывают «снижать уровень холестерина», нужно понимать, для чего и какой именно холестерин нам нужно «снижать».
Важно понимать, что с пищей мы получаем только около 20 % необходимого нам холестерина, остальные 80 – синтезируются в нашем организме. В среднем у каждого взрослого человека в норме содержится около 2 грамм холестерина на каждый килограмм массы тела. То есть, при весе в 70 кг — около 140 г холестерина.
Помните, что в тарелке не бывает «хорошего» или «плохого» холестерина, таковым он становится в нашей печени, почках, надпочечниках, половых железах, кишечнике и коже – местах, где происходит образование холестерина.
Когда мне пациенты начинают рассказывать о том, что им терапевт или кардиолог порекомендовал диету, потому что холестерин «выше нормы», я сразу предупреждаю, что показатель «общий холестерин» — это ни о чём! Нужно знать, за счёт какого холестерина – «хорошего» или «плохого» произошло это повышение.
Сказать «нет» статинам
«Хороший» холестерин – ЛПВП (липопротеиды высокой плотности) может быть сколь угодно высоким, хотя в лабораториях дают и верхнюю границу его «нормы». А вот если повышен «плохой» холестерин – ЛПНП и ЛПНОП (липопротеиды низкой и очень низкой плотности) – тогда и нужно озаботиться его снижением. Только одна просьба – никаких статинов! Даже если вам их будут настойчиво предлагать ваши доктора.
(У кардиологов, конечно, может быть свое мнение по поводу назначения лекарств. Но даже они уточняют: статины назначаются не при повышенном холестерине, а при высоком риске сосудистых заболеваний, а риск оценивается с учетом холестерина — Ред.)
Статины, как и не очень глубоко вникнувшие в тему доктора, порой не разбираются, какой холестерин «хороший», а какой «плохой», и снижают всё подряд. Погуглите и посмотрите, сколько сейчас появилось научных исследований о вреде статинов, о том, что они могут приводить к старческой деменции и даже болезни Альцгеймера.
Так почему же холестерин может повышаться? Причины могут оказаться самыми неожиданными.
1. Дело не в еде, а в наследственности или месте жительства
Почему такая несправедливость – кто-то может есть бутерброды с маслом и икрой, заедая их яичницей, и при этом до старости оставаться здоровым, а кто-то буквально на воде и хлебе имеет тот самый «высокий» уровень холестерина, который обвиняют во всех смертных грехах – атеросклерозе, инсультах, инфарктах и прочих болезнях цивилизации?
А главное — что делать? Срочно садиться на диету, исключив из питания все продукты, содержащие холестерин? Не торопитесь, потому что наш организм, почувствовав дефицит холестерина в поступающей пище, просто начнёт его больше синтезировать! Об этом говорят факты, ведь даже у веганов – людей, полностью отказавшихся от животной пищи (а как вы помните, холестерин содержится только в животных продуктах), – довольно часто встречается гиперхолестеринемия – повышение уровня холестерина в крови. Всех причин этого пока не выяснили, здесь и наследственность имеет значение, и стрессы, и вредные привычки, и даже место жительства. Известно, например, что у жителей Крайнего Севера, в питании которых преобладают животные продукты, практически не бывает атеросклероза.
Причиной повышения холестерина довольно часто бывают заболевания печени и кишечника, ведь именно там синтезируется эндогенный холестерин.
2. Виноват дефицит гормонов
Одной из основных причин повышения холестерина большинство докторов признают… дефициты. В первую очередь – дефицит половых гормонов. Выше я уже говорила, что холестерин крайне важен для синтеза половых гомонов, но с возрастом их производство падает, а значит, появляется «лишний» холестерин. Что делать? Компенсировать дефицит половых гормонов. Заместительная гормональная терапия с определённого возраста поможет и снижению холестерина, ведь организм, понимая, что уровень этих гормонов нормальный, перестанет синтезировать «лишний» холестерин.
Ещё один дефицит – гормонов щитовидной железы, который, увы, наблюдается всё чаще. Он так же прекрасно корректируется и наши врачи отлично умеют это делать.
3. Не хватает витамина «Д»
Какие ещё дефициты вызывают повышение холестерина? Дефицит витамина Д (а он отмечается минимум у 80 % жителей России, и даже в солнечном южном Сочи. Причина банальна – солнцезащитные кремы, редкое пребывание на открытом солнце в самые благоприятные для этого утренние и предзакатные часы, дефицит продуктов, содержащих этот витамин (в первую очередь – свежей морской рыбы и морепродуктов). Как компенсировать? Понятно, что в Сочи можно и на солнышке позагорать и черноморской барабулькой полакомиться, но не факт, что ваша кишечная микрофлора в порядке и синтезирует из неактивного витамина Д (из солнышка и еды) его активную форму. А что делать москвичам или мурманчанам? Принимать витамин Д в виде препаратов. Всем, начиная с грудных младенцев и заканчивая глубокими стариками. Поддерживающая доза – 100 тыс. МЕ в месяц, лечебную (при дефиците витамина, выявленного в крови) назначит только врач.
4. Мало рыбы ели
Ещё один дефицит – омега-3 жирных кислот. Опять же, где в нашем рационе свежая морская рыба северных морей, богатая этим крайне необходимым нам нутриентом? Не тот подозрительно красно-оранжевый лосось из наших супермаркетов, выращенный на фермах на искусственных кормах и добавках, и практически не имеющий омега-3 жирных кислот, а мелкая свежая рыбёшка – макрель, анчоусы, сельдь – «пасшаяся» в открытом море и незамороженная попавшая на наши столы? Если вам не повезло родиться и жить на северных морях, остаётся выход – добавки омега-3, при этом только те, в которых содержание ЭПК+ДГК (не забивайте голову полным их названием, запомните эти аббревиатуры) выше 50% на капсулу и полученных именно из этой мелкой рыбёшки. Как проверить, хватает ли вам омеги? Сдать кровь на омега-3 индекс. И он должен быть в идеале 12-13, а у большинства из нас он около 3…На высокий холестерин влияет и дефицит железа, йода, витамина В12…
5. И переборщили с сахаром
Но на тот же высокий холестерин влияет и… избыток! Но не жира в продуктах, котором нас постоянно пугают (вспомните эскимосов и их тюлений жир в питании), а сахара! Именно сахара, начиная от белого рафинированного, который вы любите добавлять в чай, и заканчивая «скрытым», который содержится едва ли не во всех промышленно обработанных продуктах – хлебе, сыре, колбасе, консервах, выпечке, сладостях, соках, напитках…
В пищевой корзине сегодняшнего россиянина только рафинированного сахара – 24 кг в год. «Скрытый» сахар посчитать практически невозможно. И вот именно сахар и является причиной возникновения бляшек в сосудах. Прикрепляясь к гемоглобину, молекулы сахара превращают его в «ёжиков» — гликированный Нв – который «царапает» стенки сосудов, и, чтобы залатать эти ранки, наш организм начинает синтезировать больше холестерина, который является своеобразной замазкой для этих дефектов слизистой. Так появляются атеросклеротические бляшки.
НА ЗАМЕТКУ!
Яйца и сало — можно
А вот яйца, масло сливочное, сало, которые обвиняют во всех смертных грехах, пора оправдать! В тех же яйцах содержится холин, который выводит «вредный» холестерин, а в сале – крайне необходимая нам арахидоновая кислота, обладающая таким же эффектом. Молчу о сливочном масле, которое содержит витамины А, D, Е, С, В, кальций, фосфолипиды (строительный материал для клеток, особенно нервных) и незаменимые аминокислоты.
Но не торопитесь завтра же бежать на рынок за жирным творожком и сметаной, избыток жиров в вашем рационе повысит пусть не холестерин, а количество жира – подкожного и внутреннего. А вот лишний вес – это практически 100% — повышенный холестерин.
Стоит ли водкой «чистить сосуды»
Не слушайте «народные» советы о том, что рюмка водки «чистит» сосуды. Ничего она не чистит. Кроме того, злоупотребление алкоголем ведёт к жировой дистрофии печени – одной из причин повышения холестерина в крови. А вот ресвератрол красного вина помогает выводить «плохой» холестерин и является сильным антиоксидантом, защищающим наши органы и ткани от свободных радикалов – причины воспалений и даже рака. Но помните о дозе – 150 – 200 мл в день, не больше.
ВАЖНО!
Какая диета реально снизит холестерин?
Уже из сказанного выше понятно, что это рыба и морепродукты, содержащие витамин Д и омега-3, а так же полноценный белок — богатый холином, незаменимыми аминокислотами и, в частности, метионином. Холин и метионин используются организмом для синтеза фосфолипидов, в частности лецитина, образующего гидрофильные липопротеиновые комплексы с холестерином. Липотропные вещества предупреждают также жировую инфильтрацию печени, обеспечивая тем самым ее нормальное функционирование. Холином богаты тощее мясо, нежирные сорта рыбы, творог, снятое молоко, яичный белок, бобовые (соя, горох), шпинат, овсяная крупа, сельдь. Метионина много в баранине, судаке, треске, бобовых (сое, горохе, фасоли), гречневой крупе. Подробнее — см. ниже.
КОНКРЕТНО
Рекомендуются следующие продукты и блюда из них:
— Овощи, фрукты, ягоды (свежие, замороженные и сухие), грибы.
— Молоко и некоторые молочные продукты в натуральном виде (нежирный, но не обезжиренный творог, простокваша, кефир, ряженка).
— Гречневая, овсяная, пшеничная крупы, бобовые, макаронные изделия из твёрдых сортов пшеницы.
— Мясо (телятина, говядина), птица без кожи (индейка, цыплята).
— Нежирные сорта рыбы (треска, окунь, щука, судак), и 2-3 раза в неделю — жирные сорта рыб, содержащих омега-3 (дикий лосось, сельдь, макрель, скумбрия, сардины и т.д.)
— Нерафинированное растительное масло (льняное, оливковое) и сливочное масло.
— 2-3 раза в неделю — яйца и блюда из них.
— Морепродукты (креветки, мидии, кальмары, морской гребешок, морская капуста).
— Хлеб ржаной и пшеничный грубого помола.
И не забывайте о физической активности! Не изнуряющих тренировках, а посильных, но регулярных, пусть это будет то, что вам нравится – ходьба, прогулки в быстром темпе, танцы, плавание, ролики или велосипед, коньки или лыжи – но обязательно регулярно! И лучше – на свежем воздухе.
www.kp.ru
причины, что делать, лечение и как снизить
Рост концентрации липидов в кровеносном русле почти гарантированно открывает дорогу большинству сердечнососудистых заболеваний: от ИБС до инфаркта, также патологий центральной нервной системы. Вплоть до инсульта.
Можно сказать, что существует четкая цепочка: рост концентрации липидов провоцирует атеросклероз с образованием бляшек в сосудах, последствиями выступают неотложные, смертельно опасные состояния.
Повышенный холестерин в крови — частный случай патологического процесса, его обобщенное наименование, поскольку жирных соединений этого типа существует несколько. Сопровождается повышением концентрации названного вещества в кровеносном русле.
Сама гиперхолестеринемия имеет код по МКБ 10 — E78.0, относится к дисфункциям эндокринной системы и метаболизма, но не характеризуется никакими симптомами. Типичные проявления наблюдаются позднее, по мере вовлечения в расстройство сердца и сосудов.
Восстановление необходимо сразу после обнаружения аномальной концентрации липидов в крови. Потому как позже растет вероятность опасных осложнений.
Применяются препараты для коррекции уровня специфических веществ. Требуется длительный их прием под контролем специалиста. Прогнозы в основном благоприятны.
Роль холестерина и его нормы в крови
Категорически неправильно говорить, что жирные соединения несут однозначную опасность. Это вовсе не так. Более того, они выполняют строительную роль, без таковых невозможна сама жизнь и существование организма.
Если конкретизировать сказанное, базовые функции холестерина в следующем:
- Обеспечение нормального формирования клеточной стенки. Вещество делает мембрану достаточно прочной, придает структурам необходимые физические свойства, механические характеристики.
- Синтез половых гормонов, некоторых других веществ. Без жиров структуризация невозможна. Равно как и нормальная функциональная активность названных соединений.
- Синтез витамина D. Без которого опять же работа организма невозможна в принципе.
Холестерин выступает в качестве базового материала для создания тканей тела. Потому говорить о каком-либо вреде не приходится, если концентрация этого соединения на нормальном уровне.
Референсные значения определяются лабораториями. Все зависит от особенностей применяемого метода оценки. Как правило, нормальный уровень общего холестерина считается как 5.2 ммоль/л. Однако необходимо проводить специфическое исследование, исходя из пола, возраста и состояния здоровья.
Интерпретация требует индивидуальной работы. В некоторых случаях уровень холестерина может повышаться в результате влияния естественных факторов: будь то физическая нагрузка, прочие моменты.
Механизм развития нарушения
В основе любой гиперхолестеринемии лежит нарушение нормального депонирования жиров.
Далее все зависит от того, какое конкретно вещество изменило собственную концентрацию. Рассмотрим разновидности расстройства подробнее.
Тип 1
Сопровождается нарушением адекватной работы некоторых ферментативных структур. Характерное проявление — это рост уровня хиломикронов, особого класса липопротеинов.
Этот вид встречается сравнительно редко, для него не типично образование бляшек. Кроме некоторых ситуаций. Этиология (происхождение) практически всегда наследственное. Это и есть основной механизм становления расстройства.
Восстановление проводится под контролем эндокринолога диетическими методами.
Тип 2а
Характеризуется завышением содержания липопротеинов низкой плотности (сокращенно ЛПНП). Иначе говоря, того самого «вредного» холестерина.
Это наиболее распространенный вид процесса, сопровождается отложением липидов на стенках сосудов, с дальнейшей их закупоркой и критическими нарушениями кровотока.
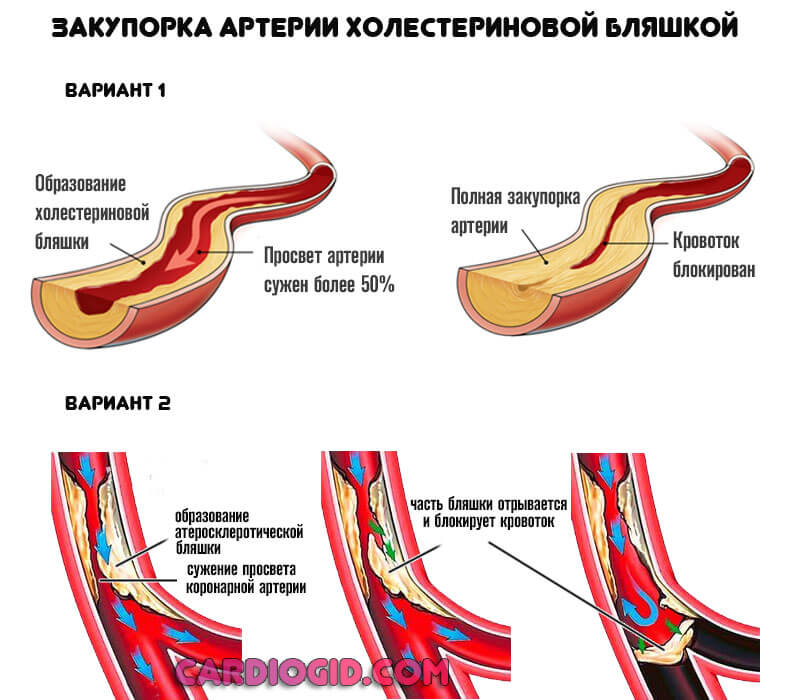
Развивается он на фоне неправильного питания, сахарного диабета, заболеваний щитовидной железы и других эндокринных диагнозов.
Этиология всегда вторична, лечение дает достаточный для полной коррекции эффект. Используются такие средства как никотиновая кислота, применяются статины.
Тип 2b
Имеет некоторые схожие свойства, но он куда более распространен по организму. Нарушается концентрация не только липопротеинов низкой плотности, но и триглицеридов, что усугубляет ситуацию. В системе они классифицируются как ЛПОНП (липопротеины очень низкой плотности).
Зачастую патология основывается на генетических аномалиях, врожденного характера. Терапия системная, на протяжении длительного времени.
Тип 3
Не относится собственно к категории повышенного холестерина. Сопровождается ростом липопротеинов промежуточной плотности (ЛППП или ЛПП). Склонность к образованию бляшек минимальная или ее нет вообще.
Терапия продолжительная, не всегда дает эффект. Один из самых вялых видов процесса.
Тип 4
Характерная черта — образование чрезмерного количества липопротеинов очень низкой плотности и триглицеридов (ТГ). Встречается в качестве виновника бляшек, закупорки сосудов и становления атеросклероза как опасного заболевания.
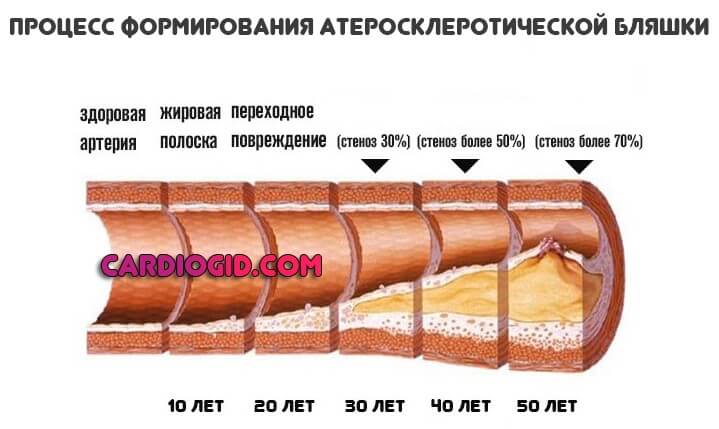
Хорошо поддается специфическому лечению, главное вовремя обнаружить расстройство. Причина может быть наследственной или же приобретенной. В результате влияния различных факторов: от ожирения до сахарного диабета.
Тип 5
Определяется как сочетание четвертой и первой формы процесса. Одновременно присутствует рост липопротеинов очень низкой плотности и хиломикронов.
Чаще всего нарушение провоцирует тяжелые формы воспаления поджелудочной железы — панкреатита.
Это общепринятая классификация. Она шире и охватывает не только холестерин, но и прочие липиды.
Таким образом, механизм становления отклонения практически всегда основан или на генетических аномалиях, наследственных изменениях, или же на приобретенных факторах. Например, других заболеваниях — будь то расстройства работы щитовидки, надпочечников, сахарный диабет, ожирения, системные воспаления прочие.
Причины повышения холестерина
Рассматривать нужно только факторы роста концентрации «плохого» холестерина. Поскольку они как раз и выступают опасными виновниками атеросклероза в дальнейшем.
Назвать можно такие моменты:
- Курение. Потребление табачных изделий вызывает сиюминутное сужение сосудов. Существенный спазм мускулатуры артерий приводит к нарушениям работы всех систем.
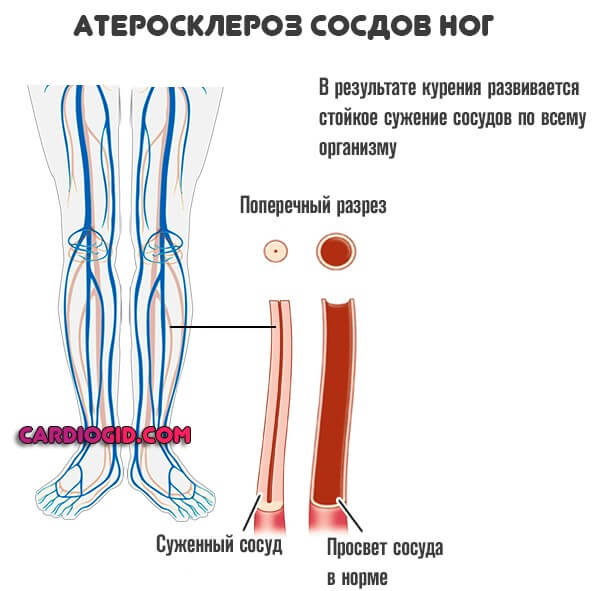
При длительной практике поступления вредных веществ из сигарет в организм наблюдается стойкое расстройство функций надпочечников, поджелудочной железы и щитовидки.
Это и становится непосредственной причиной избыточного депонирования жиров, выхода холестерина в кровеносное русло и его отложения в виде бляшек.
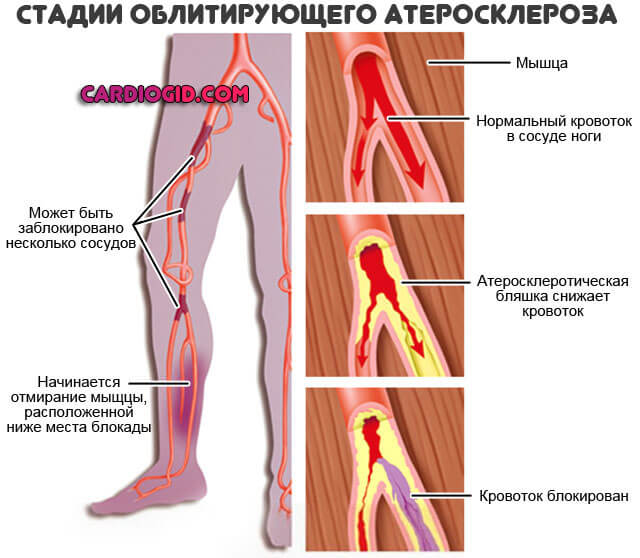
- Потребление спиртного. Особенно в неумеренных количествах. Все сказанное множеством людей про пользу алкоголя — миф. Действительно, при приеме 10-20 мл качественного красного вина в сутки, на протяжении нескольких дней возможно ускоренное сжигание холестерина. Но терапевтическую дозу нужно строго соблюдать. Кроме того, найти качественное спиртное практически невыполнимая задача, тем более по умеренным ценам.
На деле же любой алкоголь вызывает замедление обменных процессов. Становится невозможной полноценная работа органов и систем. Пиво, водка и вовсе повышают уровень эстрогенов, вызывают ожирение у мужчин, снижение половой функции и это помимо того, что холестерин поднимается. От любого алкоголя стоит отказаться.
- Ожирение. Увеличение массы тела. К сожалению, не всегда понятно, что тут причина, а что — следствие. Вполне возможна «работа» в обе стороны. Если изменение связано с развитием гиперхолестеринемии, требуется сначала снизить показатели, а затем жиры в кровеносном русле нормализуются сами. Вопрос сложный. Требует участия эндокринолога.
- Недостаток физической активности. Гиподинамия. Наиболее существенный фактор субъективного плана, пожалуй, после неправильного питания. В день достаточно часовой прогулки на свежем воздухе, чтобы привести метаболические процессы в норму.
Интенсивные перегрузки как раз противопоказаны. Они провоцируют обратные явления, особенно в долгосрочной перспективе. Как только человек перестанет изводить себя, перешагивая норму и границу пределов собственного организма, холестерин начнет копиться активнее.
- Сахарный диабет. Классическое заболевание, провоцирующее рост уровня липидов. Увеличение концентрации холестерина настолько типично, что рассматривается в качестве базового симптома.
Контроль над жирами — обязательное условие восстановления и длительной жизни с названным диагнозом.
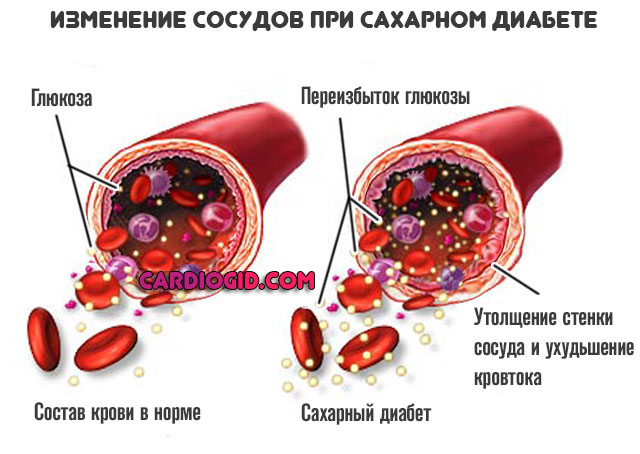
- Прочие эндокринные диагнозы. Холестерин повышается при гипотиреозе — снижении концентрации специфических веществ щитовидной железы: Т3, Т4, ТТГ (формально он относится к соединениям, синтезируемым гипофизом).
- Неправильный рацион. Алиментарный фактор едва ли не основная причина повышения холестерина. В то же время, воспринимать субпродукты, сливочное масло и прочие в качестве основных, неправильно. Все это мифы, растиражированные людьми, крайне далекими от медицины.
Ключевой фактор роста уровня холестерина — потребление так называемых трансжиров, которые крайне плохо усваиваются организмом. Сюда можно отнести пресловутое пальмовое масло, маргарин.
Увеличение холестерина требует отказа от таких веществ, что не всегда выполнимо в условиях российской действительности, в меньшей мере в реалиях других государств бывшего Союза.
- Нередко изменение, когда повышен холестерин развивается на фоне патологий со стороны печени, ведь именно здесь происходит метаболизация, переработка жиров. Сюда можно отнести гепатит, цирроз, расстройства со стороны близлежащих структур: желчного пузыря в основном.
- Беременность, особенно тяжелая, поздняя, многоплодовая.
- Период полового созревания с нестабильностью гормонального фона.
Причины увеличения уровня ЛПНП множественны, в большинстве они субъективны, контролируются самим пациентом и могут быть устранены даже без специального медицинского вмешательства.
Снижать липопротеины высокой плотности (ЛПВП) нет необходимости, они как раз обеспечивают адекватное выведение вредных жиров за счет неспособности закрепиться на стенке сосудов.
Причины роста холестерина у женщин подробно описаны в этой статье.
Симптомы
Единой клинической картины нет, как уже и было сказано. Она отсутствует в принципе и при росте уровня холестерина, потому как это не самостоятельный диагноз, а биохимический процесс, имеющий определенные последствия. А они как раз и сопровождаются некоторыми проявлениями.
- Головные боли. Средней или малой интенсивности, как правило. Локализация неоднозначна и не всегда одинакова. Чаще наблюдается разлитой характер дискомфорта, распределение неприятного ощущения по всему черепу. Применение препаратов создает некоторый эффект. При прогрессировании атеросклероза интенсивность болей растет. Действие анальгетиков становится незаметным.
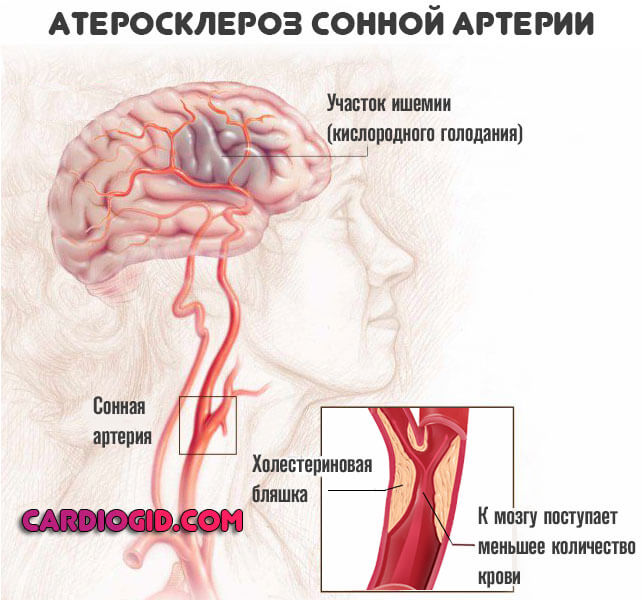
- Очаговые неврологические нарушения. Крайне широкий перечень признаков возможен. От расстройств памяти, способности к адекватному продуктивному мышлению до аномалий речи, слуха, зрения. Все зависит от того, какой участок мозговой ткани подвержен ишемии в результате недостаточного кровообращения. Таков косвенный эффект от атеросклероза артерий церебральных структур.
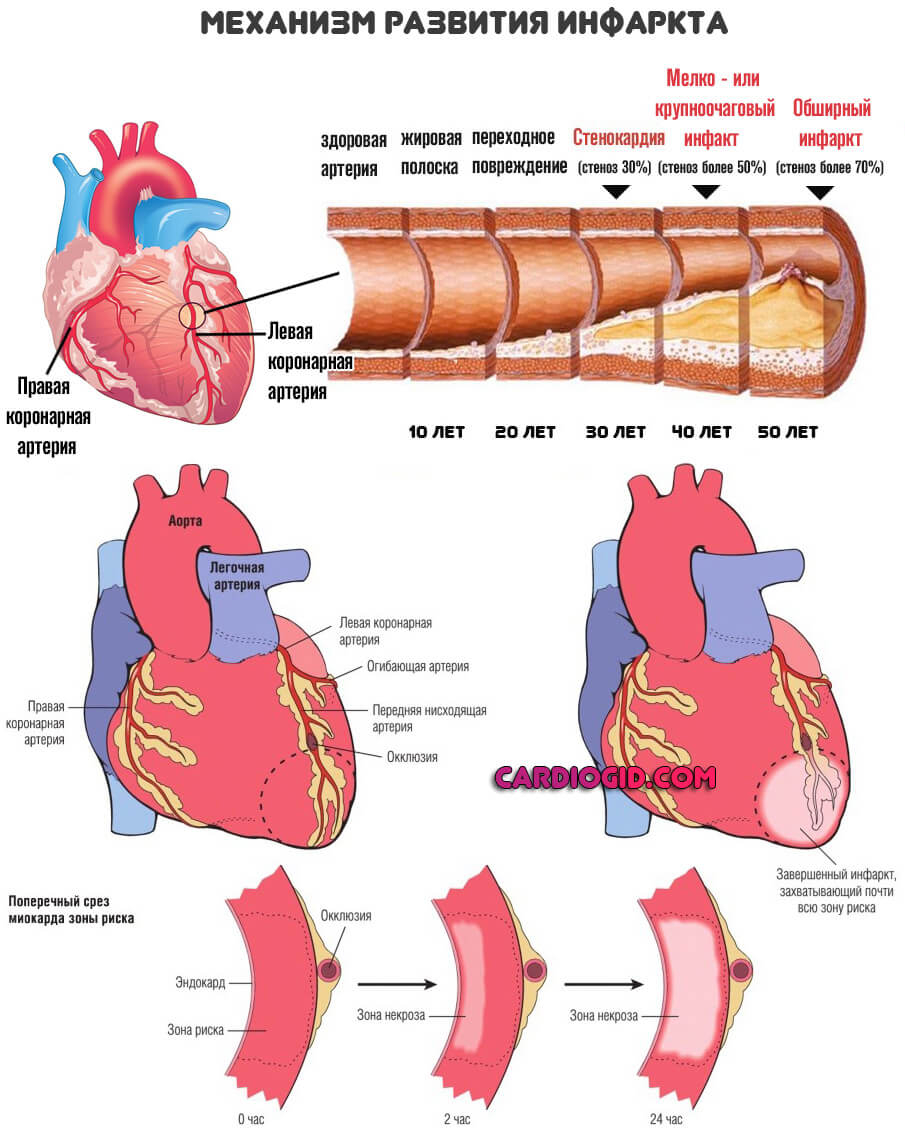
- Боли в области груди. Итог скудного питания и клеточного дыхания миокарда. Объективно проявляется как стенокардия. В перспективе короткого времени вполне вероятно развитие инфаркта.
- Тошнота, рвота. Эпизодические явления.
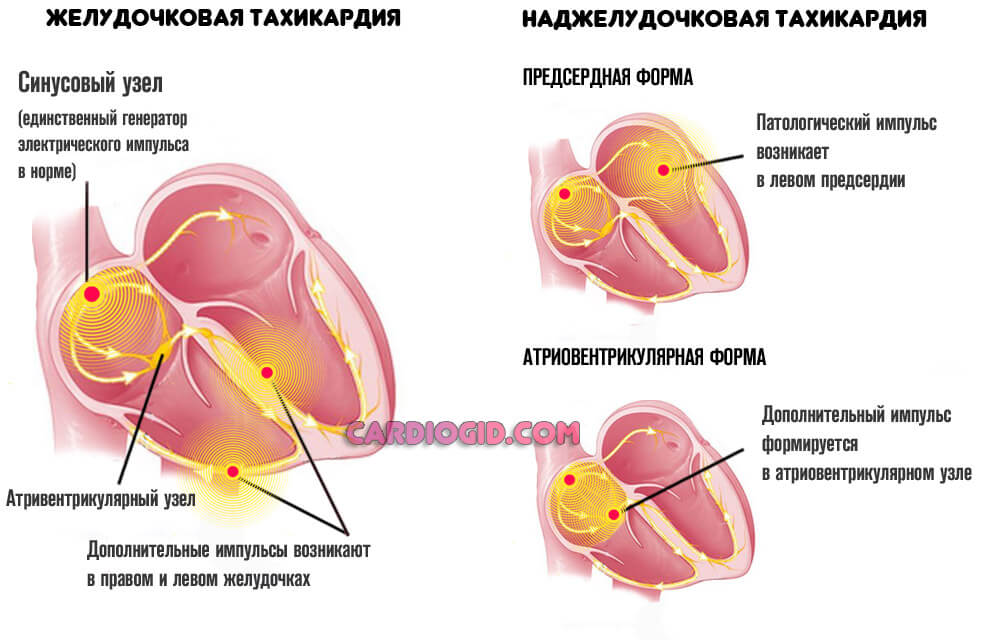
- Нарушения нормального сердечного ритма. По типу тахикардии. Рост количества ударов в минуту. Течение приступообразное. Возможны отдельные пароксизмы.
- Увеличение массы тела. Симптоматический момент, результат чрезмерного запасания жировой ткани.
- Сонливость, слабость. Желание прилечь. Снижение нормальной трудоспособности.
- Постоянная усталость. Астеническое состояние.
- Падение толерантности к физической нагрузке. Неявный признак, проявляется позже. В результате нарушений питания мускулатуры.
Высокий холестерин в крови опасен не столько симптомами, сколько тем, что за ними неминуемо последует, если не проводить лечение: это инфаркт, инсульт и прочие состояния. Потому медлить нельзя.
Диагностика
Обследование проходит под присмотром эндокринолога. Проблем в плане выявления процесса нет. Достаточно прибегнуть к базовому перечню мероприятий.
- Устный опрос больного. На предмет жалоб. Позволяет определиться с основной симптоматикой расстройства, выдвинуть гипотезы относительно заболевания.
- Сбор анамнеза. Уточнение этиологии. Установлению подлежат такие факты, как семейная история, привычки, образ жизни, перенесенные ранее нарушения. Холестерин растет от массы факторов, эта методика позволяет простым способом выявить, в чем вероятная причина.
- Обязательно проводится общий анализ крови. Он показывает грубые отклонения со стороны концентрации липидов.
- Также не обойтись без биохимического исследования с расширенной картиной жирных соединений. Это основная методика диагностики. Дает максимум информации. Независимо от того, повышены ли общий холестерин, прочие липиды, есть возможность обнаружить отклонение.
- В качестве скрининговых способов практикуются УЗИ, рентгенография, МРТ головного мозга. Это меры, направленные на выявление последствие повышенного уровня жиров.
Перечень не так широк, но этого вполне достаточно для целей диагностики. Обязательны к установлению причины высокого уровня холестерина в крови, без этой информации не может быть эффективной терапии.
Лечение
Коррекция зависит от конкретного фактора-провокатора. Если говорить о методиках обобщенно, то терапия будет отличаться и в зависимости от типа нарушения.
Тип 1
Имеет смысл назначать пациенту диету. Это основной метод лечения на первом этапе. И обязательный дополнительный, независимо от чего поднимается холестерин, потому как питание усугубляет течение процесса и вызывает дальнейшее нарушение функций организма.
Жестких правил нет. Чтобы снизить холестерин рекомендованы витаминизированные продукты, а также пища, обеспечивающая естественное очищение сосудов: орехи, особенно грецкие, овощи, фрукты в свежем виде, рыба, нежирные сорта мяса, лучше всего птица. Возможно употребление супов, каш, сухофруктов.
От сладостей, сдобных продуктов, животного жира, консервов, полуфабрикатов лучше отказаться.
Соль разрешена в количестве до 4-6 граммов в сутки. Не более.
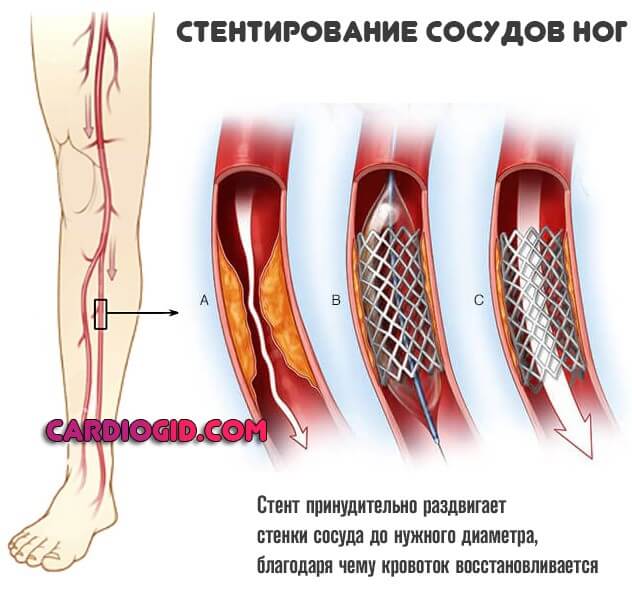
Внимание:При развитии осложнений вроде критического сужения сосудов нижних конечностей, закупорки артерий сердца, кальфицировавшихся бляшек показано их хирургическое удаление. Поскольку другие методики результата не возымеют.
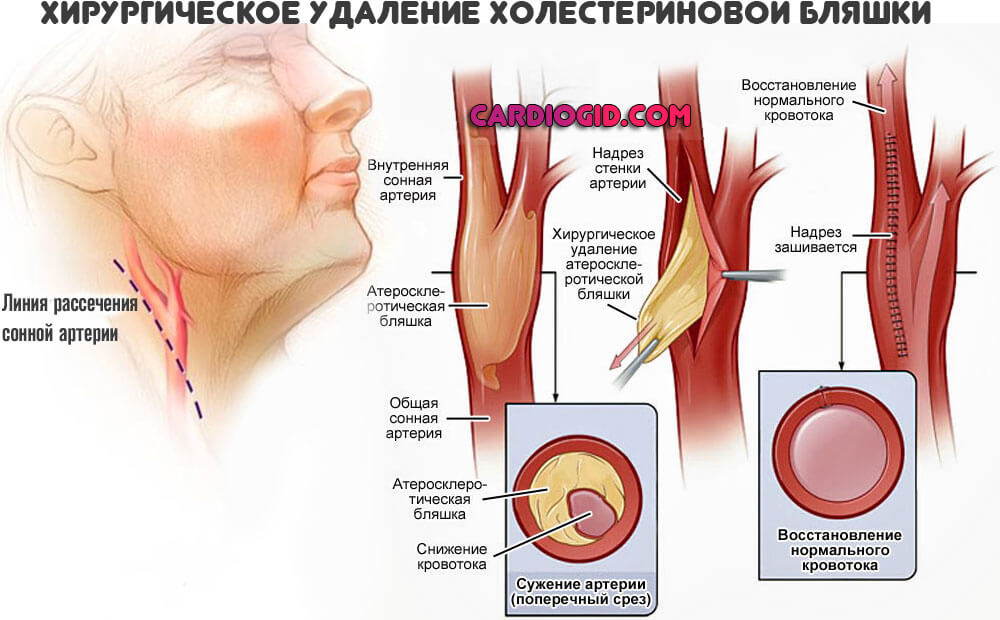
Тип 2а
Основа лечения — статины. Сюда относят Аторвастатин, Аторис и множество других наименований. Применяются в качестве первой же меры. Способствуют растворению холестериновых бляшек, и выведению избытка липидов. Принимают их длительно.
Дополнительно может быть назначена Никотиновая кислота — наименование Эндурацин. Она обладает способностью ускорять обменные процессы, однако тяжело переносится пациентами и часто вызывает аллергические реакции.
Тип 2b
Применяются все те же статины, и подключается еще одна группа препаратов — фибраты. В качестве основного наименования назначается Гемфиброзил.
Тип 3
Применение статинов и никотиновой кислоты возможно, но клиническая практика говорит о минимальной эффективности в данном случае.
Основа терапии — фибраты. Особенно эффективны они против избыточного синтеза липидов промежуточной плотности (как раз 3 тип) и повышают «хороший» холестерин — липопротеины высокой плотности.
В целом хорошо переносятся, но при длительном использовании провоцируют нарушения зрения.
Тип 4
Необходимо использовать никотиновую кислоту.
Тип 5
Помимо никотиновой кислоты применяется Гемфиброзил, или его аналоги из группы фибратов (например Кло- и Ципрофибрат).
Перечисленные терапевтические схемы примерные. Конкретные назначения может сделать только эндокринолог, в зависимости от причины, типа нарушения и прочих факторов, включая возраст пациента.
Прогноз
В основном благоприятный. Если специфическая коррекция проводится своевременно, есть все шансы на качественное восстановление и избавление от проблемы.
И даже при запущенном процессе, если не наступило критических нарушений шансы на восстановление хорошие.
Возможные осложнения
К последствиям относят атеросклероз и как итог его течения — инфаркт и инсульт. Кроме наиболее очевидных, можно назвать и такие итоги нелеченного расстройства: сосудистая деменция, энцефалопатия, выраженный астенический синдром, и пр.
Профилактика
Больших сложностей мероприятия не представляют.
- Витаминизировать рацион. Включать в него меньше животного жира. В качестве источника белка отдать предпочтение рыбе и птице.
- Отказаться от спиртного, курения. Вредные привычки повышают риски.
- Полноценно отдыхать, чтобы не сбивать концентрацию нейромедиаторов, гормонов.
- Придерживаться определенного режима физической активности. Достаточно часа прогулок в день. Изводить себя механически также нельзя. Это даст прямо противоположный результат.
- При склонности к развитию патологии стоит систематически проверяться. Особенно это справедливо для лиц с неблагоприятным семейным анамнезом.
При обнаружении изменений в картине крови нужно обращаться к специалисту по эндокринологии. Чтобы пройти своевременное лечение и получить рекомендации.
Независимо от того, холестерин в крови повышен по причине наследственного фактора или приобретенных расстройств, нужно как можно быстрее проводить терапию.
Без коррекции первичного провокатора не миновать опасных для жизни осложнений. Контроль над уровнем липидов — залог здоровья. Трудностей скрининг не представляет.
cardiogid.com
Симптомы и первые признаки повышенного холестерина: особенности лечения
Сердечно-сосудистые заболевания не всегда проявляются сразу. Симптомы повышенного холестерина также не заметны на начальной стадии гиперлипопротеинемии. Нередко нарушения липидного обмена выявляются случайно в ходе профилактического обследования.

Общие сведения
Холестерин – природный липофильный спирт, входящий в группу стеринов животного происхождения.
- Регулирует степень проницаемости мембран клеток, что позволяет обеспечивать их необходимыми питательными веществами, выводить продукты распада.
- Участвует в синтезе желчных кислот.
- Необходим для выработки витамина D, половых и стероидных гормонов.
Молекулы холестерина условно можно разделить на хорошие и плохие.
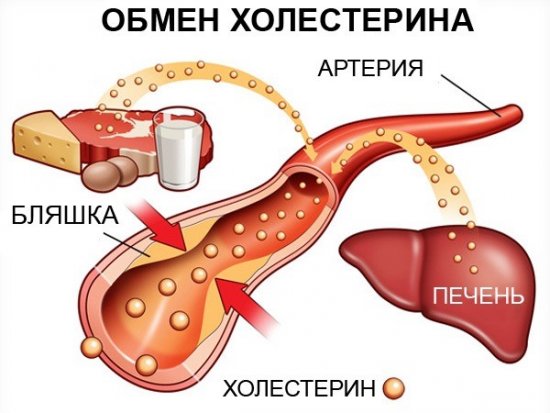
- ЛПНП, ЛПОНП. Липопротеины низкой и очень низкой плотности. Переносят вырабатываемый печенью холестерин к тканям. Всасываются из крови. Условно называются плохими липидами, поскольку содержат большое количество жироподобных частиц, оседают на сосудистых стенках. Из холестериновых отложений формируются бляшки, которые сужают просвет артерий, могут вызвать развитие атеросклероза.
- ЛПВП. Липопротеины высокой плотности. Забирают остатки холестерина из тканей, органов, сосудов, транспортируют в печень для последующей переработки или полностью выводятся из организма. Условно называются хорошим липидами.
Гиперхолестеринемии способствуют заболевания внутренних органов, неправильное питание (богатое животными жирами, насыщенными жирными кислотами), наследственный фактор.
Чем опасен холестерин
Следует учитывать, что о негативных последствиях гиперхолестеринемии можно говорить при выявлении взаимосвязи между снижением концентрации ЛПВП, ростом количества ЛПНП и ЛПОНП.
Избыток вредного холестерина приводит к следующим сосудистым деформациям:
- утолщение артериальных стенок;
- снижение эластичности;
- сужение просвета сосудов;
- снижение тока крови.
Негативные изменения кровообращения нарушают работу систем жизнеобеспечения. При длительно существующем липидном дисбалансе возрастает риск развития атеросклероза или других тяжелых заболеваний:
- трофические язвы, гангрена, атрофия мышц нижних конечностей;
- инсульт;
- инфаркт миокарда;
- ишемия внутренних органов;
- гипертония;
- повышенное тромбообразование.
Атеросклеротические бляшки могут поражать любые сосуды. Но наиболее часто местами локализации отложений являются крупные артерии: сонная, аорта, участки ее раздвоения, крупные сосуды нижних конечностей.
Как выявить патологическое состояние
Признаки повышенного уровня холестерина начальной стадии не ощущаются. Выявить дислипидемию можно только по результатам проведенной диагностики.

Клинические проявления зависят от вида пораженных артерий:
- Грудной отдел аорты. Самый характерный симптом – гипертония. Характеризуется стойким повышением артериального давления (140 на 90 мм рт. ст. и выше). Длительное время протекает бессимптомно. При длительно существующей патологии, значительном поражении стенок артерии сердце начинает работать с увеличенной нагрузкой. Больные часто чувствуют усталость, учащенное сердцебиение, ощущают боль в груди, левой лопатке или руке. Возможны приступы стенокардии или удушья. Состояние опасно своими осложнениями: инфаркт, ИБС, тромбоэмболия.
- Нижние конечности. Симптомы поражения артерий проявляются непродолжительной болью, возникающей при физической нагрузке (бег, ходьба на длительные расстояния). Болевые ощущения усиливаются, могут возникать даже во время непродолжительной ходьбы. Периодически появляется онемение пальцев ног. Развивается частичная или полная атрофия мышц, появляется хромота, трофические язвы, гангрена.
- Головной мозг. Избыток холестерина вызывает недостаток кровообращение сосудов головного мозга, замедляет метаболические процессы, что приводит к деформации нервных клеток. Изначально патологическое состояние проявляется легкой симптоматикой: периодические головные боли, шум в ушах, плохая работоспособность, забывчивость. С прогрессированием заболевания нарастает симптоматика: больной становится агрессивным, часто впадает в депрессию, настроение становится непостоянным, могут возникать проблемы с речью. Возрастает риск развития инсульта или инфаркта мозга.
- Брюшной отдел аорты. Поражение артерий брюшной полости нарушает кровообращение почек, органах пищеварительного тракта, нижних конечностях. Симптомы проявляются, когда наступает кислородное голодание внутренних органов, за счет снижения кровотока тканей. Больной испытывает частые боли в животе, страдает от избыточного газообразования, изжоги. Также возможны: расстройство стула, потеря веса. Если вовремя не начать лечение возрастает риск осложнений – тромбоз или эмболия.
- Легкие. Долгое время патология протекает бессимптомно. Поражение артерий на фоне повышенного холестерина чаще выявляют на запущенной стадии, когда появляются первые признаки легочной недостаточности: синюшность кожи, одышка, быстрая утомляемость, постоянный кашель, увеличенные вены на шее.
Следует учитывать, что клинические проявления высокого холестерина могут возникать на фоне других хронических заболеваний. Поэтому при появлении любых симптомов, свидетельствующих об ухудшения состояния здоровья, необходимо обратиться к врачу за консультацией.
Внешние признаки патологии
Высокая концентрация холестерина, помимо ухудшения общего состояния, заболеваний внутренних органов может проявляться внешними симптомами:
- Сухожильные ксантомы. Скопления под кожей белого или светло-желтого цвета. Формируются рядом с кровеносными сосудами на сухожилиях, кожных складках, ладонях, подошвах ног.
- Ксантелазмы. Плотные, жировые узелки желтого цвета. Появляются на коже век.
- Туберозные ксантомы. Жировые наросты крупных размеров от 1 до 5 см. Имеют темно-желтый иногда бурый цвет. Могут появляться на пальцах рук, локтях, коленях, ягодицах.
- Липоидная дуга. Отложения холестериновых отложений в области роговицы глаза. Имеет белый или свето-серый оттенок.

В редких случаях у лиц пожилого возраста высокий холестерин вызывает образование ксантом желудка. Они представляют собой липидные бляшки, растущие на слизистой оболочке органа. Относятся к доброкачественным образованиям.
Ранняя седина – симптом, на первый взгляд совершенно не связанным с избытком холестерина. Потеря пигментации возникает на фоне атеросклероза кровеносных капилляров волосяных фолликулов.
Гиперхолестеринемия у женщин
Первым внешним симптомом повышения концентрации холестерина у женщин является окружность талии, в случае если она превышает 88 см желательно сдать кровь на биохимический анализ.
У худощавых, субтильных женщин необходимо измерить обхват бедер и талии, вычислить соотношение между этими показателями. Если результат будет выше 0,8 желательно пройти обследование, сдать соответствующие анализы.
Отечность ног, варикозное расширение вен, от которого страдают именно женщины, также может быть косвенным признаком нарушения липидного обмена.
Гиперхолестеринемия у мужчин
Повышенный уровень холестерина у мужчин чаще всего проявляется болевыми ощущениями в области грудины. Также могут возникать острые боли в ногах во время тяжелой физической работы.
В 30% случае у мужчин, страдающих от атерослкероза, появляется снижение эрекции. Такое состояние возникает при поражении артерий паховой области или полового члена атероматозными бляшками. Следует добавить, что ухудшение потенции может возникать на фоне поражения артерий ног, когда состояние осложняется формированием тромбов.
Особенности лечения
Сдать анализы. Они помогут подтвердить или опровергнуть диагноз. Лечение гиперхолестеринемии должно быть комплексным:
- отказ от вредных привычек;
- физическая активность;
- здоровое питание;
- прием специализированных лекарственных препаратов.
Особенности питания
Диетотерапия подразумевает употребление продуктов, нормализующих липидный обмен, исключение блюд, содержащих животные жиры и холестерин, а также соблюдение режима питания.

Категорически запрещается употреблять следующие виды продуктов:
- субпродукты;
- жирные сорта мяса;
- сливочное масло;
- маргарин;
- яичный желток;
- жирные молочные продукты;
- мясные консервы, полуфабрикаты;
- сладости, кондитерские изделия.
Это поможет сократить поступление холестерина и жиров с пищей, снизить калорийность блюд до рекомендуемых 2000 ккал/сутки.
Основу ежедневного меню должны составлять следующие продукты:
- фрукты, овощи;
- ягоды;
- злаки;
- рыба;
- растительные масла;
- зелень;
- обезжиренные кисломолочные продукты;
- соевые продукты;
- грибы;
- компоты, морсы, соки.
Такой рацион поможет восстановить свойства артерий, очистить их от атеросклеротических наростов, вывести из организма излишки холестерина.
Народная медицина
Снизить повышенный холестерин можно при помощи народных средств. Они дают хороший эффект совместно с диетотерапией. Также их можно использовать для профилактики гиперхолестеринемии, общего укрепления организма.
Наиболее эффективны следующие рецепты:
- Настойка из чеснока. Головку чеснока очищают от шелухи, измельчают, заливают 1 стаканом водки. Настаивают в теплом, темном месте не менее 7 дней. Процеживают, принимают трижды/день по 10 капель во время еды. Курс лечения 1 месяц. Настойка выводит из организма избыток ЛПНП, улучшает состояние сосудов, укрепляет иммунитет.
- Льняное масло. Выпивают по 1 ст. л. трижды/день до еды. Масло помогает снизить уровень общего холестерина, восстанавливает эластичность артерий и вен, уменьшает холестериновые бляшки. Продолжительность терапии 1,5 месяца.
- Картофельный сок. Сырую картофелину натирают на мелкой терке, отжимают сок, выпивают натощак. Средство помогает нормализовать липидный обмен, выводит из организма липопротеины низкой плотности.
- Медово-лимонная смесь. Один лимон перемалывают в блендере, добавляют 1 ст. л. меда. Принимают утром натощак по 2 ст. л. Средство помогает укрепить иммунитет, замедляет прогрессирование атеросклероза, восстанавливает свойства сосудов.
- Отвары из лекарственных растений: боярышник, шиповник, барвинок, диоскорея кавказская. Для приготовления отвара берут 100 г сырья, заливают 300 мл крутого кипятка, настаивают не менее 4 часов. Процеженный отвар принимают трижды/день до еды. Для приготовления многокомпонентного отвара ингредиенты берут поровну так, чтобы общее количество составляло 100 г.
Помимо восстановления артерий все средства помогают нормализовать артериальное давление, работу сердечно-сосудистой системы.
Медикаментозные средства
Применяются для лечения дислипидемии, когда консервативные методы не принесли какого-либо эффекта. Подавляющему числу больных атеросклеозом назначают специализированные гиполипидемические препараты – статины. Однако они обладают множественными противопоказаниями, побочными эффектами, в некоторых случаях могут быть заменены или дополнены:
- Фибраты. Предназначены для нормализации липидного обмена. Эффективно снижают концентрацию органических жиров. Могут применяться совместно со статинами.
- Секвестранты желчных кислот. Уменьшают выработку желчных кислот. Печень начинает расходовать излишки холестерина для восполнения их количества.
- Никотиновая кислота. Нормализует липидный обмен за счет уменьшения вязкости крови, расширяет сосудистый просвет, повышает эластичность.
Литература
- Jacquelyn Cafasso. Symptoms of High Cholesterol, 2016
- Benjamin Wedro, MD, FACEP, FAAEM. High Cholesterol, 2011
- Jennifer Moll, PharmD. The Symptoms of High Cholesterol, 2018

Ирина Костылева
Высшее медицинское образование. Кировская государственная медицинская академия (КГМА). Участковый терапевт. Подробнее об автореsosudy.info
причины и симптомы, как лечить повышенный уровень, чем опасен
Холестерин – это органическое соединение, которое попадает в организм человека с продуктами питания, а также синтезируется в печени. При повышении уровня холестерола в сосудах возникают атеросклеротические отложения и бляшки. Нормальным показателем холестерина в крови взрослого человека считается 3,6–5,2 ммоль/л, ребёнка – 0,32–1,12 ммоль/л.
У домашних питомцев, к примеру, у собаки показатель значительно выше – 6,0–8,0 ммоль/л. Не стоит пугаться женщинам в деликатном положении высоких значений холестерина, во время беременности в пределах нормы является диапазон от 6,16 до 11,2 ммоль/л. Изменения показателя возможны также на фоне процесса старения. По каким причинам ещё холестерин в крови повышен?
Причины повышенного холестерина
Общий холестерин может повышаться по различным причинам. Чаще всего причиной повышения органического соединения становится:
- Избыточная масса тела. Нередко повышение плохого холестерина развивается на фоне резкого набора веса. Для лечения такой патологии будет достаточно придерживаться правильного питания и снизить вес.
- Преобладание в рационе жирной пищи. Вредные моножиры в большом количестве содержатся в жирной свинине, говядине и телятине, жирном сливочном масле, сыре и маргарине. Недопустимо питаться продуктами, в составе которых присутствуют кокосовое или пальмовое масло.
- Пониженная физическая активность провоцирует снижение полезного холестерина и повышение плохого. На фоне этого в сосудах образуются бляшки. Человек становится подверженным непроходимости сосудов и развитию инфаркта. Для того чтобы избежать неприятных последствий достаточно ежедневно заниматься бегом, спортивной ходьбой или йогой. Продолжительность тренировок должна находиться в пределах 45–50 минут. Риск повышения холестерина в данном случае можно будет свести к минимуму.
- Возрастная категория старше 50 лет. У взрослого человека уровень холестерола в крови постепенно увеличивается независимо от весовой категории человека.
- Наследственный фактор. В данном случае сердечные заболевания передаются из поколения в поколение.
- Наличие вредной привычки – табакокурения. Уровень хорошего холестерина вследствие систематического курения снижается.
- Проблемы с функционированием щитовидной железы. Повышенный уровень утомляемости, сонливость в течение дня, сильная отёчность лица нередко сигнализирует о гипотиреозе.
Все причины высокого холестерина досконально не изучены, болезнь с каждым годом молодеет и проявляется в новых симптомах. Это значит, что при выявлении нескольких характерных признаков требуется вмешательство специалиста.
Предрасположенность к высокому уровню холестерина может быть наследственной
Симптомы
Свидетельствовать о высоком уровне холестерина в крови может появление следующих признаков:
- боли в нижних и верхних конечностях;
- жёлтых пятен вокруг глаз;
- спазмов в области грудной клетки;
- сгустков в крови, что можно увидеть при кровопотере.
Симптомы повышенного холестерина, проявляющиеся с нарастающим эффектом, предполагают немедленное обращение за консультацией к медицинскому специалисту.
Чем опасен повышенный холестерин
Атеросклеротические бляшки постепенно закрывают просвет в сосудах. На фоне этого могут развиться опасные осложнения по типу:
- инфаркта миокарда;
- инсульта;
- внезапной сердечной смерти;
- стенокардии;
- хронической недостаточности мозгового кровообращения;
- перемежающей хромоты.
Это неполный перечень того, чем опасен повышенный холестерин. Любой человек, проживающий в мегаполисе, находится в группе риска. При появлении первых признаков патологии важно своевременно сдать анализы и проконсультироваться со специалистом, который поможет назначить подходящую терапию.
После получения результатов исследования стоит обратить особое внимание на СОЭ, значение билирубина, холестерина и других показателей. К какому врачу обращаться, неважно. Это может быть семейный врач, фельдшер в поселковом пункте или специалист по сердечно-сосудистым заболеваниям. Поможет разобраться с показателями анализов и понять их значение как участковый терапевт, так и кардиолог.
Все люди старше 20 лет должны измерять уровень холестерина в крови каждые 5 лет.
Лечение гиперхолестеринемии
Терапия не ограничивается использованием медикаментов, лечение повышенного холестерина требует комплексного подхода.
Читайте также:
Физическая нагрузка
Умеренная физическая активность способствует снижению уровня холестерина. Систематические занятия спортом помогут организму вывести лишний жир, который поступает в кровеносную систему с продуктами питания. При своевременном выводе плохих липидов можно не беспокоиться о том, что они осядут на стенках сосудов.
Регулярно бегающие люди реже всего страдают от образования атеросклеротических бляшек. Систематические гимнастические тренировки, занятия танцами и занятия спортивной ходьбой помогут удерживать мышечный тонус, что немаловажно для поддержания хорошего состояния сосудов.
Высокий уровень холестерина может быть диагностирован только с помощью анализа крови
Пожилым людям лучше всего выбрать неспешные, но продолжительные прогулки на свежем воздухе. Напряжение в данном случае будет минимальным, а повысившийся пульс не скажется негативно на здоровье человека. При выполнении физических упражнений важно соблюдать рекомендуемое количество повторов и избегать сильного перенапряжения.
Полезные советы от специалистов
Стараясь снизить показатель плохого холестерина, важно исключить вредные привычки. Особенно быстро разрушает здоровье человека курение. Любой из органов во время табакокурения страдает, а риск образования атеросклеротических бляшек повышается.
Распитие спиртных напитков также придётся исключить из ежедневного рациона, однако половина бокала красного вина в обед воскресного дня способно оказать помощь в борьбе с атеросклеротическими отложениями. Чёрный чай, который люди привыкли пить несколько раз в день, лучше всего заменить зелёным аналогом или же травяным настоем.
Исключение чёрного напитка позволяет снизить уровень плохого холестерина почти на 20%. Содержащие в составе зелёного чая компоненты способствуют креплению стенок капилляров и снижению уровня вредных липидов. Для эффективной борьбы с холестериновыми блоками важно ежедневно пить не менее 200 мл свежевыжатого яблочного, свекольного, апельсинового, капустного, огуречного сока.
Медикаментозная терапия
При повышенном уровне холестерина в крови специалисты назначают приём:
- Овенкора, Вазилипа, Симвастатина, Симгала, Симвастола и иных препаратов из группы статинов. Действующим веществом данных медикаментом является симвастатин. Учитывая большое количество побочных эффектов, а также риск остановки продукции мевалоната, следует с особой осторожностью принимать лекарства. Если своевременно не пропить препараты возможно возникновение нарушения деятельности надпочечников. На фоне приёма статинов больные нередко страдают от отёчности. Важно чтобы лечение медикаментами проводилось под наблюдением врача. Фармакологические средства при грамотно разработанной схеме лечения эффективно и быстро приводят в норму показатель общего холестерина.
- Трайкора, Липантила 200М. Медикаменты способствуют снижению уровня холестерина у пациентов, страдающих сахарным диабетом. Снизить уровень холестерола в крови можно только в случае систематического употребления медицинских средств. Лекарственные препараты способствуют выведению мочевой кислоты из организма. При наличии патологий со стороны мочевого пузыря или аллергической реакции на арахис противопоказано применять Трайкор и Липантил 200М.
- Атомакса, Липтонорма, Тулипа, Торвакада, Аторвастатина, активным компонентом которых является аторвастатин. Перечисленные статины наделены ярко выраженным побочным эффектом, поэтому использовать их следует крайне осторожно.
- Акорты, Крестора, Розукарда, Розулина и Тевастора, активным компонентом данной группы статинов является розувастатин. Медикаменты целесообразно использовать только в случаях резкого повышения уровня холестерола в крови. Употребление лекарственных средств возможно лишь в небольшой дозировке.
Проконсультировавшись с врачом можно параллельно с лекарственными средствами начать приём Бадов, которые помогают нормализовать уровень холестерина. Основными преимуществами добавок считаются отсутствие побочных проявлений и хорошее усвоение компонентов. К наиболее популярным добавкам можно отнести:
- Омегу 3,
- Тыквеолу,
- Липоевую кислоту,
- Ситопрен,
- Доппельгерц Омега 3.
Кроме БАДов, важно наладить систематический приём витаминных комплексов, которые содержат фолиевую кислоту, витамины группы В. Кроме того, следует добавить в рацион большое количество свежих овощей и фруктов. Это поможет привести значения анализов в норму. Правильное питание регулирует функционирование жизненно важных систем, метаболических процессов.
Рецепты народной медицины
В случаях когда повышение холестерина не спровоцировано серьёзной хронической патологией, для нормализации этого показателя вполне реально воспользоваться народными средствами. Для увеличения терапевтической эффективности следует неукоснительно придерживаться правил щадящего диетического питания.

Народные рецепты помогут эффективно справиться с повышенным холестерином
Каждое утро после пробуждения следует выпить половину стакана свежевыжатого сока из:
- свеклы;
- моркови;
- огурца;
- тыквы и кабачка;
- яблок.
Соковые напитки отлично справятся с задачей очищения сосудов от скопления вредных токсинов и восстановление эластичности сосудов. Пациентам, которые страдают от недугов желез внутренней секреции и ЖКТ (желудочно-кишечного тракта) важно контролировать количество выпиваемой жидкости.
Прежде чем начать соковую терапию, следует пройти консультацию с лечащим врачом. Не менее популярным средством при лечении высокого холестерина считаются льняные семена. Растительное сырьё наполнено большим количеством полиненасыщенных жирных кислот, которые растворяют атеросклеротические бляшки.
Семена льна следует измельчить до порошкообразной консистенции используя кофемолку или ступку с пестиком. Размещаем порошок в стеклянную тару с наличием завинчивающейся крышки. Ёмкость размещается для хранения в тёмном и прохладном месте. Состав рекомендуется принимать по 2–3 г перед каждым приёмом пищи.
Длительность терапии, как правило, не превышает 90 дней. Льняные семена оказывают положительное воздействие не только на желудочно-кишечный тракт, но и на организм в целом. В случае когда нет возможности измельчить, растительное сырьё можно добавить его в овощной салат или готовое второе блюдо.
Из цитрусовых можно сделать эффективное средство, которое поможет немного нормализовать уровень холестерина в крови. Для приготовления потребуется подготовить:
- 8 крупных лимонов;
- 25 очищенных зубчиков чеснока;
- 300 мл жидкого липового мёда.
Измельчённые лимоны и чесночная кашица смешиваются с мёдом. Лекарственное средство размещается в удобную ёмкость и помещается в прохладное место для хранения. Чтобы быстро снизить холестерин, рекомендуется употреблять снадобье по 10 г за 30 минут до каждой трапезы. Чесночно-лимонная смесь эффективно очищает сосуды и снижает уровень холестерина в крови.
При повышенном холестероле в крови можно попробовать терапию лечебной смесью на протяжении 60 дней. Для её приготовления потребуется измельчить 400 г лимонов с тонкой кожурой, 200 г корня хрена и несколько головок чеснока. В полученный состав заливается 500 мл кипящей воды. Смесь размещается в прохладное место на 24 часа для настаивания.
Принимать состав рекомендуется несколько раз в день до или после трапезы по 1–2 ч. л. за раз.
При повышенном холестерине метод терапии и схему, как лечить, подбирает лечащий врач. Большинство рецептов имеют противопоказания при недугах желудочно-кишечного тракта. Поднять до нормы хороший холестерин (ЛПВП), снизив показатель плохого холестерина, эффективно лишь комплексным подходом и грамотно разработанной программой питания.
bezholesterina.com
причины, симптомы, лечение, что делать при повышенном уровне ЛПНП в крови, чем опасно, к какому врачу обратиться, последствия, если не лечить

Холестерин незаменим для хорошего функционирования организма. Большая его часть производится с помощью печени, стенок тонкого кишечника, надпочечных желез и яичников у женщин, и лишь некоторая часть поступает с едой. Он является необходимым компонентом для выработки важной для пищеварительной системы желчной кислоты и синтеза витамина D. Обеспечивает прочность и эластичность клеточных мембран всех органов. Участвует в синтезе эстрадиола – полового гормона у женщин, который отвечает за репродуктивную функцию. Отчего же все опасаются высокого уровня холестерина в крови?
Ученые допускают, что повышенная концентрация одного из видов холестерина – близкий путь к таким болезням как инсульт и инфаркт, так как он закупоривает сосуды, снабжающие весь организм. Сегодня многие наблюдают за собственным липидным уровнем. Высокий холестерин в крови существенно подрывает здоровье. Разберемся, что же означает слово «холестерин» и зачем контролировать его содержание.
Вконтакте
Одноклассники
Что делать при повышенном уровне ЛПНП в крови?
Холестерин имеет вид жироподобной субстанции, необходимой для формирования клеток, гормонов и нервной ткани. Приблизительно 80% его вырабатывается печенью, и только 20 % вещества дополняет пища. В оптимальном количестве он играет роль энергетического заряда для всего тела. Но высокий холестерин превращается в яд. Разделяют его на “хороший” и “плохой”, хотя такие определения не совсем подходят для данного вещества.
Жировое вещество и белки в человеческом теле формируют липопротеидные комплексы, которые подразделяются на два вида. ЛПВП – это липопротеиды высокой плотности, функция их состоит в удалении избытка холестерина из клеток и доставке его в печень. ЛПНП – липопротеиды низкой плотности, транспортирующие из печени холестерин в другие ткани организма. Нарушение оптимального баланса между двумя видами вызывает патологические процессы. Концентрация ЛПВП в оптимальном варианте должна быть существенно выше, чем ЛПНП.

“Плохой” и “хороший” холестерин
Доказано, что последний приносит существенный урон здоровью. То есть проблема для организма заключается не в уменьшении количества холестерина, а в создании баланса обоих комплексов, с существенным преимуществом ЛПВП. Имеется вероятность того, что при снижении вредного холестерина, уменьшается и концентрация полезного, что вызывает ухудшение функций всего организма.
Для нормализации липидного баланса следует изменить культуру питания, больше двигаться. Чтобы эффект диетотерапии был эффективным и оправдал надежды, необходимо исключить причины появления высокого холестерина.
Причины
Попробуем разобраться, отчего высокий холестерин накапливается в крови. Скорее всего, причина скрывается в нерациональном питании. Величину липидной субстанции в организме устанавливают жиры, используемые в еду, или, напротив, избегаемые. Помимо этого, причинами высокого холестерина в крови бывают:
- Гиподинамия.
- Застой желчи.
- Неправильная работа печени.
- Избыток или недостаток гормонов.
- Болезни почек.
- Сахарный диабет.
- Лекарственные средства.
Причины и лечение высокого холестерина напрямую зависят от употребляемой пищи. Насыщенные жиры существенно поднимают концентрацию ЛПНП. Их немало содержится в свинине, копченостях, жирах животного происхождения, майонезе, сырах и субпродуктах.
У взрослых холестерин в крови в норме находится не выше уровня 3,8-5,2 ммоль/л. Диапазон 5,2-6,2 ммоль/л указывает на возможное сужение сосудов. Норма полезного холестерина находится не ниже 1 ммоль/л, а вредного – не выше 3,4 ммоль/л.
Чтобы выяснить, насколько организм от него зависим, следует разделить число общего холестерина на полезный. Если полученный результат не превышает 5, не стоит нервничать, если же показатель больше, следует позаботиться о своем здоровье и проконсультироваться с врачом.
Самый высокий холестерин, это сколько? Бывают пациенты, в крови которых обнаруживается показатель холестерина от 10 ммоль/л и выше. Этот уровень требует немедленного медикаментозного вмешательства, не исключено пожизненное принятие препаратов, потому что организм такого больного не в состоянии справиться сам.
В идеале каждый юноша или девушка, достигшие 20-летнего возраста должны измерять показатель холестерина раз в 5 лет. Для этого в лечебном заведении следует сдать кровь утром натощак. Еду можно принимать за 12-14 часов до обследования, употреблять алкоголь – за 72 часа.
Почему повышается у ребенка?
 Холестерин время от времени увеличивается как у взрослого населения, так и у детей. Основной причиной высокого холестерина в крови у ребенка является наследственность.
Холестерин время от времени увеличивается как у взрослого населения, так и у детей. Основной причиной высокого холестерина в крови у ребенка является наследственность.
Если любой из родителей имел инсульт, инфаркт или патологии почек, то детям желательно систематически проверять кровь на концентрацию липидов. До 12 лет нормальный диапазон находится в пределах 3,11-5,18 ммоль/л. До 15 лет допускается небольшое повышение 3,11-5,44 ммоль/л. Следует наблюдать за состоянием здоровья, если у ребенка бывает повышение давления или присутствует сахарный диабет.
Если не выявить своевременно высокий холестерин или игнорировать рекомендации врача, существует большая вероятность возникновения сердечно – сосудистых недугов.
Главные 3 причины, отчего бывает высокий холестерин у ребенка:
- нерациональное питание;
- генетическая предрасположенность;
- избыточный вес.
В детстве обнаружить нарушение достаточно просто – необходимо лишь сдать анализ, по которому доктор установит концентрацию вещества и выяснит, из-за чего высокий холестерин у ребенка. Первый анализ крови следует сдать до 10, но не раньше 2 лет. Если показатели нормальные, можно проверить спустя 3 года.
Фактором риска у ребенка выступает избыточный вес, при нем следует чаще сдавать кровь на холестерин, контролировать питание, а также вести активный образ жизни. В составленном врачом рационе необходимо присутствие всех питательных элементов, требуемых для растущего организма. Детей в возрасте 8 лет и старше можно лечить медикаментами, но безопаснее увеличить физическую активность и наладить правильный рацион.
Попробуем разобраться, отчего бывает высокий холестерин у женщин. Сегодня научно доказано, что избыток холестерина наблюдается, если произошло нарушение работы гена, который отвечает за переработку холестерина в печени. Такое нарушение особенно опасно для женского пола. Свидетельствуют об этом у женщин такие симптомы высокого холестерина как: плохой сон, головокружение, ухудшение самочувствия.
В группе риске находятся женщины в период менопаузы, так как выработка половых гормонов уже прекратилась и женщинам, достигшим возраста 50 лет, необходимо пересмотреть свой рацион.Напротив, чересчур низкая концентрация этого вещества (обычно бывает при обезжиренной диете) вызывает серьезные патологии репродуктивной функции вплоть до отсутствия месячных. Если количество надлежащего холестерина не приходит с едой, организм стремится его производить больше.
Признаки высокого холестерина у мужчин следующие:
- боли в области груди, учащенное или замедленное сердцебиение;
- ухудшение памяти;
- инфаркты, инсульты;
- ощущение боли в ногах.
Без соответствующего лечения в организме появляются многие осложнения. Это касается, в основном, мужчин, согласно статистике 4 из 5 случаев патологий сердца и сосудов достается сильному полу. Особенному риску подвергаются мужчины, имеющие большой живот. Избыточный жир обволакивает органы внутри, ухудшая их функции, увеличивая внутрибрюшное давление, что плохо отражается на работе печени, которая синтезирует холестерин.

Принципы лечения повышенного холестерина
Лечение
Чтобы нормализовать уровень липидов, необходимо провести правильное лечение. Есть немало способов, как лечить высокий холестерин.
- Лекарственные средства. Обычно лекарства применяются тогда, когда появляется угроза жизни. При очень высоком холестерине врач назначает медикаменты, которые улучшают все обменные процессы.
- Фитотерапия. Применяется немало лекарственных растений, способствующих освобождению организма от избытка холестерина. Лечащий врач подбирает растение и назначает дозировку целебных настоев и отваров.
- Диета. Для понижения липопротеина, следует ограничить прием в пищу нездоровых продуктов. При этом учитываются индивидуальные потребности организма. Одни никогда не ограничивают себя в еде, сохраняя бодрость и здоровье до преклонного возраста. Для остальных такое питание грозит множеством болезней. Диетолог индивидуально каждому больному назначает диету, учитывающую все перенесенные болезни, свойства организма, наличие аллергий.
- Витамины. Позитивное действие на функции печени и распад холестерина проявляют витамины и минеральные соли. Среди них самые нужные: С, В, РР, соль магния, марганца и кобальта, йод.
Известно немало народных способов, понижающих концентрацию холестерина и постоянно поддерживающих его нормальный баланс. Для этого приготавливают следующие настои и отвары из целебных лекарственных трав.
- Первенство среди растений, способных уменьшить концентрацию холестерина, занимает диоскорея кавказская. Несколько десятков лет она была основой для изготовления лекарства Полиспанин. Сегодня корень диаскореи покупают в аптеках. Средство готовят просто: 1ч. л. размолотого корня следует соединить с 1 ч. л. меда. Употреблять после еды 4 раза в день. Длительность лечения – 10 дней, затем прекратить прием на 5 дней и начать повторный 10-дневный курс употребления средства. Такое лечение высокого холестерина проводят на протяжении 4 месяцев.
- Золотой ус содействует падению высокого холестерина. Для приготовления лекарства берут листья растения не менее 20 см в длину. Растение размалывают, складывают в банку и заваривают кипятком (1 л на 1 лист). Банку хорошо укутывают и настаивают средство 24 часа. Готовое лекарство принимают внутрь по 1 ст. л. 3 раза в день за 30 минут до принятия пищи.
- Корень солодки также полезен для избавления от лишнего холестерина. Для приготовления отвара 2 ст. л. сухого раздробленного корня заваривают 400 мл кипятка, томят еще 10 минут на маленьком огне. Процеженный отвар пьют по 100 г 4 раза в день после еды около 3 недель. Делают на месяц паузу, затем продолжают курс лечения.
- Отлично уменьшают липидное содержание плоды софоры японской в смеси с омелой белой. Взять по 100 г каждого целебного растения, добавить 1 л водки и настаивать 21 день. Готовое лекарство принимать перед едой 3 раза в день по 1 ч. л. Помимо уменьшения уровня холестерина, это снадобье необходимо гипертоникам для лучшей работы сердца и сосудов.
- Соцветия боярышника применяют при высоком холестерине в крови. 2 ст. л. цветков растения залить 200 мл кипятка и настаивать 30 минут. Настой используют перед едой по 1 ст. л. 4 раза в день.
Народные домашние средства давно и успешно применяются для устранения многих недугов, в том числе, отлично справляются с самым высоким холестерином. Но они лишь дополняют терапевтические процедуры.
Чем опасно?
Коварство заключается в том, что при высоком холестерине больной не чувствует специальных признаков, часто и не подозревает об избытке липидов в организме. Прежде всего, нужно выяснить, чем опасен высокий уровень холестерина в крови.
Избыток липидов остается на внутренних стенках сосудов, доставляющих питательные вещества к сердцу, мозгу и остальным важным органам.
ЛПНП понемногу накапливаются и трансформируются в бляшки, доводя со временем артерию до такого состояния, при котором кровь уже не может полноценно поступать во все ткани организма. Высокий холестерин в крови неудовлетворительно отражается на здоровье. В итоге происходит нарушение кровообращения и некроз частей мышцы сердца, мозга или других важных органов.
Что делать при очень высоком холестерине? Для такой категории пациентов проводится гиполипидемическая терапия. Без правильного лечения при очень высоком холестерине происходят необратимые осложнения.
Какие последствия могут быть, если не лечить?
Бляшки способны появляться в различных сосудах организма – это главное, чем опасен высокий холестерин. Когда бляшки перекрывают коронарную артерию – это грозит заболеваниями сердца. Как и всем органам, сердцу для бесперебойной работы требуется приток крови. Последствия высокого холестерина печальны. При недостаточном кровоснабжении развивается стенокардия, характеризующаяся давящей болью в груди. Постепенное накопление холестериновых бляшек в сосудах нижних конечностей ведет к риску развития тромбоза, в самых запущенных случаях – к ампутации.
Высокий уровень холестерина является причиной различных патологий. Если бляшка прорывается, образовывается сгусток. В случае, когда сгусток находится в артерии, он полностью перекрывает кровоток. В результате этого клетки не получают питание и отмирают. Когда сгусток появляется в головном мозге и ограничивает его кровоснабжение, это ведет к инсульту.
К какому врачу обратиться?
 Сначала посещают терапевта, а он устанавливает, куда направить пациента для уточнения диагноза. Потребуется осмотр таких специалистов как эндокринолог или кардиолог, чтобы выяснить, почему высокий холестерин наблюдается в крови. Если явление вызвано проблемами печени, потребуется консультация гастроэнтеролога.
Сначала посещают терапевта, а он устанавливает, куда направить пациента для уточнения диагноза. Потребуется осмотр таких специалистов как эндокринолог или кардиолог, чтобы выяснить, почему высокий холестерин наблюдается в крови. Если явление вызвано проблемами печени, потребуется консультация гастроэнтеролога.
Чтобы выяснить, к какому врачу обратиться при высоком холестерине, рассмотрим действия каждого из специалистов.
Терапевт обследует, выслушивает жалобы и отправляет на общий анализ крови, затем к кардиологу для проведения диагностики сердца и сосудов.
Кардиолог определяет работу сердца и сосудов, и устанавливает, как отразился накопившийся холестерол на состоянии организма.
Диетолог подбирает меню для уменьшения содержания ЛПНП в крови.
В любом случае требуется контроль эндокринолога.
К гастроэнтерологу идут больные, причиной высокого уровня холестерина в крови у которых стали болезни печени.
Важно! Нельзя самому, без визита к врачу, назначать себе лекарственные средства, так как это грозит многими осложнениями, даже привести к летальному исходу.
В борьбе с высоким уровнем холестерина не следует снижать его уровень до минимума. Необходимо просто нормализовать баланс ЛПВП и ЛПНП в крови для нормального обмена веществ.
Для этого достаточно придерживаться некоторых правил:
- Сбалансированное питание, богатое витаминами и микроэлементами.
- Устранение избыточной массы тела.
- Активные физические нагрузки.
- Избавление от курения.
- Контроль стрессовых ситуаций.
- Исключение или снижение приема спиртных напитков.
Больным требуется существенно изменить питание, проводить занятия физическими упражнениями. Даже утренняя десятиминутная зарядка поможет понизить холестерол.
Наиболее эффективный метод избавится от высокого уровня холестерина в крови – придерживаться рационального и низкокалорийного питания всей семьей, а также вести физически активный образ жизни.
Необходимо использовать только качественные продукты с наименьшим содержанием насыщенных жиров. Трансжиры вообще не стоит принимать в пищу. Показаны разгрузочные диеты, употребление фитопрепаратов, в состав которых входят рекомендованные лекарственные растения.
 Диетологи считают, что для снижения жирности рациона достаточно заменить одни продукты другими и приготовить их правильно. Несколько советов, что делать, если высокий холестерин.
Диетологи считают, что для снижения жирности рациона достаточно заменить одни продукты другими и приготовить их правильно. Несколько советов, что делать, если высокий холестерин.
- Искать заменители жирных продуктов. Например, при выборе творога предпочтение отдать продукту с небольшой жирностью. Для салатного соуса вместо майонеза и сметаны оптимально подойдет йогурт. Мороженое лучше выбирать молочное, в нем содержится жира гораздо меньше, чем в аналогичной порции сливочного. Если без сладостей невозможно представить жизнь, лучше покупать зефир или мармелад – в этих кондитерских изделиях жир отсутствует.
- Белый хлеб следует заменить на ржаной, цельнозерновой или с отрубями. Ежедневный завтрак непременно должен состоять из каши. В рационе обязательное присутствие рыбы и молочных продуктов. Они длительное время усваиваются и гасят ощущение голода. Обед и ужин следует начинать из овощных блюд, лучше салата, затем употреблять остальную пищу.
- Время года тоже играет роль. Летом спокойно можно проигнорировать мясо и хлеб, а вот в холодную пору без этих продуктов не обойтись. Хлеб и мясо насыщают энергией, которой хватает на длительное время, что очень важно зимой.
Первое, что нужно делать при высоком холестерине, это – использовать для приготовления продукты, которые его понижают. К ним относятся соевое, кукурузное масла, все морепродукты, обезжиренные кисломолочные продукты, проросшее зерно, фрукты. Ежедневное употребление в пищу 2-3 яблок существенно снижает уровень холестерина в крови.
Мононенасыщенные липиды существенно уменьшают вредный холестерин. Их много содержится в оливковом и арахисовом масле, орехах и авокадо. Очень полезны овощи: свежая морковь, болгарский перец, баклажаны – главные враги в борьбе с вредными липидами. А красные томаты содержат вещество ликопин, которое является настоящим противоядием для образовавшихся в сосудах бляшек.
Отлично выводят из организма холестерин все цитрусовые. Практически все овощи являются мощным оружием в борьбе с коварным недугом. Существует много полезных продуктов, стимулирующих вывод вредного холестерина. Среди них: айва, груши, морковь, редис, капуста, огурцы, яблоки, смородина, растительные масла, продукты с большим содержанием клетчатки.

Продукты, способствующие снижению холестерина в крови
Полезное видео
Еще несколько слов о том, зачем организму все-таки нужен холестерин, и какие мифы о нем существуют:
Заключение
- Сегодня многие прекратили рационально питаться, ведут малоподвижный образ жизни. Все это провоцирует возникновение новых сложных недугов. Причем некоторые и не подозревают, что они болеют.
- Чтобы оставаться здоровыми, следует ежегодно сдавать анализы на обнаружение скрытых болезней, вовремя определять причину, почему в крови высокий холестерин, придерживаться сбалансированного питания, вести физически активный образ жизни, ограничить употребление холестериносодержащих продуктов.
- Контроль здоровья путем проверки анализов позволит на ранних этапах обнаруживать и успешно лечить болезни, особенно связанные с повышенным холестерином.
Вконтакте
Одноклассники
bvk.news
как снизить и лечить в домашних условиях? Причины отклонения от нормы
Холестерин (лат. cholesterin) представляет собой жироподобное вещество, присутствующее в составе любых живых организмов. С едой поступает всего 30% от необходимого количества. Остальная часть синтезируется организмом самостоятельно. Важно изучить ситуацию, когда холестерин в крови повышен, причины, как лечить и не допускать повторного появления недуга.
Причины повышения
Когда показатели холестерина в крови превышают нормальные более чем на треть, говорят об увеличении его уровня. У здорового человека этот параметр должен быть не более 5 ммоль на л. Далеко не все жироподобные вещества, присутствующие в кровеносном русле, представляют опасность. Остерегаться следует только липопротеидов низкой плотности. У них имеется свойство закрепляться на сосудистой стенке и формировать атеросклеротические бляшки спустя определенное время.
Поверхность образованного нароста постепенно трансформируется в тромб, состоящий из белков и тромбоцитов. Этот сгусток ещё больше сужает сосуды, если от него оторвется небольшой фрагмент, существует риск нарушения кровотока. Комок этот будет передвигаться по сосуду до тех пор, пока не достигнет самого узкого участка. Здесь он застрянет и приведет к ишемии.
Нередко подобные явления происходят в тканях нижних конечностей, почек, кишечника. В соответствии с этим говорят об инфаркте того или иного органа. Бывает и так, что патологии подвергается сосуд, подходящий к сердцу. В этом случае больной сталкивается с инфарктом миокарда. Если это были сосуды мозга, то происходит инсульт.
Для болезни характерно медленное прогрессирование, а потому человек зачастую не замечает симптомов. Первые проявления дают о себе знать тогда, когда артерия будет перекрыта более чем на 50%. В таких случаях говорят о прогрессирующей стадии атеросклероза.
Существует много ситуаций, из-за которых может образоваться высокий холестерин. Что делать в этой ситуации, можно определить в зависимости от места, где проявился недуг — будут иметь место те или иные симптомы. Если это аорта, будет выявлена артериальная гипертония.
Из возможных осложнений надо указать аневризму аорты и даже летальный исход, если медицинская помощь не поспеет вовремя. Головокружение и нарушение общего состояния вызовет закупорка дуги аорты, так как при этом кислородное голодание будет испытывать головной мозг. Когда кровяной сгусток закрывает коронарные артерии, диагностируется ишемическая болезнь сердца.
Заключение
- Сегодня многие прекратили рационально питаться, ведут малоподвижный образ жизни. Все это провоцирует возникновение новых сложных недугов. Причем некоторые и не подозревают, что они болеют.
- Чтобы оставаться здоровыми, следует ежегодно сдавать анализы на обнаружение скрытых болезней, вовремя определять причину, почему в крови высокий холестерин, придерживаться сбалансированного питания, вести физически активный образ жизни, ограничить употребление холестериносодержащих продуктов.
- Контроль здоровья путем проверки анализов позволит на ранних этапах обнаруживать и успешно лечить болезни, особенно связанные с повышенным холестерином.
Вконтакте
Одноклассники
bvk.news
как снизить и лечить в домашних условиях? Причины отклонения от нормы
Холестерин (лат. cholesterin) представляет собой жироподобное вещество, присутствующее в составе любых живых организмов. С едой поступает всего 30% от необходимого количества. Остальная часть синтезируется организмом самостоятельно. Важно изучить ситуацию, когда холестерин в крови повышен, причины, как лечить и не допускать повторного появления недуга.
Причины повышения
Когда показатели холестерина в крови превышают нормальные более чем на треть, говорят об увеличении его уровня. У здорового человека этот параметр должен быть не более 5 ммоль на л. Далеко не все жироподобные вещества, присутствующие в кровеносном русле, представляют опасность. Остерегаться следует только липопротеидов низкой плотности. У них имеется свойство закрепляться на сосудистой стенке и формировать атеросклеротические бляшки спустя определенное время.
Поверхность образованного нароста постепенно трансформируется в тромб, состоящий из белков и тромбоцитов. Этот сгусток ещё больше сужает сосуды, если от него оторвется небольшой фрагмент, существует риск нарушения кровотока. Комок этот будет передвигаться по сосуду до тех пор, пока не достигнет самого узкого участка. Здесь он застрянет и приведет к ишемии.
Нередко подобные явления происходят в тканях нижних конечностей, почек, кишечника. В соответствии с этим говорят об инфаркте того или иного органа. Бывает и так, что патологии подвергается сосуд, подходящий к сердцу. В этом случае больной сталкивается с инфарктом миокарда. Если это были сосуды мозга, то происходит инсульт.
Для болезни характерно медленное прогрессирование, а потому человек зачастую не замечает симптомов. Первые проявления дают о себе знать тогда, когда артерия будет перекрыта более чем на 50%. В таких случаях говорят о прогрессирующей стадии атеросклероза.
Существует много ситуаций, из-за которых может образоваться высокий холестерин. Что делать в этой ситуации, можно определить в зависимости от места, где проявился недуг — будут иметь место те или иные симптомы. Если это аорта, будет выявлена артериальная гипертония.
Из возможных осложнений надо указать аневризму аорты и даже летальный исход, если медицинская помощь не поспеет вовремя. Головокружение и нарушение общего состояния вызовет закупорка дуги аорты, так как при этом кислородное голодание будет испытывать головной мозг. Когда кровяной сгусток закрывает коронарные артерии, диагностируется ишемическая болезнь сердца.
Артериальная гипертония может проявляться и при поражении почечных артерий. Если тромб застрял в сосудах половых органов, вероятно возникновение дисфункции соответствующего характера.
Патология, поразившая нижние конечности, приводит к перемежающейся хромоте и болезненности. Примечательно, что холестерин чаще всего повышается у мужчин и женщин в различные периоды. Для представителей сильного пола — это возраст старше 35 лет. У женщин же это происходит обычно после менопаузы. Если повысился холестерин в крови, это говорит о появлении серьезных нарушений, требующих неотложных мер.
Неблагоприятные факторы
Холестерин отвечает за довольно важную функцию: выработку гормонов. В первую очередь, повышает холестерин в крови неправильная еда. Многие люди употребляют слишком жирные продукты в большом количестве. Даже те блюда, которые кажутся безвредными, могут влиять на этот показатель. Примером может послужить омлет на завтрак.
Потенциальную опасность представляют рафинированные масла, колбасы, плавленый сыр, жареная пища. Чтобы избежать проблем, врачи рекомендуют диету, богатую фруктами, овощами, белым мясом, злаковыми.
Основные механизмы гиперхолестеринемии
Также среди причин высокого уровня холестерина в крови необходимо выделить отсутствие физической активности. Наряду с генетической предрасположенностью, этот фактор тоже считается одним из самых важных. Занятия спортом позволяют эффективно утилизировать вредный холестерин. Полезный, напротив, повышается. Но не стоит заниматься изнурительными упражнениями, так как они способны с одинаковой вероятностью привести к сердечному приступу и гиперхолестеринемии. Нагрузка должна быть уверенной.
Риск повышения холестерина имеется при сахарном диабете, алкоголизме, заболеваниях желчного пузыря и патологиях эндокринной системы. Любые изменения в обмене веществ и выработке гормонов могут вызвать увеличение его уровня.
Есть также некоторые группы препаратов, приводящие к неблагоприятным явлениям. Это анаболические стероиды и кортикостероиды, Амиодарон, Леводопа, некоторые диуретики, Фенитоин, Прогестерон.
Стресс является причиной многих заболеваний. Также он способен провоцировать гиперхолестеринемию. Человеку, столкнувшемуся с такой ситуацией, надо научиться расслабляться и снимать стресс. Хорошо способствует этому физическая активность. Недостаток сна не отражается благоприятно на организме. Если человек привык ложиться спать поздно, его тоже можно отнести к группе риска.
Прочие нюансы
Бомбой замедленного действия для сердечно-сосудистой системы можно назвать табакокурение. Оно повышает вязкость крови, ускоряет развитие атеросклеротических бляшек, что в совокупности увеличивает вероятность сердечного приступа. Курение также способствует увеличению холестерина в крови. К такому состоянию может приводить и ожирение. Оно увеличивает содержание триглицеридов. Как только человек нормализует собственный вес, уровень холестерина выравнивается.
Из других неблагоприятных факторов можно выделить генетику, возраст, пол. Лучшим показателем того, что имеется генетическая предрасположенность к гиперхолестеринемии, является высокий уровень жировых образований с раннего возраста. Кстати, с возрастом уровень холестерина имеет свойство увеличиваться. Это физиологическое явление. Его увеличение начинается у женщин с 20 лет, максимума он достигает в период менопаузы.
У мужчин холестерин также начинает расти ещё с молодости. Максимальная опасность отмечается после 60 лет. Людям, находящимся в группе риска, необходимо срочно посетить врача для комплексного обследования.
Опасность повышенного уровня
Стойкое повышение уровня холестерина создает определенную угрозу для здоровья. Однако не все обращают внимание на этот факт. Не стоит относиться халатно к такой ситуации, так как она способна приводить к патологиям сердца и сосудов.
Несмотря на огромный выбор лекарств, народных методов лечения, гиперхолестеринемия остается одним из наиболее опасных для жизни людей заболеваний. Мировая организация здравоохранения утверждает, что 50% инфарктов в мире обусловлены тем, что в крови повышался холестерин. Чтобы реально оценить угрозы, имеет смысл подробнее ознакомиться с опасными и неопасными видами этих клеток:
- ЛПНП. Считается плохим холестерином. Увеличение его уровня приводит к закупорке артерий и потенциальной угрозе инфарктов и инсультов. Вот почему надо стремиться к отметке не более 100 мг на дл. Такова норма для здорового человека. Но если у него диагностировали заболевание сердца, этот уровень следует довести хотя бы до 70 мг на дл.
- Хороший холестерин нормализует содержание плохого. Он способен прилипать к плохим липопротеидам и переносить их в печень, откуда они будут естественным образом выводиться из организма.
- Триглицериды составляют ещё один тип вредных жиров. Они постоянно циркулируют в кровеносном русле и увеличивают вероятность развития опасных болезней. Показатели этих соединений не должны быть выше 50 мг на дл.
При повышении уровня плохого холестерина его излишки откладываются на стенках сосудов, постепенно сужая их просвет. Стенки в результате теряют прочность, кровоток нарушается. Кровоснабжение органов страдает, возникает ишемия. Вероятность неправильной диагностики довольно высока, и дело даже не в том, что человек несвоевременно обращается за помощью, а в том, что симптоматика появляется лишь на поздних стадиях. Вот почему необходимо обратить внимание на следующие признаки:
- появление болезненности при ходьбе;
- формирование пятен желтого оттенка на коже;
- лишний вес;
- сжимающие боли в грудной клетке.
При наличии хоть одного из этих факторов следует обратиться к доктору и пройти обследование, чтобы исключить вероятность патологии.
Основные мифы
Гиперхолестеринемия представляет собой опасное заболевание, но всё же не стоит чересчур бояться его. Это может превратиться в навязчивую идею. Некоторые люди считают, что надо уменьшить показатели любыми доступными способами. В результате появляются разные диеты, предполагающие включение в меню продуктов с содержанием полезных жиров. Отказываться от них полностью неправильно, потому что можно получить в результате еще больше вреда для здоровья. Чтобы поддержать холестерин в норме и остаться здоровым, следует выяснить, каким мифам о жировых отложениях чаще всего верят люди.
Согласно первому мифу считается, что холестерин попадает в организм исключительно с продуктами питания. Однако только малый процент таких соединений поступает извне. Наибольший процент его синтезируется самостоятельно в организме. Вот почему уменьшить уровень указанных жиров посредством различных диет не удастся. Специалисты рекомендуют низкохолестериновую диету, но не для предотвращения недуга, а в лечебных целях, когда содержание ЛПНП высокое. В наборе продуктов не должны присутствовать масло пальмы и кокоса, сладости, сдобная выпечка.
Всякий холестерин вреден — таково еще одно распространенное заблуждение. К серьезным патологиям способны приводить ЛПНП. ЛПВП используется для профилактических целей. Вредный холестерин может представлять опасность только тогда, когда его показатель выше нормы.
Нередко люди считают, что при превышении допустимой нормы возникают болезни. Но сам по себе высокий уровень жировых образований не может привести к заболеванию. Это всего лишь сигнал, на который необходимо обратить внимание и искать причины, приведшие к такой ситуации.
Гиперхолестеринемия может указывать на патологию выделительной системы, щитовидной железы, а также многих других систем и органов. В частности, инсульты и инфаркты вызываются не холестерином, а регулярными стрессами, неправильным питанием, гиподинамией и употреблением алкоголя, никотина. Общий холестерин не должен повышаться более чем на 5,2, а триглицериды — 2 ммоль на л. Холестерин любого типа должен находиться в пределах 1,9 и 3,5 ммоль на л. При повышенных уровнях ЛПНП и низком уровне ЛПВП говорят о неблагополучном состоянии организма.
Примечательно, что завышенный уровень триглицеридов является более серьезным симптомом, нежели повышение холестерина. Считается, что поступление последнего способствует снижению продолжительности жизни. Но в середине девяностых годов осуществлялись исследования, которые доказали неверность этой теории. Ещё не удалось привести ни одного убедительного довода, которое свидетельствовало бы в пользу указанного мифа.
Другая распространенное мнение гласит, якобы лекарственные препараты надо пить сразу, как только повышается холестерин. Статины и прочие группы препаратов назначаются только в случае крайней необходимости, потому что обладают множеством побочных эффектов. Лучше прибегать к альтернативе в виде продуктов питания, способных снизить этот показатель. Это оливковое масло, морская рыба, орехи.
Лечение недуга
Можно выделить много причин высокого холестерина. Как снизить их, понять можно после детального обследования. Для лечения используются медикаментозные и немедикаментозные методы. В первую очередь необходима умеренная физическая нагрузка. Она способствует утилизации жира, поступающего с неправильными продуктами питания.
Вредные липиды быстро выводятся из кровяного русла, не оседая на сосудистой стенке. Их утилизации способствует бег. Вот почему люди, которые регулярно занимаются пробежкой, в наименьшей степени подвержены формированию бляшек. Но можно отдавать предпочтение другим физическим упражнением, заниматься танцами, регулярно гулять.
Для пожилых людей прогулки максимально важны, но это не значит, что надо перенапрягаться. Это приведет к противоположному эффекту. Можно выделить еще несколько полезных советов для хорошего самочувствия:
- Отказаться от вредных привычек. Курение вредно для здоровья и выступает распространенной причиной сердечно-сосудистых патологий. Никотин неблагоприятно сказывается на всех органах, а также повышает вероятность присоединения атеросклероза.
- Алкоголь необязательно исключать полностью. В разумных количествах он способен бороться с липидными отложениями. Но необходимо знать норму. Она составляет для крепких спиртных напитков — 50 г, для слабоалкогольных — 200 г в день и не более. Но такой подход годится не для каждого пациента. К тому же ряд врачей настроен против употребления алкоголя даже в мини-дозах.
- Для снижения уровня холестерина на 15% и более можно заменить черный чай зеленым. Вещества, присутствующие в нём, укрепляют капилляры и понижают уровень вредных жировых отложений. Полезные липопротеиды высокой плотности повышаются.
- Хорошей мерой профилактики может быть употребление свежевыжатых соков. По-настоящему эффективными считаются соки свеклы, моркови, капусты и апельсина.
Рекомендации по питанию
Диета важна и предполагает снижение до минимального уровня потребление определенных продуктов, тогда как другие следует полностью исключить. Ежесуточно человек должен употреблять до 300 мг холестерина. Содержат его в максимальном количестве желток яйца, икра, субпродукты, копчёности и сливочное масло. Они способствуют неуклонному росту вредных липопротеидов. В то же время обязательно в рационе должны присутствовать:
- Различные виды растительных масел. Они выступают заменой сливочного масла либо частично заменяют его.
- Авокадо, как и масло оливы, орехи, содержат особые соединения. Регулярное употребление этих продуктов — правильный шаг на пути к понижению липидов низкой плотности.
- Фрукты следует употреблять в количестве 2 порций в день. Очень полезны апельсины. Надо обратить внимание на грейпфрут, который содержит пектин. Употребляя его на протяжении двух месяцев, можно существенно уменьшить уровень холестерина.
- Крупы. Особенно полезны гречка, овсянка и пшеничная крупа. Также надо включать в меню цельные злаки.
- Бобовые — из-за присутствия растворимой клетчатки. Это соединение выводит жироподобные соединения. Аналогичным действием обладают отруби.
- Рыба. Следует уделять внимание жирным сортам, богатым омега-3-кислотами. Они снижают вязкость крови, а потому способствуют профилактике тромбообразования
- Чеснок. Действует на бляшки естественным образом. Но употреблять его надо в необработанном виде.
Что касается мяса, использовать рекомендуется лишь постные его разновидности: крольчатина, индейка.
Использование медикаментов
Физическая нагрузка и употребление здоровой еды приносят ощутимую пользу. Но важное значение имеет и образ жизни. Медикаментозные средства предлагаются в зависимости от состояния организма. Основными среди них считаются:
- Симвастатин, Вазилип, Овенкор. Активное вещество всех этих лекарств — симвастатин. Принимать такие средства надо с осторожностью, потому что они обладают внушительным списком побочных эффектов. В частности, они могут привести к приостановке синтеза мевалоната. Он выступает в роли предшественника холестерина. Имеется у него и несколько других, довольно важных функций. При снижении его уровня нарушается работа надпочечников. Вот почему у больных, принимающих эту группу статинов, увеличивается риск возникновения аллергических реакций, отёков и даже бесплодия. Соответственно, пить такие лекарства надо под строгим контролем врача.
- Липантил 200 м, Трайкор. Они эффективны в отношении пациентов с сахарным диабетом. При использовании их на постоянной основе удается обеспечить снижение уровня холестерина и избежать потенциальных осложнений, например, сахарный диабет. Указанные медикаменты нейтрализуют мочевую кислоту. Их не применяют, если имеются непереносимость арахиса или заболевания мочевого пузыря.
- Аторвастатин, Липтонорм, Торвакад. Аторвастатин — активный компонент этих медикаментов. Указанные средства причисляются к группе статинов. У них могут быть довольно выраженные побочные эффекты, поэтому, несмотря на эффективность, задействуют их в терапии с осторожностью.
- Розувастатин. Это активное вещество, содержащееся в препаратах Розулип, Розукард. Использовать их рекомендуется, когда содержание холестерина повышено. Дозировка для этой категории статинов должна быть небольшой.
Биологически активные добавки можно использовать с разрешения лечащего врача. Они не устраняют патологию, но выступают в роли вспомогательного средства. Добавки не такие эффективные, как статины, зато они практически лишены побочных эффектов.
Чаще всего применяют Липоевую кислоту, Тыквеол, Доппельгерц Омега 3, Ситопрен. Лечение витаминами выступает в качестве дополнительной меры. Особое внимание надо уделить витаминам группы В. Лучше получать эти витамины из продуктов питания, а не лекарственных препаратов.
Меры профилактики
Профилактические мероприятия включают в себя поддержание активного образа жизни. Это способствует здоровому состоянию сердца и сосудов. Также следует придерживаться таких рекомендаций:
- Исключить стрессовые ситуации или свести их к минимуму. Полностью избегать их не получится, но можно приучить себя относиться к проблемам легче, также можно подключать успокоительные средства естественного происхождения.
- Уменьшить содержание продуктов с большим количеством холестерина, не допускать переедания. Если липопротеиды низкой плотности в крови не увеличены, полностью отказываться от них не надо. Но для профилактики важно, чтобы питание было максимально сбалансированным и здоровым.
- Гиподинамия, другими словами, низкий уровень физической активности. Чем меньше движений совершает человек, тем больше вероятность оседания атеросклеротических бляшек у него на стенках сосудов.
- Отказ от курения и прием алкогольных напитков. Особенно опасны вредные привычки, если у человека уже повышенный холестерин. В этом случае вероятность инсультов и инфарктов увеличивается в несколько раз.
- Регулярное посещение врача и сдача анализов. Особенно это важно для женщин, которые вступили в период менопаузы, и мужчин старше 35 лет
- Следить за весом. Он не оказывает непосредственное влияние на содержание холестерина, но заболевания, вызванные лишними килограммами, могут запустить процесс роста холестерина.
В первую очередь гиперхолестеринемия является поводом искать сбои в работе организма. Также необходимо обратить внимание на свой образ жизни. Надо проявить комплексный подход, чтобы избежать образования холестериновых бляшек. Намного проще предотвратить болезнь, чем лечить ее в дальнейшем, тем более современные лекарственные препараты для устранения этой проблемы отличаются внушительным набором побочных эффектов.
5 полезных трав и специй
Помимо статинов, есть травы и специи, которые помогают сохранить холестерин на нормальном уровне. Кроме того, они являются абсолютно естественным способом борьбы с проблемой, лишенным побочных эффектов. Вот 5 самых лучших трав и специй:
- Люцерна. Исследования показали, что ее семена препятствуют образованию холестерина и предотвращают образование атеросклеротической бляшки. Вредные типы холестерина выходят из организма, а липопротеины высокой плотности (HDL), то есть «хороший» холестерин, остаются «нетронутыми». Однако употребление большого количества семян может привести к повреждению эритроцитов.
- Кайенский перец. Он используется в острых соусах. Его экстракт нормализует кровоток и выводит токсины. В итоге кровь доходит до всех органов, транспортируя к ним кислород и питательные вещества. Научные исследования показали, что красный перец снижает артериальное давление и холестерин.
- Чеснок. Соединения серы, содержащиеся в чесноке, сохраняют холестерин сбалансированным. Чеснок обладает антитромботическими свойствами и уменьшает образование атеросклеротических бляшек, тем самым уменьшая вероятность возникновения сердечно-сосудистых заболеваний и инсульта.
- Подорожник. Обширные исследования показали, что он снижает холестерин. Результаты показывают, что 10 г листьев ежедневно могут снизить уровень ЛПНП на 9%. Его сочетание с овсяными отрубями еще более эффективно.
- Красный дрожжевой рис. Его лечебные свойства включают снижение ЛПНП, увеличение кровотока и облегчение пищеварения. Научные исследования показали, что он также снижает уровень триглицеридов в крови.
Другие травы и специи, которые можно использовать для контроля холестерина, — это женьшень, куркума, алоэ, шафран. В любом случае употребление травы должно проводиться с контролем питания, поскольку передозировки могут иметь нежелательные последствия.
simptomy-i-lechenie.net
