Высокое давление обследование
Артериальная гипертония может быть как самостоятельным заболеванием, так и симптомом другой патологии. Чтобы разобраться, необходимо грамотно назначить анализы и инструментальные методы исследования.
Обследование больного, который обратился с жалобами на повышение давления, имеет две цели. Первая, как было сказано выше, — определить, с чем мы имеем дело: с гипертонической болезнью или с симптоматической гипертензией. Вторая — выяснить, есть ли у человека поражение органов-мишеней или пока гипертензия протекает «без последствий».
Основные «источники» симптоматических гипертензий — это сердце, почки, эндокринная система, мозг и крупные сосуды. Список частично пересекается с перечнем органов-мишеней: сердце, почки, мозг, глаза, сосуды. На состоянии этих частей организма и сосредоточится врач.
Обследование сердца и крупных сосудов
Основа исследования сердца — ЭКГ, не является исключением и обследование гипертоника. Давление может повышаться при различных аритмиях, о наличии которых пациент не всегда в курсе, а кардиограмма или холтер — лучший способ выявления нарушений ритма. В дополнение врач назначит ЭХО-КГ — пациенты обычно называют его «УЗИ сердца». Это исследование показывает как нарушения в строении сердца (различные пороки клапанов и пр.), так и снижение его функции, т. е. помогает диагностировать сердечную недостаточность (СН).
Читайте также:
Порок сердца
Существует интересная форма СН — без снижения фракции выброса (объем крови, выбрасываемой сердцем при сокращении). При таком состоянии диагноз не всегда возможно поставить после ЭХО-КГ. Пациента с подозрением на эту патологию направят на анализ крови для определения уровня натрийуретического пептида. Сегодня это самый чувствительный показатель формирующейся СН, позволяющий выявлять ее на ранней стадии. Еще один анализ крови — липидограмма — поможет врачу заподозрить наличие атеросклеротического поражения сосудов.
Для контроля за состоянием сосудов применяется другое УЗ-исследование — ультразвуковая допплерография (УЗДГ) брахиоцефальных артерий (БЦА). Специалист УЗИ может выявить сниженный кровоток по этим артериям, вызывающий гипоксию мозга. В случае гипоксии «голодающий» мозг инициирует повышение системного артериального давления.
Обследование почек

Здесь работает тот же принцип: визуализирующая методика плюс лабораторные исследования. Традиционно принято начинать с УЗИ почек — так как это самый доступный во всех смыслах вариант, — при необходимости добавляя КТ и/или МРТ. Очень важным является исследование почечных сосудов — оно также начинается с УЗДГ, только теперь уже почечных артерий. Если результат окажется не очень хорошим, возможно назначение ангиографии.
А вот список анализов будет побольше, чем для сердца. Первая ступень — это моча на микроальбуминурию (в направлении будет «МАУ») и биохимический анализ крови на мочевину и креатинин. При необходимости добавятся анализ крови на электролиты (натрий, калий, хлор) и проба Реберга – Тареева — определение скорости фильтрации, т е. сохранности почечной функции.
Обследование органов эндокринной системы

Из эндокринных органов за уровень АД отвечают преимущественно щитовидная железа и надпочечники. Чтоб выяснить, насколько эти органы здоровы, врач назначит анализ крови на гормоны: тиреоидные Т3 и Т4, которые производит щитовидная железа, тиреотропный гормон ТТГ, который регулирует ее работу, и кортизол, выделяемый надпочечниками.
Анализ мочи на ванилилминдальную кислоту покажет, нет ли повышенной секреции адреналина и норадреналина, за которую также отвечает надпочечник. Кроме того, щитовидную железу можно и нужно осмотреть на УЗИ — а вот с надпочечниками этот метод не сработает: слишком уж они маленькие. Если есть необходимость, вас направят на КТ или МРТ.
Для выявления патологии со стороны эндокринной системы очень важен сбор анамнеза, т. е. беседа врача с пациентом. Многие лекарства способны изменять гормональный фон, в частности, влиять на работу надпочечников. Лекарственно-индуцированные гипертонии случаются не так уж редко, поэтому обязательно назовите врачу все препараты, которые вы принимаете.
Обследование мозга и зрения
Для этой части обследования терапевт направит вас к узким специалистам. Офтальмолог проведет осмотр глазного дна и выяснит, не повредило ли повышенное давление глазному нерву и сосудам. Невролог проверит, не является ли причиной повышения давления шейный остеохондроз и нет ли вероятности поражения головного мозга. Этот орган также исследуют с помощью КТ или МРТ.
К сожалению, сегодня не все поликлиники имеют высокотехнологичную аппаратуру, поэтому иногда для полного обследования может потребоваться госпитализация. Не отказывайтесь от нее: правильно поставленный диагноз — залог вашего благополучия. Выяснив причину повышения давления, врач подберет грамотное лечение, которое позволит сохранить силы и активность на долгие годы. Будьте здоровы!
Лидия Куликова
Фото depositphotos.com
apteka.ru
Повышенное давление диагноз — Давление и всё о нём
Что такое высокое давление(гипертония)? Это — артериальное(АД), превышающее норму на 10% от нормального.
Нормальным считается давление — 120/80. Если показатели выше нормы, у человека начинается «пред-гипертония». А когда значения превышают 140 это уже повышенное.
Главные симптомы изменения давления — слабость, головокружение, бессонница, онемение конечностей, перед глазами летают «звездочки». Если в самом начале человек не предпримет никаких действий, то серьезных последствий не избежать, в первую очередь это инфаркт. На финальных стадиях заболевания возможен летальный исход.
При лечении используют принципы:
| Давление | Систолическое | Диастолическое |
|---|---|---|
| Нормальное | ||
| Предварительная гипертония | 120-139 | 80-89 |
| Гипертония стадии 1 | 140-159 | 90-99 |
| Гипертония стадии 2 | ≥160 | ≥100 |
Нижние границы нормального АД:
| Днем АД | В ночь АД | |
|---|---|---|
| Мужчины до 50 лет | 108/65 | 90/48 |
| Мужчины старше 50 лет | 108/68 | 87/50 |
| Женщины до 50 лет | 100/60 | 84/45 |
| Женщины старше 50 лет | 90/60 | 84/49 |
Виды давления:
- Максимальное значение — верхнее (систолическое), это сопротивление сосудов при сжатии мышц сердца.
- Минимальный показатель – нижнее (диастолическое), показывает наименьшее давление в артериях при расслаблении мышцы сердца.

Пример: сто двадцать на восемьдесят: 120 — верхнее (систолическое), 80 — нижнее (диастолическое).
Временное повышение любого из значений АД, и их перепады в течение дня – это обычное явление.
Высокое и низкое давление (гипертония) — причины и симптомы
Есть два вида артериальной гипертензии:
- Эссенциальная гипертензия – из за наследственной предрасположенности, несбалансированного питания, образа жизни, вредных привычек и др.;
- Симптоматическая гипертензия – симптом многих болезней: болезни почек, атеросклероз, нервной системы и др.
Трения в семье и на работе, критика руководства, терки в коллективе, работа до позднего вечера и переутомление – это основная причина гипертонии. Для профилактики этого серьезного заболевания, забирающего каждый год около 17 миллионов человек, ВАЖНО научиться РАССЛАБЛЯТЬСЯ и управлять собственными эмоциями.

У мужчины. Образ жизни — главная причина развития гипертонии. Сюда включено злоупотребление спиртным, курение, переутомление на работе и депрессивные состояния. Все указанное очень всегда рядом, поэтому не удивляет, что мы подвержены такой болезни.

У женщины. Опираясь на научные наблюдения, взрослая женщина в начальной стадии гипертонии при значениях 120-139 верхнего и 80-89 нижнего. Женщины старше 60 лет и выше страдают чаще от повышенного артериального, и с возрастом риск угроза гипертонии увеличивается в разы.

У ребенка. У детей кровяное давление слабее чем у взрослых и зависит от возраста, веса и других показателей. Давление для детей не является постоянной величиной, оно может меняться во время ночного сна, при нагрузках и всегда зависит от эмоционального состояния человека.

У подростка. У детей от 13 до 17 лет артериальное непредсказуемо. Не обязательно при физических нагрузках и возбуждении, но и в спокойном состоянии подскакивает, превышая за верхние границы (140/80). Причина — переходной возраст, сопутствующий пубертатному периоду.

При беременности. Оптимальное давление при беременности – не должно превышать 140/90 и не ниже 90/60. Показатель 90/60 для нерожавшей 20-летней девушки весом в 50 кг – это норма, а 120/80 уже высокий показатель.

У пожилых. В 65-75 лет обе цифры растут, а у пожилых (75-90 лет) эти значения расходятся, при этом нижнее растет, а верхнее остается стабильным или немного опускается. Норма у людей преклонного возраста (90 лет и старше) — 160/95.

Наследственность, пожилой возраст — неизбежные факторы, тут остается быть более внимательным к самочувствию и больше заботиться о своем здоровье.

Особо тяжелая форма болезни — злокачественная гипертензия. Она выявляется у одного из двухсот гипертоников, реже у женщин. Такая гипертония не поддается лечению медикаментозными препаратами. Лекарства даже ухудшают состояние. Летальный исход от осложнений гарантирован через 3–6 месяцев.
Главные риски при гипертонии в порядке опасности для организма:
- Наследственность.
- Лишний вес.
- Длительная головная боль.
- Постоянные стрессы, нервные перегрузки, нехватка хорошего отдыха.
- Наличие в рационе повышенного количества насыщенных жирных кислот. Они есть в колбасах, пирожных, печенье, закуски, шоколад и др.
- Прием большого количества соли. Осознанный отказ от соленых продуктов принесет пользу Вашему телу.
- Злоупотребление алкоголем, курение. Он провоцирует сердцебиение и повышает давление.
- Сидячий образ жизни, напряжение. Интеллектуальная работа и сидячий образ жизни влечет за собой эмоциональные перегрузки.
- Болезни почек или других органов.
- Увеличенное давление также может быть вызвано другими болезнями, строением тела и другими


Или если вы:
- В возрасте старше 55
- Используете определенные лекарства, такие как НПВП (ибупрофен, аспирин, например), противоотечные и запрещенные наркотические препараты.
- Есть родственники с высоким хроническим давлением, другие болезни сердца или диабет.
Высокое давление влечет опасные нарушения работы организма:
- Нарушаются ритмы работы сердца.
- Частые сердечные сокращения, растет их сила и давление на сосуды(начальная стадии гипертонической болезни)
- Присоединение спазма артериол небольших и рост общего сопротивления сосудов. Насыщенная кислородом кровь проходит с трудом.
- Страдают самые чувствительные органы, где процессы наиболее интенсивны
- Надпочечники начинают больше вырабатывать альдостерон, который задерживает натрий и препятствует его выведению из организма.
- В крови увеличивается содержание натрия, удерживающего жидкость, растет общий объем крови.
- В почки поступает больше крови и давление на них увеличивается. Почки начинают производить ренин, запускает цепь реакций, результат — сильный спазм периферических сосудов.
- Спазм опять усиливает дефицит кислорода в мозге и почках, получается замкнутый круг.
- Развивается атеросклероз, приводящий к потере эластичности сосудов, местами они истончаются. В результате артерии становятся длиннее, деформируются, могут перегибаться. Под действием высокого АД в стенках откладываются липиды — образуются бляшки.
- Это приводит к развитию таких осложнений, как инфаркты и инсульты. Эти состояния являются причиной смерти гипертоников.
Гипертония развивается после проведенных операций, болезни почек, эмоциональных перегрузок или сильных стрессов.
Полный список признаков и симптомов повышенного давления крови (гипертонии):
- Головокружение
- Падает тся острота зрения
- Сбои в работе сердца
- Острые боли в сердце
- Ощущается жар во всем теле
- Краснеет лицо или другие участки кожи
- Конечности тела теряют тепло
- Периодически возникающие головные боли
- Тошнота, шум в ушах, головокружение
- Повышенная утомляемость и раздражительность
- Развитие бессонницы
- Ощущение сильного сердцебиения
- Возникновение чувства пульсации в висках
- Покраснение лица
- Потливость или, наоборот, знобить
- Отечность, одутловатость лица
- Онемения или «ползающие мурашки» на коже
- Головные боли(пульсируют виски)
- Учащенное сердцебиение
- Беспричинное ощущение тревоги
- Чувство усталости, обессиленности
При появлении указанных симптомов важно сразу измерить давление. Если его параметры будут выше нормы, необходимо своевременно принять меры для их стабилизации и обратиться к врачу.
Если не чувствую гипертонию?
Есть небольшой процент гипертоников, не чувствующих изменения состояния. В таком случае специалисты настаивают на постоянном контроле АД. Измерять давление необходимо регулярно даже при условии хорошего самочувствия.
Если давление тревожит уже долго, то можешь ощущать слабое кровообращение, могут быть отеки, одышка при физической нагрузке, позже и в состоянии покоя.
Важно! Вероятность гипертонии растет с возрастом. В зоне риска люди от 35 до 40 лет. В первую очередь те, кто не придерживается здорового питания, не привык к регулярным физическим упражнениям.
Что врачу говорят такие сочетания, как повышенный пульс и слабое давление или низкий пульс и повышенное давление? Есть ли угроза в таком состоянии и что нужно предпринять в такой ситуации?
Высокий пульс и низкое давление. Такая комбинация пульса с давлением это признак дисфункции в вегетативной нервной системе, из за достаточно больших физических или умственных перегрузок, постоянных стрессов. Кроме высокого пульса при пониженном учитывается хроническая утомляемость и общая слабость, астения, возможны резкие эмоциональные перепады, подавленное депрессивное состояние, рябь в глазах и головокружение. Повышение пульса на фоне низкого давления может ощущаться при большой потери крови, когда уходит сразу значительный объем крови, при шоковых ситуациях вызванных болевым, анафилактическим, инфекционно-токсическом или кардиогенном фактором.
Низкий пульс и повышенное давление. Держится в ледяной воде, при плавании в бассейнах, приеме таблеток, сбивающих давление, при адаптации к ним или если препарат не совместим. Также брадикардия может быть при нарушениях в щитовидке и при некоторых других эндокринных дисфункциях. Основа этих изменений – проблемы в сердце, изменяющие процесс активизации миокарда и его активной работы. По результатам анализов врач назначит нужное лечение, без консультации с врачом принимать препараты запрещается, можно только нанести вред себе.
Высокое давление и пульс — что делать?(лечение)
Повышенным считается давление, превышающее 120/80. Даже если выше нормы один из двух параметров, важно принять меры для его нормализации, пока не наступил гипертонический криз. Это острое состояние, с давлением 200/110 и больше. Тогда необходимо вызвать неотложную мед. помощь.

Важно не паниковать, так как это не поможет избавиться от состояния, но значительно ухудшит его. При показателе в 145 на 90 необходимо обеспечить полный покой – физический и эмоциональный. При значениях превышающих 150 на 95 помогут только медикаментозные препараты.
Что делать до прихода врача?- Постарайтесь снять напряжение, примите горизонтальное положение;
- Без врача, надеясь на свой опыт, принимать любые таблетки – НЕДОПУСТИМО!
- Если есть шанс, отдохните от тяжелой работы и смените напряженную обстановку на более мирную и спокойную.
- Нужно прилечь, и голову на высокую подушку. В помещении должен быть хороший приток свежего воздуха.
Акупунктурные точки
Речь идет о точке под мочкой уха. Нащупайте под ней углубление и, осторожно надавливая на кожу, проведите пальцем вертикальную линию сверху вниз, до середины ключицы. Так нужно повторить 8-10 раз с обоих сторон шеи, и давление снизится.
На уровне мочки уха, в пол сантиметре от него в сторону носа, нащупайте точку, которую сильно (но не до боли) массируйте 1 минуту.
В домашних условиях можно провести другие действия, нормализующие давление:
- Горячая ванна для ног – в емкость набрать горячую воду,(температура должна позволить свободно погрузить ногу по щиколотку). Продолжительность 5-10 min. За это время произойдет отток крови от головы, и состояние стабилизируется.
- Горчичник на затылок или икроножную часть ноги – намочить горчичник в теплой воде и приложить. Держать 5-15 минут.
- Компрессы из уксуса яблочного – влажные бумажные салфетки в яблочном уксусе, приложить их на 10-15 минут к ступням.
- Дыхательные упражнения – прямо сесть в кресло и не спеша сделать 3-4 вдоха-выдоха. После 3-4 вдоха носом, а выдыхать ртом. Второй этап – вдыхать носом, а выдыхайте ртом, сжав губы. Выполнить 3-4 раза. Последняя стадия – вдох носом с плавным запрокидыванием головы назад, выдох через рот, при котором голову опускать вперед. Сделать 3-4 повтора. Все действия делать плавно и без спешки.
Советы для стабилизации давления без таблеток
- Самое важное – успокоиться. Для этого тело должны максимально расслабить, все эмоции и волнения нужно отпустить. Самое сложное — бороться со стрессовыми ситуациями.
В неотложных случаях, когда принять решение нужно оперативно, полезны следующие советы:
- Дыхание животом для расслабления. Прилечь на любую гладкую поверхность, плавно расслабить все тело. Дыхание должно быть ровным. Попытайтесь дышать животом. На выдохе важно на 2 секунды остановить дыхание. Этот прием за 5-7 минут нормализует эмоциональный фон. Результат может быть в ниже на 30 единиц.
- Целебная вода. Теплую воду вылить в емкость и добавить пять капель лимонного масла(или сока), опустить туда руки. Температуру поднять до 42 градусов. За 10 минут давление нормализуется. Хорошо поможет принять на 10-15 минут теплый душ.
- Массаж
Единственные противопоказания:
- гипертонический криз,
- сахарный диабет,
- любые новообразования.
Важно! Перед массажем проконсультироваться с врачом.
Воздействие на определенные точки, позволяет снизить давление:
- Немного отступить от мочки уха в сторону носа;
- В области между бровями – на переносице.
Они массируются не сильными надавливаниями. Поглаживание между мочкой уха и ключицей нормализует давление.
Принесет пользу массаж шеи и воротниковой зоны, грудной клетки и затылка. Не следует сильно давить, просто размять кончиками пальцев мышцы спины. Желательно такой массаж делать каждый день.
В ситуации, когда высокое давление не снижается нужно непременно обратиться к врачу!
Важно! Пытаясь быстро сбить давление, важно следить, чтобы оно снижалось постепенно, максимум на 25-30 пунктов за час. Резкие скачки негативно сказываются на здоровье.
Профилактика:Сбалансированная программа мероприятий обязывает отказаться от всех вредных привычек, увеличить двигательную активность, держать в норме психоэмоциональное здоровье. В ее составлении помощь окажет лечащий врач.
Меры профилактики:
- Нормальный вес. Каждый лишний 1 кг веса увеличивает результат АД на 1-2 мм рт. ст.
- Сбалансированное питание. Уменьшайте потребления соленой, жареной и жирной пищи, и увеличьте потребление продуктов с повышенным содержанием калия.
- Здоровый образ жизни. Продолжать курить и выпивать — осознанно вредить своему здоровью, это способствует сгущению крови, перепадам давления и росту осложнений гипертонической болезни.
- Физическая активность. Регулярно выполняйте простые физические упражнения или прогуливаясь пешком до 5 км в день, вместо зарядки.
- Отдых. Хороший сон, массаж и другие релаксирующие методики помогут побороть нервное напряжение.
- Позитивное мышление. Каждый день это подарок, которому нужно радоваться. Сохраняя внутренний мир, вы легко будете противодействовать стрессам.
Как и чем быстро понизить давление: какие таблетки и лекарства принимать?
Фармакологические средства назначает врач при хроническом давлении и если оно превышает 160/90. Полный список таблеток с описанием указан в разделе Какие таблетки от давления самые лучшие.
Препараты, контролирующие АД, разделяют на несколько типов. И запомните – специалист назначает их, опираясь на конкретный случай . Не нужно на себе экспериментировать и подбирать то лекарственное средство, которое помогло вашей подруге! Оно для вас будет опасным.
- Ингибиторы АПФ(Эналаприл, Каптоприл, Лизиноприл). Блокируют фермент, сужающие сосуды, и применяются не чаще чем раз в сутки.
- Среди лекарств, снижающих давление, используют диуретики (мочегонные средства): «Фуросемид», «Верошпирон», «Гидрохлоротиозид» и т. п. Сейчас их назначают как дополнительные препараты.
- Блокаторы кальциевого канала или антагонисты кальция(Верапамил, Амлодипин, Нифедипин)
- Бета-адреноблокаторы(Пропанолол, Анаприлин, Бисопролол, Карведилол). Они снижаюст пульс, нормализуют сердечный ритм и снижают давление, недопустимы при астме и сахарном диабете.
- Альфа-адреноблокаторы: «Дроксазолин» и др. Принимают для экстренного снижения АД.
- Вазодилататоры
- Антагонисты ангиотензина-2 (Лозап, Валсартан)
- Мочегонные препараты (Фуросемид, Индапамид)
При болях в груди рекомендуется принять Корвалмент, Валидол,Корвалтаб, Корвалол. Кардиоселективные адреноблокаторы (Атенолол, Бисопролол, Метопролол), действующие выборочно на сердечные моторы, более эффективны.
Грамотно выбрать препарат может только врач, зная индивидуальные особенности пациента.
При лечении пациента применяют следующие комплексы препаратов:
- Диуретики: Хлорталидон и Гидрохлортиазид.
- Антагонисты кальция: Амлодипин, Дилтиазем и Верапамил.
- Блокаторы рецепторов ангиотензина 2: Валсартан и Лозартан.
- Ингибиторы APF: Лизиноприл и Каптоприл.
- Beta-адреноблокаторы: Бисопролол и Метопролол.
Главное убрать жареное и копченое из рациона. Самая полезная пища — приготовленная на пару, где все полезные элементы сохраняются. Готовить продукты с содержанием калия(свеклу, курагу , обезжиренное молоко, творог, изюм, бананы) и магния(шпинат, гречневая крупа, фундук).

- Максимальная доза натрия (соли) до 2300 мг в день (лучше 1500 мг для наилучшего результата).
- Насыщенные жиры до 6% от нормы в день, калорий и жиров до 27%, включая нежирные молочные продукты. Нежирные молочные продукты полезны для снижения нижнего АД.
- Рекомендуем оливковое или рапсовое масло, для замены обычного.
- Мучные продукты питания исключительно из цельного зерна.
- Свежие фрукты и овощи ежедневно. Они насыщены калием и клетчаткой, что нормализует АД.
- Орехи, семечки, сушеные бобы(или другие бобовые) или горох.
- Изменить норму белков в рационе (до 18% от общего числа калорий). Рыба, птица и соя — самый полезный источник белка.
- Не более 55 процентов углеводов в дневной норме и холестерина до 150 мг. Больше волокон в рационе снижает уровень АД.
- Омега-3 жирные кислоты (докозагексаеновая кислота) есть в жирной рыбе. Помогают сохранить кровеносные сосуды гибкими и укрепляют устойчивость нервной системы.
- Кальций помогает контролировать тонус гладких мышц, укрепляющих артериальные сосуды. Исследования говорят, что люди, которые употребляют кальцийсодержащие продукты в своем рационе, имеют более стабильное кровяное давление.

От крепких алкоголя в любом виде нужно отказаться, только в особых ситуациях можно выпить немного сухого вина.

- сдоба,
- алкоголь.
- мороженое,
- шоколадные пирожные,
- острые блюда, копчености,
- крепкий зеленый и черный чай и кофе,
- печень, почки, мозги, любые консервы,
- жирная рыба и мясо.
Как снизить высокое давление народными средствами?
- Смесь грецких орехов с медом. Очищенные орехи – 100 грамм, перемешать с ½ стакана меда. Это все идет на один день. Курс на составляет полтора месяца.
- Калиновый напиток. Столовая ложка ягод (свежих, сушеных, замороженных) залить стаканом кипятка и на водяной бане пропарить 15-20 минут. После охлаждения процедить и выпить сразу. Срок годности не более, чем 2 дня. Хранится в холодном месте.
- Кожура с 5-6 картофелин сварить в литре воды и процедить. Отвар принимать в течение дня, для быстрого снижения давления.
- Быстро снизить давление можно с помощью яблочного уксуса. В нем смачивают тканевые салфетки и прикладывают к ступням. Через 5-10 минут наступит нужный эффект.
- Мед с цветочной пыльцой, в частях 1:1. Для профилактики нужен месячный курс, принимается средство 3 раза в день по чайной ложке. После двух недель нужно повторить.
- Лимонный напиток: 2-3 лимона пропустить в мясорубку вместе с кожурой, смешать с аналогичным количеством чеснока. Залить кипящей водой и оставить на сутки. Можно принимать после процеживания, по 1/3 стакана 3 раза в день.
Почки. Могут получить повреждения артерии, которые доставляют кровь для очистки почкам. В результате почки не будут способны эффективно очищать организм от вредных веществ. Это может быть вдвойне опасным, если уже ранее почки были ослаблены другой болезнью.
Сердце. Главной проблемой всех осложнений является давление на сердце. Орган не может выдерживать высокую нагрузку, и меняется кровообращение. Это вызывает одышку, кашель с кровью, отеки рук и ног. Это и есть основная причина инфаркта, инсульта или смертельного исхода.
Голова. Еще одна угроза при гипертонии – повреждение мозга. При длительном давлении головы в глазных сосудах появляются микротрещины, которые провоцируют кровоизлияния и отложение холестерина. Это может привести к нарушению тока крови к органам головы, последствия — повреждение тканей головы и ретинопатия. Это может привести к частичной потере зрения или слепоте.
Глазное. Глаза восприимчивы к перепадам давления, потому что их питают тончайшие сосуды. Чтобы контролировать повышенное давление, стенки сосудов утолщаются, а их просвет сужается. Поэтому их кровоток может ослабнуть или закупориться полностью и произойти кровоизлияние. Это может вызвать частичную или полную потерю зрения.
В ухе. Чувство давления на уши изнутри может говорить о болезни сосудов или возрастных изменениях. Для конкретного определения диагноза важна консультация нескольких врачей. Кроме болезней, подобные симптомы вызывают обычные звуковые перегрузки.
feedjc.org
ГИПЕРТОНИЯ — СИМПТОМ ИЛИ БОЛЕЗНЬ?
Многие люди страдают гипертонической болезнью, сопровождающейся повышением артериального давления. Это заболевание прокладывает путь инфаркту и инсульту, от которых умирает каждый шестой житель планеты. Об особенностях развития гипертонической болезни, ее причинах, лечении и профилактике рассуждают участники «круглого стола», организованного редакцией журнала: доктор медицинских наук, лауреат Государственной премии, заслуженный деятель науки В. Б. Прозоровс кий и кандидат медицинских наук Л. С. Манвелов. Ведет «круглый стол» специальный корреспондент журнала «Наука и жизнь» Е. И. Каликинская.Классификация форм артериальной гипертонии.
1 — сердце, 2 — аорта, 3 — артерия, 4 — мелкие артерии (артериолы), 5 — прекапилляры, 6 — мелкие капилляры, 7 — мелкие вены (венулы), 8 — вены, 9 — клапаны сердца.
По данным российских медиков, у мужчин и женщин гипертония развивается по-разному в зависимости от возраста.
‹
›
Е. И. Каликинская:
Известно, что в начале заболевания большинство больных даже не подозревают о реальных показателях своего кровяного давления и о неприятностях, связанных с гипертонической болезнью. Это подтвердила совместная акция фонда по измерению кровяного давления и Московской медицинской академии им. И. М. Сеченова, которая была проведена в прошлом году на улицах столицы. Студенты-медики измерили давление у 12 тысяч прохожих-добровольцев и выяснили, что 40 процентов граждан не знают ничего о своем кровяном давлении, 26 процентов измеряли его более года назад и лишь 36 процентов измеряют давление регулярно и знают, какие показатели являются для них нормой. Многие из тех, у кого давление оказалось выше нормы, на вопрос: «Какое у вас обычно давление?» отвечали, что давление нормальное, а измеряли его в последний раз десять лет назад.
В. Б. Прозоровский: Повышение давления — это реакция организма на какие-то раздражители, стресс. Возможно, что у некоторых обследуемых давление просто поднялось в связи с волнением в необычной ситуации. Я знал одного юношу, абсолютно здорового и спортивного, у которого давление всегда повышалось перед медкомиссией. Стоило ему вернуться домой и измерить давление, оно оказывалось в норме. У спортсменов давление повышается перед состязаниями, при выполнении некоторых упражнений. По этой причине из программы соревнований по штанге исключен жим. Известно, что на высоте ощущений во время любовных утех у некоторых женщин давление подскакивает до 200 на 120! У мужчин меньше, но также повышается. Так что кратковременное повышение артериального давления еще не болезнь.
Для начала попробуем разобраться в том, что такое артериальное давление само по себе. Сердце — это насос. Оно похоже на резиновую грушу, которую сжимают рукой, нагнетая воздух в манжету тонометра. Выброс крови в сосуды происходит, когда сердце энергично сокращается — этот период называется систола. Затем наступает период расслабления сердца — диастола.
Если бы сосуды представляли собой сплошную твердую трубку, то при выбросе очередной порции крови в артерии давление внутри них должно было подскакивать до очень высоких цифр. Кровь двигалась бы короткими толчками, между которыми давление в сосудах снижалось до нуля. При таком устройстве сосудов снабжение тканей кислородом было бы недостаточным.
Но, к счастью, сосуды не похожи на жесткие трубки, они эластичны. От сердца отходит эластичная аорта, которая ветвится на еще более эластичные артерии. При выбросе крови из сердца артерии растягиваются, поэтому давление крови в артериях во время сокращения сердечной мышцы возрастает, но не достигает предельно возможных цифр. Это давление называют верхним, максимальным или систолическим.
Из артерий кровь попадает в более мелкие сосуды - артериолы и прекапилляры, которые оказывают сопротивление току крови, потому что окружающие их мышцы сокращаются. За счет этого, а также за счет запаса крови в артериях-резервуарах давление крови в сосудах во время диастолы (расслабления сердца) снижается, но не до нуля. Падение давления прерывается новым сокращением сердца, которое выталкивает новую порцию крови в сосуды. Давление в этот момент называется нижним или диастолическим. Ток крови в капиллярах и снабжение тканей кислородом остаются практически постоянными.
Когда этот механизм нарушается, говорят о повышенном или пониженном артериальном давлении. Повышенное давление было классифицировано как болезнь только в 1922 году петроградским профессором Г. Ф. Лангом.
Л. С. Манвелов: Повышенное артериальное давление вредно сказывается на сосудах. Представьте, что будет с резиновой трубкой, если ее все время растягивать — в конце концов она либо разорвется, либо потеряет свою эластичность. Под действием избыточного давления изменяется эластичный каркас, поддерживающий форму сосудов и выстилающий их мышечный слой, необходимый для поддержания тонуса. Артерии удлиняются, расширяются, становятся извитыми, иногда деформируются и перегибаются. Все это приводит к нарушению нормального кровотока и резким перепадам давления. Просвет сосудов сужается, по ним проходит меньше крови, и клетки получают недостаточное количество кислорода и питательных веществ. Особенно страдают нервные клетки, они самые чувствительные. Причем это происходит не только у больных с тяжелыми формами гипертонической болезни. Компьютерная томо-графия мозга у пациентов с неосложненной «мягкой» гипертонией показывает, что и на ранних стадиях болезни происходят нарушение кровообращения мозга и изменения его клеток.
В. Б. Прозоровский: Получается замкнутый круг — ведь регуляция артериального давления определяется работой мозга. При неврозах, частых стрессах страдает мозг, а сказывается это на сосудах - давление начинает без всяких причин подскакивать (речь не идет о суточных колебаниях кровяного давления: верхнего на 20 мм, а нижнего на 10 мм, которые являются нормальными). Такие перепады давления называются вегетососудистой дистонией гипертензивного типа.
А вот если давление повышено постоянно, то можно уже говорить о гипертонической болезни. Только нужно разобраться, чем это вызвано. Повышение давления нередко вызывают какие-то другие заболевания, например болезни почек или пороки развития почечных артерий. Это может быть и нарушение регуляции кровообращения, обусловленное сердечными болезнями, в частности недостаточностью клапанов аорты, склерозом аорты. Вносят вклад в развитие гипертонической болезни и гормональные сдвиги — опухоли надпочечников или повышенная выработка гормонов надпочечни ков, болезни мозга, например опухоли, энцефалиты. Во всех этих случаях гипертония сама по себе не является болезнью, она возникает как симптом другого заболевания. Такая гипертония называется вторичной.
Если же говорить о первичной гипертонии, то ею страдает 80-90% больных с повышенным давлением. Заболевание это очень серьезное, оно приводит порой к трагическим последствиям.
Л. С. Манвелов: Повышенное артериальное давление - основной фактор риска сосудистых заболеваний мозга, ишемической болезни сердца, сердечной и почечной недостаточности, нарушений зрения и других. По данным эпидемиологических исследований, в среднем возрасте (50-59 лет) гипертоники умирают от заболеваний сердца и сосудов в 2,3 раза чаще, чем больные с нормальным давлением. Если же они курят или страдают избыточным весом, то смертность возрастает более чем в 6 раз.
По данным НИИ неврологии РАМН, у 78,2 процента больных, перенесших инсульт, наблюдается повышенное артериальное давление.
Если больной страдает артериальной гипертонией долгое время, во внутримозговых сосудах образуются мелкие аневризмы — расширения в виде мешочков, своеобразные маленькие «бомбы», которые могут длительное время не давать о себе знать. Во время гипертонического криза — резкого сбоя кровообращения — происходит нарушение нервной регуляции. Мозговой кровоток, в норме относительно независимый от перепадов давления, тоже страдает. Аневризмы могут разорваться - происходит кровоизлияние. Плазма крови проникает через стенки артерий в ткань мозга, что приводит к отеку, изменяющему вещество нервных клеток. Впоследствии в местах кровоизлияний образуются рубцы и небольшие полости, стенки мозговых сосудов сужаются и развивается склероз. Все эти изменения происходят постепенно, нередко незаметно для больного.
Е. И. Каликинская: Неприятные ощущения, связанные с повышением кровяного давления, — шум в ушах, головные боли обычно не очень беспокоят человека. Тонометры тоже не у всех есть под рукой. Социологические опросы показали, что гипертоники, даже если они знают о своей болезни, не спешат обратиться к врачу. 35 процентов из них собираются бороться с этой неприятностью сами, а 15 процентов вообще не считают, что это может быть опасно для здоровья.
Л. С. Манвелов: Врачи давно заметили, что для гипертоников существует «закон половинок»: половина из них не знает о своем заболевании; из тех, кто знает, лишь половина лечится, а среди тех, кто лечится, лишь половина лечится эффективно. Этот факт особенно удручает, если вспомнить о том, что повышенное артериальное давление не требует какой-то сложной диагностики, а выявляется при обычных профилактических осмотрах и у большинства больных поддается коррекции.
Ведь гипертоническая болезнь не сразу приводит к острым нарушениям мозгового кровообращения, чаще она протекает хронически: человека беспокоят головные боли, раздражительность, головокруже ния, ухудшается память, снижается работоспособность, что нередко проходит после отдыха. Если же процесс зашел далеко, то эти жалобы становятся постоянными. Кроме того, значительно снижаются память и интеллект, нарушается координация, изменяется походка, снижается чувствительность, появляется слабость в руках и ногах.
Особая форма нарушений мозгового кровообращения — это церебральные гипертонические кризы, когда подскок кровяного давления сопровождается резкой головной болью, головокружением, тошнотой или рвотой.
Острые нарушения мозгового кровообращения могут быть преходящими, когда наблюдаются паралич, нарушение речи и другие, но все это проходит в течение нескольких минут или часов. Если же больному не становится лучше в течение суток, то говорят уже об инсульте.
В. Б. Прозоровский: С повышенным артериальным давлением шутить опасно, при первых же тревожных признаках нужно обратиться к врачу, который выяснит причину болезни, установит форму гипертонической болезни. Можно, конечно, снизить давление и до уточнения формы болезни, применяя комбинацию из нескольких антигипертонических средств. Заряжая ружье дробью разных размеров, тоже можно охотиться на разную дичь. Однако не случайно для мелкой птицы выбирают бекасинник, а на волка охотятся с картечью.
Тем не менее создано немало патентованных комплексных средств, которые популярны и по сей день. К ним относятся, например, таблетки вискальдикса, содержащие два препарата — вискен и клопамид, препарат синепрес, включающий три компонента — резерпин, гидрохлортиазид и алкалоиды спорыньи, и многие другие. До недавнего времени рекомендовалось перебирать разные препараты по одному или попарно, пока не «набредешь» на самый удачный вариант. Этот путь не отвергается и сегодня. Специалисты настаивают лишь на том, чтобы правильно подбирать лечение, исходя из формы заболевания, а не уточнять диагноз на основании эффективности того или иного лекарства. Никогда не следует принимать
одновременно много препаратов, их взаимодействие в организме может оказаться непредсказуемым. При гипертонической болезни, как и везде, действует принцип «лучше меньше, да лучше».
В настоящее время медицина располагает большим набором средств, каждое из которых избирательно и достаточно эффективно действует при той или иной форме заболевания. Прошли времена, когда считали, что каждый, научившийся пользоваться тонометром, может несколько раз измерить себе артериальное давление и сам поставить диагноз. По мере развития заболевания одна форма гипертонической болезни может сменять другую или сочетаться с ней, поэтому принцип подбора лекарств достаточно сложен и доступен только специалисту.
Е. И. Каликинская: Но постоянное употребление препаратов вызывает зависимость больного от лекарств - и физиологическую, и чисто психологическую. На раннем этапе болезни, вероятно, можно обойтись какими-то немедикаментозными средствами. Тем более, что повышение артериального давления происходит с возрастом и к этому можно готовиться заранее.
Л. С. Манвелов: Конечно, возможно приостановить течение болезни, строго соблюдая некоторые правила. Прежде всего нужно по мере возможности избегать стрессов и длительных отрицательных эмоций. Выдающийся отечественный физиолог П. К. Анохин говорил: «Сердечные инфаркты, гипертоническая болезнь и мозговые инсульты — это только трагические финалы, жертвы длинного ряда осложнений в организме, главным образом в нервной системе». Сложное экономическое положение, неуверенность в завтрашнем дне, обвальный рост преступности, обесценивание человеческой жизни, экологическое неблагополучие в стране приводят к росту нервных заболеваний, которые пагубно сказываются на здоровье населения. Противостоять всем этим неблагоприятным факторам трудно, но возможно.
Если вас длительно беспокоит чувство внутреннего напряжения, раздражительность, вспыльчивость и самим не удается преодолеть это состояние, не стесняйтесь обратиться к врачу. Психологическая коррекция, проведенная психотерапевтом, в сочетании с физиотерапевтическими и лекарственными методами лечения поможет вам прийти в норму.
Для профилактики и лечения гипертонической болезни важно также ограничивать употребление поваренной соли. Соблюдение этого правила может нормализовать кровяное давление без помощи лекарств, если процесс не зашел далеко. Дело в том, что избыток натрия в организме задерживает воду, ткани набухают, а сосуды под их давлением суживаются. Как следствие немедленно возрастает кровяное давление.
В этой ситуации благоприятно влияют на организм вещества, являющиеся антагонистами, или противниками, натрия — калий и магний. Калий выводит избыток натрия и воды из организма, расширяет сосуды. Благодаря этому снижается артериальное давление. Магний также расширяет сосуды, успокаивает нервную систему, снижает уровень холестерина в крови. Поэтому больным гипертонической болезнью следует включать в меню больше продуктов, богатых калием и магнием.
Профилактика и немедикаментозное лечение гипертонии тесно связано и с проблемой избыточного веса. Известно, что риск развития этой болезни в 6 раз выше у тех, кто страдает излишней тучностью. Для того, чтобы избавиться от избытка веса, нужно ограничить калорийную пищу, больше двигаться, заниматься физкультурой.
И конечно, в борьбе с гипертонической болезнью необходимо отказаться от курения и употребления алкоголя. Каждая выкуренная сигарета вызывает кратковременное, но значительное повышение артериального давления, что вредно влияет на эластичность сосудов. Тем же эффектом обладает и употребление дозы алкоголя более 60 граммов в день.
Отказ от этих вредных привычек — необходимое условие лечения и профилактики гипертонической болезни.
Е. И. Каликинская: Можно ли, следуя этим советам, вылечить гипертоническую болезнь или это уже навсегда?
Л. С. Манвелов: У больных с «мягкой» гипертонией можно нормализовать давление. Считается, что лечебный эффект у них достигнут, когда давление ниже 160 на 95 мм ртутного столба. У пациентов с тяжелой гипертонией врачи стремятся к снижению давления на 10-15 процентов. Лечебный эффект считается достигнутым при стойком снижении артериального давления у больных «мягкой» артериальной гипертонией до нормального или пограничного уровня (ниже 160/95 мм рт. ст.), а с выраженной — на 10-15% от исходных показателей. Резкое снижение артериального давления на 25-30 процентов, особенно у тех, кто страдает атеросклеротическим поражением артерий головы, может даже ухудшить кровообращение мозга.
В. Б. Прозоровский: До сих пор бытует мнение, что успешное лечение обязательно должно заканчиваться выздоровлением. При лечении гипертонической болезни успех состоит в восстановлении работоспособности и нормального самочувствия, предупреждении инсульта, стенокардии и других грозных осложнений этого заболевания. Совершенно вылечить гипертоническую болезнь нельзя, можно только контролировать ее.
При незначительном повышении давления можно обойтись и без лекарственных средств, соблюдая некоторые правила, о которых говорилось выше. Если же давление очень высокое, то медикаментозное лечение оказывается особенно эффективным. Ни в коем случае не стоит рассчитывать на помощь народной, знахарской, тибетской медицины и других альтернативных способов лечения. Путем правильного подбора, комбинирования и чередования лекарств можно «раскачать» и снизить до приемлемого уровня самое высокое артериальное давление. Не нужно только стремиться к его немедленно му снижению — для нормализации обычно требуется одна-две недели. Ни в коем случае нельзя и прерывать лечение, сокращать прием лекарств, поскольку вслед за этим следует резкий подскок давления — феномен отдачи.
Итак, чем же лечат гипертоническую болезнь? Тридцать лет назад в арсенале врачей были лишь папаверин и эуфиллин, которые, хотя и обладают антиспазматическим действием, для лечения гипер
тонической болезни малоэффективны. Появление в 1950 году дибазола тоже не решило проблемы — он используется в качестве поддерживающего, но не лечебного средства.
Один из ведущих европейских терапевтов Питер ван Цвитен опубликовал график, на котором сопоставил годы изобретения новых лекарств с эффективностью лечения гипертоничес кой болезни (см. стр. 33). Первый значительный успех принесли лекарства, гасящие сигналы, которые возбуждают сосудосуживающие нервы. Это в первую очередь пентамин. Однако из-за опасности осложнений этот препарат применяется только для вывода больного из гипертони ческого криза. Сходным образом действуют полученный из растения раувольфия препарат раунатин и алкалоид резерпин.
Затем были синтезированы гипотиазид - мочегонное и апрессин - сосудорасширяющее средство. К сожалению, гипотиазид выводит из организма не только воду и натрий, но и совершенно необходимый человеку калий, поэтому его можно применять только вместе с калийсодер жащими препаратами, например с аспаркамом. Тем не менее комбинация резерпина и гипотиазида дала популярный препарат адельфан. Добавление к нему солей калия привело к возникновению препарата трирезид-К. Все эти средства и их комбинации действовали уже достаточно эффективно. Последующие разработки дали возможность достичь уже «очень хорошего» результата, но их обилие поставило вопрос о правильности выбора препарата.
И вот тут на первое место выходит правильное определение формы гипертонической болезни. Каждой форме наилучшим образом соответствует определенная группа препаратов.
За последние 30 лет для лечения гипертонической болезни создано столько лекарств, что иногда кажется — пора остановиться. Однако вполне возможно, что скоро появятся новые препараты, о которых в настоящее время даже мечтать трудно. Вспомним историю создания каптоприла.
Медики исследовали яд гремучей змеи. Было известно, что после ее укуса человек погибает не только от отравления, но и от резкого падения артериального давления. Этот эффект вызывает содержащийся в яде тетротид, который препятствует выработке веществ, повышающих давление. Дело в том, что, защищая себя от удушья, почки выделяют в кровь большое количество ренина, активирующего синтез таких веществ в организме. Следовательно, в небольших дозах тетротид можно было бы использовать как средство для снижения давления. Но получить его из яда змеи непросто, поэтому решили пойти другим путем: выделили ген, контролирующий выработку тетротида в ядовитых железах змеи, и подселили в кишечную палочку. Палочку размножили в специальных чанах, где она начала вырабатывать токсин. На его основе, после того как испытали более 4000 веществ, был создан каптоприл (капотен, каприл) - эффективное современное средство для снижения давления. С момента обнаружения в крови ренина и осознания его роли в механизме гипертонической болезни до получения лекарства прошло 75 лет интенсивной работы.
Е. И. Каликинская: Во многих развитых странах борьба с гипертонией ведется на государственном уровне, и уже получены неплохие результаты. Это касается и пропаганды здорового образа жизни, и отказа от курения и алкоголя, и развития массового спорта, и изменения стиля питания: ограничение животных жиров и преобладание свежих овощей и фруктов в повседневной пище.
Л. С. Манвелов: Кроме того, в развитых странах очень активно выявляют больных гипертонической болезнью, проводят их массовое лечение. Это позволило за последние пять лет снизить количество инсультов и смертность от них на 35-50 процентов. В нашей стране также разработана федеральная программа «Профилактика и лечение артериальной гипертонии в Российской Федерации». Несмотря на сложное экономическое положение в стране, такая программа совершенно необходима. От артериальной гипертонии сегодня погибает очень много людей. Недаром это заболевание называют «молчаливым убийцей», и победить его можно только с помощью государственных мер. Хотя, конечно, исход борьбы с болезнью зависит прежде всего от нас самих.
См. в номере на ту же тему
В. БОРИСОВ — Ваше артериальное давление.
Л. МАНВЕЛОВ — Как жить с гипертонией.
В. ПРОЗОРОВСКИЙ — От каждой болезни — свое лекарство.
www.nkj.ru
Гипертоническая болезнь: симптомы, лечение, профилактика
По данным Всемирной Организации Здравоохранения гипертония является одним из самых распространенных заболеваний. Гипертоническая болезнь встречается у каждого третьего человека, и отличается высокими показателями смертности на тяжелых стадиях. Успешным может быть только комплексное лечение, сочетающее в себе медикаменты и ведение здорового образа жизни.

Что такое гипертоническая болезнь
Что такое гипертония — это хроническое заболевание, патология сердечно-сосудистой системы. Развивается она в результате нарушения работы высших центров, отвечающих за функциональность сосудов. Опасна гипертоническая болезнь осложнениями и сопровождающимися внутренними болезнями.
Одно из основных проявлений заболевания – высокое АД (артериальное давление), снижающееся только после принятия специальных и сильных медикаментов.
К гипертонии относят давление от 140/90 мм.рт.ст. и выше, если оно подтверждается в течение двух врачебных осмотров.
Делится гипертоническая болезнь на несколько типов:
- Эссенциальная артериальная гипертония,
- Симптоматическая артериальная гипертония,
- Хроническая гипертония,
- Сосудистая гипертония.
Симптоматическая или вторичная гипертония составляет лишь 10% от всех зафиксированных случаев заболевания. Гипертонический синдром – второе название заболевания – чаще всего сопровождает красную системную волчанку, мочекаменную болезнь, аномалию и опухоли почек, ишемию, токсикоз на поздних сроках беременности, почечный туберкулез. Несмотря на то что гипертонический синдром не имеет собственных признаков и особенностей, он серьезно отягощает основное заболевание.
Эссенциальная гипертония – самостоятельная форма болезни.
Хроническая гипертония обычно вызвана переизбытком кальция в крови, инфекционными заболеваниями (перешедшими в хронические), сахарным диабетом и наследственностью. Проявляется в виде нервозности, рассеянности, усталости и слабости, частом онемении рук и ног, нарушении речи, гипертрофии левого желудочка и частых болях в области сердца.

Как развивается гипертония
Механизм развития гипертонической болезни следующий: в ответ на стрессовый фактор возникает нарушение в периферических сосудах регуляции тонуса. Результат – спазм артериол, и формирование дисциркуляторного и дискинетического синдрома. Секреция нейрогормонов в альдостероновой системе значительно увеличивается. Это вызывает задержку в сосудистом русле натрия и воды, что увеличивает объем циркуляции крови и повышает давление. Во время заболевания возрастает и вязкость крови, что приводит к снижению скорости процесса обмена веществ в тканях. Стенки сосудов увеличиваются в размерах, просвет между ними сужается, что сказывается на кровотоке. Высокий уровень сопротивления в периферии делает заболевание необратимым. В результате повышенной проницаемости и пропитывания стенок сосудов плазмой крови происходит развитие артериосклероза и элластофиброза, а это ведёт к серьезным изменениям в тканях некоторых органов.
Спонтанно гипертония не может появиться у человека. Обычно гипертонии предшествует вегето-сосудистая дистония (СВД), частым спутником которой является варикозное расширение вен.
Варикоз и гипертония связаны между собой: повышенная активность стенок сосудов при СВД приводит к уменьшению их диаметра. Сопротивление стенки сосуда потоку крови увеличивается, что повышает артериальное давление. Варикоз отличается утолщением сосудной стенки, образования внутри карманов и сужений, которые препятствуют нормальному току крови. Больные вены уже не справляются с кровотоком, что ведет к образованию в тканях отках и хроническому застою в венах. Обернуться это может развитием гангрены, сепсисом и даже летальным исходом.
Классификация заболевания
Гипертоническая болезнь различается по причинам подъема давления, поражению органов, уровню артериального давления и течению. Болезнь может быть доброкачественной, или прогрессирующей медленно, или быстро прогрессирующей – злокачественной. Более важной является классификация по уровню и стабильности давления. Различают:
- нормальную ГБ (до 129/85 мм.рт. ст.),
- пограничную (до 140/90 мм.рт.ст.),
- гипертензию 1 степени (до 160/100 мм.рт.ст.),
- 2 степени (до 180/110 мм.рт.ст.),
- 3 степени (свыше 180/110 мм.рт.ст.).
Доброкачественная гипертония имеет три стадии. Первая или легкая характеризуется подъемами давления до 180 на 104 мм.рт.ст., но после непродолжительного отдыха оно нормализуется. Некоторые люди жалуются на головные боли, проблемы со сном, утомляемость и снижение работоспособности. Однако же в большинстве случаев легкая стадия протекает без выраженных отдельных симптомов.

Вторая или средняя стадия отличается давлением до 200 на 115 мм.рт.ст. в состоянии покоя. Ее сопровождают сильные и пульсирующие боли головы, головокружения, болезненные ощущения в области сердца. Во время обследования обнаруживают поражение сердца. Иногда выявляется субэндокардиальная ишемия. Возможны мозговые инсульты, транзиторная ишемия мозга.
Третья или тяжелая стадия сопровождается стабильными и сильными повышениями давления. В начале стадии повышенное давление носит непостоянный характер, и обычно проявляется после физических нагрузок, а также перепадов атмосферного давления, эмоциональных потрясений. Нормализация возможна после инфаркта миокарда или инсульта. После инфаркта часто возникает обезглавленная гипертония. То есть, состояние, когда понижается только систолическое или пульсовое давление.
Причины развития заболевания
Причины гипертонии кроются в нарушении регуляторной деятельности главных отделов центральной нервной системы, которые контролируют работу всех внутренних органов. К развитию могут привести частые перенапряжения и переутомления, как физического, так и умственного характера, длительные, постоянные и сильные волнения, стрессы.
Работа по ночам, частое нахождение в шумной обстановке также могут спровоцировать заболевание.
В группу риска входят любители соленой пищи. Соль вызывает спазмы артерий и препятствует выведению жидкости. Немаловажную роль играет и наследственность. Вероятность появления заболевания возрастает, если гипертония имеется у двух и более родственников.
Некоторые заболевания также провоцируют развитие гипертонической болезни. К ним относят:
- Болезни надпочечников и почек,
- Заболевания железы щитовидной,
- Ожирение,
- Диабет сахарный,
- Тонзиллит,
- Атеросклероз.
Среди женщин в группе максимального риска те, кто находится в климактерическом возрасте. Связано это с гормональными перестройками в организме, эмоциональными обострениями, нервными реакциями. Именно на период климакса приходится около 60% всех заболеваний у женщин.

У мужчин определяет повышенный риск возраст и половая принадлежность. Гипертония в 20 лет и 30 лет развивается примерно у 9% мужчин. В возрасте от 40 лет процент увеличивается до 35, а после 65 лет – уже 50%. Гипертоническая болезнь встречается чаще у представителей мужского пола в возрасте до 40 лет, чем у женщин. В более старшей возрастной группе соотношение меняется – объясняется это большим процентом мужской смертности от осложнений.
Причины гипертонии кроются в гиподинамии и вредных привычках. Составляющие табачного дыма провоцируют спазмы сосудов и повреждают тонкие стенки артерий. Гиподинамия сопровождается замедленным обменом веществ, а в случае повышения нагрузки нетренированное сердце устает в разы быстрее.
Симптоматика
Клиника гипертонической болезни на начальных стадиях может быть неярко выраженной. Человек длительное время может даже не подозревать о повышенном давлении и развивающихся в сосудах процессах. Ранние и первые признаки гипертонии- раздражительность без видимых причин и повышенная утомляемость.
Симптомы гипертонии на ранних стадиях: невротические нарушения, слабость, нарушения сна, шум и звон в ушах и головокружение, учащенное сердцебиение.
Люди отмечают снижение работоспособности, потерю концентрации. Появляется отдышка. Головная боль при гипертонии появляется чаще по утрам в височной и затылочной области. К концу дня и в положении лежа может усиливаться. Связаны они с нарушением тонуса венул и артериол. Симптомы гипертонии включают в себя и болезненные ощущения в области сердца. Связано это с усилением работы сердечной мышцы для преодоления возрастающего сопротивления. В результате между потребностями и возможностями миокарда возникает диссоциация, которая ведет к стенокардии.

Признаки гипертонической болезни на более поздних сроках – пелена и мелькание «мушек» перед глазами, а также прочие фотопсии. Объясняются они спазмами артериол сетчатки глаза. Злокачественная гипертония может сопровождаться кровоизлияниями в сетчатке, которые ведут к слепоте. В редких случаях симптомы гипертонии проявляются рвотными позывами, отечностью рук и онемением пальцев, ознобом, по утрам – тяжестью в веках и одутловатостью лица, повышенной потливостью.
Осложнения во время гипертонии
Осложнения гипертонической болезни:
- Гипертонический криз,
- Нарушение зрения,
- Нарушение кровообращения в головном мозге,
- Нефросклероз,
- Кровоизлияние субарахноидального характера,
- Расслаивающая аневризма аорты,
- Брадикадия,
- Поражение органов-мишеней (почек, сердца, мозга, вены и артерии, сосуды глазного дна),
- Гипертоническая кардиомиопатия (глж, гипертония левого желудочка)
- Ангиодистония по гипертоническому типу.
Гипертонический криз
Для начала нужно разобраться, что такое гипертонический криз. Данным термином называют острый и значительный подъем АД, который сопровождается характерной для заболевания симптоматикой. Помимо гипертонии, его могут спровоцировать:
- Хронический и острый гломерулонефрит,
- Токсикоз на поздних сроках беременности,
- Реноваскулярная гипертензия,
- Доброкачественные опухоли головного мозга,
- Отравление тяжелыми металлами,
- Почечная недостаточность.
Кризы могут быть вызваны нарушением гормонального фона и резкими переменами погоды. Одна из самых частых причин – травмы психоэмоционального характера. Симптомы: сильная и резкая головная боль, тошнота с позывами ко рвоте, головокружение, обмороки, кратковременная слепота и другие нарушения зрения, адинамия, резкие перепады настроения, плаксивость. Проявления симптомов со стороны мозга:
- Спазм сосудов,
- Нарушение проницаемости сосудных стенок,
- Попадание плазмы крови в мозговое вещество, которое ведёт к отеку.
На начальных стадиях заболевания кризы протекают легко и имеют кратковременный характер.

Опасность криза в возможном развитии:
- Отслоения сетчатки,
- Инсульта,
- Острого отека легких,
- Сердечной астмы,
- Инфаркта миокарда,
- Стенокардии.
Осложнения гипертонии вызывают серьезную угрозу жизни человека, и требуют регулярного наблюдения у врача.
Брадикадия
Частое и опасное осложнение гипертонического заболевания. Проявляется оно в зависимости от формы. Легкая форма может протекать незаметно. Сильное, часто и продолжительное головокружение при гипертонии может говорить о выраженной форме заболевания. Также к симптомам относят – полуобморочное состояние и частые обмороки, резкие перепады давления. Тяжелая форма сопровождается обмороками и краткосрочными остановками сердца. Лечение брадикардии при гипертонии может происходить гомеопатическими и медикаментозными средствами. Обычно назначают мочегонные препараты, альфа-адреноблокаторы, нифедиципин. Из гомеопатии назначают календулу, зверобой, ягоды земляники, трясунку.
К осложнениям относят и следующие синдромы при гипертонической болезни:
- Поражения миокарда,
- Поражения почек,
- Сосудистой энцефалопатии,
- Синдром артериальной гипертензии.
Ассоциированные клинические состояния: ишемический инсульт, ХСН, коронарная реваскуляция, почечная недостаточность, поражение артерий, отек дисков зрительных нервов.

Поражение органов-мишеней
Сердце
Чаще всего развивается гипертрофия левого желудочка. Происходит это потому, что сердечной мышце приходится с большим усилием проталкивать кровь в деформированные сосуды. Такая работа приводит к утолщению мышечной стенки и нехватки кровообращения. Опасно это растяжением мышц и уставанием сердца. Еще одна патология – нарушение диастолической фунцкии лж. Нарастающая усталость сердечной мышцы приводит к моменту, когда оно не может принять расслабленное положение. Утолщенная стенка не может расслабиться в диастолическую фазу, в которой обычно происходит насыщение кислородом. Все это приводит к третьей патологии – хронической недостаточности. Развивается она в результате постоянного кислородного голодания. Лечить заболевание очень сложно, а в сочетании с другими патологиями оно приводит к летальному исходу.
Сосуды
Артериальные сосуды при гипертонической болезни находятся в постоянном суженом состоянии из-за сокращения мышечного слоя. Приводит это к тому, что сосуды перестают расслабляться, а мышечная ткань заменяется соединительной. Называется это ремоделирование сосудистого русла. С этим сложным и необратимым последствием связана потеря зрения, периферический атеросклероз конечностей и другие заболевания.
Головной мозг
Кровоизлияние становится причиной почти 25% всех инсультов. А гипертония – основная причина кровоизлияний, которые имеют большой процент смертельных исходов. Недостаточное кровоснабжение головного мозга приводит к ишемическому инсульту. На долю этого осложнения приходится более 70% случаев. Вызван он сужением мозговых артерий или закупоркой канала тромбом. Еще одна патология – гипертоническая энцефалопатия. Это экстренно состояние, сопровождающееся сильной головной болью, повышенным АД, невролгической симптоматикой. Если запустить гипертонию, то есть шанс развития когнитивных нарушений и деменции. Это изменения подкорного вещества и атрофии мозга, которые отвечают за нарушения мыслительных процессов.
Почки
Одно из самых распространенных осложнений – микроальбуминурия. Наиболее ранний признак поражения почек и развития почечной недостаточности. Хроническая форма почечной недостаточности характеризуется потерей почками способности выводить из крови продукты обмена веществ.
Диагностика заболевания
Эффективное лечение гипертонии возможно только при ранней диагностике и соблюдении всех правил и рекомендаций. Не всегда повышенное давление является показателем гипертонии, оно может иметь ситуационный характер. И при повторных обращениях к врачу не выявляться. Однократное измерение давления может не выявить болезнь: при повторяющихся симптомах необходимо измерять АД в динамике. После постановки диагноза врачи проводят дифференциальную диагностику на определение симптоматической формы заболевания.
Симптоматическая гипертония выявляется проще всего с помощью обследования и минимальных лабораторных методик. Нефрогенная гипертония чаще всего сопутствует хроническим заболеваниям почек. Тахикардия, расширение зрачков, повышенное содержание сахара в крови говорит о наличии центрально-нервной гипертонической болезни. Диагноз подтверждается выявлением в период очередного криза повышенной концентрации катехоламинов в мочевине и крови. Транзиторная гипертония диагностируется сложно. Для подтверждения диагноза назначаются рентгеноскопия и УЗИ сердца, осмотр у офтальмолога, биохимический анализ крови и ФКГ.

Измерение давления
Для определения степени и наличия заболевания используют динамическое измерение давления. Проводят его следующим образом: обстановка должна быть комфортной и спокойной. Измерять начинают не ранее, чем через десять минут после начала приёма пациента. За час перед визитом исключают курение, прием любой пищи и крепких напитков (чай, кофе, алкоголь), любые физические нагрузки, применение глазных или назальных капель. Во время первого обращения показания АД снимают с двух рук пациента, с повторным измерением через 2 минуты.
При разнице в показаниях более 5 мм.рт.ст. продолжают измерения на руке с большим давлением.
Лечение гипертонической болезни
Как лечить гипертонию –зависит от стадии заболевания, осложнений, возраста и многих других параметров. Медикаментозные пути лечения подбирает лечащий врач. Желание бороться самостоятельно с заболеванием может обернуться плачевными последствиями. Современное лечение гипертонической болезни начинается с немедикаментозных методов, которые в несколько раз повышают эффективность лекарств. Начать нужно с установления дневного режима, исключения любых стрессов, не забывать о физических упражнениях и длительных прогулках. Важный пункт в том, как справиться с гипертонией, диета. Больному следует отказаться или в значительной степени уменьшить потребление соленого, меньше пить, полностью исключить алкогольные напитки и кофе. Если соблюдать все рекомендации, то можно избежать медикаментозного лечения заболевания.
В лечении важно не только как бороться с гипертонией, но и как устранить причины повышенного артериального давления.
Обычно для лечения используют препараты:
- Мочегонные,
- Ингибиторы,
- Антагонисты рецепторов второго типа,
- Блокаторы кальциевых каналов.
Цель медикаментозного лечения — снижение риска образования осложнений. Врачи стараются подобрать комплекс лекарств, который бы одинаково эффективно снижал давление, и позволял «защитить» органы-мишени. Для начального лечения молодым и пожилым больным чаще всего назначаются ингибиторы АПФ и блокаторы кальциевых каналов. Они нормализуют давление, обладают ярко выраженными защитными действиями. Диуретики также популярны, а при сопутствующей сердечной патологии назначают бета-адреноблокаторы.
В редких и сложных случаях назначают кровопускание. Кровопускание при гипертонии – древний, но спорный способ лечения. Сегодня для него используют пиявок. Плюсы терапии – краткосрочное улучшение состояния. Минусы – нет доказанных данных о положительном влиянии на заболевание.

Лекарства от давления — только по назначению врача
Гомеопатическое лечение
Рассматривая вопрос, как избавиться от гипертонии, стоит уделить внимание и гомеопатическим препаратам. Обычно их рекомендуют, когда уже поражены органы-мишени. Гомеопатия при гипертонии имеет важное преимущество: мягкое воздействие. Лекарства не имеют противопоказаний или побочных эффектов. Недостаток – лечение гомеопатическими препаратами довольно медленное. При выборе этого метода необходимо учитывать:
- Гомеопатические препараты назначаются одновременно с медикаментами,
- Совмещение приема лекарств и здорового образа жизни,
- При средней степени риска этот вид часто является единственно возможным.
Что принимать в домашних условиях для понижения давления на начальных стадиях заболевания:
- Корвалол,
- Капотен,
- Энап,
- Диротон,
- Кардосал,
- Атаканд,
- Верапамил,
- Локрен.
Стационарное лечение гипертонии
На стационарное лечение обычно поступают с осложненным гипертоническим кризом :
- Острой гипертонической энцефалопатией,
- Сердечной астмой,
- Отеком легких,
- Острым коронарным синдромом (нестабильной стенокардией и инфарктом миокарда),
- Аневризмом аорты,
- Тяжелым артериальным кровотечением,
- Эклампсией.
Диагностика осложнений: внезапное начало приступа, повышенный уровень ад (повышены показатели систолического давления и диастолического), тошнота и рвота, течение из носа крови, сильные головные боли, судороги, парестезия кончиков пальцев, щек и губ, преходящие нарушения речи и гемипарезы, гипергидроз, кардиальная дисфункция, нарушения работы почек.
При поступлении врачи клиники начинают проводить основные диагностические действия:
- Каждый 15 минут измерение динамики АД,
- Электрокардиография,
- Общий анализ крови и мочи,
- Эхокардиография,
- Анализ биохимический на выявление калия, натрия, мочевины, кальция, креатинина, фибриногена, коагулограмма,
- Офтальмоскопия.
Также больному обязательно назначается прием у невропатолога, проба Реберга и реоэнцефалография, а также определение вида мозговой гемодинамики. Во время нахождение в стационаре, стационарное лечение зависит от наличия осложнений, тяжести приступа и других заболеваний. Первая помощь направлена на снижение активности работы левого сердечного желудочка и устранение таких симптомов, как:
- Переферическая вазоконстракция,
- Ишемия мозга,
- Сердечная недостаточность.
Большое значение при лечении осложненного приступа имеет введение гипетензивных медикаментов, госпитализация в ОИТ и регулярная проверка АД.
Немедикаментозное лечение гипертензивного состояния включает в себя повышение иммунитета, очищение организма, массаж, гимнастику, диету. Важно придерживаться предписания врачей, и не нарушать установленного режима.

Как жить с гипертонией
Сколько живут с гипертонией – важный вопрос для тех, кому поставлен диагноз. Последствия болезни зависят от стадии и характера ее протекания. Тяжелая форма, поражение сосудов, третья стадия заболевания и нарушение работы органов-мишеней ухудшают прогнозы. Преждевременная смерть наступает от инфарктов и инсультов, острой сердечной недостаточности. Неблагоприятные прогнозы и для тех, кто заболел в раннем возрасте.
Продолжительность жизни гипертоников зависит не только от правильности приема лекарств и регулярного посещения врача, но и от личного настроя, и соблюдения основных правил. К ним относятся:
- Психологический климат,
- Диета,
- Физические упражнения,
- Отсутствие вредных привычек.
Еще одно важное условие – понимать, что это за болезнь, как она развивается и какие последствия оказывает на весь организм. Для того чтобы разобраться в особенностях течения болезни необязательно иметь медицинское образование. Есть много хороших книг и пособий, написанных для простых людей. Одна из них – « Пропедевтика внутренних болезней» Яковлева А. В книге кратко и доступно изложены основные положения о гипертонии, а также наиболее популярные схемы лечения гипертонии.

Психологический климат
Осознав, как лечить гипертоническую болезнь и выбрав метод лечения, нужно перейти к не менее важному вопросу – здоровому образу жизни. Он невозможен при работе в ночную смену, частых ссорах, постоянных и дальних командировках, сильных эмоциональных нагрузках, негативных эмоциях, страхах, злости. Все эти состояния сопровождаются производством адреналина в больших количествах, что ведет к нарушению работы кровеносной и нервной системы. Важно контролировать свои эмоции, больше думать о позитивном, исключить из своего окружения любые источники стресса. Помогут в этом травяные чаи, медитации, прогулки, занятия любимым делом.
Создавая вокруг себя максимально комфортные условия, человек повышает шансы на свое выздоровление.
Диета
Лишний вес и гипертония несовместимы. Даже если лишних килограммов нет, лечение начинается с коррекции питания. На начальных стадиях этого бывает достаточно для того, чтобы контролировать давление и не допускать его повышения. Есть несколько способов, как похудеть при гипертонии. И основной из них – ограничение калорий. Добиться этого можно за счет исключения или уменьшения в дневном рационе сладкой и жирной пищей, мучных изделий. Диету для похудения не стоит путать с голоданием: оно запрещено для гипертоников. Для потери веса и нормализации давления стоит также следить за количеством животных жиров в пище. Стоит максимально исключить богатые холестерином продукты, а также перейти на нежирные сорта рыбы, фрукты и овощи, натуральные растительные масла. Полностью отказаться стоит от колбас, сала, жареных котлет и жирного мяса, сливочного масла, жирных сыров.
Противопоказания при гипертонии – любые напитки и продукты, возбуждающие нервную систему. К ним относят не только чай, кофе и алкоголь, но и газированные напитки, острые пряности, пахучие специи.
Важно включить в рацион продукты, богатые калием и магнием. Эти элементы оказывают хорошее влияние на сердечную мышцу, укрепляют стенки сосудов и нервную систему. Много калия содержится в:
- Черносливе,
- Абрикосах,
- Капусте,
- Тыкве,
- Бананах.
Магнием богаты:
- Гречневая, овсяная и пшенная крупа,
- Морковь,
- Свекла,
- Черная смородина,
- Зелень петрушки и листья салата
- Грецкие орехи.
Важное правило: данные продукты не следует сочетать с молоком. Кальций негативно влияет на усвояемость элементов.

Физические упражнения
Осложнения артериальной гипертонии и само заболевание не означают, что пациенту стоит отказаться от любой активности. Гимнастика, несложные упражнения, йога или длительные прогулки, плавание – показаны гипертоникам. Движение не только несет заряд положительных эмоций, но и помогает бороться с лишним весом.
Начинать следует с простейших тренировок, постепенно увеличивая время и сложность занятий. Это относится также к плаванию и ходьбе.
Реабилитация при гипертонической болезни третьей стадии, а также с такими осложнениями, как гипертонический инсульт, ишемическая болезнь сердца, стенокардия, должна проходить только под наблюдением врачей. Обычно для прохождения реабилитации пациентов отправляют на специальный курорты, на санаторно-курортное лечение. Которое включает в себя полный комплекс мер: соблюдение правильного питания, физические нагрузки, медикаментозные препараты.
venlife.ru
Диагностика гипертонии, повышенного давления и стойкой гипертензии

Артериальная гипертензия – распространенное мультифакторное заболевание со стойким повышением давления выше 140/90 мм рт. ст. Скрытое течение болезни и симптомы, часто проявляющиеся при многих других недугах, сильно затрудняют диагностику. Часто патология обнаруживается случайно. Если это происходит на поздних стадиях, осложнения уже необратимы.
Исследование артериального давления поможет выявить заболевание на начальном этапе развития. Это позволяет предотвратить хроническое течение, которое чревато осложнениями со стороны разных органов.
При подозрении на артериальную гипертензию врач проводит осмотр и назначает обследование.
Диагностические мероприятия предполагают подтверждение стабильно высоких показателей давления, определение степени и формы (первичная или вторичная) гипертонии и выявление поражения органов-мишеней. Исследование сопутствующих заболеваний и установление причины болезни.
Решающий метод выявления гипертонии – регулярные измерения давления.
Симптомы и жалобы
Диагностика артериальной гипертензии начинается со сбора анамнеза. Больной рассказывает о симптомах, которые его насторожили обратиться к врачу.
На первой стадии проявление признаков болезни незначительное. Бессонница, головокружение, слабость, снижение работоспособности чаще всего расцениваются как переутомление, а визит к врачу откладывается раз за разом.

Симптомами гипертонической болезни могут быть:
- Головная боль в затылочной области или висках.
- Боль и давящее чувство в груди.
- Общая слабость.
- Мелькание перед глазами.
- Шум в ушах.
- Расстройства центральной нервной системы, сопровождающиеся повышенной раздражительностью, тревогой, снижением памяти и работоспособности, быстрой утомляемостью.
Выраженность признаков индивидуальна. На ранней стадии гипертонии они могут проявляться периодически при повышении давления, у некоторых людей – не наблюдаются вовсе.
Постепенно болезнь прогрессирует, а сосуды и сердце адаптируются к высокому кровяному давлению. При этом гипертоника лишь иногда беспокоят тяжесть и боль в затылке и учащенное сердцебиение.
Измерение артериального давления
Обнаружить гипертоническую болезнь позволяют:
- исследование пульса и артериального давления;
- осмотр;
- электрокардиограмма.

Наиболее информативным методом является постоянный контроль показателей давления. Измерения производятся с помощью тонометра.
Для получения точных цифр требуется соблюдать правила проведения процедуры измерения:
- В течение часа перед измерением нельзя курить, пить крепкий чай или кофе и принимать пищу. Не рекомендуется физически нагружать организм, применять капли для глаз или носа и другие лекарственные средства, повышающие давление. Пациенту следует адаптироваться к окружающей обстановке и провести 5-10 минут в спокойной удобной позе.
- Человек должен находиться в сидячем (с опорой на спину) или лежачем положении. Рука должна лежать неподвижно на ровной поверхности. Плечо не должно быть сдавлено одеждой. Манжета тонометра располагается на плече, на уровне сердца, на 2,5 см выше локтевой ямки.
- На первичном приеме давление измеряется на обеих руках с 2-минутным перерывом. При наличии существенной разницы в показателях (5 мм) в дальнейшем измерения выполняются на руке, на которой были получены более высокие цифры. Как правило, давление измеряют на «нерабочей» руке.
При небольшом отличии между показателями кровяного давления берется среднее значение.

Суточный мониторинг артериального давления дает возможность получить наиболее полное представление об артериальном давлении. Привычные условия самостоятельного суточного контроля исключают колебания АД под влиянием внешних воздействий, в том числе «синдрома белых халатов». Особенно ценен этот метод для установления стадии уже диагностированного заболевания.
Важно выявить соотношение между ночным и дневным давлением. При этом за основу берется базальное АД, измеряемое сразу после ночного сна. Лучше в положении лежа, когда пациент еще не поднимался с постели.
Остальные измерения производятся по индивидуальному графику и фиксируются в дневнике. Данные могут записываться в автоматическом режиме с помощью прибора, закрепленного на теле.
Лабораторные и диагностические исследования
Современная медицина берет на вооружение самые разнообразные методы обследования сердечно-сосудистой системы и имеет в своем распоряжении соответствующее оборудование. При своевременном обращении человека за помощью постановка диагноза не потребует длительных или дорогостоящих процедур.

Традиционно для детальной диагностики назначаются общий и биохимический анализы крови. Определяется уровень холестерина и сахара в крови. Общий анализ мочи выявляет нарушения в работе почек, влияющих на повышение давления чаще других органов при вторичной гипертонии.
Для уточнения диагноза назначаются следующие мероприятия:
- Прослушивание тонов сердца выполняется с помощью стетоскопа (фонендоскопа) на первом медицинском осмотре. Прибор позволяет выслушивать усиление или ослабление шумов и тонов сердца в процессе его работы. Осмотр должен проводиться в теплом и тихом помещении, в положении пациента стоя. Кроме того, врач проводит опрос, в результате которого оценивает наследственную предрасположенность пациента к артериальной гипертензии. Узнает факторы риска, под воздействием которых повышается опасность развития болезни, влияние принимаемых медицинских препаратов. На основании метода аускультации назначаются дальнейшие диагностические процедуры.
- Электрокардиограмма (ЭКГ) — один из основных незаменимых методов диагностики гипертонической болезни. Он отражает состояние сердечной мышцы, нарушения сердечных ритмов, которые регистрируются в виде штрихов на специальной ленте. Посредством ЭКГ выявляется гипертрофия стенки левого желудочка, характерная для гипертонии.
- Не менее эффективными являются ультразвуковые исследования сердечной деятельности. Допплерография – безопасный способ изучения состояния сосудов (в первую очередь, сонных и мозговых) и движения крови в них. Эхокардиография (УЗИ сердца) уточняет данные, полученные после ЭКГ, демонстрирует параметры сердца, его структуру, недостатки в строении. Дополнительный рентген-метод артериографии отражает состояние стенок артерий.
- Осмотр глазного дна. При повышении кровяного давления изменения затрагивают и мелкие сосуды, в том числе глазные. В начальной стадии артериальной гипертензии происходит неравномерное расширение вен и сужение артерий, при нормализации АД они приходят в норму. При переходе заболевания во вторую стадию со стойким повышением давления сосуды подвергаются склеротическим изменениям – необратимым. При возникновении серьезных осложнений наблюдается отек сетчатки и зрительного нерва, снижается острота зрения. Глаза – один из органов-мишеней при гипертонии.
- На основе данных анализа мочи назначается УЗИ почек и почечных артерий. Используется для исключения почечной гипертензии и оценки роли почек в повышении АД. Может быть проведено УЗИ щитовидной железы.
Крайне важно ответственное отношение пациента к своему здоровью. Следует помнить, что артериальная гипертензия затрагивает все жизненно важные системы организма и без надлежащего лечения может привести к серьезным осложнениям в виде инфарктов и инсультов или к смерти.
Раннее выявление патологии и диагностика гипертонии сделают возможным полное излечение без наступления последствий.
giperton.com
Гипертоническая болезнь — причины, симптомы, диагностика и лечение
Общие сведения
Ведущее проявление гипертонической болезни — стойко высокое артериальное давление, т. е. АД, не возвращающееся к нормальному уровню после ситуативного подъема в результате психоэмоциональных или физических нагрузок, а снижающееся только после приема гипотензивных средств. Согласно рекомендациям ВОЗ, нормальным является артериальное давление, не превышающее 140/90 мм рт. ст. Превышение систолического показателя свыше 140-160 мм рт. ст. и диастолического — свыше 90—95 мм рт. ст., зафиксированное в состоянии покоя при двукратном измерении на протяжении двух врачебных осмотров, считается гипертонией.
Распространенность гипертонической болезни среди женщин и мужчин приблизительно одинаковая 10-20%, чаще заболевание развивается в возрасте после 40 лет, хотя гипертония нередко встречается даже у подростков. Гипертоническая болезнь способствует более быстрому развитию и тяжелому течению атеросклероза и возникновению опасных для жизни осложнений. Наряду с атеросклерозом гипертония является одной из самых частых причин преждевременной смертности молодого трудоспособного населения.
Различают первичную (эссенциальную) артериальную гипертонию (или гипертоническую болезнь) и вторичную (симптоматическую) артериальную гипертензию. Симптоматическая гипертензия составляет от 5 до 10% случаев гипертонии. Вторичная гипертензия служит проявлением основного заболевания: болезней почек (гломерулонефрита, пиелонефрита, туберкулеза, гидронефроза, опухолей, стеноза почечной артерии), щитовидной железы (тиреотоксикоза), надпочечников (феохромоцитомы, синдрома Иценко-Кушинга, первичного гиперальдостеронизма), коарктации или атеросклероза аорты и др.
Первичная артериальная гипертония развивается как самостоятельное хроническое заболевание и составляет до 90% случаев артериальных гипертензий. При гипертонической болезни повышенное давление является следствием дисбаланса в регулирующей системе организма.

Гипертоническая болезнь
Механизм развития гипертонической болезни
В основе патогенеза гипертонической болезни лежит увеличение объема минутного сердечного выброса и сопротивления периферического сосудистого русла. В ответ на воздействие стрессового фактора возникают нарушения регуляции тонуса периферических сосудов высшими центрами головного мозга (гипоталамусом и продолговатым мозгом). Возникает спазм артериол на периферии, в т. ч. почечных, что вызывает формирование дискинетичесного и дисциркуляторного синдромов. Увеличивается секреция нейрогормонов ренин-ангиотензин-альдостероновой системы. Альдостерон, участвующий в минеральном обмене, вызывает задержку воды и натрия в сосудистом русле, что еще более увеличивает объем циркулирующей в сосудах крови и повышает АД.
При артериальной гипертензии увеличивается вязкость крови, что вызывает снижение скорости кровотока и обменных процессов в тканях. Инертные стенки сосудов утолщаются, их просвет сужается, что фиксирует высокий уровень общего периферического сопротивления сосудов и делает артериальную гипертензию необратимой. В дальнейшем в результате повышения проницаемости и плазматического пропитывания сосудистых стенок происходит развитие элластофиброза и артериолосклероза, что в конечном итоге ведет к вторичным изменениям в тканях органов: склерозу миокарда, гипертонической энцефалопатии, первичному нефроангиосклерозу.
Степень поражения различных органов при гипертонической болезни может быть неодинаковой, поэтому выделяют несколько клинико-анатомических вариантов гипертонии с преимущественным поражением сосудов почек, сердца и мозга.
Классификация гипертонической болезни
Гипертоническую болезнь классифицируют по ряду признаков: причинам подъема АД, поражению органов мишеней, по уровню АД, по течению и т. д. По этиологическому принципу различают: эссенциальную (первичную) и вторичную (симптоматическую) артериальную гипертензию. По характеру течения гипертоническая болезнь может иметь доброкачественное (медленно прогрессирующее) или злокачественное (быстро прогрессирующее) течение.
Наибольшее практическое значение представляет уровень и стабильность АД. В зависимости от уровня различают:
- Оптимальное АД — < 120/80 мм рт. ст.
- Нормальное АД — 120-129 /84 мм рт. ст.
- Погранично нормальное АД — 130-139/85-89 мм рт. ст.
- Артериальную гипертензию I степени — 140—159/90—99 мм рт. ст.
- Артериальную гипертензию II степени — 160—179/100—109 мм рт. ст.
- Артериальную гипертензию III степени — более 180/110 мм рт. ст.
По уровню диастолического АД выделяют варианты гипертонической болезни:
- Легкого течения – диастолическое АД< 100 мм рт. ст.
- Умеренного течения – диастолическое АД от 100 до 115 мм рт. ст.
- Тяжелого течения — диастолическое АД > 115 мм рт. ст.
Доброкачественная, медленно прогрессирующая гипертоническая болезнь в зависимости от поражения органов-мишеней и развития ассоциированных (сопутствующих) состояний проходит три стадии:
Стадия I (мягкой и умеренной гипертонии) — АД неустойчиво, колеблется в течение суток от 140/90 до 160-179/95-114 мм рт. ст., гипертонические кризы возникают редко, протекают нетяжело. Признаки органического поражения ЦНС и внутренних органов отсутствуют.
Стадия II (тяжелой гипертонии) — АД в пределах 180-209/115-124 мм рт. ст., типичны гипертонические кризы. Объективно (при физикальном, лабораторном исследовании, эхокардиографии, электрокардиографии, рентгенографии) регистрируется сужение артерий сетчатки, микроальбуминурия, повышение креатинина в плазме крови, гипертрофия левого желудочка, преходящая ишемия головного мозга.
Стадия III (очень тяжелой гипертонии) – АД от 200-300/125-129 мм рт. ст. и выше, часто развиваются тяжелые гипертонические кризы. Повреждающее действие гипертензии вызывает явления гипертонической энцефалопатии, левожелудочковой недостаточности, развитие тромбозов мозговых сосудов, геморрагий и отека зрительного нерва, расслаивающей аневризмы сосудов, нефроангиосклероза, почечной недостаточности и т. д.
Факторы риска развития гипертонической болезни
Ведущую роль в развитии гипертонической болезни играет нарушение регуляторной деятельности высших отделов ЦНС, контролирующих работу внутренних органов, в т. ч. сердечно-сосудистой системы. Поэтому развитие гипертонической болезни может вызываться часто повторяющимся нервным перенапряжением, длительными и сильными волнениями, частыми нервными потрясениями. Возникновению гипертонической болезни способствует излишнее напряжение, связанное с интеллектуальной деятельностью, работой по ночам, влиянием вибрации и шума.
Фактором риска в развитии гипертонической болезни является повышенное употребление соли, вызывающее спазм артерий и задержку жидкости. Доказано, что потребление в сутки > 5 г соли существенно повышает риск развития гипертонии, особенно, если имеется наследственная предрасположенность.
Наследственность, отягощенная по гипертонической болезни, играет существенную роль в ее развитии у ближайших родственников (родителей, сестер, братьев). Вероятность развития гипертонической болезни существенно возрастает при наличии гипертензии у 2-х и более близких родственников.
Способствуют развитию гипертонической болезни и взаимоподдерживают друг друга артериальная гипертензия в сочетании с заболеваниями надпочечников, щитовидной железы, почек, сахарным диабетом, атеросклерозом, ожирением, хроническими инфекциями (тонзиллит).
У женщин риск развития гипертонической болезни возрастает в климактерическом периоде в связи с гормональным дисбалансом и обострением эмоциональных и нервных реакций. 60% женщин заболевают гипертонической болезнью именно в период климакса.
Возрастной фактор и половая принадлежность определяют повышенный риск развития гипертонический болезни у мужчин. В возрасте 20-30 лет гипертония развивается у 9,4% мужчин, после 40 лет – у 35%, а после 60-65 лет – уже у 50%. В возрастной группе до 40 лет гипертоническая болезнь чаще встречается у мужчин, в поле старшем возрасте соотношение изменяется в пользу женщин. Это обусловлено более высоким показателем мужской преждевременной смертности в среднем возрасте от осложнений гипертонической болезни, а также менопаузальными изменениями в женском организме. В настоящее время все чаще гипертоническая болезнь выявляется у людей в молодом и зрелом возрасте.
Чрезвычайно благоприятствуют развитию гипертонической болезни алкоголизм и курение, нерациональный режим питания, лишний вес, гиподинамия, неблагополучная экология.
Симптомы гипертонической болезни
Варианты течения гипертонической болезни разнообразны и зависят от уровня повышения АД и от задействованности органов-мишеней. На ранних этапах гипертоническая болезнь характеризуется невротическими нарушениями: головокружением, преходящими головными болями (чаще в затылке) и тяжестью в голове, шумом в ушах, пульсацией в голове, нарушением сна, утомляемостью, вялостью, ощущением разбитости, сердцебиением, тошнотой.
В дальнейшем присоединяется одышка при быстрой ходьбе, беге, нагрузке, подъеме в лестницу. Артериальное давление стойко выше 140-160/90-95 мм рт ст. (или 19—21/ 12 гПа). Отмечается потливость, покраснение лица, ознобоподобный тремор, онемение пальцев ног и рук, типичны тупые длительные боли в области сердца. При задержке жидкости наблюдается отечность рук («симптом кольца» — сложно снять с пальца кольцо), лица, одутловатость век, скованность.
У пациентов с гипертонической болезнью отмечается пелена, мелькание мушек и молний перед глазами, что связано со спазмом сосудов в сетчатке глаз; наблюдается прогрессирующее снижение зрения, кровоизлияния в сетчатку могут вызвать полную потерю зрения.
Осложнения гипертонической болезни
При длительном или злокачественном течении гипертонической болезни развивается хроническое поражение сосудов органов-мишеней: мозга, почек, сердца, глаз. Нестабильность кровообращения в этих органах на фоне стойко повышенного АД может вызывать развитие стенокардии, инфаркта миокарда, геморрагического или ишемического инсульта, сердечной астмы, отека легких, расслаивающей аневризмы аорты, отслоение сетчатки, уремии. Развитие острых неотложных состояний на фоне гипертонической болезни требует снижения АД в первые минуты и часы, т. к. может привести к гибели пациента.
Течение гипертонической болезни нередко осложняется гипертоническими кризами – периодическими кратковременными подъемами АД. Развитию кризов могут предшествовать эмоциональное или физическое перенапряжение, стресс, перемена метеорологических условий и т. д. При гипертоническом кризе наблюдается внезапный подъем АД, который может продолжаться несколько часов или дней и сопровождаться головокружением, резкими головными болями, чувством жара, сердцебиением, рвотой, кардиалгией, расстройством зрения.
Пациенты во время гипертонического криза испуганы, возбуждены либо заторможены, сонливы; при тяжелом течении криза могут терять сознание. На фоне гипертонического криза и имеющихся органических изменений сосудов нередко могут возникать инфаркт миокарда, острые нарушения мозгового кровообращения, острая недостаточность левого желудочка.
Диагностика гипертонической болезни
Обследование пациентов с подозрением на гипертоническую болезнь преследует цели: подтвердить стабильное повышение АД, исключить вторичную артериальную гипертензию, выявить наличие и степень повреждения органов-мишеней, оценить стадию артериальной гипертонии и степень риска развития осложнений. При сборе анамнеза особое внимание обращают на подверженность пациента воздействию факторов риска по гипертонии, жалобы, уровень повышения АД, наличие гипертонических кризов и сопутствующих заболеваний.
Информативным для определения наличия и степени гипертонической болезни является динамическое измерение АД. Для получения достоверных показателей уровня артериального давления необходимо соблюдать следующие условия:
- Измерение АД проводится в комфортной спокойной обстановке, после 5-10-минутной адаптации пациента. Рекомендуется исключить за 1 час до измерения курение, нагрузки, прием пищи, чая и кофе, применение назальных и глазных капель (симпатомиметиков).
- Положение пациента – сидя, стоя или лежа, рука находится на одном уровне с сердцем. Манжету накладывают на плечо, на 2,5 см выше ямки локтевого сгиба.
- При первом визите пациента АД измеряют на обеих руках, с повторными измерениями после 1-2-минутного интервала. При асимметрии АД > 5 мм рт.ст., последующие измерения должны проводиться на руке с более высокими показателями. В остальных случаях, АД, как правило, измеряют на «нерабочей» руке.
Если показатели АД при повторных измерениях различаются между собой, то за истинное принимают среднее арифметическое (исключая минимальный и максимальный показатели АД). При гипертонической болезни крайне важен самоконтроль АД в домашних условиях.
Лабораторные исследования включают клинические анализы крови и мочи, биохимическое определение уровня калия, глюкозы, креатинина, общего холестерина крови, триглицеридов, исследование мочи по Зимницкому и Нечипоренко, пробу Реберга.
На электрокардиографии в 12 отведениях при гипертонической болезни определяется гипертрофия левого желудочка. Данные ЭКГ уточняются проведением эхокардиографии. Офтальмоскопия с исследованием глазного дна выявляет степень гипертонической ангиоретинопатии. Проведением УЗИ сердца определяется увеличение левых отделов сердца. Для определения поражения органов-мишеней выполняют УЗИ брюшной полости, ЭЭГ, урографию, аортографию, КТ почек и надпочечников.
Лечение гипертонической болезни
При лечении гипертонической болезни важно не только снижение АД, но также коррекция и максимально возможное снижение риска осложнений. Полностью излечить гипертоническую болезнь невозможно, но вполне реально остановить ее развитие и уменьшить частоту возникновения кризов.
Гипертоническая болезнь требует объединения усилий пациента и врача для достижения общей цели. При любой стадии гипертонии необходимо:
- Соблюдать диету с повышенным потреблением калия и магния, ограничением потребления поваренной соли;
- Прекратить или резко ограничить прием алкоголя и курение;
- Избавиться от лишнего веса;
- Повысить физическую активность: полезно заниматься плаванием, лечебной физкультурой, совершать пешеходные прогулки;
- Систематически и длительно принимать назначенные препараты под контролем АД и динамическим наблюдением кардиолога.
При гипертонической болезни назначают гипотензивные средства, угнетающие вазомоторную активность и тормозящие синтез норадреналина, диуретики, β-адреноблокаторы, дезагреганты, гиполипидемические и гипогликемические, седативные препараты. Подбор медикаментозной терапии осуществляют строго индивидуально с учетом всего спектра факторов риска, уровня АД, наличия сопутствующих заболеваний и поражения органов-мишеней.
Критериями эффективности лечения гипертонической болезни является достижение:
- краткосрочных целей: максимального снижения АД до уровня хорошей переносимости;
- среденесрочных целей: предупреждения развития или прогрессирования изменений со стороны органов-мишеней;
- долгосрочных целей: профилактика сердечно-сосудистых и др. осложнений и продление жизни пациента.
Прогноз при гипертонической болезни
Отдаленные последствия гипертонической болезни определяются стадией и характером (доброкачественным или злокачественным) течения заболевания. Тяжелое течение, быстрое прогрессирование гипертонической болезни, III стадия гипертонии с тяжелым поражением сосудов существенно увеличивает частоту сосудистых осложнений и ухудшает прогноз.
При гипертонической болезни крайне высок риск возникновения инфаркта миокарда, инсульта, сердечной недостаточности и преждевременной смерти. Неблагоприятно протекает гипертония у людей, заболевших в молодом возрасте. Раннее, систематическое проведение терапии и контроль АД позволяет замедлить прогрессирование гипертонической болезни.
Профилактика гипертонической болезни
Для первичной профилактики гипертонической болезни необходимо исключение имеющихся факторов риска. Полезны умеренные физические нагрузки, низкосолевая и гипохолестериновая диета, психологическая разгрузка, отказ от вредных привычек. Важно раннее выявление гипертонической болезни путем контроля и самоконтроля АД, диспансерный учет пациентов, соблюдение индивидуальной гипотензивной терапии и поддержание оптимальных показателей АД.
www.krasotaimedicina.ru
Повышенное давление: лечение, симптомы, причины
У 60% жителей планеты встречается повышенное давление. Заболевания сердечно-сосудистой системы наиболее распространенные из всех патологических изменений работы организма. Высокое кровяное давление ежегодно провоцирует тысячи летальных исходов, связанных с неконтролируемыми аномальными скачками показателей. Для минимизации риска каждому человеку необходимо знать, почему и как повышается АД, а также какие симптомы предупреждают о наступающем кризе.
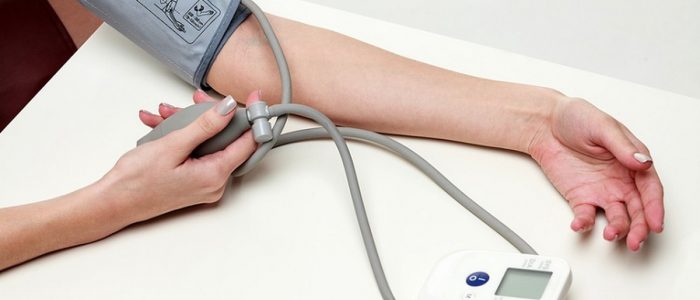
Причины и течение
Повышенное артериальное давление встречается в двух разновидностях: гипертонической и симптоматической. Заболевание чаще встречается у женщин в возрасте 40—50 лет. Причины высокого давления:
- Нарушение тонуса сосудистых стенок. Из-за тромбоза или воспалительного процесса ткань сосудов становится неэластичной.
- Болезни почек. При наличии воспаления мочеполовой системы АД поднимается.
- Сбои гормонов. При недостаточном количестве того или иного вещества организм по-другому реагирует раздражители и давление поднимается.
- Похмельный синдром. Человеку не нужно быть зависимым от алкоголя, чтобы столкнуться с повышенным АД. Во время похмелья происходит распад алкоголя, который ведет к спазмам сосудов головного мозга.
- Продукты питания. Соленья и копчености задерживают в организме жидкость, что проявляется повышенным АД.
- Заболевания опорно-двигательного аппарата. Иногда кардиолог направляет на рентген позвоночника, если подозревает, что причиной головных болей и тяжести в затылке является остеохондроз.
Для некоторых людей состояние, при котором повышается давление — норма из-за индивидуальных особенностей работы организма.
 Усиленная выработка ренина приводит к повышению показателей АД.
Усиленная выработка ренина приводит к повышению показателей АД.Чтобы понять как лучше избавиться от повышения артериального давления, необходимо понимать, какими изменениями оно вызвано. Схема возникновения патологии выглядит так:
- Нарушение тонуса сосудистых стенок, вследствие которого возникает сбой кровообращения.
- Выработка большого количества прессорных веществ.
- Артериолы перестают «реагировать» на выброс крови.
- Высокое давление во внутренних органах приводит к выработке ренина.
- Гормон в крови начинает взаимодействие с ангиотензиногеном.
- Ангиотензиноген сужает сосуды и давление повышается.
Симптомы патологии
Повышенное давление у людей проявляется не сразу. Устойчивый синдром может не проявляться годами и дать о себе знать уже в критический момент. Из-за скрытого течения патологию называют «тихой убийцей». Высокое давление у человека проявляется такими симптомами:
- мигрень, усиливающаяся при смене погодных условий;
- ускоренное биение сердца;
- черные пятнышки под глазами;
- апатия и раздражительность;
- быстрая утомляемость;
- гипергидроз;
- отечность;
- онемение конечностей;
- пониженная температура.
Возможные осложнения
 Сосудистый атеросклероз – одно из осложнений такого состояния.
Сосудистый атеросклероз – одно из осложнений такого состояния.Если повышенное давление не лечить, со временем отклонение может привести к развитию более тяжелых последствий. В большинстве случаев это атеросклероз сосудов, который грозит инсультом или инфарктом — недугами, часто вызывающими смерть. Это связано с тем, что из-за повышения артериального давления у женщин нагрузка на сердце больше и орган не справляется с резкими изменениями кровообращения.
Если не ликвидировать своевременно причины повышения и само осложнение, могут произойти безвозвратные деформационные изменения мозга. Постоянно высокие показатели артериального давления провоцируют кровоизлияния сетчатки и отложение холестерина, что приводит к нарушению кровообращения. Подобные отклонения являются началом дегенерации мозговых функций. У некоторых людей на фоне повышения давления развивается слепота.
Вернуться к оглавлениюДиагностические меры
Чтобы выбрать необходимый курс лечения и определить причины проблемы, необходимо пройти диагностику. Если своевременно патологию не выявить, она может трансформироваться в хроническую гипертонию, влекущую ряд осложнений. Диагностические мероприятия включают в себя:
 Обязательным методом обследования в такой ситуации является прослушивание сердечных тонов.
Обязательным методом обследования в такой ситуации является прослушивание сердечных тонов.- Измерение артериального давления. Постоянный контроль показателей в домашних условиях поможет определить, в каком темпе развивается патология и вследствие каких факторов.
- Лабораторные исследования крови и мочи. Полученные результаты показывают наличие/отсутствие воспалительного процесса, а также уровень содержания гормонов и необходимых микроэлементов.
- Физикальная диагностика. Врач оценивает правильность работы сердечной мышцы посредством прослушивания ее фонендоскопом.
- Электрокардиограмма. Дает результаты о работе сердца за определенный промежуток времени.
- Допплерография. Посредством ультразвуковых волн происходит исследование нормального сосудистого кровообращения.
- Артериография. Эта методика позволяет оценить состояние сосудистых стенок и возможные деформации тканей.
- Осмотр офтальмолога. При развитии заболеваний, связанных с высоким давлением, у пациента расширяются вены глазной сетчатки.
- Ультразвуковое исследование почек. При аномальных показателях АД нефроны гибнут и фильтрация крови от шлаков происходит хуже.
Лечение патологии
 После обследования пациента лечащий врач подберет ему все необходимые препараты.
После обследования пациента лечащий врач подберет ему все необходимые препараты.Проблема, провоцирующая высокое давление, требует быстрого купирования. Как и что принимать, определяет врач после диагностических мероприятий. Вылечить патологию можно разными способами, при этом методы лечения направлены не просто на то, чтобы понизить показатели, а в первую очередь, чтобы вылечить первопричину. Если показатели АД высокие постоянно, терапевтические меры применяют, чтобы избежать резких скачков и поддержать состояние больного.
Вернуться к оглавлениюМедикаментозная терапия
Лечиться таблетками рекомендуют при устойчивом повышении показателя к уровню 160/90 мм рт. ст. Если у больного диагностированы параллельные патологии, аномальным считается давление 130/85 мм рт. ст. Успешное лечение осуществляется применением нескольких групп медикаментозных препаратов. При комплексном воздействии давление падает и состояние больного нормализуется. Препараты, которые можно пить при высоком давлении, представлены в таблице:
| Лекарственная группа | Воздействие на организм | Примеры лекарств |
| Тиазиды | Улучшают вывод жидкости и шлаков из организма | «Циклометиазид» |
| «Гидрохлортиазид» | ||
| «Гипотиазид» | ||
| Сульфонамиды | Предотвращают резкие скачки давления | «Оксодолин» |
| «Индапамид» | ||
| «Атенолол» | ||
| Бета-адреноблокаторы | Восстанавливают функцию сердечно-сосудистой системы | «Карведилол» |
| «Соталол» | ||
| «Надолол» | ||
| Ингибиторы | Расширяют сосуды за счет выработки ренина | «Каптоприл» |
| «Зофеноприл» | ||
| «Беназеприл» | ||
| Сартаны | Предотвращают трансформацию ренина в ангиотензин | «Валсартан» |
| «Эпросартан» | ||
| «Телмисартан» |
Вернуться к оглавлениюПри появлении побочных эффектов от приема медикаментозных средств необходимо скорректировать терапию.
Правильное питание
 Людям с такой проблемой полезно пить зеленый чай.
Людям с такой проблемой полезно пить зеленый чай.При высоком показателе АД также важно правильно питаться, поскольку большое количество продуктов питания способствует задержке воды в организме. Гипертония лечится более эффективно, если в ежедневном рационе присутствуют определенные микроэлементы и минералы. При повышенном АД помогает следующий ряд продуктов:
- Зеленый чай. Ученые из Японии доказали, что если ежедневно выпивать 2 чашки напитка, можно сделать уровень ниже на 5—10%.
- Лимонный сок. Если выпить литр жидкости в день, можно укрепить сосудистые стенки и привести их в тонус.
- Имбирь. Принимать этот продукт в чистом виде нельзя. Однако имбирные настои улучшают состояние кровеносной системы.
- Клюква. Принять ягоду можно в любом виде: сырой, соком, варенье. Уже через 8 дней высокое давление уйдет.
- Чеснок. В состав корнеплода входит большое количество масел, благотворно воздействующих на АД.
- Шпинат. Трава содержит витаминный комплекс, который укрепляет сердечно-сосудистую систему.
Профилактика
Повышения давления можно избежать, если соблюдать несколько правил здорового образа жизни. Регулярная двигательная активность, правильно составленный рацион и регулярные проверки у врача минимизируют риск скачков АД. Кроме того, необходимо заниматься укреплением организма, посредством приема витаминных комплексов.
ВАЖНО ЗНАТЬ! Табаков О.: ‘Я могу порекомендовать лишь одно средство для быстрой нормализации давления’ читать далее…
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с давлением пока не на вашей стороне…
Последствия высокого давления известны всем: это необратимые поражения различных органов (сердца, мозга, почек, сосудов, глазного дна). На более поздних стадиях нарушается координация, появляется слабость в руках и ногах, ухудшается зрение, значительно снижаются память и интеллект, может быть спровоцирован инсульт.
Чтобы не доводить до осложнений и операций, Табаков Олег рекомендует проверенный способ… Читать полностью про способ >>
vsedavlenie.ru

 Читайте также:
Читайте также: