Общий холестерин повышен. Что это значит
После общей сдачи анализа крови, часто звучит фраза – общий холестерин повышен. Что это значит, почему норма повышена, и что делать дальше? Обо всем по порядку.


Что такое холестерин
Жироподобное вещество, а именно жирный спирт, входит в структуру живой клетки и участвует во всех процессах ее жизнедеятельности. Научное название холестерин или холестерол.
В организм человека поступает с пищей (около 25%) и вырабатывается клетками печени (70-80%). Является главным компонентом, участвующим в синтезе гормонов, выработке желчи, составляет основу защитного слоя клеточных мембран.
Различаются два основных вида молекулы холестерина, которые выполняют отдельные функции для сбалансированной работы всего организма.
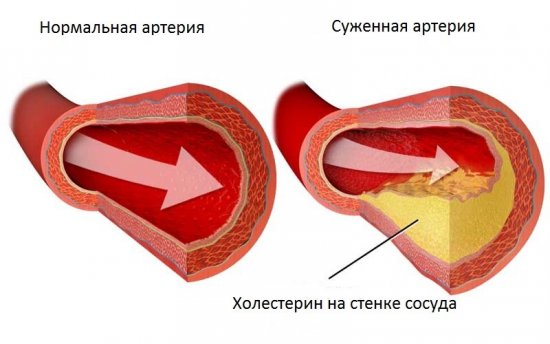
При высокой концентрации типа холестерина низкой плотности в кровяном русле, возникает образование склеротических отложений на стенках сосудов, которые в дальнейшем приводят к ряду заболеваний и патологий.
Анализ крови на холестерин показывает качество процессов, связанных с жировым обменом и балансом жирного спирта в организме.
Если анализ крови показал, что общий холестерин повышен, то это значит для пациента:
- Опасность развития атеросклероза сосудов, что в дальнейшем может привести к инсульту и инфаркту.
- Развитие ишемической болезни сердца.
- При закупорке сосудов кишечника наблюдаются такие патологии кишечника, как брюшная жаба.
- Если тромбируются артерии почек, это грозит артериальной гипертонией и пр.


Почему холестерин попадает в кровяное русло
В процессе синтеза липидов, устойчивая молекула жирного спирта окисляется и теряет компоненты. Становясь неустойчивой фракцией, она легко проникает в кровяное русло. Кроме того, в составе крови присутствуют молекулы холестерина высокой плотности, которые являются средством для очистки сосудов.
Средний показатель жирного спирта в организме стоит на уровне 5,0 ммоль/л. При отклонении от данного показателя на треть, можно говорить о том, что общий холестерин повышен, и требуется принимать меры. Опасность заболевания связана с тем, что склеротическая бляшка образуется на стенках сосудов медленно, практически незаметно для общего состояния. При появлении первых симптомов патологии:
- Головокружение,
- Скачки давления,
- Онемение конечностей,
- Нарушение кровоснабжения в отдельных участках организма, что приводит к венозной болезни,
- Боли в суставах,
- Пожелтение кожи или появление синюшного оттенка,
следует сдать анализ крови и начинать лечение.
Лечим повышенный холестерин быстро
В зависимости от степени тяжести назначаются различные виды лечения, от диеты и физических нагрузок до применения лекарственных форм.
Утренняя гимнастика
При физических упражнениях быстро расходуется жировая ткань организма, которая является источником энергии. Усиливая гимнастикой циркуляцию крови, жирный спирт хорошо выводится из кровяного русла, быстрый ток крови препятствует накоплению жировых отложений.
Кроме этого регулярные динамичные физические нагрузки (бег, танцы, прогулки на воздухе) стимулируют обменные процессы организма и тонизируют сосуды. Правила безопасности: не следует чрезмерно напрягать организм, состояние пульса должно быть стабильным, избегайте длительного перенапряжения.
Советы всем
О вреде курения написаны тысячи статей, но курильщики продолжают испытывать свой организм на прочность. Курение способствует развитию атеросклероза сосудов в три раза интенсивнее, чем повышенный холестерин.
Алкоголь, в дозе 50 гр. для напитков от 40 градусов крепости и выше, принимаемый через день помогает снижать уровень холестерина.
Употребление сока из моркови, свеклы, огурца и сельдерея раз в день по 200 мл. снижает уровень холестерина на 40%
Назначение диеты
Поскольку с продуктами питания человек получает 25% жирных спиртов, следует рассчитать свой рацион, чтобы не превышать эту дозу. Люди, страдающие ожирением любой степени, находятся в зоне риска, снизив свой вес за счет сбалансированной диеты, можно автоматически снизить уровень холестерина. Рекомендуемые продукты:
- Оливковое масло.
- Минеральная вода (в зависимости от источника, рекомендуется только тем людям, которые не имеют почечных патологий).
- Овощи, фрукты.
- Мясо птицы белое, нежирная телятина.
- Гречка, овес.
- Бобы.
- Жирная морская рыба. В этом продукте наибольшая концентрация жирных кислот Омега-3, которые являются антиоксидантом.
В качестве народного средства для быстрого восстановления организма рекомендуется употреблять свежий чеснок (1-3 зубка в день) и водную или спиртовую настойку прополиса.


Медикаментозные формы
При критическом уровне холестерина, когда существует высокий риск инфаркта или инсульта холестерин снижают путем медикаментозной терапии.
Препараты симвастатиновой группы: Симвастатин, Симгал, Овенкор назначаются врачом, после сбора всех анализов и проведя предварительную терапию.
Кроме этого общий холестерин часто повышен у людей, страдающих сахарным диабетом. В этом случае широко используются препараты Липантил 200М и Трайкор.
Кроме лечебных функций, медикаментозный формы имеют ряд побочных эффектов, поэтому опасно их назначать и принимать самостоятельно.
БАДы как средство снижающее уровень холестерина являются действенным методом. В 50% случаев они приносят ощутимую помощь организму без побочных эффектов. Следует обращать внимание на добавки, сделанные на основе растительных компонентов и натуральных продуктов.


Мифы о холестерине
- Холестерин всегда вреден. На самом деле холестерол необходим для полноценной работы организма. Вредным является высокий уровень триглицеридов, которые являются фракцией холестерина.
- Холестерин вырабатывается клетками организма на 70-80%, поэтому с продуктами питания в организм поступает четверть жирных спиртов. Профилактическая диета помогает снизить уровень данного компонента, но только на 20%.
- Высокий холестериновый уровень – это не болезнь, а показатель развивающихся болезней. К повышению холестерина может привести:
- Патология печени, почек.
- Нарушение работы щитовидной железы.
- Привычки, разрушающие организм. И пр.
- Холестерин не снижает продолжительность жизни. На качество и срок прожитых лет влияют образ жизни и привычки.
- Лекарственные формы способны на непродолжительное время снизить уровень опасного холестерина и принести краткосрочное облегчение. Качественно улучшить самочувствие может только комплексный подход:
- Уравновешенное питание.
- Физическая активность.
- Здоровые привычки.
Только уважая свой организм, полноценно питаясь и отдыхая можно не волноваться о таком явлении как повышение общего холестерина. Но если такая проблема уже возникла – не стоит ею пренебрегать, легче восстановить организм, когда патология только начала развиваться.
Видео: ХОЛЕСТЕРИН Фактор риска:
от чего повышается в крови, лекарства при избытке содержания, что делать
Холестерином называют жироподобное вещество, которое входит в состав практически любого живого организма. Только 18-20% вещества поступает в организм с пищей. Остальная часть холестерина способна вырабатываться организмом самостоятельно.
Очень часто во время обследований выясняется, что человек страдает от повышенного холестерина. Что делать в данном случае и как помочь себе? Повышенный холестерин опасен или нет? Специалисты рекомендуют контролировать количество потребляемого общего холестерина через пищу. Суточная доза вещества не должна превышать 300 мг, а степень сывороточного холестерола должна находиться в пределах 200 мг.
Холестерин может быть как плохим (ЛПНП), так и хорошим (ЛПВП). Последний принимает активное участие в синтезе гормонов и способен защитить организм от избыточного веса и атеросклероза. Плохой холестерин оседает на стенках сосудов и оказывает негативное влияние на обменный процесс.
Причины
Почему и отчего возникает избыток ЛПНП? К основным причинам, которые могут привести к резкому повышению уровня холестерина, можно отнести:
- Заболевания, передающиеся по наследству по типу гиперхолестеринемии, дисбеталипопротеинемии, гиперлипидемии.
- Заболевания почек (почечную недостаточность, нефроптоз и гломерулонефрит).
- Повышенный уровень артериального давления.
- Ишемическую болезнь сердца.
- Подагру.
- Синдром Вернера.
- Анальбуминемию.
- Патологию печени (острый и хронический гепатит, цирроз и подострую дистрофию печени).
- Острую и хроническую форму панкреатита, опухоль в поджелудочной железе (это частая причина, по которой холестерин выше нормы).
- Повышенный уровень сахара в крови.
- Возрастные недуги, которые часто возникают у людей, возраст которых превышает 50-55 лет.
- Наличие злокачественной опухоли простаты.
- Период вынашивания малыша.
- Недостаточную продукцию соматотропного гормона.
- Нарушенный обмен веществ.
- Мегалобластную анемию.
- Обструктивное заболевание лёгких, достигшее хронической формы.
- Ревматоидный артрит.
- Употребление некоторых медикаментов (андрогенов, адреналина, хлорпропамида, глюкокортикостероидов).
- Наличие вредных привычек по типу табакокурения или распития высокоградусных напитков.
- Малоподвижность и полное отсутствие физической нагрузки.
- Большое количество жирных и жареных блюд в рационе.
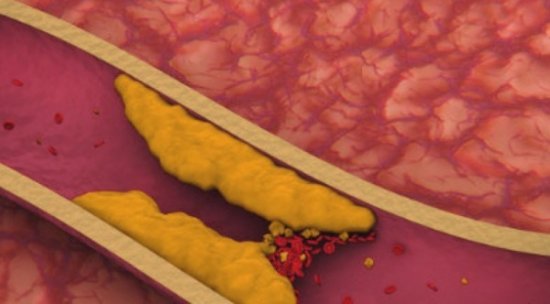
Угрозу жизни представляет бляшка, превращающаяся в кашицу из кальция и закупоривающая сосудистое русло на 75%
Чем опасен повышенный холестерин
При стойком повышении холестерина в крови здоровью человека угрожает опасность. К сожалению, большинство людей не понимают всей серьёзности ситуации, что рано или поздно повышенный уровень холестерина приводит к возникновению инфарктов и инсультов.
Сердечно-сосудистые заболевания очень часто приводят к летальному исходу, несмотря на большое количество медикаментов, которые разработаны для борьбы с опасными недугами.
Согласно данным проведённых исследований почти 50% инфарктов возникает вследствие увеличения холестерина. Однако отчаиваться не стоит, так как холестерин можно контролировать!
Для реальной оценки угрозы риска следует ознакомиться с определениями опасного и неопасного холестерина, которые представлены далее. ЛПНП именуют плохой холестерин в крови, который провоцирует закупоривание артерий, вследствие чего повышается угроза возникновения инфаркта и инсульта.
Контролируя уровень холестерина, необходимо стремиться к рекомендуемому безопасному показателю 100 мг/дл. Именно эти данные можно встретить у абсолютно здорового человека. В случаях, когда в анамнезе имеется сердечно-сосудистое заболевание, уровень содержания ЛПНП должен быть снижен до 70-75 мг/дл. Избавиться от патологического состояния можно с помощью специальных препаратов.
Задачей хорошего холестерина считается уменьшение содержания в организме плохого. Хороший холестерол способен присоединиться к плохому холестерину и перенаправить его в печень. После определённой реакции плохое вещество покидает организм человека естественным путём.
Триглицериды – разновидность вредных жиров, циркулирующих в крови и повышающих риск развития смертельной сердечной болезни. Рекомендуемый уровень содержания триглицеридов в крови должен находиться в пределах показателя 40-50 мг/дл. Выходя за пределы нормы необходимо лечить недуг.
В кровеносной системе любого человека происходит циркуляция холестерина. При повышенном уровне холестерола вещество начинает скапливаться на сосудистых стенках. Вследствие постоянного сужения артерий, кровь не может так же быстро проходить по ним, как раньше, а стенки теряют прочность. Сформированные бляшки окружены кровяными сгустками, нарушающими кровоснабжение органов и вызывающими ишемию тканей.

Основной предпосылкой, способствующей накоплению избыточного холестерина, служит несбалансированное питание, когда в организм попадает лишнее количество жиров
Важно контролировать содержание холестерина, чтобы избежать возникновения серьёзных заболеваний. К основной симптоматике, указывающей на повышение холестерола в крови, стоит отнести:
- боли в нижних конечностях, которые беспокоят во время совершения пешей прогулки или во время бега;
- возникновение пятен жёлтого оттенка на кожном покрове;
- резкое повышение массы тела;
- спазмы в сердце, которые напоминают сжимание.
Когда появляется хоть один из признаков повышенного холестерина важно не упустить время и своевременно посетить врача. Высокий холестерин опасен для здоровья!
Что такое статины последнего поколения и кому нужно принимать?
Что делать, если повышен холестерин или когда он периодически поднимается? Как понизить его быстро и что нужно принимать? Избыток холестерина нужно лечить. Как правило, для этих целей выбирают статины. Статинами последнего поколения называют медикаменты, которые способны контролировать производство ферментов, необходимых для синтеза холестерина в печени.
Активные компоненты препаратов способны минимизировать скопления холестерола в крови. Какие именно статины подойдут для лечения конкретному больному, подскажет врач. Приём таблеток должен проходить по указанной схеме. Используя статины с целью минимизирования степени синтеза холестерина может привести к побочным эффектам, а именно к:
- мигрени;
- проблемам со сном;
- снижению сахара в крови;
- приступам тошноты;
- расстройству стула;
- отёчности конечностей;
- спазмам в животе;
- уменьшению количества тромбоцитов;
- дерматиту;
- психопатическим отклонениям;
- мышечному гипертонусу;
- систематическому скоплению газов в области кишечника.
Помимо этого могут возникнуть различные явления со стороны отдельных систем организма. Со стороны центральной нервной системы могут развиться разлады психики, проблем с памятью, нейропатия конечностей. Со стороны пищеварительного тракта могут беспокоить проявления диареи, рвоты, холестатической желтухи, гепатита и панкреатита, расстройства приёма пищи.
Мышечно-костная система. Возможно появление болевых ощущений в спине, возникновение воспалительного процесса скелетной мускулатуры и судорожных мышечных сокращений. Существует опасность поражения суставов и развития нервно-мышечных недугов.
На выработку повышенного холестерина влияют и другие причины: гормональные медикаменты, оральные контрацептивы, диуретики и в-блокаторы
Наиболее эффективны следующие лекарства последнего поколения, помогающие предотвратить развитие кардиологических заболеваний:
- Розувастатин;
- Питавастатин;
- Правастатин;
- Симвастатин.
- повторной профилактике после инфарктов или инсультов;
- реконструктивно-восстановительном хирургическом вмешательстве на крупных сосудах и сердце;
- обострении коронарного синдрома;
- нарушениях кровоснабжения миокарда.
Любое из перечисленных кардиологических патологических состояний требует незамедлительного приёма медикаментов. Приём статинов должен назначать только лечащий врач! Лекарственное средство подбирается с учётом индивидуальных особенностей организма больного и наличия хронических недугов в анамнезе. При приёме лекарственных средств следует неукоснительно соблюдать рекомендуемые дозировки.
Читайте также:
Принцип действия статинов
Принимая статины, рекомендуется периодически сдавать анализы крови на биохимию и ЛПНП. Важно учитывать, что одновременно употребляя статины и медикаменты от диабета или гипертонии, можно увеличить риск появления миопатии. В случаях, когда больной страдает хроническим недугом печени, специалисты назначают в небольших дозах приём Розувастатина или Правастатина.
Данная категория лекарственных средств позволяет защитить печень. Во время лечения Розувастатином или Правастатином следует исключить спиртное и приём антибиотиков. При повреждениях мышечной ткани возможно появление сильной мышечной боли. При хроническом недуге почек противопоказано использовать в терапии токсические для органа медикаменты по типу Флувастатина и Аторвастатина кальция.
В последние годы врачи стараются не назначать статины для снижения уровня холестерина, если в анамнезе больного нет сердечных заболеваний. Объясняется это большим количеством побочных явлений, которые начинают беспокоить пациентов после приёма лекарств.

Для лечения недуга потребуется полностью пересмотреть рацион
Таблетки для снижения холестерина
Помимо статинов для снижения уровня холестерола в крови, можно воспользоваться следующими видами медикаментов:
- Фибратами – препаратами, снижающими синтез жиров и оказывающими влияние на липидный обмен в организме. Активные компоненты лекарственных средств направлены на увеличение количества хороших ЛПВП, положительное воздействие на тонус сосудов, устранение воспалительного процесса. Лучшими фибратами считаются Фенофибрат, Безафибрат, Гемфиброзил, Клофибрат. Назначают их в случаях, когда резко повысился холестерол у взрослого или ребёнка.
- Секвестрантами – ионно-обменными смолами, взывающими связывание желчных кислот и трансформирование их в нерастворимое состояние, после чего они могут покинуть организм естественным способом. После трансформирования жёлчной кислоты организм испытывает недостаток жирной кислоты. Происходит её дополнительное синтезирование из холестерина, что способствует уменьшению концентрации последнего. Лучшими секвестрантами считаются Холестирамин и Колестипол. Препараты отлично подойдут для приёма, когда повышается холестерин.
- Ниацинами, которые представляют собой никотиновую кислоту, препятствующую образованию жирной кислоты из очагов её синтеза. Благодаря приёму ниацинов, можно быстро справиться с уменьшением уровня вредного холестерина. Назначаются данные препараты редко из-за высокой смертности, которая возникает вследствие превышения дозировки.
- ПНЖК – таблетки, способствующие снижению холестерина и представляющие собой полиненасыщенную жирную кислоту, которая играет роль биологически активной добавки. К самым распространённым полиненасыщенным жирным кислотам можно отнести Омакор, Пентосан, Полисульфат, а также рыбий жир. Препараты способны снизить уровень триглицеридов печени. Кроме того, активные компоненты лекарственного средства способны увеличить скорость окисления жирных кислот, что снижает степень концентрации липопротеидов низкой плотности. Большим недостатком данной категории препаратов является их низкая эффективность.
Таблетированные средства, которые помогают снизить уровень холестерина, можно приобрести в любой аптечной сети. Подбирать препарат должен лечащий врач! Самолечение в данном случае недопустимо.
В некоторых случаях для снижения холестерина врачи вписывают приём льняного масла, липоевой кислоты, тыквеола, Омега 3. Биологически активная добавка должна приниматься параллельно с прописанными лекарственными средствами. Однако стоит помнить, что добавки малоэффективны по сравнению с действием на организм статинов.

Доказано, что у женщин после пятидесяти и у мужчин старше тридцати пяти лет часто повышен холестерин
Немного повлиять на снижение холестерола в крови могут и некоторые продукты. Для нормализации вещества стоит разнообразить ежедневный рацион:
- фруктами;
- овощами;
- зелёным чаем;
- орехами;
- отрубями;
- крупой;
- рыбой;
- рыбьим жиром;
- молоком;
- мясными продуктами.
Переизбыток холестерина в меню, согласно отзывам опрашиваемых людей, обнаружен почти у каждого. Правильное питание, сочетающееся с лечением медикаментами, поможет быстро вывести избыточный холестерин из организма. Очень важно соблюдать рекомендуемые дозы при приёме таблеток.
Немаловажно снизить процент употребления жирной и солёной пищи. В некоторых случаях бывает целесообразно отказаться от жареных блюд и заменить животный жир растительным, который не содержит в своём составе холестерина. Снижение холестерина процесс непростой, а значит, займёт продолжительное время. Бороться с плохим холестерином у мужчин и женщин возможно!
В этот период необходимо придерживаться специальной диеты, которую пропишет врач, и пить не только лекарственные средства, но и витаминные комплексы, позволяющие восполнить недостаток полезных веществ и микроэлементов. Результат лечения не заставит себя долго ждать и очередной общий анализ биохимии и покажет желаемый процент содержания хорошего холестерола.
Какой уровень холестерина считается высоким? | Вечные вопросы | Вопрос-Ответ
Уровень холестерина в крови является важным показателем здоровья. Холестерин присутствует в каждом органе, в каждой клеточной мембране и в мышцах. Без этого вещества невозможно строительство скелета, регенерация повреждённых тканей, обмен веществ и выработка важнейших половых гормонов, таких, как тестостерон, эстрогены и кортизол.
Человек получает только 20% холестерина из пищи, в частности, с животными жирами, мясом, некоторыми видами белков и другими продуктами, а остальные 80% вырабатываются в печени человека.
Какой бывает холестерин?
Холестерин принято разделять на «плохой» и «хороший». Обе формы находятся в плазме крови в составе липопротеинов: сложных комплексных соединений, состоящих из жиров и белков.
«Хороший» холестерин — это условное название липопротеинов высокой плотности (ЛПВП). Основной функцией «хорошего» холестерина является непрерывный перенос избыточного холестерина из крови в печень для переработки и дальнейшего выведения из организма. Поэтому такой холестерин активно защищает организм от серьёзных заболеваний и очищает внутренние стенки сосудов.
В отличие от него «плохой» холестерин оседает внутри стенок артерий, образуя бляшки. Он соединяется с апопротеинами (особыми видами белка) и образует жиробелковые комплексы (ЛПНП). Опасным для здоровья является повышение уровня именно этого холестерина.
Нормы холестерина у женщин и мужчин
Содержание холестерина в крови человека может варьироваться от 3,6 ммоль/л до 7,8 ммоль/л. Оптимальным уровнем холестерина считается:
|
Показатель |
Норма у мужчин, ммоль/л |
Норма у женщин, ммоль/л
|
|
Холестерин общий |
3,6-5,2
|
3,6-5,2
|
|
«Плохой» холестерин (ЛПНП) |
2,25-4,82
|
до 3,5
|
|
Хороший холестерин (ЛПВП) |
0,7-1,7
|
0,9-1,9
|
Нормы холестерина в крови у мужчин по возрасту
|
Возраст |
Общий холестерин |
ЛПНП-холестерин |
ЛПВП-холестерин |
|
< 5 лет |
2,95-5,25 ммоль/л |
||
|
5-10 лет |
3,13-5,25 ммоль/л |
1,63-3,34 ммоль/л |
0,98-1,94 ммоль/л |
|
10-15 лет |
3,08-5,23 ммоль/л |
1,66-3,34 ммоль/л |
0,96-1,91 ммоль/л |
|
15-20 лет |
2,91-5,10 ммоль/л |
1,61-3,37 ммоль/л |
0,78-1,63 ммоль/л |
|
20-25 лет |
3,16-5,59 ммоль/л |
1,71-3,81 ммоль/л |
0,78-1,63 ммоль/л |
|
25-30 лет |
3,44-6,32 ммоль/л |
1,81-4,27 ммоль/л |
0,80-1,63 ммоль/л |
|
30-35 лет |
3,57-6,58 ммоль/л |
2,02-4,79 ммоль/л |
0,72-1,63 ммоль/л |
|
35-40 лет |
3,63-6,99 ммоль/л |
1,94-4,45 ммоль/л |
0,88-2,12 ммоль/л |
|
40-45 лет |
3,91-6,94 ммоль/л |
2,25-4,82 ммоль/л |
0,70-1,73 ммоль/л |
|
45-50 лет |
4.09-7,15 ммоль/л |
2,51-5,23 ммоль/л |
0,78-1,66 ммоль/л |
|
50-55 лет |
4,09-7,17 ммоль/л |
2,31-5,10 ммоль/л |
0,72-1,63 ммоль/л |
|
55-60 лет |
4,04-7,15 ммоль/л |
2,28-5,26 ммоль/л |
0,72-1,84 ммоль/л |
|
60-65 лет |
4,12-7,15 ммоль/л |
2,15-5,44 ммоль/л |
0,78-1,91 ммоль/л |
|
65-70 лет |
4,09-7,10 ммоль/л |
2,49-5,34 ммоль/л |
0,78-1,94 ммоль/л |
|
> 70 лет |
3,73-6,86 ммоль/л |
2,49-5,34 ммоль/л |
0,85-1,94 ммоль/л |
Нормы холестерина в крови у женщин по возрасту
|
Возраст |
Общий холестерин |
ЛПНП-холестерин |
ЛПВП-холестерин |
|
< 5 лет |
2,90-5,18 ммоль/л |
||
|
5-10 лет |
2,26-5,30 ммоль/л |
1,76-3,63 ммоль/л |
0,93-1,89 ммоль/л |
|
10-15 лет |
3,21-5,20 ммоль/л |
1,76-3,52 ммоль/л |
0,96-1,81 ммоль/л |
|
15-20 лет |
3,08-5,18 ммоль/л |
1,53-3.55 ммоль/л |
0,91-1,91 ммоль/л |
|
20-25 лет |
3,16-5,59 ммоль/л |
1,48-4,12 ммоль/л |
0,85-2,04 ммоль/л |
|
25-30 лет |
3,32-5,75 ммоль/л |
1,84-4,25 ммоль/л |
0,96-2,15 ммоль/л |
|
30-35 лет |
3,37-5,96 ммоль/л |
1,81-4,04 ммоль/л |
0,93-1,99 ммоль/л |
|
35-40 лет |
3,63-6,27 ммоль/л |
1,94-4,45 ммоль/л |
0,88-2,12 ммоль/л |
|
40-45 лет |
3,81-6,53 ммоль/л |
1,92-4,51 ммоль/л |
0,88-2,28 ммоль/л |
|
45-50 лет |
3,94-6,86 ммоль/л |
2,05-4,82 ммоль/л |
0,88-2,25 ммоль/л |
|
50-55 лет |
4,20-7,38 ммоль/л |
2,28-5,21 ммоль/л |
0,96-2,38 ммоль/л |
|
55-60 лет |
4,45-7,77 ммоль/л |
2,31-5,44 ммоль/л |
0,96-2,35 ммоль/л |
|
60-65 лет |
4,45-7,69 ммоль/л |
2,59-5,80 ммоль/л |
0,98-2,38 ммоль/л |
|
65-70 лет |
4,43-7,85 ммоль/л |
2,38-5,72 ммоль/л |
0,91-2,48 ммоль/л |
|
> 70 лет |
4,48-7,25 ммоль/л |
2,49-5,34 ммоль/л |
0,85-2,38 ммоль/л |
Что происходит при повышенном уровне холестерина?
Высокий уровень холестерина может вызывать:
- атеросклероз;
- повреждение артерий;
- инфаркт миокарда;
- стенокардию;
- сердечно-сосудистые заболевания;
- инсульт и мини-инсульт.
Как можно регулировать уровень холестерина в крови?
Повысить уровень «хорошего» холестерина можно только физической активностью: средние и умеренные физические нагрузки на организм способны увеличить его выработку. Снизить уровень «плохого» холестерина поможет и низкоуглеводная диета. Следует исключить употребление маргарина, майонеза, чипсов, выпечки, жареных блюд и полуфабрикатов.
Как узнать уровень холестерина?
Чтобы узнать свой уровень холестерина, следует сделать биохимический анализ крови. Анализ можно сдать практически в любой поликлинике, для этого берут приблизительно 5 миллилитров крови из локтевой вены. Важно знать, что перед сдачей анализа на холестерин следует ничего не есть 12 часов, ограничить себя в физических нагрузках.
Смотрите также:
Умеренно повышенный уровень холестерина, допустимый повышенный холестерин
Умеренно повышенный уровень холестерина в крови – примерно между 200 и 239 мг/дл или 5 и 6,4 ммоль/л (слегка высокий уровень холестерина, хотя здесь налицо эквилибристка терминами: существует еще такое понятие, как «умеренно высокий уровень холестерина», когда значение этого показателя колеблется между 6,5 и 7,8 ммоль/л, в то время как по данным Национальной службы здравоохранения Великобритании, к примеру, любая концентрация выше 6 ммоль/л признается высокой и опасной для здоровья, подробнее: какой показатель холестерина считается повышенным).
Допустимый повышенный уровень холестерина в крови, таким образом, в среднем может быть между отметкой в 5,2 ммоль/л (считается верхней границей нормальной концентрацией) и 6 ммоль/л, после которой, согласно зарубежным исследованиям, резко возрастают риски возникновения и развития сердечно-сосудистых заболеваний. Для пациентов с имплантированными кардиостимуляторами (ЭКС) допустимые значения аналогичны, однако тревожиться необходимо раньше, наверное, когда отметка достигает 5,5 – пока еще здоровью ничего не угрожает, но задуматься уже следует.
Какой уровень холестерина является повышенным и опасным для здоровья без оговорок и неоднозначных трактовок? Очевидно, если концентрация превысила значение в 7,8 ммоль/л. Однако, есть нюансы. Так, есть верхние ограничения по концентрации ЛНП и нижние – ЛВП ( они мы поговорим ниже), а также триглицеридов, концентрация которых должна быть ниже 2,3 ммоль/л, и неэтерифицированных жирных кислот (от 400 до 800 мкмоль/л).
Умеренно повышенный холестерин низкой плотности
Повышенным уровнем холестерина низкой плотности (ЛНП, или ЛПНП, «плохого» холестерина) считается значение более 160 мг/дл, а серьезная опасность для здоровья человека начинается с отметки в 190 мг/дл (4,9 ммоль/л). Именно с этого уровня ЛНП из транспортера нутриентов превращается в бляшки, которые закупоривают сосуды. В норме, когда на долю ЛНП приходится до 70% от общего уровня холестерина.
Повышенный уровень холестерина в крови, если речь идет об ЛНП, является худшим прогнозом против случая, когда говорят о повышенном общем уровне. Если в крови повышен уровень ЛНП, то растет риск возникновения сердечно-сосудистых заболеваний.
Нормой для ЛНП признается отметка в 100 мг/дл. Риски образования сосудистых бляшек также выше, если в крови высокий уровень триглицеридов (выше 150 мг/дл), что обычно связано с ненормально высоким уровнем сахара.
ЛВП («хороший» протеин) является своеобразным сборщиком «мусора» в кровеносных сосудах – он очищает артерии. Минимальное его значение 40 мг/дл (у женщин – не менее 50 мг/дл), или 0,9 ммоль/л. Отличными считаются значения выше 55 мг/дл для мужчин и 65 мг/дл для женщин (повышенный уровень хорошего протеина – это отлично!).
Отношение общего уровня холестерина (ОХ) к ЛВП является в современной медицине основным нормирующим показателем. Нормальным значением является 3,5, значение ниже 3 – отличным показателем, а повышенный уровень холестерина в крови признается, если значение более 5.
Что делать при умеренно повышенном холестерине?
Не следует бросаться на статины – препараты для чистки сосудов от холестерина. Это медикаментозные препараты со своим (и довольно большим) списком побочных эффектов, среди которых снижение либидо и угнетение когнитивных функций может оказаться самыми безобидными. При умеренно повышенном холестерине эффективнее будет воспользоваться методами функциональной медицины, а именно: изменения режима питания, увеличение ежедневной активности, отказ от алкоголя и табака.
Не лишним будет сбросить лишний вес (если таковой имеется). В общем, профилактика роста концентрации холестерина, снижение уже умеренно повышенного его уровня сводится к нормализации режима питания, выработке довольно простой диеты при повышенном уровне холестерина в крови и занятиям спортом.
Умеренно повышенный холестерин при беременности
Здесь вообще все сложно. Если в обычных условиях умеренно повышенным уровнем холестерина является значение свыше 5,2 – 6 ммоль/л (в зависимости от интерпретации), то при беременности опорные показатели могут быть выше вдвое – и это будет нормой! А беспокоиться приходится лишь при кратном росте концентрации холестерина. Т.е. норма – это в 1,5 – 2 раза выше «нормы» (подробнее о том, насколько может быть повышен уровень холестерина при беременности).
Как правило, повышенный уровень холестерина у женщин во время беременности не связан с питанием или образом жизни и определяется лишь синтезом этого химического соединения печенью. Врачи рекомендуют сдать биохимический анализ крови после родов, чтобы убедиться в снижении концентрации холестерина. Во время же беременности экстренные меры могут назначаться лишь при его уровне выше обычной нормы в 2,5 раза и более.
Возможно, вас заинтересует:
Какой холестерин повышенный, сколько холестерина считается высоким уровнем
Общий холестерин считается повышенным, если его уровень превышает отметку в 6,21 ммоль/л (240 мг/дл). Тем не менее, не существует единого мнения относительно того, какой уровень холестерина считается умеренно повышенным, высоким или нормальным – в разных исследованиях называются цифры от 5,1 до 6,95 ммоль/л как пограничные значения (например, умеренно повышенный холестерин низкой плотности). По крайней мере, показатель холестерина выше 6,95 ммоль/л почти всегда принимается повышенным и требующим (как минимум в молодом возрасте) коррекции путем приема статинов, за исключением периода беременности, когда предельно допустимая норма составляет 12 – 15 ммоль/л.
Какой показатель «плохого» холестерина считается повышенным? Уровень так называемого «плохого», или «вредного» холестерина (липопротеинов низкой плотности, ЛПНП), если его концентрация достигает отметки в 3,3 ммоль/л (130 мг/дл), принимается повышенным. Показатель от 3,3 до 4,1 ммоль/л (130 – 159 мг/дл) называется повышенным уровнем ЛПНП, или уровнем близким к повышенному (в зависимости от пола, возраста и общего состояния здоровья). Концентрация ЛПНП от 4,1 до 4,9 ммоль/л (160 – 189 мг/дл) – высокая, а более 4,9 ммоль/л (189 мг/дл) – очень высокая.
Повышенный уровень общего холестерина (ОХ) диагностируется при его концентрации в крови от 5,2 до 6,2 ммоль/л (200 – 239 мг/дл). Иногда эти значения называют пограничными или умеренно повышенными. Как правило, при таких показателях коррекция уровня ОХ проводится только за счет специализированных диет, увеличения в рационе доли полезных для снижения количества холестерола продуктов (богатых клетчаткой, омега-3 ненасыщенными жирными кислотами), большей двигательной активности (для избавления от метаболического синдрома).
Безусловно повышенный уровень холестерина – что это, сколько это? Концентрация ОХ выше 6,21 ммоль/л (240 мг/дл) и (или) ЛПНП свыше 4,1 ммоль/л (160 мг/дл) принимается повышенной или высокой всегда, кроме беременности. В некоторых случаях для пожилых людей считается нормой отметка уровня общего холестерина не выше 8,03 ммоль/л. В любом случае, концентрация ОХ свыше 6,95 ммоль/л у взрослых людей – это столько, сколько уже может потребовать приема препаратов от холестерина в сосудах (статинов), которые имеют побочные эффекты, но которые строго необходимы, например, при рисках повторных инфарктов или инсультов.
Что такое высокий уровень холестерина? Высокий уровень холестерина – это неблагоприятное сочетание сразу двух факторов: в первую очередь, концентрация ЛПНП выше 4,1 ммоль/л, затем, уровень ОХ – свыше 6,2 ммоль/л. Соотношение ЛПНП/ОХ можно выявить только при проведении биохимического анализа крови на фракции (подробнее, как определить холестерин). Соотношение ЛПНП/ОХ является более содержательны показателем, чем только ОХ, т.к. высокий или повышенный уровень ОХ может достигаться и за счет липопротеинов высокой плотности (ЛПВП), концентрация которых, считается, чем выше, тем лучше.
Что такое повышенный уровень холестерина? Повышенным (или умеренно повышенным) будет показатель концентрации ЛПНП от 3,3 до 4,1 ммоль/л при уровне общего холестерина ниже 6,2 ммоль/л (и даже ниже 5,1 – 5,17 ммоль/л, которые принимаются «желательным», или нормальным значением). Ситуация, когда уровень ЛПНП около 4,1 ммоль/л, а ОХ – не более 5,17, говорит о недостаточном количестве ЛПВП (такое может быть, например, при злоупотреблении алкоголем) – и рисках образования холестериновых (атеросклеротических) бляшек, т.к. именно ЛПВП отвечает за расчистку кровеносных сосудов от избытка ЛПНП и жирового налета на внутренних стенках кровеносных сосудов.
С темой ЛПВП обычно связывают:
Какой уровень холестерина в крови считается нормальным? Нормальным считается уровень «вредного» холестерина не выше 3,3 моль/л и общего – не более 5,17 ммоль/л. Тем не менее, желательным принимается значение ЛПНП ниже 2,6 ммол/л (100 мг/дл). Более высокие значения ЛПНП и ОХ в крови отчасти нивелируются и признаются нормальными, если высоко значение ЛПВП. Концентрация «хорошего» холестерина считается нормальной в диапазоне от 1,03 до 1,52 ммоль/л (40 – 59 мг/дл) и отличной (высокой) – от 1,55 ммоль/л (свыше 60 мг/дл).
С возрастом норма повышенного холестерина (общего) в крови смещается вверх, достигая отметки в 6,86 для мужчин и 7,25 ммоль/л для женщин в возрасте от 70 лет. Норма ЛПНП в этом возрасте колеблется от 2,49 до 5,34 ммоль/л. Самый высокий уровень холестерина в крови наблюдается при беременности – до 12 – 15 ммоль/л (и это норма!).
Возможно, вас заинтересует:
Повышенный уровень холестерина в крови — симптомы, лечение, профилактика, причины, первые признаки
Общие сведения
Печень вырабатывает холестерин в необходимом количестве и поэтому не следует дополнительно потреблять холестерин с пищей.
Новости по теме
Липидами называются жиросодержащие вещества. Холестерин и триглицериды это две основных разновидности липидов, траспортируемых кровью. Для того, чтобы холестерин транспортировался кровью по организму, он связывается с белками. Связанный с белками холестерин называется липопротеин.
Существует два вида липопротеинов низкой и высокой плотности, каждый из которых используется в оценке риска развития сердечно-сосудистых заболеваний. Большая часть холестерина крови содержится в липопротеинах низкой плотности (ЛПНП), которые и доставляют его к тканям организма, в том числе и к сердцу через коронарные артерии. Холестерин, обнаруживаемый в ЛПНП, играет наиболее важную роль в формировании бляшек (скопления жировых веществ) на внутренней стенки артерий, что в свою очередь ведет к склерозированию артерий (в т.ч. коронарных) и к инфаркту миокарда. Именно поэтому холестерин, содержащийся в ЛПНП, называют «плохим». Высокий уровень ЛПНП увеличивает риск сердечных заболеваний.
Липопротеиды высокой плотности (ЛПВП) транспортируют тот же холестерин, однако в составе ЛПВП он не участвует в образовании бляшек. В сущности, функция белков в составе ЛПВП заключается в выведении избытка холестерина из тканей организма. Этим объясняется, что холестерин в составе ЛПВП называют «хорошим». Чем больше уровень ЛПВП в крови, тем меньше риск развития сердечных заболеваний.
Триглицериды еще один термин, обозначающий жиры. Жиры — важный источник энергии. Некоторые из триглицеридов поступают в организм с жирами, содержащимися в пище. При поступлении углеводов, белков и алкоголя, а, следовательно, и калорий в организм в количестве большем, чем необходимо, начинает вырабатываться дополнительное количество триглицеридов. Триглицериды доставляются к клеткам теми же липопротеинами, которые переносят холестерин. Существует прямая взаимосвязь между высоким уровнем триглицеридов и риском развития сердечных заболеваний, особенно если уровень ЛПВП понижен.
Что можете сделать вы
Употребляйте меньше жирной пищи. Если доля жиров в поступающей с пищей энергией уменьшится до 30% и менее, а доля насыщенных жиров станет менее 7%, это внесет существенный вклад в снижении уровня холестерина в крови. Нет необходимости полностью исключать жиры из пищи. Замените насыщенные жиры и масла полиненасыщенными, например, кукурузным, подсолнечным, сафлоровым, оливковым или соевым маслом. Употребляйте меньше продуктов, богатых насыщенными жирами, поскольку они увеличивают уровень ЛПНП как никакой другой компонент пищи. К высоко насыщенным жирам относятся все животные, гидрогенизированные, а также некоторые растительные жиры, такие как кокосовое и пальмовое масло.
Не употребляйте пищу, содержащую транс-жиры. Они содержатся в частично гидрогенизированных маслах и считаются даже более опасными для сердца, чем насыщенные жиры. Поэтому внимательно читайте этикетки на упаковках продуктов и обратите внимание, не содержатся ли в них транс-жиры.
Употребляйте меньше продуктов, содержащих холестерин. Известно, что некоторые продукты содержат холестерин, и их употребление способствует гиперхолестеринемии. Если ограничить поступление с пищей жиров вообще (а насыщенных жиров особенно), можно таким образом уменьшить и количество поступающего в организм холестерина. Продукты, богатые холестерином, — это органы животных (печень), моллюски, ракообразные, цельное молоко, яйца.
Исследования показали, что потребление растительной клетчатки очень важно для снижения уровня холестерина. К хорошим источникам растительной клетчатки относятся овес, ячмень, сушеная фасоль, горох, яблоки, груши и морковь.
Рекомендуется поддерживать оптимальный вес. Если ваш вес заметно превышает норму, попытайтесь сбросить несколько килограммов. У людей, страдающих от избыточного веса, часто наблюдается повышенный уровень холестерина. Сброс 5-10 килограмм может оказать существенное влияние на этот показатель.
Будьте физически активными, так как это играет важную роль в поддержании нормальной работы сердца. Упражнения на свежем воздухе, например, плавание, езда на велосипеде, бег и другие занятия, в том числе подъем по лестнице, работа по дому, в саду и даже мойка машины, оказывают особенно благотворное влияние. Если на данный момент вы не делаете зарядку, постарайтесь найти время для прогулок или других активных занятий.
Не курите. Курение не только повышает уровень холестерина в крови, но и вредит сердцу и сосудам.
Всем в возрасте от 20 лет и старше следует измерять уровень холестерина с частотой минимум раз в пять лет. В так называемый липопротеиновый профиль входят показатели уровня общего холестерина, ЛПНП, ЛПВП и триглицеридов. Для более объективной оценки этих показателей нужно сдавать анализ натощак. Уровень холестерина повышается с возрастом. У женщин этот процесс особенно заметен в постменопаузный период. Существует наследственная предрасположенность к гиперхолестеринемии. Поэтому, если у вас обнаружен повышенный уровень холестерина в крови, уточните у ваших родственников, сдавали ли они анализ на показатели жирового обмена.
Что может сделать врач
Несмотря на то, что уровень холестерина в крови — один из самых значительных факторов риска заболеваний сердца, существуют и другие факторы, которые учитывает врач, когда определяет, какой уровень холестерина является для вас оптимальным и как его достичь. К этим факторам относятся курение, высокое артериальное давление (более 140/90 мм рт ст), раннее возникновение сердечных заболеваний у родственников (у отца или брата в возрасте менее 55 лет, у матери или сестры в возрасте менее 65 лет), возраст больного (мужчины старше 45 лет, женщины старше 55 лет), низкий уровень ЛПВП (менее 40).
Некоторым больным могут потребоваться препараты, снижающие уровень липидов в крови. Но даже если вы принимаете лекарства, снижающие холестерин, очень важно продолжать соблюдать правильную диету и не забывать о физической активности. Существуют различные препараты, направленные на поддержание нормальных показателей липидного обмена. Ваш врач подберет наиболее подходящие для вас.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Повышенный «хороший» холестерин увеличит риск ранней смерти на 68%
Люди с чрезвычайно высоким уровнем «хорошего» холестерина больше подвержены риску преждевременной смерти, чем те, у кого липидное (жировое) вещество в крови присутствует в пределах нормы. Об этом пишет European Heart Journal со ссылкой на исследователей из Копенгагенского университета (Дания).
Напомним, считается, что «плохой» холестерин (ЛПНП) «оседает» на стенках сосудов, образуя бляшки и замедляя кровообращение. «Хороший» (ЛПВП), напротив, вовлечен в обратный транспорт «полохого» холестерина и помогает его выведению из организма.
— Врачи привыкли поздравлять пациентов с очень высоким уровнем «хорошего» холестерина в крови. Но мы больше не должны этого делать, поскольку новое исследование показывает связь между высоким уровнем ЛПВП и смертностью, — заявил профессор кафедры клинической медицины Копенгагенского университета Берге Норвестгаард.
Он пояснил, что ученые основывались на данных, предоставленных Копенгагенским центром исследования населения и Датской гражданской регистрации. В результате были проанализированы более десяти тысяч случаев смерти людей за последние шесть лет.
Рассчитав коэффициент смертности, исследователи установили, что у мужчин с чрезвычайно высоким уровнем ЛПВП уровень смертности на 106% выше, чем у представителей сильного пола с нормальным содержанием вещества в крови. У женщин переизбыток ЛПВП увеличивал риск преждевременной смерти на 68%.
Чрезмерно низкий уровень ЛПВП специалисты также связали с высокими рисками для здоровья и ранней смертностью.
Исследование показало, что люди со средним уровнем ЛПВП в крови имели самую низкую смертность. Для мужчин этот показатель составил 1,9 ммоль/л (миллимоли на литр). Для женщин — 2,4 ммоль/л.
Справка «РГ»
Уровень упавшего ниже нормы «хорошего» холестерина можно повысить, отказавшись от вредных привычек, занимаясь физкультурой, а также употребляя больше полезных жиров, присутствующих в авокадо, оливковом масле, орехах и жирных сортах рыбы. Соответственно, от хлебобулочных изделий и жареных продуктов лучше отказаться.
