строение, какие виды плечевых костей относятся
Рука человека состоит из трех анатомических отделов: плечо, предплечье и кисть. Предплечьем называют участок руки человека от лучезапястного сустава до локтевого. В этой зоне находятся две группы мышц и две кости предплечья. Кости предплечья (локтевая и лучевая) относятся к трубчатым костям, то есть имеют форму трехгранника, а их длина преобладает над шириной.
Анатомия костей предплечья
Строение предплечья имеет ряд важных особенностей, позволяющих не только разгибать и сгибать конечность, но и выполнять ротацию (поворот вокруг центральной оси предплечья). Локтевая и лучевая кости соединены друг с другом двумя суставами. Один сустав располагается со стороны плеча (проксимальныий), а другой внизу, со стороны кисти (дистальный).
Суставные головки локтевой и лучевой кости также входят в состав локтевого и лучезапястного сочленения. Локтевой сустав образован, помимо локтевой и лучевой кости, дистальным концом плечевой кости. А лучезапястный сустав формируют кости первого ряда запястья (ладьевидная, полулунная, треугольная) с одной стороны, и лучевая кость и хрящевой диск локтевой кости с другой стороны.
Локтевая кость
Трехгранная поверхность тела кости имеет 3 края: ладонный (передний), дорсальный (задний), наружный (межкостный) и соответственно 3 поверхности. На передней поверхности, по границе между телом и верхним концом кости, находится бугристость локтевой кости. Многие мышцы плеча и предплечья крепятся к локтевой кости. Полость заполнена так называемым желтым костным мозгом.
Желтый мозг выполняет в обычной жизни резервную функцию и не участвует в кроветворении (это делает красный костный мозг). Проксимальный конец кости имеет два отростка — венечный и локтевой. Венечный отросток участвует в образование сочленения с лучевой костью, а к локтевому отростку крепятся трехглавая и локтевая мышцы. Шиловидный отросток расположен на нижнем конце локтевой кости и его легко можно нащупать через кожу. Этот отросток участвует в оптимальном расположении нервов и связок предплечья.

Лучевая кость
Лучевая кость короче, чем локтевая. Она проходит на стороне большого пальца и обеспечивает поворот кисти в запястье. Как у всех трубчатых костей, у лучевой кости имеется внутренняя полость, заполненная желтым костным мозгом. Этот мозг служит источником энергии в виде триглицеридов, а также является резервным для кроветворения.
Кость имеет три поверхности – переднюю, заднюю и латеральную (боковую). Передняя поверхность несколько вогнута. На ней расположено питательное отверстие, которым начинается проксимально направленный питательный канал.
Задняя поверхность гладкая, отделена от боковой поверхности, задним краем. В кости различают тело и 2 эпифиза – верхний и нижний. Оба конца кости покрыты гладким гиалиновым хрящом и участвуют в образовании суставов.
Медиальный (верхний) конец образует локтевое сочленение с плечевой и локтевой костью, а дистальный (нижний) формирует лучезапястный сустав вместе с дистальным концом локтевой кости и первым рядом костей запястья.
Врожденные аномалии
Аномалии развития костей предплечья бывают в виде:
- Полного или частичного недоразвития лучевой кости.
- Полного или частичного недоразвития локтевой кости.
- Недоразвития обеих костей предплечья.
- Врожденной ампутации костей предплечья.
- Дистального лучелоктевого синостоза.
Эти патологии требуют как можно более раннего обращения к детскому ортопеду. При своевременной диагностике, грамотном комплексном лечении и выполнении всех рекомендаций врача прогноз благоприятный для всех аномалий.
Травмы
Травмы костей предплечья относятся к одним из самых частых повреждений. Это связано с тем, что человек при падении обычно выставляет руки вперед, чтобы смягчить удар и основную нагрузку принимают на себя именно кости предплечья.
Перелом локтевой кости
Перелом локтевой кости может быть как изолированным, так и встречаться в комбинации с переломом лучевой кости или вывихом в суставе. Изолированный перелом встречается нечасто и протекает достаточно благоприятно, т. к. смещения бывают редко. Пациент чувствует после травмы сильную боль, предплечье деформируется за счет выраженного отека. Из функций предплечья наиболее страдает ротация (поворот) руки.
В этом случае необходимо приложить холод, зафиксировать конечность и вызвать скорую помощь или доставить пострадавшего в травмпункт самостоятельно. Диагноз уточняется рентгенологическими снимками в 2 проекциях. Конечность жестко фиксируют на 1,5-2,5 месяца. Если перелом сопровождался смещением или фрагменты кости невозможно удержать в нужном положении, то проводят открытую репозицию. Во время операции выполняют остеосинтез (репозицию костных отломков фиксирующими конструкциями) с помощью штифта или пластины.
Повреждение Монтеджи
Этот вид травмы назван по имени итальянского хирурга Монтеджи, впервые описавшего его. Повреждение Монтеджи относится к переломовывихам – перелом верхней трети локтевой кости сочетается с вывихом головки лучевой кости. Этот перелом чаще всего встречается у спортсменов. Виды повреждения делят на сгибательный (встречается очень редко) и разгибательный.

Снимок предплечья в боковой проекции при переломовывихе Монтеджи
Симптомы:
- Резкая боль.
- Отечность и нарушение конфигурации локтевого сустава и предплечья.
- Предплечье на стороне травмы укорочено.
- Возможно нарушение чувствительности. Это является следствием повреждения лучевого нерва, который здесь проходит.
Кроме клинического осмотра, используют рентгеновское исследование, а при необходимости оценить наличие повреждения окружающих тканей применяют магнитно – резонансную томографию (МРТ). При необходимости проводится консультация невролога.
Лечение
В основном используют закрытую репозицию. Производят одномоментное вправление вывиха и смещенных фрагментов локтевой кости. После контрольного рентгеновского снимка руку фиксируют гипсовой повязкой в согнутом под острым углом положении на 2–3 недели. Затем гипс снимают, руку устанавливают в положении сгибания под углом 80–90 градусов и вновь фиксируют на 6–8 недель. После этого больной проходит период реабилитации (специальные упражнения, массаж, физиотерапия).
Хирургическое вмешательство показано при следующих состояниях:
- Травма лучевого нерва.
- Неудавшееся закрытое вправление.
- Появление смещения после консервативного вправления.
В ходе операции врач сопоставляет отломки и производит внутрикостный остеосинтез стержнем или пластиной. Потом накладывается гипс и конечность фиксируется на 2 месяца, после чего назначается комплекс реабилитационных мероприятий.
Перелом лучевой кости
Так, 16% всех бытовых травм приходится на перелом лучевой кости. А из всех переломов лучевой кости 75% приходится на ее нижнюю треть. В медицине есть даже такой термин, как «перелом луча в типичном месте». Чаще эта травма возникает у женщин в периоде менопаузы, что связано с изменением гормонального статуса (снижением выработки эстрогенов) и, как следствие, нарушается минеральный обмен.
Это приводит к ухудшению минерализации костной ткани, кости становятся хрупкими и даже небольшое механическое воздействие может привести к перелому. Чаще всего лучевая кость ломается при падении. Признаки, по которым можно заподозрить перелом:
- Сильная боль в месте повреждения.
- Отек и изменение формы предплечья.
- Усиление боли при попытке движения рукой.

Перелом лучевой кости по типу «зеленой ветки» возникает в детском возрасте
Диагностика и лечение
Ведущим методом диагностики является рентгенологический. Снимки конечности выполняют в двух проекциях. При комбинированных и сложных переломах врач может назначить МРТ или ультразвуковое исследование. Тактику лечения определяет врач – травматолог. Чаще всего проводят закрытую репозицию с последующей жесткой фиксацией сроком на восемь недель.
Показанием к оперативному вмешательству являются:
- Перелом с повреждением мышечных, сосудистых и нервных пучков.
- Осколочный перелом со смещением.
- Сочетание перелома головки кости с вывихом.
- Неправильно сросшийся перелом.
Читайте также:
Перелом обоих костей предплечья
В практике такое повреждение встречается достаточно часто. Так как между костями есть соединительно-тканная мембрана, то фрагменты костей при переломе смещаются со сближением друг к другу. Как правило, при переломе костей предплечья наблюдается выраженная деформация, особенно при наличии смещения. Лечение возможно как консервативным, так и оперативным путем. Остеосинтез проводят при выраженном смещении костных фрагментов или при невозможности их удержать в правильном положении.
Гипсовая повязка после репозиции накладывается сроком на 8–12 недель.
Вывих предплечья
Вывих предплечья является одним из самых частых – около четверти случаев от общего числа вывихов. Почти всегда (90% случаев) вывиху подвергаются обе кости. Вывихи бывают неполные (суставные поверхности смещены, но частично соприкасаются друг с другом) или полные (поверхности суставов не соприкасаются друг с другом). По направлению смещения выделяют:
- Задние.
- Передние.
- Расходящиеся.
- Боковые.
При любом виде вывиха ведущими симптомами являются боль, деформация, значительное ограничение подвижности в суставе. После подтверждения диагноза, путем рентгенологического обследованию проводят вправление вывиха. В основном используют закрытый метод.
К оперативному лечению прибегают при сочетании вывиха с переломами или при сопутствующем повреждении связок, нервов, сосудов или мышц. После вправления накладывается гипсовая повязка, которая фиксирует плечевой, локтевой и лучезапястный сустав. После снятия повязки больной проходит период реабилитации.

Иммобилизация занимает 2–3 недели в зависимости от тяжести травмы
Профилактика повреждений
К мерам профилактики относится, в первую очередь, минимизация травматизма. Для этого необходимо:
- В гололед носить обувь на нескользкой подошве.
- Спортсменам использовать защитную экипировку.
- На производстве соблюдать технику безопасности.
Большое значение имеет укрепление связок и мышц верхней конечности. Для этого следует регулярно заниматься физкультурой, плавать, чаще бывать на свежем воздухе. Правильное питание также является необходимым звеном профилактики. В рационе должно быть достаточно белка и минералов, особенно кальция, магния, фосфора и цинка.
С возрастом для поддержания амортизационной функции хрящей рекомендуется принимать хондропротекторы. Кости предплечья выполняют в жизни человека много важных функций. Любая травма или заболевание требует своевременного обращения к врачу и квалифицированного лечения.
elemte.ru
Мышцы предплечья и их функции. Анатомия мышц плеча и предплечья :: SYL.ru
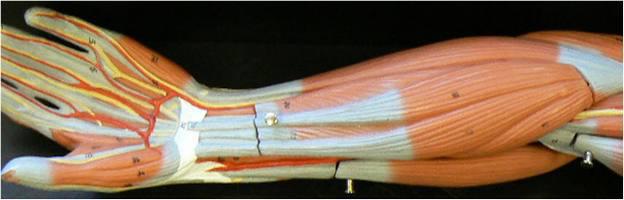
Мышцы плеча и предплечья достаточно многочисленны. Их особенностью является широкий спектр выполняемых задач. Мышцы плеча и предплечья в большинстве своем воздействуют на несколько суставов. В частности, за счет их сокращения приводятся в движение лучезапястный, локтевой, лучелоктевой дистальный, кистевой и прочие сочленения. Далее рассмотрим подробнее мышцы предплечья: функции и классификацию.
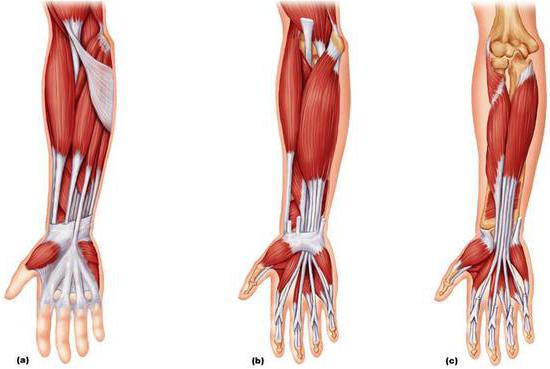
Общие сведения
Практически все мышцы предплечья по своей форме относятся к длинным. Они со всех сторон окружают кости. Тело мышц располагается проксимально, а дистально — длинные сухожилия. В связи с этим в направлении кисти отмечается заметное сужение. Топографически различают две группы мышц предплечья. В каждой из них присутствует 2 слоя. Их называют поверхностным и глубоким. Передняя группа мышц предплечья включает в себя семь сгибателей, задняя – девять. В состав последней также входит и супинатор.
Задний отдел: поверхностный слой
На латеральной стороне находится лучевой длинный разгибатель. Эта мышца в центре предплечья переходит в плоское сухожилие. Оно, проходя под удерживателем разгибателей, фиксируется на основании второй пястной кости. В заднем отделе присутствует лучевой короткий разгибатель. Он фиксируется с тыльной стороны основания третьей пястной кости. Оба сегмента выполняют разгибание и отведение кисти. Длинные волокна участвуют, кроме того, в разгибании предплечья. Около лучезапястного сустава проходят и разделяются волокна, координирующие движение пальцев. Они формируют четыре сухожилия, проходящие под удерживателем разгибателей по общему синовиальному влагалищу. Местом фиксации служит тыльная сторона второго — пятого пальцев. В этом месте образуются сухожильные растяжения. Средние пучки от них прикреплены к основанию центральной фаланги, а боковые – к ногтевой. Около участка, где расположены головки пястных костей, осуществляется соединение сухожилия разгибателя косо направленными пучками. Они называются межсухожильными сочленениями. Мышца выполняет разгибание второго – пятого пальцев. С ней общее начало имеют волокна, участвующие в движении мизинца. Под удерживателем разгибателя пролегает тонкое сухожилие. Оно проходит в костно-фиброзном отдельном канале. Местом фиксации является ногтевая фаланга и основание центральной. Разгибатель запястья (локтевой) прикреплен к нижней поверхности пятой пястной кости. Задача этой мышцы предплечья – приведение и разгибание кисти.
Глубокий слой мускулатуры
Супинатор полностью покрывают поверхностные мышцы предплечья. Волокна проходят в латеральном направлении косо. Они охватывают сбоку и сзади лучевую кость. Местом прикрепления служит латеральная поверхность проксимальной третьей части в лучевой кости. Задача этой мышцы предплечья заключается во вращении лучевой кости кнаружи. Длинные волокна отводят большой палец. Мышца пролегает от задней поверхности лучевой и локтевой костей, а также межкостной мембраны в предплечье. Местом прикрепления является основание первой пястной кости. Кроме координирования движения большого пальца, волокна отводят кисть. Короткий разгибатель отходит от лучевой кости (задней ее поверхности), а также межкостной перепонки. Сухожилие мышцы пролегает в костно-фиброзном канале (там же, где и аналогичный сегмент длинных волокон). Местом прикрепления выступает основание проксимальной фаланги в большом пальце.
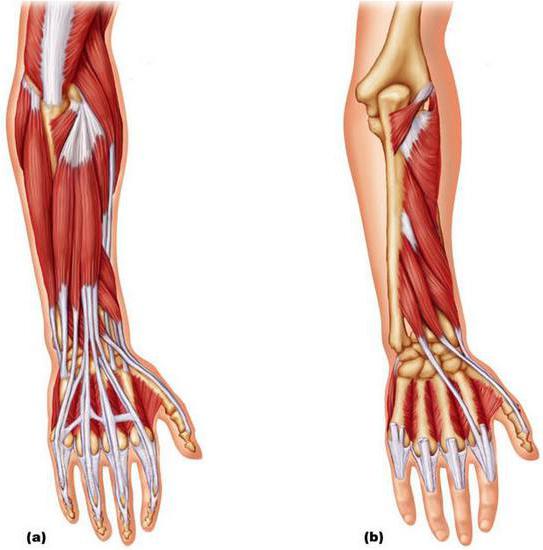 Длинный разгибатель начинается от задней части локтевой кости (латеральной части, в пределах средней ее трети), а также межкостной мембраны. Под удерживателем разгибателей проходит сухожилие. Оно пролегает в костно-фиброзном отдельном канале. Местом фиксации является основание дистальной фаланги в большом пальце. За счет длинной мышцы осуществляется его разгибание. От задней стороны локтевой кости, а также межкостной перепонки отходят волокна, координирующие движения указательного пальца. Сухожилие пролегает в костно-фиброзном канале (там же, где и аналогичные сегменты разгибателей), под удерживателем. Прикрепление осуществляется к проксимальной фаланге на указательном пальце (к задней поверхности). Сухожилие принимает участие в формировании дорсального апоневроза.
Длинный разгибатель начинается от задней части локтевой кости (латеральной части, в пределах средней ее трети), а также межкостной мембраны. Под удерживателем разгибателей проходит сухожилие. Оно пролегает в костно-фиброзном отдельном канале. Местом фиксации является основание дистальной фаланги в большом пальце. За счет длинной мышцы осуществляется его разгибание. От задней стороны локтевой кости, а также межкостной перепонки отходят волокна, координирующие движения указательного пальца. Сухожилие пролегает в костно-фиброзном канале (там же, где и аналогичные сегменты разгибателей), под удерживателем. Прикрепление осуществляется к проксимальной фаланге на указательном пальце (к задней поверхности). Сухожилие принимает участие в формировании дорсального апоневроза. 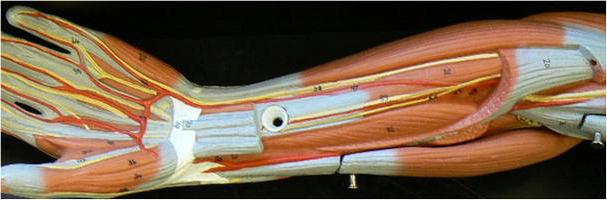
Передняя группа мышц предплечья поверхностного слоя
К ним относят плечелучевые волокна. Для этой мышцы предплечья, функции которой состоят в сгибании локтевого сустава и установке кисти в средней позиции между пронацией и супинацией, местом прикрепления служит надмыщелковый латеральный гребень и межмышечная перегородка. Снизу сухожилие сплетается с аналогичными сегментами длинных отводящих волокон и короткого разгибателя, координирующего движения большого пальца. Прикрепляется элемент к нижнему краю лучевой кости. Круглый пронатор считается самой короткой поверхностной мышцей. Начинается от фасции и прикрепляется к центру латеральной стороны лучевой кости. Задачи мышцы – сгибание локтевого сочленения и пронация предплечья вместе с кистью. Сгибатель запястья (лучевой) проходит латерально и вниз. Примерно на центре предплечья мышца переходит в длинное и плоское сухожилие. Оно пролегает в костной борозде, под удерживателем сгибателей. Местом фиксации является основание второй пястной кости. Мышца выполняет отведение и сгибание кисти. Длинные ладонные волокна отличаются незначительным брюшком и узким длинным сухожилием. Последнее пролегает над удерживателем сгибателей, вплетаясь в ладонный апоневроз. В некоторых случаях данная мышца отсутствует. В ее задачи входит сгибание кисти и напряжение ладонного апоневроза. Сгибатель пальцев покрыт поверхностными мышцами. Начинаются волокна от отростка (венечного) в локтевой кости (медиального края), коллатеральной локтевой связки и от проксимальных 2-х третей передней части лучевой кости. Брюшко расходится на четыре части. Они переходят в отдельные сухожилия, проходящие на ладонную поверхность под удерживателем сгибателей второго-пятого пальцев. В центре проксимальной фаланги от каждого сухожилия отходит две ножки. Они прикрепляются к концам основания средних пальцевых сегментов. Между ними проходит сухожилие от глубокого сгибателя. В результате формируется перекрест. Задачи мышцы заключаются в сгибании кисти, второго — пятого пальцев и их средних фаланг. Одноперистый, плоский, длинный сгибатель запястья (локтевой) пролегает медиальнее прочих волокон поверхностного слоя, имеет две головки. Мышца спускается по медиальной стороне предплечья, проходит над удерживателем сгибателей. Задачи волокон – сгибать и приводить кисть.

Глубокий второй слой
Длинная мышца, сгибающая большой палец, начинается на лучевой кости (на передней поверхности) и прилежащего участка костной мембраны на протяжении от области бугристости в лучевой кости до верхнего конца квадратного пронатора. Она пролегает латерально. Сухожилие проходит по отдельному синовиальному влагалищу, на ладони пролегает между головками коротких волокон, сгибающих большой палец. Задача мышцы — в сгибании большого пальца и кисти. Местом фиксации является основание ногтевой фаланги. Сгибатель пальцев (глубокий) отходит от локтевой кости (2-х верхних третей ее поверхности) и расположенной рядом части межкостной мембраны. Четыре сухожилия прикрепляются на ногтевой фаланге (на основании) второго-пятого пальцев. В области проксимальных сегментов они пролегают между расщепленными сухожильными волокнами поверхностного пальцевого сгибателя. Длинная мышца сгибает во втором-пятом пальцах ногтевые фаланги и кисть. Квадратный пронатор имеет четырехугольную, утолщенную, широкую форму. Мышца залегает глубоко под сухожилиями от всех сгибателей. Начинается она от передней поверхности и края нижней трети локтевой кости. Мышца пролегает в поперечном направлении. Местом фиксации является передняя поверхность дистальной трети в лучевой кости. Задача мышцы – вращение внутрь (пронация) кисти и предплечья.
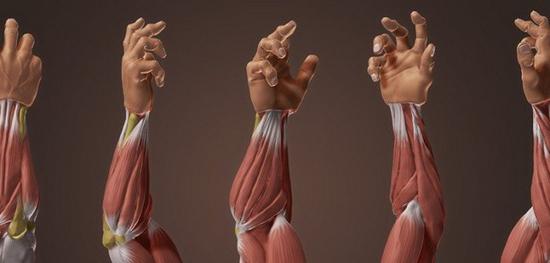
Боль в мышце предплечья
Основными причинами возникновения неприятных ощущений считаются разного рода повреждения мускулатуры. Боль является типичным признаком растяжения мышц, разрывов связок. Однако в течение последних десятилетий стали распространены и прочие провоцирующие факторы. Сегодня к перечню причин добавились следующие:
- Продолжительное пребывание в статичной позе. Вследствие перенапряжения мускулатуры развиваются мышечно-тонические синдромы.
- Дегенеративные процессы в позвоночнике, как правило, в грудном и шейном отделах.
- Иммобилизация верхних конечностей в течение продолжительного времени.
- Переохлаждение и, как результат, воспаление мышечной ткани – миозит.
- Динамическое давление разной интенсивности на мускулатуру длительный период.
Физическая нагрузка
Как поддерживать в здоровом состоянии мышцы предплечья? Упражнения, гимнастика считаются одним из наиболее эффективных способов поддержания тонуса мускулатуры. Заниматься можно как в тренажерном зале, так и дома. В первом случае тренер подберет эффективную программу в соответствии с состоянием мускулатуры и выносливостью. Однако не всегда есть возможность посещать тренажерный зал. Рассмотрим, как накачать мышцы предплечья в домашних условиях.

Простая схема с гантелями
Упражнение выполняется сидя. Можно дополнительно использовать гладильную доску, табурет или любой предмет, заменяющий скамью. Если такого нет, то используются собственные колени. В руки (или в одну) нужно взять гантели хватом сверху. Предплечья упираются в колени. Не следует выбирать слишком большой вес. Запястья максимально сгибаются внутрь. Это необходимо делать плавно. После этого запястья разгибаются до упора. Амплитуда движений должна быть максимальной. Предплечья во время упражнения не должны смещаться.
Другой вариант
В том случае гантели надо взять хватом снизу. Упражнение заключается в разгибании и сгибании запястья. Оно стимулирует рост мускулатуры предплечья. Здесь, как и в предыдущем случае, не следует брать слишком большой вес. иначе можно получить растяжение или иную травму.
Использование штанги
Упражнение с этим снарядом похоже на предыдущие. Верхним хватом следует взять штангу и максимально согнуть запястья. Далее их медленно нужно разогнуть до упора. Хват штанги может быть как сверху, так и снизу. Специалисты рекомендуют чередовать захват для рационального распределения нагрузки.
www.syl.ru
1.7 Топография предплечья
Границы:
верхняя – поперечная линия, проведенная на 4 см ниже уровня локтевого сгиба;
нижняя – поперечная линия, соединяющая вершины шиловидных отростков лучевой и локтевой костей;
боковые линии, соединяющие надмыщелки плеча с шиловидными отростками лучевой и локтевой остей, делят предплечье на переднюю (regio antebrachii anterior) и заднюю (regio antebrachii posterior) области.
Передняя область предплечья (regio antebrachii anterior)
Кожа тонкая, в подкожной жировой клетчатке располагаются vv. basilica, cephalica et intermedia antebrachii, а также медиальный и латеральный кожные нервы предплечья.
Поверхностная фасция выражена слабо и рыхло связана с собственной фасцией предплечья, что при травмах способствует образованию лоскутных ран.
Собственная фасция (fascia antebrachii) образует общий футляр для мышц, сосудов, нервов и костей предплечья. От нее отходят две межмышечные перегородки, прикрепляющиеся к лучевой кости и разделяющие предплечье на три фасциальных ложа: переднее, наружное и заднее.
Переднее ложе ограничено
спереди – собственной фасцией,
сзади – костями предплечья и межкостной перепонкой,
латерально – передней лучевой межмышечной перегородкой,
медиально – собственной фасцией, сросшейся с задним краем локтевой кости.
Мышцы располагаются в четыре слоя:
Первый слой представлен: плечелучевая мышца (m. brachioradialis), круглый пронатор (m. pronator teres), лучевой сгибатель запястья (m. flexor carpi radialis), длинная ладонная (m. palmaris longus) локтевой сгибатель запястья (m. flexor carpi ulnaris).
Второй слой представлен: поверхностный сгибатель пальцев (m. flexor digitorum superficialis).
Третий слой представлен: глубокий сгибатель пальцев (m. flexor digitorum profundus), длинный сгибатель I пальца кисти (m. flexor pollicis longus).
Четвертый слой представлен: квадратный пронатор (m. pronator quadratus).
Клетчаточное пространство Пирогова расположено на границе с запястьем между третьим и четвертым мышечным слоем.
Ограничено:
спереди глубоким сгибателем пальцев и длинным сгибателем большого пальца;
сзади квадратным пронатором, выше пронатора заднюю стенку образует нижний отдел межкостной перепонки.
Значение пространства Пирогова заключается в том, что сюда прорывается гной при поражениях лучевой и локтевой синовиальных сумок ладони. Оно может вместить до 0,25 л и более гноя. Самая широкая часть этого пространства находится на расстоянии примерно 5 см от запястья. С боков, у лучевой и локтевой костей, это пространство приближается к покровам и является доступным для оперативного подхода в случае скопления гноя.
Проекции сосудисто-нервных образований передней области предплечья представлены четырьмя сосудисто-нервными пучками, которые располагаются между мышцами.
1) Латеральный сосудисто-нервный пучок:
Проекционная линия поверхностной ветви лучевого нерва (r. superficialis n. radialis) в верхних третях предплечья совпадает с проекцией лучевой артерии. В нижней трети предплечья нерв отклоняется латеральнее, проходит под сухожилием плечелучевой мышцы и переходит на тыльную поверхность предплечья и далее на кисть.
Лучевая артерия (a. radialis) проецируется по линии, проведенной от середины локтевой ямки к внутреннему краю шиловидного отростка лучевой кости. Эта линия соответствует лучевой борозде, которая служит ориентиром при обнажении лучевой артерии. По Н.И. Пирогову проекция лучевой артерии обозначается линией, проходящей от внутреннего края сухожилия двуглавой мышцы плеча к точке определения пульсации этой артерии в нижнем отделе предплечья.
2) Медиальный сосудисто-нервный пучок:
Локтевой нерв (n. ulnaris) проецируется по линии, соединяющей точку у медиального надмыщелка плечевой кости с точкой, расположенной на внутреннем крае гороховидной кости.
Локтевая артерия и вена (a. et v. ulnaris) в верхней трети предплечья проходят от середины локтевой ямки до точки, расположенной на границе верхней и средней трети проекционной линии локтевого нерва, а в средней и нижней третях их ход соответствует проекции локтевого нерва.
Два сосудисто-нервных пучка проходят по срединной линии предплечья. Ближе к поверхности лежат:
3) Срединный нерв вместе с сопровождающей его артерией (n. medianus и a. comitans n.mediana).
Проецируется по линии, проведенной от середины расстояния между сухожилием двуглавой мышцы плеча и медиальным надмыщелком плечевой кости к середине расстояния между шиловидными отростками лучевой и локтевой костей.
Глубже расположены
4) a.v. et n. interosseus anterior
Передняя межкостная артерии, вены и нерв (a.v et n. interossea anterior) проецируются по той же линии, что и срединный нерв.
Проекционные линии медиального и латерального кожных нервов предплечья на всем протяжении предплечья соответствуют направлению лучевой (латеральный) и локтевой (медиальный) борозд предплечья.
Задняя область предплечья
Кожа более толстая, чем спереди, обладает довольно значительной подвижностью. Волосяной покров сзади развит значительно сильнее, чем спереди.
Подкожная жировая клетчатка бедна жировой тканью.
Кожная иннервация:
ветвей наружного и внутреннего кожных нервов,
ветви n. cutaneus antebrachii posterior из лучевого нерва.
Поверхностная фасция выражена слабо.
Собственная фасция отличается значительной толщиной и прочно связана с костями предплечья.
Фасциальное ложе задней области ограничено
спереди костями предплечья и межкостной перепонкой,
сзади – собственной фасцией,
латерально – задней лучевой межышечной перегородкой,
медиально – собственной фасцией, прикрепляющейся к заднему краю локтевой кости.
Мускулатура задней области предплечья располагается в два слоя: поверхностный и глубокий.
В поверхностном слое лежат:
длинный лучевой разгибатель запястья (mm. extensor carpi radialis longus),
короткий лучевой разгибатель запястья (extensor carpi radialis brevis),
разгибатель пальцев (extensor digitorum),
разгибатель мизинца (extensor digiti minimi),
локтевой разгибатель запястья (extensor carpi ulnaris).
В глубоком слое :
супинатор (m.supinator),
длинная мышца, отводящая I палец (m. abductor pollicis longus),
короткий разгибатель I пальца (extensor pollicis brevis),
длинный разгибатель I пальца (extensor pollicis longus),
разгибатель II пальца (extensor indicis).
Клетчаточное пространство задней области предплечья (глубокое) расположено между мышцами первого и второго слоя, по сторонам от общего разгибателя пальцев ограничено фасциальными перегородками. По ходу задней и передней межкостных артерий сообщается через отверстия в межкостной перепонке с глубоким передним клетчаточным пространством предплечья – пространством Пирогова.
Проекция основного сосудисто-нервного пучка задней области предплечья:
Задняя межкостная артерия, вены и нерв (a.v., et n. interossea posterior) проецируются по той же линии, что срединный нерв.
Задний кожный нерв предплечья (n. cutaneus antebrachii posterior) проходит по линии, которая, начинаясь у латерального надмыщелка плечевой кости, идет вниз, сначала между выпуклостями короткого и длинного лучевых разгибателей кисти, а затем – между длинной мышцей, отводящей большой палец и общим разгибателем пальцев кисти.
studfile.net
Кости предплечья
Кости предплечья относятся к длинным трубчатым костям. Их две: локтевая кость, ulna, лежащая медиально, и лучевая radius, расположенная на латеральной стороне. Тела обеих костей имеют трехгранную форму с тремя поверхностями и тремя краями. Одна поверхность задняя, другая — передняя и третья у radii — латеральная, у ulna — медиальная. Из трех краев один острый. Он отделяет переднюю поверхность от задней и обращен в сторону соседней кости, ограничивая межкостное пространство, отчего его называют margo interossea. На передней поверхности тела находится сосудистое отверстие, foramen nutricium (diaphyseos), ведущее в соименный канал для сосудов. Кроме этих признаков, общих для обеих костей, имеется ряд особенностей для каждой кости в отдельности.
Локтевая кость
Локтевая кость, ulna. Верхний (проксимальный) утолщенный конец локтевой кости (эпифиз) разделяется на два отростка: задний, более толстый, локтевой отросток, olecranon, и передний, небольшой, венечный, processus coronoideus. Между этими двумя отростками находится блоковидная вырезка, incisura trochlearis, служащая для сочленения с блоком плечевой кости. На лучевой стороне венечного отростка помещается небольшая incisura radialis — место сочленения с головкой лучевой кости, а спереди под венечным отростком лежитбугристость, tuberositas ulnae, место прикрепления сухожилия m. brachialis. Нижний (дистальныи) конец локтевой кости несет круглую, с плоской нижней поверхностью головку, caput ulnae (эпифиз), от которой с медиальной стороны отходит шиловидный отросток, processus styloideus (апофиз). Головка имеет по своей окружности суставную поверхность, circumferentia articularis, место сочленения с соседней лучевой костью.
Лучевая кость, radius. В противоположность локтевой имеет более утолщенный дистальныи конец, чем проксимальный. Проксимальный конец образует округлую головку, caput radii (эпифиз), с плоским углублением для сочленения с capitulum humeri. Треть или половина окружности головки также занята суставной поверхностью, circumferentia articularis, причленяющейся к incisura radialis локтевой кости. Головка луча отделяется от остальной кости шейкой, collum radii, тотчас ниже которой с переднелоктевой стороны выделяется бугристость, tuberositas radii (апофиз), место прикрепления двуглавой мышцы плеча. Латеральный край дистального конца (эпифиза) продолжается в шиловидный отросток, processus styloideus (апофиз). Находящаяся на дистальном эпифизе суставная поверхность, facies articularis carpea, вогнута для сочленения с ладьевидной и полулунной костями запястья. На медиальном крае дистального конца луча имеется небольшая вырезка, incisura ulnaris, место сочленения с circumferentia articularis головки локтевой кости.
Окостенение. Дистальныи отдел плечевой кости и проксимальные отделы костей предплечья развиваются за счет отдельных точек окостенения, возникающих в шести пунктах: в эпифизах (capftulum humeri — на 2-м году, caput radii — на 5 —6-м году, olecranon — на 8 — 11-м году, trochlea — на 9 — 10-м году) и апофизах (epicondylus medialis — на 6 —8-м году и lateralis — на 12 — 13-м году) (рис. 44). В trochlea и olecranon точки окостенения бывают множественными. Поэтому на рентгенограмме области локтевого сустава в детском и юношеском возрасте наблюдается большое число костных фрагментов, наличие которых усложняет дифференциальную диагностику между нормой и патологией. В силу этого знание особенностей окостенения области локтевого сустава является обязательным. К 20 годам наступают синостозы. В случае неслияния костного ядра olecrani с локтевой костью может остаться у взрослого непостоянная кость, os sesamoideum cubiti, или patella cubiti.
Кости кисти
Кости кисти разделяются на кости запястья, пясти и кости, входящие в состав пальцев,—так называемые фаланги.
Запястье, carpus, представляет совокупность 8 коротких губчатых костей — ossa carpi, расположенных в два ряда, каждый из 4 косточек.
Проксимальный, или первый, ряд запястья, ближайший к предплечью, образован, если считать от большого пальца, следующими костями: ладьевидной, os scaphoideum, полулунной, os lunatum, трехгранной, os triquetrum, и гороховидной, os pisiforme. Первые три косточки, соединяясь, образуют эллиптическую, выпуклую в сторону предплечья суставную поверхность, служащую для сочленения с дистальным концом лучевой кости. Гороховидная кость в этом сочленении не участвует, причленяясь отдельно к трехгранной. Гороховидная кость является сесамовидной косточкой, развившейся в сухожилии m. flexor carpi ulnaris.
Дистальный, или второй, ряд запястья состоит из костей: трапеции, os trapezium, трапециевидной, os trapezoideum, головчатой, os capitation, и крючковидной, os hamatum. Названия костей отражают их форму. На поверхностях каждой кости имеются суставные фасетки для сочленения с соседними костями. Кроме того, на ладонной поверхности некоторых костей запястья выступают бугорки для прикрепления мышц и связок, а именно: на ладьевидной кости — tuberculum ossis scapholdei, на os trapezium — tuberculum ossis trapezii и на крючковидной кости — крючок, hamulus ossis hamati, отчего она и получила свое название. Кости запястья в своей совокупности представляют род свода, выпуклого на тыльной стороне и желобообразно вогнутого на ладонной. С лучевой стороны желоб запястья, sulcus carpi, ограничен возвышением, eminentia carpi radialis, образованным бугорками ладьевидной кости и os trapezium, а с локтевой стороны — другим возвышением, eminentia carpi ulnaris, состоящим из hamulus ossis hamati и os pisiforme.
В процессе эволюции человека в связи с его трудовой деятельностью кости запястья прогрессируют в своем развитии. Так, у неандертальцев длина головчатой кости равнялась 20 — 25 мм, а у современного человека она увеличилась до 28 мм. Происходит также укрепление области запястья, которая относительно слаба у человекообразных обезьян и неандертальцев. У современного человека кости запястья так прочно скреплены связками, что уменьшается их подвижность, но зато возрастает прочность. Удар по одной из запястных костей равномерно распределяется между остальными и ослабляется, поэтому переломы в запястье сравнительно редки.
Кости тазового пояса
Тазовые кости (ossa coxae), образующие таз, у людей до 16 лет состоят каждая из трех костей – подвздошной, лонной и седалищной (см. ниже). В месте, где сходятся все три кости, формируется суставная вертлужная впадина. Медиальнее от нее лонная и седалищная кости ограничивают значительной величины запирательное отверстие.
Подвздошная кость (os ilium) участвует в вертлужной впадине своим телом, от которого вверх и несколько вбок отходит крыло – широкая костная пластинка. Сверху крыло ограничено толстым подвздошным гребнем, на переднем конце которого выступают две передние (верхняя и нижняя) подвздошные ости. Задний край крыла образует большую седалищную вырезку, частично ограниченную седалищной костью. По наружной поверхности подвздошной кости проходят три полукружные ягодичные линии, а по внутренней – дугообразная линия. Последняя сзади заканчивается сочленяющейся с крестцом ушковидной поверхностью, над которой лежит подвздошная бугристость.
Лонная кость (os pubis) замыкает таз спереди. Своим телом она участвует в образовании вертлужной впадины. Две ее ветви – верхняя (горизонтальная) и нижняя, соединенные друг с другом под углом, замыкают запирательное отверстие с верхней и медиальной сторон. Вдоль горизонтальной ветви тянется лонный гребень, заканчивающийся лонным бугорком (см. Атл.). Медиальные края обеих костей шероховаты и образуют лонный симфиз. Нижние ветви, расходясь в стороны, образуют лонный угол.
Седалищная кость (os ischii) своим телом также участвует в образовании вертлужной впадины. Обе ветви ее – верхняя и нижняя – замыкают запирательное отверстие снизу и сбоку. На месте перехода одной ветви в другую находится седалищный бугор, на который опирается туловище при сидении. Выше бугра на задней грани кости выступает седалищная ость, отделенная от него малой седалищной вырезкой.
Кости бедра и голени
Бедренная кость (femur) – самая большая и длинная трубчатая кость человека, имеет на проксимальном конце головку, отделенную от тела шейкой (рис. 1.29). На границе шейки и тела выдаются два вертела – большой и малый, соединяющиеся по задней поверхности кости межвертельным гребнем, а спереди – межвертельной линией. С медиальной стороны у основания большого вертела видна вертельная ямка.
Вдоль всей задней поверхности тела тянется шероховатая линия, две губы которой, расходясь книзу, ограничивают треугольную подколенную поверхность. Проксимально латеральная губа продолжается в ягодичную шероховатость. Дистальный конец кости состоит из двух мыщелков — латерального и медиального, разделенных межмыщелковой ямой. Боковые, несколько выступающие шероховатые части мыщелков называются надмыщелками. Внизу и сзади оба мыщелка покрыты суставным хрящом, который сливается спереди в одну общую суставную поверхность. С ней сочленяется надколенник (patella) – самая крупная в теле сесамовидная кость.
Большеберцовая кость (tibia) занимает медиальное положение в голени (рис. 1.30). Трехгранное тело кости расширено на проксимальном конце, где образуются два мыщелка – латеральный и медиальный, разделенные межмыщелковым возвышением (рис. 1.30). Сбоку и сзади на латеральном мыщелке располагается суставная поверхность – место сочленения с головкой малоберцовой кости. Передний край тела большеберцовой кости переходит вверху в бугристость. Дистальный расширенный конец кости изнутри вытянут в медиальную лодыжку и несет вогнутую суставную поверхность, сочленяющуюся с таранной костью стопы. На латеральной стороне дистального конца находится вырезка, связанная синдесмозом (а иногда суставом) с малоберцовой костью).
Малоберцовая кость (fibula) сравнительно тонкая. На верхнем конце она несет головку с суставной поверхностью, которая сочленяется с большеберцовой костью; дистальный конец ее вытянут в латеральную лодыжку, соединяющуюся с латеральной поверхностью таранной кости.
Кости стопы
Скелет стопы состоит из 26 костей (рис. 2), соединяющихся друг с другом посредством суставов.
Он условно разделяется на три отдела: предплюсну, плюсну и пальцы.
Предплюсна (tarsus) состоит из семи костей (рис. 1.31). Две из них – таранная и пяточная – составляют проксимальный ряд, а четыре – I, II и III клиновидные и кубовидная кости – дистальный ряд. Между обоими рядами с медиальной стороны стопы располагается ладьевидная кость.
Таранная кость (talus) сверху сочленяется с костями голени посредством блоковидной суставной поверхности, расширенной спереди. Часть кости, направленная вперед, головка – соединяется с ладьевидной костью.
Пяточная кость (calcaneus) – наиболее крупная в предплюсне, сверху сочленяется с таранной костью, а спереди – с кубовидной. Сзади кость вытянута, утолщена и образует пяточный бугор, служащий опорой при стоянии и местом прикрепления сухожилия мощной мышцы.
Ладьевидная кость, занимая в предплюсне центральное положение, сочленяется со всеми ее костями, за исключением пяточной.
Клиновидные кости (I, II и III) располагаются в один поперечный ряд. Проксимально они сочленяются с ладьевидной костью, а дистально – с первыми тремя плюсневыми костями. Первая клиновидная кость, служащая опорой I плюсневой кости, имеет наибольшие размеры.
Кубовидная кость находится у наружного края стопы, сочленяется сзади с пяточной, спереди с IV и V плюсневыми, а медиально с ладьевидной и III клиновидной костями.
Плюсна (metatarsus) представлена пятью костями (рис. 1.31). Как и в пясти, I кость наиболее толстая, а II – наиболее длинная. Каждая плюсневая кость имеет основание, опирающееся на предплюсну, головку, сочленяющуюся с основной фалангой соответствующего пальца, и тело. Основание V плюсневой кости с латеральной стороны вытянуто в бугристость, хорошо прощупываемую через кожу.
Фаланг во II–V пальцах три, в I – две (рис. 1.31). Все фаланги, особенно средние, значительно укорочены, а на V пальце средняя фаланга часто слита с ногтевой.
Затылочная кость
studfile.net
КОСТИ ПРЕДПЛЕЧЬЯ
КОСТИ ПРЕДПЛЕЧЬЯ
Кости предплечья, ossa antebrachii (рис. 63), представлены лучевой и локтевой костями. Диафиз последней в различной степени редуцирован в дистальном направлении. Локтевая кость прилегает к лучевой с волярной стороны, располагаясь несколько косо, вследствие чего на дистальном конце оказывается латеро-во-лярно от лучевой. Между обеими костями имеется различной величины межкостиое пространство, spatium interosseum.
Лучезая кость, radius, представляет продольно слабо изогнутую трубчатую кость, уплощенную дорсо-волярно. Проксимальный конец ее — головка луча, caput radii, несколько расширен и образует суставную впадину, разделенную соответственно форме блока плечевой кости пологими гребнями на три уплощенных углубления. На дне впадины поперечно располагается синовиальное углубление. По бокам головки выступают связочные бугры, а дорсо-медиально — шероховатость луча, tuberositas radii. Диафиз лучевой кости имеет гладкую поверхность за исключением места прилегания (прираста-ния) к ней диафиза локтевой кости. Медиальная стенка диафиза толще латеральной. Дистальный конец расширен и оканчивается поперечно расположенной запястной суставной поверхностью, facies articularis carpea, со сложным рельефом. По дорсальной поверхности дистального конца продольно проходят широкие неглубокие сухожильные желобы мышц, разгибающих запястный и пальцевые суставы. Медиально от суставной поверхности выступает лучевой шиловидный отросток, processus styloideus radii.
Локтевая кость, ulna, тоньше, но длиннее лучевой. Ее проксимальный конец значительно выдается над концом лучевой-кости своим локтевым отростком, olecranon, заканчивающимся локтевым бугром, tuber olecrani. Медиальная поверхность отростка вогнута, латеральная плоска или слегка выпукла. На его дорсальном крае имеется глубоко вогнутая суставная поверхность — полулунная вырезка, incisura semilunaris, сочленяющаяся с блоком плечевой кости. На поверхности вырезки имеется синовиальное углубление, открытое латерально. Над вырезкой нависает крючковидный отросток, processus anconeus, заходящий в локтевую ямку плечевой кости при полном разгибании локтевого сустава. Дорсальная поверхность диафиза, обращенная к лучевой кости, шероховата. У большинства животных на дистальном конце кости выступает локтевой шиловидный отросток.
Рис 63. Кости левого предплечья (верхний ряд — с дорсо-латеральной, нижний ряд — с волярной стороны). А — собаки; Б — свиньи; В — крупного рогатого скота; Г — лошади:
- Подробности
- Раздел: АНАТОМИЯ ДОМАШНИХ ЖИВОТНЫХ. ЧАСТЬ 1. СИСТЕМА ОРГАНОВ ДВИЖЕНИЯ
zoovet.info
Анатомия. Предплечье человека
Структура строения нижних и верхних конечностей одинакова. В процессе развития рука перестала служить человеку опорой. Теперь он может совершать ею сложные различные движения. Таким образом, костное и суставное строение верхних конечностей отражает их функцию, как частей тела, обеспечивающих свободные движения. При этом свобода движения определяется допустимой степенью свободы в суставах.
Верхняя конечность человека разделяется на три сегмента: плечо, предплечье и кисть. Кости соединяются связками и суставами, образующими звенья, которые работают подобно рычагам.
Строение предплечья включает в себя кости (локтевую и лучевую), верхний и нижний цилиндрические суставы, а также мышцы задней и передней группы.
Локтевая кость расположена медиально (со стороны мизинца), лучевая кость латерально (на стороне большого пальца). Соединяются они при помощи верхнего и нижнего цилиндрических суставов. Их совместное действие обеспечивает вращательные движения предплечья внутрь и наружу. При этом подвижность свойственна только для лучевой кости. Она движется (подобно движению ножки циркуля) вокруг локтевой кости, остающейся неподвижной. Опускаясь ниже локтевой кости, лучевая кость сочленяется со скелетом запястья.
Предплечье человека имеет мышцы задней и передней группы. Передние состоят из сгибателей для пальцев и кисти и мышц, вращающих внутрь. В задней группе находятся разгибатели пальцев и кисти и мышцы, вращающие кнаружи.
Следует отметить, что все многообразные и сложные движения в сегментах верхних конечностей осуществляются комплексом простых движений разных суставов.
Предплечье человека может сгибаться, вращаться внутрь или кнаружи и разгибаться. При этом движения производятся вокруг поперечной и вертикальной оси в локтевом суставе. Движения производятся четырьмя функциональными группами мышц.
Движения сгибания осуществляют: круглый пронатор с участием мышц предплечья, начинающихся от плечевой кости (внутреннего надмыщелка), двуглавая мышца плеча, плечелучевая мышца, плечевая мышца.
Движения разгибания осуществляет трехглавая мышца. Она входит в состав плеча и состоит из локтевой мышцы, мышц предплечья, начинающихся от надмыщелка, расположенного латерально в плечевой кости.
Движение (вращение) внутрь (пронация) осуществляется круглым и квадратным пронатором. При этом участвует плечелучевая мышца (при противоположном пронации положения).
Движение (вращение) кнаружи (супинация) в предплечье человека осуществляется мышцей-супинатором и двуглавой мышцей. Вращательные движения совершаются из пронированного положения (изнутри кнаружи).
Мышцы, включенные в предплечье человека, участвуют и в движениях кисти и запястья.
Сгибание производится лучевым и локтевым сгибателями запястья, длинной ладонной мышцей, поверхностным, глубоким и длинным сгибателями пальцев. Следует отметить, что три сгибателя пальцев производят одновременное движение.
Запястье может сгибаться, вращаться внутрь или кнаружи и разгибаться. Следует отметить, что суставная подвижность при этом ограничена. Исключением является запястно-пястный сустав большого пальца.
Свободные движения всех сегментов верхних конечностей определяются допустимой степенью свободы в каждом суставе. Следует отметить, что развитие мышц предплечья, в частности, участвующих в движениях кисти и пальцев, имеют важнейшее значение в правильном развитии ребенка. Поэтому в раннем возрасте необходимо проводить работу с ними, чтобы движения пальцев соответствовали возрасту ребенка. Доказано, что правильно развитая моторика рук предотвращает осложнения в развитии речевого аппарата.
fb.ru
