Как снять боль в пояснице, препараты и советы чем снять боль в пояснице
Осложнения
При протрузии диск только выпячивается из своего места между позвонками. Передавливание кровеносных сосудов усугубляет ситуацию, потому что питание нарушается и диск усыхает. Далее, он может просто прорваться, тогда вывалившееся содержимое станет грыжей, а между позвонками практически не окажется защитной амортизирующей прокладки. Кости начинают соприкасаться при движении и стираться. Организм запускает деление клеток, чтобы восстановить позвонки. Вырастают остеофиты, которые при движении травмируют окружающие ткани. В результате всех описанных процессов боль постепенно нарастает. Человек реагирует как на долгое нахождение в статичной позе, так и на движение ухудшением состояния.
Передавливание нервных окончаний и сосудов в пояснице приводит к нарушению потенции и простатиту у мужчин и гинекологическим заболеваниям, например, аднекситу у женщин. Пострадать могут органы пищеварительного тракта, спинной и головной мозг, так как подобные нарушения приводят к кислородному голоданию в тканях и недостаточному питанию.
Медикаментозное лечение

Поскольку позвоночник не всегда откликается на терапию медикаментами, большое значение уделяется другим методикам. Однако переходить к ним можно после купирования болей.
Лечение включает в себя прием различных препаратов:
- хондропротекторы;
- нестероидные средства;
- миорелаксанты;
- витамины разных групп;
- препараты для улучшения кровообращения;
- препараты для укрепления стенок сосудов.
Окончательная схема зависит от степени поражения и развития основного заболевания. Понятие остеохондроза и сколько длится острая фаза – очень относительные. Так, остеохондроз может быть в паре с одним из своих осложнений. Поэтому лечение подбирается по конкретной ситуации.
Важнее всего купировать боль, для чего может использоваться блокада. Блокада ставится напрямую в источник поражения, лекарство вводится глубоко в тканевую область. Это средство используется в тех ситуациях, когда вся терапия оказалась бессильной и боль сохраняет свою агрессию долгий срок. Блокада может быть из одного компонента или из нескольких. Тип выбирается индивидуально.
Новокаиновые блокады ставят чаще при остеохондрозе пояснично-крестцового отдела. Предварительно проводится местная (кожная) анестезия путем обкалывания пораженного участка. Затем вводятся препараты, пока действует обезболивание. Преимущество блокад в том, что лекарство напрямую транспортируются в нужную область и не теряют при этом своей силы. Однако это эффект временный, через 1-2 месяца вещества покидают организм и возникает необходимость вторичности процедуры.
Используются для облегчения различные мази. Хорошо дают эффект мази на основе змеиного или пчелиного яда. Если применение планируется без назначения, то лучше выбрать Випросал или Кетонав. Они не имеют выраженного эффекта согревания, но снимают боль и уменьшают воспалительные процессы в тканях.
Как появляется радикулит

Как и другие синдромы болезненности при поражении позвоночника остеохондрозом, радикулит становится следствие защемления нервных окончаний. От того, что происходит такое защемление, нервный корешок воспаляется и подает импульсы боли. По мере длительности область воспаления будет увеличиваться, начинается отечность внутренних тканей.
Радикулит различают по месту локальности:
- поясничный;
- пояснично-крестцовый;
- шейный;
- грудной;
- сочетанный, смешанный.
Определить локальность позволяет область болезненности. Так, при грудной вариации возникает межреберная невралгия. При защемлении в области шейного отдела больной будет жаловаться боль в скуле, челюсти, шее. Больной ощущает боль по всей длине нервного волокна
Важно то, что даже если освобождение корешка наступит относительно скоро, последствия от защемления потребуется устранять терапией
Корешковый синдром данного вида относится к самым агрессивным, способным полностью изменить качество жизни пациента. Особенность в том, что в подавляющем большинстве случаев, когда долго болит, речь идет уже о хронической форме. И чаще всего потому, что первые признаки первопричины человеком просто игнорированы. Только ничтожно малый процент больных обращается за помощью, когда впервые прихватывает спину и позвоночник.
Именно поэтому появление радикулита сразу диагностируется как обострение остеохондроза в хронической форме. В этом моменте вопрос не ставится об излечении, что невозможно. Но стараться минимизировать приступы и кратность обострений вполне возможно.
Первая помощь при радикулите

Важно понимать, что пока острая фаза не уйдет, лечение проводить нельзя. Больному обеспечивается покой на несколько дней
Необходимо найти позу, в которой возможно лежать и стараться не двигаться, чтобы не усиливать болезненность. Обязательно начать применять мази и крема с нестероидными противовоспалительными веществами.
Для этого хорошо подходит:
- Диклофенак;
- Фастум-гель;
- Вольтарен.
На первичном этапе лучше не использовать согревающих мазей или кремов. Если нет точного диагноза, разогревание может только ухудшить положение. Допускается в момент растирания области поражения делать легкий массаж. Но массаж должен быть релаксирующим, расслабляющим. Использовать силу запрещено, так как мышечный слой и так в момент обострения находится в состоянии сильного спазма.
Если есть возможность, можно приобрести Мидокалм в инъекциях и поставить укол. Мидокалм относится к миорелаксантам, которые снижают спазмы мускулатуры, чем уменьшают боль. Спина должна находиться в тепле, без напряжения. В первые дни положено только лежать. Уже по мере ослабления болей допускают движения и вводятся упражнения для активности мышц, но пока в положении лежа.
Причины и сопутствующие симптомы болевого синдрома
Основные причины болевого синдрома при остеохондрозе:
- Сдавливание нервных окончаний при смещении дисков;
- Спазмы мышц;
- Компрессия кровеносных сосудов;
- Воспалительные процессы в окружающих позвонки мягких тканях.
Наиболее частая локализация болевых ощущений – поясничная область спины. Это наиболее подвижный отдел позвоночника: на него приходится основная нагрузка при физической активности, поднятии тяжестей. В крестцовой зоне находятся главные нервные сплетения и отделы спинного мозга, контролирующие внутренние органы.
При осложнениях нередко возникает синдром конского хвоста — воспаление нервных окончаний поясничного отдела. Данный синдром сопровождается сильными болями в нижней части спины. Отчасти они обусловлены рефлекторным мышечным напряжением. Дабы уменьшить боли, организм пытается ограничить мышечную активность, что приводит к спазму мускулатуры. Постоянное напряжение способствует накапливанию в мышечных тканях молочной кислоты, что также усиливает болевые симптомы.
В шейном отделе часто диагностируется синдром позвоночной артерии. Нарушение кровоснабжения головного мозга вызывает головные боли различной локализации (теменной, затылочной, височной). Поскольку боль имеет отраженный характер, обычные анальгетики не облегчают состояния. Другие признаки компрессии позвоночной артерии – цервикалгия, рефлекторные боли в шее и руках.
Сопутствующие признаки болей:
- Покалывание в конечностях:
- Онемение определенных участков тела, нарушение чувствительности;
- Ограничение амплитуды движения;
- Мышечная атрофия;
- Чувство постоянной усталости;
- Пониженная работоспособность.
Кашель, резкие движения, чихание смех – все эти факторы усиливают боли или провоцируют их возникновение.
Ощущения
Как именно чувствует пациент синдром, зависит от того, каким образом протекают дегенеративные процессы в его позвоночнике. Рефлекторные боли могут развиваться по следующим сценариям:
- Люмбаго – острая реакция на резкое изменение положения тела, поднятие груза, и даже кашель.
- Люмбалгия – хронические тупые ноющие боли возникают при длительном нахождении в одной позе либо однотипных нагрузках.
- Люмбоишиалгия – ощущения распространяются в ногу. Это свидетельствует о сочетании корешкового и сосудистого фактора патологии. Сопутствуют дегенеративные процессы в мышцах. Нога болит в бедре до колена, а со временем дискомфорт распространяется до стопы. Характер ноющий.
Случается, что поясничный остеохондроз дает ощущение боли в желудке. Состояние усугубляется при любом движении, в том числе во время опорожнения кишечника и при кашле. Чувство ноющее, тупое. При взгляде на пациента можно заметить скованность движения.


Симптомы остеохондроза по локализации
Прочие симптомы:
- Онемение в конечностях;
- Слабость мышц;
- Нарушения стула и мочеиспускания;
- Отеки;
- Проблемы с потенцией;
- Боли в животе.
Симптомы синдрома радикулита

Первый симптом, который проявляется резко и однозначно у острого радикулита – болевой синдром. Характер у такого синдрома может быть разным, зависит от локализации. Одни больные характеризуют его острыми болями, другие тупыми и режущими. Часто самостоятельно определить источник маловероятно, поскольку острые боли могут быть признаки иных заболеваний.
Так, острый приступ сердечной недостаточности может отлично маскироваться под приступ радикулита. Больной будет жаловаться на боль за грудиной, озноб, слабость
Такие симптомы есть у многих заболеваний, важно вовремя диагностировать правильное
Некоторые больные при таком явлении как хронический радикулит, могут предъявлять более расширенные жалобы:
- утомляемость;
- перемена настроения без причин;
- приливы крови к голове;
- простреливающая боль в пояснице;
- онемение ног или рук;
- боль, отдающая в плечо;
- ограниченность движения.
Когда в анамнезе острый радикулит все симптомы выражаются агрессивно, буквально складывая больного. Нужно уметь оказать первую помощь, и затем обратиться лечением первоисточника.
Как избавиться от боли при остеохондрозе
Получить немедленное облегчение можно с помощью обезболивающих препаратов или противовоспалительных нестероидных средств:
- Диклофенак;
- Ибупрофен;
- Нимесулид;
- Индометацин;
- Мелоксикам;
- Кетопрофен.


Эти лекарства купируют воспаление в межпозвонковом пространстве, тем самым снижая боль. Восстановить кости и хрящи лекарства не могут. Поэтому эффект временный.
Лечение остеохондроза
Чтобы навсегда забыть о боли, необходимо устранить патологию. Однако заболевания позвоночника поддаются терапии крайне неохотно. Улучшить качество жизни и остановить дегенеративный процесс, помогут комплексные меры:
- Обезболивание – это лечебный фактор. Дело в том, что при боли формируется спазм мышц и сосудов, что приводит к ухудшению кровоснабжения и питания участка тела. Поэтому атрофия дисков усиливается.
- Снятие воспаления перечисленными выше препаратами.
- Режим физической активности. Пациент должен оберегать себя от усугубляющих травм позвоночника, давать отдых, когда нагрузка на поясничный отдел совсем отсутствует, то есть лежать.
- Прием витаминов группы B восстанавливает работу нервных связей.
- Мануальная терапия дает замечательный эффект, снимая блоки. Действенна только для позвонков, в которых нет сращивания костей.
- Другие физиопроцедуры: комплекс ЛФК, плавание, вибромассаж, иглоукалывание снимают нагрузку, спазмы и позволяют опорно-двигательному аппарату нормально функционировать.


Гимнастика для поясничного отдела позвоночника
Другие меры терапевтического воздействия:
- Если патология сопровождается сокращениями мышц в области позвоночника и конечностей, применяют противосудорожные препараты: Топирамат, Габапентин, Прегабалин;
- Когда хронические боли возникают на фоне депрессивного состояния, то используют соответствующие средства: Флуоксетин, Амитриптилин, Кломипрамин;
- Чтобы улучшить проводимость нервных импульсов назначают антихолинэстеразные препараты: Ипидакрин, Прозерин, Галантамин;
- Для предотвращения дальнейших атрофических процессов хрящевой ткани применяют хондропротекторы: Хондроксид, Структум, Румалон, Артепарон;
- Для снятия острой боли используют инъекции в область позвоночника Новокоином или кортикостероидным препаратом.
Хирургическое лечение остеохондроза
Если никакие меры медикаментозного воздействия не помогают, боли усиливаются, а позвоночник сильно деформируется, то используют операцию. Вместо поврежденного диска, устанавливают протез, который будет выполнять амортизирующую функцию.
Показания к дискэктомии:
- Острая боль, которая продолжается дольше 2 месяцев и практически не купируется обезболивающими препаратами;
- Корешковый синдром, характеризующийся нарушением мочеиспускания и прочими неврологическими симптомами;
- Присутствие опухолевого кальциноза;
- Крупная грыжа от 10 мм, которая сопровождается стенозом позвоночного канала;
- Отмечается мышечная атрофия конечностей.
Читайте так же
GoogleСкорая помощь при острой боли в спине
Боль в спине знакома почти каждому человеку. В наше время из-за малоподвижного образа жизни заболевания спины молодеют, и к врачам всё чаще обращаются даже двадцатилетние пациенты. Что же вызывает такое состояние, и как правильно вести себя при появлении проблем со спиной?
Болевые ощущения могут появиться по разным причинам. Одна из наиболее частых – неудобное положение тела в положении сидя. Человек, длительное время занятый сидячей, неподвижной работой, обычно принимает самую опасную для здоровья спины позу: нижняя часть туловища сползает вниз, позвоночник прогибается, а плечи, напротив, поднимаются и немного вытягиваются вперед, усиливая нагрузку на позвоночный столб. Такая поза вызывает напряжение мышц спины и шеи, не характерное для физиологически привычных человеку положений. Поэтому после трех-четырех часов непрерывного пребывания в этой позе может появиться боль, порой даже острая, в области поясницы, лопаток и выше.
Еще одна распространенная причина возникновения болей в спине – остеохондроз. Существует теория, что эта болезнь является своеобразной расплатой за прямохождение, приобретённое человеком в процессе эволюции. С медицинской точки зрения, остеохондрозом называются протекающие в позвоночнике дегенеративные изменения. Процесс этот физиологически неизбежен, «отменить» его без приема лекарственных препаратов практически невозможно, а последствия остеохондроза, к примеру, грудного отдела позвоночника сопровождаются целым рядом осложнений: разрушением межпозвонковых дисков, образованием между ними грыж и т.д.
Кстати, лишний вес, сконцентрированный в области живота, груди или бедер, смещает центр тяжести тела, провоцируя напряжение мышц и, как следствие, появление боли.

Подъём тяжестей часто приводит к проблемам со спиной даже у молодых.
Другими причинами болевого синдрома могут быть сколиоз, урологические, гинекологические или проктологические заболевания. Неприятные ощущения могут появиться в результате чересчур активной деятельности после длительного периода малой подвижности, а также при непривычных видах нагрузки (резкие движения, прыжки, подъём тяжестей).
Не стоит заниматься самолечением, пытаясь облегчить болевой синдром массажем или горячей баней. Такие манипуляции могут серьезно ухудшить состояние, усилив отёк и сопровождающую его боль. При возникновении резкой боли можно использовать такой алгоритм действий: лечь на твердую поверхность, дать спине покой и применить местный обезболивающий лекарственный препарат – например, мазь Капсикам®.

Активные компоненты обеспечивают быстрый обезболивающий эффект.
Облегчение наступит уже через полчаса и будет длиться до шести часов, что обусловлено составом мази. В него входят сразу 5 активных компонентов, среди которых нонивамид, аналог капсаицина, который входит в европейские рекомендации по лечению боли в спине
Что касается профилактики болей в спине, здесь поможет комплекс полезных привычек:
• Обязательная смена деятельности через определенный период времени. Если это невозможно, то, например, после часа работы за компьютером нужно встать и выполнить несколько упражнений.
• Избегать резких вертикальных нагрузок на позвоночник.
• Вести активный образ жизни, поддерживать нормальный вес.
• Спать на жесткой поверхности, не допуская провисания спины. Лучше ложиться на бок и подкладывать под шею небольшую подушку на высоту плеча.
* European guidelines for the management of chronic non-specific low back pain, Nov 2004

Постарайтесь выкроить время для физических упражнений.
Лучшая профилактика болей в спине и заболеваний позвоночника – тренировка мышц спины. Они поддерживают и укрепляют позвоночник. Регулярное выполнение комплекса специальных упражнений существенно снижает риск развития резких болей в спине или пояснице.

Реклама
Первая помощь при острой боли в спине
Для того, чтобы возникла острая боль в спине, не нужно даже каких-либо заболеваний. Большинство людей в настоящее время являются сотрудниками офисов и ведут малоподвижный образ жизни. Что происходит при этом?
В первую очередь длительное пребывание в одинаковом положении ухудшает кровоснабжение тканей, ток крови замедляется, такни и внутренние органы постепенно перестают получать должный объем крови. Это влечет за собой постепенное нарастание гипоксии, нарушение обмена веществ, понижение функциональности всего организма.
Но более всего страдает позвоночник. Рабочий день длится около 8 часов. Около 80% этого времени практически каждый день позвоночник человека находится в согнутом положении. Максимальная нагрузка происходит в таких случаях на шею и поясничный отдел.
Очевидно, что однажды, при подъеме со своего рабочего места может случиться именно то, чего ожидает человек меньше всего – острая боль в спине.
Постоянное сдавление межпозвоночных дисков в одном отделе значительно ухудшает в них кровоснабжение. Нервные корешки с каждым днем все больше и больше сдавливаются до тех пор, пока не наступит критический момент, выражающийся в острейшей, нестерпимой боли в спине.
Следовать алгоритмам, которые в изобилии прописаны в интернете, бессмысленно. В таких ситуациях нет времени укладывать, перекладывать больного, придавать ему удобное положение и прочее. При сдавлении нервных окончаний боль настолько острая, что тяжело даже дышать, а о «придании удобного положения» и речи быть не может. Человека сам чувствует, как ему удобнее и лучше. Оптимальным вариантом помощи в таких ситуациях будет вызов скорой помощи, больного при этом трогать не рекомендуется.
Естественно, можно принять обезболивающие средства, укутать область поражения теплым, наклеить пластырь, т.е., как-то отвлечь пострадавшего человека. Такие меры в случае острой боли в спине прежде всего носят именно отвлекающий характер. Но для того, чтобы снять острую боль в спине, нужна более «тяжелая» артиллерия.
Еще недавно скорой помощи требовалось ввести не менее 2-3 лекарственных препаратов, чтобы уменьшить выраженность боли.
Сейчас все происходит гораздо быстрее и проще. Для оказания первой помощи при острой боли в спине необходим всего лишь один лекарственный препарат Амбене.
Амбене – это инновационный комбинированный лекарственный препарат, который в своем составе содержит сбалансированный комплекс средств для оказания первой помощи при острой боли в спине:
- Фенилбутазон – сильное нестероидное противовоспалительное средство. Оказывает мощный обезболивающий и противовоспалительный эффекты. нормализует температуру тела, подъем которой является неотъемлемой частью острого воспаления.
- Дексаметазон – глюкокортикостероид, который по праву считается одним из лидеров в снятии воспаления в кратчайшие сроки. Более того, глюкокортикостероидные гормоны являются теми веществами, которые синтезируются в организме человека. Благодаря эффектам дексаметазона воспаление и боль устраняются максимально быстро.
- Лидокаин – анестезирующий компонент, который не только обезболивает введение инъекции, а снимает местную реакцию по типу лидокаиновой блокады.
- Витамин В12 – незаменимый компонент питания и обеспечения энергией нервной ткани. Достаточное количество цианокобаламина в организме обеспечивает физиологическую передачу нервного импульса. Незаменим для предотвращения отмирания нервных клеток и сохранения целостности нервных волокон.
- Салициламид – уникальный проводник. Потенцирует действие каждого компонента препарата и оказывает дополнительное противовоспалительное и обезболивающее действие. Именно салициламид помогает и ускоряет поступление компонентов Амбене в пораженную область.
И все эти незаменимые эффекты, которые сконцентрированы в одном препарате и именно поэтому Амбене купить рекомендуется для устранения острой боли любой этиологии.
Для того, чтобы Амбене купить в Москве, необходимо обратиться в нашу интернет-аптеку, сделать заказ и обеспечить себя наиболее эффективным лекарственным средством от острой боли в спине.
Первая помощь при острой боли в спине
Острые боли в пояснице, связанные с проблемами в позвоночнике
По статистике, около 80% взрослого населения хотя бы раз в жизни ощущали острую боль в спине в области поясницы. Этот участок поражается чаще всего, так как поясничный сегмент позвоночника каждый день подвергается огромным нагрузкам, удерживая вес всего корпуса.
Справка. Болезненные ощущения на участке поясницы – это второй по частоте повод обращения за медицинской помощью. На первом месте находятся простудные заболевания.
Медики выделили основные факторы, которые провоцируют резкую боль в районе поясницы:
- Травмы поясничной области, например, неудачное падение, ДТП, слишком интенсивные занятия спортом. Часто во время тренировок спортсмены растягивают мышцы, что вызывает болезненную реакцию, которая исчезает примерно за неделю. Но если дискомфорт не ослабляется длительное время, то необходимо посетить врача, так как существует риск перелома.
- Пассивный образ жизни, длительное сидение в неудобной позе может вызвать дегенеративные изменения в позвоночнике и резкую боль. Чтобы ослабить ее, рекомендуется ежедневно выполнять зарядку для спины, чтобы укрепить мышечный корсет.
- Неправильная поза для сна или неподходящий матрас. Болезненные ощущения при вставании возникают после сна на животе. Попробуйте спать на спине, подложить подушку под колени или перевернуться на бок и зажать валик между ногами.
- Ношение анатомически некорректной обуви (слишком тесная, на каблуках). Покупайте ортопедическую обувь.
- Частое ношение тяжестей. Постарайтесь уменьшить вес сумок или пакетов, которые вы носите или равномерно распределите нагрузку на позвоночник, взяв предметы в обе руки.
- Чрезмерные физические нагрузки. Болевой синдром может появиться, если человек увлекся новым видом спорта при отсутствии физической активности ранее. Нерегулярные занятия тоже могут вызвать дискомфорт.
- Избыточная масса тела. При ожирении нагрузка на поясничный отдел повышается.
Важно. Для профилактики болей внизу спины купите ортопедический матрас.
Кроме того, вызвать прострел могут частые стрессы, переохлаждение, курение и т. д.
Справка. При беременности боль внизу спины возникает из-за того, что смещается центр тяжести, повышается нагрузка на поясничный отдел позвоночника (ПОП). Уменьшить дискомфорт помогут специальные корсеты или бандажи.
Пульсирующая боль в пояснице- Смещение позвонков в результате механической травмы, чрезмерной физической активности или длительных дегенеративно-дистрофических изменений позвоночника. Тогда появляется резкая боль, что пациент не может разогнуться.
- Остеохондроз на 3 стадии при грыже межпозвонкового диска. Выпячивание сдавливает спинномозговые нервы, провоцируя острую боль, онемение на участке, который обслуживает поврежденный нерв. Болевой синдром усиливается при движении.
- Спондилез – появление остеофитов (костные разрастания) на краях тел позвонков. Эти образования тоже могут повреждать нервные корешки, выходящие из спинного мозга, что провоцирует болевую реакцию.
- Сужение позвоночного канала на фоне спондилеза или остеохондроза. Боль опускается от поясницы к ноге после длительного стояния или хождения.
- Синдром конского хвоста – повреждение или воспаление пучка нервов, отходящих от конечного отдела спинного мозга. Тогда появляется болевой синдром, который отдает в ягодицы, пах, ноги. Кроме того, нарушается функциональность нижних отделов кишечника, органов малого таза. Дискомфорт усиливается при ходьбе, вставании, наклоне, чихании, кашле.
- Миофасциальный синдром – появление болевой реакции, вызванной появлением триггерных зон в мышцах.
- При фибромиалгии возникает распространенная мышечно-скелетная боль.
- Инфекции костной ткани, например, остеомиелит (гнойно-некротический процесс в кости).
- Воспалительные заболевания ПОП, например, болезнь Бехтерева (воспаление позвонков, суставов), симптомом которой является ноющая боль, усиливающаяся утром.
- Рак позвоночника.
- Остеопороз (повышенная хрупкость костей) сопровождается болезненностью ниже поясницы (в ногах).
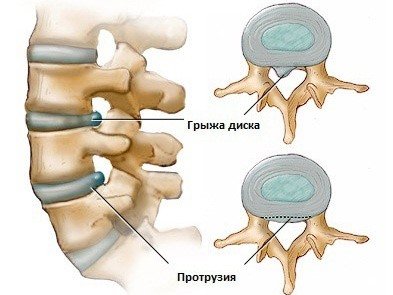

Острую боль в пояснице может вызвать грыжа диска
Справка. Колющий болевой синдром (люмбаго) чаще наблюдается после поднятия тяжелых предметов, резких движений. Ишиалгия – это боль по ходу седалищного нерва, которая возникает вследствие его защемления.
Причин возникновения острой боли в пояснице, связанных с заболеваниями спины много, обычный человек не сможет выяснить ее. Поэтому при появлении дискомфорта следует посетить специалиста и пройти всестороннее обследование.
Правила оказания помощи


Самостоятельное купирование болевого синдрома в спине далеко не всегда дает желаемые результаты. Однако первую помощь при получении травмы или другом повреждении обязательно следует оказать. Для того чтобы ослабить приступ боли в спине, нужно выполнять такие рекомендации:
- Вначале следует лечь в постель. При этом желательно подобрать жесткий матрас.
- К основному очагу поражения нужно приложить мешочек со льдом и оставить на 5-10 минут. За счет этой простой манипуляции удастся снизить отечность и растяжение мышечной ткани. Это следует делать несколько раз в сутки.
При этом очень важно охлаждать центральную часть позвоночника и близлежащие зоны. Благодаря этому удастся снизить местное воспаление в спине, уменьшить болевой синдром и ускорить процесс восстановления. - Очень полезно провести так называемый ледяной массаж. Для этого мешочек, наполненный льдом, рекомендуется приложить к пораженному участку спины и обрабатывать эту зону в течение 5 минут. Аналогичную процедуру рекомендуется повторять в течение 2 суток.
- После первых 2 дней такой терапии следует приступить к купированию болевого синдрома в спине посредством проведения тепловых процедур. Для этого используют специальную электрическую грелку. Облегчить состояние поможет также горячий компресс, мешочек с песком или горячей солью.
Отличным средством является разогревающий массаж с применением специальных растворов или мазей, имеющих раздражающее действие. Подобные мероприятия помогают улучшить кровообращение, купировать воспалительный процесс и стимулировать регенерацию тканей спины. - Еще одной эффективной методикой устранения боли в спине является контрастный способ. Для этого к пораженному участку нужно на полчаса приложить пузырь, наполненный льдом. Затем его следует заменить на мешок с песком. Данную процедуру следует повторить несколько раз.
- Если боль в спине возникает в зимнее время года, очень важно избегать переохлаждений. Ноги нужно держать в тепле. Чтобы оно сохранялось максимально долго, рекомендуется носить шерстяные носки. Переохлаждение провоцирует нарастание воспалительного процесса в районе позвоночника, что существенно усиливает болевой синдром.
- При вставании с постели необходимо избегать сильного напряжения мышечной ткани, в противном случае есть риск нарастания боли. Поэтому вставать нужно медленно и осторожно.
- В период обострения рекомендуется спать на твердой поверхности. Чтобы добиться оптимального эффекта, можно подложить доски под матрас. Это поможет предотвратить деформацию позвоночника и облегчить боль.
- Для сна рекомендуется выбрать положение эмбриона или буквы S.
Поясничная боль, вызванная патологиями внутренних органов
Болевая реакция внизу спины может быть вызвана заболеваниями внутренних органов:
- Заболевания почек, например, пиелонефрит вызывает боли ноющего характера в левом или правом боку.
- Почечная колика – это резкая боль в области поясницы, вызванная нарушением оттока мочи из почки.
- Аневризма брюшной аорты (расширение или выпячивание участка сосуда) провоцирует пульсирующий болевой синдром, который может распространяться на нижнюю часть спины или пах.
- При воспалении поджелудочной железы появляется постоянная боль в животе, которая при отсутствии терапии становится более выраженной. Она может быть опоясывающей или пульсирующей. При хронической патологии дискомфорт может возникать только с левой или правой стороны.
- Язва желудка или 12-перстной кишки провоцируют резкую, жгучую, острую, распирающую, приступообразную болевую реакцию, которая распространяется от живота в спину. Кроме того, больной страдает от тошноты, рвоты, жжения за грудиной и т. д.
Боль выше поясницы может вызвать инфаркт миокарда, стенокардия, холецистит, аппендицит, почечные патологии, болезни пищевода, воспаление легких, плеврит (воспаление наружной оболочки легких).
Справка. Болевой синдром в пояснице и нижней части живота у женщин может быть вызван миомой матки, эндометриозом (патологическое разрастание внутреннего слоя матки), полипами эндометрия, кистой на яичниках. Нередко поясничная боль связана с менструацией, тогда дискомфорт связан с напряжением в тазовой области, воспалением мочеполовых органов или гормональным дисбалансом.
Обезболивающие препараты
Сразу при появлении болевого синдрома нужно выпить любой обезболивающий препарат. Если спустя 30-40 минут состояние не улучшилось, нужно повторить прием лекарства. Если возникает необходимость, можно использовать более сильные препараты. При этом важно помнить, что мощные анальгетики разрешается применять не более 2-3 раз в день.
Для устранения спазма мышц можно принять 2 таблетки Но-шпы. Для снижения отечности защемленного нервного корешка рекомендуется выпить любой диуретик. Также отличным средством в данной ситуации станет мочегонный чай – можно принять настой хвоща или толокнянки.Для нормализации питания в пораженной области следует выпить пару капсул витаминного препарата, который включает витамины группы В и С, а также калий, магний, фосфор, кальций.
Врачи рекомендуют найти позу, в которой максимально стихает боль и расслабляется мускулатура спины. Для этого нужно лечь на живот, подложить под него подушку, а ноги вытянуть вперед. Некоторым помогает поза на спине – ноги согнуть в коленях, а бедра перевести в вертикальное положение. При этом под голени стоит подложить несколько подушек.
Важные симптомы при выявлении причины боли
Если вы хотите примерно понять, что вызвало поясничную боль, то обратите внимание на ее тип и локализацию:
- При смещении позвонков относительно друг друга дискомфорт появляется внизу спины, ягодицах, ногах.
- Мочекаменная болезнь вызывает острую болевую реакцию только слева или справа.
- При воспалении седалищного нерва болит поясница и одна нога.
- Остеохондроз провоцирует прострелы или колющую боль внизу спины.
- При фибромиалгии появляется распространенная мышечно-скелетная боль.
- При наличии мышечных узлов болевой синдром может быть локализованным или распространенным (ягодицы, бедра).
Однако помните, что болевую реакцию может спровоцировать серьезная патология, поэтому лучше не тяните с визитом к врачу.
И также стоит обратить внимание на то, когда и в какой позе вы ощущаете дискомфорт:
- При проблемах с фасеточными суставами болезненные ощущения усиливаются, когда больной стоит, наклоняется назад или поворачивается.
- Ишиас провоцирует острую боль без видимых причин, при которой возникает ощущение потрескивания.
- При остеохондрозе болевой синдром усиливается при сидении.
- Стеноз позвоночного канала вызывает дискомфорт, который усиливается, когда больной ходит, и ослабляется при сидении или наклоне вперед.
Если поясница болит периодически на протяжении дня, то это может быть вызвано заболеваниями внутренних органов (почки, поджелудочная железа).
Часто поясничная боль сопровождается нарушением чувствительности, слабостью. При смещении позвонков ослабляются мышцы спины, а также ног. Стеноз проявляется слабостью при движении, ишиас – нарушением подвижности одной ноги. При инфекционных заболеваниях возникает общая слабость, повышается температура. Для синдрома конского хвоста характерно онемение паха и внутренней поверхности ног.
При спондилолистезе и реактивном артрите ограничивается подвижность поясницы.
Как видите, боль в пояснице может быть вызвана различными проблемами. Чаще дискомфорт возникает при заболеваниях поясничного сегмента позвоночника. Хотя нередко болезненные ощущения внизу спины провоцируют заболевания внутренних органов. Не пытайтесь установить диагноз самостоятельно, ведь сделать это возможно только после тщательной диагностики с применением инструментальных исследований.
В подавляющем большинстве случаев появление такого симптома связано с возникновением остеохондроза. Опоясывающая боль сигнализирует о развитии этой болезни в пояснично-крестцовом отделе позвоночника. Однако симптом может сопровождать и другие недуги. Боль может быть признаком:
- грыжи межпозвоночных дисков;
- стеноза;
- радикулита;
- травмы позвоночника;
- язвенной болезни;
- спондилеза;
- сколиоза.
Иногда причинами опоясывающей боли в пояснице являются заболевания внутренних органов. К примеру, такой симптом нередко возникает у людей, которые страдают от воспаления поджелудочной железы. Помимо этого, боль может указывать на язвенную болезнь двенадцатиперстной кишки.
Причиной опоясывающих болей в спине также могут стать урологические или гинекологические проблемы. Например, такие симптомы могут наблюдаться у людей с мочекаменной болезнью, воспалительными процессами в матке.
Необходимость прохождения пациентом того или иного обследования определяет лечащий врач. Специалист только после получения результатов анализов имеет право поставить окончательный диагноз.
В конце приема доктор уже может поставить предварительный диагноз. Подтвердить его врач уже после получения результатов всех аппаратных исследований.
Терапию для каждого пациента подбирают в индивидуальном порядке. При опоясывающих болях лечение проводят с учетом причин ее появления. Если симптомы связаны с заболеваниями опорно-двигательного аппарата, то человеку могут назначить:
- медикаментозное лечение;
- физиотерапию;
- хирургическое вмешательство.
Если же причина опоясывающей боли в пояснице в заболеваниях внутренних органов, то после устранения симптома врачи начинают борьбу с основным недугом. В зависимости от типа патологии человеку могут назначать антибиотики, противовоспалительные средства, спазмолитики или пищеварительные ферменты.
Гимнастика


Длительное время врачи рекомендовали при обострении болей в спине соблюдать строгий постельный режим. Однако сегодня многие специалисты придерживаются иного мнения. В первый день действительно стоит ограничить двигательную активность и полежать. Однако впоследствии дефицит движения вреден. Потому рекомендуется выполнять гимнастику, которая позволяет поддерживать тонус мышц спины и улучшает кровоснабжение.
- Согнуть левую ногу. Правую ногу сгибать и разгибать, при этом пяткой стоит скользить по постели. Затем проделать то же движение для второй ноги.
- Занять такое же исходное положение. Выпрямленную правую ногу отводить в сторону. Аналогичные движения выполнить для левой ноги.
- Лечь на спину, обе ноги согнуть, стопы упереть в постель. Поочередно отводить колени в стороны.
- Занять такое же исходное положение. Подтянуть правую ногу к животу, затем проделать то же для левой.
- Подложить под ноги валик и поочередно поднимать руки вверх и к голове.
- Оставить валик под ногами и поочередно поднимать их, не сгибая колени.
При появлении болей в спине человеку обязательно нужно оказать первую помощь. Благодаря этому удастся существенно ускорить процесс восстановления и избежать отрицательных последствий для здоровья. После этого очень важно обратиться к врачу, который сможет поставить правильный диагноз и выявить причины появления болей в районе спины.
Диагностические меры
Если у вас болит поясница, то поспешите обратиться к врачу. Начинается диагностика со сбора анамнеза. В зависимости от клинической картины, специалист может провести несколько неврологических тестов:
- Для выявления болезней крестцово-подвздошного сочленения проводят тест Патрика. Для этого врач просит пациента лечь на спину и поворачивает его бедро наружу. Если болевой синдром проявился, то проблемы с костным соединением присутствуют.
- Чтобы определить грыжу диска, врач поднимает прямую ногу пациента. Болевая реакция свидетельствует о поясничном остеохондрозе 3 стадии.
- Болезненные ощущения при выгибании спины назад указывают на стеноз позвоночного канала.
Лабораторное исследование крови поможет выявить инфекционные заболевания, если они есть.
Рентгенография применяется для обнаружения переломов, костных разрастаний на телах позвонков. Однако рентген неэффективен для оценки состояния мягких тканей.



Выявить причины боли в пояснице помогут инструментальные исследования
Компьютерная или магнитно-резонансная томография позволит детально исследовать мягкие ткани вокруг позвоночного столба, его позвонки, диски между ними. Высокоинформативные исследования помогают определить грыжу диска, сужение позвоночного канала, дегенеративные изменения костных соединений.


Сцинтиграфия позволяет тщательно исследовать костную ткань. Во время процедуры применяется небольшое количество радиоактивного вещества. Это исследование применяется для диагностики рака костей и остеопороза.
Электромиография показана при нарушении чувствительности, а также прострелах на участке поясницы. Этот метод диагностики применяется для оценки состояния нервных волокон и мышц. С его помощью можно выявить межпозвонковые грыжи, стеноз позвоночного канала.
Принципы лечения
Лечением поясничных болей занимается невропатолог. В отдельных случаях понадобиться консультация гастроэнтеролога, эндокринолога, онколога, гинеколога, уролога.
Что делать, если болит спина, расскажет специалист. После постановки диагноза врач составляет план терапии, которая обычно включает следующие мероприятия:
- Прием медикаментов с противовоспалительным, болеутоляющим, хондропротекторным действием.
- Проведение физиотерапии для ускорения восстановления поврежденных тканей.
- Лечебная гимнастика для укрепления мышц, повышения эластичности связок, улучшения общего состояния.
И также может применяться массаж, мануальная терапия. Хирургическое лечение показано только при выраженных неврологических расстройствах.
При заболеваниях внутренних органов (пиелонефрит, панкреатит, язва) назначается специфическое лечение.
Чаще всего болит поясница из-за дегенеративно-дистрофических изменений позвоночника. Поэтому больному нужно корректировать образ жизни, а также исключить из нее фактор, который спровоцировал патологию.


Правила лечения поясничной боли, вызванной проблемами с позвоночником:
- Соблюдение постельного режима не менее 2 дней.
- Отдых на ортопедическом матрасе и подушке средней жесткости.
- Исключение любых физических нагрузок.
- Соблюдение диеты, отказ от жирной, жареной и другой вредной пищи.
- Исключение вредных привычек (алкоголь, курение).
Чтобы ускорить выздоровление рекомендуется принимать витаминно-минеральные комплексы, например, Пиковит, Супрадин, Витрум, Макровит.
Если боль застала врасплох впервые, то примите безрецептурные болеутоляющие препараты, лягте на жесткую поверхность. При первой же возможности посетите врача.
Снять острую боль в пояснице помогут инъекционные формы препаратов. Для этой цели назначают лекарства, содержащие витамины группы В, анестетики (Новокаин, Лидокаин). К таковым относят Мильгамма, Комбилипен, Нейробион, Тригамма. Они восстанавливают функции поврежденных нервов, ускоряют обменные процессы.
При интенсивном болевом синдроме показаны растворы для уколов из группы НПВС: Диклофенак, Мелоксикам, Кетопрофен, Мовалис, Ортофен, Фламакс и т. д. Их терапевтическое действие проявляется через несколько минут после введения: ослабляется воспаление, болевой синдром, уменьшается отечность.
Осторожно. При длительном приеме НПВС повышается риск изъязвления слизистой органов ЖКТ. Чтобы уменьшить негативное действие их комбинируют с ингибиторами протонной помпы, например, Омепразол, Пантопразол, Рабепразол.
Закрепить результат после лечения инъекционными формами НПВС помогут препараты из этой же группы, но в виде таблеток или капсул.
Для расслабления мышц, ослабления болевой реакции применяют миорелаксанты, например, Мидокалм, Сирдалуд, Толперизон, Баклофен. Для замедления патологических процессов в ПОП и ускорения восстановления хрящей применяют хондропротекторы: Артра, Дона, Структум, Терафлекс.
Дополнить лечение помогут наружные средства (кремы, гели, мази):
- Разогревающие мази: Капсикам, Финалгон, Апизартрон, Випросал.
- Гомеопатические средства: Цель Т, Траумель С.
- Противовоспалительные мази: Вольтарен, Ибупрофен, Быструмгель, Долобене.
- Наружные средства из группы хондропротекторов: Софья с хондроитином, Терафлекс, Хонда.
Решение о назначении лекарственных средств принимает лечащий врач и только после тщательной диагностики.
Физиотерапия
К физиотерапевтическим процедурам приступают после купирования острой боли, воспаления. Они помогают нормализовать обменные процессы на поврежденном участке, останавливают дегенеративные изменения, ускоряют восстановление тканей.
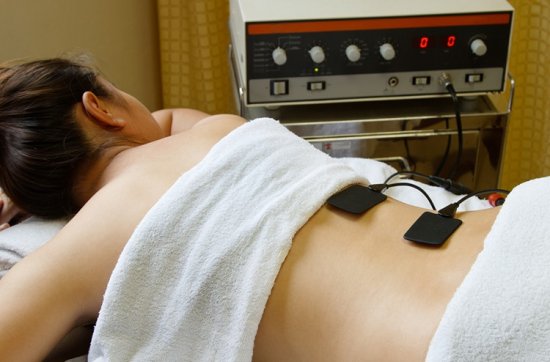


При электрофорезе лекарственные средства доставляются прямо в очаг поражения под воздействием электрических импульсов
При поясничной боли могут применяться такие физиотерапевтические процедуры:
- Электрофорез с лекарственными средствами (НПВС, анальгетики, анестетики, хондропротекторы), которые вводят сквозь кожу под воздействием электрических импульсов.
- Ультразвуковая терапия ускоряет ток крови, насыщает поясничный отдел позвоночника питательными и биологически активными веществами, а также молекулярным кислородом.
- Лазеротерапия восстанавливает кровообращение, обменные процессы, улучшает трофику тканей, способствует очищению позвоночника от токсинов.
- Магнитотерапия активирует ток крови.
Для достижения терапевтического эффекта рекомендуется провести курс процедур (5–10 сеансов). Это позволит остановить патологические изменения, купировать болевой синдром, восстановить подвижность поясницы.
Лечебная гимнастика
Дополнить комплексную терапию нужно лечебной физкультурой. Специальные упражнения включают в работу мышцы и связки, что способствует восстановлению питания позвоночника. Во время тренировок ускоряется кровообращение, а ведь именно кровь транспортирует питательные вещества и кислород ко всем тканям. Кроме того, крепкие мышцы снимают часть нагрузки с поврежденного позвоночного столба.
Основатель современной кинезитерапии С. М. Бубновский предлагает эффективный и безопасный комплекс для восстановления функциональности ПОП при болевом синдроме:
- Встаньте на колени, передвигайтесь по комнате, двигая одновременно правой рукой и ногой, а потом левыми конечностями. Это движение поможет при выраженной боли.
- Лягте, ноги согните в коленях, руки сцепите за головой предварительно положите под поясницу холодный компресс. На выдохе одновременно поднимайте верхнюю часть тела и ноги, пытаясь коснуться коленями локтей. Существует более простой вариант – подтягивайте левый локоть к правому колену, а потом наоборот.
- Оставайтесь на спине, руки вдоль тела, упритесь ладонями в пол. На выдохе оторвите ягодицы от пола, а потом опуститесь. Во время подъема напрягайте ягодицы, спину, пресс.
- Встаньте, расставьте ноги шире плеч, по очереди опускайтесь вниз, пытаясь достать пальцами рук к ногам. Следите, чтобы спина была прямой. Потом попробуйте обхватить руками пятки и заглянуть назад, опустив голову между ног.
И также при проблемах с поясницей очень полезно висеть на турнике, так происходит растяжение позвоночника. Если руки достаточно сильные, то вы можете попытаться подтянуть колени к груди или выпрямленные ноги к перекладине.
Кроме вышеописанных лечебных методик, при поясничной боли применяют тракцию (вытяжение) позвоночника. Медики советуют отдавать предпочтение безнагрузочному способу вытяжения, так как он более безопасный, чем тракция с нагрузкой. После процедуры улучшается трофика пораженных дисков, ускоряется их восстановление, уменьшается размер грыжи.
Лечебный массаж помогает нормализовать тонус мышц на участке поясницы, улучшить кровообращение, обмен веществ.
Лечение пиявками позволяет уменьшить воспалительный процесс при наличии грыжи диска, ослабить боль. И также широко применяется иглоукалывание, которое активизирует ток крови, метаболические процессы, уменьшает дискомфорт на пораженном участке.
Операцию назначают только в том случае, если консервативные методы оказались неэффективными на протяжении полугода и более. И также хирургическое вмешательство показано при неврологических расстройствах, например, онемение конечностей, непроизвольное мочеиспускание, дефекация.
первая помощь при простреле в спине
Люмбаго – это заболевание, которому сопутствуют резкие острые боли в пояснице. Прострел может настигнуть в любой момент времени, поэтому нужно знать какую первую помощь оказать пострадавшему.
Люмбаго – это заболевание, которому сопутствуют резкие острые боли в пояснице. Обычно они проявляются в момент физических нагрузок либо после них.
Чаще всего болезнь досаждает мужскому полу в возрасте от 30 до 40 лет.
Если проявляются симптомы Люмбаго и лечение в домашних условиях начато своевременно, то осложнений возникать не будет.
Причины Люмбаго
К главным первопричинам заболевания относят:
· смещение позвонков;
· врожденные аномалии строения позвоночника;
· переохлаждение;
· чрезмерное напряжение поясничной области;
· неловкое движение в любую сторону;
· грыжа в поясничном отделе.
Установить причину заболевания не всегда представляется возможности, но лечение должно быть начато своевременно.
Подписывайтесь на наш аккаунт в INSTAGRAM!
Симптомы Люмбаго
Основным признаком заболевания выступает резкий болевой синдром в зоне поясницы, который имеет рвущий, покалывающий и пульсирующий характер. Он может длиться всего несколько минут, а может и нескольких суток.
Любой сдвиг приводит к усилению болевых ощущений.
Источник боли находится глубоко в мышцах, костях и связках.
Боль может резко уйти, но может возникнуть чувство, что все вернулось на свои места.
При патологии болевой синдром может проявляться постепенно, например в ноге возникает сильный отек.
Есть много других патологий при которых проявляется такой симптом, но при этой болезни боли очень острые и часто обездвиживают пациента. Каждое минимальное движение доставляет только дискомфорт и сильные боли.
Люмбаго: первая помощь
Прострел может настигнуть в любой момент времени, поэтому нужно знать какую первую помощь оказать пострадавшему.
Есть ряд рекомендаций, которые нужно выполнять до момента обращения к специалисту:
1. Пребывать в том положении, при котором боль отступает.
2. Стараться не шевелиться и не делать резких движений.
3. Обязательно употребить таблетку анальгезирующего препарата, который характеризуется антифлогистическим эффектом. Это могут быть Ибупрофен либо Диклофенак.
4. На поясницу нанести антифлогистическую мазь, которая будет греть больное место. Это могут быть Кетопрофен или Вольтарен.
5. На пораженную область надеть пояс из шерсти. При помощи него можно избавить от отечности и укрепить позвоночник.
6. Улечься на твердую поверхность и конечности поставить под прямым углом. Под ноги положить свернутую подушку либо валик. Возможно лечь животом на подушку.
Лучшие публикации в Telegram-канале Econet.ru. Подписывайтесь!
Проявляющиеся симптомы Люмбаго и лечение в домашних условиях при помощи лечебной физкультуры
Как только у пациента проходят сильные боли, прибегают к нормированным нагрузкам. Они устремлены на укрепление мышц поясничного отдела и декомпрессию нервных окончаний.
Лечебной физкультурой возможно заниматься в домашних условиях. Но делать это возможно только после предварительной рекомендации врача.

Упражнения
1. Исходное положение должно быть горизонтальным. Пациент должен лежать на спине. Одну руку держать вдоль тела, вторую положить на живот. Дыхание должно быть диафрагмальное. Упражнение повторять 3-4 раза.
2. Пациент должен принять горизонтальное положение. Лежать на животе, руки держать вдоль тела. Руки сжать в кулаки, а ступни подтянуть к себе. Упражнение повторить до 7 раз.
3. Лечь на спину и по очереди сгибать ноги в коленах. Упражнение повторить каждой ногой по 4 раза.
4. Заняться упражнением «Езда на велосипеде». Каждой ногой поочередно совершить по 8 движений.
5. Исходное положение – лежать на животе. Ноги разводить в стороны по 6 раз каждую.
6. Прогибаться 6 раз.
7. Пациент должен стать. Совершать небольшие наклоны вперед. Выполнить действия 6 раз.
После рекомендации невропатолога можно приступить к растягиванию позвоночника. Это делается при помощи специальных приспособлений. Сеанс длится около получаса.
При Люмбаго полезно делать массаж, но важно соблюдать правильную технику его проведения. При острой форме болезни проводить очень аккуратно.
Длительность сеанса до 10 минут.
Приемы массажа при патологии:
- недлительный общий массаж спины;
- поглаживание поясницы;
- растирание этого участка;
- нежное разминание мышц спины.
Задачей проводимых сеансов служат:
· улучшение оборота крови;
· устранение воспаления;
· устранение болевого синдрома.
Массаж ускоряет процесс восстановления.
В случае проявления острой формы патологии показан строгий постельный режим. Противопоказаны физические нагрузки и какие-либо передвижения.
Гимнастика может проводиться только после устранения воспалительного процесса.
Устранение симптомов Люмбаго и лечение в домашних условиях при помощи компрессов, настоев и трав
Народная медицина позволяет справиться с болевыми ощущениями и понижает негативное воздействие лекарств на организм, а в частности на печень, почки, поджелудочную железу.

Максимально эффективными будут компрессы:
1. На мелкую терку перетереть черную редьку. Взять хлопчатобумажную ткань и получившуюся массу выложить на нее. Состав приложить к пораженному участку. Поверх натянуть целлофан и укутаться шарфом. Держать до тех пор, пока не появится сильное тепло. Длительность излечения 3 сеанса.
2. Красную глину развести жидкостью и влить пару ложек скипидара. На килограмм глины понадобится 3 большие ложки скипидара. Приготовленную лепешку следует приложить к больному месту.
3. На поясницу приложить лист лопуха. Сверху укутать шерстяной тканью или платком и все зафиксировать. Суспензорий не снимать 12 часов.
4. Хлопчатобумажную ткань смочить в растворе валерианы и приложить к пояснице.
Не менее результативно лечение при помощи настоев и трав:
1. Взять траву полевого хвоща, побеги черники, цветки календулы, донник, листок подорожника. Все ингредиенты брать в одинаковой пропорции. Травы измельчить и засыпать в посудину 2 большие ложки. Влить пол литра кипятка. Употреблять по две трети стакана после приема пищи на протяжении двух недель.
2. Взять листки крапивы, шишки хмеля, бруснику, мяту, ромашку в одинаковом соотношении. На 2 большие ложки добавить пол литра жидкости. Оставить не менее чем на 8 часов. Употреблять по половине стакана дважды в день перед приемом еды.
3. Смешать в одинаковом соотношении корневища валерианы, подорожник, чистотел, эвкалипт, лаванду и корень одуванчика. В сбор влить пол литра жидкости. Поставить на малый огонь на 30 минут. После добавить кипяченую воду, чтобы восстановить объем. Отвар пить трижды в день по половине стакана после еды.
4. Перетереть в кашицу зубчики чеснока и смешать их со свиным жиром в пропорции 1 к 2. Полученное средство втирать в пораженные части тела. Такое средство хранить в плотно закрытой емкости и обязательно в прохладном месте.
При лечении патологии используют мази. Для ее получения брать любой сбор:
· мятные листочки, тополиные и березовые почки, корешок одуванчика;
· почки березы, зверобой, кора осины, хвощ полевой;
· мята, чистотел, эвкалипт, календула, сабельник, лабазник.
Каким бы ни был состав, мазь готовится по одной методике.
- На 3 большие ложки добавить 100 мл кипятка и поставить на малый огонь на полчаса.
- Отвар отфильтровать и размешать со свиным жиром.
- Полученным составом смазывать болезненный участок 6 раз в сутки.
- Продолжительность лечения — около 2 месяцев. В случае хронической патологии терапию проводить длительностью 2 месяца с перерывом на 2 недели.
После лечения заболевания обязательно нужно уделить внимание периоду реабилитации.
Для этого следовать правилам:
· носить корсет;
· проводить лечебный профилактический массаж;
· устранить тяжелые нагрузки;
· пронимать лечебные ванны;
· оптимизировать режим работы и отдыха.
Профилактика заболевания включает в себя избегание переохлаждений, работу в комфортных условиях. При необходимости продолжительный период пребывать в одном положении. Прибегать к малым нагрузкам, которые помогут разгрузить спину.
Для понижения нагрузки на позвоночник необходимо спать на одном боку. Сделать правильный выбор подушки. Она должна совпадать с высотой плеча. При поднятии тяжелых вещей следует сгибать ноги в коленях и выпрямлять спину.опубликовано econet.ru. Если у вас возникли вопросы по этой теме, задайте их специалистам и читателям нашего проекта здесь.
Автор: Элла Борисюк
Материалы носят ознакомительный характер. Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов и методов лечения обращайтесь к врачу.
P.S. И помните, всего лишь изменяя свое потребление — мы вместе изменяем мир! © econet
Первая помощь при острой боли в пояснице
Самостоятельно, без специалиста, определить реальную причину боли в районе пояснице не возможно, да это и не нужно. Боль возникает внезапно и длится от пары минут до многих месяцев
Самая правильная реакция на боль – снизить ее до такой степени, чтобы можно было передвигаться. После этого надо идти в врачу. И из этой статьи Вы узнаете, как снять острую боль в пояснице и сделать это быстро.
Снятие боли таблетками
Для начала надо попробовать с интервалом порядка сорока минут:
- Баларгин;
- Седалгин;
- Парацетамол;
- Анальгин.
Если препараты из предыдущего списка не помогли, то можно использовать следующие:
- Диклофен;
- Трамалом;
- Солпадеин;
- Кеторол;
- Триган.
Главное привило применения этих лекарств: таблетки из первого списка – не принимать больше пяти дней, а из второго не больше трех раз!
Мази, снимающие боль
Сначала используют мази с Вольтареном, Эскузаном, Анестезином и им подобными препаратами.
Потом, через 3 часа втирают Финалгон, Долгит или кремы с ядами (пчел и змей).
Первые мази снимают боль, мази второй группы повышают приток крови к больному участку.
Если на коже появились аллергические проявления, то надо спиртосодержащей жидкостью протереть кожу и принять противоаллергенный препарат (Кларитин, Тавигил и тп.п)
Массаж и самомассаж
Массаж снимает боль и активизирует все силы организма. Он проводится в положении сидя и лежа на животе.
- Ладони разогревают трением между собой и прикладывают к пояснице;
- Область поясницы разогревается легким трением ладоней по направлению к позвоночнику;
- Массаж подушечками пальцев поясницы сверху вниз;
- Круговые движения ладонями поясничного отдела.
Удобная поза
Самый простой и действенный способ избавится от боли в пояснице – принять удобную позу.
Подбирать позу надо на ровной и максимально жесткой поверхности.
Это может быть поза «на боку», может быть «лежа на животе» с вытянутыми вперед руками и подушкой в области груди. Чаще всего это поза «лежа на спине» с вариантами подъема и изгиба корпуса.
«Чем снять боль в спине?» – Яндекс.Знатоки
Первая помощь при боли в спине, которая не проходит в течение 24-48 часов:
- Лечь на твёрдую поверхность. Отмечу, что не надо всё время лежать, сохраняйте двигательную активность, чтобы состояние не стало ещё хуже.
- Выпейте 1-2 таблетки анальгетик (Пенталгин, Аспирин) или нестероидный противовоспалительный препарат (Кеторол, Кетанов, Кеторолак, Диклофенак). Боль должна снизиться через 1-1,5 часа.
- Наносите 3 раза в день обезболивающую мазь: Фастум гель, Вольтарен Эмульгель, Кетопрофен, Найз.
- Если нет отёка, то прикладывайте поочерёдно холодные и горячие компрессы (по 15 минут 3 раза в сутки). Можно их прикладывать через ткань.
Какие позы помогут уменьшить боли? Лечь на бок, согнуть ноги, а между ними положить небольшую подушку. Также можно лечь на пол, ноги согнуть в коленях и положить их на возвышение.
Если же острый болевой симптом, который не проходит в течение 2 дней, отдаёт в другие части тела, то надо как можно скорее посетить врача. Правильная диагностика в этом случае просто жизненно необходима, потому что причиной боли может быть как межпозвоночная грыжа позвоночника, так и болезни внутренних органов тела.
Какие ещё препараты помогут снять боли в спине?
- Обезболивающие таблетки НПВП: Баралгин, Спазмалгон, Нейродолон, Мелоксикам, Кетопрофен. Средства в форме инъекций ставят при очень сильных болях.
- Миорелаксанты – помогают усилить действие обезболивающих препаратов, снимут напряжение в мышцах: Мидокалм, Сирдалуд, Катадолон форте.
- Витамины группы B. Восстанавливают работу нервных корешков и предотвращают повторное возвращение болей: Комбилипен, Мильгамма композитум.
Прочитайте полезную статью, где есть все возможные методы снятия боли в спине: Что делать, если болит спина и поясница? ТОП 100 лучших методов лечения
