причины, диагностика и методы лечения
Содержание статьи:
Тазобедренный сустав – самый мощный в организме человека. Он способен выдерживать большие и длительные нагрузки. Эта часть ноги обеспечивает равновесие и совершает движение. Нарушение функций сустава приводит к потере активности человека. Боль в передней части бедра, возникающая при ходьбе или в состоянии покоя — симптом, на который следует обратить внимание.
Строение тазобедренного сустава
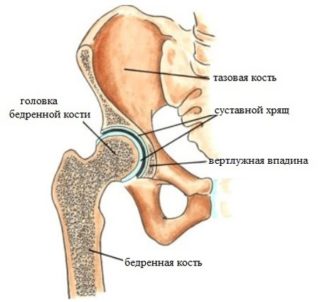 В плане анатомии кости таза состоят из сочленения трёх зависимых друг от друга элементов:
В плане анатомии кости таза состоят из сочленения трёх зависимых друг от друга элементов:
- лобкового симфиза;
- крестцово-воздушных;
- тазобедренных сочленений.
Сам сустав является соединением двух костей округлой формы, позволяющих совершать движения. Он обеспечивает:
- устойчивость тела;
- вертикальное положение;
- движение;
- перенос тяжестей.
Головки тазобедренных суставов находятся в вертлужных впадинах. Их окружают вертлужные губы, в которых образуется смазка – синовиальная жидкость. Головки соединяются с шейкой бедра, за ними располагаются малые и большие вертела, к которым прилегают мышцы.
Суставы окружают капсулы со связками, которые крепят кости к тазу. Головка сустава покрыта хрящом, она гладкая и эластичная. Благодаря этому трение уменьшается.
Кровоснабжение тазобедренного сустава обеспечивается кровеносными сосудами, расположенными:
- в кости;
- внутри головки;
- в капсуле.
Подвижность ноги обеспечивается за счёт кровоснабжения и смазки.
Вероятные причины возникновения боли
Очень часто специалистам трудно определить причины и назначить лечение боли в бедре, возникающей при ходьбе. Она может быть размытой и неопределённой. Внезапная боль возникает:
- при неосторожном движении;
- во время приседания;
- при сгибании ноги.
Неприятные ощущения могут отдавать в колени или в пах.
Дискомфорт в области бедра возникает из-за травм, воспалений, инфекций.
Очень часто переломам подвержены люди пожилого возраста. Их кости становятся хрупкими из-за нарушения обмена веществ. Особенно сложным считается перелом шейки бедра.
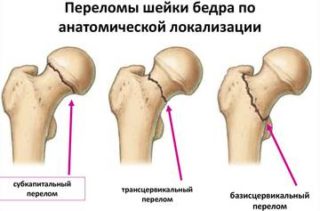 Травмы бедренного сустава:
Травмы бедренного сустава:
- ушибы;
- разрывы;
- растяжения мышц;
- переломы и трещины;
- вывихи и подвывихи.
Если болит нога в бедре при ходьбе, причиной могут служить воспалительные процессы:
Артрит или остеоартроз наиболее распространены у пожилых людей. Возникают на фоне дегенеративно-дистрофических изменений в суставах.
Коксартроз – деформирующий артроз, поражающий молодых людей. Развивается из-за тяжёлых физических нагрузок или нарушения обмена веществ. Боль может затрагивать один или сразу два сустава, ощущается постоянно, усиливается во время движения.
Бурсит развивается в вертельной сумке сустава, которая расположена над выступом тазобедренной кости. Боли при этом заболевании возникают в ягодицах.
Тендинит – патология, которая проявляется при воспалении сухожилий. Им страдают люди, постоянно подверженные тяжёлым нагрузкам. Острая боль ощущается во время движения.
Инфекции вызывают повышение температуры тела и припухлость сустава.
При поражении тазобедренного сустава туберкулезом сначала чувствуется боль при ходьбе в верхней части бедра.
При развитии опухоли кости или мягких тканей ощущается ноющая боль. Симптомы различаются в зависимости от характера новообразований.
Для определения точного диагноза необходимо обратиться к врачу, пройти полное обследование. Только специалист назначает курс лечения. Принимать лекарства самостоятельно опасно.
Классификация болевых ощущений
Резкая боль в области тазобедренного сустава при ходьбе справа или по центру возникает при травмах. После перелома шейки бедра заживление происходит очень долго. Характерны ноющие боли, усиливающиеся к ночи.
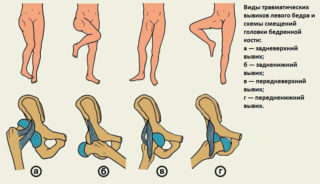 Менее опасны вывихи и подвывихи. Сильная боль возникает во время движения и в состоянии покоя. Сустав опухает, кожа становится синюшной. Нога болит с правой стороны, особенно ночью.
Менее опасны вывихи и подвывихи. Сильная боль возникает во время движения и в состоянии покоя. Сустав опухает, кожа становится синюшной. Нога болит с правой стороны, особенно ночью.
При растяжениях связок острая боль сохраняется долго.
Во время беременности существенно увеличивается нагрузка на сустав, кости становятся хрупкими, и возникает опасность травм. Дополнительные физические нагрузки и лишний вес также могут вызывать неприятные ощущения.
При воспалительных заболеваниях, таких как артрит, боли появляются на ноге справа или слева. Усиливаются во время движения, при долгом сидении или ночью.
Деформация сустава также приводит к сильным болям.
Причинами дискомфорта могут стать злокачественные образования в кости. При этом происходит:
- интоксикация всего организма;
- слабость;
- повышение температуры тела;
- снижение работоспособности.
Боли могут возникать из-за проблем вокруг сустава. При воспалении суставной сумки болит нога справа и в центре. Обострение происходит лёжа на боку, ночью.
Некроз сустава развивается из-за нарушения питания и кровообращения. Боли ощущаются в области паха, бедра, отдают в низ живота. Может возникнуть хромота и укорочение ноги.
Диагностика
КТ назначают для исследования структуры костей и хрящей
Для выявления проблемы и определения диагноза необходимо провести исследования:
- Рентген тазобедренного сустава поможет выявить патологию.
- Компьютерная томография показывает дегенеративные изменения в хрящевых тканях.
- Биохимические и бактериальные анализы позволяют узнать о наличии хронических заболеваний.
- Диагностика проходимости сосудов.
- Исследование сухожильных рефлексов, нервных импульсов.
На основании полученных результатов ставится точный диагноз и назначается лечение.
Общие правила и методы лечения
Лечение боли в бедренном суставе при ходьбе проводится под контролем врача. Не стоит надеяться, что боль пройдёт сама, или заниматься самолечением.
При сильной боли в суставах применяют:
- противовоспалительные средства;
- витамины и добавки;
- физиотерапевтические процедуры;
- лечебную гимнастику.
В крайних случаях прибегают к оперативному вмешательству. Успешно применяется метод замены головки сустава на искусственный имплант из титана. Это останавливает процесс разрушения и позволяет человеку вернуться к активной жизни. Весь процесс вместе с реабилитацией занимает 6 месяцев.
Лекарственные препараты
На начальном этапе болезни можно принимать пищевые добавки для восстановления суставов. Полезно употреблять препараты, содержащие гидролизат коллагена, который:
- поддерживает хрящевую ткань;
- восстанавливает клетки;
- предотвращает разрушение сустава.
Обязательно назначают хондопротекторы, они восстанавливают структуру хрящей и подвижность сустава, препятствуют его разрушению. Препараты: Артра, Хондроитин, Терафлекс. Принимать нужно длительным курсом с небольшими перерывами. Эффект сохраняется на долгое время.
Для снятия симптомов используют мази, гели, компрессы. Они оказывают обезболивающее, согревающее или охлаждающее местное действие. Способствуют облегчению общего состояния.
Мочегонные средства необходимо применять для выведения патогенных микроорганизмов. Они снимают отёки и воспалительные процессы.
При острой невыносимой боли назначают уколы с использованием анальгетиков и других обезболивающих средств. Применяются следующие препараты:
- Кеторол.
- Ибупрофен.
- Нимесулид.
- Найз.
Миорелаксанты – средства, которые снимают болезненные спазмы мышц. Принимать их необходимо на ночь для расслабления мышц ног. Среди них: Мильгамма, Сирдалуд.
Для улучшения циркуляции крови назначают Трентал, делают инъекции никотиновой кислоты.
Физиотерапевтические процедуры
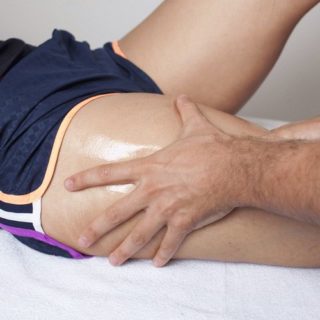
Лечебный массаж рекомендуется доверять профессионалам
Для облегчения симптомов назначается физиотерапия. Успешно используется:
- Массаж: снижает болевые ощущения, восстанавливает кровоснабжения поражённого места.
- Лазеротерапия, магнит, электрофорез: обеспечивают воздействие на область боли, улучшают самочувствие пациента.
- Лечебные ванны.
- Гирудотерапия: даёт хорошие результаты, помогает расслабиться.
- Иглоукалывание: происходит воздействие на болевые точки, процесс выздоровления происходит гораздо быстрее.
- Плавание.
- Лечебная гимнастика: укрепляет мышцы ног, снимает дискомфорт, устраняет неприятные симптомы.
Народные средства и рецепты
Популярные средства народной медицины помогают снять неприятные ощущения и быстрее справиться с болезнью. Известные рецепты:
- Смешать в равных долях эвкалипт и алоэ, перемолоть их в блендере. Смесь нанести на сустав в виде компресса на ночь, укутать тёплым шарфом.
- Взять 50 гр. цветков сирени залить 500 гр. водки и настоять две недели. Растирать суставы на протяжении 14 дней.
- Аналогично делается настойка из сабельника. Настаивают её месяц и пьют по 50 капель перед едой в течение двух недель.
Натуральные средства не вызывают аллергических реакций, помогают справиться с болезнью, снимают симптомы, устраняют отёки. Однако предварительная консультация врача не помешает.
Профилактические рекомендации
Для предотвращения серьёзных проблем с суставами необходимо предпринимать профилактические меры для поддержания здоровья:
- Вовремя лечить инфекционные заболевания, не запускать воспалительные процессы.
- Больше двигаться, заниматься спортом.
- Гулять на свежем воздухе.
- Не переохлаждаться.
- Ограничить употребление сахара и соли, жирной пищи.
- Следить за весом тела.
- Пить много воды.
- Правильно питаться: есть молочные продукты, фрукты и овощи; употреблять блюда, богатые коллагеном, рыбу, холодец, желе.
Боль в тазобедренном суставе мешает полноценной жизнедеятельности человека. При первых симптомах патологии или после травм следует как можно скорее пройти обследование.
Боли внизу живота, причины появления и их профилактика
Колики в животе могут быть признаками целого ряда нарушений работы органов, расположенных в брюшной полости. Нередко боль настолько сильна, что о привычном укладе жизни не может быть и речи.
Возможные причины боли внизу живота
Причин появления болей внизу живота десятки. Зона выше бедренного сустава называется подвздошной областью и в ней расположены: органы пищеварения, репродуктивные и мочевыводящие органы, часть опорно-двигательного аппарата. Боли внизу живота возникают вследствие вовлечения этих органов в процесс колики.
Внизу с левой стороны локализуется селезенка, часть толстой кишки, немного ниже пупка – часть тонкого кишечника, мочеточник и мочевой пузырь, кости таза, связки и лимфоузлы, нервные волокна, тазобедренные суставы, репродуктивные органы (яичники, матка, маточные трубы), у мужчин – простата и семенные пузырьки.
Очень часто у женщин колики возникают при гинекологических или урологических проблемах:
- Воспаление матки и придатков – начало всегда острое, с температурой, болью и общей интоксикацией.
- Аднексит – в зависимости от поражения труб неприятные ощущения возникают справа или слева.
- Эндометрит — характеризуется болевыми ощущениями посередине.
- Хронический сальпингоофорит – боли постоянные, ноющие.
- Эндометриоз – в данном случае происходит разрастание эндометрия и поражаются не только матка, но и придатки. Колики внизу живота при этом появляются перед менструацией в результате спаек.
- Миома матки – увеличенное новообразование сдавливает соседние органы, вызывая неприятные ощущения.
- Осложнения кисты яичника — ее разрыв или перекрут. Состояние неотложное.
- Воспаление мочевого пузыря (цистит) – боль возникает при мочеиспускании.
- Внематочная беременность – еще одно экстренное состояние, которое начинается со схваткообразных режущих болей и кровотечения.
- Беременность – боли в этот период возникают у многих женщин. Они несильные, тянущие, являются нормой. Связаны с растущей маткой, которая давит на соседние органы. Но если они становятся резкими, схваткообразными, при этом появляются мажущие выделения, то это может говорить о выкидыше и обращение к врачу должно быть незамедлительным.
Форма боли
Когда боль возникает внезапно, чаще это говорит о переходе патологии в острую форму. При обычном воспалении она постепенная. Периодические схватки – признак хронического процесса.
Определение вида боли важно для врача, потому что может помочь при диагностике:
- Пульсирующие или схваткообразные – связаны с нарушениями в полых органах и повышенной на них нагрузки. Могут возникать при абсцессах яичника, перекруте кисты, внематочной беременности.
- Постоянные тянущие – существуют длительно, от 4 месяцев и дольше. Происхождение их часто психогенное.
- Приступообразные – длятся не менее часа, характер – от режуще-тянущего до остро-ноющего. Могут указывать на потенциальную внематочную беременность, разрыв яичника, воспаление придатков (аднексит), перекрут ножки кисты. Такие боли почти всегда иррадиируют в поясницу. Часто сопровождают неотложные состояния.
- Поясничные — острая боль в поясничном отделе с высокой температурой, общей слабостью организма встречается при запущенном случае аппендицита, мегаколоне, пиелонефрите, уретрите, разрыве кисты яичника.
- Отдающие в область ануса – возникают при разрыве маточной трубы, остром воспалении органов малого таза.
Какие болезни могут провоцировать боль
Колики могут быть вызваны нарушением работы некоторых органов и систем:
- Женские половые органы — спаечная болезнь, воспаление придатков и яичников, кисты, миомы, эндометриоз, внематочная беременность.
- Кишечник — кишечные инфекции, колиты, патологии сигмовидной кишки, язвенный колит, болезнь Крона.
- Органы мочевыделения – воспаление почек, мочеточников, почечных лоханок, мочевого пузыря.
- Опорно-двигательный аппарат — поражения костей таза и тазобедренных суставов, хрящей и нервных окончаний, лимфоузлов. Такие боли нередко локализованы внизу живота с одной стороны и отдают в пах.
Боли внизу живота у женщин и мужчин
Боли внизу живота у женщин и мужчин — не специфичный симптом, присутствующий при многих заболеваниях органов малого таза, как воспалительного, так и не воспалительного характера.
Колики справа внизу живота — обычно означают аппендицит. При этом воспалении боль сначала несильная, может возникать даже в эпигастрии. Постепенно она спускается вниз, вокруг пупка, потом перемещается в правую подвздошную область. Дополняется тошнотой, рвотой и повышением температуры. Состояние усугубляется в положении лежа на левом боку, при ходьбе, на основе чего проверяется целый ряд ее симптомов.
Боль внизу слева — воспаление толстой кишки, может дополняться нарушением стула, метеоризмом.
Боль при мочеиспускании – связана с мочевым пузырем или мочеточником.
Но существуют патологии, которые присущи только женщинам или мужчинам. Это, конечно, боли при проблемах с репродуктивными органами.
У женщин
Колики внизу живота над лобком справа и слева у женщин — чаще всего признак эндометрита, сальпингита, аднексита, эндометриоза и др. Боли при этом могут возникать разные – от едва намечающихся до тянущих, резких. Обязательно сопровождаются выделениями, слабостью, температурой (часто), повышением утомляемости.
При эндометриозе неприятные ощущения обычно возникают после полового акта, во время дефекации. Боли могут возникать при развитии венерических заболеваний, например, хламидиоза или микоплазмоза.
При ходьбе дискомфорт у женщины может возникать после аборта и при развитии сепсиса.
Сильная, резкая боль после полового акта (диспареуния) в совокупности со слабостью, кровотечением и даже обмороком может указывать на разрыв кисты или опухоль. Состояние считается неотложным.
Колющие острые боли, не снимаемые анальгетиками – признак почечной колики.
Очень часто внизу живота у женщин болит во время менструации – в первые 1-2 дня. Такое состояние называется альгодисменорей и особо ничем не грозит.
У мужчин
Боли у мужчин обычно возникают редко, но если они локализуются над лобковой костью и отдают в поясницу или крестец, то это, скорее всего, воспаление семенных пузырьков.
Также колики у мужчин могут быть связаны с воспалением простаты. Тогда неприятные ощущения при ходьбе локализуются с одной стороны. Дополняются затруднением мочеиспускания, резями. Болевые ощущения возникают и отдают в паху и промежности. Не исключаются наличие выделений из уретры и температура.
Еще одна причина болей внизу живота при ходьбе у мужчин — воспаление яичек и придатков (орхоэпидидимит). Мужчина ощущает резкие колики в тестикулах, мошонка увеличена и напряжена, кожа над ней гладкая, натянута и блестит. При пальпации неприятные ощущения усиливаются. Патология нередко появляется, как осложнение после инфекций, например, гриппа.
Если появилась боль внизу живота, как ее уменьшить
При появлении болей внизу живота откладывать визит к врачу нельзя. Это поможет избежать осложнений. Есть симптомы неотложные, например режущие колики, кровотечение, высокая температура и т.п. При их появлении следует вызывать скорую помощь.
Важно! Нельзя пытаться уменьшать боль самим при помощи анальгетиков, клизм и слабительных, приложением грелок, не выяснив причину. Это может стать фатальной ошибкой.
Профилактика
Для предупреждения появления патологий органов малого таза желательно:
- регулярно обследоваться у врача;
- своевременно лечить любые заболевания мочеполовой системы и ЖКТ;
- не переедать и сбалансированно питаться;
- отказаться или сократить влияние на организм вредных привычек;
- вести умеренно-активный образ жизни;
- соблюдать личную гигиену.
Рекомендации врачей
Для начала можно провести самостоятельное обследование. При появлении дискомфорта нужно прислушаться к организму и определить локализацию неприятных ощущений.
Для расслабления мышц живота следует лечь и слегка согнуть ноги в коленях. Далее положить руку на живот и легонько его пропальпировать, выявив самые болезненные места. Болевые ощущения нужно охарактеризовать. Они могут быть режущими, колющими и тянущими, ноющими, сжимающими, распирающими. Также возможно присутствие дополнительных симптомов: тошнота, температура, слабость, выделения и пр.
Все это нужно учесть и описать врачу. Это поможет в выяснении причин.
Важно! Рассказав о своих ощущениях врачу, вы поможете быстрее диагностировать свою проблему и раньше начать лечение.
При приеме анальгетиков клиника может смазываться, делать это нельзя. До осмотра врача нельзя есть и пить. При необходимости разрешается увлажнение губ и языка водой.
Не нужно стесняться говорить о своих жалобах врачу. Многие этим грешат из-за ложной стыдливости локализации болей. Этим вы только затрудните работу докторам.
Вконтакте
Google+
Болит спина при ходьбе — причины и методы устранения болей
Если у человека болит спина при ходьбе, то это может свидетельствовать о наличии патологии. Хотя, и не всегда. Но в любом случае ни в коем случае сей факт игнорировать нельзя. Для того чтобы определить причину необходимо для начала отследить степень и частоту болей.
Например, если спина болит только после чрезмерной физической нагрузки, то она пройдет уже через пару дней. Совсем другое дело, когда болевой синдром сопровождается на протяжении длительного времени.
Причины болей в области спины
Боль в спине при ходьбе может возникать и у совершенно здорового человека.
Бывает это при следующих причинах:

- Нагрузки на поясницу.
- Нервное перенапряжение.
- Растяжение мышечной системы.
- Переохлаждение.
- Длительное нахождение в одной позе.
- Сидячий образ работы.
- Перетренировка и так далее.


- Травмирование позвоночника.
- Остеохондроз.
- Сколиоз.
- Остеопороз.
- Артрит.
- Артроз.
- Радикулит.
- Грыжа.
- Нестабильность позвоночника.
- Ущемление нервных окончаний.
- Ожирение.
- Беременность.
- Проявление простудного заболевания.
- Нарушения неврологического характера.
- Почечные патологии.
- Спазм в мышцах.
Типы поясничных болей
Первичный тип болевого синдрома в спине означает морфологические изменения в позвоночном столбе. Как правило, причиной является нарушение в связочном аппарате, нервных волокнах и мышцах. Болевые ощущения незначительные и периодичные.


Вторичный вид характеризуется травмированием, инфицированием и новообразованиями. В данном случае боль носит постоянный характер и при этом наблюдается ограниченность движений и онемение кожного покрова в области поражения.
Перед походом в клинику обратите особое внимание на интенсивность и характер боли. Дело в том, что болевой синдром может быть режущим, ноющим, колющим и так далее. Эти симптомы свидетельствуют о конкретной патологии.
Влияние ходьбы при грыже на позвоночнике

 Мало кто знает, полезна ли ходьба при грыже позвоночника, потому что в первые дни патологии медицина рекомендует постельный режим. А вот примерно через неделю очень даже полезно совершать пешие прогулки. Но делать это нужно по особым правилам.
Мало кто знает, полезна ли ходьба при грыже позвоночника, потому что в первые дни патологии медицина рекомендует постельный режим. А вот примерно через неделю очень даже полезно совершать пешие прогулки. Но делать это нужно по особым правилам.
Для начала следует разобраться, что представляет собой грыжа, и какую опасность несет. Чаще всего она возникает в поясничном отделе позвоночника, так как он принимает на себя довольно большие нагрузки.
Благодаря межпозвоночным дискам в этом отделе в значительной степени смягчаются все удары и толчки при падении, беге и прыжках. Одним словом, поясница выступает в роли амортизатора для всего позвоночника.
С течением времени или при наличии других патологий в межпозвоночных дисках разрушается хрящевая ткань, из-за чего и образовывается грыжа, заполняя собой пустующее место.
Только тяжелая форма заболевания лечится операционным методом, а легкая – комплексно. Обычно это медикаментозная терапия и специальные упражнения. Среди этого комплекса ходьба при грыже поясничного отдела позвоночника является неотъемлемой частью.
Мнение экспертаБоли и хруст в спине и суставах со временем могут привести к страшным последствиям — локальное или полное ограничение движений в суставе и позвоночнике вплоть до инвалидности. Люди, наученные горьким опытом, чтобы вылечить суставы пользуются натуральным средством, которое рекомендует ортопед Бубновский…Читать подробнее»
Секрет весь в том, что во время пеших прогулок позвоночник начинает работать словно насос, то есть он активно (с каждым последующим шагом) сжимается и снова разжимается. При этом в межпозвоночные диски закачивается необходимая влага вместе с питательными веществами. А это всё крайне необходимо при данной патологии.
Пешие прогулки должны длиться минимум полтора часа и максимум два. Во время передвижения шаги нужно делать мягкие и амортизированные. Старайтесь немного сдерживать ширину шага. Если ходить трудно, то можно воспользоваться тростью. А вот двигаться по ступенькам необходимо крайне осторожно.
При сильных болевых ощущениях во время ходьбы нужно перед выходом немного растянуть мышцы спины. А сразу же после прогулки желательно прилечь в кровать и предоставить пояснице полноценный отдых.
Как правильно ходить после операции на позвоночнике


Любое хирургическое вмешательство заканчивается реабилитационным периодом. Если при операциях сердца нужна дыхательная гимнастика и сбалансированное питание, то после операции на позвоночник ходьба считается важной частью. Ведь для позвонков очень
важно получать полезные вещества и влагу.
Немного о секретахВы когда-нибудь испытывали постоянные боли в спине и суставах? Судя по тому, что вы читаете эту статью — с остеохондрозом, артрозом и артритом вы уже знакомы лично. Наверняка Вы перепробовали кучу лекарств, кремов, мазей, уколов, врачей и, судя по всему — ничего из вышеперечисленного вам так и не помогло… И этому есть объяснение: фармацевтам просто не выгодно продавать работающее средство, так как они лишатся клиентов! Тем не менее китайская медицина тысячелетиями знает рецепт избавления от данных заболеваний, и он прост и понятен.Читать подробнее»
Для данного периода существует целый комплекс специальных упражнений, направленных на укрепление и восстановление. Но только лечащий врач может назначить гимнастику и разрешить ходить после операции.
Ходьба является эффективным видом активности, так как включаются главные мышцы, усиливается функциональность сосудов, сердца и дыхательной системы. Благодаря этому ускоряются обменные процессы на клеточном уровне, и укрепляется иммунитет.
Ходьба не имеет побочных явлений, потому что нет чрезмерного перенапряжения. Но каждый человек должен выбрать интенсивность ходьбы, исходя из способностей организма.
Чтобы проверить выносливость и собственную норму передвижений, нужно обратить особое внимание на состояние организма после прогулки. Если вы чувствуете себя бодро, значит, нагрузки приемлемые. При усталости и вялости нужно уменьшить время хождения или интенсивность передвижения.
Диагностика и лечение болей в спине
Чтобы избавиться от болевого синдрома, когда болит спина при ходьбе, нужно в первую очередь пройти обследование. Оно позволит выявить истинную причину патологических изменений в пояснице.
Для диагностирования применяется аппаратное исследование. Это магнитно-резонансная и компьютерная томография. МРТ позволяет выявить отклонения в мягких тканях, а КТ – в костной системе. Если этого недостаточно для постановки диагноза, то применяется рентгенография и ультразвук.
Лечение всегда начинается с устранения болевого симптома, после чего устраняется причина. Например, если боль в спине при ходьбе возникает на фоне грыжи, то лечится непосредственно грыжа и купируется боль. Обычно применяется медикаментозная терапия, лечебная физкультура и физиотерапия.
Из препаратов может быть назначен «Напроксин», «Ибупрофен», «Аспирин» и «Ацитаминофен». В некоторых случаях применяются нестероидные противовоспалительные средства. При сильных болях пораженное место можно мазать специальными гелями и мазями.


Как забыть о болях в спине и суставах?
Мы все знаем, что такое боль и дискомфорт. Артрозы, артриты, остеохондроз и боли в спине серьезно портят жизнь, ограничивая в обычных действиях — невозможно поднять руку, ступить на ногу, подняться с постели.
Особенно сильно эти проблемы начинают проявлять себя после 45 лет. Когда один на один перед физической немощью, наступает паника и адски неприятно. Но этого не нужно бояться — нужно действовать! Каким средством нужно пользоваться и почему — рассказывает ведущий врач-ортопед Сергей Бубновский…Читать далее >>>
Автор:
 Матвеева Мария — Медицинский журналист. Медсестра первой категории
Матвеева Мария — Медицинский журналист. Медсестра первой категориив отделении травматологии и ортопедии
Вконтакте
Одноклассники
Если вам понравилась статья, оцените её: Загрузка…
Загрузка…Также советуем ознакомиться:
Болит поясница при ходьбе: причины, способы лечения
Загрузка…
Боли в пояснице – частый симптом при заболеваниях позвоночника и некоторых внутренних органов. Нередко болевые проявления наблюдаются лишь во время движения и перестают беспокоить, когда тело находится в состоянии покоя. Чтобы определить, почему болит поясница при ходьбе, следует внимательно проанализировать характер болей и сопровождающие их симптомы, ведь избавиться от недуга, не зная причины, невозможно.
Болит поясница при ходьбе
Причины поясничных болей
При ходьбе поясничный отдел подвергается большей нагрузке, чем другие части позвоночника. Когда человек идет, задействуются не только мышцы и связки, но и сами позвонки, межпозвоночные диски, а также сложная система нервных окончаний. Если ткани здоровы, их взаимодействие не доставляет дискомфорта, независимо от степени нагрузки, но наличие каких-либо патологий все меняет. Изменения в позвонках и дисках приводят к защемлению корешков, развитию воспалительных процессов в мышцах, нарушению тонуса и другим неприятным последствиям, которые и вызывают болезненные ощущения во время ходьбы.

Основной причиной боли в пояснице являются патологические изменения в позвоночнике, сопровождающиеся воспалительными процессами и компрессией корешков
Заболевания внутренних органов тоже могут проявляться подобным образом из-за вибраций при ходьбе. Каждый шаг отдает в область таза и поясницу, но здоровые люди этого не замечают. При наличии же воспалений, отеков или других внутренних поражений, даже легкое воздействие будет отзываться болью в пояснице, распространяющейся в брюшину или выше по спине. И чем резче шаг, тем сильнее ощущаются боли. Чаще всего болевой синдром возникает из-за различного рода травм: при падении, ушибах спины, поднятии тяжестей или резких рывках и поворотах корпуса. Такие травмы обычно сопровождаются растяжением или разрывом связок и мышечных волокон, что в дальнейшем приводит к воспалительным процессам в околопозвоночных тканях. В более тяжелых случаях последствием травмы может стать смещение позвонков, которое также вызывает сильную боль в пояснице.
Смещение позвонков, вызванное травмой или поднятием тяжестей, приводит к защемлению нервных волокон и сосудов в позвоночном канале
Если вы хотите более подробно узнать, как лечить смещение позвонков поясничного отдела, а также рассмотреть симптомы, альтернативные методы лечения и меры профилактики, вы можете прочитать статью об этом на нашем портале.
К другим распространенным причинам возникновения боли при ходьбе относятся:
- заболевания позвоночника – остеохондроз, грыжи и протрузии в поясничном отделе, спондилоартроз, стеноз позвоночного канала, радикулит, ишиас;
- мышечное перенапряжение вследствие физических нагрузок – работа, связанная с ношением и поднятием тяжестей, длительным пребыванием на ногах, интенсивные спортивные тренировки;
- мышечное воспаление, вызванное переохлаждением или наличием инфекции в организме;
- заболевания почек.

Болезненные ощущения в пояснице при ходьбе могут возникать из-за воспаления почек
Важно! Болевой синдром также может возникать на фоне развития онкологических образований и наличия метастаз в самом позвоночнике. Обусловлено это разрастанием опухолей, которые перекрывают позвоночный канал и сдавливают расположенные в нем кровеносные сосуды и нервные окончания. Реже причиной болей являются спинальные инфекции и врожденные патологии позвоночника.
На что указывают симптомы
Определить вероятную причину недомогания можно по характеру болей и той симптоматике, которая их сопровождает. Конечно же, точный диагноз таким способом поставить нельзя, ведь многие заболевания имеют схожие симптомы, но это поможет хотя бы немного разобраться в проблеме и выяснить, к какому специалисту обратиться.
Таблица. Основные причины болей в пояснице
| Причины | Симптоматика |
|---|---|
Межпозвоночная грыжа | Сначала ощущаются дискомфорт и тяжесть в области поясницы при ходьбе, которые затем сменяются приступами резкой боли. Интенсивность болей возрастает при беге, прыжках, поднятии тяжестей и наклонах тела. Дополнительно наблюдается нарушение чувствительности в крестце, пояснице, ногах, скованность движений, мышечная слабость. Если ничего не предпринимать, болевые приступы начинают возникать при малейшем движении и доставляют больному сильные мучения. |
Остеохондроз | Проявляется болью ноющего характера во время ходьбы и поднятия тяжестей. С прогрессированием патологии боли становятся интенсивнее, из поясницы отдают в ягодицу и ногу, ощущаются не только при ходьбе, но и при смене позы, кашле, чихании. После отдыха наблюдается сильная скованность в спине, мышечная слабость, возможно покалывание в ногах. |
Радикулит | Боль возникает резко, может охватывать всю поясницу или ощущаться только с одной стороны, нередко отдает в ногу, ягодицу. Приступы появляются при ходьбе, наклонах, поворотах и любых неосторожных движениях, при которых оказывается воздействие на пораженный нерв. Болевые ощущения усиливаются при попытке наклонить голову вперед и пальпации пораженной зоны. Если больной пытается встать из положения лежа, наблюдается рефлекторное сгибание конечности. |
Миозит (мышечное воспаление) | Сначала наблюдается легкий дискомфорт в пояснице и ощущение ломоты. При ходьбе каждый шаг отдает ноющей болью в спине, которая усиливается при наклонах, ощупывании поясничной области, переохлаждении тела. Затем боль усиливается и не проходит даже в состоянии покоя, а в месте воспаления мышц отмечается покраснение, припухлость, местное повышение температуры. |
Заболевания почек | Болит преимущественно с одной стороны поясницы, боль тупая, сильнее всего ощущается при беге и прыжках. При прогрессировании болезни интенсивность симптомов увеличивается, могут наблюдаться нарушения с мочеиспусканием, помутнение или потемнение мочи, боли возникают при любом движении. |
Смещение позвонков | В пояснице возникает резкая боль, затем появляется чувство онемения в ногах, покалывание, при движениях тела в спине слышится хруст. Может возникать ощущение жжения в области крестца или ягодицы, ограничение подвижности. |
Важно! Если кроме болевых проявлений дополнительных симптомов не наблюдается, это не повод игнорировать проблему. Даже слабый болевой синдром не возникает просто так, поэтому следует как можно раньше выявить и устранить его причину.
Диагностика
С проблемами позвоночника нужно записываться на прием к врачу-ортопеду или вертебрологу. При наличии нервного защемления обязательно понадобится и консультация невропатолога. Если симптомы смешаны, и непонятно, к какому специалисту обращаться, следует сразу идти к участковому терапевту, который после первичного осмотра направит к нужному врачу. Для постановки диагноза пациенту назначаются анализы и аппаратные исследования. Самым точным методом считается магнитно-резонансная томография, с помощью которой можно выявить любые патологические изменения на самой ранней стадии, причем не только в позвоночнике, но и во внутренних органах.

Магнитно-резонансная томография позволит точно определить причину болей и выявить возможные осложнения
Если симптомы явно указывают на грыжу, остеохондроз или радикулит, для диагностики обычно применяют рентгенологическое исследование. Рентгенография относится к самым простым и доступным способам, к тому же, для снимка требуется совсем немного времени, в отличие от КТ, где пациент должен сохранять неподвижность достаточно долго. Для оценки состояния сосудов и мягких тканей назначают УЗИ, а при подозрении на инфекционную природу недуга обязательно проводятся лабораторные исследования крови и мочи. По полученным результатам врач подбирает больному оптимальный способ лечения.

При заболеваниях позвоночника чаще всего для диагностики применяют рентгенографию
Если вы хотите более подробно узнать, что показывает УЗИ позвоночника, а также рассмотреть нужна ли подготовка, особенности и преимущества, вы можете прочитать статью об этом на нашем портале.
Способы лечения боли в пояснице
Если боли вызваны патологиями внутренних органов, от больного мало что зависит: лечение осуществляется строго по врачебным назначениям и обычно основывается на приеме лекарственных препаратов и соблюдении специальной диеты. Что касается заболеваний позвоночника, которые по большей части и являются причиной болей в спине при ходьбе, то здесь требуется комплексный подход, и успех лечения во многом зависит от самого пациента.
Таблица. Способы лечения поясничных болей
| Вид лечения | Описание |
|---|---|
Медикаментозная терапия | Применяется на начальном этапе для купирования болей, устранения отеков и воспаления. При острой боли назначаются блокады с новокаином, при умеренном болевом синдроме – препараты из группы НПВС («Ибупрофен», «Диклофенак», Вольтарен» и другие). При мышечных спазмах назначается прием миорелаксантов («Мидокалм», «Тизанидин»). Дополнительно больному показан курс препаратов с витамином В и курс хондропротекторов для восстановления хрящевой ткани. |
Лечебная физкультура | Применяется в качестве основного способа лечения при патологиях позвоночника. Упражнения подбираются лечащим врачом с учетом состояния пациента, вида и тяжести течения болезни, наличия осложнений. Занятия должны выполняться регулярно, по 20-30 минут в день, в соответствии с врачебными рекомендациями. |
Лечебный массаж | Курс массажа позволяет устранить болевые проявления, нормализовать кровообращение и отток лимфы, выровнять мышечный тонус. Обычно назначается в дополнение к лечебной гимнастике и проводится курсами по 15-20 сеансов примерно 2 раза в год. |
Физиотерапия | Лечение проводят с помощью электрических импульсов, ультразвука, тепловых аппликаций и другого вида воздействий на больной участок. Выбор процедур зависит от вида заболевания и степени поражения позвоночника, а также от наличия у пациента противопоказаний. |
Плавание | Занятия в бассейне относятся к наиболее результативному способу лечения болезней спины. В воде нагрузка на позвоночник уменьшается, при этом активно задействуются мышцы и связки, что помогает эффективно их укрепить. Плавание показано в любом возрасте и почти не имеет противопоказаний. |
Ношение корсета | Применяется строго по показаниям, когда необходима фиксация позвоночника. Не подходит для длительного использования, поскольку вызывает атрофию мышц спины. Корсетирование служит лишь вспомогательным методом, поэтому должно сочетаться с лечебной физкультурой и массажем. |
К хирургическому лечению прибегают лишь в крайнем случае — если консервативная терапия не помогает. Как правило, это происходит на поздних стадиях остеохондроза, спондилита, сколиоза и других заболеваний дегенеративно-дистрофического характера.
Ходьба в качестве терапии
Боли в спине, возникающие при ходьбе, многих заставляют ограничивать свои передвижения и больше времени проводить сидя или лежа. Между тем, правильная ходьба тоже является одним из видов терапии при патологиях опорно-двигательной системы.

Правильная ходьба благотворно сказывается на состоянии позвоночника и является хорошей профилактикой остеохондроза
Чтобы она давала только положительный результат, следует соблюдать несколько правил.
- Ходьба показана при отсутствии серьезных поражений скелета и мышечных тканей, в противном случае она может принести только вред. Очень полезны регулярные пешие прогулки в стадии полной или частичной ремиссии заболеваний, главное – предварительно проконсультироваться с врачом.
- Для ходьбы необходимо подобрать удобную обувь и одежду, не сковывающую движений. Также стоит учитывать погодные условия, чтобы не пришлось потеть или, наоборот, трястись от холода во время прогулки.

Для ходьбы нужно подбирать удобную одежду и обувь
- Если больной вел малоподвижный образ жизни, длительность ходьбы для оздоровления нужно увеличивать постепенно, начиная с прогулок по 15-20 минут в день. Очень важно не переусердствовать, чтобы не оказывать чрезмерную нагрузку на поясницу. После ходьбы должна ощущаться приятная усталость, а не острая боль или дискомфорт.
- Идти нужно в комфортном для себя темпе, чтобы дыхание не сбивалось. Плечи должны быть расправленными, живот втянут, спина выпрямлена. Если такое положение трудно выдерживать, можно опираться на палку.
- Пешие прогулки обязательно должны сочетаться с лечебной гимнастикой, а перед ходьбой рекомендуется делать небольшую разминку для разогрева мышц.
Скандинавская ходьба
Соблюдение этих простых условий поможет быстрее справиться с болезнью и укрепить позвоночник. Кроме того, ходьба является еще и отличным профилактическим средством, поэтому регулярные прогулки на свежем воздухе будут совсем не лишними, даже если никаких проблем с позвоночником не наблюдается.
Видео — Болит поясница при ходьбе
ТОП 7 причин боли в паху при ходьбе
Боль в паху при ходьбе способна серьезно нарушать ритм жизни, не позволяя полноценно передвигаться. Причин для такого неприятного явления достаточно много и в большинстве своем они являются опасными и требуют обязательной медицинской помощи. Чем раньше будет начата терапия, тем выше вероятность того, что получится полностью решить проблему. Срочно посетить специалиста требуется в том случае, если боли в паху не проходят в течение нескольких дней, продолжают усиливаться или сопровождаются общим ухудшением состояния. Почему появилась боль, самостоятельно не определить.
Разделы статьи
1. Перекрут семенного канатика
Такая причина боли в области паха относится к острым заболеваниям органов мошонки. При нем сосудисто-нервный пучок яичка перекручивается, затрагивая также семявыводящий проток. Провоцируется заболевание резким и чрезмерно сильным сокращением мышцы, которая отвечает за поднятие яичка. Чаще всего нарушение появляется у детей, а также может возникать на фоне травмы или сильного физического перенапряжения.
© shutterstock
Симптомы болезни в этом случае такие:
- интенсивная боль в паху и мошонке, которая серьезно усиливается при движении;
- отек мошонки – мешает при ходьбе;
- изменения цвета кожи мошонки на багровый;
- постоянный дискомфорт в паху и мошонке.
Если мужчина срочно не обращается за врачебной помощью, то у него с высокой долей вероятности боль в мошонке и паху при движении пройдет на фоне развития некроза яичка, после которого формируется гангрена мошонки. Учитывая всю опасность заболевания, при появлении боли в паху при движении и дискомфорта в мошонке требуется срочное обращение за врачебной помощью.
2. Генитальный герпес
Генитальный герпес вызывает боль в паху при ходьбе у мужчин и женщин. Инфекция чаще всего передается при половом контакте с носителем или через предметы личной гигиены. Боль в промежности при заболевании возникает в момент обострения.
© shutterstock
Заболевание имеет следующие симптомы:
- отечность и выраженный зуд кожи в местах, где позднее появятся высыпания – затрагивается ими обычно и пах – при ходьбе ощущается давление в тканях;
- сыпь в виде наполненных жидкостью пузырьков, которые собраны в группы и вызывают боль при прикосновении – особенно мучительны паховые высыпания, так как вследствие раздражения при ходьбе, когда идешь, болит пах от каждого движения;
- образование язв в местах сыпи – они также болезненны и вызывают боль при ходьбе.
При атипичной форме болезни, которая встречается у женщин, высыпания отсутствуют, а симптомы болезни сводятся к воспалению половых органов и болям в паху при ходьбе. Также при отсутствии лечения возможно образование кровоточащих трещин на коже.
3. Везикулит
Патология характеризуется воспалением семенных пузырьков. Из-за него боль возникает не только в области паха, но и предстательной железы. Заболевание имеет характерные симптомы, поэтому диагностировать его, как правило, не сложно. Проявляется везикулит такими симптомами:
- боль спазматического характера в паху, которая бывает особенно сильной при ходьбе, если мочевой пузырь наполнен;
- непроходящий дискомфорт в нижней части живота и паху;
- боль после полового акта усиливающаяся при ходьбе;
- постоянная боль в паху и области предстательной железы при ходьбе в тяжелых запущенных случаях.
© shutterstock
Лечение начинать надо как можно раньше. Если с терапией запоздать, то период избавления от заболевания значительно удлинится, а лечение окажется сложнее.
4. Травма паха
Травма является частой причиной появления паховых болей. В зоне паха присутствуют крупные мышцы и сложный связочно-сухожильный аппарат, который может легко повреждаться. В большинстве случаев повреждение получают лица, которые начинают заниматься активными гимнастическими упражнениями, не имея необходимой подготовки и не соблюдая правила безопасности. В результате этого связки области паха, а в тяжелых случаях и мышцы, повреждаются и появляется боль, которая особенно чувствуется при движении. При травме чаще болит нога в паху справа при ходьбе или слева, а реже – с обеих сторон.
© shutterstock
Симптомы травмы связок паха:
- боль в паху, остро появляющаяся в момент травмирования – резкая боль в паху охраняется не долго;
- при ходьбе болит нога в паху с разной интенсивностью – боль, в зависимости от тяжести травмы, бывает от умеренной до сильной, которая может отдавать в бедро и ягодицу;
- снижение подвижности ноги в суставе – заметно даже при медленной ходьбе;
- локальное повышение температуры в паху в области травмы;
- отечность;
- синяк в месте травмы.
Лечить повреждение надо в обязательном порядке с привлечением врача. Своими силами провести полноценную терапию не получится, и боли в паху станут преследовать человека при ходьбе постоянно.
5. Раковая опухоль в паху
Такое поражение занимает 5% от всех случаев онкологии. Рак затрагивает лимфатические узлы паха и может быть первичным или вторичным. Вторичное заболевание появляется как метастазы опухолей органов малого таза или отдаленных образований при рассеивании патологических клеток по всему организму через систему лимфатических сосудов на конечной стадии болезни незадолго до смерти больного.
© shutterstock
Симптомы болезни в большинстве случаев такие:
- увеличение в размерах лимфатических узлов в паху;
- при ходьбе болит в паху – боль связана со сдавливанием окружающих тканей новообразованием;
- повышенная температура тела и обильная ночная потливость;
- ощущение давления в паху;
- зуд в паху – часто, но не всегда.
Если обнаружить раковую опухоль в паху своевременно, когда она первичная, то на ранней стадии есть высокая вероятность того, что удастся побороть заболевание полностью и сохранить жизнь.
6. Колликулит
Болезнь характеризуется воспалительным процессом в семенном бугорке, находящемся на задней стенке уретры. Патология доставляет сильный дискомфорт, и требуется обязательно проводить лечение с обращением к урологу. При движении боли в бедре и паху усиливаются. О наличии заболевания свидетельствуют такие проявления:
- боль в паху при ходьбе, распространяющаяся на бедра и брюшину, а при особенно сильном воспалении она может отдаваться даже в колени и поясницу;
- нарушения эрекции;
- нарушение выделения спермы;
- затруднения при мочеиспускании.
© shutterstock
Иногда наблюдается и не совсем типичная симптоматика. При ней болеть в паху тоже будет, но, кроме боли, возникают спонтанная эрекция и семяизвержение, которые могут наблюдаться несколько раз в день. Это связано с раздражением определенной группы нервных окончаний.
7. Псоас-абсцесс живота
Заболевание связано с гнойным воспалением, которое локализуется в толще подвздошно-поясничной мышцы. Болезненность паха при ходьбе в этом случае появляется обязательно. Чаще всего патология диагностируется у лиц младше 30 лет. Болезнь носит бактериальный характер. Возбудитель обычно проникает из мягких тканей, расположенных рядом, после неудачной хирургической манипуляции или после травмы острым тонким предметом, рану от которого сложно полноценно обработать.
© shutterstock
Симптомы болезни такие:
- боль в низу живота – болит левый и правый бок одновременно;
- при ходьбе болит в паху и бедре;
- боль в пояснице;
- общее ухудшение состояния;
- затруднения при быстрой ходьбе.
Лечение патологии проводится хирургическим путем. Болезнь требует вскрытия внутреннего нарыва и дальнейшей полноценной антибактериальной терапии. В большинстве случаев больному требуется обязательная госпитализация. Для того чтобы поставить точный диагноз, обязательно проводится полноценное обследование, так как в ряде случаев болезнь имеет несколько смазанную симптоматику.
Редкие причины боли в паху при ходьбе
Врачи также выделяют и менее частые причины, по которым может появиться боль в области паха при ходьбе. К таким факторам, вызывающим проблему, относят:
- воспаление бедренной кости – боль может быть слева или справа;
- фурункул в области паха;
- коксартроз – может возникать слева или справа;
- укусы насекомых;
- аппендицит с нетипичной картиной – боль возникает в паху справа;
- потертость в области паха;
- опрелость в паху;
- намятость тканей узким бельем.
Врач, как правило, может точно определить даже редкие причины, из-за которых появляется боль в паху после ходьбы или во время нее.
© shutterstock
К кому из врачей обратиться
Для лечения болей в паху при ходьбе может потребоваться обращение к разным специалистам в зависимости от причины нарушения. Чаще всего терапией патологии занимаются:
- уролог;
- гинеколог;
- венеролог;
- травматолог;
- хирург;
- онколог.
Иногда может потребоваться обращение к ортопеду или дерматологу.
Выводы
Если во время ходьбы болит пах, это является серьезным симптомом, который заслуживает внимания. Почти всегда для решения проблемы необходимо, не теряя времени, посетить врача и провести полноценное лечение, иногда даже с хирургическим вмешательством. Боль при ходьбе в паху – это всегда патология.
Интересно0Не интересно0Болит правый бок при ходьбе
В процессе двигательной активности у пациентов часто возникают жалобы на болевые ощущения и дискомфорт. Это обусловлено спазмами диафрагмы – мышцы, которая отделяет сердце и легкие от брюшной полости и желудка. Когда болит правый бок при ходьбе рекомендовано воздерживаться от самолечения и обратиться к врачу. Частая причина дискомфортных ощущений – недостаточная подготовка к активному движению. Возможны и другие факторы, связанные с нарушением функционирования внутренних органов.
Причины
Болевые ощущения колющего характера указывают на нарушения пищеварения. Это приводит к перенапряжению связок диафрагмы, болевым импульсам, иррадирующим в бок. Для уменьшения неприятных симптомов рекомендовано ограничить интенсивную двигательную активность на протяжении 120 минут после приема пищи. Болевые импульсы также могут быть обусловлены прогрессированием патологических состояний:
- цирроза
- холестаза
- гепатоза
- перегиба желчного пузыря
- грыжи пищевода
- панкреатита
- гастрита
- нефроптоза
- грыжи
- спазмов печеночного угла толстого кишечника
- правосторонней пневмонии, плеврита
- мочекаменной болезни
Такие острые состояния как аппендицит и тромбоз полых вен требуют экстренной госпитализации пациента и незамедлительного оказания медицинской помощи. При ходьбе и быстром беге размеры кишечника увеличиваются, при этом орган сдавливает диафрагму. Боль в боку, которую ощущает пациент обусловлена травмированием мышц диафрагмы.
Выбрать специалиста, прочитать отзывы и записаться на прием к терапевту онлайн
Холестаз

Пи холестазе нарушается движение желчи, формируются застойные явления. Печень теряет способность выводить желчные образования, наблюдается накапливание кислот и холестерина. При внутрипеченочной форме болезни вывод желчных образований нарушен на клеточном уровне. Болезнь развивается у пациентов с вирусной инфекцией, на протяжении беременности, на фоне использования медикаментов, которые содержат мужские половые гормоны и аминозин. При подпеченочной форме наблюдается сдавливание и закупорка большого желчного протока. Причина: гельминты, опухоли, конкременты.
Пациент жалуется на:
- болевые импульсы в правом подреберье
- каловые массы, окрашенные в белесо-серый цвет
- потемнение мочи
- понос с неприятным запахом
- уменьшение остроты зрения
Из-за нарушения выделительной функции гепацитов повышается холестерин, медь, фосфолипиды, желчные кислоты, билирубин, щелочная фосфатаза в сыворотке крови. В моче обнаруживают желтые пигменты. Скопление желчных кислот в крови приводит к раздражению нервных окончаний. Нарушается сон, возникает кожный зуд, при увеличении концентрации билирубина прогрессирует желтуха.
- при надпочечной форме болезни наблюдается усиленный распад билирубина
- при печеночной ослабевает захват, связывание и выведения билирубина клетками печени
- при подпеченочной нарушен отток билирубина по желчевыделительной системе
Длительная желтуха чревата печеночной недостаточностью, энцефалопатией, сепсисом.
Жировой гепатоз
Жировой гепатоз развивается у пациентов с обменными нарушениями и сопровождается развитием воспалительных процессов в печени. Болезнь наблюдается у пациентов с:
- дефицитом белка в ежедневном рационе
- сахарным диабетом
- различными видами гепатитов
- наркотической и алкогольной зависимостью
- интоксикацией спорами грибов, газами, химическими соединениями
- нехваткой кислорода на фоне сердечно-сосудистых нарушений, патологий органов дыхания
Болезнь сопровождается формированием физброзных тканей возле вен печени. Жировая ткань полностью замещает клетки печени, в группу риска попадают люди, злоупотребляющие спиртными напитками. Возникают жалобы на боль в правом подреберье приступообразного характера. Печень увеличивается в размерах из-за жировых отложений, наблюдается формирование рубцовых фиброзных изменений, клетки печени трансформируются в связующие ткани.
Цирроз

Цирроз печени – запущенная форма поражения органа, обусловленная хроническим гепатитом, инфекционными поражениями, алкоголизмом, обменными нарушениями. У пациентов с циррозом:
- обесцвечивается кал и темнеет моча
- увеличен живот
- кровят десна
- язык приобретает блестящую поверхность, ярко-розовую окраску
- поносы чередуются с запорами
Возникают жалобы на тошноту и рвоту, постоянную боль в правом подреберье, отрыжку, чувство тяжести в абдоминальной области.
Калькулезный холецистит
Калькулезный холецистит – разновидность холецистита, которая при которой в желчном пузыре образуются конкременты. Болезнь развивается у пациентов с:
- избыточным, нерегулярным питанием
- болезнями печени
- малоподвижным образом жизни, который приводит к застою желчи
- наследственной предрасположенностью
- инфекционными патологиями
При острой форме болезни возникают жалобы на колющую, острую боль в правом боку, тошноту, рвоту, снижение артериального давления, повышение температуры тела. Каловые массы обесцвечены, моча окрашена в темный цвет. Хроническая форма сопровождается горькой отрыжкой, тошнотой, ноющей болью в правом подреберье. Болевые ощущения могут трансформироваться в приступообразные, с тошнотой и рвотой при погрешностях в питании.
Перегиб желчного пузыря

Желчный пузырь – грушевидный орган, который соприкасается с печенью. Перегибы бывают врожденными (нарушено развитие плода) и приобретенными из-за травматического повреждения, чрезмерной физической активности. Пациент жалуется на боль в правом подреберье, тошноту, общую слабость, изжогу, рвоту, чувство горечи во рту, отрыжку, нарушения дефекации.
Аппендицит
Острое воспаление аппендикса, которое развивается при затруднении эвакуации содержимого из отростков в область слепой кишки. Возникает из-за закупорки просвета небольшими гельминтами, калом, продуктами гниения непереваренной еды. Пациент жалуется на:
- болевые ощущения в правом боку, в пупочной области
- увеличение температуры тела до 39-40 градусов
- холодный пот, бледность кожных покровов
- повышенное газообразование, жалобы на изжогу, отрыжку
Боль может иррадировать в левую часть туловища: подреберье, бок, усиливаться при двигательной активности.
Тромбоз полой вены
Полыми называют вены большого круга кровообращения, принимающие кровь от всех органов. Непроходимость, обусловленную тромбозом, классифицируют на частичную, ограниченную, полную. Болезнь развивается у пациентов с повреждениями грудной клетки и брюшины, а также при воздействии:
- опухолевых процессов
- осложнений инфаркта миокарда
- лимфогранулематоза
- медиастинита
- перикардита
Пациент жалуется на боль в правом боку, отеки лица, синюшность верхней половины туловища, затруднения при физической активности, назальные кровотечения, боль в голове, затуманенность сознания, повышенную утомляемость. Физическая активность, связанная с наклонными движениями, затруднена из-за приливов крови к голове. Повышение венозного давления приводит к кровотечению внутри пищевода. Быстро устают глаза, наблюдается повышенное слезоотделение. Синдром нижних полых вен наблюдается у пациентов с восходящими тромбозами, поражающими бедренные и подвздошные венозные сегменты, при сдавливании опухолью забрюшинного пространства.
Патологический процесс сопровождается:
- отеком и синюшностью абдоминальной области, нижних конечностей
- болью в пояснице, внизу живота, в правом подреберье
- болевые ощущения иррадируют в поясничную область, почки
На нижних конечностях формируются трофические нарушения.
Грыжа пищеводного отверстия диафрагмы

Патологическое состояние, которое сопровождается патологическим расширением кольца пищеводного отдела диафрагмы. При этом органы брюшной полости начинают смещаться в область грудины.
Патология развивается под воздействием:
- ослабления мышц
- повышения внутрибрюшного давления, обусловленного беременностью, асцитом, перееданием
- генетической предрасположенности
- астенического телосложения
- нарушений моторики, которые наблюдаются при ГЭРБ, хроническом гастрите
- травматических поражений
- аномалий развития мышечных тканей диафрагмы
На начальных стадиях видимые проявления отсутствуют. Прогрессирование болезни приводит к боли в правом боку, изжоге, отрыжке воздухом, охриплости, кашлю, икоте, отдышке после употребления пищи.
Диспанкреатизм
Диспанкреатизм – совокупность синдромов, которые сопровождаются функциональное расстройство поджелудочной железы. Временное нарушение, возникающее на фоне дисфункции желудочно-кишечного тракта, отравлений, инфекционных патологий, сосудистых патологий, злоупотребления спиртными напитками. Проявляется болевыми ощущениями под правым боком, тупого характера, «обволакивающими» туловище пациента. Стул жидкий, кашицеобразный, жидкий. Возникают жалобы на горечь во рту, отрыжку, тошноту, рвоту.
Нефроптоз

Нефроптоз – патологическое состояние, которое сопровождается повышенной подвижностью почки. Орган смещают в тазовую полость, нижнюю часть живота. Болезнь сопровождается постоянным растягиванием и сужением сосудов, повышается риск перегиба мочеточника. Остатки мочи задерживаются в почках, повышается вероятность присоединения бактериальной инфекции.
Симптомы проявляются в зависимости от стадии развития патологического процесса:
- Жалобы на ноющую, тянущую боль в пояснице с правой стороны, которая усиливается в вертикальном положении и уменьшается в горизонтальном.
- Усиление болевых ощущение, иррадация на всю абдоминальную область. Боли усиливаются при двигательной активности. После того как пациент ложится орган занимает свое физиологическое положение, чувствуется облегчение.
- Постоянная боль в абдоминальной области, которая отдает в правый бок и поясницу. Горизонтальное положение не облегчает симптом, наблюдаются примеси крови в моче.
Нефроптоз развивается у пациентов, которые резко скинули массу тела, перенесли инфекционную болезнь, травматические поражения органов мочевыделительной системы, а также у недавно родивших женщин.
Гастрит
Гастрит – воспалительный процесс, поражающий слизистую оболочку желудка. Острая форма развивается под воздействием кислот, щелочей, радиационного поражения. Прогрессирует у пациентов, которые длительно используют медикаменты из группы нестероидных противовоспалительных средств, на основе ацетилсалициловой кислоты.
Возникают жалобы на:
- острую, жгучую боль в правом боку
- тошноту, рвоту
- слабость
- головокружение
Хроническая форма наблюдается у пациентов, которые употребляют чрезмерно острую и грубую пищу, плохо пережевывают пищу, питаются всухомятку, длительно нарушают режим питания, злоупотребляют спиртными напитками, предрасположены к развитию болезни. Клиническая картина ухудшается у людей, которые подвержены эндогенным интоксикациям, патологиям мочевыделительной системы.
Патологический процесс сопровождается:
- ноющей или острой жгучей болью в правом боку, которая усиливается в процессе приема пищи
- нарушением аппетита
- метеоризмом
- чувством переполненности в верхней части абдоминальной области после приема пищи
- снижением веса
Хроническая форма сопровождается частыми рецидивами.
Паховая грыжа

Паховая грыжа – патологическое состояние, которое сопровождается дефектами брюшных стенок в паховой области. Внутренние органы при этом выпячиваются наружу. Болезнь развивается у пациентов с хроническими запорами, после поднятия тяжелых предметов, при повышении внутрибрюшного давления. Среди предрасполагающих факторов выделяют наследственную предрасположенность. Слабость соединительных тканей и мышечных стенок. Патология сопровождается болью в правом боку, образованием плотных, эластичных выпячиваний в области паха, жжением и покалыванием в пораженной области. Рыжа увеличивается в размерах при физических нагрузках, кашле.
Панкреатит
Панкреатит – воспалительный процесс, поражающий поджелудочную железу. Протекает в острой и хронической форме. Сопровождается болью в правом боку, иррадирующей в спину, кашицеобразным стулом, в котором наблюдаются остатки непереваренной еды, интоксикацией: лихорадкой, тошнотой, рвотой, нарушениями аппетита, общей слабостью. Патологический процесс развивается под воздействием алкогольной интоксикации, желчнокаменной болезни, воспалительных патологий двенадцатиперстной кишки, травматических поражений, наследственной предрасположенности к обменным нарушениям.
Возможные осложнения
Отсутствие качественной, своевременной помощи чревато осложнениями.
- У пациентов с нефроптозом повышается вероятность развитие артериальной гипертензии, пиелонефрита, гидронефроза.
- Желтуха и холестаз чреваты печеночной недостаточностью, энцефалопатией, сепсисом.
- Острое течение калькулезного холецистита приводит к гнойному воспалению и некрозу тканей, образованию желчных колик.
- У пациентов с аппендицитом может развиться перитонит.
- Панкреатит осложняется ложной кислой поджелудочной железы, панкреонекрозом, панкреатогенным асцитом, абсцессом поджелудочной железы, легочными осложнениями. Хроническая форма болезни провоцирует эндокринные нарушения, сахарный диабет.
- Гастрит может привести к язвенному поражению ЖКТ, развитию желудочного кровотечения.
- Грыжи чреваты ущемлениями, которые сопровождаются резкой болью, рвотой, отсутствует глотательного рефлекса, бледностью кожи, нарушениями сознания.
- Перегиб желчного пузыря может привести к некрозу тканей. При разрыве пузыря желчь трансформируется в брюшинную область, повышается вероятность развития перитонита.
Для уменьшения риска развития осложнений рекомендовано соблюдать все указания врача в процессе консервативной терапии, в восстановительный период после хирургического вмешательства.
К какому врачу обратиться

При боли и дискомфортных ощущения в боку рекомендовано обратиться к гастроэнтерологу, терапевту. В дальнейшем может потребоваться консультация врачей смежных специальностей: хирурга, кардиолога, остеопата.
Выбрать специалиста, прочитать отзывы и записаться на прием к терапевту онлайн
Диагностика

Для постановки точного диагноза проводят очный осмотр и опрос пациента, пальпируют правый бок. Назначают дополнительные методы диагностики:
- общий анализ крови
- биохимическое исследование крови: амилазу, липазу, лептин, выявляют дефицитные состояния
- общий анализ мочи
- ультразвуковое исследование органов брюшины, печени, селезенки для выявления функциональных изменений
- гастроскопию
- рентгенографию брюшной полости
- радионуклидное сканирование
- исследуют кал, проводят функциональные тесты
Пациентам с гастритом рекомендуют эзофагогастродуоденоскопию, биопсию слизистых оболочек ЖКТ, исследуют желудочную секрецию.
Диагностику тромбоза полой вены проводят с задействованием:
- Флебографии – рентгенологической методики, в процессе которой врач делает серию снимков. Чтобы проанализировать состояние печеночных вен и их ответвлений предварительно вводят контрастный препарат.
- Верхней и нижней кавографии – пациенту вливают контрастное вещество, проводят рентгенологическую диагностику нижних и верхних полых вен.
- Радионуклидной диагностики – в организм вводят радиофармпрепараты, оценивающие состояние внутренних органов.
- Исследования мочи, кала, общего и биохимического анализа крови.
- Ультразвуковой диагностики брюшины.
Боль в правом боку может быть обусловлена бегом, ходьбой, межреберной невралгией, миозитом, остеохондрозом, нарушением целостности костных тканей. Чтобы поставить точный диагноз требуется дифференциальная диагностика, очный осмотр опытного специалиста.
Лечение
Схему терапии подбирают после выявления первопричинного фактора, который вызывает боль.
| Нефроптоз | На начальных стадиях показана консервативная терапия:
Осложнения и поздние стадии патологического процесса – показание для проведения хирургического вмешательства. |
| Аппендицит | Хирургическое удаление отростка |
| Панкреатит | Острая форма болезни:
Хроническая форма: диета, обезболивающие средства, заместительная терапия, витаминные комплексы. Своевременно лечат сахарный диабет, желчнокаменную болезнь. |
| Холестаз | Консервативная терапия:
Отсутствие эффекта от консервативной терапии – показание для хирургического вмешательства. |
| Перегиб желчного пузыря |
При неэффективности консервативных мер показано хирургическое вмешательство. |
| Калькулезный холецистит | Для уменьшения обострения назначают:
По показаниям удаляют конкременты. |
| Гастрит |
|
| Паховая грыжа |
|
| Грыжа пищеводного отверстия диафрагмы | На начальной стадии патологи – коррекция рациона и образа жизни. При прогрессировании болезни – хирургическая пластика грыжевых ворот с последующим удалением пораженных сегментов. |
| Тромбоз полой вены |
|
Пациенту рекомендовано в точности соблюдать все рекомендации врача, принимать лекарственные препараты согласно инструкции, проходить курс физиотерапии. После хирургического вмешательства восстанавливаются под наблюдением врача-реабилитолога.
Прогноз

Прогноз зависит от причины, провоцирующей боль, степени прогрессирования патологического процесса, сопутствующих осложнений, возраста пациента. При панкреатите отсутствие своевременной терапии чревато эндокринными нарушениями, сахарным диабетом. Чем раньше начинается лечение заболевания, тем благоприятнее прогноз. Превентивная медицина позволяет выявить нарушений на ранней стадии, клеточном уровне и скорректировать дефицитные состояния и нарушения, вызывающие патологию. Боль в правом подреберье может предвещать опасный патологический процесс, поэтому оставлять симптом без внимания нельзя.
Профилактика
Для профилактики болевых ощущений и дискомфорта придерживаются таких рекомендаций:
- хорошо разогреваются перед занятиями спортом
- не занимаются спортом сразу после еды, ждут не менее 2-3 часов
- не употребляют большое количество жидкости в процессе тренировок
- пользуются широким эластичным поясом для стягивания брюшного пресса
- двигательная активность должна быть умеренной, не стоит заниматься через боль и чрезмерные усилия
- отказываются от вредных привычек: употребления алкогольных напитков, курения
Пациентам рекомендовано своевременно лечить болезни желудочно-кишечного тракта, желчевыводящей системы, сердца, позвоночного столба, органов дыхания. Если боль возникла в процессе тренировки рекомендовано сделать глубокий вдох, втянуть живот и сделать несколько упражнений пранаямы (дыхательной гимнастики). Если болевые ощущения не проходят рекомендовано воздерживаться от самолечения и обратиться за консультацией к врачу. После интенсивной тренировки рекомендовано посетить бассейн или сауну, посетить класс йога, пилатеса.







