Как привести в норму высокий уровень холестерина без лекарств?
Холестерин — это восковое жироподобное вещество, которое содержится во всех клетках тела. Организму необходим холестерин для выработки гормонов, витамина D и веществ, которые помогают переваривать пищу. Однако чрезмерное накопление холестерина в крови, другими словами высокий уровень холестерина, может привести к серьезным заболеваниям. Подробнее об этом рассказываем в статье.
Холестерин делится в основном на такие виды, как ЛПНП и ЛПВП. Оба являются липопротеинами, которые представляют собой соединения, состоящие из жира и белка. Они несут ответственность за перенос холестерина в кровь по всему телу.
ЛПНП — это липопротеины низкой плотности, часто называемые «плохим» холестерином. Высокий уровень холестерина ЛПНП приводит к накоплению бляшек на стенках артерий.
Высокий уровень холестерина низкой плотности может вызвать две отдельные и одинаково серьезные проблемы.
ЛПВП — это липопротеины высокой плотности или «хороший» холестерин. Он переносит “плохой” холестерин обратно в печень, где он расщепляется и выводится из организма.
ЛПОНП означает липопротеины очень низкой плотности. Этот вид также называют «плохим» холестерином, потому что он тоже способствует накоплению бляшек в артериях. Но ЛПОНП в основном переносят не холестерин, а высокий уровень триглицеридов.
Причины высокого уровня холестерина
В норме холестерина высокой плотности должно быть намного больше чем низкой. Причиной высокого уровня холестерина может быть генетическая склонность, но чаще всего – это нездоровый образ жизни.
Причины высокого уровня холестерина включают:
- Нездоровое питание: употребление большого количества вредных жиров.
 Один тип, насыщенные жиры, содержится в некоторых мясных, молочных продуктах, шоколаде, выпечке, а также во фритюре и полуфабрикатах. Другой тип, трансжиры, содержится в некоторых жаренных и обработанных пищевых продуктах. Употребление насыщенных жиров и трансжиров является причиной высокого уровня холестерина в крови.
Один тип, насыщенные жиры, содержится в некоторых мясных, молочных продуктах, шоколаде, выпечке, а также во фритюре и полуфабрикатах. Другой тип, трансжиры, содержится в некоторых жаренных и обработанных пищевых продуктах. Употребление насыщенных жиров и трансжиров является причиной высокого уровня холестерина в крови.
- Недостаток физической активности. Отсутствие спорта, сидячий и малоподвижный образ жизни, все это снижает уровень ЛПВП (хорошего) холестерина.
- Курение. Снижает уровень холестерина ЛПВП, особенно у женщин, отчего высокий уровень холестерина (плохого) и появляется.
- Возраст. Риск повышенного холестерина увеличивается с возрастом.
- Вес. Причины высокого уровня холестерина в крови могут быть связаны с лишним весом.
Симптомы высокого уровня холестерина
Повышенный уровень холестерина обычно не вызывает никаких симптомов.
- стенокардия, боль в груди;
- тошнота;
- крайняя усталость;
- сбивчивое дыхание;
- боль в шее, челюсти, верхней части живота или спине;
- онемение или холод в конечностях;
- внезапная потеря равновесия и координации;
- головокружение;
- путаница;
- помутнение зрения или двоение в глазах;
- внезапная сильная головная боль.
Важно! Если вы обнаружили у себя какой-либо из вышеперечисленных признаков высокого уровня холестерина, обязательно обратитесь за консультацией к врачу. Анализ крови — единственный способ определить, есть ли он у вас.
Диагностика уровня холестерина
Для определения количества циркулирующего в крови холестерина (диагностики высокого уровня холестерина) берется анализ крови на липидограмму.
Липидограмма включает определение следующих компонентов:
- Липопротеины – играют роль переносчиков холестерина в организме:
низкой плотности («плохой» холестерин) – оседают на стенках сосудов. Их должно быть как можно меньше — менее 100 мг / дл;
высокой плотности («хороший» холестерин) – переносит холестерин к клеткам печени для переработки. Их количество должно быть, напротив, больше, высокий уровень холестерина ЛПВП — 60 мг / дл или выше.
- Триглицериды – в норме этот тип жиров хранится в жировых клетках по всему телу. Их высокий уровень в крови является причиной сердечно-сосудистых заболеваний. Нашему организму необходимо, чтоб их было как можно меньше — менее 150 мг / дл.
- Общий холестерин – общее количество циркулирующего в крови холестерина. Этот показатель имеет свойство расти с возрастом. Но у людей, придерживающихся здоровой диеты, такой тенденции не наблюдается.
Какой уровень холестерина в крови считается высоким?
Общий холестерин обычно считается «погранично высоким», если он составляет от 200 до 239 мг / дл; «высоким», если он превышает 240 мг / дл.
Очень высокий уровень холестерина ЛПНП — от 130 до 159 мг / дл. Какой уровень холестерина ЛПНП считается высоким? — если он превышает 160 мг / дл.
Уровень холестерина ЛПВП, который должен иметь напротив высокий уровень хорошего холестерина, считается “низким”, если он ниже 40 мг / дл.
Чем опасен высокий уровень холестерина в крови
Высокий уровень холестерина может вызвать опасное накопление холестерина и других отложений на стенках артерий (атеросклероз). Эти отложения (бляшки) могут уменьшить кровоток по артериям. Чем опасен для человека высокий уровень холестерина в крови? Высокий уровень холестерина может вызвать такие последствия, как:
- Ишемическая болезнь. Если поражены артерии, которые снабжают сердце кровью (коронарные артерии), человека может мучить боль в груди (стенокардия) и другие симптомы ишемической болезни сердца.
- Инфаркт. Чем опасен высокий уровень холестерина? Если бляшки разрываются, на месте разрыва может образоваться сгусток крови, блокирующий поток крови или закупоривающий артерию ниже по течению.

- Инсульт. Подобно сердечному приступу, инсульт возникает, когда сгусток крови блокирует приток крови к части мозга.
- Заболевание периферических артерий. При ЗПА жировые отложения накапливаются вдоль стенок артерий и влияют на кровообращение, в основном в артериях, ведущих к ногам и ступням. Также могут быть поражены артерии почек.
- Сахарный диабет 2 типа. Чем опасен для организма высокий уровень холестерина в крови? Даже если контроль уровня сахара в крови хороший, у людей с диабетом, как правило, повышается уровень триглицеридов, снижается уровень ЛПВП, а иногда и повышается уровень ЛПНП, что увеличивает вероятность развития атеросклероза.
- Высокое артериальное давление (гипертония). Чем опасен высокий уровень холестерина в крови? Когда артерии затвердевают и сужаются, сердцу приходится намного сильнее напрягаться, чтобы перекачивать через них кровь.
 В результате артериальное давление становится аномально высоким.
В результате артериальное давление становится аномально высоким.
Диета при высоком уровне холестерина
Наилучшим вариантом диеты при атеросклерозе сосудов является диета, основанная преимущественно на растительной пище. Но это не означает, что вы должны полностью отказаться от мяса. Добавляя в свой рацион продукты из цельного зерна, вы снижаете риск закупорки артерий при атеросклерозе на 30%.
Принципы диеты при высоком уровне холестерина:
- Добавляйте одну порцию овощей и/или фруктов в каждый прием пищи (для большего аппетита выбирайте красочную темную зелень, оранжевые апельсины, померанцевую хурму, синий виноград, различные ягоды и т.д.).
- Заменяйте обычные крупы, хлеб на изделия из цельного зерна (вместо белого риса – коричневый или дикий, вместо белого хлеба – хлеб из проросших зерен, вместо готовых злаковых завтраков – овес).
- Добавляйте в пищу больше бобовых (горох, бобы, чечевица обладают не только приятным вкусом, они еще и отлично связывают холестерин в пищеварительном тракте).

- Включите в рацион орехи, семена, жирную рыбу (например, лосось), добавки Омега-3 (они способны на 30% снижать уровень триглицеридов в крови), авокадо и оливковое масло. В этих продуктах содержатся полезные жиры (ненасыщенные), которые снижают уровень «плохого» холестерина.
- Снижайте количество потребляемого в день сахара (сахар служит источником других не менее вредных жиров – триглицеридов; меньше сахара – меньше вредных жиров).
Советы, как снизить высокий уровень холестерина
Чем раньше вы займетесь снижением уровня холестерина, тем меньшим будет риск возникновения сердечно-сосудистых болезней.
Для коррекции уровня холестерина применяются препараты группы статинов, а также другие лекарства, снижающие уровень липидов в крови. Наряду со своей эффективностью, эти препараты имеют и ряд побочных эффектов, таких как ухудшение памяти, снижение концентрации, снижение толерантности к физической нагрузке, боль в мышцах и депрессия.
Несмотря на то, что такие препараты являются необходимыми для коррекции повышенного уровня холестерина, коррекция диеты, соответствующая физическая нагрузка и некоторые дополнительные вещи могут быть мощным дополнением к медикаментозному лечению, а в некоторых случаях – служить альтернативой.
Согласно рекомендациям врачей, если уровень «плохого» холестерина (ЛПНП) находится в пределах 75-80 мг / дл и у вас нет сопутствующих заболеваний сердца, диабета и т.д., вы можете ограничиться природными способами его контроля. Если же количество ЛПНП превышает 80 мг / дл к диете и здоровому образу жизни необходимо подключать медикаментозное лечение.
Если вы задаетесь вопросом: “У меня высокий уровень холестерина, что делать?” — у нас есть на него ответ.
Придерживайтесь диеты
Что нельзя есть при высоком уровне холестерина? Если у вас высокий уровень холестерина, необходимо исключить из рациона следующие продукты (с высоким уровнем холестерина):
- трансжиры: выпечка, печенье, крекеры и некоторые виды маргарина, попкорн, конфеты, пончики, фаст-фуд;
- соль: продукты, содержащие слишком большое количество натрия могут повысить уровень “плохого” холестерина и артериальное давление;
- сахар: слишком большое потребление сахара может вызвать проблемы с набором веса, сердечными заболеваниями, диабетом, а также холестерином;
- молочные продукты: молоко, масло, жирный йогурт и сыр содержат много насыщенных жиров;
- красное мясо: свинина, говядина и тд.
 , как правило, имеют высокое содержание насыщенных жиров и холестерина;
, как правило, имеют высокое содержание насыщенных жиров и холестерина; - обработанное мясо: бекон, колбаса, сосиски; необходимо ограничить количество обработанного мяса в целом из-за высокого содержания натрия и низкого содержания питательных веществ;
- жареная еда: картофель фри, жареный цыпленок с кожей и другие продукты, приготовленные во фритюре, содержат большое количество насыщенных жиров и холестерина из масла, в котором они готовятся.
Контролируйте количество пищи
Как снизить высокий уровень холестерина? Людям с высоким уровнем холестерина и тем, кто подвержен высокому риску сердечно-сосудистых заболеваний или страдает ними, — рекомендуется ограничить содержание холестерина в пище до не более 300 мг в день.
Ведите активный образ жизни
Наиболее действенными при атеросклерозе являются кардио тренировки. Они помогают снизить высокий уровень холестерина в крови, количество общего жира и триглицеридов в организме, а также являются отличным средством от стресса.
Если у вас нет возможности тренироваться в зале, делайте хоть что-то! Даже 20-минутная прогулка после приема пищи поможет снизить уровень триглицеридов.
Старайтесь не работать сверхурочно, вести активный образ жизни, уделять время прогулкам, ходьбе, бегу. Чередуйте более интенсивные и менее интенсивные тренировки.
Следите за нормой веса
Почему высокий уровень холестерина связан с весом? Излишний вес и ожирение могут приводить к негативным последствиям например, к закупорке сосудов, риску инфаркта и инсульта, сахарного диабета и других состояний.
Не секрет, что когда снижается общее количество жировых отложений в организме, снижается и уровень «плохого» холестерина. Поэтому, любой доктор порекомендует вам сбросить несколько килограммов.
- Употребляйте меньше жирного, жареного, соленого и сладкого.
- Если вы пьете сладкие напитки, переходите на воду.
- Введите в ежедневный рацион небольшие перекусы — фрукты, орехи. Откажитесь от печенья, попкорна и других вредных снеков.

- Если вы хотите чего-нибудь сладкого, попробуйте конфеты с небольшим содержанием жира или без него, например, мармелад.
- Ищите способы включить больше активности в свой распорядок дня, например используйте лестницу вместо лифта, больше гуляйте.
Избегайте стрессов
Когда тело подвергается стрессу, происходят многочисленные физиологические реакции. Одна из реакций — изменение уровня и компонентов гормонов в крови. Если вы испытываете постоянный и длительный стресс, будь-то на работе или дома, тело выделяет адреналин и кортизол, гормоны, которые ускоряют ваше сердце и обостряют мозг. Высокий уровень кортизола, в результате хронического стресса, может вызвать высокий уровень холестерина в крови, а также другие риски сердечных заболеваний. Поэтому очень важно сохранять психоэмоциональное спокойствие, избегать переутомления и стрессовых ситуаций.
|
Простые шаги для снижения холестерина Видео наглядно объясняющее вред холестерина:
http://www.a2news.ru/ |
полный гайд по норме, причины появления, советы по продуктам
Следить за уровнем холестерина нужно не только в зрелом возрасте: атеросклероз стремительно молодеет. Неправильное питание, стрессы, сидячая работа и отсутствие физической нагрузки могут стать причинами серьезных сердечных заболеваний даже у молодежи. Что полезно знать о плохом и хорошем холестерине, как не допустить его дисбаланса и какие продукты необходимо добавить в свое меню – разбираемся в этой статье.
Холестерин не враг. Так зачем он нужен?
Холестерин (или холестерол) – это органическое вещество, которое с рождения содержится в клетках людей и животных. Он относится к жизненно важным липидам, активно синтезируется в организме и не может быть заменен ничем другим, поскольку выполняет целый перечень полезных функций.
На что влияет холестерин:
- укрепляет стенки клеток, участвует в транспорте веществ внутрь клетки и обратно,
- участвует в процессе пищеварения,
- участвует в образовании кортикостероидных и половых гормонов,
- стимулирует выработку витамина D и желчной кислоты,
- защищает и укрепляет нервные волокна.
Тогда почему чаще всего его упоминают в негативном значении и в компании страшных заболеваний? Дело в том, что в процессе переработки в организме холестерин может стать «плохим». Разберемся, что подразумевают врачи под этим термином.
Какой холестерин хороший, а какой плохой?
Чтобы перемещаться по организму и попадать в органы и ткани, холестерин использует в качестве транспорта липопротеины. Различают липопротеины высокой плотности (ЛПВП) и липопротеины низкой плотности (ЛПНП).
Хороший холестерин – это связка холестерола с липопротеинами высокой плотности. В таком соединении основную часть занимает белок, а самого холестерина немного. ЛПВП легко переносят липиды от органов и тканей в печень. Холестерин нигде не оседает, доставляется в печень и выводится оттуда с желчью. Кроме того, по пути липопротеины высокой плотности могут собирать остатки избыточных ЛПНП и также возвращать в печень. За это такие соединения именуют «хорошим холестерином».
В соединениях с липопротеинами низкой плотности мало белка и много холестерина. С помощью ЛПНП он добирается до органов и тканей, чтобы выполнить свои функции, однако по пути может задерживаться на стенках сосудов. Липопротеины низкой плотности сложно выводятся из организма и имеют свойство накапливаться с возрастом. Именно ЛПНП принято называть «плохим холестерином».
Липопротеинов высокой и низкой плотности в организме непостоянное число. Баланс может изменяться. Переизбыток плохого и недостаток хорошего холестерина имеет прямое отношение к атеросклерозу. Поэтому важно отслеживать колебания ЛПВП и ЛПНП, чтобы понимать, о повышении какого холестерина в крови идет речь.
Сколько холестерина должно быть у женщин и мужчин: норма по возрасту
Нормы холестерина отличаются у мужчин и у женщин и меняются в зависимости от возраста. По мере взросления постепенно увеличивается нижняя граница. В возрасте до 50 лет у мужчин показатели могут быть чуть выше, а после 50 лет должны быть ниже, чем у женщин.
Норма общего холестерина, ммоль/л
| Возраст | Женщины | Мужчины |
| 20–30 лет | 3,16–5,75 | 3,16–6,32 |
| 30–40 лет | 3,37–6,27 | 3,57–6,99 |
| 40–50 лет | 3,81–6,86 | 3,91–7,15 |
| 50–60 лет | 4,20–7,77 | 4,09–7,15 |
| 60–70 лет | 4,45–7,85 | 4,12–7,10 |
| 71 год и старше | 4,48–7,25 | 3,73–6,86 |
Однако врачи считают, что уровень холестерина выше 6 ммоль/л уже представляет риск для здоровья, поскольку может стать причиной атеросклероза. А потому для удобства можно запомнить следующие цифры:
- нормальный уровень холестерина – до 5 ммоль/л,
- умеренно повышенный холестерин – 5–6 ммоль/л,
- повышенный – от 6 ммоль/л и более,
- критично повышенный холестерин – 7,8 ммоль/л.
Важно: приведенная информация является ознакомительной. Интерпретировать анализы и принимать решение о назначении препаратов или любой другой терапии должен врач.
Все начинается с повреждения внутренней оболочки сосуда (эндотелия). Например, из-за воздействия бактерий или вирусов. На ней появляется едва заметная щербинка. Холестерин, соединившийся с липопротеином низкой плотности, следует по такому сосуду, цепляется за поврежденный участок и остается на нем. Это создает препятствие для других таких же соединений ЛПНП, которые с легкостью теряют липиды и оставляют их на стенке сосуда. Появляется небольшая и достаточно мягкая бляшка.
Спустя время она обрастает коллагеном, накапливает кальций и все больше разрушает внутреннюю стенку сосуда, делая ее тонкой и ломкой. Разросшаяся бляшка сужает полость сосуда и мешает крови свободно проходить через него, нарушая тем самым доставку кислорода и других жизненно важных веществ к тканям и органам, например к сердцу или мозгу. Чаще всего атеросклероз повреждает именно коронарные артерии, связанные напрямую с сердцем. В результате развивается ишемическая болезнь и другие сердечно-сосудистые заболевания:
- ишемическая болезнь сердца – сужение коронарной артерии, недостаток кислорода в сердечной мышце, нарушение ее работы;
- гипертония – повышенное артериальное давление, на фоне которого возникают инсульт, инфаркт и другие осложнения;
- инсульт – нарушение кровообращения мозга из-за повреждения его сосудов;
- инфаркт – гибель участка сердечной мышцы из-за прекращения кровоснабжения.
Есть и еще один риск. Атеросклероз иногда становится причиной внезапной смерти. Дело в том, что при повышении артериального давления кровь проникает внутрь бляшки на стенке сосуда и начинает сворачиваться. Свернувшаяся кровь образует тромб, который может частично или полностью закупорить сосуд. Если тромб будет достаточно большим, то, придя в движение, рано или поздно закупорит сердечную или легочную артерию и может стать причиной летального исхода.
Таким образом, повышенный холестерин в соединении с липопротеинами низкой плотности (ЛПНП) увеличивает риск возникновения атеросклероза, тромбоза, ишемический болезни, инфаркта и других сердечно-сосудистых заболеваний. Холестерин в составе липопротеинов высокой плотности (ЛПВП), свою очередь, играет защитную роль и помогает очистить организм от избытка липида.
Почему холестерин называют тихим убийцей
О том, что холестерин повышен, человек не всегда может узнать по внешним признакам. Поэтому проблема долгое время остается без внимания, а ситуация продолжает ухудшаться. Чаще всего себя проявляют уже симптомы сопутствующих заболеваний. Нередко повышение холестерина обнаруживается только после инфаркта. Вот почему холестерин называют тихим убийцей.
Обнаружение любого из нижеперечисленных симптомов – веский повод для того, чтобы сдать кровь и проверить уровень холестерина. Чем раньше сделать анализ на определение липидного баланса, тем больше шансов победить болезнь.
Симптомы высокого холестерина:·
- преждевременное выпадение волос у мужчин,
- нарушение менструального цикла у женщин,
- появление на коже (чаще всего возле глаз) ксантом – желтоватых пятен и бугорков,
- стенокардия и давящие боли в области сердца,
- боли и дискомфорт в ногах при ходьбе и нагрузках,
- разрывы кровеносных сосудов, проблемы с венами.
Вот почему врачи рекомендуют регулярно сдавать анализы для профилактики: 1–2 раза в год, в зависимости от возраста и наличия факторов риска.
Причины повышения холестерина
Повышенный холестерин принято связывать с переизбытком в рационе животных жиров. Жареное мясо, колбасы, копчености, жирные кисломолочные продукты, картошка фри, чипсы и прочие вредные продукты – вот далеко не полный список главных врагов всех тех, кто стремится поддерживать холестерин в норме. Однако ситуация несколько сложнее.
Дело в том, что с пищей человек получает около 20–30% общего холестерина, остальной синтезируется в клетках (преимущественно в печени). К тому же весь холестерин в продуктах можно считать нейтральным. А вот станет ли он плохим или хорошим, зависит уже от того, сколько липопротеинов высокой или низкой плотности в организме человека. На их качество влияет слаженная работа всего организма.
Эндокринные заболевания, нарушения обменных процессов, болезни печени, кишечника и надпочечников – вот основные причины возникновения ЛПНП и, как следствие, высокого холестерина. А фастфуд и жирные продукты дополнительно усугубляют ситуацию. Сбои в работе вышеперечисленных систем чаще всего вызваны неправильным образом жизни. В более редких случаях патологии могут быть наследственными.
Наследственные причины высокого холестерина (проявляются в раннем возрасте):
- низкий уровень эстрогена у женщин,
- атеросклероз и ишемическая болезнь у близких родственников,
- артериальная гипертензия.
Приобретенные причины высокого холестерина:
- малоподвижный образ жизни,
- лишний вес и ожирение, сахарный диабет,
- переедание и обилие в рационе вредной жирной пищи,
- курение, злоупотребление алкоголем,
- частые стрессовые ситуации,
- прием гормональных медикаментов,
- дефицит витамина D и омега-3-полиненасыщенных жирных кислот,
- заболевания ЖКТ,
- дисфункция почек.
Повышение холестерина также происходит с возрастом. У мужчин признаки высокого холестерина, как правило, проявляются раньше – уже после 35–40 лет. Женщины 50+, вступив в период менопаузы, тоже часто становятся подвержены этой патологии. Поскольку нарушение баланса хорошего и плохого холестерина происходит незаметно для человека, врачи рекомендуют регулярно сдавать анализы и следить за уровнем холестерола. Мужчинам это нужно делать после 40 лет, женщинам после 50 лет, независимо от самочувствия.
Как правильно сдавать анализ на холестерин в крови
Сдавать кровь на холестерин рекомендуется не реже одного раза в год. За две недели до планируемой сдачи анализа стоит придерживаться обычного рациона питания, не садиться на диету, но и не злоупотреблять жирной пищей. За сутки исключить прием алкоголя.
Сдают анализ утром натощак – не менее чем через 12 часов после приема пищи. Рекомендуется находиться в спокойном состоянии. Лучше прийти в лабораторию немного заранее, чтобы иметь возможность 5–10 минут посидеть в покое, отдышаться.
Что нужно делать и есть, чтобы снизить холестерин
В зависимости от того, насколько показатели превышают норму и есть ли другие негативные факторы, применяются различные методы: специальная диета, лечебная физкультура, отказ от вредных привычек, изменение образа жизни, медикаментозное лечение. Делать это нужно после того, как сданы все анализы, выявлено соотношение плохого и хорошего холестерина, проведена диагностика. Если нарушения вызваны, к примеру, сбоем в работе эндокринной системы, то без комплексного приема лекарств не обойтись.
Назначить лечение может только врач – терапевт или кардиолог. В сложных случаях подключат узких специалистов – липидологов. Для снижения холестерина врач может выписать прием статинов. Однако эти вещества действуют не избирательно: снижают одновременно уровень и ЛПНП, и ЛПВП, негативно влияют на работу печени, а потому обращаться с ними нужно крайне осторожно. Самостоятельное назначение статинов и самолечение опасно для здоровья и жизни.
Для профилактики повышения холестерина:
- Соблюдайте диету. Ешьте больше клетчатки, свежих овощей и фруктов. Исключите из рациона продукты, которые содержат трансжиры, фастфуд и жареную пищу. Коррекция питания может снизить холестерин на 10–15%.
- Пейте витамины и биодобавки. Для нормализации холестерина полезны омега-3-жирные кислоты и витамин D.
- Делайте комплексную диагностику здоровья организма. Приведите в норму гормональный фон, вылечите эндокринные болезни, если они есть. Регулярно контролируйте уровень сахара в крови.
- Измените образ жизни. Откажитесь от вредных привычек или сведите их к минимуму, больше гуляйте. Следите за режимом сна: старайтесь ложиться до 23:00 и высыпаться.
- Двигайтесь. Начните с получасовых прогулок быстрым шагом, постепенно увеличивая время ходьбы. Займитесь танцами или запишитесь в бассейн: у людей, ведущих активный образ жизни, увеличивается количество ЛПВП. Не пренебрегайте зарядкой и простыми физическими упражнениями: наклоны, повороты корпуса, приседания. Делайте короткую разминку несколько раз в течение дня.
Почему тот, кто много сидит, быстрее стареет и чем ещё опасен малоподвижный образ жизни >>
И помните главное: большинство болезней намного проще вылечить на начальной стадии, когда человека еще практически ничто не беспокоит. А вот осложнения, вызванные повышенным холестерином, останутся на всю жизнь. Поэтому так важно вовремя проходить медицинский осмотр, сдавать анализы и вести здоровый образ жизни.
Что можно и нельзя есть при высоком холестерине
Тем, у кого повышен уровень холестерина в крови, рекомендуют пересмотреть свое меню и исключить продукты, способствующие его росту. В противовес им стоит добавить те, которые помогают понизить уровень холестерина.
Стоит помнить, что извне в кровь поступает в среднем только 30% от общего уровня холестерина, а большую его часть организм синтезирует самостоятельно. Так что при повышенном холестерине проблему стоит искать прежде всего внутри. Например, это может быть связано с нарушениями работы печени, которые усугубляются вредной едой. Разбираться в причинах и назначать лечение должен только врач.
Самостоятельно скорректировав меню, можно лишь обезопасить себя от чрезмерного употребления продуктов, повышающих холестерин. Но и это будет полезной привычкой для организма.
Продукты, которые влияют на уровень холестерина в крови
| Повышают холестерин: | Понижают холестерин: |
|
|
Полностью отказываться от продуктов из первого столбика все же не стоит. Это может дать обратный эффект: ощутив недостаток холестерина, поступающего извне, организм усилит его выработку, чтобы восполнить баланс. Ведь холестерол необходим для производства витаминов и гормонов, роста клеток и других жизненно важных процессов. Поэтому прежде, чем вводить любые серьезные ограничения в питании, проконсультируйтесь с диетологом или лечащим врачом.
Большинство специалистов сходятся во мнении, что раннему развитию атеросклероза и повышению холестерина в крови способствуют не только неправильное питание, но и малоподвижный образ жизни, стрессы, сидячая работа и отсутствие регулярной физической нагрузки на свежем воздухе. А потому предлагаем прямо сейчас встать и сделать небольшую разминку, а потом съесть что-нибудь полезное, например яблоко или апельсин.
Холестерин (Холестерол, Cholesterol) в крови, биохимический анализ
Холестерин (Холестерол, Cholesterol) в крови, биохимический анализ
- Подробности
- Просмотров: 2279
Холестерин (Холестерол, Cholesterol) в крови, биохимический анализ крови животных
ОБЩИЕ СВЕДЕНИЯ
Материал для исследования: Кровь.
Холестерин (или холестерол, поскольку по химической номенклатуре это вещество является спиртом) — это липид (жир), образующийся из триглицеридов, находящихся главным образом в тканях животного происхождения.
Холестерин входит в состав клеточных мембран и является важным предшественником множества молекул, таких как стероидные гормоны, витамин B и соли желчных кислот. Организм лишь в некоторой степени получает молекулы холестерина в ходе процессов пищеварения и кишечной абсорбции продуктов животного происхождения; однако, по большей части это вещество синтезируется гепатоцитами. В связи с этим уровень холестерина является важным показателем синтетической функции печени.
Холестерин не растворяется в воде; поэтому большая часть молекул, находящихся в плазме крови, связана с белками-переносчиками (аполипротеинами) в комплексы, называемые липопротеинами. Эти белки, как и холестерин, синтезируются гепатоцитами. Концентрация холестерина в сыворотке крови является показателем общего уровня холестерина в организме; активные молекулы холестерина образуются из гидролизованных липопротеинов, главным образом из липопротеинов низкой плотности (ЛПНП, LDL) и липопротеинов высокой плотности (ЛПВП, HDL). Холестерин обычно определяют посредством серии ферментативных реакций, в результате которых происходит изменение окраски образца, что оценивается спектрофотометрическим методом.
Нарушение метаболизма липопротеинов часто связано с множеством факторов, таких как избыточный синтез молекул в печени, нарушение липолиза, процесса очищения или клеточного поглощения липопротеинов. Липолиз липопротеинов происходит на эндотелиальных клетках внутренней поверхности просвета капилляров, катализируется липопротеинлипазой под действием инсулина. Остатки липопротеинов разрушаются клетками печени, все оставшиеся молекулы холестерина подвергаются повторному соединению с липопротеинами, экскретируются с желчью или разрушаются, входя в состав желчных кислот.
Гиперлипидемия (или гиперлипопротеинемия) — это повышение липидов (холестерина и/или триглицеридов) в плазме крови, которое может быть первичным или вторичным. Причиной первичной гиперлипидемии является наследственное нарушение метаболизма липопротеинов, и такое заболевание встречается достаточно редко. Чаще всего выявляют вторичную гиперлипидемию, которая возникает на фоне многих болезней, особенно при ряде эндокринопатий и нефротическом синдроме. Гипохолестеринемия, как правило, возникает при портосистемных шунтах.
Показания
- Гиперлипидемия.
- Подозрение на эндокринопатию.
- Подозрение на гепатопатию.
- Подозрение на нефротический синдром.
Возможные осложнения
Кровотечение из вены после взятия крови при снижении синтеза фактора коагуляции в печени.
Информация для владельца
Животное необходимо выдержать на голодной диете в течение 12 часов перед исследованием.
Оцениваемые системы органов
- Эндокринная система и обмен веществ.
- Гепатобилиарная система.
- Функция почек и мочевыделительная система.
РАБОТА С ОБРАЗЦОМ
Взятие образца
Необходимо взять 1 мл венозной крови.
Используемые пробирки
Образец берут в обычную пробирку с красной крышкой, в пробирку с компонентами для отделения сыворотки или в пробирку с зеленой крышкой (с гепарином).
Условия хранения образца
В течение короткого времени можно хранить в холодильнике. При необходимости длительного хранения сыворотку следует заморозить.
Стабильность образца
- При комнатной температуре: 1 день.
- При хранении в холодильнике (2—8 °С): 1 неделя.
- В замороженном состоянии (-20 °С): 1 год; (-70 °С): несколько лет.
ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ ТЕСТА
Диапазон нормальных значений
- Собаки: 133—367 мг/дц (3,45—9,50 ммоль/л).
- Кошки: 70—229 мг/дц (1,8—5,9 ммоль/л).
- Референсные значения могут отличаться, что зависит от методики исследования и лаборатории, в которой проводится данный тест.
Возможные патологические изменения
Значения, превышающие показатели нормы или находящиеся ниже нормы.
Факторы, влияющие на результаты теста
Препараты, которые могут повлиять на результаты исследования или на его интерпретацию
Препараты, которые могут повлиять на методологию теста — Не известны.
Препараты, которые могут повлиять на физиологические процессы в организме
- В/в введение гепарина (способствует секреции липопротеинлипазы и липазы печени).
- Кортикостероиды могут приводить к повышению уровня холестерина путем множества механизмов.
Нарушения, которые могут повлиять на результаты теста
- Гемолиз и гиперпротеинемия приводят к ложному повышению результатов при проведении отражательной спектрофотометрии.
- Билирубин и аскорбиновая кислота негативно влияют на проведение ферментативных анализов.
Ошибки при взятии пробы и проведении теста, которые могут повлиять на его результаты
- Ятрогенный гемолиз.
- В образцах, взятых без выдерживания животного на голодной диете, уровень холестерина может оказаться ложнозавышенным и может не быть признаком нарушения процессов обмена веществ.
Порода — Не влияет.
Возраст — Уровень холестерина с возрастом увеличивается.
Пол — Не влияет.
Беременность — Не влияет.
Причины появления патологических изменений
Высокие значения
- Первичная гиперлипидемия.
- Идиопатическая гиперлипидемия у миниатюрных шнауцеров.
- Идиопатическая гиперхиломикронемия.
- Дефицит липопротеинлипазы.
- Гиперхолестеринемия у бриаров.
- Усиленная выработка
- Гиперлипидемия после кормления.
- Нефропатия с потерей белка (нефротический синдром).
- Снижение клиренса липопротеинов.
- Гипотиреоз.
- Нефропатия с потерей белка.
- Другие или неизвестные причины, различные механизмы повышения уровня холестерина.
- Сахарный диабет (выраженное повышение).
- Гиперадренокортицизм (в слабой степени выраженности).
- Экзогенное применение кортикостероидов (умеренное).
- Острый (некротизирующий) панкреатит.
- Обструктивный холестаз (редко).
Низкие значения
- Снижение выработки.
- Врожденные портосистемные сосудистые нарушения.
- Печеночная недостаточность.
- Нарушение пищеварения/экзокринная недостаточность поджелудочной железы.
- Малабсорбция/энтеропатия с потерей белка (особенно лимфангиэктазия).
- Выраженное нарушение поступления питательных веществ (неправильное кормление).
- Другие или неизвестные причины, различные механизмы снижения уровня холестерина.
- Гипоадренокортицизм.
Клиническое применение
- Если гиперхолестеринемия сопровождается значительной протеинурией, следует рассмотреть вероятность развития нефротического синдрома.
- Если на фоне гиперхолестеринемии присутствуют алопеция или полиурия/полидипсия, следует исключать наличие эндокринопатий.
- В случае присутствия портосистемного шунта гипохолестеринемия может являться единственным патологическим изменением в биохимическом анализе.
- У животных с ожирением вероятно выявление значительно повышенного уровня холестерина, который будет снижаться по мере уменьшения избыточной массы тела пациента.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Дополнительные исследования
- Развернутый биохимический анализ для оценки функции печени, почек и поджелудочной железы.
- Анализ мочи для исключения/подтверждения присутствия протеинурии, глюкозурии и кетонурии.
- Тесты для оценки функции щитовидной железы.
- Тесты для оценки функции печени.
Синонимы
Отсутствуют.
Сделать биохимический анализ и определить концентрацию Холестерин (Холестерол, Cholesterol) в крови можно в независимой лаборатории ветеринарной клиники Котофей, г. Днепр.
Информация взята из открытых источников и учебников популярных издательств.
Анализ крови на холестерин -расшифровка липидограммы
Мы привыкли считать холестерин врагом номер один. Но всё оказалось не так просто — жизнь без холестерина невозможна, да и он бывает не только «плохим», но и «хорошим».
Для того, чтобы определить риск развития атеросклероза сосудов, достаточно сдать анализ на общий холестерин. Если показатель в норме, можно не волноваться. Правда, в случае, если вас ничего не беспокоит, а за плечами хорошая наследственность по сердечно-сосудистым заболеваниям. Если нет, или показатель повышен, важно сдать полноценный липидный профиль и выяснить «баланс сил» между различными фракциями холестерина. И своевременно проконсультироваться со специалистом.
Триглицериды (TG). Норма – 0,41−1,8 ммоль/л
Триглицериды – основное депо жиров в нашем организме, они образуются в печени. В большинстве случаев повышенный уровень триглицеридов (так называемый хилёз крови) является следствием неправильного питания с избытком жирной пищи и углеводов, поэтому сдавать анализ нужно не ранее, чем через 9 часов после последнего приёма пищи. Причиной повышения могут быть первичные (наследственные) гиперлипидемии, и, намного чаще, вторичные гиперлипидемии, среди которых – неправильное питание, ожирение, нарушение толерантности к глюкозе и сахарный диабет, гипотиреоз, подагра, заболевания печени, поджелудочной железы и почек. Также причиной повышения могут быть стресс, злоупотребление алкоголем, и прием некоторых лекарств (бета-блокаторы, кортикостероиды, диуретики и некоторые другие). Снижение значений фиксируют при недостаточном питании, гипертиреозе, нарушении всасывания, длительном приеме витамина С.
Общий холестерин (CHOL). Норма – 3,2−5,6 ммоль/л
Важнейший липид, являющийся структурным компонентом всех клеточных мембран, предшественником половых гормонов, кортикостероидов, желчных кислот и витамина D. До 80% холестерина синтезируется в печени, остальной поступает в наш организм с пищей. Содержание холестерина в крови в значительной степени зависит от возраста, так для младенца верхняя граница нормы 5,25 ммоль/л, а для мужчины за 70 – 6,86 ммоль/л. Холестерин переносится с помощью курьеров, называемых липопротеинами, которых существует три основных вида — высокой плотности, низкой плотности и очень низкой плотности. Повышение общего холестерина, как и триглицеридов встречается при первичных и вторичных гиперлипидемиях.
Несмотря на то, что в скрининговых исследования приняты усредненные границы общего холестерина (5,6 ммоль/л) и его составляющих, в настоящее время врачи используют таблицы норм в соответствии с полом и возрастом. Поэтому при отклонении показателей, для расшифровки анализа обратитесь к врачу.
Холестерин-ЛПВП (HDL). Норма – не менее 0,9 ммоль/л
Эта фракция холестерина участвует в транспорте холестерина из периферических тканей в печень. Это означает, что они забирают холестерин с поверхности сосудов, в том числе ног, сердца, головного мозга, и несут его в печень. Значит, ЛПВП играет важную антиатерогенную роль, препятствуя образованию холестериновых бляшек и развитию атеросклероза. И если уровень общего холестерина повышен за счёт холестерина ЛПВП, это считается хорошим прогностическим фактором, и снижать холестерин не следует. При этом снижение уровня «хорошего» холестерина ниже 0,90 ммоль/л для мужчин и 1,15 ммоль/л для женщин считается фактором риска атеросклероза.
Холестерин-ЛПНП (LDL). Норма – 1,71−3,5 ммоль/л
Липопротеиды низкой плотности — основной переносчик холестерина в нашем организме. Именно он разносит синтезированный в печени жир к органам и тканям. Считается, что уровень холестерина в ЛПНП значительно больше влияет на развитие атеросклероза, чем уровень общего холестерина. Именно поэтому его стали называть «плохим» холестерином. В условиях, когда сосудистая стенка скомпрометирована факторами риска (никотином, высокой концентрацией глюкозы, гомоцистеина, повышением артериального давления), холестерин из ЛПНП откладывается в ней, формируя атеросклеротическую бляшку. Для людей с факторами риска атеросклероза (возраст – более 45 лет для мужчин и 55 лет для женщин, случаи ранней смерти от сердечно-сосудистых заболеваний среди родственников, курение, сахарный диабет, гипертоническая болезнь, ожирение) уровень холестерина ЛПНП не должен превышать 3,37 ммоль/л, значения от 3,37 до 4,12 ммоль/л расценивают как средний фактор риска развития атеросклероза, а выше 4,14 ммоль/л – как высокий.
Холестерин-ЛПОНП (VLDL). Норма – 0,26−1,04 ммоль/л
Эти липопротеиды синтезируются в печени и тонком кишечнике и служат предшественниками ЛПНП, то есть также относятся к переносчикам «плохого» холестерина.
Индекс (коэффициент) атерогенности
Это показатель, который можно рассчитать, исходя из результатов липидного профиля.
Нормальным считается показатель в диапазоне от 2,0 до 2,5 единиц. Максимальными значениями нормы являются 3,2 для женщин и 3,5 для мужчин. Всё, что выше, говорит о значительном риске развития атеросклероза и требует мер по его снижению, которые могут быть как немедикаментозными (изменение режима питания, похудение, отказ от курения, борьба с гиподинамией, прием различным БАДов), так и медикаментозными (прием лекарств из различных групп, главным образом статинов). При необходимости врач индивидуально подберет Вам лекарственный препарат
Читайте также по теме
Холестерол-ЛПОНП (Липопротеины очень низкой плотности): сдать анализ в «ГЕМОХЕЛП»
Холестерол – жироподобное вещество, жизненно необходимое организму. С его помощью происходит образование клеточных мембран всех органов и тканей тела. На основе холестерола создаются гормоны, которые участвуют в росте, развитии организма и реализации функции воспроизведения. Кроме того, из холестерола образуются желчные кислоты, входящие в состав желчи, благодаря им в кишечнике всасываются жиры.
Холестерол нерастворим в воде, поэтому для перемещения по организму он «упаковывается» в оболочку, состоящую из специальных белков – аполипопротеинов. Получившийся комплекс (холестерол + аполипопротеин) называется липопротеином. В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
- липопротеины очень низкой плотности (ЛПОНП),
- липопротеины низкой плотности (ЛПНП),
- липопротеины высокой плотности (ЛПВП).
Холестерол липопротеинов очень низкой плотности – один из наиболее агрессивных видов холестерола. При избытке холестерола ЛПОНП он откладывается на стенках сосудов в виде бляшек, которые могут ограничивать движение крови по сосуду. К тому же они делают сосуды более жесткими (атеросклероз), что значительно повышает риск заболеваний сердца (ишемической болезни, инфаркта) и инсульта.
Кроме того, ЛПОНП – основные переносчики в организме еще одного вида жиров – триглицеридов. Повышенный уровень триглицеридов тоже способствует развитию атеросклероза.
В печени производится достаточное для нужд организма количество холестерола и триглицеридов, однако часть этих жиров поступает с пищей, в основном с мясом и молочными продуктами. Если у человека есть наследственная предрасположенность к повышению холестерола и триглицеридов или он употребляет слишком много холестеролсодержащей пищи, то уровень холестерола в крови может повышаться и причинять вред организму.
Для чего используется анализ?
Тест на ХС ЛПОНП, вместе с другими анализами, входящими в липидограмму, необходим для того, чтобы оценить риск развития атеросклероза и проблем с сердцем. Атеросклероз – процесс роста бляшек внутри сосудов, которые могут ограничивать кровоток по сосуду или полностью перекрывать его просвет.
Кроме того, данное исследование может проводиться для контроля за эффективностью диеты со сниженным количеством животных жиров и наблюдения за уровнем липидов крови после назначения препаратов, снижающих холестерол.
Когда назначается анализ?
ЛПОНП обычно входит в состав липидограммы, наряду с определением общего холестерола, ХС ЛПНП, ХС ЛПВП, триглицеридов и коэффициента атерогенности. Липидограмму могут назначать при плановых профилактических осмотрах или при повышении общего холестерола, чтобы выяснить, за счет какого именно вида его концентрация увеличена.
Липидограмму рекомендуется делать всем взрослым старше 20 не реже одного раза в 5 лет. Она может назначаться и чаще (несколько раз в год), если человеку предписана диета с ограничением животных жиров и/или он принимает лекарства, снижающие уровень холестерола. В этих случаях проверяют, достигается ли у пациента целевой уровень значений липидов и, соответственно, снижается ли у него риск сердечно-сосудистых заболеваний.
Повышение уровня ХС ЛОНП
Повышение концентрации ХС ЛПОНП может быть результатом наследственной предрасположенности (семейная гиперхолестеролемия) или избыточного приема с пищей животных жиров. У большинства людей с повышенным холестеролом в той или иной мере задействованы обе причины.
Другие возможные причины повышения ЛПОНП:
- холестаз – застой желчи, который может быть вызван заболеванием печени (гепатитом, циррозом) или камнями в желчном пузыре,
- хроническое воспаление почек, приводящее к нефротическому синдрому,
- хроническая почечная недостаточность,
- снижение функции щитовидной железы (гипотиреоз),
- плохо вылеченный сахарный диабет,
- алкоголизм,
- ожирение,
- рак простаты или поджелудочной железы.
Понижение уровня ХС ЛОНП
- Пониженный уровень ХС ЛПНОП не имеет особого клинического значения, он может наблюдаться при следующих состояниях:
- наследственная гипохолестеролемия,
- тяжелое заболевание печени,
- онкологические заболевания костного мозга,
- повышение функции щитовидной железы (гипертиреоз),
- воспалительные заболевания суставов,
- B12- или фолиеводефицитная анемия,
- распространенные ожоги,
- острые заболевания, острые инфекции,
- хроническая обструктивная болезнь легких.
Что может влиять на результат?
Количество ХС ЛПОНП способно изменяться время от времени, так что разовое его измерение не всегда отражает «обычный» уровень холестерола. В связи с этим иногда требуется повторно сдать анализ через 1-3 месяца.
Бывает, что уровень ХС ЛПОНП повышается или понижается в течение небольшого промежутка времени. Это явление называется биологической вариацией и отражает нормальные колебания метаболизма холестерола в организме.
Повышают уровень ХС ЛПОНП:
- беременность (липидограмму следует делать по меньшей мере через 6 недель после рождения ребенка),
- длительное голодание,
- сдача крови стоя,
- анаболические стероиды, андрогены, кортикостероиды,
- курение,
- прием пищи, содержащей животные жиры.
Снижают уровень ХС ЛПОНП:
- нахождение в положении лежа,
- аллопуринол, клофибрат, колхицин, противогрибковые препараты, статины, холестирамин, эритромицин, эстрогены,
- интенсивная физическая нагрузка,
-
диета с низким содержанием холестерола и насыщенных жирных кислот и, напротив, высоким содержанием полиненасыщенных жирных кислот.
Повышению риска развития сердечно-сосудистых заболеваний способствуют:
- курение,
- возраст (мужчины старше 45 лет, женщины старше 55 лет)
- повышение артериального давления (140/90 мм. рт. ст и выше),
- повышение холестерола или сердечно-сосудистые заболевания у других членов семьи (инфаркт или инсульт у ближайшего родственника мужского пола моложе 55 лет, женского моложе 65),
- ишемическая болезнь сердца, перенесенный инфаркт сердечной мышцы или инсульт,
- сахарный диабет,
- избыточная масса тела,
- злоупотребление алкоголем,
- прием большого количества пищи, содержащей животные жиры,
- низкая физическая активность.
Строго натощак – необходимо воздержаться от приема пищи в течение 8-12 часов.
Почему повышается холестерин и как это предотвратить
Повышенным холестерин считается тогда, когда показатели превышают норму на треть и более. В этом случае требуется применение лекарственных средств и соблюдение диеты. Нормальным показателем считается содержание холестерина на более 5 ммоль/л. Но опасными для организма считаются не все вещества, а только липопротеиды, обладающие низкой плотностью. Это обусловлено тем, что они имеют свойство оседать на стенках сосудов, закупоривая их.
На поверхности бляшки с течением времени образуются тромбы. В результате сосуд становится уже, а кровь перестает поступать в достаточном количестве в органы. В случаях, когда поврежден сердечный сосуд, закупорка его может привести к инфаркту и инсульту.
Заболевание развивается медленно и протекает на начальной стадии без ярко выраженных признаков. Симптомы возникают только после того, как просвет сосуда уменьшился более чем наполовину. Все проявления заболевания зависят от того, какой сосуд был поврежден. Но зачастую отсутствие терапии приводит к смертельному исходу. Повышенный холестерин чаще всего обнаруживается у пациентов среднего возраста, но может наблюдаться и у детей.
Причины повышения холестерина
Вероятность повышение показателей вещества в организме возрастает при наличии генетической предрасположенности. У большинства пациентов было отмечено, что близкие родственники страдали ишемической болезнью сердца или атеросклерозом.
Риск повышение холестерина также увеличивается в зависимости от возраста. Также основными причинами являются:
Неправильный образ жизни и вредные привычки. К ним относятся курение и злоупотребление спиртными напитками. Многие пациенты часто употребляют продукты быстрого приготовления и фаст-фуд, которые содержат огромное количество жиров и канцерогенов. Системные патологии, среди которых основную роль играют сахарный диабет или ожирение. Малоподвижный образ жизни. Долгое нахождение в одном положении. Провоцирует застойные процессы в сосудах. Провокатором повышения уровня холестерина в крови становятся и частые стрессовые ситуации, депрессивные состояния.
Основные признаки повышенного холестерина
Превышение нормы холестерина в крови устанавливается при лабораторном исследовании крови. Также отклонение от нормы можно установить по следующим признакам:
- Стенокардия. Возникает в результате сужение просвета коронарных сосудов.
- Болезненные ощущения в нижних конечностях, усиливающиеся при нагрузке.
- Разрыв сосудов, что проявляется в виде синяков и гематом.
- Установление наличия тромбов в венах.
- Сердечная недостаточность, развитие которой происходит в результате разрыва холестериновых бляшек.
- Появление пятен желтого цвета на кожном покрове в области глаз.
- Повышенный холестерин у женщин и мужчин сам по себе не имеет признаков, симптомы возникают на фоне развития атеросклероза. Заболевание является осложнением повышения уровня вещества в крови. Именно поэтому врачи рекомендуют регулярно сдавать анализы на установление количества холестерина.
Чем опасен повышенный холестерин
Превышение нормы холестерина в первую очередь становится причиной развития атеросклероза. Патология характеризуется возникновением бляшек на стенках сосудов. Они провоцируют нарушение кровообращения, а при отрыве могут попасть в любую артерию и проникнуть в головной мозг. Именно поэтому его количество следует снизить. Одним из серьезных последствий повышенного холестерина является инсульт. Также может возникать инфаркт или развиваться сердечная недостаточность. При отсутствии терапии заболевание становится причиной летального исхода.
Особенности повышения холестерина
Уровень вещества зависит не только от возраста, но и от пола человека. Отмечено, что больше всего увеличивается холестерин у мужчин после 35 лет. Это обусловлено тем, что среди них часто встречаются курильщики и любители спиртных напитков. У женщин превышение нормы выявляется чаще после климакса или при развитии заболеваний кишечника и других органов пищеварительного тракта. Кроме этого повышение уровня холестерина происходит в период беременности.
Превышение нормы вещества наблюдается и у детей, что может привести к развитию серьезных нарушений в более старшем возрасте. Холестерин с течением времени накапливается на стенках сосудов, а к 13-15 годам формируются бляшки. Родителям, страдающим заболеваниями сердечно-сосудистой системы следует уделять особое внимание питанию своих детей и не допускать появление лишнего веса.
Профилактика холестерина
В борьбе с повышенным холестерином важно и соблюдение мер профилактики. Они направлены не только на поддержание его уровня, но и восстановления нормального количества, необходимого для функционирования организма. Специалисты советуют пациентам среднего возраста и людям, находящимся в группе риска выполнять следующие рекомендации:
Вести здоровый образ жизни
Основой здоровья являются правильное питание, физические нагрузки и отказ от вредных привычек. Также пациентам следует соблюдать режим дня. Полноценный сон является залогом не только физического здоровья, но и морального.
Избегать стрессовых ситуаций
Полностью исключить их из жизни невозможно, но свести к минимуму можно. Чтобы справиться с эмоциями следует принимать успокоительные средства, в состав которых входят натуральные компоненты.
Правильно питаться
Следует ограничить количество жирных блюд и продуктов с высоким содержанием холестерина. Полностью отказываться от них также вредно.
Больше двигаться
Большинство людей ведет малоподвижный образ жизни, в результате чего уровень вещества может повышаться. Для предотвращения их появления необходимы регулярные и умеренные физические нагрузки.
Отказаться от вредных привычек
Усугубить течение различных заболеваний, стать причиной формирования холестериновых бляшек могут употребление спиртных напитков и курение.
Следить за весом
Лишние килограммы или ожирение становятся главной причиной повышения холестерина в крови и развития атеросклероза.
Регулярно посещать лечащего врача
Раз в год следует сдавать кровь на установление количества холестерина. Своевременное установление отклонения от нормы поможет незамедлительно начать лечение и исключить возникновение серьезных последствий.
Пить больше воды
Если регулярно пить достаточно воды за 30 минут до приема пищи, клетки постепенно насытятся водой полностью и потребность в холестериновой защите уменьшится, а выработка холестерина снизится.
Повышение нормального уровня холестерина всегда говорит о нарушения работы определенных органов. Именно поэтому, если пациент придерживается правильного питания и здорового образа жизни, но уровень холестерина повышается, следует обратиться к врачу.
Как утверждают специалисты, повышение вещества в крови является причиной невнимательного отношения к своему здоровью. В первую очередь, чтобы исключить повышение показателей и развитие атеросклероза, следует правильно питаться и заниматься спортом.
Диета при повышенном холестерине
Диета не играет самой важной роли в регулировании уровня холестерина. Это обусловлено тем, что только 20% вещества проникает в организм вместе с продуктами питания. Но многие из них способствуют его выведению. Для того чтобы нормализовать уровень холестерина, следует отказаться от следующих продуктов:
- майонез;
- маргарин;
- яичный желток;
- печень;
- жирные сорта мяса.
Также рекомендуется отказаться от молочных продуктов повышенной жирности. Полезен нежирный творог, свежие овощи и фрукты. В рацион следует добавить больше растительной пищи. Мясо лучше выбирать постное. Подойдет говядина, курица и индейка.
Повышенный холестерин вреден для здоровья и опасен для жизни. При превышении нормы в сосудах возникают бляшки, которые оседают на стенках вен, сужая их просвет. Чтобы исключить развитие атеросклероза следует придерживаться рекомендаций врачей и регулярно сдавать кровь на анализ. При установлении превышение нормы следует соблюдать диету, выполнять физические упражнения и принимать назначенные врачом лекарства. Отсутствие терапии может привести к развитию атеросклероза и стать причиной инфаркта или инсульта.
Уважаемые читатели!
Спасибо, что читаете наш блог! Получайте самые интересные публикации раз в месяц оформив подписку. Новым покупателям при первом заказе дарим 12 бутылок (2 упаковки) минеральной воды BioVita или питьевой воды Stelmas. Операторы свяжутся с Вами и уточнят детали. Тел. 8 (800) 100-15-15
* Акция для Москвы, МО, Санкт-петербурга, ЛО
Спасибо за подписку на нашу рассылку
Высокий холестерин — причины, симптомы, лечение, диагностика
Факты
Холестерин — это жирное вещество, необходимое организму для восстановления клеток и выработки определенных гормонов. Он разносится по всему телу с кровотоком. Вашему организму требуется лишь небольшое количество холестерина.
Когда в крови слишком много холестерина, у вас высокий уровень холестерина. Это очень распространенное состояние. Уровень холестерина обычно повышается с возрастом.К сожалению, высокий уровень холестерина может значительно увеличить риск сердечных заболеваний, инсульта и заболеваний периферических сосудов.
Большая часть холестерина (около 80%) вырабатывается в печени. Остальное поступает из вашего рациона. Диетический холестерин содержится в продуктах животного происхождения, таких как яйца, мясо и молочные продукты. Вам следует знать два важных типа холестерина:
- липопротеины низкой плотности (ЛПНП), или «плохой» холестерин
- липопротеины высокой плотности (ЛПВП), или «хороший» холестерин
Большая часть ЛПНП, или «плохого» холестерина, циркулирует в крови и остается неиспользованной.Обычно печень удаляет этот «лишний» холестерин, но у многих людей холестерина ЛПНП больше, чем печень может обработать. Холестерин ЛПНП способствует накоплению вредных бляшек (жировых отложений) в стенках артерий. Термин «высокий холестерин» относится к высокому уровню холестерина ЛПНП.
ЛПВП получил свое «хорошее» имя, собирая холестерин ЛПНП из артерий и тканей и доставляя его обратно в печень, где он может расщепляться.
Причины
Многие факторы определяют, высокий или низкий у вас холестерин, в том числе:
- возраст (уровень холестерина с возрастом повышается)
- потребление алкоголя
- курение сигарет
- диета
- пол (у мужчин повышенный холестерин)
- генетика
- уровень физической активности
- вес
- Этническая принадлежность (люди из Южной Азии и коренные народы чаще имеют высокий уровень холестерина)
Другой причиной высокого холестерина является употребление в пищу продуктов с высоким содержанием насыщенных жиров и холестерина. К другим факторам, которые могут повысить уровень холестерина, относятся малоподвижный образ жизни и избыточный вес. В некоторых случаях высокий уровень холестерина является наследственным генетическим заболеванием, называемым семейной гиперхолестеринемией . Это состояние увеличивает вероятность развития сердечных заболеваний в раннем возрасте.
Некоторые заболевания, такие как диабет, высокое кровяное давление, гипотиреоз, заболевания печени и почек, могут повышать уровень холестерина. Некоторые лекарства также могут повышать уровень холестерина.
Симптомы и осложнения
Холестерин ЛПНП в кровотоке может оседать в виде жировых отложений внутри кровеносных сосудов. Со временем они накапливаются, образуя зубной налет . Зубной налет может повредить и закупорить артерии, в том числе артерии, питающие сердце, мозг и конечности. Этот процесс называется атеросклерозом (затвердение артерий) и может привести к стенокардии , (боль в груди), сердечному приступу или инсульту.Высокий уровень холестерина ЛПНП вызывает увеличение количества бляшек и увеличивает риск сердечного приступа.
У повышенного холестерина обычно нет явных симптомов. Подобно высокому кровяному давлению, это «тихое» состояние, которое не требует раннего предупреждения. Большинство людей впервые обнаруживают проблему во время обычного анализа крови и физического осмотра. Они также часто обнаруживают, что у них высокое кровяное давление.
Симптомы могут появиться из-за осложнений, связанных с повышенным холестерином. К ним относятся стенокардия и боли в икрах, вызванные сужением артерий ног.Основные осложнения повышенного холестерина — болезни сердца и инсульт.
Выполнение диагностики
Часто высокий уровень холестерина диагностируется во время обычных анализов крови для проверки уровня холестерина. Эти тесты обычно измеряют ваш общий уровень холестерина, а также уровни холестерина ЛПНП и ЛПВП. Тестирование начинается в разном возрасте в зависимости от вашего фактора риска. В Канаде люди без факторов риска обычно начинают скрининг в возрасте 40 лет.
В рамках этого процесса скрининга ваш врач может провести медицинский осмотр и спросить вас о вашем питании и медицинских условиях в вашем личном и семейном анамнезе. Ваш врач также проверит наличие у вас других факторов риска сердечно-сосудистых заболеваний.
Лечение и профилактика
Снижение уровня холестерина с помощью лечения снижает риск развития ишемической болезни сердца, сердечного приступа, инсульта и других заболеваний.
Здоровый образ жизни — лучшая защита от повышенного холестерина. Это также помогает против других факторов риска, которые увеличивают риск заболеваний сердца и кровеносных сосудов. Следующие изменения в образе жизни являются важной частью общего лечения для борьбы с высоким уровнем холестерина:
- соблюдать диету с низким содержанием насыщенных жиров и холестерина
- есть разнообразные овощи, цельнозерновые, фрукты, орехи и семена
- Придерживайтесь здорового режима питания (например,грамм. Средиземноморская диета, портфельная диета или диета DASH)
- повысьте уровень физической активности (не менее 150 минут в неделю аэробных упражнений средней и высокой интенсивности)
- поддерживать здоровую массу тела ограничить употребление алкоголя до:
- не более 2 напитков в день (или не более 3 напитков в особых случаях) до максимум 10 напитков в неделю для женщин
- не более 3 напитков в день (или не более 4 напитков в особых случаях) до максимум 15 напитков в неделю для мужчин
Если вы бросите курить и снизите артериальное давление, это поможет снизить риск развития стенокардии, сердечного приступа и инсульта.
Людям с высоким риском сердечно-сосудистых заболеваний лекарственная терапия начинается сразу же после изменения образа жизни. Для людей с умеренным или низким риском сначала можно начать изменение образа жизни. Лекарства могут быть добавлены, если целевые показатели холестерина не будут достигнуты в течение нескольких месяцев или если есть дополнительные факторы риска.
Лекарства, применяемые для лечения высокого уровня холестерина, включают «статины» (например, аторвастатин *, розувастатин, правастатин, симвастатин), смолы (например, аторвастатин *, розувастатин, правастатин, симвастатин).g., холестирамин, колестипол, колесевелам), фибраты (например, фенофибрат, гемфиброзил), ингибиторы абсорбции холестерина (например, эзетимиб), ингибиторы PCSK9 (например, алирокумаб, эволокумаб) и ниацин. Было показано, что лекарства снижают вероятность дальнейшего закупоривания артерий и лечат проблемы с холестерином за счет снижения уровня холестерина ЛПНП (плохого) и повышения уровня холестерина ЛПВП (хорошего). Эти лекарства необходимо использовать в дополнение к изменениям здорового образа жизни, а не вместо них.
Некоторые люди думают, что уже слишком поздно менять свои привычки, если у вас уже был сердечный приступ или инсульт, но это неправда. Очень важно снизить уровень холестерина, чтобы это не повторилось. Некоторых пациентов с заболеваниями сердца и кровеносных сосудов теперь лечат «статинами», даже если их уровень холестерина в норме. Ваше тело постоянно вырабатывает холестерин, поэтому вы должны принимать лекарства и следить за изменениями образа жизни в соответствии с рекомендациями врача, чтобы предотвратить повышение уровня холестерина.
* Все лекарства имеют как общие (генерические), так и фирменные наименования. Торговая марка — это то, что конкретный производитель называет продуктом (например, Тайленол®). Обычное название — это медицинское название лекарства (например, ацетаминофен). У лекарства может быть много торговых марок, но только одно общее название. В этой статье перечислены лекарства по их общим названиям. Информацию о конкретном лекарстве можно найти в нашей базе данных о лекарствах. Для получения дополнительной информации о торговых марках поговорите со своим врачом или фармацевтом.
Авторские права на все материалы принадлежат MediResource Inc. 1996–2021 гг. Условия использования. Содержимое этого документа предназначено только для информационных целей. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья. Источник: www.medbroadcast.com/condition/getcondition/High-Cholesterol
Что вызывает высокий уровень холестерина?
Вы, наверное, слышали предупреждения о высоком холестерине.В частности, как это может увеличить риск сердечных заболеваний.
Но холестерин сам по себе неплох, даже наоборот. Это нужно вашему телу.
Холестерин становится проблемой, когда его слишком много в кровотоке, что почти всегда можно предотвратить.
«Ваша печень производит холестерин. Фактически, она действительно производит весь необходимый вам холестерин. Сложность заключается в том, что наша диета и образ жизни также могут влиять на наш уровень холестерина», — говорит доктор.Джошуа Септимус, доцент клинической медицины и медицинский директор Хьюстонской методистской группы первичной медицинской помощи.
И хотя ваше тело имеет способ справиться с избыточным холестерином, циркулирующим в кровотоке, оно не всегда может эффективно справиться с его избыточным количеством.
Что такое холестерин и как он действует?Холестерин — это восковое вещество, от которого зависит ваше тело:
- Поддерживать структурную целостность ваших ячеек
- Производят гормоны
- Сделайте витамин D
«Холестерин играет множество важных ролей, поэтому ему необходимо перемещаться по всему телу.Это происходит через ваш кровоток, перемещаясь как часть более крупных молекул, называемых частицами липопротеинов », — говорит д-р Септимус.
Высокий уровень холестерина может быть вызван наличием в крови большего количества липопротеинов, чем необходимо вашему организму, что, в свою очередь, увеличивает вероятность накопления холестерина и повреждения артерий.
Каковы симптомы повышенного холестерина?В конечном итоге высокий уровень холестерина может привести к образованию жировых отложений (так называемых бляшек) в артериях.Это накопление приводит к тому, что они затвердевают и сужаются, влияя на кровоток — это называется атеросклерозом.
«Если у вас высокий уровень холестерина, у вас, скорее всего, не будет симптомов, пока не станет слишком поздно. До 75% людей с сердечными заболеваниями испытывают сердечный приступ в качестве первого симптома. Однако ваш врач может определить высокий уровень холестерина с помощью анализа крови. , — добавляет доктор Септимус.
Даже если вы не чувствуете последствий, со временем это снижение кровотока может также привести к ишемической болезни сердца и болезни мозговой артерии — с симптомами и осложнениями, включая:
- Боль в груди
- Одышка
- Сердечный приступ
- Ход
Атеросклероз также может вызывать заболевание периферических артерий, которое может вызывать боль в ногах при ходьбе.
Кроме того, избыток липопротеинов в кровотоке может привести к нестабильности любых имеющихся бляшек.
«Если нестабильная бляшка отслаивается от стенок артерии, это может привести к образованию сгустка крови, который, в зависимости от того, где он образуется, может быстро привести к сердечному приступу или инсульту», — предупреждает д-р Септимус.
5 причин, по которым ваш холестерин может быть высокимИтак … что на самом деле вызывает высокий уровень холестерина?
Доктор Септимус говорит, что высокий уровень холестерина вызван множеством факторов образа жизни, большинства из которых можно избежать:
1.Ваша диета
«Стандартная американская диета состоит из рафинированных, обработанных пищевых продуктов, и эти типы продуктов значительно способствуют повышению уровня холестерина», — предупреждает д-р Септимус. «Это продукты, которые вы найдете в проходах продуктовых магазинов, такие как упакованные товары, замороженные обеды (хотя замороженные фрукты и овощи — это хорошо!) И коммерчески выпеченные закуски, а также такие вещи, как бекон и вяленое мясо».
Вместо этого доктор Септимус рекомендует сосредоточиться на употреблении «настоящих продуктов» — таких как овощи, фрукты и необработанное мясо.
2. Ваша талия
Центральное ожирение, которое представляет собой скопление жира в брюшной полости / животе, связано с рядом заболеваний, в том числе:
- Инсулинорезистентность
- Обострение системного воспаления
- Аномальный уровень холестерина
«Важно отметить, что центральное ожирение является маркером повышенного воспаления в организме, которое может привести к накоплению холестерина в кровеносных сосудах», — предупреждает д-р Септимус.«Это также маркер нестабильности зубного налета. Помните, как только зубной налет становится нестабильным, увеличивается риск инсульта и сердечного приступа».
Сбалансированная диета и много физических упражнений — важные первые шаги к потере жира на животе и поддержанию здорового веса.
3. Ваш уровень активности
«Регулярная физическая активность и упражнения имеют тенденцию уменьшать резистентность к инсулину и воспаление, что помогает уменьшить накопление холестерина в кровеносных сосудах», — объясняет доктор.Септимус.
Взрослым рекомендуется заниматься физическими упражнениями средней интенсивности примерно 150 минут в неделю. Это может показаться много, но это работает всего около 30 минут в день.
4. Курите ли вы
Среди множества негативных эффектов сигаретного дыма — повреждение кровеносных сосудов, которое, в свою очередь, может увеличить риск образования бляшек, связанных с холестерином.
«Курение вызывает воспаление и повреждение кровеносных сосудов, что приводит к образованию нестабильного холестеринового налета и, в конечном итоге, увеличивает риск разрыва налета», — объясняет доктор.Септимус.
5. То, что вы не можете контролировать, например ваш возраст
В то время как некоторых факторов риска высокого холестерина можно избежать, некоторых нет. А именно увеличение возраста.
«С возрастом вы теряете мышечную массу. Это приводит к естественной резистентности к инсулину, что увеличивает нестабильность бляшек и ухудшает количество липопротеиновых частиц, что увеличивает отложение холестерина в кровеносных сосудах», — предупреждает д-р Септимус.
Кроме того, высокий уровень холестерина может быть вызван редким генетическим заболеванием, называемым семейной гиперхолестеринемией.Он также может развиться как осложнение других заболеваний, особенно диабета 2 типа.
«Если у вас есть один или несколько из этих факторов риска, это не означает, что у вас разовьется высокий уровень холестерина, но это означает, что вы должны быть уверены, что принимаете и поддерживаете здоровый образ жизни, который снижает ваш риск, «добавляет доктор Септимус.
К здоровому образу жизни, который поможет вам избежать высокого холестерина и его последствий, относятся:
- Избегать обработанных / упакованных продуктов и придерживаться диеты, богатой овощами и фруктами
- Регулярные тренировки
- Принятие мер для предотвращения других заболеваний, таких как диабет 2 типа и ожирение
- Похудание при избыточном весе
- Отказ от курения, если вы курите
Информация о гиперхолестеринемии | Гора Синай
Ackermann RT, Mulrow CD, Ramirez G, Gardner CD, Morbidoni L, Lawrence VA.Чеснок может улучшить некоторые факторы риска сердечно-сосудистых заболеваний. Arch Intern Med . 2001; 161: 813-824.
Андерсон Дж. У., Дэвидсон М. Х., Блонд Л. и др. Долгосрочные эффекты снижения холестерина на Psyllium в качестве дополнения к диетической терапии при лечении гиперхолестеринемии. Ам Дж. Клин Нутр . 2000а; 71: 1433-1438.
Андерсон Дж. У., Аллгуд Л. Д., Лоуренс А. и др. Снижающие холестерин эффекты приема псиллиума в дополнение к диетической терапии у мужчин и женщин с гиперхолестеринемией: метаанализ 8 контролируемых исследований. Ам Дж. Клин Нутр . 2000b; 71: 472-479.
Becker DJ, Gordon RY, Morris PB, Yorko J, Gordon YJ, Li M, Iqbal N. Симвастатин против терапевтических изменений образа жизни и добавок: рандомизированное исследование первичной профилактики. Mayo Clin Proc . Июль 2008; 83 (7): 758-764.
Биркетведт Г.С., Осет Дж., Флорхольмен Дж. Р., Риттиг К. Долгосрочный эффект пищевых добавок с клетчаткой и снижение потребления энергии на массу тела и липиды крови у лиц с избыточным весом. Акта Медика . 2000; 43 (4): 129-132.
Bonow. Болезнь сердца Браунвальда — Учебник сердечно-сосудистой медицины . 9 изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2011.
Bravo E, Napolitano M, Lopez-Soldado I, Valeri M, Botham KM, Stefanutti C. Гиперхолестеринемия изменяет реакцию липидного профиля плазмы и маркеров воспаления на добавление в рацион n-3 полиненасыщенных жирных кислот из рыбы. масло. евро J Clin Invest . 2006 ноябрь; 36 (11): 788-795.
Castillo-Richmond A, Schneider RH, Alexander CN, et al.Влияние снижения стресса на атеросклероз сонных артерий у афроамериканцев с гипертонией. Ход . 2000; 31: 568-573.
Chen ZY, Jiao R, Ma KY. Нутрицевтики и функциональные продукты, снижающие уровень холестерина. Дж. Сельскохозяйственная Продовольственная Химия . 8 октября 2008 г .; 56 (19): 8761-73. Рассмотрение.
Ellegard LH, Andersson SW, Normen AL, Andersson HA. Пищевые растительные стеролы и метаболизм холестерина. Nutr Ред. . 2007 Янв; 65 (1): 39-45. Рассмотрение.
Эрдман Дж. У. мл., Карсон Л., Квик-Урибе С., Эванс Е. М., Аллен Р. Р..Влияние флаванолов какао на факторы риска сердечно-сосудистых заболеваний. Азия Пак Дж. Клин Нутр . 2008; 17 Приложение 1: 284.
Фердоусиан Х., Барнард Н. Влияние растительной диеты на липиды плазмы. Кардиол Амер Дж. . 2009; 105 (7).
Gardner CD, Lawson LD, Block E, Chatterjee LM, Kiazand A, Balise RR, Kraemer HC. Влияние сырого чеснока по сравнению с коммерческими добавками чеснока на концентрацию липидов в плазме у взрослых с умеренной гиперхолестеринемией: рандомизированное клиническое исследование. Arch Intern Med . 2007 26 февраля; 167 (4): 346-353.
Гаруфи А., Ворре С., Солдату А. и др. Обогащенная растительными стеролами диета снижает уровень небольшого плотного холестерина ЛПНП у детей с гиперхолестеринемией: проспективное исследование. Итал Дж. Педиатр . 2014; 40; 42.
Hallikainen MA, Sarkkinen ES, Uusitupa MIJ. Эфиры растительных станолов влияют на концентрацию холестерина в сыворотке у мужчин и женщин с гиперхолестеринемией в зависимости от дозы. J Nutr . 2000a; 130: 767-776.
Hallikainen MA, Sarkkinen ES, Gylling H, Erkkila AT, Uusitupa MIJ. Сравнение эффектов маргаринов, обогащенных эфиром растительного стерола, и маргарина, обогащенного эфиром растительного станола, на снижение концентрации холестерина в сыворотке у субъектов с гиперхолестеринемией, соблюдающих диету с низким содержанием жиров. Euro J Clin Nutr . 2000b; 54: 715-725.
Howes JB, Sullivan D, Lai N. Влияние пищевых добавок с изофлавонами из красного клевера на липопротеиновые профили женщин в постменопаузе с легкой и умеренной гиперхолестеринемией. Атеросклероз . 2000; 152 (1): 143-147.
Нокс Дж., Гастер Б. Пищевые добавки для профилактики и лечения ишемической болезни сердца. Дж. Альтернативная медицина . 2007 Янв; 13 (1): 83-96.
Катчер Х., Хилл А., Ланфорд Дж., Ю Дж., Крис-Этертон П. Подходы к образу жизни и диетические стратегии для снижения холестерина ЛПНП и триглицеридов и повышения холестерина ЛПВП. Клиника эндокринологии и обмена веществ . 2009; 36 (1).
Krauss RM, Eckel RH, Howard B, Appel LJ, Daniels SR, Deckelbaum RJ, et al.Научное заявление AHA: Диетические рекомендации AHA, редакция 2000 г .: Заявление комитета по питанию Американской кардиологической ассоциации для медицинских работников. Тираж . 2000; 102 (18): 2284-2299.
Kris-Etherton P, Eckel RH, Howard BV, St. Jeor S, Bazzare TL. AHA Science Advisory: Lyon Diet Heart Study. Преимущества национальной образовательной программы по холестерину в средиземноморском стиле / Американской кардиологической ассоциации, шаг I «Схема питания при сердечно-сосудистых заболеваниях». Тираж .2001; 103: 1823.
Kurowska EM, Spence JD, Jordan J, Wetmore S, Freeman DJ, Piche LA, Serratore P. Эффект апельсинового сока на повышение уровня холестерина ЛПВП у субъектов с гиперхолестеринемией. Ам Дж. Клин Нутр . 2000; 72 (5): 1095-1100.
Лопес-Миранда Дж., Гомес П., Кастро П. и др. Средиземноморская диета улучшает восприимчивость липопротеинов низкой плотности к окислительным модификациям. Med Clin (Barc) [на испанском языке]. 2000; 115 (10): 361-365.
Mannu GS, Zaman MJ, Gupta A, Rehman HU, Myint PK.Доказательства изменения образа жизни при лечении гиперхолестеринемии. Curr Cardiol Ред. . 2013; 9 (1): 2-14.
Marz W, Wieland H. Ингибирование восстановления HMG-CoA: противовоспалительные эффекты, помимо снижения липидов. Герц . 2000; 25 (6): 117-125.
Мелмед. Учебник эндокринологии Уильямса . 12-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2011.
Национальная образовательная программа по холестерину. Резюме третьего отчета экспертной группы Национальной образовательной программы по холестерину (NCEP) по выявлению, оценке и лечению высокого холестерина в крови у взрослых (Группа лечения взрослых III). ДЖАМА . 2001; 285 (19): 2486-2497.
Комитет по питанию Американской кардиологической ассоциации. Рекомендации AHA по питанию. Редакция 2000: Заявление для медицинских работников. Тираж . 2000; 102: 2284-2299.
Penumathsa SV, Maulik N. Ресвератрол: многообещающий агент, способствующий кардиопротекции против ишемической болезни сердца. Банка J Physiol Pharmacol . 2009; 87 (4): 275-286.
Perrinjaquet-Moccetti T, Busjahn A, Schmidlin C, Schmidt A, Bradi B, Aydogan C.Пищевая добавка с экстрактом листьев оливы (Olea europea L.) снижает артериальное давление у близнецов, граничащих с гипертонической болезнью. Фитотерапия Рес . 2008; 22. DOI: 10.1002 / ptr.2455.
Перейра И.Р., Фалуди А.А., Алдриги Д.М., Бертолами М.С., Салех М.Х., Силва Р.А., Накамура Ю., Кампос М.Ф., Новаес Н., Абдалла Д.С. Влияние изофлавонов зародышей сои и гормональной терапии на производные оксида азота, окисление липопротеинов низкой плотности и реактивность сосудов у женщин с гиперхолестеринемией в постменопаузе. Менопауза . 2006 ноябрь-декабрь; 13 (6): 942-950.
Plat J, van Onselen ENM, van Heugten MMA, Mensink RP. Влияние на концентрацию липидов, липопротеинов и жирорастворимых антиоксидантов в сыворотке крови при частоте употребления маргаринов и шортенингов, обогащенных эфирами растительных станолов. Euro J Clin Nutr . 2000; 54: 671-677.
Раал Ф.Дж., Пилчер Г.Дж., Панз В.Р. и др. Снижение смертности у субъектов с гомозиготной семейной гиперхолестеринемией, связанное с достижениями в гиполипидемической терапии. Тираж . 2011; 124 (20): 2202-2207.
Райтакари О.Т., Маккреди Р.Дж., Уиттинг П., Гриффитс К.А., буква J, Салливан Д., Стокер Р., Келермайер Д.С. Коэнзим Q улучшает устойчивость ЛПНП к окислению ex vivo, но не усиливает функцию эндотелия у молодых людей с гиперхолестеринемией. Свободный Радик Биол Мед . 2000; 28 (7): 1100-1105.
Ракель. Интегративная медицина . 3-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2012.
Saito Y, et al .; Исследователи JELIS, Япония.Влияние EPA на ишемическую болезнь сердца у пациентов с гиперхолестеринемией с множественными факторами риска: субанализ случаев первичной профилактики из исследования по изучению липидов, проведенного Агентством по охране окружающей среды Японии (JELIS). Атеросклероз . 2008 сентябрь; 200 (1): 135-140.
Shintani TT, Beckham S, Brown AC, O’Connor HK. Гавайская диета: мультикультурная диета с высоким содержанием углеводов и низким содержанием жиров ad libitum для снижения факторов риска хронических заболеваний: ожирения, гипертонии, гиперхолестеринемии и гипергликемии. Гавайи Мед. J . 2001; 60 (3): 69-73.
Собенин И.А., Андрианова И.В., Демидова О.Н., Горчакова Т, Орехов А.Н. Гиполипидемические эффекты таблеток чесночного порошка с замедленным высвобождением в двойном слепом плацебо-контролируемом рандомизированном исследовании. Дж. Тромб Атеросклера . 6 декабря 2008 г. [Epub перед печатью].
Стевинсон К., Питтлер М. Х., Эрнст Э. Чеснок для лечения гиперхолестеринемии. Энн Интерн Мед. . 2000; 133 (6): 420-429.
Тейшейра С.Р., Поттер С.М., Вейгель Р., Ханнам С., Эрдман-младший.JW, Хаслер CM. Влияние кормления 4 уровнями соевого протеина в течение 3 и 6 недель на липиды и аполипопротеины крови у мужчин с умеренной гиперхолестеринемией. Ам Дж. Клин Нутр . 2000; 71: 1077-1084.
Tofler GH, Stec JJ, Stubbe I, Beadle J, Feng D, Lipinska I, Taylor A. Влияние добавок витамина C на свертываемость и уровни липидов у здоровых мужчин. Тромб Рез . 2000; 100 (1): 35-41.
ван Рой М.Дж., Преториус Э. Ожирение, гипертония и гиперхолестеринемия как факторы риска атеросклероза, приводящего к ишемическим событиям. Курр Мед Хим . 2014; 21 (19): 2121-9.
Wei ZH, Wang H, Chen XY, Wang BS, Rong ZX, Wang BS, Su BH, Chen HZ. Эффект псиллиума в зависимости от времени и дозы на липиды сыворотки при легкой и умеренной гиперхолестеринемии: метаанализ контролируемых клинических испытаний. Eur J Clin Nutr . 2009; 63 (7): 821-827.
Сяо CW. Влияние соевого белка и изофлавонов на здоровье человека. J Nutr . 2008 июн; 138 (6): 1244С-9С. Рассмотрение.
Yang TTC, Koo MWI. Китайский зеленый чай снижает уровень холестерина за счет увеличения экскреции липидов с калом. Науки о жизни . 1999: 66: 5: 411-423.
Yung LM, Leung FP, Wong WT, Tian XY, Yung LH, Chen ZY, Yao XQ, Huang Y. Полифенолы чая улучшают функцию сосудов. Инфламмофармакология . 2008 26 сентября. [Epub перед печатью].
Замбон Д., Сабате Дж., Муньос С. и др. Замена мононенасыщенных жиров грецкими орехами улучшает липидный профиль сыворотки у мужчин и женщин с гиперхолестеринемией. Энн Интерн Мед. . 2000; 132: 538-546.
Чжао Г., Этертон ТД, Мартин К.Р., Гиллис П.Дж., Западный генеральный директор, Крис-Этертон П.М.Пищевая альфа-линоленовая кислота подавляет продукцию провоспалительных цитокинов мононуклеарными клетками периферической крови у субъектов с гиперхолестеринемией. Ам Дж. Клин Нутр . 2007 февраль; 85 (2): 385-391.
Другие причины повышенного холестерина
Люди часто удивляются, узнав, что у них высокий уровень холестерина или триглицеридов в крови, но этому есть много возможных объяснений.
Высокий уровень жиров в крови может иметь множество различных причин, которые могут складываться, включая ваш образ жизни, гены, возраст, пол и этническое происхождение.
Здесь вы можете взглянуть на некоторые из менее известных причин. Врачи иногда называют это «вторичными причинами» высокого холестерина.
Узнайте, как изменить свой образ жизни, чтобы снизить уровень холестерина
Лекарства
Некоторые лекарства могут влиять на количество холестерина и триглицеридов в крови. Чтобы узнать, могут ли какие-либо лекарства, которые вы принимаете, подействовать, просмотрите брошюру с информацией о продуктах, которая прилагается к ним.
Некоторые лекарства повышают лишь незначительное количество жиров в крови, а другие — значительно.Не волнуйтесь и не прекращайте прием лекарства — ваш врач будет знать о действии вашего лекарства и учтет его, когда пропишет вам его.
Известно, что эти распространенные лекарства повышают уровень холестерина и триглицеридов:
- диуретики
- кортикостероиды
- Иммунодепрессанты
- Антиретровирусные препараты
- ретиноидов
- пероральный эстроген
- бета-адреноблокаторы
- антидепрессанты
- противосудорожные средства.
Если вам прописали какое-либо из этих лекарств, ваш врач будет регулярно проверять ваше состояние. При необходимости они скорректируют ваше лечение, чтобы контролировать уровень холестерина и / или триглицеридов.
Медицинские условия
Если тест на холестерин показывает, что у вас повышенное содержание жиров в крови, ваш врач захочет выяснить, что их вызывает. Они будут проверять наличие заболеваний, которые могут их подтолкнуть. Если одно из этих состояний оказывается причиной повышенного содержания жиров в крови, важно вылечить его и взять под контроль, и ваш врач расскажет вам о лучших методах лечения для вас.
Вот наиболее распространенные состояния, при которых повышается содержание жира в крови:
Сахарный диабет 2 типа
Неустановленный или плохо контролируемый диабет 2 типа может нарушить уровень триглицеридов и холестерина в крови.
Довольно хорошо известно, что диабет 2 типа вызывает повышенный уровень сахара в крови. Менее известно, что высокий уровень сахара в крови и диабет 2 типа также могут нарушить то, как наш организм справляется с жирами.
Люди с диабетом 2 типа, как правило, имеют очень характерный состав жиров в крови:
Если у вас диабет 2 типа или инсулинорезистентность (также известная как предиабет), важно контролировать их, чтобы защитить свое сердце.
Необработанная недостаточная активность щитовидной железы (гипотиреоз)
Щитовидная железа — это железа в области шеи. Он производит гормон, называемый тироксином, который необходим для работы нашего организма. Недостаток этого гормона заставляет тело «бегать» слишком медленно. Недостаток тироксина называется недостаточной активностью щитовидной железы, гипотиреозом, микседемой или болезнью Хашимото. Это довольно часто, особенно у женщин в возрасте от 40 до 50 лет.
Падение уровня тироксина может происходить очень медленно, поэтому многие люди не замечают его никаких признаков.Но есть симптомы, которые некоторые люди могут заметить со временем:
- усталость
- не хватает энергии
- прибавка в весе
- медленные движения, мысли и речь
- Булавки и иглы
- одышка
- головокружение
- сердцебиение
- Выпадение волос, особенно внешней трети бровей
- сухая кожа.
Сниженная активность щитовидной железы может повышать уровень как холестерина, так и триглицеридов, но основной эффект — на холестерин.К счастью, это легко диагностировать и лечить, и после лечения уровень холестерина и триглицеридов должен вернуться к обычным уровням через несколько месяцев.
Беременность
Вы можете быть удивлены, узнав, что количество жира в крови повышается, когда вы беременны. Но это просто отражает тот факт, что вашему организму нужны эти жиры, чтобы подпитывать рост вашего ребенка.
Уровень холестерина и триглицеридов в крови выше нормы. По этой причине HEART UK не рекомендует проходить тест на холестерин или триглицериды во время беременности, потому что они не будут отражать ваш нормальный уровень.
Если вы кормите грудью, то уровень этих жиров будет оставаться высоким до тех пор, пока ваш ребенок не будет полностью отлучен от грудного молока. Если вы не кормите грудью, то уровни вернутся к норме примерно через три-четыре месяца после рождения ребенка.
Узнайте больше о жирах в крови во время беременности.
Менопауза
Менопауза знаменует собой огромные изменения в женском теле. Яичники перестают вырабатывать гормон эстроген, и менструация прекращается. Женщины часто говорят, что это время, когда их тела начинают накапливать больше жира, и они набирают вес.Поэтому неудивительно, что менопауза также может означать ступенчатое изменение уровня холестерина.
Есть три изменения, которые могут произойти во время менопаузы, связанные с жирами крови.
- Количество холестерина в крови может повышаться
- Часто повышается уровень холестерина ЛПВП
- Баланс холестерина ЛПВП и холестерина не-ЛПВП может стать менее здоровым
Старение
Уровни холестерина и триглицеридов естественным образом повышаются на протяжении всей взрослой жизни и достигают пика, когда нам за шестьдесят или семьдесят.Мы не совсем понимаем почему, но это может частично отражать изменение нашего веса, активности и образа жизни по мере того, как мы становимся старше.
Некоторые менее распространенные состояния
Проблемы с почками
У нас две почки, и они отвечают за очистку нашей крови, отфильтровывая продукты жизнедеятельности, которые затем выводятся из организма в виде мочи.
Хроническая болезнь почек (ХБП). Это название постепенного снижения функции почек. Люди с ХБП часто имеют аномальные жиры в крови — повышенный уровень холестерина ЛПНП и триглицеридов и более низкий уровень холестерина ЛПВП.Заболевания сердца и кровеносных сосудов распространены у людей с ХБП, поэтому при наличии ХБП рекомендуются статины и другие препараты, снижающие уровень холестерина.
Нефротический синдром. Это происходит, когда наши почки становятся негерметичными. Это приводит к утечке протеина в мочу. Люди с нефротическим синдромом часто имеют повышенный уровень холестерина и триглицеридов.
Состояние печени
Печень — очень важный орган. Здесь холестерин и триглицериды перерабатываются, производятся или расщепляются.Желчь, продукт распада холестерина, вырабатывается в печени, накапливается в желчном пузыре и попадает в кишечник, когда мы едим. Его роль состоит в том, чтобы помочь расщепить жир из пищи на маленькие капли, которые затем легко перевариваются.
Иногда может блокироваться выработка желчи или ее выброс в кишечник, например, если желчные камни образуются из кристаллизованного холестерина. Симптомы включают боль, особенно после жирной еды. Медицинское название этого явления — холестаз, когда желчь не может вытекать из печени, и это может вызвать повышение уровня холестерина в крови.
Подагра
Это разновидность артрита, вызванная избытком мочевой кислоты в крови. Это влияет на суставы и может быть очень болезненным. Это происходит, когда в организме настолько много мочевой кислоты, что она образует кристаллы между суставами. Эти кристаллы вызывают сильную нежность, отек и боль, которые обычно испытывают люди с подагрой.
Подагра часто ассоциируется с обильной пищей, такой как субпродукты, красное мясо, паштет, крепленые вина и спиртные напитки, а также с недостаточным количеством фруктов, овощей и цельнозерновых продуктов.Это также связано с повышением уровня триглицеридов в крови.
Напряжение
Стресс не повышает уровень холестерина напрямую, но он может привести к нездоровым способам справиться с ситуацией, которые могут повысить уровень холестерина и риск сердечных заболеваний. Например, если вы испытываете стресс, вы можете есть нездоровую пищу, например пиццу и еду на вынос, или вы можете пить больше или курить.
Стресс может повлиять на ваше здоровье и по другим причинам. Это может усугубить болезни сердца и кровеносных сосудов, а также ухудшить другие состояния, такие как респираторные (дыхательные) и проблемы с пищеварением.Это также может повлиять на ваш сон, настроение и способность справляться с жизненными трудностями.
Немного стресса может быть полезным, потому что это означает, что вы добиваетесь своего. Когда его становится слишком много, это может навредить вашему здоровью — будь то проблемы с работой, домом, отношениями или деньгами.
Если вы чувствуете стресс, позаботьтесь о своем благополучии:
- получить профессиональную поддержку консультанта
- поговорите с друзьями, семьей или надежными коллегами
- попробуйте упражнения и техники расслабления, такие как дыхательные упражнения, медитация, йога или массаж
- Продолжайте заниматься своими хобби и любимыми делами, например, читать книгу, слушать музыку, принимать горячую ванну, гладить домашнее животное
- будьте физически активны — известно, что физические упражнения помогают снизить стресс.
Вы также можете получить поддержку от других организаций
Исключение вторичных причин высокого холестерина и триглицеридов
Если ваш врач исключает другие (вторичные) причины повышения холестерина и триглицеридов, перечисленные выше, то следующим шагом будет поиск других возможных объяснений. К ним относятся наследственные (генетические) причины. Контрольные признаки унаследованного высокого уровня холестерина или триглицеридов включают:
- близкие родственники с высоким уровнем холестерина или триглицеридов
- Ранние пороки сердца у близких родственников
- наследственное состояние жира в крови у близких членов семьи.
Существует более 100 генов, которые могут влиять на то, как наш организм обрабатывает жиры крови. Иногда всего одного небольшого изменения (или орфографической ошибки) в гене достаточно, чтобы поднять холестерин или триглицериды до очень высокого уровня. Иногда наследование нескольких генов, каждый из которых имеет небольшой эффект, может в сумме вызвать проблемы.
Унаследованные состояния, вызывающие высокий уровень холестерина и триглицеридов
Семейная гиперхолестеринемия (СГ) — повышение холестерина, вызванное одним геном
Семейная хиломикронемия (FCS) — уровни триглицеридов могут быть чрезвычайно высокими, что вызвано одним геном
Семейная комбинированная гиперлипидемия (FCH) — вызывает повышение уровня холестерина и триглицеридов
Гиперлипидемия 3 типа — это также вызывает повышение уровня холестерина и триглицеридов
Полигенная гиперхолестеринемия — повышение холестерина, вызванное рядом генов
Что вызывает высокий уровень холестерина? Молочные продукты, курение, генетика и др.
- Высокий уровень холестерина связан с повышенным риском сердечных заболеваний и инсульта, поэтому важно понимать общие причины этого серьезного состояния.
- Употребление в пищу большого количества жареной пищи, жирного мяса и полуфабрикатов являются одними из основных диетических виновников высокого холестерина.
- Более регулярные упражнения могут принести прямую пользу вашему холестерину и снизить вероятность ожирения, которое также является одним из факторов высокого уровня холестерина.
- Эта статья была рецензирована Николасом С. Аморосо, доктором медицины, интервенционным кардиологом и доцентом медицины Медицинского университета Южной Каролины.
- Эта статья является частью Инсайдера по высокому холестерину.
Согласно Центрам по контролю и профилактике заболеваний, уровень холестерина не должен превышать 200 мг / дл. Тем не менее, по оценкам, 95 миллионов взрослых в США имеют уровни выше 200 мг / дл, и почти у одной трети из них чрезвычайно высокое содержание холестерина уровни выше 240 мг / дл.
И это нехорошо. Поскольку высокий уровень холестерина означает, что бляшки более склонны накапливаться и прилипать к стенкам артерий в сердце.Чем выше уровень холестерина, тем больше образуется зубного налета. Это может сузить или заблокировать эти важные пути кровотока и помогает объяснить, почему высокий уровень холестерина связан с повышенным риском сердечное заболевание и инсульт.
Итак, ради вашего здоровья давайте поговорим о причинах высокого уровня холестерина. В конечном итоге, нездоровый образ жизни, генетика и ранее существовавшие состояния здоровья могут быть факторами, способствующими этому.Вот что вам нужно знать.
Основные причины высокого уровня холестеринаОдной из основных причин высокого уровня холестерина является нездоровая диета с высоким содержанием насыщенных и трансжиров. Продукты, которые могут повысить уровень холестерина, включают:
- Жареные продукты
- Жирные куски красного мяса, колбасы, бекона и хот-доги
- Обработанные продукты, такие как печенье и белый хлеб
- Молочные продукты с высоким содержанием жира, такие как сыр, молоко и йогурт
- Выпечка, например, торты, печенье, пирожные и кексы
Но нездоровая диета — не единственный плохой парень.Ожирение, недостаток физических упражнений и курение также снижают уровень холестерина липопротеинов высокой плотности (ЛПВП) и повышают уровень холестерина липопротеинов низкой плотности (ЛПНП), что является противоположностью того, что сохраняет ваше здоровье
ЛПВП обычно называют «хорошим холестерином», потому что он переносит холестерин по всему телу и обратно в печень, где ваше тело расщепляет его и избавляется от него. ЛПНП считается «плохим холестерином», потому что он способствует накоплению бляшек в артериях. Для хорошего здоровья вам понадобится более высокий уровень ЛПВП и более низкий уровень ЛПНП.
- Ожирение: Исследование 2018 г., опубликованное в журнале Journal of Clinical Lipidology , показало, что изменение образа жизни, включая потерю веса в среднем на 10,5%, снижает уровень ЛПНП у людей с ожирением.
- Сидячий образ жизни: Отсутствие физической активности снижает уровень холестерина ЛПВП, что не позволяет ему эффективно выводить холестерин ЛПНП. Ходьба, бег трусцой, плавание или езда на велосипеде в течение 150 минут каждую неделю могут повысить уровень ЛПВП и снизить уровень холестерина ЛПНП.
- Курение: «Курение также играет огромную роль», — говорит Тери Раби, доктор медицины, терапевт первичной медико-санитарной помощи и основатель Института интегративной медицины Раби на Северо-Западе в Чикаго.Химические вещества в сигаретном дыме вызывают воспалительную реакцию, поскольку ваше тело пытается избавиться от токсинов, что увеличивает образование бляшек в артериях.
Хотя вы можете внести ключевые изменения в образ жизни, чтобы избежать высокого уровня холестерина, некоторые факторы риска неизбежны: генетика, уже существующие состояния здоровья и старение.
Унаследованный высокий уровень холестерина называется семейной гиперхолестеринемией (СГ), которая возникает в результате дефекта 19 хромосомы.Это генетическое заболевание приводит к высокому уровню холестерина с раннего возраста и чаще всего встречается у людей французского канадского, ашкеназского еврейского, ливанского или африканского происхождения.
Помимо прямого наследования СГ, некоторые болезни, такие как диабет (тип 1 и 2) могут предрасполагать вас к высокому холестерину. Диабет обычно снижает уровень хорошего холестерина и повышает уровень плохого холестерина, и у этого состояния даже есть название: диабетическая дислипидемия.
В отчете за 2016 год, опубликованном в журнале Diabetes Care, исследователи проанализировали участников с диабетом в трех основных исследованиях сердца, проведенных между 1980-ми и 2000-ми годами. Только 32% участников исследования были на целевом уровне холестерина ЛПНП, хотя у тех, у кого был риск развития ишемической болезни сердца на 41% ниже.
Уровень холестерина также имеет тенденцию повышаться с возрастом. И хотя молодые люди могут считать, что им не нужно беспокоиться о здоровье сердца, исследования показали, что высокий уровень холестерина в раннем взрослом возрасте связан с повышенным риском атеросклероза и ишемической болезни сердца в более позднем возрасте.
Что делать, если у вас высокий уровень холестеринаЛюдям с высоким уровнем холестерина необходимо изменить образ жизни. Раби советует сосредоточиться на здоровом питании, физических упражнениях, управлении стрессом и отказе от табака.
В дополнение к диете и физическим упражнениям врачи чаще всего назначают статины, которые замедляют выработку холестерина в печени и увеличивают выведение холестерина из крови. Поговорите со своим врачом об этой возможности, если у кого-то в вашей семье был сердечный приступ, или ему потребовались стенты или шунтирование до 55 лет.
Холестерин — eClinpath
Холестерин — самый распространенный стероид в организме. Это важный предшественник сложных эфиров холестерина, желчных кислот и стероидных гормонов. Он получен из пищевых источников и синтезирован in vivo из ацетил-КоА в печени (основной участок) и других тканях (кишечник, надпочечники и репродуктивные органы). Измерение холестерина может дать представление о функции печени, желудочно-кишечных заболеваниях и нарушениях обмена веществ.
Физиология
Холестерин содержится в крови как часть всех липопротеинов, но фракции липопротеинов низкой плотности (ЛПНП) и высокой плотности (ЛПВП) имеют самые высокие концентрации. ЛПНП образуются из липопротеинов очень низкой плотности (ЛПОНП) эндотелиальной липопротеидной липазой. Они несут ответственность за транспортировку холестерина в периферические ткани, связываясь с рецепторами ЛПНП в этих тканях, например. надпочечники, яичники и яички. ЛПВП синтезируются в печени и желудочно-кишечном тракте и транспортируют холестерин из тканей в печень (так называемый «обратный» транспорт холестерина, который считается минимальным у собак из-за отсутствия некоторых ферментов трансфераз).Попадая в печень, холестерин может включаться в ЛПОНП, синтезироваться в желчные кислоты, этерифицироваться до длинноцепочечных жирных кислот или выводиться с желчью. Желчь — это основной путь выведения холестерина.
Обратите внимание, что видимая липемия в образце крови обычно возникает из-за повышенного уровня триглицеридов, а не из-за повышенного холестерина.
Методология
Для количественного определения концентрации холестерина в крови используются различные автоматизированные ферментативные анализы. Большинство анализов, используемых для определения концентрации холестерина, являются колориметрическими, в то время как другие используют сенсорные электроды O 2 для количественного определения уровней холестерина.Метод холестерина CHOD-PAP соответствует стандартам измерения концентрации холестерина в сыворотке или плазме, установленным Национальным институтом здравоохранения (NIH), и является методом, используемым в Корнельском университете.
Тип реакции
Конечная реакция
Процедура, используемая в Корнельском университете
- Холестерин Метод CHOD-PAP: На первом этапе этой трехстадийной реакции фермент холестеринэстераза гидролизует сложные эфиры холестерина с образованием свободных жирных кислот и холестерина.На следующем этапе холестериноксидаза катализирует окисление холестерина до холест-4-ен-3-она. Под каталитическим действием пероксидазы перекись водорода, полученная в предыдущей реакции, окисляет хромофор 4-аминофеназон в присутствии фенола до красного красителя 4- (п-бензохинон-моноимино) феназона. Изменение интенсивности цвета при 500-550 нм измеряется фотометрически и прямо пропорционально концентрации холестерина в образце.
- Реакции показаны ниже:
сложный эфир холестерина + H 2 O холестеринэстераза > холестерин + жирные кислоты
холестерин + O 2 холестериноксидаза > холест-4-ен-3-он + H 2 O 2
2H 2 O 2 + 4-аминофеназон + фенол пероксидаза > окрашенный комплекс + 4H 2 O
Единицы измерения
Концентрация холестерина в сыворотке измеряется в мг / дл (условные единицы) или ммоль / л (единицы СИ).Формула преобразования показана ниже:
мг / дл x 0,0259 = ммоль / л
ммоль / л x 38,91 = мг / дл
Пример рассмотрения
Антикоагулянт
Гепарин или ЭДТА
Тип образца
Сыворотка или плазма. Собак и кошек следует голодать около 12 часов.
Стабильность
Сообщенная стабильность холестерина составляет 7 дней при 4 ° C, 3 месяца при -15 до -20 ° C (согласно листу информации о продукте) и может длиться годами при хранении при -70 ° C.
Помехи
- Липемия: Нет известных помех до 2000 единиц (образцы обычно подвергаются ультрацентрифугированию, чтобы очистить как можно больше хиломикронов).
- Гемолиз : Может ложно повышать концентрации (индекс гемолиза> 700 единиц).
- Icterus : Может ложно снижать концентрации (желтушный индекс> 15 или 14 мг / дл для неконъюгированного билирубина и 16 мг / дл для конъюгированного билирубина (согласно описанию продукта).
Интерпретация теста
Повышенная концентрация (гиперхолестеринемия)
Высокий уровень холестерина обычно связан с повышенным количеством липопротеинов, богатых холестерином, то есть ЛПВП и ЛПНП. Поскольку ЛПОНП действительно содержат некоторое количество холестерина (12%), высокий холестерин также может наблюдаться при очень высоких концентрациях ЛПОНП. Хиломикроны содержат очень мало холестерина, поэтому высокие концентрации холестерина обычно не наблюдаются после приема пищи. Распространенными причинами высокого холестерина без триглицеридов у собак являются нефротический синдром, гипотиреоз и холестаз.Повышение уровня холестерина и триглицеридов у собак наблюдается при таких метаболических состояниях, как сахарный диабет, гиперадренокортицизм, панкреатит и т. Д. (Из-за высокого уровня ЛПОНП). Высокий уровень холестерина у кошек обычно связан с холестазом (не все собаки и кошки с холестерином имеют высокий уровень холестерина). Холестерин обычно не измеряют у крупных животных, поэтому мы меньше знаем о концентрациях холестерина у этих видов.
- Артефакт: Тяжелый гемолиз может увеличить значения.
- Физиологические: Легкое повышение уровня холестерина может наблюдаться после еды, хотя концентрации обычно не превышают верхний референсный предел.
- Ятрогенный : Экзогенные кортикостероиды могут вызывать гиперхолестеринемию натощак у собак и кошек (Lowe et al 2008, Khelik et al 2019, Tinklenberg et al 2020), хотя уровень триглицеридов увеличивается в несколько раз, чем холестерина.
- Патофизиологический:
- Нефротический синдром: Он характеризуется отеком, гипоальбуминемией, гиперхолестеринемией и протеинурией из-за альбуминурии с высоким соотношением белка в моче к креатинину (хотя не все могут присутствовать у одного животного) и вызван повреждением клубочков, например.грамм. амилоидоз, иммунокомплексный гломерулонефрит. У людей это в основном связано с повышенным уровнем ЛПНП. Точный механизм неизвестен, но постулируется следующее: усиление продукции ЛПОНП из-за гипоальбуминемии или снижения онкотического давления (нет реальных подтверждений этому), дефектный процессинг ЛПНП / ЛПВП (потеря компонентов плазмы с мочой, которые позволяют удалить ЛПНП. / ЛПВП из кровотока могут способствовать этому дефектному процессингу), увеличению выработки богатых холестерином липопротеинов или дефектному превращению холестерина в желчные кислоты.
- Гипотиреоз: У собак гипотиреоз связан с незначительным или заметным повышением холестерина из-за увеличения ЛПНП и ЛПВП. Концентрация холестерина> 750 мг / дл связана с риском атеросклероза. Причина увеличения является многофакторной и частично может быть связана с подавлением рецепторов ЛПНП в печени. Гормон щитовидной железы (Т3) стимулирует рецепторы ЛПНП (и способствует поглощению холестерина), поэтому недостаток гормона щитовидной железы приводит к снижению рецепторов ЛПНП и снижению поглощения ЛПНП (холестерина).
- Холестаз: Холестерин обычно выводится с желчью. Холестаз может привести к выработке богатого холестерином липопротеина, называемого липопротеином-X, но причины, по которым и как образуется этот липопротеин, неясны. Исследования на кошках показывают, что повышенный уровень холестерина вызван внепеченочным, а не внутрипеченочным холестазом.
- Другие метаболические нарушения
- Сахарный диабет : Инсулин стимулирует липопротеинлипазу, которая отвечает за гидролиз хиломикронов (ХМ) и ЛПОНП.Инсулин также противодействует чувствительной к гормонам липазе, гормону, ответственному за липолиз жировой ткани. Недостаток инсулина приводит к повышению концентрации CM и VLDL в крови, с высокими концентрациями триглицеридов и холестерина (хотя CM и VLDL состоят в основном из триглицеридов, они также содержат небольшое количество холестерина). Отсутствие ингибирования гормоночувствительной липазы вызывает усиление липолиза с увеличением представления неэтерифицированных жирных кислот в печени и продукции ЛПОНП.Кроме того, рецепторы ЛПНП в гепатоцитах подавляются, что приводит к повышению уровня ЛПНП.
- Гиперадренокортицизм : Гиперхолестеринемия возникает из-за повышенного уровня ЛПНП, что, как полагают, связано с периферической резистентностью к инсулину и подавлением рецепторов ЛПНП в печени. Кортикостероиды также стимулируют чувствительную к гормонам липазу, что приводит к усилению липолиза и продукции ЛПОНП.
- Панкреатит: Хотя гипертриглицеридемии чаще встречаются при этом заболевании, одновременно может наблюдаться высокий уровень холестерина из-за ингибирования липопротеинлипазы.
- Чрезмерно отрицательный энергетический баланс : В состояниях чрезмерного отрицательного энергетического баланса (например, голодание, анорексия), особенно при высоких потребностях в энергии (например, поздняя беременность, ранняя лактация), липолиз жировых запасов в адипоцитах увеличивает концентрацию ЛПОНП. Хотя ЛПОНП содержат больше триглицеридов, чем холестерина, может наблюдаться увеличение обоих этих веществ. Гиперлипемия из-за чрезмерного отрицательного энергетического баланса чаще всего встречается у лошадей и верблюдов и связана с вторичным липидозом печени.Напротив, у жвачных животных с чрезмерно отрицательным энергетическим балансом редко развиваются аномалии триглицеридов или холестерина (что у этих видов объясняется неэффективным экспортом ЛПОНП печенью).
- Унаследованные нарушения липидного обмена : Семейная гиперхолестеринемия была зарегистрирована у бриаров, ротвейлеров, шетландских овчарок и доберманов. Хотя холестерин в этих условиях повышается от умеренного до заметно, пропорционально меньшее (более мягкое) повышение уровня триглицеридов также происходит.Другие наследственные липидные нарушения, например гиперлипидемия шнауцеров, гиперхиломикронемия кошек, как правило, в первую очередь приводит к повышению уровня триглицеридов, но также может наблюдаться повышение уровня холестерина.
Пониженная концентрация (гипохолестеринемия)
Низкий уровень холестерина может быть следствием снижения количества холестеринсодержащих липопротеинов (ЛПНП, ЛПВП, ЛПОНП) или пониженного содержания холестерина в этих липопротеинах. Наиболее частыми причинами низкого уровня холестерина являются энтеропатия с потерей белка у собак и рак у собак и кошек.
- Артефакт : Сильная желтуха может снизить концентрацию.
- Патофизиологический
- Генетический дефект продукции апопротеина: Генетический дефект в гене ApoB был идентифицирован как причина тяжелой гипохолестеринемии и гипотригицеридемии у телят голштинской породы. Телята страдают плохой хозяйственностью и хронической диареей из-за нарушения всасывания жира. Обычно они гомозиготны по мутации, которая восходит к одному производителю-основателю (Menzi et al, 2016, Mock et al, 2016).
- Снижение абсорбции: Проблемы с нарушением всасывания и пищеварения, например белковые энтеропатии, внешнесекреторная недостаточность поджелудочной железы. Комбинация низкого альбумина, низкого уровня глобулинов (нормальное соотношение A: G) и низкого холестерина является классической для энтеропатий с потерей белка, тогда как высокий уровень холестерина может наблюдаться при нефропатии с потерей белка (см. Выше).
- Снижение выработки: Поскольку печень является основным местом производства холестерина, низкие значения холестерина наблюдаются при хронических заболеваниях печени (например, при хронических заболеваниях печени).грамм. цирроз), синтетическая печеночная недостаточность (острая или хроническая) и портосистемные шунты (приобретенные или врожденные). Было показано, что воспалительные цитокины (например, IL-1, IL-6, TNFα) снижают синтез и секрецию липопротеинов в печени или изменяют их липидный состав у людей. Низкий уровень холестерина — это особенность кошек с множественной миеломой, которая, как предполагается, обусловлена снижением продукции из-за повышенного онкотического давления парапротеином или высоким уровнем моноклонального иммуноглобулина (Patel et al, 2005). Однако нет прямой связи между печеночными рецепторами, которые ощущают повышенное давление в синусоидах (барорецепторах) и метаболизмом холестерина, поэтому могут действовать другие механизмы, включая повышенное поглощение опухолями (см. Ниже).Молочный скот с липидозом может иметь низкий уровень холестерина, а повышенное отношение неэтерифицированных жирных кислот (NEFA) к холестерину (> 0,2 в единицах СИ) может указывать на липидоз и быть более чувствительным, чем другие маркеры печени, такие как активность AST (Mostafavi et al. 2013).
- Измененный метаболизм: Воспалительные цитокины могут снижать содержание холестерина в липопротеинах за счет снижения активности лецитин-холестерин-ацилтрансферазы (фермента, ответственного за преобразование свободного холестерина в сложный эфир холестерина, который затем включается в ЛПВП и ЛПНП).Точно так же воспалительные цитокины могут снижать активность липопротеинлипазы (фермент способствует превращению ЛПОНП в ЛПНП). Это снизит уровень холестерина за счет уменьшения количества липопротеинов и содержания холестерина.
- Повышенное поглощение липопротеинов: Повышенная регуляция рецепторов ЛПНП в клетках (периферических тканях и печени), таких как SBR-1, потенциально может снизить концентрацию холестерина. Это происходит в быстро пролиферирующих опухолевых клетках и объясняется воспалительными цитокинами у людей (некоторые белки острой фазы у людей, такие как сывороточный амилоид А, усиливают удаление ЛПНП из кровотока при реакциях острой фазы).Мы подозреваем, что повышенное поглощение или использование холестерина является основной причиной низких концентраций холестерина, наблюдаемых у некоторых животных с раком, включая собак с острым миелоидным лейкозом и гистиоцитарной саркомой, особенно с гемофагоцитарным вариантом (низкий уровень альбумина и холестерина является признаком этой опухоли в некоторые собаки) (Moore et al., 2006) и кошки с множественной миеломой (Patel et al, 2005).
Холестерин в крови | Heart Foundation
Холестерин — это воскообразное жироподобное вещество, необходимое для выработки гормонов и витамина D, а также для переваривания пищи.В вашем организме вырабатывается холестерин, а также он содержится в некоторых продуктах питания.
Организм человека использует холестерин для создания клеток, но слишком большое его количество может подвергнуть вас риску сердечных заболеваний.
Типы холестерина
Двумя наиболее распространенными типами холестерина являются:
- Липопротеины низкой плотности (ЛПНП) — «плохой» холестерин
- Липопротеины высокой плотности (ЛПВП) — «хороший» холестерин.
Липопротеины низкой плотности
Липопротеины низкой плотности составляют большую часть холестерина и вредны, потому что они могут прилипать к стенкам артерий и вызывать жировые отложения, называемые бляшками.Слишком большое количество зубного налета приводит к закупориванию, которое препятствует правильному кровотоку к сердцу.
Липопротеин высокой плотности
Липопротеин высокой плотности полезен, потому что он переносит ЛПНП от артерий и обратно в печень, где они расщепляются и затем выводятся в виде отходов.
Холестерин и триглицериды
Триглицериды — это самый распространенный жир в организме. Избыточный вес, употребление большого количества жирных и сладких продуктов или употребление слишком большого количества алкоголя могут повысить уровень триглицеридов.
Высокий уровень триглицеридов вместе с повышенным уровнем холестерина ЛПНП или снижением холестерина ЛПВП может увеличить ваши шансы на развитие жировых отложений в артериях и повысить риск сердечного приступа и инсульта.
Каковы признаки и симптомы повышенного холестерина?
Как правило, высокий уровень холестерина не имеет явных симптомов, но при отсутствии лечения может повысить риск серьезных заболеваний. Вот почему так важно сдавать анализ крови и регулярно проходить осмотры.
Если вам 45 лет или больше (30 или больше, если вы абориген или житель островов Торресова пролива), обратитесь к врачу для проведения теста на холестерин в рамках проверки здоровья сердца. Если у вас есть семейная история с высоким уровнем холестерина, поговорите со своим терапевтом о риске сердечных заболеваний.
Почему высокий холестерин вреден для вас?
Если у вас высокий уровень холестерина, в кровеносных сосудах могут образоваться жировые отложения. Это затрудняет кровоток по артериям. Если эти отложения распадаются, они могут образовывать сгусток, который приводит к сердечному приступу или инсульту.
Общий холестерин — это показатель, который включает хороший и плохой холестерин. Сам по себе это не всегда лучший способ измерить риск сердечных заболеваний. Лучший способ понять эти уровни и ваш риск сердечных заболеваний — это обратиться к терапевту для проверки здоровья сердца.
Что вызывает высокий уровень холестерина?
Нет единой причины высокого холестерина, но есть некоторые контролируемые факторы риска (например, курение) и неконтролируемые факторы риска (например, возраст).
Факторы риска высокого холестерина включают:
- Возраст
- Курение
- Недостаток физической активности
- Избыточный вес или ожирение
- Семейный анамнез
- Нездоровое питание.
Независимо от причины улучшение образа жизни, в том числе диеты, может помочь снизить риск сердечных заболеваний.
Как измеряется холестерин?
Холестерин измеряется с помощью анализа крови, называемого липидной панелью или липидным профилем. Обычно при тесте на холестерин берется кровь из вены на руке. Тест может помочь определить риск атеросклероза, который представляет собой образование бляшек, сужающее или закупоривающее артерии.Как интерпретировать результаты измерения холестерина
Рекомендации по целевым уровням холестерина зависят от таких факторов, как возраст и семейный анамнез, поэтому спросите своего врача, какие уровни подходят вам.
Полный анализ уровня холестерина в крови обычно проверяет:
- Общий холестерин
- Холестерин ЛПНП
- Холестерин ЛПВП
- Триглицериды
- Холестерин не-ЛПВП.

 Один тип, насыщенные жиры, содержится в некоторых мясных, молочных продуктах, шоколаде, выпечке, а также во фритюре и полуфабрикатах. Другой тип, трансжиры, содержится в некоторых жаренных и обработанных пищевых продуктах. Употребление насыщенных жиров и трансжиров является причиной высокого уровня холестерина в крови.
Один тип, насыщенные жиры, содержится в некоторых мясных, молочных продуктах, шоколаде, выпечке, а также во фритюре и полуфабрикатах. Другой тип, трансжиры, содержится в некоторых жаренных и обработанных пищевых продуктах. Употребление насыщенных жиров и трансжиров является причиной высокого уровня холестерина в крови. 
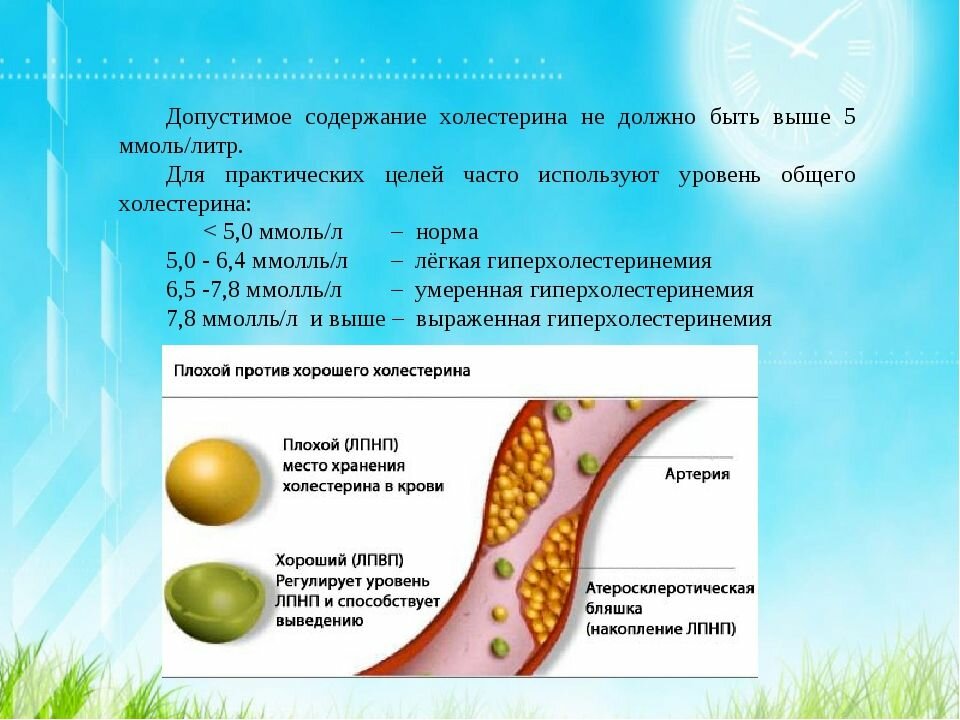 В результате артериальное давление становится аномально высоким.
В результате артериальное давление становится аномально высоким.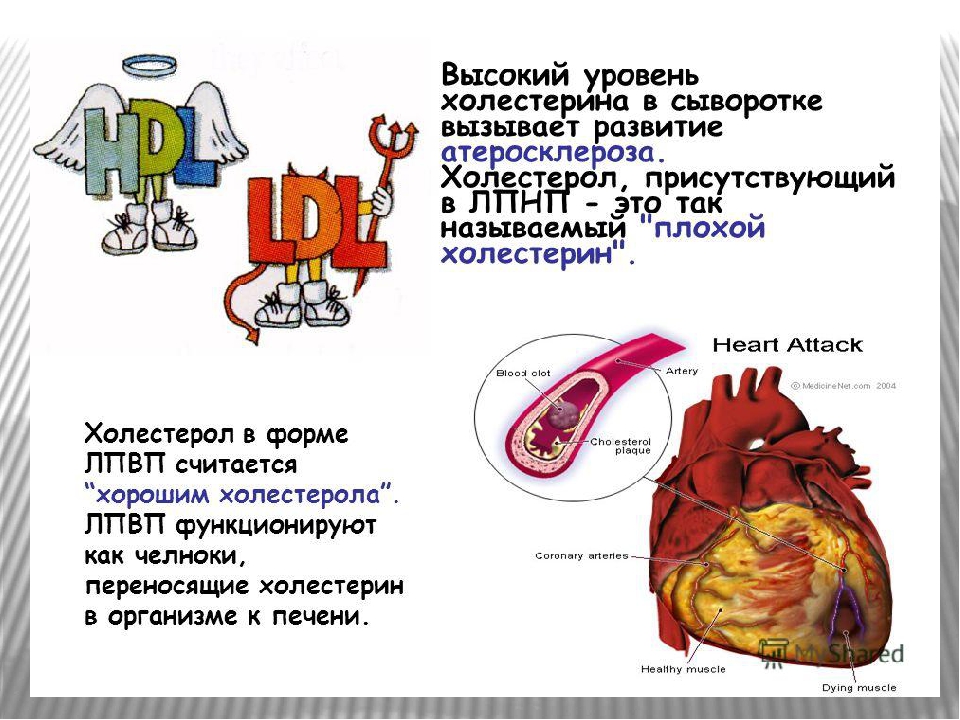
 , как правило, имеют высокое содержание насыщенных жиров и холестерина;
, как правило, имеют высокое содержание насыщенных жиров и холестерина;
 Даже если ваш врач пропишет лекарства для снижения уровня холестерина, все-равно необходимы изменения в питании и быть более активным для здоровья сердечно-сосудистой системы. Наши простые советы помогут держать уровень холестерина в порядке.
Даже если ваш врач пропишет лекарства для снижения уровня холестерина, все-равно необходимы изменения в питании и быть более активным для здоровья сердечно-сосудистой системы. Наши простые советы помогут держать уровень холестерина в порядке. Вот легкий способ контролировать количество пищи: Используйте свою ладонь. Одна порция мяса или рыбы, это приблизительно столько, сколько помещается на вашей ладони. Одна порция свежих фруктов размером, примерно, с ваш кулак. И одна порция приготовленных овощей, риса, или макаронных изделий должна помещаться на обоих ладонях рук сложенных вместе.
Вот легкий способ контролировать количество пищи: Используйте свою ладонь. Одна порция мяса или рыбы, это приблизительно столько, сколько помещается на вашей ладони. Одна порция свежих фруктов размером, примерно, с ваш кулак. И одна порция приготовленных овощей, риса, или макаронных изделий должна помещаться на обоих ладонях рук сложенных вместе. Почему? В рыбе содержится малое количество насыщенных жиров. И большое количество полезных омега-3 полиненасыщенных жирных кислот. Омега-3 полиненасыщенные жирные кислоты помогают снижать уровень триглицеридов, определенный вид жиров в крови. Омега-3 также помогают снижать уровень холестерина, замедляют рост бляшек в артериях. Выбирайте жирную рыбу, такую как лосось, тунец, форель и сардины.
Почему? В рыбе содержится малое количество насыщенных жиров. И большое количество полезных омега-3 полиненасыщенных жирных кислот. Омега-3 полиненасыщенные жирные кислоты помогают снижать уровень триглицеридов, определенный вид жиров в крови. Омега-3 также помогают снижать уровень холестерина, замедляют рост бляшек в артериях. Выбирайте жирную рыбу, такую как лосось, тунец, форель и сардины.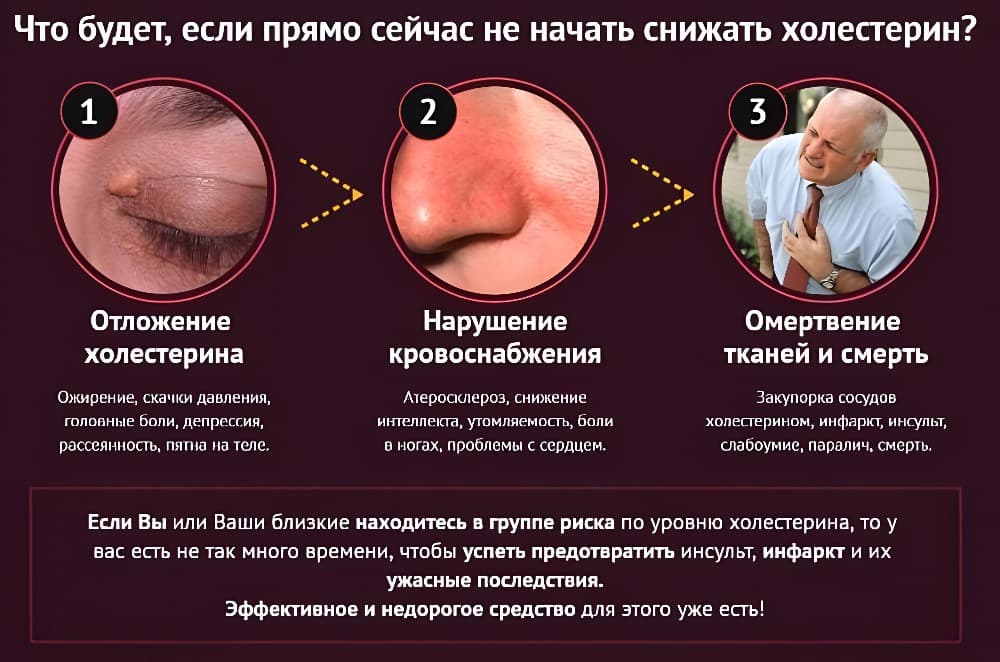 Орехи содержат большое количество мононенасыщенных жиров, что снижает уровень “плохого” холестерина, оставляя “хороший” халестерин в норме. удаление зубного камня стоимость Несколько исследований показывают, что люди, которые съедают около 30 граммов орехов в день, имеют пониженный уровень риска сердечных заболеваний. Орехи содержат большое количество жира и калорий, поэтому старайтесь не съедать более 30 граммов орехов в день.
Орехи содержат большое количество мононенасыщенных жиров, что снижает уровень “плохого” холестерина, оставляя “хороший” халестерин в норме. удаление зубного камня стоимость Несколько исследований показывают, что люди, которые съедают около 30 граммов орехов в день, имеют пониженный уровень риска сердечных заболеваний. Орехи содержат большое количество жира и калорий, поэтому старайтесь не съедать более 30 граммов орехов в день.
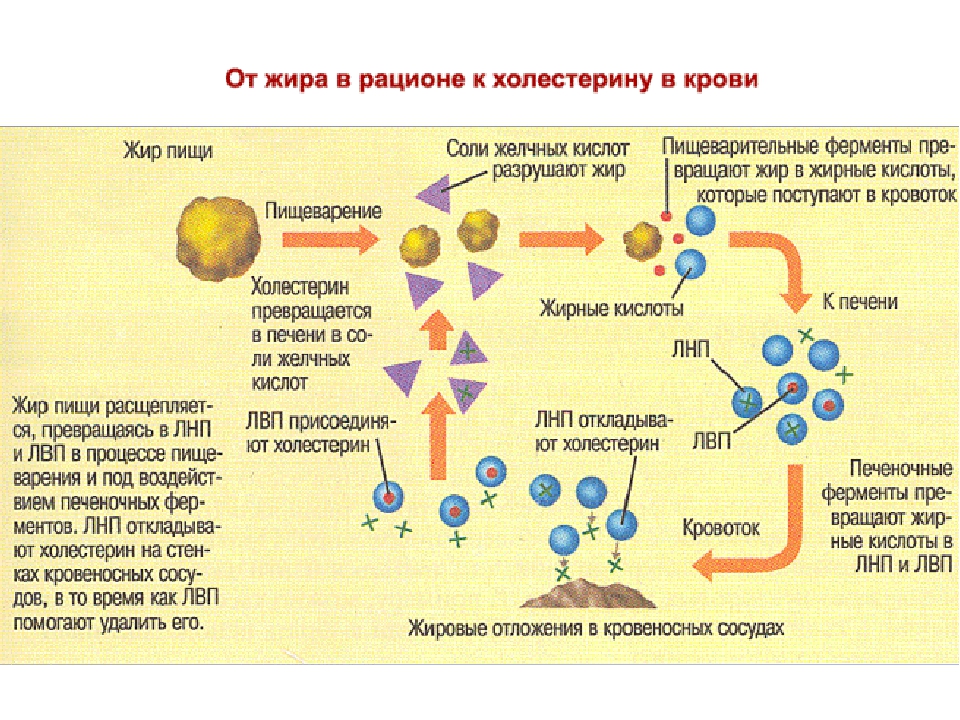
 Вы можете улучшать свою диету, снизить вес, заниматься физическими упражнениями, и даже принимать таблетки. Есть также другие советы, которые вы можете взять себе на вооружение, чтобы быть уверенным что находитесь на правильном пути.
Вы можете улучшать свою диету, снизить вес, заниматься физическими упражнениями, и даже принимать таблетки. Есть также другие советы, которые вы можете взять себе на вооружение, чтобы быть уверенным что находитесь на правильном пути. Прочтите этикетку, она должна содержать пшеницу из цельно зерна или муку из цельно зерна.
Прочтите этикетку, она должна содержать пшеницу из цельно зерна или муку из цельно зерна.