Инфаркт миокарда — Википедия
У этого термина существуют и другие значения, см. Инфаркт.Инфа́ркт миока́рда (серде́чный при́ступ) — одна из клинических форм ишемической болезни сердца, протекающая с развитием ишемического некроза участка миокарда, обусловленного абсолютной или относительной недостаточностью его кровоснабжения[1].
1 декабря 2012 года Американская коллегия кардиологии и Американская ассоциация сердца опубликовали самые современные клинические рекомендации по ведению инфаркта миокарда со стойкими подъёмами сегмента ST на ЭКГ и его ранних осложнений[2]. Чуть раньше в октябре 2012 года свои рекомендации по данной форме заболевания обновило Европейское общество кардиологии[3]. Последние обновления своих рекомендаций по ведению острого коронарного синдрома без стойких подъёмов сегмента ST на ЭКГ данные общества публиковали в мае[4] и декабре[5] 2011 года соответственно.
По стадиям развития:
- Острый период (до 12-14 дней от начала ИМ)
- Подострый период (до 2 месяцев)
- Период рубцевания (более 2х месяцев)
По анатомии поражения:
- Трансмуральный
- Интрамуральный
- Субэндокардиальный
- Субэпикардиальный
По объёму поражения:
- Крупноочаговый (трансмуральный), Q-инфаркт
- Мелкоочаговый, не Q-инфаркт
- Локализация очага некроза.
- Инфаркт миокарда левого желудочка (передний, боковой, нижний, задний).
- Изолированный инфаркт миокарда верхушки сердца.
- Инфаркт миокарда межжелудочковой перегородки (септальный).
- Инфаркт миокарда правого желудочка.
- Сочетанные локализации: задне-нижний, передне-боковой и др.
По течению:
- Моноциклическое
- Затяжное
- Рецидивирующий ИМ (новый очаг некроза в бассейне той же коронарной артерии через от 72 часов до 8 недель)
- Повторный ИМ (в бассейне другой коронарной артерии, новый очаг некроза через 28 дней от предыдущего ИМ)
Клиническая классификация, подготовленная объединённой рабочей группой Европейского общества кардиологов, Американского кардиологического колледжа, Американской ассоциации сердца и Всемирной кардиологической федерации (2007)[6]:
- Спонтанный ИМ (тип 1), связанный с ишемией вследствие первичного коронарного события — эрозии бляшки, разрушения, растрескивания или расслоения сосуда.
- Вторичный ИМ (тип 2), связанный с ишемией, вызванной увеличением потребности в кислороде либо снижением его поступления, например, при коронарном спазме, коронарной эмболии, анемии, аритмии, гипер- или гипотензии.
- Внезапная коронарная смерть (тип 3), включая остановку сердца, часто с симптомами, указывающими на ишемию миокарда, сопровождающимися предположительно новой элевацией ST и новой блокадой левой ножки пучка Гиса, выявлением свежего тромба коронарной артерии при ангиографии и/или вскрытии, наступившей смертью до получения образцов крови или перед повышением концентрации маркеров.
- связанный с чрескожным коронарным вмешательством (тип 4а).
- связанный с тромбозом стента (тип 4б), который подтверждён ангиографией или посмертно.
- связанный с АКШ (тип 5).
Нужно иметь в виду, что иногда у пациентов может возникать несколько типов ИМ одновременно или последовательно. Следует учесть, что термин «инфаркт миокарда» не входит в понятие «некроз кардиомиоцитов» вследствие проведения АКШ (отверстие в желудочке, манипуляции с сердцем) и влияния следующих факторов: почечной и сердечной недостаточности, кардиостимуляции, электрофизиологической абляции, сепсиса, миокардита, действия кардиотропных ядов, инфильтративных заболеваний.
Инфаркт миокарда развивается в результате обтурации просвета одной из (коронарных артерий). Причинами могут стать (в порядке частоте встречаемости):
- Атеросклероз коронарных артерий (тромбоз, обтурация бляшкой) 93-98 %
- Хирургическая обтурация (перевязка артерии или диссекция при ангиопластике)
- Эмболизация коронарной артерии (тромбоз при коагулопатии, жировая эмболия и т. д.)
- Спазм коронарных артерий
Отдельно выделяют инфаркт при пороках сердца (аномальное отхождение коронарных артерий от аорты).
Различают стадии:
- Ишемии
- Повреждения (некробиоза)
- Некроза
- Рубцевания
Ишемия может являться предшественником инфаркта и длиться довольно долго. В основе процесса — нарушение гемодинамики миокарда. Обычно клинически значимым считается сужение просвета артерии сердца до такой степени, когда ограничение кровоснабжения миокарда не может быть компенсировано. Чаще всего это происходит при сужении артерии на 70 % площади её сечения. При исчерпывании компенсаторных механизмов говорят о повреждении, тогда страдают метаболизм и функция миокарда. Изменения могут носить обратимый характер (ишемия). Стадия повреждения длится от 4 до 7 часов. Некроз характеризуется необратимостью повреждения. Через 1-2 недели после инфаркта некротический участок начинает замещаться рубцовой тканью. Окончательное формирование рубца происходит через 1-2 месяца.
Основной клинический признак — интенсивная боль за грудиной (ангинозная боль). Однако болевые ощущения могут носить вариабельный характер. Пациент может жаловаться на чувство дискомфорта в груди, боли в животе, горле, руке, лопатке
Болевой синдром сохраняется более 15 минут (могут длиться 1 час) и купируется через несколько часов, либо после применения наркотических анальгетиков, нитраты неэффективны. Бывает профузный (липкий) пот
В 20-40 % случаев при крупноочаговых поражениях развиваются признаки сердечной недостаточности. Пациенты отмечают одышку, непродуктивный кашель.
Нередко встречаются аритмии. Как правило это различные формы экстрасистолий или фибрилляция предсердий. Нередко единственным симптомом инфаркта миокарда является внезапная остановка сердца.
Предрасполагающим фактором является физическая нагрузка, психоэмоциональное напряжение, состояние утомления, гипертонический криз.
В некоторых случаях симптомы инфаркта миокарда могут носить атипичный характер. Такая клиническая картина затрудняет диагностику инфаркта миокарда. Различают следующие атипичные формы инфаркта миокарда:
- Абдоминальная форма — симптомы инфаркта представлены болями в верхней части живота, икотой, вздутием живота, тошнотой, рвотой. В данном случае симптомы инфаркта могут напоминать симптомы острого панкреатита.
- Астматическая форма — симптомы инфаркта представлены нарастающей одышкой. Симптомы инфаркта напоминают симптомы приступа бронхиальной астмы.
- Безболевая ишемия миокарда наблюдается редко. Возможна слабость. Такое развитие инфаркта наиболее характерно для больных сахарным диабетом, у которых нарушение чувствительности является одним из проявлений болезни (диабета).
- Коллаптоидная форма — начинается с развития коллапса; в клинике доминируют резкая внезапная артериальная гипотензия, головокружение, появление холодного пота, потемнение в глазах. Расценивается как проявление кардиогенного шока.
- Аритмическая форма — начинается с пароксизма нарушения ритма сердца;
- Периферическая — отличается локализацией боли не в загрудинной или прекардиальной области, а в области горла, в левой руке, конце левого мизинца, в шейно-грудном отделе позвоночника, нижней челюсти.
- Отёчная — у больного появляются одышка, слабость, сравнительно быстро отеки и даже асцит, увеличивается печень — то есть развивается острая правожелудочковая недостаточность.
- Комбинированная — сочетает различные проявления нескольких атипичных форм.
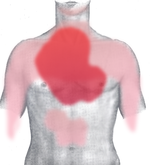 Болевые зоны при инфаркте миокарда: тёмно-красный = типичная область, светло-красный = другие возможные области.
Болевые зоны при инфаркте миокарда: тёмно-красный = типичная область, светло-красный = другие возможные области. 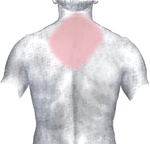
- Ранняя:
- Электрокардиография
- Эхокардиография
- Анализ крови на кардиотропные белки (MB-КФК, АсАТ, ЛДГ1, тропонин
- Отсроченная:
- Коронарография
- Сцинтиграфия миокарда (в настоящее время применяется редко)
Важным этапом диагностики инфаркта миокарда является дифференцирование его от другой болезни, которая маскируется под него — межрёберная невралгия. Данное заболевание по симптоматике напоминает инфаркт, основное отличие — интенсивность боли (при невралгии она кратковременная не интенсивная).
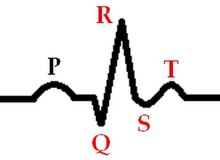
Стадия развивающегося инфаркта миокарда (0-6 часов)
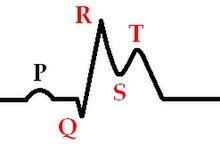 Стадия развивающегося инфаркта миокарда
Стадия развивающегося инфаркта миокарда- Куполообразный сегмент ST выше изолинии
- Сегмент ST сливается с зубцом T
- Зубец R высокий
- Зубец Q невысокий
Острая стадия инфаркта миокарда (6-7 суток)
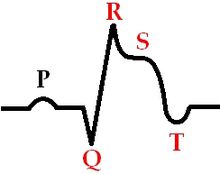 Острая стадия инфаркта миокарда
Острая стадия инфаркта миокарда- Отрицательный зубец T
- Уменьшение амплитуды зубца R
- Углубление зубца Q
Заживающий инфаркт миокарда (7-28 суток)
 Заживающий инфаркт миокарда
Заживающий инфаркт миокарда- Отрицательный зубец T
- Сегмент ST приближается к изолинии
Заживший инфаркт миокарда (на 29 сутки — до нескольких лет)
 Заживший инфаркт миокарда
Заживший инфаркт миокарда- Стойкий зубец Q
- Сниженная амплитуда зубца R
- Положительный зубец T
- Комплекс ST на изолинии[16]
Ранние:
Поздние:
Первая помощь[править | править код]
- При подозрении на инфаркт миокарда больного сначала усаживают и успокаивают. Рекомендуется положение сидя, желательно на кресле со спинкой, или полулёжа с согнутыми коленями. Тугую мешающую одежду расстёгивают, ослабляют галстук[20].
- Нитроглицерин стоит принимать только при повышенном давлении, так как инфаркт миокарда иногда возникает на фоне низкого давления (нитроглицерин снижает пост- и преднагрузку на сердце).
- Снижение низкого давления может привести к коллапсу.
- Если под рукой оказался аспирин и у больного нет аллергии на аспирин, то ему дают разжевать 300 мг аспирина. Если больной постоянно принимает аспирин, принятую этим днём дозу дополняют до 300 мг. Важно разжевать таблетки, иначе аспирин не подействует достаточно быстро[20][21].
- В случае остановки сердца (потеря сознания, отсутствующее или агональное дыхание) немедленно начинают сердечно-лёгочную реанимацию. Её применение многократно увеличивает шансы больного на выживание. Ещё больше увеличивает выживаемость применение портативных дефибрилляторов: в общественном месте (кафе, аэропорт и т. д.) оказывающим первую помощь необходимо осведомиться у персонала о наличии у них или поблизости дефибриллятора. Определение отсутствия пульса больше не является необходимым условием для начала реанимации, достаточно потери сознания и отсутствия ритмичного дыхания[22].
Врачебная помощь[править | править код]
Лечение на ранних этапах при возможности сводится к устранению боли, восстановлению коронарного кровотока (тромболитическая терапия, ангиопластика коронарных артерий, АКШ). При выраженной сердечной недостаточности в условиях клиники возможна постановка внутриаортальной баллонной контрпульсации.
Устранение боли, одышки и тревоги[править | править код]
Если боль сохраняется на момент приезда бригады скорой медицинской помощи, врач применяет морфин. Предварительно 10 мг морфина гидрохлорида разводят в 10 мл 0,9 % раствора хлорида натрия или дистиллированной воды. Первую дозу 2-5 мг (то есть 2-5 мл раствора) вводят внутривенно струйно. Затем дополнительно вводят 2-5 мг каждые 5-15 минут до устранения боли или возникновения побочных эффектов.
Введение морфина при инфаркте миокарда без подъёма сегмента ST увеличивает риск смерти[23].
Также с обезболивающей целью возможно применение нейролептанальгезии — сочетание наркотического анальгетика фентанила (0,05-0,1 мг) и нейролептика дроперидола (2,5-10 мг в зависимости от уровня артериального давления). При необходимости нейролептанальгезию повторяют в более низкой дозе.
При наличии у больного артериальной гипоксемии (насыщение артериальной крови кислородом < 90 %), одышки или других признаков сердечной недостаточности дают увлажнённый кислород (через маску или носовой катетер) со скоростью 2-5 л/мин. Артериальную гипоксемию по возможности определяют с помощью пульсоксиметрии.
Несмотря на это, систематические обзоры 2009 и 2010 годов показали, что применение кислорода при инфаркте миокарда увеличивает риск смерти и зону некроза, поэтому на данный момент не рекомендуют использовать кислородотерапию рутинно[24][25].
Больному с выраженным возбуждением, тревогой, страхом (которые не исчезают после введения наркотического анальгетика) можно назначить транквилизатор (например, диазепам внутривенно 2,5-10 мг). Также важно успокоить пациента и его близких.
Антитромбоцитарная терапия[править | править код]
Всем людям с признаками острого коронарного синдрома (инфаркта миокарда или первичной нестабильной стенокардией), не принимающим данное лекарство и без противопоказаний к нему, следует принять ацетилсалициловую кислоту, предварительно разжевав, в первой нагрузочной дозе 162—325 мг[2][4][26][27] (или 150—300 мг согласно европейским рекомендациям[3][5]). Для этих целей не подходит кишечно-растворимая форма, так как начало её действия медленное. При выраженной тошноте, рвоте, сопутствующих заболеваниях желудка возможно внутривенное введение ацетилсалициловой кислоты в дозе 250—500 мг. Далее ацетилсалициловая кислота показана таким больным пожизненно в дозе 75-162 мг/сут[28]. При наличии противопоказаний к ацетилсалициловой кислоте применяют клопидогрел в нагрузочной первой дозе 300 мг и в последующем 75 мг/сут[29][30]. Комбинация клопидогрела с аспирином эффективнее, чем монотерапия аспирином при инфаркте миокарда без подъёма сегмента ST (без статистически значимого влияние на смертность) и экономически оправдана, когда для здравоохранения приемлемы затраты порядка 6078 фунтов стерлингов за каждый дополнительный год полноценной жизни (quality-adjusted life year (QALY))[31]. Рутинное добавление клопидогреля к аспирину при консервативном лечении острого коронарного синдрома без подъёма сегмента ST, а также установке металлического стента без нанесения цитостатика и стента покрытого цитостатиком было рекомендовано Американской коллегией кардиологов в 2007 году[26]. В 2011 году эти рекомендации были немного скорректированы — в частности как аналог клопидогреля (75 мг/сутки) при установке стентов был рекомендован прасугрель по 10 мг в сутки[4].
Антикоагулянты[править | править код]
Применяют нефракционированный гепарин в течение 48 ч. В начале вводят внутривенно струйно 60 МЕ/кг (но не более 4000 МЕ), затем постоянно внутривенно с начальной скоростью 13 МЕ/кг/ч (но не более 100 МЕ/ч). Дальнейшую дозу подбирают, ориентируясь на АЧТВ, который должен быть больше нормы в 1,5-2 раза; контроль АЧТВ через 3, 6, 12, 24 ч.
Также возможно применение низкомолекулярного гепарина (эноксапарина), который вводят под кожу живота в дозе 1 мг/кг 2 раза в сутки до 5-7 дней. За 15 мин до первой п/к инъекции необходимо внутривенно струйно ввести 30 мг данного препарата. Доза первых 2 п/к инъекций — не более 100 мг. Преимущества низкомолекулярного гепарина перед нефракционированным — простота введения, нет необходимости в постоянном контроле свёртывания крови.
Иногда применяют фондапаринукс в дозе 2,5 мг под кожу живота 1 раз в сутки. Данный препарат наиболее удобен в применении и в отличие от гепарина реже вызывает тромбоцитопению.
Тромболитическая терапия[править | править код]
Тромболитическая терапия показана при инфаркте миокарда с подъёмом сегмента ST на ЭКГ. Эффективность её убедительно доказана, позволяет восстановить коронарный кровоток, ограничить размер инфаркта и снизить смертность. Тромболизис проводят как можно раньше и в пределах 12 ч от начала заболевания. Для этого применяют стрептокиназу в дозе 1,5 млн МЕ внутривенно на 100 мл 0,9 % раствора хлорида натрия в течение 30-60 мин. Также используют альтеплазу на 100—200 мл изотонического раствора по схеме: 15 мг внутривенно струйно, затем 0,75 мг/кг в течение 30 мин (но не более 50 мг) и далее 0,5 мг/кг в течение 60 мин (но не более 35 мг). Альтеплаза имеет преимущества перед стрептокиназой в виде более эффективного восстановления коронарного кровотока за счёт тропности к фибрину тромба, а также отсутствии антигенности.
Бета-адреноблокаторы[править | править код]
При отсутствии противопоказаний применяют метопролол, пропранолол или атенолол. Однако эффективность внутривенного применения бета-адреноблокаторов на ранних этапах не доказана и повышает риск развития кардиогенного шока. По некоторым данным, применение метопролола у пациентов с сердечным приступом во время перевозки в больницу может значительно уменьшить повреждение сердца при инфаркте миокарда[32]
Лечение инфаркта миокарда стволовыми клетками и экзосомами[править | править код]
В настоящее время терапия инфаркта миокарда стволовыми клетками активно исследуется в экспериментах на животных; клинических испытаний на людях, доказывающих эффективность данной методики, не проводилось. Несмотря на то, что в опытах на животных стволовые клетки оказывают положительный эффект, вопрос лечения ими исследован явно недостаточно для перехода к экспериментам на людях.
В эксперименте на крысах было показано, что мобилизация стволовых клеток под действием колониестимулирующих факторов (англ. Colony-stimulating factor) ускоряет процессы репарации миокарда после инфаркта, при этом рубца почти не остаётся[33].
В систематическом обзоре, опубликованном специалистами Cochrane Collaboration в 2012 году, сообщается, что терапия стволовыми клетками может существенно улучшить прогноз при остром инфаркте миокарда[34].
В экспериментах на животных даже однократное введение экзосом мезенхимальных стволовых клеток уменьшает размер инфаркта и улучшает состояние подопытных. Очевидно, экзосомы восполняют дефицит ферментов, важных для снабжения клетки энергией, а значит, и для скорейшей реабилитации сердечной мышцы[35][36].
«Парадокс ожирения»[править | править код]
Полные люди, перенёсшие сердечный приступ, имеют на 30 % больше шансов остаться в живых спустя три года. Кроме того, они быстрее восстанавливаются и проводят меньше времени в больнице. Подобный феномен, названный «парадоксом ожирения» отмечен в двух исследованиях 2009 и 2017 гг. Нездоровый вес с одной стороны увеличивает риск сердечных заболеваний, а с другой помогает выжить.[37]
При инфаркте миокарда возможны психические изменения невротического и неврозоподобного характера. В основе этих изменений лежит реакция личности на тяжёлое, опасное для жизни заболевание. Помимо особенностей личности, психическое состояние больного ИМ определяется также соматогенными и внешними (средовыми) факторами (психологическое влияние медицинского персонала, родственников, других больных и т. д.).
Следует различать адекватные (нормальные) и патологические (невротические) реакции. Реакция на болезнь квалифицируется как адекватная, если: а) поведение больного, его переживания и представления о болезни соответствуют полученной от врача информации о тяжести ИМ и его возможных последствиях; б) больной соблюдает режим, следует предписаниям врача и в) больной в состоянии контролировать свои эмоции.
Среди патологических реакций более чем в 40 % случаев наблюдается кардиофобическая реакция, при которой больные испытывают страх перед повторным ИМ и перед внезапной смертью от сердечного приступа. Такие больные чрезмерно осторожны, особенно при попытках расширения режима физической активности. Усиление страха сопровождается дрожью в теле, слабостью, потливостью, сердцебиением, чувством нехватки воздуха.
Также одной из патологических реакций при ИМ возможна депрессивная (тревожно-депрессивная) реакция. Отмечается угнетённое настроение. Больные не верят в возможность благоприятного течения заболевания, испытывают внутреннюю напряжённость, предчувствие надвигающейся беды, опасения за исход заболевания, тревогу за благополучие семьи. Характерны нарушения сна, двигательное беспокойство, потливость, учащённое сердцебиение.
Заметно реже, в основном у пожилых, наблюдается ипохондрическая (депрессивно-ипохондрическая) реакция. При ней отмечаются постоянная и явная переоценка тяжести своего состояния, несоответствие обилия жалоб объективным соматическим изменениям, чрезмерная фиксация внимания на состоянии своего здоровья.
Чревата осложнениями анозогнозическая реакция, при которой отмечается отрицание болезни с игнорированием врачебных рекомендаций и грубыми нарушениями режима.
В отдельных случаях наблюдается истерическая реакция. Для поведения больного характерны эгоцентризм, демонстративность, стремление привлечь к себе внимание окружающих, вызвать сочувствие, эмоциональная лабильность.
Отмеченные выше психические изменения наблюдаются на фоне психической астении: общей слабости, быстрой утомляемости при незначительном физическом или умственном напряжении, ранимости, повышенной возбудимости, нарушениях сна, вегетососудистой неустойчивости.
Психическая астения выражена в большей степени при длительном пребывании на постельном режиме и у больных пожилого возраста.
Если не проводить специальных мероприятий, изменения психики усугубляются, становятся стойкими и в дальнейшем могут значительно препятствовать реабилитации вплоть до инвалидизации по психическому состоянию.
Одно из наиболее грозных осложнений острого периода болезни — психозы, которые наблюдаются примерно в 6—7 % случаев. Грубые нарушения поведения, резкие вегетативные сдвиги сопровождаются значительным ухудшением соматического состояния, при психозах чаще наступает летальный исход. В подавляющем большинстве случаев психозы развиваются на 1-й неделе заболевания. Длительность их обычно не превышает 2—5 дней.
Главными причинами психозов при ИМ являются интоксикации продуктами распада из некротического очага в миокарде, ухудшение церебральной гемодинамики и гипоксемия, вызванные нарушением сердечной деятельности. Не случайно психозы наблюдаются чаще всего у больных с обширными поражениями миокарда и острой недостаточностью кровообращения (кардиогенный шок, отёк лёгких).
К возникновению психоза при ИМ предрасполагают поражения головного мозга различной природы (последствия черепно-мозговых травм, хронический алкоголизм, церебральный атеросклероз, гипертоническая болезнь и др.) и пожилой возраст.
Чаще всего психоз возникает в вечерние и ночные часы. Как правило, он протекает в форме делирия. Нарушается сознание с потерей ориентировки в окружающей обстановке и во времени, возникают иллюзии и галлюцинации (чаще зрительные), больной испытывает тревогу и страх, нарастает двигательное беспокойство, приводя к двигательному возбуждению (беспрестанные попытки встать с кровати, выбежать в коридор, вылезти в окно и т. д.). Нередко делирию предшествует состояние эйфории — повышенного настроения с отрицанием болезни и грубой переоценкой своих сил и возможностей.
У больных старческого возраста иногда наблюдаются так называемые просоночные состояния: больной, пробуждаясь ночью, встаёт, несмотря на строгий постельный режим, и начинает бродить по больничному коридору, не осознавая, что он серьёзно болен и находится в больнице.
- Антитромботическая терапия аспирином и/или клопидогрелом снижает риск рецидива инфаркта миокарда. Применение клопидогрела и аспирина снижает риск сердчечно-сосудистых событий, но в то же время повышает риск развития кровотечений[38].
- Бета-блокаторы могут применяться для профилактики инфаркта миокарда у людей, перенёсших инфаркт миокарда в прошлом[39]. Из всех бета-блокаторов бисопролол, метопролола сукцинат и карведилол улучшают прогноз у людей со сниженной фракцией выброса левого желудочка ниже 40 %[40]. Бета-блокаторы после перенесённого инфаркта миокарда снижают смертность и заболеваемость.
- Терапия статинами после инфаркта миокарда снижает смертность[41][42].
- Применение полиненасыщенных длинноцепочечных омега-3 жирных кислот (докозагексаеновой и эйкозапентаеновой) в больших дозах также улучшает прогноз после перенесённого инфаркта миокарда[43][44][45].
- Применение нефракционированного гепарина внутривенно или низкомолекулярного гепарина подкожно у лиц с первичной нестабильной стенокардией снижает риск инфаркта миокарда[46].
- Ингибиторы АПФ также применяют для профилактики инфаркта миокарда у людей со сниженной фракцией выброса левого желудочка ниже 40 %[47].
Прогноз заболевания условно неблагоприятный, после возникновения инфаркта в миокарде развиваются необратимые ишемические изменения, что может привести к осложнениям различной степени тяжести.
- ↑ Инфаркт // Казахстан. Национальная энциклопедия. — Алматы: Қазақ энциклопедиясы, 2005. — Т. II. — ISBN 9965-9746-3-2.
- ↑ 1 2 O’Gara P.T., Kushner F.G., Ascheim D.D., et al. 2013 ACCF/AHA Guideline for the Management of ST-Elevation Myocardial Infarction: A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines (англ.) // Circulation (англ.)русск. : journal. — Lippincott Williams & Wilkins (англ.)русск., 2012. — December. — DOI:10.1161/CIR.0b013e3182742cf6. — PMID 23247304. Архивировано 2 апреля 2015 года. Архивная копия от 2 апреля 2015 на Wayback Machine
- ↑ 1 2 Task Force on the management of ST-segment elevation acute myocardial infarction of the European Society of Cardiology (ESC), Steg P.G., James S.K., et al. ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation (англ.) // European Heart Journal (англ.)русск. : journal. — 2012. — October (vol. 33, no. 20). — P. 2569—2619. — DOI:10.1093/eurheartj/ehs215. — PMID 22922416.
- ↑ 1 2 3 Wright R.S., Anderson J.L., Adams C.D., et al. 2011 ACCF/AHA focused update incorporated into the ACC/AHA 2007 Guidelines for the Management of Patients with Unstable Angina/Non-ST-Elevation Myocardial Infarction: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines developed in collaboration with the American Academy of Family Physicians, Society for Cardiovascular Angiography and Interventions, and the Society of Thoracic Surgeons (англ.) // Journal of the American College of Cardiology (англ.)русск. : journal. — 2011. — May (vol. 57, no. 19). — P. e215—367. — DOI:10.1016/j.jacc.2011.02.011. — PMID 21545940.
- ↑ 1 2 Hamm C.W., Bassand J.P., Agewall S., et al. ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: The Task Force for the management of acute coronary syndromes (ACS) in patients presenting without persistent ST-segment elevation of the European Society of Cardiology (ESC) (англ.) // European Heart Journal (англ.)русск. : journal. — 2011. — December (vol. 32, no. 23). — P. 2999—3054. — DOI:10.1093/eurheartj/ehr236. — PMID 21873419. Архивировано 16 января 2013 года. Архивная копия от 16 января 2013 на Wayback Machine
- ↑ Universal Definition of Myocardial Infarction. Circulation.2007; 116: 2634—2653 Published online before print October 19, 2007,doi: 10.1161/CIRCULATIONAHA.107.187397
- ↑ U.S. Department of Health and Human Services. Reducing the Health Consequences of Smoking: 25 Years of Progress. A Report of the Surgeon General. Rockville (MD): U.S. Department of Health and Human Services, Public Health Service, Centers for Disease Control, National Center for Chronic Disease Prevention and Health Promotion, Office on Smoking and Health, 1989 [accessed 2009 May 5].
- ↑ Peters A, von Klot S, Heier M, Trentinaglia I, Hormann A, Wichmann HE, et al. 2004. Exposure to traffic and the onset of myocardial infarction. N Engl J Med 351:1721-1730
- ↑ Yusuf S., Hawken S., Ounpuu S., Bautista L., Franzosi M.G., Commerford P., Lang C.C., Rumboldt Z., Onen C.L., Lisheng L., Tanomsup S., Wangai P Jr, Razak F., Sharma A.M., Anand SS; INTERHEART Study Investigators. Obesity and the risk of myocardial infarction in 27,000 participants from 52 countries: a case-control study (англ.) // The Lancet : journal. — Elsevier, 2005. — Vol. 366, no. 9497. — P. 1640—1649. — DOI:10.1016/S0140-6736(05)67663-5. — PMID 16271645.
- ↑ Risk of Myocardial Infarction in Inflammatory Bowel Disease: A Population-based National Study (англ.). Inflammatory Bowel Diseases (14 December 2018). Дата обращения 17 декабря 2018.
- ↑ Риск инфаркта может повышаться в 12 раз на фоне воспалительных заболеваний кишечника (рус.). remedium.ru (14 декабря 2018). Дата обращения 17 декабря 2018.
- ↑ Mallinson, T. Myocardial Infarction (неопр.) // Focus on First Aid. — 2010. — № 15. — С. 15. Архивировано 21 мая 2010 года. Архивная копия от 21 мая 2010 на Wayback Machine
- ↑ Lars Wallentin, Freek Verheugt, Frans Van de Werf, Massimo F. Piepoli, Franz-Josef Neumann. ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevationThe Task Force on the management of ST-segment elevation acute myocardial infarction of the European Society of Cardiology (ESC) (англ.) // European Heart Journal. — 2012-10-01. — Vol. 33, iss. 20. — P. 2569—2619. — ISSN 0195-668X. — DOI:10.1093/eurheartj/ehs215.
- ↑ Alexandra P. Bremner, Judith Finn, Linda L. Coventry. Sex differences in symptom presentation in acute myocardial infarction: A systematic review and meta-analysis (англ.) // Heart & Lung: The Journal of Cardiopulmonary and Acute Care. — 2011-11-01. — Vol. 40, iss. 6. — P. 477—491. — ISSN 1527-3288 0147-9563, 1527-3288. — DOI:10.1016/j.hrtlng.2011.05.001.
- ↑ Тест на Инфаркт
- ↑ Федюкович Н.И. Внутренние болезни. Учебник. — Ростов-на-Дону: Феникс, 2012. — С. 230.
- ↑ McMurray J.J., Pfeffer M.A. Heart failure (англ.) // The Lancet. — Elsevier, 2005. — Vol. 365, no. 9474. — P. 1877—1889. — DOI:10.1016/S0140-6736(05)66621-4. — PMID 15924986.
- ↑ Podrid, Philip J.; Peter R. Kowey. Cardiac Arrhythmia: Mechanisms, Diagnosis, and Management (англ.). — Lippincott Williams & Wilkins (англ.)русск., 2001. — ISBN 0781724864.
- ↑ Yip H.K., Wu C.J., Chang H.W., Wang C.P., Cheng C.I., Chua S., Chen MC. Cardiac rupture complicating acute myocardial infarction in the direct percutaneous coronary intervention reperfusion era (англ.) // Chest : journal. — 2003. — Vol. 124, no. 2. — P. 565—571. — DOI:10.1378/chest.124.2.565. — PMID 12907544. Архивировано 15 июня 2007 года. Архивировано 15 июня 2007 года.
- ↑ 1 2 First Aid procedures: heart attack (недоступная ссылка с 21-05-2013 [2421 день] — история, копия)
- ↑ Heart attack: First aid
- ↑ Cardiac Arrest Symptoms Cardiac Arrest Symptoms
- ↑ Meine T.J., Roe M.T., Chen A.Y., et al. Association of intravenous morphine use and outcomes in acute coronary syndromes: results from the CRUSADE Quality Improvement Initiative (англ.) // American Heart Journal (англ.)русск. : journal. — 2005. — Vol. 149, no. 6. — P. 1043—1049. — DOI:10.1016/j.ahj.2005.02.010. — PMID 15976786.
- ↑ Routine use of oxygen in the treatment of myocardial infarction: systematic review — Wijesinghe et al. 95 (3): 198 — Heart (неопр.). Архивировано 27 мая 2012 года.
- ↑ Cabello J.B., Burls A., Emparanza J.I., Bayliss S., Quinn T. Oxygen therapy for acute myocardial infarction (англ.) // Cochrane Database of Systematic Reviews / Cabello, Juan B.. — 2010. — Vol. 6, no. 6. — P. CD007160. — DOI:10.1002/14651858.CD007160.pub2. — PMID 20556775.
- ↑ 1 2 Anderson J.L., Adams C.D., Antman E.M., et al. ACC/AHA 2007 guidelines for the management of patients with unstable angina/non ST-elevation myocardial infarction: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Revise the 2002 Guidelines for the Management of Patients With Unstable Angina/Non ST-Elevation Myocardial Infarction): developed in collaboration with the American College of Emergency Physicians, the Society for Cardiovascular Angiography and Interventions, and the Society of Thoracic Surgeons: endorsed by the American Association of Cardiovascular and Pulmonary Rehabilitation and the Society for Academic Emergency Medicine (англ.) // Circulation (англ.)русск. : journal. — Lippincott Williams & Wilkins (англ.)русск., 2007. — August (vol. 116, no. 7). — P. e148—304. — DOI:10.1161/CIRCULATIONAHA.107.181940. — PMID 17679616.
- ↑ Antman E.M., Anbe D.T., Armstrong P.W., Bates E.R., Green L.A., Hand M., Hochman J.S., Krumholz H.M., Kushner F.G., Lamas G.A., Mullany C.J., Ornato J.P., Pearle D.L., Sloan M.A., Smith SC Jr. ACC/AHA guidelines for the management of patients with ST-elevation myocardial infarction: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Committee to Revise the 1999 Guidelines for the Management of Patients With Acute Myocardial Infarction) (англ.) // Journal of the American College of Cardiology (англ.)русск. : journal. — 2004. — Vol. 44, no. 3. — P. 671—719. — DOI:10.1016/j.jacc.2004.07.002. — PMID 15358045. Архивировано 9 мая 2010 года. Архивная копия от 9 мая 2010 на Wayback Machine
- ↑ Smith SC Jr, Benjamin E.J., Bonow R.O., et al. AHA/ACCF Secondary Prevention and Risk Reduction Therapy for Patients with Coronary and other Atherosclerotic Vascular Disease: 2011 update: a guideline from the American Heart Association and American College of Cardiology Foundation (англ.) // Circulation (англ.)русск. : journal. — Lippincott Williams & Wilkins (англ.)русск., 2011. — November (vol. 124, no. 22). — P. 2458—2473. — DOI:10.1161/CIR.0b013e318235eb4d. — PMID 22052934. (недоступная ссылка)
- ↑ ISIS-2 Collaborative group. Randomized trial of intravenous streptokinase, oral aspirin, both, or neither among 17,187 cases of suspected acute myocardial infarction: ISIS-2 (англ.) // The Lancet : journal. — Elsevier, 1988. — Vol. 2, no. 8607. — P. 349—360. — PMID 2899772.
- ↑ Brown A.L., Mann N.C., Daya M., Goldberg R., Meischke H., Taylor J., Smith K., Osganian S., Cooper L. Demographic, belief, and situational factors influencing the decision to utilize emergency medical services among chest pain patients. Rapid Early Action for Coronary Treatment (REACT) study (англ.) // Circulation (англ.)русск. : journal. — Lippincott Williams & Wilkins (англ.)русск., 2000. — Vol. 102, no. 2. — P. 173—178. — PMID 10889127.
- ↑ Main C, Palmer S, Griffin S, Jones L, Orton V, Sculpher M, et al. Clopidogrel used in combination with aspirin compared with aspirin alone in the treatment of non-STsegment-elevation acute coronary syndromes: a systematic review and economic evaluation. Health Technol Assess 2004;8(40). Архивная копия от 6 мая 2012 на Wayback Machine
- ↑ B. Ibanez, C. Macaya, V. Sanchez-Brunete, G et al. (2013) Effect of Early Metoprolol on Infarct Size in ST-Segment-Elevation Myocardial Infarction Patients Undergoing Primary Percutaneous Coronary Intervention: The Effect of Metoprolol in Cardioprotection During an Acute Myocardial Infarction (METOCARD-CNIC) Tri. Circulation, 128 (14): 1495 OI:10.1161/%u200BCIRCULATIONAHA.113.003653
- ↑ Пятая ежегодная конференция «Стволовые клетки и перспективы их использования в здравоохранении». Архивная копия от 8 марта 2012 на Wayback Machine
- ↑ Clifford DM, Fish
Сердечный приступ симптомы признаки и факторы риска — Сердце
Как распознать
Рецидив может сопровождать повышенная частотность сокращений сердца, проявляющаяся быстрой пульсацией. Однако состояние приступа сердца, прежде всего, проявляется болью в груди, после чего она распространяется на область шеи и лица, плечи и руки, спускаясь на спину и живот, при этом может длиться считанные минуты либо продолжаться несколько часов.
- Как возникла боль. Свойственные такому состоянию болевые ощущения связаны с физической или эмоциональной нагрузкой, при невралгии же они возникают от резкого движения либо беспричинно.
- Как боль стихает. Приступ сердечный проходит на фоне приема нитроглицерина в течение непродолжительного времени (нескольких минут), при невралгии препарат эффекта, облегчения сердцу не приносит.
- Как проявляется боль. Характерна давящая, колюще-режущая боль, при невралгии боль проявляется приступами опоясывающего характера, усиливаясь при движениях тела, кашле, глубоком вдохе.
Симптомы сердечного приступа у женщин
Приступ имеет гендерные особенности. Для мужчин свойственно не только более раннее проявление патологии, но и частая подверженность, чем у женщин. Помимо того, болевой синдром мужчинами и женщинами воспринимается по-разному, но признаки сердечного приступа у мужчин одинаковы по сути, как для всех:
- одышка, проявляемая при минимуме активности, даже в спокойном состоянии;
- боли за грудиной жгучего, давящего свойства;
- головокружение до потери равновесия;
- кашель;
- побледнение кожи до серого оттенка;
- чувство панического страха;
- тошнота;
- холодный обильный пот;
- рвота.
У мужчин
Мужская половина подвержена риску инфаркта больше, чем женщины, в силу характерных для них факторов физических и психологических. Большинство из них курят, ведут малоактивный образ жизни, страдают ожирением. Система кровообращения мужского организма чуть отличается, частота биения сердца у них меньше, принадлежность подавляющего числа мужчин к типу личности А со склонностью к стрессам увеличивает риск возникновения нападения. Среди предвестников отмечается раннее ослабление мужской потенции, распространенный же симптом мужского инфаркта – острая грудная боль.
У женщин
Женщины, имея более выносливую сердечно-сосудистую систему, что связано с деторождением, менее подвержены риску приступа сердца, но в период менопаузы шансы возникновения этой проблемы сравниваются с мужскими. В связи с тем, что у женщин закупориваются мелкие сосуды сердца в отличие от закупорки у мужчин основных артерий, признаки сердечного приступа у женщин могут проявляться одышкой, болью в руке, животе, шее, головокружением. Боль за грудиной у женщин чаще обжигает, а не давит, проявляется остро.
При возникновении сердечной патологии давление начинает повышаться. Происходит это в первый день, после чего оно падает, не поднимаясь до первоначальной величины. У гипертоников давление может понижаться. В ряде ситуаций давление долгое время остается в норме. Нормализация показателей давления – это положительная тенденция при инфаркте, но при его прогрессировании присутствует недостаточное кровообращение сердца, что ведет к осложнению.
Многие люди ожидают, что сердечный приступ случится внезапно. Однако исследования показывают, что женщины испытывают симптомы в течение нескольких недель до сердечного приступа.
Исследование, опубликованное в 2003 году среди 515 женщин, переживших сердечный приступ, показало, что 80 процентов женщин имели по крайней мере один симптом не менее чем за 4 недели до сердечного приступа.
Симптомы могут быть постоянными или появляться и исчезать, а также нарушать сон.
Жизненно важно, чтобы женщина, испытывающая любой из этих симптомов, немедленно обратилась за помощью, поскольку инфаркт может привести к летальному исходу, независимо от того, являются ли симптомы легкими или тяжелыми.
1. Боль в груди
Наиболее распространенным симптомом сердечного приступа как у мужчин, так и у женщин является боль в груди или дискомфорт.
Тем не менее, женщины могут испытывать сердечный приступ, не испытывая дискомфорта в грудной клетке.
Около 29,7 процента опрошенных в 2003 году женщин испытывали дискомфорт грудной клетки за несколько недель до нападения. Кроме того, 57 процентов страдали от боли в груди во время сердечного приступа.
О необычной усталости часто сообщают в течение недель, предшествующих инфаркту. Усталость также возникает непосредственно перед событием.


Даже простые упражнения, не требующие больших усилий, могут привести к ощущению усталости.
3. Слабость
Чувство слабости или шаткости является распространенным острым симптомом сердечного приступа у женщины.
Одышка или сильное затруднение дыхания без напряжения, особенно в сочетании с усталостью или болью в груди, могут свидетельствовать о проблемах с сердцем.
Некоторые женщины могут почувствовать одышку, когда ложатся, и симптомы ослабляются, когда они сидят вертикально.
5. Потоотделение
Чрезмерное потоотделение без нормальной причины является еще одним распространенным симптомом сердечного приступа у женщин.
Чувство холода и липкости может также указывать на проблемы с сердцем.
Обычно это неспецифично и не может быть отнесено на счет той или иной мышцы или сустава в верхней части тела.
Области, которые могут быть затронуты, включают в себя:
- горловина
- челюсть
- спина или любая рука
Боль может начаться в одной области и постепенно распространиться на другие, а может внезапно начаться.
7. Нарушения сна
Почти половина женщин в исследовании 2003 года сообщили о проблемах со сном за несколько недель до инфаркта.
Эти беспорядки могут быть связаны с этим:
- трудности со сном
- необычное пробуждение всю ночь.
- чувствовать усталость, несмотря на то, что достаточно выспался.
Некоторые женщины могут испытывать боль или давление в желудке до сердечного приступа.
Чаще всего сердечный приступ случается в утренние часы. Пациенты-сердечники «привыкли» к своей болезни и не обращают должного внимания на некоторое ухудшение состояния, продолжая привычную жизнь — принимают душ, собираются на работу и т. д. Сердечный приступ настигает внезапно:
- Сильнейшая боль в груди, давящая или острая, сопровождается сердцебиением (сердце выскакивает из груди) или замиранием (ощущение остановки сердца). Боль может иррадиировать в шею, нижнюю челюсть, под лопатку и руку слева. Иногда возникает ощущение, что боль локализуется в желудке.
- Приступ сопровождается тошнотой и изжогой, реже рвотой.
- Одышка — больной захватывает воздух ртом. При выраженной тахикардии возникает ощущение кома в горле. В дальнейшем при дыхании слышны хрипы, появляется влажный кашель иногда с кровью. Это указывает на прогрессирование сердечной недостаточности и отеке легких.
- Кожа бледнеет, покрывается холодным потом. С развитием сердечной недостаточности развивается цианоз (синюшность кожи), конечности становятся холодными.
- Головокружение нередко провоцирует падение человека на землю. Глаза и мимика больного выражает неподдельный страх катастрофы, однако зачастую он не может даже попросить о помощи. Нередко от падения до потери сознания проходит 10 секунд, хотя такой вариант не обязателен.
- Давление при сердечной приступе повышается, однако иногда остается в пределах допустимых значений.
Важно! У больных сахарным диабетом нередко развивается «немой», бессимптомный инфаркт.
Сердечный приступ может имитировать стенокардический приступ, обострение язвы желудка и бронхиальную астму. Чтобы распознать сердечный приступ, следует знать:
- Не помогут ни противоастматические спреи (Сальбутамол), ни кислотоснижающие препараты (Рении, Альмагель).
- Приступ стенокардии, в отличие от истинного сердечного, продолжается не более 10 мин. и легко купируется Нитроглицерином.
- При сердечном приступе Нитроглицерин не помогает, а приступ продолжается 30 мин и больше.
- Стенокардические боли всегда связаны с физическим или эмоциональным напряжением. Сердечный приступ нередко наступает в состоянии покоя.
- Отдых, принятие больным удобного положения не приносит облегчения. Если при падении давления (гипотония, анемия и т. д.) и предобморочном состоянии пациента приводят в чувства нашатырем (на ватке подносить к носу), при сердечном приступе такой прием бесполезен.
Последствия
У большинства после перенесения приступа наблюдаются изменения и физиологического, и психологического типа:
- нарушение сердечного ритма, стенокардия;
- негативный психоэмоциональный настрой;
- понижение работоспособности.
Серьезными осложнениями, угрозой жизни для человека после болезни являются:
- сердечная недостаточность;
- сосудистый тромбоз;
- аневризма;
- перикардит;
- отек легких;
- ишемический инсульт.


Риск инфаркта увеличивается из-за снижения уровня эстрогена после менопаузы.
Симптомы сердечного приступа после менопаузы включают в себя:
- боль или дискомфорт в руках, спине, шее, шее, челюсти или желудке.
- учащенное или нерегулярное сердцебиение
- сильная боль в груди
- потливость без активности
Первые признаки сердечного приступа
Для своевременного обращения к врачу и предотвращения осложнений необходимо обращать внимание на предупреждающие симптомы, чтобы предотвратить возникновения сердечного рецидива:
- утомляемость, слабость, усталость;
- плохой сон, храп;
- тревога без повода;
- отечность, тяжесть в ногах;
- повышенное сердцебиения, учащенный пульс;
- болезненный дискомфорт в желудке, изжога;
- постоянное потоотделение;
- обострение пародонтоза.
Факторы риска
Некоторые факторы ведут к нежелательному отложению холестерина (атеросклероз), которое суживает просвет артерий по всему телу, включая артерии сердца. Устранить многие из этих факторов поможет профилактика атеросклероза и своевременное лечение.
- Возраст. У мужчин старше 45 лет и женщин старше 55 лет больше шансов перенести инфаркт миокарда, чем у молодых мужчин и женщин.
- Курение. Курение и длительное пассивное вдыхание табачного дыма увеличивает риск заболеваний сосудов. Вредные вещества повреждают внутреннюю стенку артерий, включая артерии сердца, способствуют отложению холестерина и накоплению других субстанций, замедляя кровоток. Курение повышает риск тромбообразования, что ведет к развитию инфаркта миокарда.
- Сахарный диабет. Диабет — это неспособность клеток тела к адекватной выработки инсулина или неспособность их правильно отвечать на инсулин. Инсулин — гормон, вырабатывающийся в клетках поджелудочной железы. Он помогает утилизации глюкозы, поступающей из пищи. Сахарный диабет бавает врожденным заболеванием и проявляется у детей. Он также развивается у людей среднего и пожилого возраста, чаще у людей с избыточным весом (сахарный диабет 2-го типа). Сахарный диабет серьезно увеличивает риск развития инфаркта миокарда, поэтому при данном заболевании показано регулярное кардиологическое обследование.
- Повышенное артериальное давление. С течением времени высокое артериальное давление приводит к повреждению артерий, кровоснабжающих сердце, ускоряя процесс атеросклероза. Риск повышенного артериального давления увеличивается с возрастом, но главные его причины — повышенное потребление соли и избыточный вес. Повышение артериального давления — повод обратиться в кардиоклинику, чтобы проверить состояние сосудов сердца.
- Высокий уровень холестерина или триглицеридов крови. Холестерин — главный составной элемент отложений, которые сужают просвет артерий, включая коронарные артерии. Повышенный уровень вредной фракции холестерина крови повышает риск развития инфаркта миокарда. Липопротеины низкой плотности (ЛПНП) — фракция холестерина крови («плохой» холестерин), которая ведет к сужению просвета артерий. Высокий уровень ЛПНП нежелателен и становится результатом диеты, богатой насыщенными жирами и холестерином. Высокий уровень триглицеридов (ТГ, вида липидов крови, уровень которых зависит от диеты) также нежелателен. Однако, повышенный уровень липопротеинов высокой плотности (ЛПВП) — («хороший» холестерин) фракции, которая помогает избавиться от избытка холестерина, желателен и снижает риск развития инфаркта миокарда.
- Случаи инфаркта миокарда в семье. Если у ваших братьев, сестер, родителей или их родителей был инфаркт миокарда, то у вас повышен риск этого неблагоприятного события. В этом случае задумайтесь о том, как проверить сосуды сердца. Высокий уровень нежелательной фракции холестерина (ЛПНП) обуславливается и генетической патологией, которая передается по наследству.
- Недостаток физической активности. Пассивный образ жизни ведет к повышенному уровню холестерина крови и ожирению. Люди, которые регулярно занимаются аэробными нагрузками, имеют меньший риск развития неблагоприятных сердечно-сосудистых событий. Физические упражнения способствуют понижению уровня артериального давления.
- Избыточный вес. У людей с избыточным весом высока доля жировой массы (индекс массы тела более 30). Ожирение повышает риск заболеваний сердца, поскольку ассоциируется с повышенным уровнем холестерина крови, повышенным артериальным давлением и диабетом.
- Стресс. Если человек часто испытывает стрессовые ситуации, он переедает или курит от нервного напряжения. Избыточный стресс, так же как гнев, вызывает повышение артериального давления.
- Использование запрещенных препаратов. Употребление лекарственных стимуляторов (кокаин или амфетамины) провоцирует спазм коронарных артерий и становится причиной инфаркта миокарда.
Предупрежден — значит, вооружен! НЕ СТОИТ ДОЖИДАТЬСЯ СИМПТОМОВ СЕРДЕЧНОГО ПРИСТУПА! Своевременное обращение за медицинской помощью и обследование помогают избежать трагических последствий.
Факторы риска сердечного приступа у женщин включают в себя:
- Возраст: лица в возрасте 55 лет и старше подвержены большему риску инфаркта. Это может быть потому, что гормоны обеспечивают некоторую защиту от сердечных заболеваний до наступления климакса.
- Семейная история Родственники мужского пола, перенесшие инфаркт к 55 годам, или родственницы женского пола, перенесшие инфаркт к 65 годам, считаются родственниками, перенесшими инфаркт в прошлом и подверженными повышенному риску.
- Состояние здоровья: Некоторые маркеры, такие как высокое артериальное давление и высокий уровень холестерина, повышают риск сердечного приступа как у мужчин, так и у женщин.
- Состояние здоровья: Люди с заболеваниями, включая диабет, ожирение и аутоиммунные расстройства, чаще страдают от сердечного приступа. Такие заболевания, как эндометриоз, ПЦОС или преэклампсия во время беременности также повышают риск.
- Выбор образа жизни: Употребление табака или стимуляторов, например, кокаина или амфетаминов, малоподвижный образ жизни или высокий уровень стресса — все это повышает риск сердечного приступа.
Причины
Причины развития приступа объясняются нарушением снабжения мышцы сердца из-за сужения, сжатия коронарных сосудов. Основную категорию пациентов составляют лица, больные атеросклерозом, тахикардией, ишемией сердца. Как основные факторы риска определяются возраст (для мужчин от 45, для женщин от 55 лет), гипертония, внезапный сильный стресс (как положительный, так и отрицательный). Провокаторами состояния приступа сердца могут быть диабет, ожирение, жара, физическая перегрузка, алкоголь, никотин и генетическая предрасположенность.
Инфаркт миокарда развивается, когда артерии, кровоснабжающие сердце кровью, обогащенной кислородом (коронарные артерии), становится заблокированной. Со временем коронарная артерия сужается в результате отложений холестерина. Эти отложения, известные как бляшки, наблюдаются в артериях всего тела, а заболевание называется атеросклерозом сосудов сердца.
Во время инфаркта миокарда одна из бляшек может надорваться и в месте разрыва формируется кровяной сгусток — тромб. Если тромб достаточно велик, он полностью перекрывает поток крови в артерии. Когда коронарные артерии сужаются в результате атеросклероза, это состояние называется коронарной болезнью сердца (ишемической болезнью сердца). Ишемическая болезнь сердца становится причиной большинства инфарктов миокарда. Подробнее о ее симптомах мы писали в предыдущей публикации.
После перенесенного приступа есть риск повторного инфаркта — в этом случае шансы на благоприятный исход минимальны. Повторные сердечные приступы возникают на фоне ранней постинфарктной стенокардии.
Редкой причиной инфаркта миокарда становится спазм коронарных артерий, который перекрывает кровоток к сердечной мышце. Наркотики, такие как кокаин, вызывают жизнеугрожающий спазм коронарных артерий. Инфаркт миокарда случается в результате разрыва стенки коронарной артерии (диссекция коронарной артерии). Другая редкая причина инфаркта миокарда возникает в результате перекрытия коронарных артерий небольшими кровяными сгустками или частями опухоли, которые проникают с кровотоком из других органов (эмболия коронарных артерий).
Инфаркт миокарда развивается в течение нескольких часов. С каждой упущенной минутой сердечная ткань, лишенная крови, повреждается или умирает. На фоне тяжелых приступов развивается кардиогенный шок — смертельно опасное состояние. Если кровоток вовремя восстановить, есть шанс ограничить повреждение сердца или вовсе их избежать.
Когда обратиться к врачу
Британский кардиологический фонд рекомендует всем женщинам старше 40 лет проходить регулярные осмотры у врача. Это помогает выявлять факторы риска на раннем этапе, чтобы их можно было устранить. Раннее вмешательство снижает вероятность развития сердечных заболеваний.
Любому, кто заметит предупреждающие признаки сердечного приступа, например, следующие, следует немедленно обратиться к врачу:
- необычная усталость
- затруднённое дыхание
- боль в верхней части тела
Врач обратит внимание на симптомы, проверит артериальное давление и частоту сердечных сокращений, а также может заказать анализы крови или использовать электрокардиограмму (ЭКГ) для проверки электрической активности сердца.
Что делать
Прежде всего, надо быть внимательнее к сигналам своего организма и при появлении предвестников недуга обратиться к врачу за диагностикой и лечением. При подозрении на усугубление состояния, вызвать немедленно «Скорую помощь». Даже если тревога была ложной, большого вреда от нее не будет, а в случае действительного приступа сердца больного немедленно требуется направить в больницу, где у кардиолога есть всего несколько минут, чтобы открыть артерию и оказать помощь, предотвратив серьезные последствия.
Первая помощь
Своевременные неотложные действия при случившемся приступе сердца могут быть решающими в жизнь пациента:
- Вызывать «Скорую помощь» — это первое, что незамедлительно требуется сделать.
- Уложить заболевшего, приподняв голову.
- Расстегнуть пояс, воротник, ослабить галстук, что поможет снять удушье.
- Обеспечить в помещение доступ воздуха.
- Дать таблетку аспирина, если он не противопоказан, и нитроглицерин под язык (в совокупности принять не более трех таблеток, если боль не ослабевает).
- При появлении сильной слабости поднять ноги на уровень выше головы, дать попить воду и нитроглицерин уже не давать.
- Можно на грудь поставить горчичник.
- Не покидать больного до приезда врача.
- Врачу необходимо показать все принятые лекарства.
Многие люди, пережившие сердечный приступ, сетуют на черствость окружающих людей: упавшего на улице человека зачастую принимают за пьяного и сторонятся. Тем временем уходит время, а шансов на выживание становится все меньше. Первая помощь при сердечном приступе:
- Приподнять голову больного (если упал), расстегнуть верхние пуговицы, ослабить пояс. В помещении открыть окна.
- Срочно вызвать скорую помощь. Если больной находится в людном месте, крикнуть, чтобы нашли врача или медсестру. Их помощь понадобится для проведения массажа при остановке сердца.
- Срочно положить больному под язык Нитроглицерин. До приезда скорой помощи если боли не проходят можно дать до 3 таб. с интервалом 5 мин. Наиболее быстрый эффект дают спреи с нитроглицерином — Нитроспрей. Нитроглицерин снижает давление! Во избежание кардиогенного шока его прием следует ограничить, если верхнее а/д ниже 100.
- В лучшем случае дать больному Аспирин в дозе 300-500 мг (1/2 или целая таблетка). Больной должен ее разжевать! Использование Аспирина в первые 30 мин от начала приступа позволит избежать образования тромба и увеличит шансы на выживаемость. О приеме Аспирина следует уведомить врача скорой помощи.
- При наличии тонометра, до приезда скорой помощи следует измерить давление.
Важно! При сердечном приступе следует любыми способами привлечь к себе внимание и попросить помощи. Если приступ случился в дороге, необходимо остановить машину на обочине, включить фары или нажать на клаксон.
Методика глубокого кашля при сердечном приступе — глубоко вдыхать и кашлять до отхождения мокроты — широко распространена в интернете. Однако в авторитетном журнале Journal of General Hospital Rochester, в котором якобы впервые была опубликована статья, ее нет и не было!
Эффективность данного метода также не подтверждена Ассоциацией кардиологов США. С медицинской точки зрения глубокий кашель может помочь при аритмии, но лишь усугубит состояние при инфаркте миокарда, когда любая нагрузка не желательна. Кашлять при сердечном приступе нельзя!
Старое средство — грелка с горячей водой — в лучшем случае усугубит состояние больного. Тепло спровоцирует распространение некротического очага и увеличит площадь инфаркта.
- Антиаритмические препараты
Антиаритмики и адреноблокаторы (Ризопрол, Верапамил и т. д.) следует принять, если они были прописаны врачом ранее (в анамнезе аритмия) или у пациента наблюдается частый пульс. Самостоятельный прием этих препаратов не желателен.
Прогноз развития
сигареты — враг сосудов №1
При сердечном приступе важно не упустить драгоценное время. Во многих случаях именно своевременное оказание квалифицированной медицинской помощи может спасти жизнь человеку! Не следует бояться укоров приехавшего врача скорой помощи по поводу постановки диагноза «сердечный приступ». Человеческая жизнь намного дороже, а какой именно приступ случился, разберутся уже в больнице.
Симптомы сердечного приступа у женщин в 60% случаев заканчиваются смертельным исходом. Столь неутешительные цифры в большей степени обусловлены неоказанием или несвоевременностью правильной медицинской помощи. Наиболее неблагоприятный прогноз имеет тромбоз легочной артерии и расслоение аорты. При тромбэмболии смерть наступает в считанные минуты, как правило, еще до приезда скорой помощи. Расслоение аорты в 90% случаев приводит к летальному исходу даже при своевременном оказании помощи.
Чтобы максимально снизить риск сердечного приступа, как ни банально это звучит, следует вести здоровый образ жизни. Однако даже отсутствие вредных привычек (курение, алкоголь), рациональное питание и занятия спортом не гарантирует полную защиту от болезней сердца. Постоянные спутники современной жизни — стрессы, чрезмерное напряжение — заставляют работать сердце на пределе своих возможностей, что рано или поздно приводит к неспособности полностью справляться с нагрузкой.
Берегите сердце, берегите нервы и помните: переживания, достижения, неудачи — «все проходит». «Если проблему можно решить, стоит искать решение. Если проблема неразрешима, то и переживать нет смысла». И последнее — регулярно посещайте врача и проходите обследование. Ведь легче корректировать незначительные нарушения, чем лечить развившееся заболевание сердца.
Метки:инфаркт сердце
Когда позвонить в службу экстренной помощи
По данным опроса 2012 года, только 65% женщин обращались бы в службы экстренной помощи, если бы подозревали, что у них случился сердечный приступ.
Неотложное лечение может спасти жизни. Любому, кто заметит следующие симптомы, следует немедленно вызвать скорую помощь, особенно если симптомы присутствуют в течение 5 минут или более:
- боль в груди или дискомфорт
- боль в верхней части тела, включая руки, спину, шею, шею, челюсть или плечо.
- затруднённое дыхание
- головокружение
- крайняя слабость
- несварение желудка или изжога
- тошнота
- учащенное или нерегулярное сердцебиение
- затруднённое дыхание
- потоотделение
- необъяснимое беспокойство
- рвота
Как снять сердечный приступ в домашних условиях
Важно знать, что делать при сердечном приступе, оказавшись одному, без лекарств. После вызова врача быстро, не паникуя, полноценно выдохнуть, потом начать откашливаться сильно и много раз. Повторить глубокий вдох с откашливанием на выдохе и так с интенсивностью каждые 2 секунды, вплоть до прихода врача. Эти дыхательные действия во время приступа компенсируют сердцу нехватку кислорода, восстанавливая его ритм.
Предотвращение
Советы по улучшению здоровья сердца включают в себя:
- Регулярное посещение врача для прохождения медицинского осмотра.
- Принятие мер по лечению других заболеваний, включая повышенное кровяное давление, высокий уровень холестерина и диабет.
- Отказ от курения и отказ от табака в любой форме. Риск сердечных заболеваний снижается на 50% всего через 12 месяцев после того, как кто-то бросил курить.
- Отказ от употребления незаконных наркотиков, особенно стимуляторов, таких как кокаин и амфетамины.
- Снижение веса при избыточном весе.
- Ежедневно заниматься аэробикой не менее 30 минут, например, ходить пешком.
- Сбалансированное питание и посещение диетолога, если это необходимо для консультации диетолога.
Чаепитие
Сердечный приступ — это серьезное и потенциально смертельное медицинское событие, требующее неотложной медицинской помощи. Симптомы сердечного приступа у женщин, как правило, отличаются от симптомов у мужчин. Они также имеют дополнительные факторы риска.
Существует множество мер, которые могут быть приняты женщинами для снижения риска сердечного приступа. Осведомленность о симптомах сердечного приступа, особенно за несколько недель до события, также может улучшить результаты и предотвратить осложнения.
Профилактика
Активный образ жизнедеятельности – главный рецепт профилактики всех болезней, и приступ сердца, инфаркт миокарда не исключение. Кроме занятия спортом, необходимы правильная нежирная пища, много фруктов и овощей, снижение потребления соли и углеводов, отказ от курения и спиртных напитков, занятие спортом. После 50-ти лет потребуется постоянно контролировать АД, следить за уровнем сахара и холестерина в крови, обращать внимание на погоду – для работы сердца опасны жара и магнитные бури. Важно находиться в позитивном жизненном настрое, избегая источников стресса.
Прогноз


Тому, кто перенес приступ сердца, важно осознавать:
- Поврежденная сердечная мышца способна к заживлению.
- Возвращение пациента к нормальному образу жизни после приступа реально со временем.
- Возникшая стенокардия лечится.
- Не надо отчаиваться, перенести приступ – еще не инвалидный приговор, просто необходимо начать уделять сердцу и всему организму усиленную заботу.
Более половины людей возвращаются на свою работу после реабилитационного периода. Восстановление может длиться до полугода, начинаясь еще в больнице с постепенными физическими действия. Нагружать себя надо постепенно: ходьба по палате, затем переходить на лестницу. Точную дозировку активности сможет рекомендовать только врач, здесь не нужна самодеятельность и спешка. От пациента требуется терпение и больше позитива.
10 признаков сердечного приступа
Увы, метеочувствительность – это не миф. Особенно остро из-за перепадов погоды, такой снежной бури, например, как сегодня, возрастает количество обращений к врачам. Уязвимы люди с сердечно-сосудистыми или другими хроническими заболеваниями. а также с проблемами опорно-двигательного аппарата, бронхолегочной системы. К сожалению, в период перепадов температуры или давления число инсультов, сердечных приступов растет. Да и сама по себе такая снежная погода весной — стресс.
По-медицински, сердечный приступ — это гибель части сердечной мышцы из-за недостаточного притока крови к ней. Называют его инфаркт или коронарный тромбоз. Случается приступ, когда один из кровеносных сосудов, питающих сердечную мышцу, закупоривается тромбом. Или происходит спазм артерии, питающий миокард – сердечную мышцу. Чаще всего это происходит под влиянием стресса.
Симптомы сердечного приступа
— Неприятные ощущения в груди, колющая боль.
— Кашель.
— Головокружение.
— Одышка.
— Бледность с сероватым оттенком.
— Чувство страха, паника.
— Тошнота.
— Беспокойство.
— Холодный пот на лице.
— Рвота.
Человек, у которого происходит сердечный приступ, в первую очередь чувствует боль в груди. Затем неприятные ощущения распространяются на шею, лицо и руки, а иногда даже спину и живот. Боль может продолжаться от нескольких минут до нескольких часов. Обычно человек чувствует себя немного лучше, если меняет положение тела или ложится.
Что такое «тихий инфаркт»?
У людей старше 75 лет и страдающих диабетом может произойти «тихий инфаркт», который не сопровождается болевыми ощущениями вообще. Примерно одна пятая таких инфарктов не диагностируется. Повреждение сердечной мышцы у переживших «тихий инфаркт» прогрессирует, поскольку оно не выявлено и не лечится.
Факторы риска
— Возраст считается основным фактором риска сердечного приступа. Наиболее часто инфаркт настигает мужчин старше 45 лет и женщин старше 55 лет.
— Приступы стенокардии (недостаток питания сердечной мышцы). Нередко инфаркт и стенокардию путают, поскольку их симптомы очень похожи: боль в груди и одышка наблюдаются в обоих случаях. Но симптомы стенокардии снимаются приемом специальных препаратов в течение 15–30 минут, а инфаркта – нет.
— Повышенный уровень холестерина в крови или атеросклероз. При этих заболеваниях риск образования тромбов и блокирования кровотока в сосудах сердца повышен.
Кроме того, к факторам риска развития инфаркта относятся:
— Диабет.
— Гипертония.
— Жирная пища.
— Ожирение. Максимально допустимый обхват талии для женщин – 94 сантиметра, для мужчин –102 сантиметра. Превышение этих значений увеличивает риск сердечно-сосудистых заболеваний.
— Курение.
— Отсутствие физической активности.
— Стрессы.
— Генетическая предрасположенность. У тех, чьи родственники страдали сердечными приступами, риск развития этого заболевания повышен.
