Обзор главных факторов риска атеросклероза
Причины атеросклероза:
нарушения липидного (жирового) обмена;
наследственный генетический фактор;
состояние сосудистой стенки.
1.Образ жизни: — гиподинамия, — злоупотребление жирной, богатой холестерином пищей, — особенности личности и поведения – стрессовый тип характера, — злоупотребление алкоголем, — курение. 2. Артериальная гипертензия, артериальное давление 140/90мм.рт.ст. и выше. 3. Сахарный диабет, уровень глюкозы в крови натощак более 6ммоль/л. 4. Гиперхолестеринемия (повышение уровня холестерина в крови). 5. Абдоминальное ожирение (объем талии у мужчин более102см и более 88см у женщин).
1. Возраст: мужчины старше 45 чет и женщины старше 55 лет или с ранней менопаузой. 2. Мужской пол (мужчины раньше женщин на 10 лет заболевают атеросклерозом). 3. Наличие в семейном анамнезе случаев раннего атеросклероза. Семейные гиперхолестеринемии, имеющие генетическую основу. Инфаркт миокарда, инсульт, внезапная смерть у ближайших родственников в возрасте до 55 лет мужчины и 65 лет женщины.
Патогенез:
до 70% холестерина в организме синтезируется в печени, остальная часть поступает с пищей;
в организме холестерин находится не в свободном состоянии, а входит в состав липопротеинов (комплексные соединения белка и жиров) которые переносят его по кровотоку из печени в ткани, а при избытке холестерина – из тканей обратно в печень, где лишний холестерин утилизируется. В случае нарушения этого процесса и развивается атеросклероз.
Начальные изменения в стенке артерий большого и среднего калибра возникают в молодом возрасте и эволюционируют до фиброаденоматозных бляшек, которые часто развиваются после 40 лет.
Атеросклеротическое поражение сосудов имеет место уже у лиц до 20 лет в 17% случаев, до 39 лет в 60% случаев, а в 50 лет и старше в 85% случаев.
В середину артериальной стенки проникают холестерин, фибрин и другие вещества, которые в дальнейшем образуют атеросклеротическую бляшку.
Под действием избытка холестерина бляшка увеличивается, и возникают препятствия для нормального тока крови через сосуды в месте сужения.
Уменьшается приток крови, развивается воспалительный процесс, образуются и могут оторваться тромбы, с опасностью закупоривания жизненно важных сосудов, прекращения доставки крови в органы.
Симптомы атеросклероза:
Отложение холестерина в стенке артерий сопровождается компенсаторным ее выбуханием наружу, благодаря этому длительное время явные симптомы атеросклероза отсутствуют.
С течением времени происходит трансформация атеросклеротической бляшки от стабильной до нестабильной: возникают трещины и разрывы бляшки.
На поверхности атеросклеротической бляшки образуются тромбы – формируется атеротромбоз, ведущий к прогрессирующему сужению сосудов. Происходит нарушение кровообращения в органах и тканях, появляются клинические симптомы, заметные для пациента.
В зависимости от локализации в сосудистой системе, атеросклероз является основой таких заболеваний:
1. Ишемическая болезнь сердца (стенокардия, инфаркт миокарда, внезапная сердечная смерть, аритмии, сердечная недостаточность).
2. Цереброваскулярные заболевания (транзиторная ишемическая атака, ишемический инсульт).
3. Атеросклероз артерий нижних конечностей (перемежающая хромота, гангрена стоп и голеней).
4. Атеросклероз аорты.
5. Атеросклероз почечных артерий.
6. Атеросклероз мезентериальных артерий (инфаркт кишечника).
Атеросклероз коронарных артерий проявляется стенокардией, развитием инфаркта миокарда, сердечной недостаточностью. Все формы ишемической болезни сердца протекают на фоне атеросклероза. На кардиальные проявления атеросклероза приходится примерно половина всех атеросклеротических поражений.
Атеросклероз аорты часто проявляется после 60 лет.
При
Для атеросклероза брюшного отдела аорты характерны боли в животе, вздутие живота, запоры.
При атеросклеротическом поражении бифуркации аорты (место разделения аорты на ветви) развивается синдром Лериша с такими проявлениями как: перемежающаяся хромота, похолодание нижних конечностей, импотенция, язвы пальцев стоп. Грозным осложнением атеросклероза аорты является аневризма (расслоение) и разрыв аорты.
Атеросклероз мезентериальных сосудов проявляется резкими, жгучими, режущими болями в животе во время приема пищи, продолжающаяся 2-3 часа, вздутием живота, нарушением стула.
Для атеросклероза почечных артерий характерно стойкое повышение артериального давления, изменениями в анализе мочи.
Атеросклероз периферических артерий проявляется слабостью и повышенной утомляемостью мышц ног, ощущением зябкости в конечностях, перемежающейся хромотой (боль в конечностях появляется во время ходьбы, вынуждает больного остановиться).
Факторы развития риска атеросклероза
Атеросклероз сосудов – заболевание, которое часто приводит к инвалидности, а иногда и смерти. Болезнь носит хронический характер, а ее клинические признаки проявляются поздно. Особенно стремительно атеросклероз прогрессирует под воздействием факторов риска. Что же врачи относят к основным факторам риска атеросклероза?
Не модифицированные (на которые нельзя повлиять):
- Возраст;
- Отягощенная наследственность;
- Гормональные изменения в организме.
Модифицированные (их можно устранить):
- Курение;
- Злоупотребление алкоголем;
- Малоподвижный образ жизни;
- Ожирение.
И те и другие приводят к тяжелым последствиям.
Как возникает заболевание
Болезнь развивается под воздействием двух факторов: сосудистого и липидного. Суть в том, что на стенках сосудов формируются патологические отложения холестерина, так называемые атеросклеротические бляшки. Они постепенно сужают просветы артерий и в итоге могут их полностью перекрыть. Но чтобы холестерин проник в стенку сосуда, нужны определенные условия.
Главным из них является повреждение внутреннего слоя артерии. Через такую поврежденную ткань холестерин проникает в сосудистую стенку и закрепляется в ней.
Вторым фактором развития этой болезни является нарушение липидного (жирового) обмена. В состав крови входят липопротеиды высокой и низкой плотности. Если их концентрация в крови находится в пределах нормы, то бляшки не образуются. А вот когда уровень липопротеидов низкой плотности повышается, то риск развития атеросклероза резко возрастает.
Такое нарушение липидного обмена обусловлено:
- Возрастными изменениями;
- Гормональными сбоями;
- Сахарным диабетом;
- Чрезмерным употреблением в пищу жиров;
- Недостатком в рационе грубых волокон.
Образование холестериновых бляшек – процесс длительный. Клинические признаки проявляются не сразу. Первые симптомы болезни человек обычно ощущает лишь на пятом десятке. Но есть факторы риска, которые ускоряют этот процесс. Главный из них, по мнению врачей, – это образ жизни.
Факторы, ускоряющие развитие болезни
Медицина выделяет несколько таких факторов риска. Вот основные из них:
- Наследственность;

- Гормональный дисбаланс;
- Неправильное питание;
- Ожирение;
- Курение;
- Малоподвижный образ жизни;
- Чрезмерное употребление алкоголя;
- Повышенное давление;
- Частые стрессы.
Остановимся на этих факторах подробнее.
Наследственность
Врачи пришли к выводу, что генетическая предрасположенность играет существенную роль в развития атеросклероза. У людей, родственники которых имеют аналогичную патологию, риск появления холестериновых бляшек гораздо выше.
Курение
Один из опасных факторов, который приводит к атеросклерозу. В табаке содержится никотин, который повышает давление, усиливает сердцебиение, повышает потребность сердечной мышцы в кислороде. Курение нарушает сердечный ритм, вызывает спазм сосудов, нарушает кровоток, способствует образованию тромбов.
Стресс
Стрессом считается любое воздействие на организм, на которое он отвечает мощным выбросом в кровь гормонов. Они повышают умственные и физические возможности организма. Обычно это приносит пользу. Но длительный, непрекращающийся стресс ведет к развитию целого ряда болезней.
Обычная реакция на стрессовую ситуацию – мощный выброс адреналина в кровь. Это помогает организму мобилизовать все силы на преодоление предполагаемой опасности. Расширяются сосуды головного мозга, усиливается его питание. Информация воспринимается и обрабатывается быстрее. Повышается артериальное давление, учащается пульс, ускоряется обмен веществ. Это первая реакция на стресс.
В момент эмоционального напряжения одновременно с адреналином в кровь попадает и норадреналин. Он резко сужает сосуды, и давление повышается еще больше. В результате стенки артерий повреждаются, и в них проникает холестерин. Это и дает толчок развитию атеросклероза.
Длительный стресс, особенно в сочетании с ожирением и курением пагубно воздействует на сердечно-сосудистую систему. Он резко повышает риск развития инфаркта и инсульта.
Питание
Продукты, которые входят в повседневный рацион, могут как ускорить патологический процесс, так и затормозить развитие болезни. Если человек ежедневно употребляет большое количество насыщенных жиров, то у него в крови повышается концентрация липопротеидов низкой плотности. Холестерин, который входит в их состав, обволакивает сосудистые стенки. В результате возникают благоприятные условия для образования атеросклеротических бляшек.
В группу риска попадают любители сладкого: тортов, пирожных, выпечки.
Холестерин в больших количествах содержится и в других продуктах животного происхождения:
- Сале;
- Сливочном масле;
- Яйцах;
- Жирном мясе;
- Молочных сливках.
Это не значит, что все эти продукты нужно полностью исключить из повседневного рациона. Просто их стоит употреблять умеренно. Ведь холестерин тоже жизненно необходим нашему организму. Он – строительный материал для целого ряда витаминов и гормонов.
Гормональные изменения
Врачи знают, что у женщин причиной развития атеросклероза часто становится климакс. Обострение болезни  происходит в связи со снижением уровня эстрогена. Именно этот гормон защищает женский организм от поражения сосудов.
происходит в связи со снижением уровня эстрогена. Именно этот гормон защищает женский организм от поражения сосудов.
Он поддерживает их эластичность и препятствует повреждению их стенок. У мужчин подобная функция возложена на тестостерон. Но его выработку нужно стимулировать умеренными физическими нагрузками.
Злоупотребление алкоголем
Еще один фактор, который приводит к прогрессу заболевания. Многие ошибочно считают, что алкоголь способен снижать уровень холестерина в крови. Действительно, содержание холестерина под воздействие спиртного меняется.
Сначала алкоголь расширяет сосуды и повышает кровяное давление. Это способствует растворению и вымыванию  холестериновых бляшек с током крови. Но это не помогает окончательно решить проблему негативного влияния холестерина на организм.
холестериновых бляшек с током крови. Но это не помогает окончательно решить проблему негативного влияния холестерина на организм.
Уровень липидопротеидов низкой плотности при приеме алкоголя практически не изменяется. А значит, риск развития атеросклероза ни куда не исчезает. Сосуды под воздействие спиртного сначала расширяются, но затем очень быстро сужаются. Это изнашивает сосудистые стенки, они становятся хрупкими.
Регулярные возлияния особенно пагубно сказываются на крупных коронарных сосудах, которые переносят кислород к главным системам организма – сердцу и головному мозгу. Изношенные артерии ухудшают общее состояние здоровья, приводят к нарушению кровообращения в целом. И тот факт, что алкоголь растворяет холестерин, не в состоянии уравновесить вред, который наносит организму злоупотребление спиртными напитками.
Резюме
Факторов риска развития атеросклероза несколько. Но когда они присутствуют в комплексе, то усугубляют действие друг друга. Стресс принесет больше вреда человеку курящему. Обильная, жирная еда особенно опасна для тех, кто ведет малоподвижный образ жизни.
Факторы риска развития атеросклероза
Атеросклеротические изменения в сосудах не всегда связаны с возрастом. Проблемы могут начаться даже в молодом возрасте. Патология сложно поддается лечению, а при отсутствии адекватной медицинской помощи способна привести к инвалидности. Зная факторы риска атеросклероза, заболевание можно предупредить и не допустить развитие осложнений.
Атеросклероз: описание
Атеросклероз – заболевание, поражающее сосуды разного диаметра. Около стенок скапливается холестерин, что со временем приводит к образованию бляшек. В дальнейшем просвет сосудов может быть полностью закупорен, что провоцирует опасную патологию.
Холестерин – вещество, необходимо организму человека каждый день. В некотором количестве он продуцируется собственными клетками, а часть поступает извне вместе с продуктами питания. Холестерин необходим для построения новых клеток, выработки гормонов и переработки витаминов и питательных веществ.
Однако баланс холестерина может быть нарушен. Сопутствующие факторы могут усугубить течение патологического процесса. После этого развивается атеросклероз.

Модифицированные и не модифицированные факторы риска
Все факторы риска атеросклероза можно условно разделить на 2 группы. К модифицированным относятся те, на которые человек неспособен повлиять. Это могут быть возрастные изменения, генетические особенности, гормональные перестройки, которые происходят в организме.
К не модифицированным факторам, повышающим риск развития атеросклероза, относятся те, которые человек может исправить: изменить привычки, отказаться от вредных пристрастий, изменить активность жизни и откорректировать питание.
Классификация факторов риска
Принято выделять 3 группы факторов:
- Биологические;
- Патофизиологические;
- Поведенческие.
К биологическим факторам относят возраст, мужской пол (мужчины чаще сталкиваются с данным нарушением), склонность к гормональным заболеваниям, толерантность к глюкозе и повышенному артериальному давлению. На эти факторы риска повлиять невозможно.
К патофизиологическим факторам относят нарушение липидного обмена, эндокринные нарушения, диабет. Избыточный вес тела также способен спровоцировать развитие атеросклероза. Большинство этих факторов можно либо устранить, либо уменьшить их отрицательное воздействие.
Поведенческие факторы напрямую связаны с самим человеком. Курение, злоупотребление алкоголем и малоподвижный образ жизни – это все привычки, которые можно устранить. Стрессовые ситуации и неправильное питание также отрицательно сказываются на состоянии сосудов и способны привести к атеросклерозу.

Чем дольше отрицательный фактор воздействует на организм человека, тем больше вероятности, что он приведет к развитию атеросклероза.
Разные факторы по-разному действуют на человека. Рассмотрим наиболее часто диагностируемые причины развития атеросклероза и механизм их воздействия.
Курение
Часто фактором риска развития атеросклероза является табакокурение. Согласно статистическим данным, около 23% смертельных исходов, связанных с ишемической болезнью сердца, обусловлены именно употреблением табака.
Атеросклероз и курение – понятия, часто следующие вместе. В сигаретном дыме содержатся вещества, вызывающие следующие явления:
- Учащение сердцебиения;
- Повышение артериального давления;
- Спазм сосудов;
- Нарушение кровообращения;
- Повышение риска тромбообразования.
На фоне употребления табака органы не снабжаются кислородом должным образом. У сердца увеличивается потребность в кислороде, а из-за суженных сосудов, это становится невозможным.
После того, как человек бросит курить, через 5 лет сосудистые стенки способны восстановиться полностью. Чем раньше это сделать, тем меньше вероятность развития атеросклероза.

Алкоголь
Атеросклероз и алкоголь имеют тесную связь. Больше риска заболеть у тех, кто злоупотребляет спиртным. Под воздействием спиртного уровень холестерина в крови изменяется.
Умеренным является следующее употребление алкоголя:
- Для мужчин до 30 г чистого этанола в сутки;
- Для женщин – 15 г чистого вещества.
Более высокие дозы спиртных напитков приводят к тому, что сосуды вначале расширяются, а затем резко сужаются. Это приводит к износу сосудистой стенки, учащению сердцебиения. Повышается артериальное давление, увеличивается риск инсульта, инфаркта. При регулярном применении алкоголя внутренняя поверхность вен и артерий становится более уязвимой и это может привести к образованию атеросклеротической бляшки.
Редкое применение спиртных напитков высокого качества несколько снижает уровень холестерина и может быть профилактикой сердечно-сосудистых заболеваний.
Сахарный диабет
Любой тип сахарного диабета повышает вероятность развития атеросклероза. Наряду с этим эндокринным нарушением многие пациенты отмечают у себя артериальную гипертензию, дислипидемию, гипотериоз, ожирение. Нарушение углеводного обмена происходит еще до того, как диабет разовьется в полной мере.
Полностью излечить сахарный диабет на данный момент невозможно. Однако адекватное лечение, контроль над уровнем сахара в крови и поддерживающие мероприятия позволят предотвратить развитие атеросклероза.

Наследственность и пол
Сам по себе атеросклероз не передается по наследству. Однако склонность к образованию атеросклеротических бляшек может наследоваться.
Стресс
Развитию атеросклероза способствует стресс. В этот момент в кровь выбрасывается большое количество гормона адреналина. Так организм реагирует на любую внештатную ситуацию.
Выброс адреналина – нормальная реакция организма, в ответ на которую повышается выносливость и работоспособность. Однако жизнь в хроническом стрессе приводит к последствиям.
На фоне выброса адреналина в кровь попадает и норадреналин. Этот гормона ведет к сужению сосудов, внезапному повышению давления. Стенки кровеносных сосудов повреждаются, что ведет к проникновению в них холестерина. Такое явление становится основой для развития атеросклеротической бляшки.
Длительный стресс ведет к ожирению, увеличению нагрузки на сердце, инфарктам и инсультам. Нагрузка на конечности повышается, что способствует развитию других патологий.
Профилактика атеросклероза
Чтобы избежать осложнений атеросклероза, важно следовать мерам профилактики. К ним относят:
- Отказ от вредных привычек;
- Сбалансированное питание;
- Своевременное избавление от эндокринных нарушений;
- Активный образ жизни;
- Умеренное употребление алкоголя.
При наличии хронических заболеваний, следует регулярно проходить курс лечения и не пропускать приемов препаратов. Поддерживая хорошую форму тела, избегая ожирения и употребляя пищу с не высоким содержанием жира, можно защитить себя от атеросклероза.
Важно учитывать факторы риска развития атеросклеротической болезни. Если есть отрицательное воздействие, его следует устранить как можно быстрее. Это позволит предотвратить развитие тяжелых осложнений.
Факторы риска развития атеросклероза

Атеросклероз аорты – сосудистое заболевание, характеризующееся поражением артерий человеческого тела холестериновыми бляшками, откладывающимися внутри стенок сосудов.
С возрастом у человека наблюдается постепенное отложение жиров, это становится причиной частичной закупорки просвета аорты, нарушения кровообращения, развития тромбов. Повышается вероятность возникновения инфаркта миокарда, инсульта мозга.
Распознаем заболевание
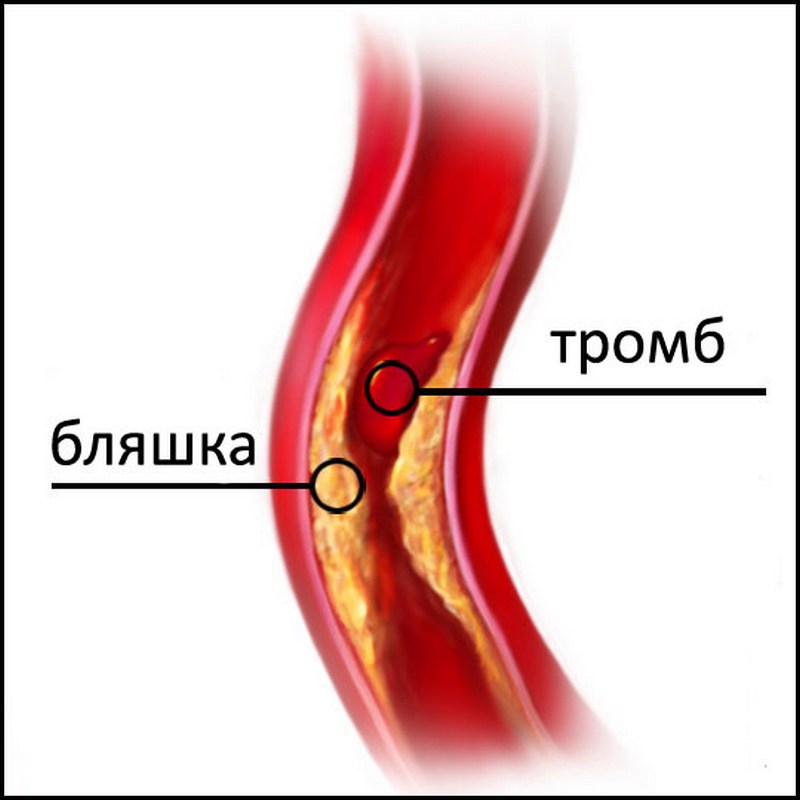
Аорта – длинный сосуд, проходящий через грудную клетку, брюшную полость. Появление атеросклеротических бляшек возникает внутри разных частей аорты. На начальной стадии болезнь протекает бессимптомно, скрыто.
Опасность заболевания заключается в разрыве бляшки. В этом случае образуется сгусток крови, перекрывающий просвет артерии. Отсутствие кровотока вызывает кислородное голодание тканей близлежащих органов с последующим их некрозом. Тромб может оторваться, пуститься в «путешествие» по организму, вызвав тромбоэмболию легких. Попадание тромба в легочную артерию чревато летальным исходом в течение нескольких минут.
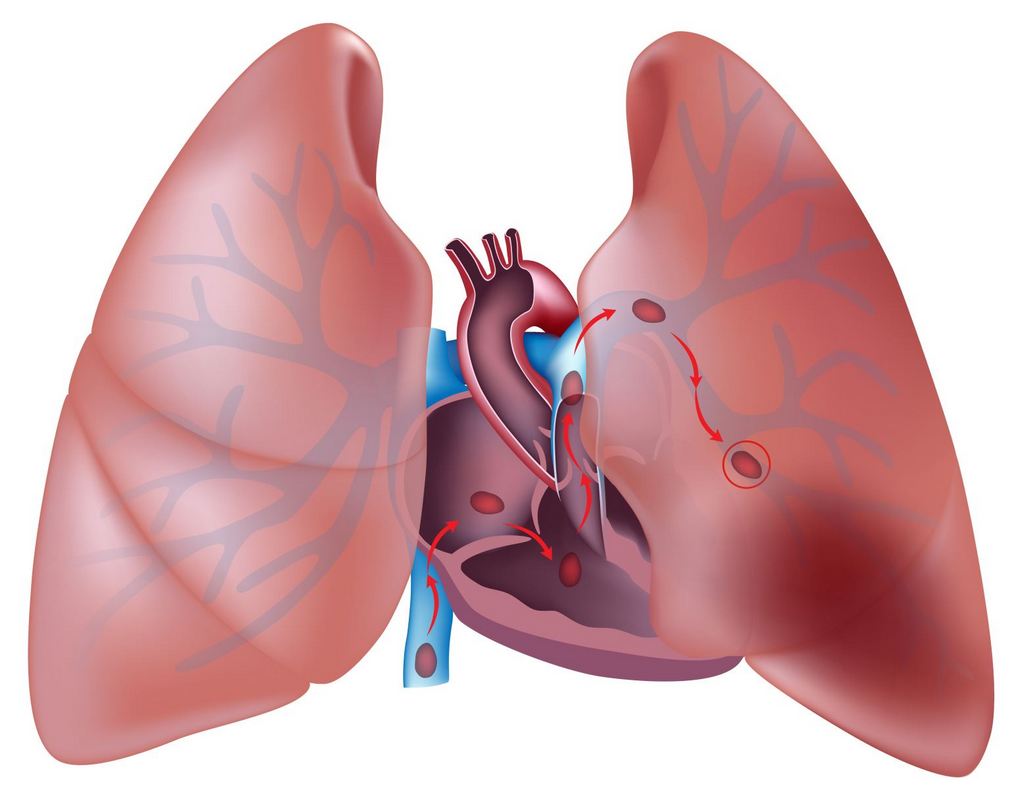
От локализации патологии зависят симптомы болезни. Признаки заболевания грудной клетки:
- острая, сдавливающая боль внутри грудной клетки. Отдает в руки, спину, верхнюю часть брюшной полости,
- длительная боль, продолжающаяся сутками,
- артериальная гипертензия,
- проблемы с голосом, хрипота,
- головокружение,
- судороги при резком повороте головы,
- предобморочные состояния.
При поражении сосуда брюшной полости наблюдаются короткие боли ноющего характера, метеоризм, запоры, сбой работы ЖКТ. Атеросклероз аорты живота опасен, вызывает закупорку брыжеечных артерий, нарушение питания кишечника, некроз его тканей. Отсутствие медицинской помощи станет причиной развития перитонита, смерти пациента. Симптомы не являются общими для всех пациентов, отличаются в зависимости от особенностей человеческого организма.

Причины развития заболевания
Существуют определенные факторы риска развития атеросклероза. В группе риска по возникновению болезни находятся преимущественно мужчины сорока-пятидесяти лет.
Признаки болезни у мужчин проявляются на десять лет раньше женщин. Представители мужского пола гораздо чаще злоупотребляют правилами здорового питания, здорового образа жизни, это и является основным фактором риска атеросклероза.
Рассмотрим факторы риска атеросклероза:
Риск 1. Наследственная предрасположенность. Группа риска по атеросклерозу включает людей, родственники которых страдают этим недугом. Правила питания, образ жизни семьи сказываются на здоровье всех ее членов. Изменив характер питания семейства можно полностью избежать развития недуга.

Риск 2. Важным фактором риска атеросклероза выступает лишний вес и ожирение. У людей с избыточным весом нарушен обмен жиров, углеводов, что провоцирует накопление холестерина. Большая концентрация жиров откладывается внутри стенок сосудов, побуждает развитие атеросклероза. Лишний вес усугубляет течение заболевания.
Риск 3. Эмоциональное перенапряжение. Причинами развития атеросклероза являются стрессы, шоки, психологическая неустойчивость. При психическом перенапряжении вырабатывается большое количество жира, сахара, выведение которых из организма происходит несвоевременно. Физическая активность помогает от них освобождаться. Низкая подвижность, стрессы запускают процесс формирования бляшек.
Риск 4. Источником возникновения атеросклероза является сахарный диабет. Нарушенный обмен углеводов у диабетика ведет к негативным изменениям метаболизма жиров. Увеличивается количество липопротеидов низкой плотности (ЛПНП), запускается процесс формирования холестериновых бляшек. У диабетиков болезнь прогрессирует быстрее, нежели у здоровых людей.
Риск 5. Погрешности в питании – это существенный фактор риска для развития атеросклеротических изменений аорты. Фаст-фуды, жирная, жаренная, пряная пища – враги человеческого организма. Из-за вредных пристрастий к питанию родителей дети подросткового возраста страдают от проявлений атеросклероза аорты, сосудов головного мозга, нижних конечностей. Организовывать профилактику развития болезни нужно с раннего детства, приучая детей к здоровой пище. Больше растительных продуктов, меньше жиров – вероятность возникновения недуга многократно снизится.

Риск 6. Причиной прогресса атеросклероза является курение. Регулярное употребление никотина снижает уровень липопротеидов высокой плотности (ЛПВП), повышает уровень «плохого» холестерина. Сосуды курящего человека подвержены внутренним изменениям, способствующим активному развитию атеросклеротических бляшек. Курящие люди замечают признаки болезни на десятки лет раньше некурящих. Нормализация уровня холестерина происходит спустя год после отказа от никотина.
Дополнительными факторами риска развития болезни есть:
- отсутствие физических нагрузок,
- гендерная принадлежность,
- возраст,
- гипертония. Отсутствие контроля над артериальным давлением,
- плохая реакция на сахар (глюкозу),
- триглицериды, атерогенные липопротеиды в крови,
- большое количество легкоусвояемых углеводов,
- эндокринные болезни.
Методы лечения
Те люди, кто в группе опасности по возникновению недуга, должны придерживаться правил:
- заниматься спортом, регулярными физическими упражнениями,
- изменить характер питания, отказаться от вредной пищи,
- отказаться от никотина, употребления спиртосодержащих напитков,
- регулировать показатели артериального давления,
- нормализовать психическое, психологическое состояние, ликвидировать стрессы, эмоциональные перегрузки,
- лечить сопутствующие заболевания (сахарный диабет, подагру, желчнокаменную болезнь и т. д.).
Основная задача пациента – минимизировать факторы риска атеросклероза, которые сводятся к неправильному образу жизни. Внимание к здоровью, правильное питание, регулярные занятия спортом, положительные эмоции, хорошее настроение – и никакой болезни.
Терапия заболевания сосудов
Если изменение образа жизни пациента не помогает, недуг прогрессирует, необходима медикаментозная терапия. Лечение закупорки аорты назначается только врачом после тщательного обследования больного. Диагностика состояния предусматривает:
- общий осмотр,
- клинический анализ крови,
- рентген предполагаемого места локализации бляшки,
- ангиографию,
- УЗИ сосудов,
- допплерографию.
Комплексная терапия включает прием медикаментозных препаратов, изменение образа жизни. Назначают лекарственные средства: статины, фибраты, секвестры желчных кислот, витамины группы РР, антикоагулянты.
Данные медикаментозные средства обладают следующим спектром действия:
- снижают уровень холестерина,
- предотвращают всасывание жиров из пищи,
- нормализуют обменные процессы,
- ускоряют функционирование ферментов,
- препятствуют формированию тромбов, кровяных сгустков.
Своевременное лечение снижает риск развития инфаркта миокарда, инсульта. Пациенты одновременно соблюдают низкохолестериновую диету, отказываются от курения и алкоголя при атеросклерозе, занимаются спортом. Медицинские сотрудники организовывают лечение сопутствующих заболеваний, имеющихся осложнений болезни. Комплексная терапия позволит остановить болезнь, не допустит развития дополнительных проблем.
В случае отсутствия эффекта от лекарственной терапии назначают хирургическое вмешательство: ангиографию, стентирование, шунтирование. Установка шунта гарантирует стопроцентную защиту от сердечных приступов.
Риск развития атеросклероза (расширенная)
array(19) { [«catalog_code»]=> string(6) «300070» [«name»]=> string(77) «Риск развития атеросклероза (расширенная)» [«period»]=> string(1) «1» [«period_max»]=> string(1) «0» [«period_unit_name»]=> string(6) «к.д.» [«cito_period»]=> string(1) «1» [«cito_period_max»]=> string(1) «0» [«cito_period_unit_name»]=> string(3) «ч.» [«group_id»]=> string(6) «323906» [«id»]=> string(4) «3012» [«url»]=> string(49) «risk-razvitija-ateroskleroza-rasshirennaja_300070» [«podgotovka»]=> string(142) «Забор крови проводится натощак (12-14 ч. голодания). Можно пить воду без газа.
» [«opisanie»]=> string(1774) «Повышенный уровень липидов в крови (или нарушение их метаболизма) и высокое артериальное давление — два основных фактора, способствующих возникновению атеросклероза и его осложнений, таких как ишемическая болезнь сердца, инфаркт миокарда, инсульт и др.
В программу «Риск развития атеросклероза (расширенная)» входят тесты для исследования липидного обмена и оценки потенциального риска развития атеросклероза (для более точного прогнозирования необходимо результаты исследований данной программы оценивать в комплексе с другими факторами). Эти анализы актуальны как для мужчин, так и для женщин, особенно после 40 лет.
Интерпретация
Обращаем Ваше внимание на то, что интерпретация результатов исследований, установление диагноза, а также назначение лечения, в соответствии с Федеральным законом ФЗ № 323 «Об основах охраны здоровья граждан в Российской Федерации», должны производиться врачом соответствующей специализации.
» [«serv_cost»]=> string(4) «3515» [«cito_price»]=> string(4) «7030» [«parent»]=> string(3) «323» [10]=> string(1) «1» [«limit»]=> NULL [«bmats»]=> array(1) { [0]=> array(3) { [«cito»]=> string(1) «Y» [«own_bmat»]=> string(2) «12» [«name»]=> string(31) «Кровь (сыворотка)» } } }Риск атеросклероза (скрининг)
Атеросклероз – это заболевание, поражающее кровеносные сосуды. На их внутренних стенках появляется отложение липопротеидов, которое со временем преобразуется в бляшки. Это приводит к сужению просвета сосуда, снижению его эластичности. Развитие атеросклероза провоцирует повышенный уровень липидов, нарушение их метаболизма и высокое артериальное давление. Без своевременного лечения атеросклероза развиваются серьезные осложнения (например, ишемическая болезнь сердца, инсульт, инфаркт миокарда), которые несут угрозу для жизни.
Пациентам с высоким риском развития атеросклероза врач назначает профилактические мероприятия, которые дают возможность приостановить развитие болезни. Данный комплекс лабораторных анализов включает себя тесты по исследованию липидного обмена. По их результатам можно судить о потенциальном риске развития атеросклероза. Программа показана мужчинам и женщинам в ходе профилактических обследований. Особенно актуальна она для пациентов старше 40 лет.
Анализы, входящие в состав комплекса
Триглицериды. Это жиры, обеспечивающие клетки организма энергией. В крови они переносятся в виде комплекса с белком. Повышение триглицеридов в крови увеличивает риск развития атеросклероза.
Холестерин. Это вещество переносится по организму в виде комплекса с белками-аполипопротеинами, который называется липопротеидом. Различают липопротеиды низкой, высокой и очень низкой плотности. Холестерин липопротеидов высокой плотности — это так называемый «хороший» холестерин. В его составе из организма удаляются избытки холестерина. Для оценки риска развития атеросклероза в комплекс исследований включены анализы на холестерин липопротеидов высокой и низкой плотности, а также общий (суммарное количество циркулирующего в крови вещества).
Атеросклероз: общие сведения
Существует большое количество факторов риска развития этого заболевания. Это употребление большого количества жирной пищи, фаст-фуда, избыточная масса тела, злоупотребление алкоголем, малоподвижный образ жизни, курение. В группе риска по этому заболеванию находятся пациенты с сахарным диабетом. С возрастом риск атеросклероза повышается. Мужчины больше подвержены этому заболеванию, чем женщины. Еще одним важным моментом является наследственная предрасположенность. Если в жизни человека присутствует один или более факторов риска, важно внимательно следить за своим здоровьем, регулярно проходить обследование, чтобы своевременно выявить заболевание и начать лечение. Также желательно внести корректировки в образ жизни, чтобы уменьшить количество факторов риска.
Клиническая картина может отличаться в зависимости от места локализации пораженных сосудов, степени развития патологического процесса. Наиболее распространенные симптомы – это появление одышки, болевые ощущения в груди, частые головные боли. Также пациенты могут жаловаться на приступы головокружения, шум в ушах. Часто наблюдается повышенное давление. Человек быстро устает, у него снижается работоспособность. Возможны боли в спине или нижних конечностях, проблемы с памятью. По мере прогрессирования патологического процесса симптомы становятся более ярко выраженными. Возможно развитие старческого слабоумия, проблемы с ориентацией в пространстве, потеря связи с реальностью.
Диагноз устанавливается на основании комплексного обследования, которое включает в себя инструментальные исследования. План обследования разрабатывается врачом в индивидуальном порядке на основании жалоб пациента, результатов первичного осмотра и других факторов. После подтверждения диагноза назначается лечение. На ранних стадиях патологического процесса справиться с ним во многих случаях удается консервативными методами. В запущенных случаях требуется хирургическое лечение. Выбрать оптимальный метод лечения может только врач.
Людям с высоким риском развития атеросклероза рекомендуются профилактические мероприятия. Они заключаются в изменении образа жизни на здоровый. Рекомендуется отказаться от вредных привычек, придерживаться рационального питания, соблюдать водный баланс. Важно контролировать массу тела, не допускать появления ожирения. Рекомендуются умеренные физические нагрузки (пешие прогулки, плавание, утренние пробежки и прочее). Оптимальный режим физических нагрузок подберет врач. При этом учитывается возраст пациента, общее состояние здоровья, наличие сопутствующих заболеваний.
Следование всем рекомендациям врача позволяет предотвратить развитие заболевание или отсрочить его на долгие годы. Кроме того, здоровый образ жизни является эффективным средством профилактики не только атеросклероза, а и многих других заболеваний.
факторы риска развития атеросклероза и его осложнения
Атеросклероз сосудов
Это заболевание, при котором внутри артерий накапливаются некоторые вещества, образуя бляшки, способные налипать на стенки артерий и закупоривать их, блокируя нормальный кровоток. Атеросклероз может привести к серьезным проблемам со здоровьем, включая сердечный приступ и инсульт, вплоть до летального исхода.
Атеросклероз: описание
Атеросклероз – заболевание, поражающее сосуды разного диаметра. Около стенок скапливается холестерин, что со временем приводит к образованию бляшек. В дальнейшем просвет сосудов может быть полностью закупорен, что провоцирует опасную патологию.
Холестерин – вещество, необходимо организму человека каждый день. В некотором количестве он продуцируется собственными клетками, а часть поступает извне вместе с продуктами питания. Холестерин необходим для построения новых клеток, выработки гормонов и переработки витаминов и питательных веществ.
Однако баланс холестерина может быть нарушен. Сопутствующие факторы могут усугубить течение патологического процесса. После этого развивается атеросклероз.

Закупорка сосудов холестериновыми бляшками при атеросклерозе
Начальные признаки и типичные симптомы атеросклероза – не пропустите заболевание!
Первой ступенью дегенеративного процесса при появлении рассматриваемого недуга является разрушение внутренней стенки артерии. Данному явлению благоприятствуют множество различных факторов, которые будут описаны в следующем разделе.
Поврежденный участок служит своеобразным окошком для липопротеинов с низкой плотностью, которые достаточно легко проникают внутрь артерии, и образуют здесь липидное пятно. Под воздействием ряда химических процессов и без того воспаленная зона находится под постоянным влиянием мигрирующих медиаторов воспаления.
Все эти явления способствуют скоплению холестерина в виде бляшки. В атеросклеротическую она преобразуется в результате разрастания в ней соединительной ткани.
С течением времени, в силу прогрессирования патологического процесса, появляются мелкие тромбы, отмечаются микроразрывы внутренней стенки артерии. Подобные состояния ведут к появлению новых атеросклеротических бляшек.
Это негативно сказывается на качестве снабжения артерии полезными веществами, после чего она теряет свою форму и упругость, сужается и уплотняется. Кровь не может полноценно циркулировать по организму, что отображается на питании внутренних органов.

Среди наиболее распространенных обострений рассматриваемого недуга выделяют следующие:
- Ишемия.
- Кислородное голодание.
- Дегенеративные трансформации внутренних органов.
- Мелкоочаговый склероз. Является следствием разрастания соединительной ткани.
- Острая сосудистая недостаточность. Может иметь место при перекрытии просвета сосуда тромбом. В этом случае инфаркт внутреннего органа – вполне ожидаемое явление.
- Разрыв аневризмы. Заканчивается смертью больного.
Симптоматика указанного недуга определяется локализацией атеросклеротической бляшки.
Наиболее распространенный и опасный вид атеросклероза. Главным объектом поражения являются сосуды сердца.
Среди наиболее частых симптомов выделяют следующие:
- Загрудинные внезапные боли, которые отдают в левую руку. Купируются посредством нитроглицерина, который кладут больному под язык.
- Сбои в сердечном ритме.
- Отечность кожи.
- Повышение артериального давления.
- Приступы удушья.
Полная закупорка коронарной артерии может привести к инфаркту миокарда. В этом случае у больного возникает сильная боль в груди, что распространяется на левое плечо, нехватка воздуха, холодный пот.
Прием нитроглицерина при этом не дает положительного эффекта.
Дегенеративный процесс сосредотачивается в сосудах, питающих головной мозг, и обеспечивающих его функционирование. В эту группу также входят сонные артерии.
Атеросклероз может возникнуть в любой артерии в организме, включая артерии сердца, мозга, рук, ног, таза и почек. В результате этого могут развиваться различные заболевания.
ИБС, так же называемая заболеванием коронарной артерии, возникает оно, когда бляшки образуется в коронарных артериях (обеспечивают сердце кровью с кислородом).Бляшка сужает эти самые артерии, чем препятствует поступлению к сердцу необходимого количества обогащенной кислородом крови.Образование налета также увеличивает риски возникновения тромбов в сосудах.
Сгустки крови способны частично или полностью блокировать кровоток.При снижении притока крови к сердцу, человек может почувствовать боли или дискомфорт в груди (стенокардия), может случится сердечный приступ.Вредный налет может возникать даже в самых маленьких артериях сердца. Данная болезнь классифицируется как коронарное микрососудистое заболевание. При этом заболевании, бляшка не вызывает закупорку артерий, как при ИБС.
Каротидная артериальная болезнь возникает, если бляшки образуются с обеих сторон шеи в ее артериях (сонных артериях).Данные артерии нужны, в том числе, для транспортировки, обогащенной кислородом крови, к вашему мозгу. При полной или частичной их закупорке, может быть спровоцирован инсульт.
Это заболевание возникает при образовании бляшек в основных артериях, обеспечивающих кровью с кислородом конечности и части тела человека (руки, ноги, таз)Бри их блокировке, человек может ощущать такие неприятные симптомы как онемения или боли в конечностях.
Данное заболевание возникает при образовании бляшек в почечных артериях, обеспечивающих кислородом и кровью почки.Со временем хроническое заболевание почек приводит к утрате их функциональности.Как мы знаем, основные функции почек это выведение отходов и излишков воды из организма.
Факторы риска развития атеросклероза.
Весь комплекс факторов, которые способны спровоцировать развитие рассматриваемого недуга, делят на три группы.
1. Устранимые
Сюда причисляют факторы, которые напрямую зависят от воли человека, поэтому могут быть устранены посредством отказа от вредных привычек:
- Питание с большим количеством животной пищи: сало, свиное мясо, яйца, кожа птицы и т.д. Подобный рацион выступает катализатором для развития данной сосудистой патологии.
- Табакокурение. Главными врагами артериальных сосудов в этой ситуации являются смола и никотин. Указанные вещества способны спровоцировать скачки артериального давления, сверхлипидемию, ишемическую болезнь сердца.
- Малоподвижный образ жизни. Приводит к образованию лишнего веса, появлению сахарного диабета, атеросклероза сосудов.
2. Неустранимые
В эту группу входят причины, которые невозможно ликвидировать посредством воли, либо медицинских мероприятий:
- Половая принадлежность. У мужской части населения атеросклероз дает о себе знать на десять лет раньше и встречается в 3-4 раза чаще, чем у женщин. У женского пола данная болезнь начинает активно проявляться после 50 лет, что связано с наступлением климакса. Менопауза влияет на количество эстрогенов крови, а также негативно отображается на защитных способностях организма.
- Возраст. Согласно статистическим данным указанная патология зачастую диагностируется у лиц после 40-летнего возраста.
- Генетический анамнез. Согласно медицинской практике раннему развитию атеросклероза способствует тот момент, что кто-то из ближайших родственников больного имел в истории болезни указанное заболевание. Если же патология впервые дала о себе знать после 50 лет, то ее развитие, как правило, с наследственными факторами не связывают.
Данная категория представлена нарушениями хронического характера, которые возможно скорректировать при помощи терапевтических мероприятий:
- Инфицирование организма, его отравление. Токсические агенты, а также вредоносные микроорганизмы вызывают атеросклеротические трансформации в сосудистых стенках.
- Сахарный диабет. Приводит к сбоям в метаболизме липидов. У лиц с указанными патологическими состояниями риск развития рассматриваемой сосудистой патологии возрастает в 6 раз. Смертельный исход от атеросклероза у диабетиков случается в 2 раза чаще нежели у тех, кто сахарным диабетом не страдает. Кроме того, дегенеративным процессам может подвергаться абсолютно любая группа сосудов. Но чаще всего страдают артерии головного мозга, сердца, нижних конечностей.
- Переизбыток массы тела.
- Артериальная гипертония. Данное состояние способствует усиленному продвижению холестериновых компонентов в интиму, что может стать причиной формирования атеросклеротической бляшки в будущем. С другой же стороны, атеросклероз влияет на показатели артериального давления.
- Повышение уровня холестерина, липопротеида, триглицерида в крови. Основополагающая причина развития рассматриваемого недуга.
Знание указанных факторов даст возможность минимизировать риск развития атеросклероза.
- Нулевой. Доклинический. Имеют место быть ишемические изменения сосудов, что можно выявить посредством определенных диагностических мероприятий. Данный этап может длиться долгое время.
- Первый. Ишемический. Отмечаются патологические изменения во внутренних органах, чьи кровеносные сосуды сужаются в просвете. В силу подобных трансформаций кровоснабжение указанных органов нарушается.
- Второй. Тромбонекротический. В ходе диагностирования можно обнаружить мелкие либо крупные очаги некроза на стенках поврежденных сосудов. Указанный этап зачастую дополняется тромбозами сосудов.
- Третий. Склеротический, фиброзный. Мышечная ткань пораженных внутренних органов постепенно атрофируется. Кроме того, на них образуются рубцы.
- Образование жирового (липидного) пятна. Данная стадия может иметь различную продолжительность. Внутри стенок сосудов формируются сложные комплексы соединений, которые включают липиды, а также белки. Визуализировать подобные отложения возможно исключительно под микроскопом.
- Липосклероз. Жировые пятна постепенно прорастают соединительной тканью, что провоцирует появление атероматозной бляшки. По своей структуре она является нестабильной: данная бляшка может трескаться, а ее кусочки с кровотоком способны мигрировать в мелкую сосудистую сетку и закупоривать отдельные сосуды.
- Атерокальциноз. Бляшка становится более плотной по своему строению, что связано с ее кальцинированием. Она может увеличиваться в диаметре, и вызывать окклюзию артериального сосуда. Подобное явление приводит к серьезным нарушениям в кровообращении, отмиранию отдельных участков соответствующего органа.
- Стенозирующий. Симптоматическая картина достаточна яркая, что вызвано перекрытием просвета сосуда более чем на 50%. Жалобы пациента будут определяться местом расположения атеросклеротической бляшки.
- Нестенозирующий. Патологические явления не приводят к выраженным изменениям кровотока. Болезнь проявляет себя у людей с низким кровяным давлением. В остальных случаях симптомы отсутствуют либо дают о себе знать не столь выраженно. Отсутствие лечебных мероприятий приводит к развитию стенозирующего атеросклероза.
- Облитерирующий. Тотальная закупорка сосуда, что в ряде случаев ведет к гангрене.
Возникает при слишком большом количестве ЛПНП холестерина (плохой холестерин) и слишком маленьком количестве хорошего ЛПВП холестерина в крови.
Кровяное давление считается высоким. Если оно держится выше уровня 140/90 мм.рт.ст. на определенном участке времени. У людей с диабетом или хроническим заболеванием почек, это значение устанавливается на отметке 130/80.
Курение.
Курение табака может повредить кровеносные сосуды, повысить уровень холестерина и кровяное давление. Так же, курение, препятствует попаданию достаточного количества кислорода в ткани организма человека.
Это условие возникает, когда организм перестает правильно вырабатывать и использовать инсулин. Инсулин-это гормон, который помогает доставлять сахар к клеткам организма, где он используется как источник энергии. Резистентность к инсулину может привести к развитию диабета.
Диабет.
Это заболевание, при котором уровень сахара в крови слишком высок, из-за нарушения процессов выработки инсулина, или не способности организма его правильно использовать.Подробнее в этой статье.
Эти термины, относящиеся к массе тела, подробнее описывались в этой статье.
Данный фактор не влияет, на прямую, на развитие атеросклероза. Отсутствие физической активности оказывает влияние на другие факторы, способствуя их развитию, такие как высокое давление, ожирение, диабет, что, впоследствии, может спровоцировать развитие и атеросклероза.
При большом употреблении в пищу продуктов содержащих большое количество насыщенных или транс-жиров, соли или сахара человек подвергает себя риску развития не только атеросклероза, но и других серьезных заболеваний, включающих факторы риска развития атеросклероза.
Старость.
С возрастом увеличиваются риски развития атеросклероза. Факторы образа жизни человека вместе с генетическими вызывают образование налета в артериях на протяжении всей жизни. В периоды среднего или старшего возраста, образовавшиеся бляшки могут проявлять неблагоприятные симптомы.У мужчин риски увеличиваются после 45 лет, у женщин -55.
Ваши риски развития атеросклероза возрастают, если у ваших ближайших родственников мужского пола диагностировались заболевания сердца до их 55 летного возраста, или женского — до того, как им исполнялось 65 лет.
Следует учитывать, что такие факторы как возраст и семейная история можно контролировать при помощи контроля за другими факторами риска, это может поспособствовать снижению генетического влияния, и предотвратить атеросклероз даже у пожилых людей.
Некоторые исследования указывают на то, что заболевание атеросклероз молодеет и ей становятся подвержены все больше и больше детей и подростков. Зачастую это происходит из-за постоянного увеличения процента ожирения среди детей.
Ученые продолжают изучать другие возможные факторы, влияющие на развитие этого заболевания.Высокий уровень белка, называемого С-реактивным белком (CRP) в крови, может повысить риск развития атеросклероза и сердечного приступа. Высокий уровень CRP служит признаком воспалительных процессов протекающих в организме.
Воспаление-это ответ организма на травму или инфекцию. Повреждение внутренних стенок артерий способно спровоцировать воспаление и способствует образованию налета в сосудах.
У людей с более низкими уровнями CRP, развитие атеросклероза происходит медленнее. В настоящие время проводятся исследования для выяснения способности организма снижать риски атеросклероза со снижением уровней CRP.
Высокий уровень триглицеридов в крови также может повысить возможности возникновения атеросклероза, особенно у женщин.Триглицериды — это тип жира.
Данное расстройство проявляется в возникновение пауз в дыхание или неглубоких вдохах во время сна. Если не взять это под контроль, повышаются риски возникновения у человека инсульта, повышенного артериального давления, диабета и даже сердечного приступа.
Исследования доказали, что наиболее распространенным триггером (все то, что побуждает к определенному действию) для сердечного приступа является сильное эмоциональное неблагоприятное событие, особенно если оно провоцирует гнев.
Злоупотребление алкоголем способно повредить сердечную мышцу и ухудшить другие факторы риска развития атеросклероза.
Все факторы риска атеросклероза можно условно разделить на 2 группы. К модифицированным относятся те, на которые человек неспособен повлиять. Это могут быть возрастные изменения, генетические особенности, гормональные перестройки, которые происходят в организме.
К не модифицированным факторам, повышающим риск развития атеросклероза, относятся те, которые человек может исправить: изменить привычки, отказаться от вредных пристрастий, изменить активность жизни и откорректировать питание.
Принято выделять 3 группы факторов:
- Биологические;
- Патофизиологические;
- Поведенческие.
К биологическим факторам относят возраст, мужской пол (мужчины чаще сталкиваются с данным нарушением), склонность к гормональным заболеваниям, толерантность к глюкозе и повышенному артериальному давлению. На эти факторы риска повлиять невозможно.
Причины атеросклероза – все факторы, влияющие на развитие патологии, и группы риска по атеросклерозу
2. Неустранимые
Точные причины развития этой болезни неизвестны. Однако исследования показали, что это сложное заболевание с медленным развитием, которое может возникнуть еще в детском возрасте, и ускорять темпы своего развития со старением.
Налет может начать накапливаться в местах повреждения артерий. Со временем бляшка затвердевает и сужает сосуды. В конце концов, в области бляшки может произойти разрыв стенки сосуда.Когда это происходит, фрагменты кровяных клеток (тромбоциты) прилипают к месту повреждения. Они способны собираться, образовывая сгустки крови.
Профилактика атеросклероза.
Постарайтесь принять здоровые привычки, связанные с повседневным рационом питания. Ешьте больше фруктов и овощей (включая фасоль и горох), цельные зерна, употребляйте постное мясо, птицу (без кожи), морепродукты и обезжиренное молоко.Ограничьте в рационе соль, сахар, насыщенные и транс-жиры.Здоровая диета- одна из основных составляющих здорового образа жизни.Можете попробовать систему питания DASH, описанную в этой статье.
Старайтесь уделять время физическим нагрузкам настолько, насколько вам позволяет ваш организм. Это укрепит ваше здоровье в целом и снизит множество рисков развития серьезных заболеваний.
Бросайте курить.
Старайтесь бросить курить и избегать пассивного курения.
Контроль веса.
Если у вас есть признаки ожирения, посоветуйтесь с врачом для выработки, необходимого вам, плана действий по снижению веса. Контроль вашего веса помогает вам контролировать факторы риска атеросклероза.
Если данных изменений в образе жизни будет не достаточно, обратитесь к специалисту за установлением вам необходимого курса терапии и строго придерживайтесь его.
Чтобы избежать осложнений атеросклероза, важно следовать мерам профилактики. К ним относят:
- Отказ от вредных привычек;
- Сбалансированное питание;
- Своевременное избавление от эндокринных нарушений;
- Активный образ жизни;
- Умеренное употребление алкоголя.
При наличии хронических заболеваний, следует регулярно проходить курс лечения и не пропускать приемов препаратов. Поддерживая хорошую форму тела, избегая ожирения и употребляя пищу с не высоким содержанием жира, можно защитить себя от атеросклероза.
Важно учитывать факторы риска развития атеросклеротической болезни. Если есть отрицательное воздействие, его следует устранить как можно быстрее. Это позволит предотвратить развитие тяжелых осложнений.
Атеросклероз
К настоящему времени получено множество доказательств наличия признаков воспаления в очаге атеросклеротического поражения: присутствие в нем большого количества макрофагов, активированных Т-лимфоцитов, тучных клеток, тромбоцитов и т.д. Продукция этими клетками различных цитокинов (в первую очередь, фактора некроза опухолей a, интерлейкинов и др.) может способствовать повреждению сосудистого эндотелия и “пропитыванию” интимы модифицированными атерогенными липопротеидами.
На роль индукторов воспалительных реакций выдвигались различные факторы – окисленные липопротеины низкой плотности, инфекционные возбудители (Chlamydia pneumonia, цитомегаловирусы, возбудители пародонтоза,Helicobacter pylori), провоспалительные свойства инсулинорезистентности и генетические факторы, предрасполагающие к субклиническим воспалительным реакциям.
Однако следует признать, что окончательно вопросы о причинах гиперпродукции воспалительных маркеров у лиц с атеросклерозом не решены, а вопрос о правомочности отнесения каких-либо инфекционных или провоспалительных агентов к числу факторов риска атеросклероза и ИБС требует дальнейших исследований и более убедительных доказательств.
Результаты применения в кардиологии мощных антибактериальных препаратов (азитромицин) разочаровывающи, а неспецифических противовоспалительных средств и глюкокортикоидов – недостаточны; обнадеживающим является противовоспалительный эффект статинов.
Повышенное содержание С-реактивного белка указывает скорее не на наличие атеросклеротического поражения сосудистой стенки, а на нестабильность атеросклеротической бляшки, котoрая лежит в основе формирования тяжелых сосудистых осложнений атеросклероза — нестабильной стенокардии и острого ИМ, инсульта, тромбоза периферических артерий.
Показано, что содержание С-реактивного белка, наряду с параметрами липидных фракций, может служить фактором риска развития инфаркта миокарда у здоровых мужчин и женщин, не имевших в анамнезе коронарную болезнь сердца. Этот показатель также может служить фактором риска развития болезни периферических сосудов (перемежающейся хромоты).
Содержание С-реактивного белка свидетельствует о системном воспалительном процессе и подтверждает предположение о роли хронического воспаления в патогенезе и прогрессировании атеросклероза.
Следует отметить, что при избыточной массе тела, ожирении, гиперлипидемии, а также у курильщиков, содержание С-реактивного белка выше, чем в отсутствии указанных факторов риска – даже у лиц при сердечно-сосудистых заболеваниях.
В норме С-реактивный белок определяется в следовых количествах (0.8-3.0 мкг/мл). При остром воспалении или повреждении тканей синтез С-реактивного белка в печени резко возрастает, и его содержание в крови быстро повышается в сотни и более раз; при хроническом субклиническом воспалении сосудистого эндотелия, характерном для атеросклеротического процесса имеет место умеренное, но относительно стабильное повышение С-реактивного белка.
Простое повышение содержания С-реактивного белка весьма малоспецифично, однако учет его наряду с традиционными факторами риска позволяет улучшить прогнозирование развития сердечно-сосудистых заболеваний и осложнений.
На рисунке изображен механизм влияния С-реактивного белка на развитие кардиоваскулярной патологии.Цитокины, высвобождающиеся из пораженной атеросклерозом артерии, приводят к повышению синтеза С-реактивного белка в печени. Метаболические нарушения вызывают дальнейшее прогрессирование роста атеросклеротических бляшек в артериях и высвобождение С-реактивного белка в печени, который, в свою очередь, стимулирует дальнейший рост бляшки.
Помимо С-реактивного белка, в качестве «воспалительных» факторов риска находятся в процессе изучения следующие патогенетические агенты:
Атеросклероз
Факторы, приводящие к смерти
После 30–35 лет атеросклерозом заболевает 75% мужчин и 38% женщин. В возрасте 55–60 лет эти цифры приближаются почти к 100%. Атеросклероз является обычной причиной инфарктов, инсультов и периферических сосудистых заболеваний то, что вместе именуются «сердечно-сосудистые заболевания».
Сердечно-сосудистые заболевания являются убийцей № 1 в Европе и Америке (более чем 800 000 смертей в 2005 году, сейчас уже перевалило за миллион) — причиной переждевремнных смертей. На сегодняшний день сердечно-сосудистые заболевания являются главной медико-социальной проблемой в области здравоохранения.
Болезни сердца и сосудов являются причиной преждевременных летальных исходов (около 55% эпизодов), инвалидности (примерно в 43% случаев) и временной нетрудоспособности (около 9%) среди населения экономически развитых стран.
По данным медицинской статистики, только в России за кардиологической помощью ежегодно обращаются более 20 миллионов пациентов. При этом в последнее время отмечается тенденция к значительному «омоложению» подобных патологий — они все чаще выявляются у людей моложе 30 лет.
Ишемическая болезнь сердца – органическое и функциональное поражение миокарда, вызванное недостатком или прекращением кровоснабжения сердечной мышца (ишемией).
ЦБВ — Цереброваскулярная болезнь — это заболевание, вызывающее патологию сосудов головного мозга и, как следствие, нарушение мозгового кровообращения. Обычно ЦВБ развивается на фоне атеросклероза и гипертонии
Наиболее изучены показатели смертности от сердечно-сосудистых заболеваний как проявление генерализованного атеросклероза. В Российской Федерации в 2000 году стандартизованный показатель смертности от болезней системы кровообращения составил 800,9 на 100 тыс. населения. Для сравнении во Франции этот показатель 182,8 (самый низкий в Европе), в Японии — 187,4. Доказано, что снижение риска сердечно-сосудистых заболеваний в этих странах связано не столько с качеством медицинской помощи, сколько с образом жизни и особенностями питания.
Что такое атеросклероз?
Атеросклероз (греч. athḗra, кашица + sklḗrōsis, затвердевание) – это заболевание сосудов, при котором поражаются внутренняя (эндотелий) и средняя (гладкомышечная) их оболочки.
В результате комбинации различных причин в стенках артерий образуются множественные атеросклеротические бляшки по природе похожие на леймиомы (вид доброкачественных опухолей), с последующим комплексом нарушений в них, характеризующихся кровоизлияниями, кальцификацией, клеточным некрозом и тромбозом.
Атеросклероз довольно таки распространенная болезнь.
Болезнь имеет несколько этапов развития.
Причины развития атеросклероза
Основная причина атеросклероза – нарушение баланса между поступлением холестерина в организм и его выведением.
Нарушение нервной регуляции жирового и белкового обмена часто становится причиной развития атеросклероза. Такое нарушение ведет к образованию в стенках крупных артерий отложений продуктов жирового обмена (холестерина и некоторых фракций липопротеидов), которые называются атеросклеротическими бляшками. Бляшки содержат холестерин, жирные кислоты и нейтральный жир. Количество атеросклеротических бляшек постепенно нарастает, в них откладываются соли кальция, стенки артерий неравномерно утолщаются, становятся малоэластичными и плотными. Все это нарушает питание тканей и органов и приводит к нарушению системы кровообращения, что в свою очередь приводит к развитию заболеваний.
Как образуется бляшка?
Последствия атеросклероза
Отложение холестерина в сосудах – это всегда генерализованный процесс, он идет во всем организме. Поэтому атеросклероз может приводить к поражению не только сердца, но и других органов.
1.Атеросклероз сосудов головного мозга.
2.Коронарный атеросклероз, или атеросклероз сосудов сердца.
3.Атеросклероз сосудов почек, глаз, ног, инфаркт кишечника.
Атеросклероз и артерии
Кровь перекачивается из сердца через аорту (главной артерии, ведущей от сердца) до более мелких артерий, которые отходят друг от друга.
Кровь поступает в крошечные кровеносные сосуды (капилляры), с помощью которых кислород в крови переносится по клеткам тканей и органов. Кровь возвращается к сердцу по венам.
Две важные артерии:
Коронарные артерии — которые обеспечивают кровью сердце
Сонные артерии — поставляющие кровь к мозгу
Если сгусток крови происходит в коронарной артерии, это может вызвать сердечный приступ. Тромб в сонной артерии может вызвать инсульт.
Атеросклероз сосудов головного мозга
Если заболевание выявлено не сразу и лечение назначено не своевременно, возможны психические нарушения, у больного меняется поведение, он становится суетливым, придирчивым и навязчивым, у него снижается интеллект и даже проявляется слабоумие. В запущенных случаях атеросклероз может привести к нарушению мозгового кровообращения, образованию тромбозов и кровоизлияний, что ведет к инсульту.
Коронарный атеросклероз, или атеросклероз сосудов сердца
Поражает сосуды сердца и ведет к уменьшению просвета и спазму этих сосудов, что приводит к развитию коронарной недостаточности. Признаки атеросклероза сердца: появляются неприятные сжимающиеся боли в области сердца или за грудиной, боли могут отдавать под левую лопатку, в левую руку или в левую половину шеи. Боли наступают при физических или нервных напряжениях, при таких симптомах обязательно надо пройти обследование. Больные с такими симптомами могут приобрести стенокардию, атеросклеротический кардиосклероз и инфаркт миокарда.
Что же такое холестерин и нужен ли он нашему организму?
Холестерин – это сложное органическое соединение, относящееся к классу жиров и являющееся важным компонентом организма человека.
Функции холестерина:
Структурная – является одним из основных компонентов клеточных мембран, благодаря которому мембраны приобретают стабильность и эластичность;
Гормональная – на его основе в нашем организме синтезируются половые гормоны и гормоны коры надпочечников;
Пищеварительная – с его помощью в печени синтезируются желчные кислоты, участвующие в пищеварении жиров и жирорастворимых витаминов.
Общепризнанная международная норма общего холестерина в крови – до 5,5 ммоль/л. Однако принцип «чем меньше, тем лучше» в данном случае не действует напрямую, предупреждают врачи. Есть несколько важных нюансов.
Как правило, холестерин циркулирует у нас в крови, по сосудам, не сам по себе, а в виде липопротеидов — то есть соединений с белковыми комплексами. Они имеют разную плотность и размеры. Липопротеиды низкой плотности нередко называют «плохим холестерином», поскольку они являются одним из фактором риска для развития атеросклероза (заметьте, лишь одним из факторов и вовсе не решающим!). Липопротеиды высокой плотности известны как «хороший холестерин». Они не только не провоцируют атеросклероз, но даже служат средством его профилактики – препятствуют прикреплению «плохого» холестерина к стенкам наших сосудов.
Будучи липидом (жиром), холестерин является строительным материалом для оболочек всех клеток нашего организма. То есть он нам просто жизненно необходим! В том числе холестерин участвует в выработке важнейших гормонов: женских эстрогена и прогестерона, мужского тестостерона. Соответственно, недостаток этого «опального» вещества чреват снижением мужской силы, а у дам – нарушением менструального цикла и повышением риска бесплодия. Также при нехватке холестерина, образующего в том числе оболочки клеток нашей кожи, ускоряется появление морщин.
Нижняя граница нормы общего холестерина в крови для взрослых людей – 3 ммоль/л. Если показатели меньше, то это повод задуматься о серьезных нарушениях в организме. Особенно велик риск поражения печени, предупреждают врачи-гепатологи и советуют провести обследование этого органа.
Липопротеиды высокой плотности мы получаем из полезных мононенасыщенных жиров (содержатся в орехах, бобовых, кукурузе) и полиненасыщенных жирных кислот (в растительных маслах, птице, рыбе). «Плохой холестерин» поступает к нам из сливочного масла, мяса, яичных желтков, молока.
Факторы риска развития атеросклероза
- Курение (наиболее опасный фактор).
- Неправильное питание (высокое содержание жиров в пище.)
- Высокий уровень холестерина в крови.
- Повышенное артериальное давление.
- Малоподвижный образ жизни (гиподинамия).
- Эмоциональное перенапряжение.
- Сахарный диабет.
- Избыточный вес или ожирение.
- Повышенная свертываемость крови (гиперфибриногенемия).
- Пониженная функция щитовидной железы (гипотереоз).
- Злоупотребление алкоголем.
- Постменопауза.
- Наследственная предрасположенность.
- Жизнь в черте города.
Атеросклероз довольно таки распространенная болезнь. Почти все взрослые имеют ту или иную степень атеросклероза. Некоторые люди предрасположены к этому заболеванию, по своему малоподвижному образу жизни, злоупотребляющие алкоголем и курящие. Статистика показывает, что работники умственного труда чаще болеют атеросклерозом, чем люди, занимающиеся физическим трудом. Так же более подвержены атеросклерозу жители городов, нежели сельской местности.
Мужчины страдают от атеросклероза в пять раз чаще, чем женщины, возможно, потому, что гормоны, используемые в женской репродуктивном цикле, такие как эстроген, обеспечивают некоторую защиту от воздействия атеросклероза.
Риск атеросклероза гораздо выше у курящих. Под воздействием никотина печень увеличивает синтез «плохого» холестерина. Поэтому у человека средних лет, который курит с юности, сосуды могут быть в более плохом состоянии, чем у пожилого, который никогда не курил. Поэтому утверждение, что возраст – это фактор риска – миф.
Высокий уровень холестерина в крови (общий холестерин > 5 ммоль/л, ЛПНП > 3 ммоль/л, ЛП(a) > 50 мг/дл).
Наследственность (Пример: Гомоцистинурия — наследственный дефект метаболизма, первичным звеном которого выступает нарушение обмена серосодержащих аминокислот, приводящее к поражению нервной, костно-мышечной и сердечно-сосудистой систем.)
Что делать, чтобы избежать атеросклероза?
Как правило, лекарственная терапия атеросклероза и ишемической болезни сердца включает в себя препараты для снижения холестерина (статины) и препараты, препятствующие тромбообразованию (антикоагулянты), а также лекарства, адаптирующие сердце к снижению кровотока.
Эти лекарства имеют большой перечень побочных эффектов. Поэтому лучше подойти к решению данной проблемы комплексно с использованием нелекарственных средств.
К нелекарственным методам лечения и профилактики атеросклероза относятся следующие мероприятия:
- Отказ от курения;
- Диета с ограничением животных жиров и увеличением растительных;
- Уменьшение калорийности пищи;
- Нормализация массы тела;
- Клеточное питание;
- Контроль уровня сахара в крови;
- Повышение физической активности;
- Движение на свежем воздухе;
- Нормализация сна;
- Поддержание оптимального уровня артериального давления;
- Положительное отношение к себе и к жизни.
Взгляд эзотериков на причины атеросклероза:
Эта болезнь является следствием слишком частых огорчений, острой критики, а также неумения радоваться жизни, из-за чего в организме возникает внутреннее окостенение.
Также замечено, люди со склерозом сосудов очень упрямы. Они упорно не желают замечать хорошее в жизни, постоянно настаивают на том, что этот мир плохой, что жизнь тяжела и невыносима.
Негативная установка, приводящая к атеросклерозу:
Сопротивление. Напряженность. Непоколебимая тупость. Отказ видеть хорошее.
Гармонизирующие мысли:
Я полностью открываюсь жизни и радости. Теперь я смотрю на все с любовью.
Питание при атеросклерозе
- Снижаем количество тугоплавких животных жиров (мясные субпродукты, колбасы, копчености, паштеты, сливочное масло, сало, икра).
- Ограничиваем употребление соли и легко усваиваемых углеводов – сахара, меда, сладостей.
- Исключаем жареное. Вместо жареных блюд кушаем вареные, тушеные, приготовленные на пару или на гриле.
- Молочные продукты выбираем пониженной жирности.
- Количество яиц ограниваем 2–3 штуками в неделю. Не можем жить без утреннего омлета – делаем его только из белков.
- Предпочтение отдаем нежирным сортам мяса и птице. С курицы при приготовлении снимаем кожу, с мяса срезаем жир. Мясо и птица — не более трети всего ежедневного рациона.
- Отказ от хлеба из муки высших сортов, употребляем хлеб из муки грубого помола без дрожжей (на хмелевой или изюмной закваске).
- Две трети из того, что мы съедаем за день, пусть займут фрукты (не менее 400 г в день), овощи, бобовые, зерновые и каши.
- Пьем зеленый чай. Он богат танинами, которые помогают контролировать уровень холестерина.
- Вводим в рацион полиненасыщенные жиры. Ими богаты рыба и растительные масла (особенно оливковое). Но осторожно с калориями! Чтобы восполнить необходимую норму ПНЖК и не прибавить в весе, лучше по очереди принимать Омега 3/60, Жир печени акулы, Омега 3-6-9
- Дополнительно принимаем продукты, в составе которых присутствуют никотиновая кислота, витамин С и витамин Е(натуральные!), кальций.
Вы рискуете заболеть атеросклерозом?
Перейти к основному содержанию- Проверьте свои симптомы
- Найти доктора
- Найти стоматолога
- Подключиться к Care
- Найдите самые низкие цены на лекарства
- Здравоохранение
А-Я Здоровье от А до Я Общие условия- ADD / ADHD
- Аллергии
- Артрит
- Рак
- Коронавирус (COVID-19)
- Депрессия
- Сахарный диабет
- Здоровье глаз
- Сердечное заболевание
- Заболевание легких
- Ортопедия
- Управление болью
- Сексуальные условия
- Проблемы с кожей
- Нарушения сна
- Посмотреть все
- Проверка симптомов
- WebMD блоги
- Подкасты
- Информационные бюллетени
- Вопросы и Ответы
- Страхование
- Найти доктора
- Условия для детей от А до Я
- Операции и процедуры от А до Я
- Избранные темы
- Проверка симптомов COVID-19: проверьте свои симптомы сейчас
- Слайд-шоу Получите помощь при мигрени
- Лекарства и добавки
Лекарства и добавки Найти и просмотреть- Наркотики
- Добавки
Диагностика атеросклероза: предупреждающие признаки и симптомы
Перейти к основному содержанию- Проверьте свои симптомы
- Найти доктора
- Найти стоматолога
- Подключиться к Care
- Найдите самые низкие цены на лекарства
- Здравоохранение
А-Я Здоровье от А до Я Общие условия- ADD / ADHD
- Аллергии
- Артрит
- Рак
- Коронавирус (COVID-19)
- Депрессия
- Сахарный диабет
- Здоровье глаз
- Сердечное заболевание
- Заболевание легких
- Ортопедия
- Управление болью
- Сексуальные условия
- Проблемы с кожей
- Нарушения сна
- Посмотреть все
- Проверка симптомов
- WebMD блоги
- Подкасты
- Информационные бюллетени
- Вопросы и Ответы
- Страхование
- Найти доктора
- Условия для детей от А до Я
- Операции и процедуры от А до Я
- Избранные темы
- Проверка симптомов COVID-19: проверьте свои симптомы сейчас
- Слайд-шоу
Атеросклероз и сердечно-сосудистые заболевания — продление жизни
Связаться с нами0
дополнительных товаров в вашей корзине. Заказ по номеру товара Найти мой заказ Посмотреть мою корзину Выезд- Продукция
- Витамины и добавки
- О витаминах и пищевых добавках
- Дополнения к руководствам
- Рекомендуемые
- Основы
- Бестселлеры
- Новый и переработанный
- Продажа
- Здоровье всего тела
- Летняя распродажа
- Продажа лабораторных тестов
- Сортировать по типу
- Аминокислоты
- АртроМакс
- Восстановление костей
- Книги и СМИ
- Карнитин
- Cognitex
- CoQ10
- Куркумин / Куркума
- Пищеварительные ферменты
- Рыбий жир и омега
- Геропротект
- Гормоны (DHEA)
- Life Extension Mix
- Буква Витамины
- Магний
- Мелатонин
- Минералы
- Мультивитамины
- Пре и пробиотики
- Ресвератрол
- Магазин от Концерна Здоровья
- Активный образ жизни и фитнес
- Антивозрастное средство и долголетие
- Здоровье костей
- Здоровье мозга
- Здоровье пищеварительной системы
- Здоровье глаз
- Уровень глюкозы / уровень сахара в крови
- Здоровье сердца
- Гормональный баланс
- Иммунная поддержка
- Управление воспалением
- Здоровье суставов
- Почки, мочевой пузырь, здоровье мочевыводящих путей
- Здоровье печени / Детоксикация
- Поддержка настроения
- Поддержка здоровья и комфорта нервов
- Сексуальное здоровье
- Сон
- Управление стрессом
- Щитовидная железа / надпочечники
- Диета и образ жизни
- Активный образ жизни и фитнес
- Энергетический менеджмент
- Еда и напитки
- Мужское здоровье
- Уход за домашними животными
- Белок
- Контроль веса
- Код оздоровления
- Женское Здоровье
- Красота и личная гигиена
- Уход за кожей Cosmesis
- Очищающие средства и тоники
- Глаза
- Витамины и добавки
Когда начинается атеросклероз?
Большинство людей не испытывают опасных для жизни осложнений атеросклероза — затвердения артерий — до достижения среднего возраста. Однако начальные стадии могут начаться еще в детстве.
Заболевание имеет тенденцию к прогрессированию и со временем ухудшается. Со временем налет, состоящий из жировых клеток (холестерина), кальция и других отходов, накапливается в основной артерии. Артерия становится все более и более узкой, а это означает, что кровь не может попасть в нужные области.
Существует также более высокий риск того, что если сгусток крови оторвется от другой области тела, он может застрять в узкой артерии и полностью перекрыть кровоснабжение, что приведет к сердечному приступу или инсульту.
Атеросклероз — сложное заболевание, обычно начинающееся в раннем возрасте и прогрессирующее по мере взросления. Исследования показали, что у детей в возрасте от 10 до 14 лет могут проявляться ранние стадии атеросклероза.
У некоторых людей болезнь быстро прогрессирует в возрасте от 20 до 30 лет, в то время как у других может не быть проблем до 50 или 60 лет.
Исследователи не совсем понимают, как и почему это начинается. Считается, что зубной налет в артериях начинает накапливаться после повреждения слизистой оболочки. Наиболее частыми причинами этого повреждения являются высокий уровень холестерина, высокое кровяное давление и курение сигарет.
Ваши артерии несут насыщенную кислородом кровь к жизненно важным органам, таким как сердце, мозг и почки. Если путь заблокирован, эти части вашего тела не смогут функционировать должным образом. То, как пострадает ваше тело, зависит от того, какие артерии заблокированы.
Это заболевания, связанные с атеросклерозом:
- Болезнь сердца . Когда бляшка накапливается в коронарных артериях (крупных сосудах, по которым кровь идет к сердцу), вы подвергаетесь повышенному риску сердечного приступа.
- Заболевание сонной артерии . Когда бляшки накапливаются в крупных сосудах по обе стороны шеи (сонных артериях), по которым кровь поступает в мозг, у вас повышается риск инсульта.
- Заболевание периферических артерий .Когда бляшка накапливается в крупных артериях, по которым кровь течет к вашим рукам и ногам, это может вызвать боль и онемение, а также привести к серьезным инфекциям.
- Болезнь почек . Когда бляшки накапливаются в крупных артериях, по которым кровь идет к почкам, почки не могут нормально функционировать. Когда они не работают должным образом, они не могут удалить отходы из вашего тела, что приводит к серьезным осложнениям.
Если у вас есть симптомы, такие как слабый пульс возле крупной артерии, снижение артериального давления возле руки или ноги или признаки аневризмы, ваш врач может заметить их во время обычного медицинского осмотра.По результатам анализа крови врач может определить, есть ли у вас высокий уровень холестерина.
Другие, более сложные тесты включают:
- Визуальные тесты. Ультразвук, компьютерная томография (КТ) или магнитно-резонансная ангиография (МРА) позволяют врачам заглянуть внутрь артерий и определить, насколько серьезны закупорки.
- Лодыжно-плечевой указатель. Артериальное давление в лодыжках сравнивается с давлением на руке. Если есть необычная разница, это может указывать на заболевание периферических артерий.
- Стресс-тест . Врачи могут контролировать ваше сердце и дыхание, пока вы занимаетесь физической активностью, например, катаетесь на велотренажере или быстро ходите по беговой дорожке. Поскольку упражнения заставляют ваше сердце работать тяжелее, они могут помочь врачам обнаружить проблему.
Если атеросклероз вышел за пределы того, что может уменьшить изменение образа жизни, доступны лекарства и хирургическое лечение. Они предназначены для предотвращения обострения болезни и повышения вашего комфорта, особенно если у вас боль в груди или ноге как симптом.
Лекарства обычно включают лекарства для лечения высокого кровяного давления и высокого уровня холестерина. Вот несколько примеров:
Хирургическое вмешательство считается более агрессивным лечением и проводится, если закупорка опасна для жизни. Хирург может удалить налет из артерии или перенаправить кровоток вокруг заблокированной артерии.
Изменения в здоровом питании, отказ от курения и физические упражнения могут стать мощным оружием против высокого кровяного давления и высокого холестерина, двух основных факторов, вызывающих атеросклероз.
Exercise
Физическая активность помогает похудеть, поддерживать нормальное кровяное давление и повышает уровень «хорошего холестерина» (ЛПВП). Старайтесь заниматься умеренными кардиотренировками от 30 до 60 минут в день.
Диета
- Поддерживайте здоровый вес , потребляя больше клетчатки. Вы можете частично достичь этой цели, заменив белый хлеб и макаронные изделия продуктами, приготовленными из цельного зерна.
- Ешьте много фруктов и овощей , а также полезные жиры.Оливковое масло, авокадо и орехи содержат жиры, которые не повышают уровень «плохого холестерина» (ЛПНП).
- Ограничьте потребление холестерина , сократив количество потребляемых продуктов с высоким содержанием холестерина, таких как сыр, цельное молоко и яйца. Также избегайте трансжиров и ограничьте количество насыщенных жиров (в основном содержащихся в обработанных пищевых продуктах), так как оба заставляют ваш организм вырабатывать больше холестерина.
- Ограничьте потребление натрия , так как это способствует повышению артериального давления.
- Ограничьте употребление алкоголя . Регулярное употребление алкоголя может повысить кровяное давление и способствовать увеличению веса (алкоголь высококалорийный).
Эти привычки лучше всего начинать в раннем возрасте, но они полезны независимо от того, сколько вам лет.
.
