Сердечные приступы | Memorial Sloan Kettering Cancer Center
Данная информация позволит вам узнать о сердечных приступах, в том числе об их признаках и способах диагностики и лечения.
Вернуться к началуО сердечных приступах
Сердечный приступ, также известный как инфаркт миокарда (ИМ), случается при блокировании одной из коронарных артерий (кровеносных сосудов, по которым кровь поступает к сердечной мышце). Это может привести к ослаблению части сердечной мышцы, так как приток крови к ней отсутствует (см. рисунок 1). Если часть сердечной мышцы ослаблена, эта мышца не будет работать так же хорошо, как раньше.
Рисунок 1. Сердечная мышца, поврежденная в результате блокирования коронарной артерии
Вернуться к началу
Распространенные признаки сердечного приступа
Ниже перечислены признаки сердечного приступа. У вас может быть один или несколько из этих признаков.
- Боль, сдавливание или дискомфорт в грудной клетке.
- Боль, покалывание или дискомфорт в руках, спине, шее, челюсти или желудке.
- Затрудненное дыхание в состоянии покоя и при легкой физической нагрузке, например, если вы прошли пешком несколько кварталов или поднялись по лестнице на один пролет.
- Свистящее дыхание (свист или хрипы при дыхании).
- Потливость.
- Учащенное или неритмичное сердцебиение.
- головокружение или предобморочное состояние.
- Расстройство пищеварения (жжение или дискомфорт в верхней половине брюшной полости (живота).
- Тошнота (ощущение подступающей рвоты) с рвотой или без нее. Это часто встречающийся симптом сердечных приступов у женщин.
Если вы думаете, что у вас произошел сердечный приступ, немедленно позвоните по номеру 911. Не нужно ехать в больницу на машине самостоятельно. Фельдшеры скорой помощи (emergency medical technicians (EMTs)) могут начать ваше лечение еще по пути в ближайший пункт неотложной медицинской помощи.
Диагностика сердечного приступа
Существует множество различных исследований, позволяющих диагностировать сердечный приступ. По прибытии в пункт неотложной медицинской помощи вы можете пройти одно или несколько из перечисленных ниже исследований.
Электрокардиограмма (EKG)
С помощью электрокардиограммы измеряется электрическая активность вашего сердца. Это значит, что определяется как часто бьется ваше сердце и замеряются многие другие параметры. В ходе этого исследования ваш медицинский сотрудник установит датчики (электроды) на вашей груди, руках и ногах или во всех трех позициях. Эти датчики покажут, как работает ваше сердце.
Анализ крови
Данный анализ определяет наличие в крови такого белка, как тропонин, который попадает в кровоток в случае повреждения сердечной мышцы.
Эхокардиограмма
Эхокардиограмма — это метод визуальной диагностики, который предполагает использование ультразвука (звуковых волн) для получения изображений вашего сердца.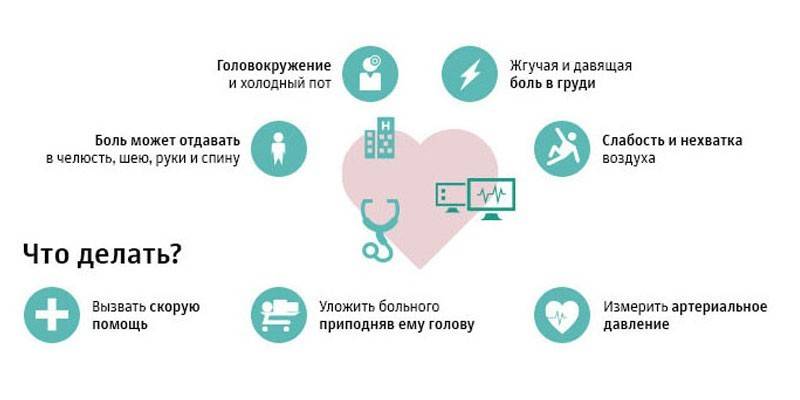
Кардиограмма с нагрузкой
Кардиограмма с нагрузкой позволяет врачам увидеть, достаточно ли крови получает ваше сердце при определенной нагрузке или в тех случаях, когда вы делаете то, от чего сердце начинает работать интенсивнее. Для проведения этого исследования вам могут ввести лекарство через внутривенную (ВВ) капельницу (иглу, которая устанавливается у вас в вене для введения лекарства), чтобы увеличить частоту сердцебиений и артериальное давление, как если бы вы выполняли физические упражнения, или же вас могут попросить выполнить физические упражнения.
Катетеризация сердца и коронарография
Это процедура, с помощью которой можно увидеть, не заблокированы ли у вас коронарные артерии.
Вам дадут лекарство, которое поможет вам расслабиться перед процедурой. В ходе процедуры ваш врач введет тонкий катетер (длинную гибкую трубку) в кровеносный сосуд на руке или ноге и продвинет его к сердцу.
Когда конец катетера окажется в сердце, в ваше сердце по катетеру врач введет специальный краситель. С помощью рентгеновского аппарата врач будет наблюдать за тем, как краситель выходит из сердца и продвигается по коронарным артериям. Это называется коронарографией.
Вернуться к началуЛечение и предотвращение сердечных приступов
Для лечения сердечных приступов можно применять лекарства, проводить процедуру катетеризации сердца или операцию. Многие из описанных ниже методов лечения могут также предотвращать возникновение сердечных приступов в будущем.
Лекарства
Имеется множество лекарств, используемых для лечения и предотвращения сердечных приступов. Эти лекарства действуют по-разному. Ниже приводятся примеры некоторых лекарств, но кроме них существуют и другие. Ваш кардиолог (врач по лечению болезней сердца) обсудит с вами, какое из них подходит вам больше всего.
Безрецептурные лекарства
- Aspirin.
 Это лекарство помогает предотвратить слипание тромбоцитов (образование сгустков крови) и снижает риск смерти в результате сердечного приступа.
Это лекарство помогает предотвратить слипание тромбоцитов (образование сгустков крови) и снижает риск смерти в результате сердечного приступа.
Лекарства по рецепту
- Ингибиторы ангиотензин-превращающего фермента (ACE inhibitors) расслабляют кровеносные сосуды. Это помогает улучшить работу сердца после сердечного приступа и снижает кровяное давление. Примеры таких лекарств включают enalapril (Vasotec
- Антикоагулянты (лекарства, разжижающие кровь), например heparin и enoxaparin (Lovenox®), разжижают вашу кровь и предотвращают образование сгустков крови.
- Антитромбоцитарные лекарства (подобные aspirin) предотвращают образование сгустков крови в артериях. К таким лекарствам относятся clopidogrel (Plavix®), prasugrel (Effient®) и ticagrelor (Brilinta®). Они могут предотвращать повторную закупорку, если у вас установлены стенты.

- Бета-блокаторы замедляют частоту сердцебиений и снижают кровяное давление. Это помогает сократить объем работы, которую должно выполнять сердце. В качестве примера можно назвать carvedilol (Coreg®) и metoprolol (Lopressor®).
- Нитраты расширяют ваши коронарные артерии. Благодаря этому в сердечную мышцу поступает больше крови и ослабевает боль в груди. Примеры таких лекарств включают nitroglycerin и isosorbide mononitrate (Imdur®).
- Статины снижают уровень холестерина. Если у вас в крови слишком много холестерина (высокий холестерин), он может засорить ваши артерии, в результате чего повысится вероятность сердечного приступа. Статины уменьшают количество жировых отложений (бляшек) внутри артерий, снижая риск возникновения сердечных приступов в будущем. Кроме того, статины помогают закрепить существующие жировые отложения на стенках артерий, не давая им отрываться и закупоривать артерии.

Процедуры и операции
Иногда после сердечного приступа вам может потребоваться более специализированная помощь, в том числе ангиопластика, установка стентов или проведение операции. Если во время пребывания в центре Memorial Sloan Kettering (MSK) у вас случился сердечный приступ и вам необходима специализированная помощь, возможно, потребуется перевести вас в другую больницу. Ваш врач обсудит с вами, какой вид лечения будет для вас наиболее эффективным.
Ниже описаны процедуры, которые могут быть проведены после сердечного приступа.
Катетеризация сердца и коронарография
В ходе процедуры катетеризации сердца вам устанавливают небольшой катетер в артерии. Он устанавливается в одной из артерий на запястье (лучевая артерия) или в одной из артерий в верхней части бедра (бедренная артерия).
Рисунок 2.
По катетеру врач введет вам в коронарные артерии контрастное вещество (краситель, который позволяет более четко увидеть ваши артерии), чтобы проверить, не заблокированы ли они (см. рисунок 2). Если врач увидит, что артерии заблокированы, он может провести ангиопластику.
Коронарная ангиопластика и стентирование
В ходе процедуры ангиопластики (также известной как коронарная ангиопластика) врач введет вам в заблокированную артерию тонкий катетер с баллоном на конце. Когда катетер дойдет до заблокированного места, врач надует баллон так, чтобы он уперся в стенки артерии (см. рисунок 3). В результате артерия расширится, и ток крови к сердцу улучшится.
Рисунок 3. Баллон, расширяющий артерию
Одновременно с этим врач может ввести в артерию стент. Стент — это полая металлическая трубка, благодаря которой артерия остается открытой (см. рисунок 4).
рисунок 4).
Рисунок 4. Стент в артерии
Операция аортокоронарного шунтирования
Рисунок 5. Аортокоронарный шунт
Во время операции аортокоронарного шунтирования ваш врач возьмет кровеносный сосуд из другой части вашего тела (например из руки или ноги) и подсоединит его к коронарной артерии перед тем местом, где образовалась непроходимость, и после него (см. рисунок 5). Благодаря этому кровь может обойти заблокированный участок артерии.
Вернуться к началуИзменение образа жизни после сердечного приступа
Ниже описаны меры, которые вы можете предпринять, чтобы позаботиться о себе после сердечного приступа. Некоторые из них касаются изменения образа жизни и могут предотвратить возникновение сердечных приступов в дальнейшем.
- Если вы курите, постарайтесь избавиться от этой привычки. Если вы хотите, чтобы вам помогли избавиться от курения, обратитесь к специалистам нашей Программы лечения табакозависимости по телефону 212-610-0507 или попросите у медсестры/медбрата информацию об этой программе.

- Если у вас избыточный вес, постарайтесь похудеть. Поговорите со своим врачом о безопасных способах похудения.
- Придерживайтесь принципов здорового питания, включая в свой рацион большое количество фруктов и овощей. Для получения дополнительной информации ознакомьтесь с материалом Как улучшить здоровье через питание или проконсультируйтесь с клиническим врачом-диетологом.
- Проконсультируйтесь со своим основным поставщиком медицинских услуг или кардиологом (врачом по лечению болезней сердца) по поводу того, как справляться с другими проблемами со здоровьем (например высоким артериальным давлением, высоким уровнем холестерина и диабетом), если они у вас есть.
- Примите участие в программе реабилитации при болезнях сердца (программы, направленной на улучшение здоровья и самочувствия людей, имеющих проблемы с сердцем). Она включает:
- безопасные физические упражнения для укрепления сердца;
- информирование о том, как можно снизить риск возникновения других проблем с сердцем;
- консультирование по способам снижения стресса, поскольку стресс может повышать риск сердечных заболеваний.

С дополнительной информацией и материалами также можно ознакомиться на веб-сайте Американской кардиологической ассоциации (American Heart Association) www.heart.org/en/health-topics/heart-attack/heart-attack-tools-and-resources/patient-information-sheets-heart-attack.
Вернуться к началуСердечный приступ — Кардиология | Хирсланден Швейцария
В большинстве случаев причиной инфаркта сердца является атеросклероз. Главными факторами риска возникновения атеросклероза является курение, артериальная гипертония и высокий холестерин. Если коронарная артерия, на фоне атеросклероза уже суженная, полностью закупоривается тромбом, то случается инфаркт. Часть сердечной мышцы (миокарда) в этом случае перестает получать кислород и поэтому быстро отмирает, если не удастся срочно устранить острое нарушение коронарного кровообращения. Кроме того, после инфаркта миокарда образуется рубец на сердце. Это может привести к нарушениям сердечного ритма или слабости сердечной мышцы (сердечной недостаточности).
Это может привести к нарушениям сердечного ритма или слабости сердечной мышцы (сердечной недостаточности).
Симптомы
Часто будущих инфарктников еще до наступления инфаркта беспокоит стенокардия с преходящими нарушениями коронарного кровообращения. В отличие от стенокардии, жалобы при инфаркте, в большинстве случаев, всё-таки значительно более выраженные. Сильные боли в груди, либо боли за грудиной давящего, сжимающего характера, сопровождающиеся одышкой с нехваткой воздуха, тошнотой, повышенным потоотделением и чувством страха смерти, это типичные жалобы при инфаркте миокарда. В медицине эту клиническую картину жалоб также принято называть острым коронарным синдромом. Но и жалобы в более лёгкой форме, которые не проходят в состоянии покоя быстрее, чем за 15 минут, тоже уже могут быть предвестниками инфаркта. Кроме того, предынфарктное состояние часто сопровождается иррадиацией болей в область шеи, плеч и рук.
Лечение
При подозрении на инфаркт не обойтись без неотложной госпитализации в больницу. Быстро подтвердить диагноз поможет ЭКГ и анализ крови на тропонин. Тропонин это вещество, которое интенсивно выделяется в кровь при поражении клеток сердечной мышцы. Уже сразу же после инфаркта миокарда в крови определяется повышенный уровень тропонина.
Быстро подтвердить диагноз поможет ЭКГ и анализ крови на тропонин. Тропонин это вещество, которое интенсивно выделяется в кровь при поражении клеток сердечной мышцы. Уже сразу же после инфаркта миокарда в крови определяется повышенный уровень тропонина.
Быстрое восстановление кровоснабжения в миокарде – это самая важная цель лечения после поставленного диагноза. Для этого существуют различные возможности. В зависимости от ситуации, тромб, ответственный за инфаркт, можно растворить при помощи специальных препаратов (тромболизис или тромболитическая терапия). Либо же закупоренный кровеносный сосуд вскрывают хирургическим путем.
После инфаркта, как правило, необходим пожизненный медикаментозный контроль за существующими у пациента факторами риска для предотвращения рецидива аналогичного кардиоваскулярного события в будущем. В зависимости от констелляции, к этим медикаментам относятся антигипертензивные препараты, препараты для снижения холестерина в крови и антикоагулянты.
Врач объяснил, как распознать сердечный приступ за месяц до его начала
https://ria.ru/20200220/1565004000.html
Врач объяснил, как распознать сердечный приступ за месяц до его начала
Врач объяснил, как распознать сердечный приступ за месяц до его начала — РИА Новости, 20.02.2020
Врач объяснил, как распознать сердечный приступ за месяц до его начала
Доктор медицинских наук, профессор Мехман Мамедов в интервью «Аргументам и фактам» назвал симптомы, указывающие на возможное развитие инфаркта. РИА Новости, 20.02.2020
2020-02-20T12:14
2020-02-20T12:14
2020-02-20T13:46
общество
медицина
здоровье
орви
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/155242/54/1552425460_0:0:1501:845_1920x0_80_0_0_4a0d14ac5f8ad7eac2b54b79e80db931.jpg
МОСКВА, 20 фев — РИА Новости. Доктор медицинских наук, профессор Мехман Мамедов в интервью «Аргументам и фактам» назвал симптомы, указывающие на возможное развитие инфаркта. Кардиолог заметил, что в некоторых случаях сердечный приступ может развиваться около месяца. Так, на патологию может указывать усталость и постоянная сонливость. Дело в том, что сосуды, постоянно пребывающие в стрессе, находятся в длительном тонусе, а значит — преимущественно сужены. Из-за этого клеткам и тканям не хватает кислорода и питания, что вызывает появление симптомов со стороны нервной системы.За несколько дней до приступа может появиться озноб. Обычно пациенты путают такое состояние с симптомами вирусной инфекции — ОРВИ, но если оно вызвано проблемами с сердцем, температура тела будет нормальной, добавил врач.Среди нетипичных симптомов возможного инфаркта кардиолог выделил боль в животе или под ребрами справа, кашель с розоватой пенистой мокротой. Симптоматика «острого живота» — изжога, тошнота, рвота, вздутие — чаще встречается у женщин.Профессор напомнил, что при острой фазе проявления этих симптомов нужно незамедлительно обращаться за медицинской помощью. В остальных ситуациях при наличии нетипичных проблем со здоровьем следует посетить терапевта или кардиолога и пройти профилактический осмотр.
Кардиолог заметил, что в некоторых случаях сердечный приступ может развиваться около месяца. Так, на патологию может указывать усталость и постоянная сонливость. Дело в том, что сосуды, постоянно пребывающие в стрессе, находятся в длительном тонусе, а значит — преимущественно сужены. Из-за этого клеткам и тканям не хватает кислорода и питания, что вызывает появление симптомов со стороны нервной системы.За несколько дней до приступа может появиться озноб. Обычно пациенты путают такое состояние с симптомами вирусной инфекции — ОРВИ, но если оно вызвано проблемами с сердцем, температура тела будет нормальной, добавил врач.Среди нетипичных симптомов возможного инфаркта кардиолог выделил боль в животе или под ребрами справа, кашель с розоватой пенистой мокротой. Симптоматика «острого живота» — изжога, тошнота, рвота, вздутие — чаще встречается у женщин.Профессор напомнил, что при острой фазе проявления этих симптомов нужно незамедлительно обращаться за медицинской помощью. В остальных ситуациях при наличии нетипичных проблем со здоровьем следует посетить терапевта или кардиолога и пройти профилактический осмотр.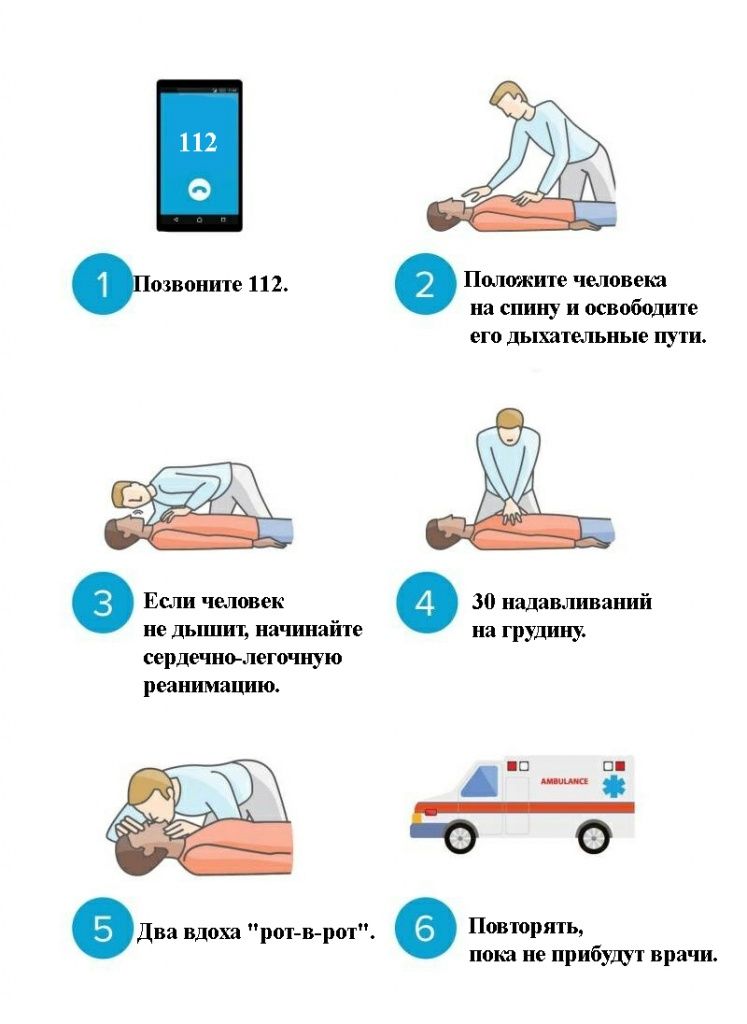
https://ria.ru/20200214/1564687991.html
https://ria.ru/20200205/1563968600.html
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21.img.ria.ru/images/155242/54/1552425460_0:0:1373:1029_1920x0_80_0_0_c1cec9129fcf5eda2d3787120a53aae0.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
internet-group@rian.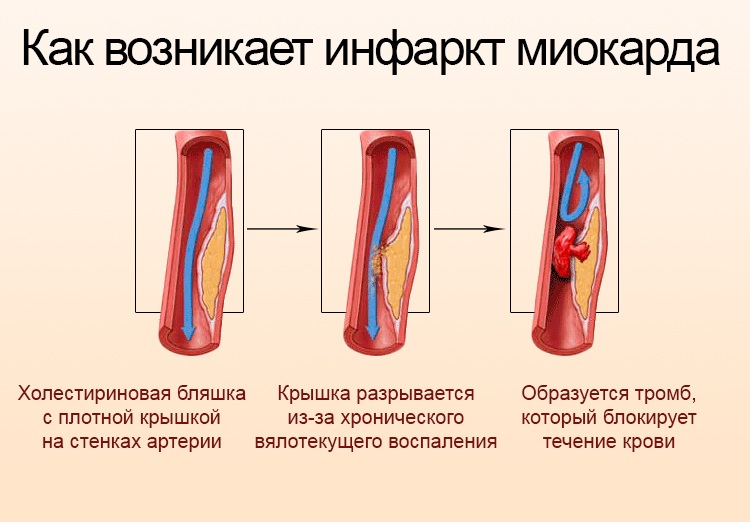 ru
ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
общество, медицина, здоровье, орви
МОСКВА, 20 фев — РИА Новости. Доктор медицинских наук, профессор Мехман Мамедов в интервью «Аргументам и фактам» назвал симптомы, указывающие на возможное развитие инфаркта.Кардиолог заметил, что в некоторых случаях сердечный приступ может развиваться около месяца. Так, на патологию может указывать усталость и постоянная сонливость. Дело в том, что сосуды, постоянно пребывающие в стрессе, находятся в длительном тонусе, а значит — преимущественно сужены. Из-за этого клеткам и тканям не хватает кислорода и питания, что вызывает появление симптомов со стороны нервной системы.
«Еще один признак — сбивчивое дыхание. При сбое в работе одного органа, в данном случае сердца, начинаются проблемы в функционировании легких, нарушается процесс газообмена, дыхание становится прерывистым», — рассказал Мамедов.
14 февраля 2020, 09:25
Немецкий кардиолог рассказал, как снизить давление без таблетокСреди нетипичных симптомов возможного инфаркта кардиолог выделил боль в животе или под ребрами справа, кашель с розоватой пенистой мокротой. Симптоматика «острого живота» — изжога, тошнота, рвота, вздутие — чаще встречается у женщин.
Профессор напомнил, что при острой фазе проявления этих симптомов нужно незамедлительно обращаться за медицинской помощью. В остальных ситуациях при наличии нетипичных проблем со здоровьем следует посетить терапевта или кардиолога и пройти профилактический осмотр.
5 февраля 2020, 08:00Специальный репортаж»Мой самый страшный сон»: о пересадке чужого сердца — из первых устОстрый инфаркт миокарда
Инфаркт миокарда – это заболевание, сопровождающееся некрозом одного или нескольких участков сердечной мышцы в результате острого нарушения кровотока в коронарных артериях, питающих миокард. Острый инфаркт миокарда без подъема сегмента ST и инфаркт миокарда с подъемом сегмента ST являются разновидностями острого коронарного синдрома, который включает также нестабильную стенокардию.
Острый инфаркт миокарда без подъема сегмента ST и инфаркт миокарда с подъемом сегмента ST являются разновидностями острого коронарного синдрома, который включает также нестабильную стенокардию.
Инфаркт миокарда – ведущая причина смертности в большинстве стран, в том числе в России. Своевременная госпитализация во многих случаях позволяет предотвратить необратимые повреждения сердечной мышцы, однако часто пациенты неправильно оценивают возникающие симптомы и пытаются справиться с ними самостоятельно, что приводит к позднему обращению к врачу. Поэтому при острой боли в груди или других тревожных симптомах необходимо как можно раньше проконсультироваться со специалистом.
Риск инфаркта миокарда повышается с возрастом – чаще заболевают люди старше 60 лет. Однако в последнее время увеличилось количество ранних инфарктов миокарда – у людей моложе 40 лет. Среди пациентов младше 70 лет преобладают мужчины, однако после 70 количество мужчин и женщин с инфарктом миокарда становится одинаковым. Это может быть связано с защищающим действием эстрогенов (женских половых гормонов), которые снижают вероятность атеросклероза – главного фактора риска развития сердечного приступа.
Прогноз инфаркта миокарда зависит от обширности поражения сердечной мышцы, наличия сопутствующих заболеваний, времени обращения за медицинской помощью и возраста пациента. Смертность при остром инфаркте миокарда достигает 30 %.
Синонимы русские
Сердечный приступ, ИМ.
Синонимы английские
Heart attack, acute myocardial infarction, MI, myocardial infarction.
Симптомы
Основным симптомом острого инфаркта миокарда является резкая боль в груди, которая чаще всего ощущается как резкое сдавливание. Она продолжается обычно дольше 15 минут и не купируется приемом нитроглицерина. Боль может распространяться на левое плечо, лопатку, шею, нижнюю челюсть, может сопровождаться холодным потом, тошнотой и рвотой, потерей сознания. В некоторых случаях боль имеет нетипичную локализацию – в животе, в позвоночнике, левой или даже правой руке.
Иногда инфаркту предшествуют неспецифические симптомы: в течение нескольких дней до сердечного приступа человек может ощущать слабость, недомогание, дискомфорт в области груди.
Инфаркт может не сопровождаться характерным болевым синдромом и проявляться лишь такими признаками, как одышка, учащенное сердцебиение, слабость, тошнота. Неявная симптоматика инфаркта миокарда особенно характерна для женщин.
Таким образом, основными симптомами острого инфаркта миокарда являются:
- боль в груди,
- одышка,
- холодный пот,
- чувство страха,
- потеря сознания,
- тошнота, рвота.
Общая информация о заболевании
Инфаркт миокарда развивается в результате нарушения кровоснабжения сердечной мышцы, что приводит к недостатку кислорода и питательных веществ и некрозу (омертвению) участка миокарда. Основной причиной нарушения кровотока в сосудах, питающих миокард, является атеросклероз коронарных артерий – отложение атеросклеротических бляшек, состоящих в основном из холестерина, на внутренней поверхности сосудов. Затем происходит разрастание соединительной ткани (склероз) стенки сосуда и формирование отложений кальция (кальциноз) с дальнейшей деформацией и сужением просвета сосуда вплоть до полной закупорки. Впоследствии в атеросклеротической бляшке может развиваться так называемое асептическое воспаление, которое при воздействии провоцирующих факторов (физической нагрузке, повышении артериального давления и др.) способно приводить к надрыву бляшки. В области повреждения скапливаются тромбоциты, выделяются биологически активные вещества, которые еще больше усиливают адгезию (слипание) форменных элементов крови, и в итоге образуется тромб, закупоривающий просвет коронарной артерии. Возникновению тромба также способствует повышенная свертываемость крови. В случае, если кровоток в сосудах не восстанавливается в ближайшие шесть часов, происходят необратимые изменения в тканях миокарда.
Редко инфаркт миокарда случается при резком спазме или тромбоэмболии патологически неизмененных коронарных артерий, однако это наблюдается лишь в 5 % случаев.
Чаще всего инфаркт миокарда локализуется в передней стенке левого желудочка, реже – в задней стенке левого желудочка и межжелудочковой перегородки. Инфаркт в области правого желудочка возникает редко. Выделяют трансмуральный и субэндокардиальный инфаркт миокарда. При трансмуральном патологические изменения затрагивают всю стенку сердца, при субэндокардиальном – от ? до ½ толщины стенки. Существует также деление на инфаркт миокарда без подъема сегмента ST и инфаркт миокарда с подъемом сегмента ST. Наличие изменений сегмента S-T на электрокардиограмме позволяет заподозрить полную закупорку коронарной артерии и обширное повреждение миокарда с более высоким риском развития необратимого некроза тканей. Подъем сегмента S-T не наблюдается при частичной закупорке артерии – это может говорить об инфаркте миокарда без подъема сегмента S-T или нестабильной стенокардии. Однако лишь при инфаркте миокарда изменяется активность кардиальных энзимов.
При нарушении кровоснабжения миокарда гибель клеток начинается, прежде всего, в области эндокарда, а затем зона повреждения распространяется по направлению к перикарду. Обширность поражения зависит от степени закупорки артерии, ее длительности, системы коллатерального кровообращения.
Некроз в тканях сердечной мышцы вызывает острую боль. Обширное повреждение миокарда может приводить к нарушению сократительной функции сердца, что проявляется острой левожелудочковой недостаточностью с развитием отека легких и кардиогенного шока. Кардиогенный шок, в свою очередь, усугубляет течение инфаркта миокарда за счет ухудшения коронарного кровообращения. В результате возникают тяжелые нарушения ритма сердца, в том числе фибрилляция предсердий.
Трансмуральный инфаркт в некоторых случаях может приводить к разрыву стенки сердца или к аневризме – локальному истончению и выпячиванию участка миокарда.
Кто в группе риска?
Основной причиной развития инфаркта миокарда (до 90 % всех случаев) является атеросклероз. Поэтому факторы риска развития атеросклероза увеличивают и вероятность развития сердечного приступа. В группу риска входят:
- мужчины старше 45 лет и женщины старше 65 лет,
- страдающие ожирением, дислипидемией, артериальной гипертензией, сахарным диабетом,
- люди, родственники которых страдают сердечно-сосудистыми заболеваниями и/или перенесли инфаркт миокарда,
- курильщики,
- ведущие малоподвижный образ жизни,
- употребляющие наркотики (кокаин, амфетамины могут спровоцировать спазм коронарных артерий),
- испытывающие сильный стресс.
Диагностика
Острый инфаркт миокарда во многих случаях протекает малосимптомно или атипично, что затрудняет его диагностику. Существует ряд заболеваний, проявления которых зачастую могут быть схожи с проявлениями сердечного приступа: аневризма аорты, стенокардия, заболевания печени и желчевыводящих путей, депрессия, эзофагит и другие. Поэтому при подозрении на инфаркт миокарда необходимо провести ряд лабораторных и инструментальных исследований, позволяющих отличить инфаркт миокарда от другой патологии и выявить обширность и локализацию повреждения, продолжительность ишемии, постинфарктные осложнения. Кроме того, важно распознать признаки сопутствующих заболеваний: патологии почек и дыхательной системы, сахарного диабета, анемии. Все это определяет дальнейшую схему лечения и прогноз заболевания.
Лабораторная диагностика
- Общий анализ крови. При остром инфаркте миокарда может наблюдаться лейкоцитоз. Количество лейкоцитов увеличивается со второго часа после возникновения нарушений кровообращения и достигает пика на 2-4-е сутки. Важно обратить внимание и на количество эритроцитов, так как анемия усугубляет кислородное голодание сердечной мышцы.
- Лейкоцитарная формула. Возможен лейкоцитоз со сдвигом лейкоцитарной формулы влево и анэозинофилией.
- Скорость оседания эритроцитов (СОЭ). Повышение СОЭ свидетельствует об остром воспалительном процессе.
- Тропонин I (количественно) – белок, который участвует в мышечном сокращении. При сердечном приступе его уровень обычно повышается начиная с 4-6-го часа, максимум на 2-е сутки и нормализуется в течение 6-8 дней от начала заболевания.
- Миоглобин. Это белок, который содержится в мышечной ткани, в том числе в миокарде. При инфаркте миокарда уровень миоглобина увеличивается в течение 4-6 часов.
- Аланинаминотрансфераза (АЛТ) и аспартатаминотрансфераза (АСТ). При инфаркте миокарда уровень этих ферментов является показателем обширности повреждения сердечной мышцы.
- Креатинкиназа MB. Увеличение ее концентрации специфично для повреждения сердечной мышцы. Ее уровень возрастает с первых часов и сохраняется повышенным в течение 2-3 суток.
- Лактатдегидрогеназа (ЛДГ) общая – фермент, который содержится практически во всех клетках организма и участвует в утилизации глюкозы. Уровень ЛДГ повышается при инфаркте миокарда, патологии печени, крови, почек. При инфаркте миокарда остается повышенным в течение 10-14 дней.
- Лактатдегидрогеназа 1, 2 (ЛДГ, 1, 2 фракции). Формы фермента лактатдегидрогеназы, которые содержатся в основном в клетках сердца, коркового вещества почек, печени. Эти показатели могут быть использованы для оценки обширности поражения при инфаркте миокарда.
- Антитромбин III. Синтезируется в клетках эндотелия сосудов и клетках печени, участвует в инактивации ряда факторов свертывания крови. Уменьшение количества антитромбина III говорит о повышенном риске тромбоза. Понижен его уровень при тромбоэмболии, атеросклерозе.
- Волчаночный антикоагулянт, скрининговый тест (LA1). Волчаночный антикоагулянт представляет собой комплекс антител против фосфолипидов. Их наличие может свидетельствовать об аутоиммунных заболеваниях, а также является признаком повышенного риска тромбообразования.
- Протромбиновый индекс (ПИ), международное нормализованное отношение – МНО). Анализ используется для оценки внешнего пути свертывания крови и активности I, II, V, VII, X факторов свертывания. Гиперкоагуляция увеличивает риск образования тромбов. При инфаркте миокарда протромбиновый индекс может быть повышен.
- Гликированный гемоглобин (HbA 1c, гликозилированный гемоглобин, гликогемоглобин). Образуется при присоединении глюкозы к гемоглобину. Данный показатель позволяет оценить количество глюкозы в крови на протяжении последних 120 дней – это средняя продолжительность жизни эритроцита. Высокий уровень гликированного гемоглобина говорит о высокой концентрации глюкозы за последние три месяца и свидетельствует о большой вероятности осложнений сахарного диабета, который, в свою очередь, увеличивает риск инфаркта миокарда. Тест на гликированный гемоглобин используется для оценки эффективности лечения и прогноза инфаркта миокарда у пациентов с сахарным диабетом.
- Глюкоза в плазме. Также используется для диагностики сахарного диабета.
- Железо в сыворотке. Железо входит в состав цитохромов и участвует в клеточном дыхании. При инфаркте миокарда уровень железа может быть повышен.
- Электролиты сыворотки. При остром инфаркте миокарда может меняться уровень натрия, калия, магния, кальция, хлора. Однако это происходит не всегда, при неосложненном течении инфаркта миокарда уровень электролитов может быть не изменен.
- Мочевая кислота в сыворотке. При нарушении кровоснабжения миокарда происходит некроз клеток сердечной мышцы с распадом органических веществ и выделением продуктов распада, в том числе мочевой кислоты. Это, в свою очередь, провоцирует развитие воспаления в зоне повреждения миокарда. Таким образом, уровень мочевой кислоты при обширном инфаркте миокарда может быть повышен.
- С-реактивный белок, количественно. При инфаркте миокарда бывает повышен за счет воспалительной реакции.
- Триглицериды. Образуются в кишечнике из жиров пищи. Депонируются в жировой ткани и расходуются клетками по мере необходимости для получения энергии. Повышенный уровень триглицеридов может свидетельствовать о высоком риске атеросклероза.
- Холестерол общий. Это соединения, которые участвуют в формировании атеросклеротических бляшек. Его концентрация может быть увеличена при инфаркте миокарда, возникшем в результате атеросклероза коронарных артерий.
- Холестерол – липопротеины высокой плотности (ЛПВП) – фракция общего холестерина, которая препятствует формированию атеросклеротических бляшек.
- Холестерол – липопротеины низкой плотности (ЛПНП) – фракция холестерола, участвующая в формировании атеросклеротических бляшек.
- Холестерол – липопротеины очень низкой плотности (ЛПОНП). Это липопротеины, которые образуются в печени. Являются переносчиками фосфолипидов, триглицеридов, холестерола. При попадании из печени в кровь подвергаются химическим превращениям с образованием липопротеинов низкой плотности
- Коэффициент атерогенности. Это соотношение «вредных» (ЛПНП, ЛПОНП, триглицеридов) и «полезных» липопротеинов (ЛПВП). Повышение коэффициента атерогенности говорит о высоком риске развития атеросклероза.
Другие методы исследования
- Электрокадиография (ЭКГ). Позволяет подтвердить диагноз «инфаркт миокарда», определить локализацию и степень повреждения сердечной мышцы, выявить признаки нарушения сердечного ритма.
- Рентгенография органов грудной клетки. Используется для выявления аневризмы сердца.
- Ультразвуковое исследование сердца. Позволяет выявить участок поражения миокарда, оценить сократительную способность сердца.
Лечение
Терапия назначается индивидуально в зависимости от возраста пациента, тяжести состояния и обширности поражения сердечной мышцы. Огромное значение имеет восстановление кровоснабжения миокарда в течение первых 12 часов после появления первых признаков инфаркта миокарда. Это может предотвратить или уменьшить степень некроза тканей. Основными направлениями терапии при остром инфаркте миокарда являются купирование болевого синдрома, тромболитическая и антикоагулянтная терапия, снижение нагрузки на миокард, предупреждение и лечение возникших осложнений.
Профилактика
Здоровое питание с низким содержанием насыщенных жиров и большим количеством овощей и фруктов.
Достаточная физическая активность.
Отказ от алкоголя и курения.
Своевременное прохождение профилактических медицинских осмотров для выявления заболеваний, повышающих риск развития инфаркта миокарда.
Рекомендуемые анализы
- Общий анализ крови
- Лейкоцитарная формула
- Скорость оседания эритроцитов (СОЭ)
- Тропонин I (количественно)
- Миоглобин
- Аланинаминотрансфераза (АЛТ)
- Аспартатаминотрансфераза (АСТ)
- Антитромбин III
- Волчаночный антикоагулянт, скрининговый тест (LA1)
- Коагулограмма № 1 (протромбин (по Квику), МНО)
- Гликированный гемоглобин (HbA 1c)
- Глюкоза в плазме
- Железо в сыворотке
- Калий, натрий, хлор в сыворотке
- Креатинкиназа MB
- Лактатдегидрогеназа (ЛДГ) общая
- Мочевая кислота в сыворотке
- С-реактивный белок, количественно
- Триглицериды
- Холестерол общий
- Холестерол – липопротеины высокой плотности (ЛПВП)
- Холестерол – липопротеины низкой плотности (ЛПНП)
- Холестерол – липопротеины очень низкой плотности (ЛПОНП)
- Коэффициент атерогенности
- Лабораторная диагностика острого коронарного синдрома и инфаркта миокарда (оптимальный)
- Лабораторная диагностика острого коронарного синдрома и инфаркта миокарда (минимальный)
- Лабораторное обследование сердца и сосудов
Инфаркт миокарда – самая сердечная из всех болезней
Зачем нужно сердце, многие себе представляют. Бессердечные люди редко пользуются авторитетом в коллективе. Говорят, что в сердце можно запечатлеть образ любимого существа. От песни веселой на нем (на сердце) легко, за то когда песенка вот-вот будет спета – им же (сердцем) можно заранее почуять недоброе. Например, надвигающийся инфаркт миокарда. В сущности, сердце– очень незатейливый орган. В отличие от фольклорного героя, умеющего и копать и не копать, у сердца нету даже такого нехитрого выбора. Сердце умеет только качать кровь. Сокращения следуют одно за другим совершенно автоматически и почти независимо от сигналов мозга. Здоровое сердце, разогретое до температуры тела и заполненное кровью, начнет ее качать независимо от того, что происходит вокруг. И это очень хорошо: чем меньше ручек настройки, тем надежнее прибор.
Наверное, поэтому на самую главную мышцу тела как-то не принято обращать внимание. Всякие подходы и повторы чаще выполняются ради мало кому нужных бицепсов и кубиков на животе.
Большинство людей знают об инфаркте миокарда три вещи:
1 — От этого болит где-то в груди.
2 — Мне это не грозит еще лет двадцать-тридцать-пятьдесят.
3 – От этого и умереть недолго.
Так что такое инфаркт миокарда? Нужно сказать сразу, что это не разрыв сердца, как принято считать, хотя в ряде случаев такое может происходить как осложнение.
Инфаркт— это заболевание, при котором происходит полное прекращение кровоснабжения по одной из артерий, питающих сердце, в результате чего, соответствующий участок сердечной мышцы погибает. Для развития инфаркта миокарда достаточно полное перекрытие артерии в течение 15-30 минут. Гибель клеток миокарда сопровождается сильным болевым синдромом.
Основным классическим симптомом инфаркта миокарда является давящая или пекущая сильнейшая боль за грудиной, которая может отдавать (иррадиировать) под левую лопатку, в левую руку или нижнюю челюсть. У многих больных при инфаркте появляется холодный пот, кожа принимает бледно-серый цвет, чувствуется слабость и головокружение, одышка и учащение пульса. Боли при инфаркте сильные и затяжные, а приступы идут по 10-15 минут. Пытаться перетерпеть боль нельзя, при инфаркте любое промедление опасно. Поэтому срочно необходимо вызвать скорую помощь.Кроме боли в грудной клетке настораживающим симптомом является страх смерти.
Страх смерти вообще достаточно давно описанный симптом и дело тут заключается в том, что сердечная боль — это не зубная боль или боль в следствии травмы, а именно боль, отображающаяся в сознании как предвестник смерти. Один из врачей прошлых веков вообще говорил о стенокардии как о «репетиции смерти».
Ниже представлены фотографии людей во время сердечного приступа и типичный жест руками при болях за грудиной.
Давайте разберемся, каковы же причины инфаркта миокарда или почему он возникает? Как уже говорилось, происходит инфаркт миокарда вследствие острого недополучения мышцей сердца кислорода. Происходить это может при следующих условиях.
1. Постепенный рост атеросклеротических бляшек приводит к постепенному закрытию артерии, этот процесс может развиваться годами или даже десятилетиями. Как правило, этот процесс сопровождается симптомами стенокардии. В какой-то момент закрытие достигает критических величин и развивается катастрофа.
2. Тромбоз артерии. Этот сценарий развивается тоже не на ровном месте. Происходит тромбоз артерии при разрыве поверхности так называемой покрышки, бляшки. Сама бляшка может быть незначительных размеров и никак себя не проявлять. При разрыве или надрыве бляшки обнажается поверхность, которая как магнит притягивает на себя тромбоциты, которые в свою очередь, объединяясь с эритроцитами, образуют тромб, с последующим прекращением кровоснабжения.
3. Менее вероятен длительный спазм артерий. Хотя, при стрессе в кровь выбрасывается адреналин, вызывающий спазм сосудов, а сердце заставляющий стучать в ритме отбойного молотка. В результате сердце испытывает кислородное голодание.
Если причиной инфаркта является тромбоз артерии, питающей сердце. При этом атеросклеротическая бляшка, на которой образовался тромб, может быть минимального размера и никак не влиять на кровоток. Поэтому, устранив тромб, проходимость сосуда восстанавливается полностью. Именно тромболизис помогает решить эту проблему. Однако, его необходимо проводить пока тромб еще свежий, то есть в течение 6 часов от начала инфаркта, тогда он наиболее эффективен и позволяет спасти большую часть сердечной мышцы.
Тромболитики— это препараты обладающие способностью растворять тромбы, они вводятся внутривенно со строго установленной скоростью. Делает это «Скорая помощь» и приемное отделение стационара. Не надо откладывать вызов Скорой, счет времени идет на минуты.
В настоящее время самым эффективным средством лечения инфаркта является спасительное чрезкожное коронарное вмешательство: как за рубежом так и в нашей стране, лечение инфаркта миокарда проводится все чаще с помощью интервенционных технологий – то есть уже в острый период проводят коронарографию, обнаруживают инфаркт-зависимую артерию и стентируютее или хотя бы временно расширяют специальным баллоном. Эта процедура и называется спасительное чрезкожное коронарное вмешательство (ЧКВ), так как проводится сразу при поступлении пациента в лечебное учреждение, не дожидаясь эффекта от терапии, либо когда другие методы уже исчерпаны.
Ни один из препаратов не сможет так восстановить кровоток в пораженной артерии как механическое устранение этой проблемы. Однако, ввиду отсутствия дорогостоящего оборудования, клиники, где могут провести такое лечение, есть не везде. Но в нашем регионе эта возможность есть. В любое время суток пациенты срочно доставляются в кардиоцентр г. Сургута средствами санавиации.
Стентирование коронарных артерий является одним из самых важных достижений в кардиологии. Первая установка стента в артерии сердца была выполнена в 1986 году. В настоящее время стентирование коронарных артерий стало практически амбулаторной процедурой. Еще это называют «хирургия одного дня».
Вспомним популярную песню:
«Если в сердце перебой,
И не знаешь, что с тобой,
Если в сердце бьется кровь,
Значит к вам…
пришел инфаркт!»
Что делать?
Вообще-то от инфаркта действительно можно умереть. Но гораздо привлекательнее остаться в живых и выздороветь. Шансы такого исхода сильно возрастут, если запомнить последовательность из пяти действий.
1 — Звони 03
Как только ты разобрался в симптомах и понял, что с тобой происходит, терять время не рекомендуется. Тем более не стоит опасаться того, что твой авторитет упадет в глазах примчавшихся врачей, если вдруг (не дай бог, конечно) вместо ожидаемого инфаркта у тебя обнаружится радикулит. От того, сколько минут пройдет от начала приступа до первой медицинской помощи, зависит объем поражения, исход болезни и возможные осложнения.
2 — Прими аспирин
Аспирин –наша родная ацетилсалициловая кислота- годится не только для того, чтобы сбить температуру или унять головную боль. Помимо вышеперечисленных эффектов ацетилсалициловая кислота обладает еще одним – быстро разжижает кровь, облегчая ее прохождение через суженный участок сосуда, и уменьшает вероятность образования тромба.
3 — Покопайся в аптечке
А лучше попроси это сделать других. Тебе нужен нитроглицерин. Это то, что может вовсе прекратить приступ стенокардии или хотя бы облегчить его до приезда врачей. Нитроглицерин (или его аналоги, начинающиеся на «нитро-») может найтись в карманах пожилых людей и в аптечках автомобилей, честно проходивших техосмотр. Если его найти не удалось, ищи валидол. Опять не повезло – поройся у себя в карманах. Мятная жвачка тоже может помочь. Ментол заставит сосуды сердца расшириться.
4 — Сядь
Наиболее выгодное положение тела – сидя с опущенными вниз ногами. Можно лечь таким образом, чтобы грудь и голова находились выше таза. Это облегчит сердцу работу.
5 — Не шевелись
Помни, что любое движение – это лишняя нагрузка для сердца. Постарайся успокоиться. Лишний адреналин в крови тебе сейчас совсем ни к чему.
Чего не делать!
…Впрочем, мы ничего не навязываем. Вполне возможно, что именно сейчас сердечный приступ совпал у тебя по времени с порывом покончить со своей жизнью. Тогда попробуй следующее.
- Ждать А вдруг само пройдет? Тогда получится глупо и несолидно: приедет бригада серьезных и занятых врачей, а ты еще живой. Они наверняка тебя за это упрекнут. Но в больницу заберут все равно – инфаркт сам собой не проходит, к тому же логика твоих рассуждений ясно указывает, что за тобой нужен глаз да глаз.
- Пить кофе В ожидании самоликвидации инфаркта надо как-то убить время. За чашечкой кофе оно пролетит незаметно, да и не так уж много будет у тебя этого времени. Полежать в горячей ванне – идея еще более обещающая и, кстати, более популярная (некоторые принимают инфаркт за мышечные боли, которые горячая ванна действительно могла бы снять).
- Закурить Надо же как-то успокоиться, пока решается твоя судьба и каждая молекула кислорода на счету. Успокоишься в лучшем виде. Да и судьба после выкуренной сигареты решится гораздо быстрее.
- Бежать в больницу или ехать домой с работы. Срочно бери свою судьбу в собственные руки, узнавай географические координаты приемного отделения – и бегом. А еще лучше за рулем: если уж задумал такой эффективный уход, отчего не прихватить с собой пару-тройку пешеходов? Но если финал в духе античной трагедии не входит в твои планы, не делай лишних движений, кроме нажатия двух кнопок на телефоне. Да и об этом лучше попросить других, если сами не догадаются.
- Лечиться народными средствами Особенно если в это понятие входит прием 50 мл коньяка, который якобы помогает в таких случаях.
Неприятности, связанные со здоровьем, никогда не спрашивают нас, когда им появляться, а сваливаются как снег на голову и меняют многое в нашей жизни, если не все, и вообще, только они решают, оставлять ли нам такую роскошь – жизнь?
Жизнь – это дар божий и бросать его в топку социальных проблем, действительно не позволительная роскошь.
Мы с Вами, день за днем ведем привычный и однообразный образ жизни.
С утра кофе, дорога на работу, день как белка в колесе, вечером по дороге домой час внимания самому себе, друзья, магазины, покупки, а дома семья, заботы, проблемы, ремонты, кредиты, счета, долги и понеслась…
И так изо дня в день, из года в год на протяжении всей жизни.
Мне как врачу, хорошо знакома ситуация, когда человек с головой погружается в пучину житейских и личных проблем, получает ежедневные стрессы, которые закуривает, запивает алкоголем и заедает вредной пищей на ходу, а когда останавливается, у него перед глазами только белый потолок больничной палаты.
И тут нам жизнь говорит: Все, Стоп, Финиш – Инфаркт!
И поверьте моему врачебному опыту, я сталкиваюсь с инфарктом каждый день и кто бы Вы ни были по расовой принадлежности, и какой бы социальный статус не имели – перед инфарктом все равны!
И вот когда это случается, мы начинаем отматывать пленку событий назад и бить себя кулаками в грудь либо, закусив губу пускать слезы, но как никогда четко понимать, что всего этого можно было избежать.
Хочу с уверенностью Вам сказать, что не можно, а нужно! Пока не поздно!
Инфаркт миокарда – болезнь не только тех, кому за 40. Определяющими факторами здесь является не столько возраст, сколько наследственность и образ жизни. Это значит, что лучше, если в семье никто не страдает ишемической болезнью сердца, а ты сам не пьешь, не куришь и регулярно отправляешься на пробежку. Если все это не про тебя, то самое время заняться сердечным здоровьем, не откладывая дело до критического возраста.
- Разберись с курением Мало того, что курение способствует росту концентрации вредного холестерина ЛПНП в ущерб полезному холестерину ЛПВП. Кроме этого, никотин вызывает тахикардию, чем увеличивает потребление сердцем кислорода. При этом другие составляющие табачного дыма связывают до 10% гемоглобина, уменьшая приток живительного кислорода к оголодавшим клеткам. Поэтому недостаточно бросить курить самому. Тебе придется проявить насилие к окружающим. Пассивное курение тоже увеличивает риск инфаркта сердца.
- Шевелись Гиподинамия– малоподвижный образ жизни – один из факторов, способствующих развитию инфаркта. А ведь всего двух часов интенсивного движения в неделю достаточно чтобы снизить риск недуга на 10%. Что именно ты будешь делать все это время – бегать, прыгать или заниматься сексом, – дело твое, но чур не филонить.
- Теряй килограммы Сбросить вес до нормы. Норма приблизительно равна твоему росту за вычетом сотни. Точнее можно выяснить у врача. Снизив свой вес до заветной цифры, ты уменьшишь риск возникновения атеросклероза или хотя бы замедлишь его прогрессирование. К тому же лишние килограммы – это лишние миллиметры ртутного столба в твоих сосудах, а с давлением шутки плохи. Избавься от всего ненужного и получишь фору в 3,6 года без инфарктной жизни.
- Уходи в запой Только с условием – никакого алкоголя! Замени его литром простой H2O. Так ты наверняка избежишь обезвоживания. Недостаток жидкости может сделать кровь более густой, а значит, более склонной к образованию тромбов. Пять стаканов воды в день разбавят ее и заставят веселее бежать по сосудам.
- Отправляйся на рыбалку И налови там побольше средств от инфаркта. Не клюют? Сходи в гастроном. Там ты приобретешь их за деньги в рыбном отделе. Аборигены Крайнего Севера питаются только рыбой и не страдают сердечными болезнями. Пора брать с них пример. Тебе, впрочем, хватит двух рыбных дней в неделю. Таким образом, ты повысишь уровень жирных кислот омега-3 в своем организме, а это и есть тот ингредиент, который делает рыбу лучшим средством профилактики инфаркта миокарда.
- Завтракай кукурузными хлопьямиИли покупай у бабушек вареную кукурузу. В ней полно фолиевой кислоты. Дневная норма (около 400 микрограммов) уменьшает риск инфаркта на 13%. Фолиевая кислота снижает содержание в крови аминокислоты гомоцистеина, который отрицательно влияет на состояние артериальных стенок.
- Не кипятись Стресс – это выброс адреналина, а значит, более интенсивная работа сердца и повышенная потребность его клеток в кислороде. Все это увеличивает риск сердечного приступа в 3 раза. Для того чтобы выработать философское отношение к жизни, подойдет стандартный метод 10-секундной отсрочки. Суть проста. Нужно сосчитать до 10, прежде чем реагировать на раздражитель. Кричать и брызгать слюной после столь продолжительного безмолвия уже как-то глупо.
- Жуй арбузыВ них на 40% больше ликопина, чем в самом знаменитом источнике этого антиоксиданта – помидорах. К тому же из-за высокого содержания воды арбузный ликопин быстрее усваивается организмом. Теперь еще 30% уверенности в своем сердце тебе гарантировано.
- Предупреди себя Предупрежден – значит вооружен, а поскольку атеросклероз и инфаркт – болезни, имеющие генетическую подоплеку, есть шанс вооружиться. Генетический анализ на предрасположенность к инфаркту – дело будущего, (хотя, возможно, недалекого). Пока придется ограничиться изучением генеалогического древа. Просто узнай, кто из твоих родственников страдает ишемической болезнью сердца. Чем ближе родство, тем выше опасность.
Последнее время инфаркт миокарда стремительно «молодеет». Ныне не редкость, когда он поражает людей, едва перешагнувших тридцатилетний порог. ИМ (инфаркт миокарда) — очень распространенное заболевание, является самой частой причиной внезапной смерти. Проблема инфаркта до конца не решена, смертность от него продолжает увеличиваться.
В США около 500 тыс. человек, во Франции около 120 тыс. ежегодно переносят крупноочаговый ИМ.
Смертность от сердечно-сосудистых заболеваний в России имеет тенденцию к непрерывному росту, в то время как в странах Западной Европы, США, Канаде, Австралии в течение последних десятилетий наметилась устойчивая тенденция к снижению смертности от ИБС.
Сейчас все чаще ИМ встречается в молодом возрасте. В возрасте 35-50 лет ИМ встречается в 50 раз чаще у мужчин, чем у женщин. Пик заболеваемости приходится на 50-70 лет.
Если у вас есть желание узнать, в каком состоянии ваше сердце, следует пройти специальные обследования.
Комплексное кардиологическое обследование (обследование сердца)
1. Первичная консультация врача кардиолога проводится для сбора анамнеза жизни и перенесенных заболеваний у пациента, чтобы после проведения намеченных обследований врач мог сопоставить результаты и иметь наиболее полное представление о выявленных проблемах, после чего принять решение о дальнейшей тактике ведения.
2. Лабораторные обследования проводятся для оценки функционирования внутренних органов, а также общего состояния организма, что позволяет более объективно оценить состояние здоровья организма. Биохимичекий анализ крови позволяет оценить уровень сердечных ферментов, а липидный профиль позволяет выявить уровни «хорошего» и «плохого» холестерина, а также коэффициент атерогенности, что позволяет оценить риск сердечно- сосудистых осложнений. Гормоны щитовидной железы могут влиять на сердечный ритм, поэтому крайне необходимо оценить их уровень.
3. ЭКГ (электрокардиограмма) является самым простым и необходимым методом оценки работы сердца. С её помощью можно оценить частоту сердечного ритма, состояние проводниковой системы миокарда, выявить очаговые изменения миокарда, а также заподозрить многие сердечные заболевания.
4. ЭКГ с нагрузкой проводится для оценки устойчивости сердца к физическим нагрузкам. Иногда, по результатам этого теста решается вопрос о необходимости проведения коронарографии для оценки состояния коронарных сосудов питающих миокард (сердечную мышцу), что позволяет решить вопрос о необходимости оперативного лечения — ангиопластики (имплантация стентов) или аорто-коронарного шунтирования (АКШ).
5. Суточное мониторирование ЭКГ и артериального давления (АД) позволяет оценить эти показатели в разный период времени, когда пациент ведет свой обычный образ жизни в течение дня, а также в ночное время суток. Существует возможность использовать эти два метода одновременно, что позволяет сопоставить изменения ЭКГ в зависимости от АД, изменения АД от ЭКГ и зависят ли они друг от друга в каждом конкретном случае.
6. С помощью ЭхоКГ (эхокардиографии) оцениваются объемы всех камер сердца, клапанный аппарат, фракция выброса, систолическая и диастолическая функция и другие объективные показатели работы сердца.
7. Дуплексное сканирование сосудов шеи необходимо оценивать для выявления атеросклеротических бляшек, суживающих просвет сосудов, что может приводить к нарушению доставки крови, а следовательно, кислорода к мозгу, особенно на фоне их повышенной извитости и изменения артериального давления (гипертонической болезни).
8. УЗИ щитовидной железы проводится для оценки её состояния и сопоставления с уровнем её гормонов. При выявлении нарушений потребуется консультация эндокринолога. Состояние щитовидной железы напрямую влияет на работу сердца.
9. УЗИ органов брюшной полости проводится для оценки состояния почек, сосудов почек и надпочечников, т.к. нарушения в этой области могут приводить к кардиологическим проблемам (например, гипертонической болезни).
10. По результатам проведенного обследования врач анализирует полученные результаты и делает соответствующие рекомендации по дальнейшей тактике ведения.
Количество просмотров: 30879
Университетский Медицинский Центр Нассау | |||
| Меры качества больниц | NUMC | Среднее по стране | |
Смертность от сердечного приступа (ОИМ) | |||
С поправкой на рискЧтобы рассчитать уровень смертности в больнице и частоту повторной госпитализации, Medicare использует сложную статистическую процедуру. Ставки «скорректированы с учетом риска», что означает, что в расчетах учитывается, насколько больными были пациенты, когда они впервые попали в больницу. Когда показатели скорректированы с учетом риска, это означает, что больницы, которые обычно заботятся о более больных пациентах, не будут иметь худшего показателя только потому, что их пациенты были более тяжелыми, когда они прибыли в больницу. Когда ставки скорректированы с учетом риска, это помогает сделать сравнения справедливыми и значимыми. | Острый инфаркт миокарда (ОИМ) 30-дневная смертность | 13.2 | |
Реадмиссия сердечного приступа (ОИМ) | |||
С поправкой на рискЧтобы рассчитать уровень смертности в больнице и частоту повторной госпитализации, Medicare использует сложную статистическую процедуру. Ставки «скорректированы с учетом риска», что означает, что в расчетах учитывается, насколько больными были пациенты, когда они впервые попали в больницу. Когда показатели скорректированы с учетом риска, это означает, что больницы, которые обычно заботятся о более больных пациентах, не будут иметь худшего показателя только потому, что их пациенты были более тяжелыми, когда они прибыли в больницу. Когда ставки скорректированы с учетом риска, это помогает сделать сравнения справедливыми и значимыми. | Острый инфаркт миокарда (ОИМ) 30-дневная реадмиссия | 16.0 | |
Амбулаторное лечение сердечного приступа (ОИМ) | |||
Среднее количество минут до того, как амбулаторные больные с болью в груди или возможным сердечным приступом получили ЭКГ«ЭКГ» (иногда называемый ЭКГ) обозначает электрокардиограмму. ЭКГ — это тест, который может помочь врачам узнать, есть ли у пациентов сердечный приступ. Процесс лечения говорит о том, что пациенты с болью в груди или возможным сердечным приступом должны иметь ЭКГ по прибытии, предпочтительно в течение 10 минут. Чем меньше количество минут, тем лучше. | ЭКГ для боли в груди или возможного сердечного приступа | 16 минут | 7 минут |
Процент амбулаторных больных с болью в груди или возможным сердечным приступом, которые получали аспирин в течение 24 часов после прибытия или переводаСердце — это мышца, которая получает кислород через кровеносные сосуды. Иногда сгустки крови могут блокировать эти кровеносные сосуды, и сердце не может получать достаточно кислорода. Это может вызвать сердечный приступ. Жевание аспирина сразу после появления симптомов сердечного приступа может помочь уменьшить его тяжесть. На этой диаграмме показан процент амбулаторных пациентов с болью в груди или возможным сердечным приступом, которым давали (или принимали) аспирин в течение 24 часов после прибытия или перевода в больницу. Чем выше процент, тем лучше. | Аспирин от боли в груди или возможного сердечного приступа | 96 | |
МЦ «Країна Здоров’я» — Причина болей в грудной клетке: невралгия или сердце?
До поры до времени перспектива сердечных заболеваний кажется большинству из нас отдаленной и туманной. Но рано или поздно практически каждый сталкивается с крайне неприятным ощущением – внезапной болью в груди. Утешиться мыслью о том, что для инфаркта еще не настал час, вряд ли получится: если человек впечатлительный, он, как правило, испытает чувство паники. А между тем с сердечными болями легко спутать боли невралгического характера.
Как отличить один тип боли от другого, почему возникают невралгия и боль в груди и как поддерживать свое здоровье.
Симптомы боли в груди: сходство и различия
Люди, не любящие обращаться к врачам (особенно это касается мужчин), зачастую предпочитают перетерпеть приступ, купируя его обезболивающим препаратом. Но цена ошибки в вопросе боли в груди непомерно высока: если вовремя не обратиться за помощью при инфаркте, исход может оказаться летальным
С другой стороны, многие первым делом и грешат на сердце – ведь в груди располагается именно оно, а межреберная невралгия, в теории, должна ощущаться сбоку, между ребер? На деле локализация болевых ощущений может быть различной, кроме того, боль иногда отдается и в руку, и в спину.
Главным отличием сердечного приступа от невралгии является продолжительность. Приступы межреберной невралгии бывают довольно длительными, до нескольких суток. Сердечные же боли короткие – например, приступ стенокардии длится 5-10 минут.
Невралгические боли носят острый характер, а стенокардическая боль – тупая, жгущая, с нехваткой воздуха. В старину стенокардию называли «грудной жабой» именно из-за ощущения, что на груди сидит тяжелая и холодная жаба. Боль при стенокардии распространяется на всю область грудной клетки, человек затрудняется указать, где конкретно у него болит. При невралгии же обычно удается точно локализовать основное место боли.
Другой очень характерный для невралгии признак – уменьшение или увеличение интенсивности болей в зависимости от положения тела, вдоха-выдоха. Сердечная же боль не зависит от положения тела, за одним исключением – при инфаркте миокарда во время движения она усиливается.
Таблетка нитроглицерина может купировать приступ сердечных болей, но не остановит развитие инфаркта. Поэтому если боль после приема нитроглицерина продолжается, необходимо немедленно вызвать скорую помощь.
Почему возникают боли в груди?
Закономерный вопрос: если со здоровьем все было в относительном порядке, почему сразу возникают приступы с высокой интенсивностью? На самом деле редко кто регулярно обследуется у кардиолога. Большинство случаев стенокардии – это так называемая стенокардия напряжения, которая возникает после физических или эмоциональных нагрузок. Если же приступ произошел после сна, это стенокардия покоя.
Собственно, стенокардия – это нарушение кровоснабжения в сердечной мышце человека. Такое постоянное кислородное голодание приводит к развитию ишемической болезни сердца и к инфаркту. Основными факторами риска здесь являются:
— артериальная гипертензия;
— нарушение жирового обмена и атеросклероз;
— нарушение углеводного обмена и повышение уровня сахара в крови;
— врожденный или приобретенный порок сердца.
Межреберная невралгия – это боль, проходящая по стволу и ветвям какого-либо из межреберных нервов (их 11 пар, а 12-я пара – это подреберные нервы). Возникает она из-за сдавливания, раздражения или воспаления нерва. Причин появления невралгии очень много – и проблемы с позвоночником (остеохондроз, смещения и грыжи межпозвоночных дисков), и инфекции (включая грипп), и радикулит, неврит, и травмы, переохлаждения, и избыточный тонус мышц…
К каким врачам обращаться за помощью?
Если вы обратились за неотложной помощью, врачи помогут сориентироваться в этом вопросе, исключив или подтвердив проблемы с сердцем. Если у вас был приступ стенокардии, то без обследования у кардиолога не обойтись. Впрочем, даже если приступ оказался невралгией, кардиолога посетить стоит.
С невралгией ситуация несколько сложнее – прежде всего нужно посетить невролога, сделать рентгенограмму или пройти томографию. После того, как причина будет выяснена, врач сможет дать дальнейшие рекомендации по лечению или направить на консультацию к другому специалисту, например остеопату.
Боли в груди: что делать
Сперва – минимизировать любую физическую нагрузку и сесть или лечь. Нередко лечь ровно не получается – в таком случае следует занять полулежачее положение, положив под спину подушки. Нужно обеспечить приток свежего воздуха в помещение, расстегнуть воротник одежды. Если причина боли непонятна, надо сразу принять 1-2 таблетки нитроглицерина. (Помните, что нитроглицерин может резко понизить давление.) Если его не оказалось – хотя бы валидол, валокордин или аналоги. Чтобы успокоиться, стоит дополнительно выпить валериану или корвалол.
Если боль не проходит в течение 10-15 минут, не ждите и вызывайте скорую помощь. Если же боль острая, не изменяющаяся при перемене положения тела, скорую нужно вызвать немедленно.
При приступе невралгии можно принять обезболивающие препараты, укутать грудь теплым шарфом, использовать мази, имеющие разогревающий и болеутоляющий эффект.
В дальнейшем врач может назначить сеансы физиотерапии, новокаиновые блокады нервов, иглоукалывание. Если причиной повторяющихся приступов невралгии является остеохондроз, то желательно обратиться за помощью к мануальному терапевту, посещать лечебный массаж и гимнастику. Во время обострения невралгии нельзя спать на мягкой поверхности, матрас должен быть жестким.
Постарайтесь сохранять спокойствие при приступе боли в груди, но ни в коем случае не пренебрегайте потом обследованием у врачей, если даже вам кажется, что приступ прошел бесследно.
Инфаркт — Диагностика и лечение
Диагноз
В идеале, ваш врач должен проверять вас во время регулярных медицинских осмотров на предмет факторов риска, которые могут привести к сердечному приступу.
Если вы находитесь в экстренной ситуации из-за симптомов сердечного приступа, вас спросят о ваших симптомах и проверит артериальное давление, пульс и температуру. Вы будете подключены к кардиомонитору и пройдете тесты, чтобы определить, есть ли у вас сердечный приступ.
Тесты для диагностики сердечного приступа включают:
- Электрокардиограмма (ЭКГ). Этот первый тест, проводимый для диагностики сердечного приступа, регистрирует электрические сигналы, проходящие через ваше сердце. К груди и конечностям прикрепляются липкие пятна (электроды). Сигналы записываются в виде волн, отображаемых на мониторе или распечатываемых на бумаге. Поскольку поврежденная сердечная мышца не проводит электрические импульсы нормально, ЭКГ может показать, что сердечный приступ произошел или продолжается.
- Анализы крови. Определенные сердечные белки медленно проникают в вашу кровь после повреждения сердца в результате сердечного приступа. Врачи отделения неотложной помощи возьмут образцы вашей крови, чтобы проверить наличие этих белков или ферментов.
Дополнительные анализы
Если у вас был или сейчас сердечный приступ, врачи немедленно примут меры для лечения вашего состояния. Вы также можете пройти эти дополнительные тесты.
- Рентген грудной клетки. Рентгеновское изображение грудной клетки позволяет врачу проверить размер вашего сердца и его кровеносных сосудов, а также найти жидкость в легких.
- Эхокардиограмма. Звуковые волны (ультразвук) создают изображения движущегося сердца. Ваш врач может использовать этот тест, чтобы увидеть, как камеры и клапаны вашего сердца перекачивают кровь через ваше сердце. Эхокардиограмма может помочь определить, была ли повреждена область вашего сердца.
- Коронарная катетеризация (ангиограмма). Жидкий краситель вводится в артерии вашего сердца через длинную тонкую трубку (катетер), которая подводится через артерию, обычно в ноге или паху, к артериям вашего сердца.Краситель делает артерии видимыми на рентгеновском снимке, выявляя участки закупорки.
- КТ или МРТ сердца. Эти тесты создают изображения вашего сердца и груди. При сканировании Cardiac CT используется рентгеновское излучение. Cardiac MRI использует магнитное поле и радиоволны для создания изображений вашего сердца. Для обоих тестов вы лежите на столе, который скользит внутри длинной трубчатой машины. Каждый из них может использоваться для диагностики проблем с сердцем, включая степень повреждения от сердечного приступа.
Дополнительная информация
Показать дополнительную информациюЛечение
Лечение сердечного приступа в больнице
Каждую минуту после сердечного приступа все больше тканей сердца разрушается или умирает.Быстрое восстановление кровотока помогает предотвратить повреждение сердца.
Лекарства
Лекарства для лечения сердечного приступа могут включать:
- Аспирин. Оператор службы экстренной помощи может посоветовать вам принять аспирин, или персонал скорой медицинской помощи может немедленно дать вам аспирин. Аспирин снижает свертываемость крови, помогая поддерживать кровоток через суженную артерию.
- Тромболитики. Эти препараты, также называемые тромбозами, помогают растворять сгусток крови, блокирующий приток крови к сердцу.Чем раньше вы получите тромболитический препарат после сердечного приступа, тем больше у вас шансов выжить и у вас будет меньше повреждений сердца.
- Антиагреганты. Врачи отделения неотложной помощи могут назначить вам другие препараты, известные как ингибиторы агрегации тромбоцитов, чтобы предотвратить образование новых сгустков и предотвратить их увеличение.
- Прочие разжижающие кровь препараты. Скорее всего, вам дадут другие лекарства, такие как гепарин, чтобы сделать вашу кровь менее «липкой» и с меньшей вероятностью образования сгустков.Гепарин вводится внутривенно или в виде инъекции под кожу.
- Обезболивающие. Вам могут дать болеутоляющее, например морфин.
- Нитроглицерин. Это лекарство, используемое для лечения боли в груди (стенокардия), может помочь улучшить приток крови к сердцу за счет расширения (расширения) кровеносных сосудов.
- Бета-блокаторы. Эти лекарства помогают расслабить сердечную мышцу, замедлить сердцебиение и снизить кровяное давление, облегчая работу сердца.Бета-блокаторы могут ограничить повреждение сердечной мышцы и предотвратить сердечные приступы в будущем.
- Ингибиторы АПФ. Эти препараты снижают артериальное давление и уменьшают нагрузку на сердце.
- Статины. Эти препараты помогают контролировать уровень холестерина в крови.
Хирургические и другие процедуры
В дополнение к лекарствам вам может быть назначена одна из следующих процедур для лечения сердечного приступа:
Коронарная ангиопластика и стентирование. В этой процедуре, также известной как чрескожное коронарное вмешательство (ЧКВ), врачи направляют длинную тонкую трубку (катетер) через артерию в паху или запястье к заблокированной артерии в сердце. Если у вас случился сердечный приступ, эту процедуру часто проводят сразу после катетеризации сердца — процедуры, используемой для обнаружения закупорки.
Катетер снабжен специальным баллоном, который после установки на короткое время надувается, чтобы открыть закупоренную коронарную артерию. Стент из металлической сетки почти всегда вставляется в артерию, чтобы она оставалась открытой в течение длительного времени, восстанавливая приток крови к сердцу.Обычно стент покрывают медленно высвобождающимся лекарством, чтобы артерия оставалась открытой.
Операция по аортокоронарному шунтированию. В некоторых случаях врачи проводят экстренное шунтирование во время сердечного приступа. Однако, если возможно, вам может быть сделана операция по шунтированию после того, как у вашего сердца будет время — примерно через три-семь дней — для восстановления после сердечного приступа.
Шунтирование включает в себя сшивание вен или артерий за пределами заблокированной или суженной коронарной артерии, позволяя току крови к сердцу обходить суженный участок.
Скорее всего, вы останетесь в больнице в течение нескольких дней после восстановления кровоснабжения сердца и стабилизации вашего состояния.
Кардиологическая реабилитация
Большинство больниц предлагают программы, которые могут начинаться, пока вы находитесь в больнице, и продолжаться от нескольких недель до пары месяцев после вашего возвращения домой. Программы кардиологической реабилитации обычно сосредоточены на четырех основных направлениях — прием лекарств, изменение образа жизни, эмоциональные проблемы и постепенное возвращение к нормальной деятельности.
Участие в этой программе чрезвычайно важно. Люди, которые посещают кардиологическую реабилитацию после сердечного приступа, обычно живут дольше и с меньшей вероятностью перенесут еще один сердечный приступ или осложнения после сердечного приступа. Если кардиологическая реабилитация не рекомендуется во время госпитализации, спросите об этом своего врача.
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
Чтобы улучшить здоровье сердца, примите следующие меры:
- Избегайте курения. Самое важное, что вы можете сделать для здоровья своего сердца, — это не курить. Кроме того, избегайте пассивного курения. Если вам нужно бросить курить, обратитесь за помощью к врачу.
- Контролируйте артериальное давление и уровень холестерина. Если один или оба из них являются высокими, ваш врач может назначить изменения в вашей диете и лекарствах.Спросите своего врача, как часто вам нужно контролировать артериальное давление и уровень холестерина.
- Регулярно проходите медицинские осмотры. Некоторые из основных факторов риска сердечного приступа — высокий уровень холестерина в крови, высокое кровяное давление и диабет — не вызывают никаких симптомов на раннем этапе. Ваш врач может проверить эти состояния и, при необходимости, помочь вам с ними справиться.
- Упражнение. Регулярные упражнения помогают улучшить функцию сердечной мышцы после сердечного приступа и помогают предотвратить инфаркт.Выполняйте как минимум 150 минут умеренной аэробной активности или 75 минут интенсивной аэробной активности в неделю или сочетание умеренной и высокой активности.
- Поддерживайте здоровый вес. Избыточный вес утомляет сердце и может способствовать высокому уровню холестерина, высокому кровяному давлению и диабету.
- Придерживайтесь здоровой для сердца диеты. Насыщенные жиры, трансжиры и холестерин в вашем рационе могут сузить артерии, ведущие к вашему сердцу, а слишком много соли может повысить кровяное давление.Придерживайтесь здоровой для сердца диеты, включающей нежирные белки, такие как рыба и бобы, фрукты, овощи и цельнозерновые продукты.
- Управлять диабетом. Регулярные упражнения, правильное питание и похудание — все это помогает поддерживать уровень сахара в крови на более желаемом уровне. Многие люди также нуждаются в лекарствах для лечения диабета.
- Контрольное напряжение. Уменьшите стресс в повседневных делах. Пересмотрите привычки трудоголиков и найдите здоровые способы минимизировать стрессовые события в своей жизни или справиться с ними.
- Избегайте или ограничивайте употребление алкоголя. Если вы решите употреблять алкоголь, делайте это умеренно. Для здоровых взрослых это означает до одного напитка в день для женщин и до двух напитков в день для мужчин.
Помощь и поддержка
Сердечный приступ — это страшно, и вы можете задаться вопросом, как он отразится на вашей жизни и не случится ли у вас еще один.
Страх, гнев, вина и депрессия — все это обычное явление после сердечного приступа. Обсудите их с врачом, членом семьи или другом.Или подумайте о том, чтобы поговорить с психиатром или присоединиться к группе поддержки.
Важно сообщить врачу о признаках или симптомах депрессии. Программы кардиологической реабилитации могут быть эффективными для предотвращения или лечения депрессии после сердечного приступа.
Секс после сердечного приступа
Некоторые люди беспокоятся о сексе после сердечного приступа, но большинство людей могут безопасно вернуться к сексуальной активности после выздоровления. Когда вы сможете возобновить половую жизнь, это будет зависеть от вашего физического комфорта, эмоциональной готовности и предыдущей сексуальной активности.Спросите своего врача, когда заниматься сексом безопасно.
Некоторые сердечные препараты могут влиять на половую функцию. Если у вас есть проблемы с сексуальной дисфункцией, поговорите со своим врачом.
Подготовка к приему
Сердечный приступ обычно диагностируется в неотложной обстановке. Однако, если вас беспокоит риск сердечного приступа, обратитесь к врачу, чтобы проверить факторы риска и поговорить о профилактике. Если ваш риск высок, вас могут направить к кардиологу (кардиологу).
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Когда вы записываетесь на прием, спросите, есть ли что-нибудь, что вам нужно сделать заранее, например, ограничить свой рацион. Например, вам может потребоваться голодание перед тестом на холестерин.
Составьте список из:
- Ваши симптомы, включая те, которые кажутся не связанными с ишемической болезнью сердца, и когда они начались
- Ключевая личная информация, , включая семейный анамнез сердечных заболеваний, инсульта, высокого кровяного давления или диабета, а также недавние серьезные стрессы или недавние изменения в жизни
- Все лекарства, витаминов и другие добавки, которые вы принимаете, включая дозы
- Вопросы, которые следует задать Вашему врачу
По возможности возьмите с собой друга или родственника, который поможет вам запомнить предоставленную вам информацию.
Некоторые вопросы, которые следует задать своему врачу о профилактике сердечного приступа, включают:
- Какие анализы мне нужны, чтобы определить текущее состояние здоровья сердца?
- Какие продукты мне следует есть или избегать?
- Какой уместный уровень физической активности?
- Как часто я должен проходить скрининг на сердечные заболевания?
- У меня другие проблемы со здоровьем. Как мне вместе лучше всего справиться с этими условиями?
- Могу ли я получить брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Не стесняйтесь задавать и другие вопросы.
Чего ожидать от врача
Ваш врач может задать вам вопросы, в том числе:
- Насколько серьезны ваши симптомы?
- Они постоянны или приходят и уходят?
- Что может улучшить ваши симптомы? Если у вас болит грудь, улучшается ли она после отдыха?
- Что ухудшает ваши симптомы? Если у вас болит грудь, усугубляет ли физическая нагрузка?
- У вас диагностировали высокое кровяное давление, диабет или высокий уровень холестерина?
Что вы можете сделать за это время
Никогда не рано изменить здоровый образ жизни, например бросить курить, есть здоровую пищу и стать более активными.Это основные линии защиты от сердечного приступа.
Симптомы сердечного приступа: необходимо знать, что требуется для оказания неотложной медицинской помощи
Симптомы сердечного приступа: знайте, что требует неотложной медицинской помощи
Независимо от того, кажутся ли ваши симптомы очевидными или более тонкими, отнеситесь к ним серьезно и обратитесь за медицинской помощью.
Персонал клиники МэйоТипичные симптомы сердечного приступа
- Дискомфорт или боль в груди. Этот дискомфорт или боль могут ощущаться как сильная боль, давление, ощущение полноты или сдавливания в груди, продолжающееся более нескольких минут.Этот дискомфорт может приходить и уходить.
- Боль в верхней части тела. Боль или дискомфорт могут распространяться за пределы груди на плечи, руки, спину, шею, зубы или челюсть. У вас может возникнуть боль в верхней части тела без дискомфорта в груди.
- Боль в желудке. Боль может распространяться вниз в область живота и ощущаться как изжога.
- Одышка. Вы можете тяжело дышать или попытаться сделать глубокий вдох. Это часто происходит до того, как вы почувствуете дискомфорт в груди, или вы можете не испытывать дискомфорта в груди.
- Беспокойство. Вы можете почувствовать обреченность или почувствовать приступ паники без видимой причины.
- Легкомысленность. Помимо давления в груди, вы можете почувствовать головокружение или потерю сознания.
- Потоотделение. Вы можете внезапно вспотеть из-за холодной липкой кожи.
- Тошнота и рвота. У вас может появиться тошнота или рвота.
- Учащенное сердцебиение. Вам может казаться, что ваше сердце пропускает удары, или вы можете просто хорошо осознавать, что ваше сердце бьется.
Немедленно обратитесь за помощью
Симптомы сердечного приступа могут сильно различаться. Например, вы можете испытывать лишь незначительный дискомфорт в груди, в то время как кто-то другой испытывает мучительную боль.
Однако одно относится ко всем: если вы подозреваете, что у вас сердечный приступ, позвоните в службу 911 или в местную службу экстренной медицинской помощи.
Если у вас нет доступа к неотложной медицинской помощи, попросите кого-нибудь отвезти вас в ближайшую больницу.Самостоятельно водите только в крайнем случае, если других вариантов совсем нет.
Симптомы могут быть незначительными
В фильмах и на телевидении сердечные приступы часто изображаются как драматические, схватывающие за грудь события. Но сердечные приступы часто начинаются с незаметных симптомов, таких как дискомфорт, который даже нельзя описать как боль.
Может возникнуть соблазн попытаться преуменьшить свои симптомы или отмахнуться от них как от несварения желудка или беспокойства. Но не «терпите» симптомы сердечного приступа более пяти минут.Для получения помощи позвоните в службу 911 или в другую службу неотложной медицинской помощи.
У женщин могут быть разные симптомы
У женщин могут быть все, многие, несколько или ни один из типичных симптомов сердечного приступа. Некоторые виды боли, давления или дискомфорта в груди по-прежнему являются частым симптомом сердечного приступа у женщин. Однако у многих женщин симптомы сердечного приступа протекают без боли в груди. Они могут включать:
- Боль в шее, спине, плечах или челюсти
- Одышка
- Боль в животе или «изжога»
- Боль в одной или обеих руках
- Тошнота или рвота
- Головокружение или обморок
- Необычная или необъяснимая усталость, возможно, в течение дней
Дополнительная информация для пожилых людей и людей с диабетом
Пожилые люди и люди с диабетом могут не иметь или иметь очень легкие симптомы сердечного приступа.Никогда не игнорируйте симптомы сердечного приступа, даже если они не кажутся серьезными.
Получите самые свежие советы по здоровью от клиники Мэйо. в ваш почтовый ящик.
Зарегистрируйтесь бесплатно и будьте в курсе новостей достижения, советы по здоровью и актуальные темы о здоровье, например, COVID-19, плюс советы экспертов по поддержанию здоровья.
Узнайте больше о нашем использовании данныхЧтобы предоставить вам наиболее актуальную и полезную информацию и понять, какие Информация выгодно, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другими информация, которая у нас есть о вас.Если вы пациент клиники Мэйо, это может включать в себя защищенную медицинскую информацию (PHI). Если мы объединим эту информацию с вашей PHI, мы будем рассматривать всю эту информацию как PHI, и будет использовать или раскрывать эту информацию только в соответствии с нашим уведомлением о конфиденциальности. практики. Вы можете отказаться от рассылки по электронной почте. в любое время, нажав ссылку «Отказаться от подписки» в электронном письме.
Подписывайся!
Спасибо за подписку
Наша электронная рассылка Housecall будет держать вас в курсе на последней информации о здоровье.
Сожалеем! Наша система не работает. Пожалуйста, попробуйте еще раз.
Что-то пошло не так на нашей стороне, попробуйте еще раз.
Пожалуйста, попробуйте еще раз
20 января 2021 г. Показать ссылки- Цыдулка Р.К. и др., Ред. Грудная боль. В: Руководство по неотложной медицине Тинтиналли. 8-е изд. McGraw-Hill Education; 2018.
- Stouffer GA, et al. Анамнез и физикальное обследование.В кн .: Кардиология Неттера. 3-е изд. Эльзевир; 2019. https://www.clinicalkey.com. По состоянию на 10 апреля 2020 г.
- Сердечный приступ. Национальный институт сердца, легких и крови. https://www.nhlbi.nih.gov/health/health-topics/topics/heartattack. По состоянию на 10 апреля 2020 г.
- Papadakis MA, et al., Eds. Болезнь сердца: симптомы и признаки. В: Текущая медицинская диагностика и лечение 2020. 59-е изд. McGraw-Hill Education; 2020. https://accessmedicine.mhmedical.com. Доступ 10 апреля 2020 г.
- Симптомы сердечного приступа. Американская Ассоциация Сердца. https://www.goredforwomen.org/en/about-heart-disease-in-women/signs-and-symptoms-in-women/symptoms-of-a-heart-attack. Доступ 13 апреля 2020 г.
- Deedwania PC. Тихая ишемия миокарда: эпидемиология, диагностика, лечение и прогноз. https://www.uptodate.com/contents/search. По состоянию на 10 апреля 2020 г.
.
11 возможных сердечных симптомов, которые нельзя игнорировать
Если что-то пойдет не так с вашим сердцем, знаете ли вы об этом?
Не все проблемы с сердцем имеют явные предупреждающие знаки. Не всегда бывает тревожное сцепление в груди, за которым следует падение на пол, как в фильмах. Некоторые сердечные симптомы даже не проявляются в груди, и не всегда легко понять, что происходит.
«Если вы не уверены, проверьте это», — говорит Чарльз Чемберс, доктор медицины, директор Лаборатории катетеризации сердца в Институте сердца и сосудов штата Пенсильвания им. Херши.
Это особенно верно, если вам 60 лет и старше, у вас избыточный вес, диабет, высокий уровень холестерина или высокое кровяное давление, — говорит Винсент Буфалино, доктор медицины, представитель Американской кардиологической ассоциации. «Чем больше у вас факторов риска, — говорит он, — тем больше вы должны беспокоиться о том, что может быть связано с сердцем».
Особенно остерегайтесь этих проблем:
1. Дискомфорт в груди
Это наиболее распространенный признак сердечной опасности. Если у вас заблокирована артерия или у вас сердечный приступ, вы можете почувствовать боль, стеснение или давление в груди.
«У всех есть разные слова для обозначения этого чувства», — говорит Чемберс. «Некоторые люди говорят, что это как будто на них сидит слон. Другие говорят, что это похоже на щипание или жжение».
Ощущение обычно длится дольше нескольких минут. Это может произойти, когда вы отдыхаете или когда занимаетесь физическими упражнениями.
Если это всего лишь кратковременная боль — или если это место болит сильнее, когда вы касаетесь его или надавливаете на него, — это, вероятно, не ваше сердце, — говорит Чемберс. Вам все равно следует обратиться к врачу.Если симптомы более серьезны и не проходят через несколько минут, вам следует позвонить 911 .
Также имейте в виду, что у вас могут быть проблемы с сердцем — даже сердечный приступ — без боли в груди. Это особенно распространено среди женщин.
2. Тошнота, несварение желудка, изжога или боль в желудке
У некоторых людей эти симптомы появляются во время сердечного приступа. По словам Чемберса, их может даже рвать.
Женщины чаще сообщают о симптомах этого типа, чем мужчины.
Конечно, у вас может быть расстройство желудка по многим причинам, не имеющим отношения к вашему сердцу.В конце концов, это могло быть просто то, что вы ели. Но нужно знать, что это также может произойти во время сердечного приступа.
Так что, если вы чувствуете себя так, и у вас есть риск сердечных заболеваний, позвольте врачу выяснить, что происходит, особенно если у вас также есть какие-либо другие симптомы из этого списка.
3. Боль, которая распространяется на руку
Другой классический симптом сердечного приступа — это боль, которая распространяется вниз по левой стороне тела.
«Он почти всегда начинается от груди и движется наружу», — говорит Чемберс.«Но у меня были пациенты, у которых в основном возникали боли в руках, которые, как выяснилось, были сердечными приступами».
4. Вы чувствуете головокружение или головокружение
Многие вещи могут заставить вас потерять равновесие или на мгновение почувствовать слабость. Возможно, вам не хватило еды или питья, или вы слишком быстро встали.
Но если вы внезапно почувствуете себя нестабильно, а также почувствуете дискомфорт в груди или одышку, немедленно обратитесь к врачу.
«Это может означать, что ваше кровяное давление упало, потому что ваше сердце не может качать кровь так, как должно», — говорит Буфалино.
5. Боль в горле или челюсти
Сама по себе боль в горле или челюсти, вероятно, не связана с сердцем. Скорее всего, это вызвано мышечной проблемой, простудой или проблемой носовых пазух.
Но если у вас есть боль или давление в центре груди, которое распространяется на горло или челюсть, это может быть признаком сердечного приступа. Позвоните 911 и обратитесь за медицинской помощью, чтобы убедиться, что все в порядке.
6. Вы быстро устаете
Если вы внезапно почувствуете усталость или одышку после того, как делали что-то, что у вас не было проблем в прошлом, например, поднимались по лестнице или носили продукты из машины, — немедленно запишитесь на прием к врачу. .
«Эти существенные изменения важнее для нас, чем каждая маленькая боль и боль, которые вы могли бы почувствовать», — говорит Буфалино.
Сильное истощение или необъяснимая слабость, иногда в течение нескольких дней, может быть симптомом сердечного заболевания, особенно у женщин.
7. Храп
Небольшой храп во время сна — это нормально. Но необычно громкий храп, похожий на удушье или удушье, может быть признаком апноэ во сне. Это когда вы несколько раз за ночь перестаете дышать на короткие промежутки времени, пока еще спите.Это создает дополнительную нагрузку на ваше сердце.
Ваш врач может проверить, нужно ли вам исследование сна, чтобы определить, есть ли у вас это заболевание. Если вы это сделаете, вам может понадобиться аппарат CPAP, чтобы сгладить дыхание во время сна.
8. Потливость
Холодный пот без видимой причины может сигнализировать о сердечном приступе. Если это происходит вместе с любым из этих других симптомов, позвоните 911 , чтобы немедленно попасть в больницу. Не пытайся водить самостоятельно.
9. Кашель, который не прекратится
В большинстве случаев это не признак болезни сердца.Но если у вас есть болезнь сердца или вы знаете, что подвержены риску, обратите особое внимание на такую возможность.
Если у вас продолжительный кашель с выделением белой или розовой слизи, это может быть признаком сердечной недостаточности. Это происходит, когда сердце не может справляться с потребностями организма, в результате чего кровь просачивается обратно в легкие.
Попросите врача выяснить, что вызывает у вас кашель.
10. Ваши ноги, ступни и лодыжки опухли
Это может быть признаком того, что ваше сердце не перекачивает кровь так эффективно, как должно.
Когда сердце не может качать кровь достаточно быстро, кровь скапливается в венах и вызывает вздутие живота.
Сердечная недостаточность также может затруднить выведение почками лишней воды и натрия из организма, что может привести к вздутию живота.
11. Нерегулярное сердцебиение
Для вашего сердца нормально биться, когда вы нервничаете или возбуждены, или пропускать или увеличивать биение время от времени.
Но если вы чувствуете, что ваше сердце бьется не по времени дольше нескольких секунд или если это случается часто, сообщите об этом своему врачу.
«В большинстве случаев это вызвано чем-то, что легко исправить, например, слишком большим количеством кофеина или недостатком сна», — говорит Буфалино. Но иногда это может указывать на состояние, называемое фибрилляцией предсердий, которое требует лечения. Так что попросите своего врача проверить это.
Сердечный приступ — NHS
Сердечный приступ (инфаркт миокарда или ИМ) — это серьезная неотложная медицинская помощь, при которой кровоснабжение сердца внезапно блокируется, обычно из-за тромба.
Сердечный приступ — это неотложная медицинская помощь.Позвоните в службу 999 и попросите скорую помощь, если подозреваете сердечный приступ.
Недостаток крови к сердцу может серьезно повредить сердечную мышцу и быть опасным для жизни.
Важный: Коронавирус (COVID-19)
В настоящий момент может быть трудно понять, что делать, если вы нездоровы.
По-прежнему важно получить медицинскую помощь, если она вам понадобится.
Не откладывайте, если вы чувствуете себя очень плохо или думаете, что что-то серьезно не так.Звоните 999.
Симптомы сердечного приступа
Симптомы сердечного приступа могут включать:
- Боль в груди — может казаться, что грудная клетка сдавливается или сдавливается тяжелым предметом, и боль может распространяться от груди к челюсти, шее, рукам и спине. дыхание
- ощущение слабости или головокружения, или и то, и другое
- непреодолимое чувство тревоги
Важно знать, что не все испытывают сильную боль в груди.Это особенно характерно для многих женщин. Боль часто бывает легкой и ошибочно принимается за несварение желудка.
Для определения наличия сердечного приступа важна комбинация симптомов, а не тяжесть боли в груди.
Лечение сердечных приступов
В ожидании скорой помощи можно разжевать, а затем проглотить таблетку аспирина (в идеале 300 мг), если у человека, страдающего сердечным приступом, нет аллергии на аспирин.
Аспирин помогает разжижать кровь и улучшает приток крови к сердцу.
Лечение сердечного приступа в больнице зависит от его серьезности.
Два основных вида лечения:
- с использованием лекарств для растворения тромбов
- хирургическое вмешательство, чтобы помочь восстановить кровь в сердце
Причины инфаркта
Ишемическая болезнь сердца (ИБС) является основной причиной сердечных приступов.
ИБС — это заболевание, при котором основные кровеносные сосуды, кровоснабжающие сердце, забиваются отложениями холестерина, известными как бляшки.
Перед сердечным приступом одна из бляшек лопается (разрывается), в результате чего на месте разрыва образуется сгусток крови.
Сгусток может блокировать приток крови к сердцу, вызывая сердечный приступ.
Восстановление после сердечного приступа
Время, необходимое для восстановления после сердечного приступа, будет зависеть от степени повреждения сердечной мышцы.
Большинство людей могут вернуться к работе после сердечного приступа. Некоторые люди достаточно хорошо себя чувствуют, чтобы вернуться к работе через 2 недели.Другим людям на выздоровление может потребоваться несколько месяцев. Насколько быстро вы сможете вернуться к работе, зависит от вашего здоровья, состояния вашего сердца и вида работы, которую вы выполняете.
Процесс восстановления направлен на:
- снижение риска повторного сердечного приступа за счет сочетания изменений образа жизни (например, здорового питания) и лекарств (например, статинов), которые помогают снизить уровень холестерина в крови
- постепенно восстанавливайте свою физическую форму, чтобы вы могли вернуться к нормальной деятельности (сердечная реабилитация)
Узнайте больше о восстановлении после сердечного приступа
Осложнения сердечного приступа
Осложнения сердечного приступа могут быть серьезными и, возможно, опасными для жизни.
К ним относятся:
- аритмии — это ненормальное сердцебиение. 1 тип — это когда сердце начинает биться все быстрее и быстрее, а затем перестает биться (остановка сердца)
- кардиогенный шок — когда мышцы сердца серьезно повреждены и больше не могут сокращаться должным образом для обеспечения достаточного количества крови для поддержания многих функций организма
- разрыв сердца — где мышцы, стенки или клапаны сердца раскалываются (разрыв)
Эти осложнения могут возникнуть быстро после сердечного приступа и являются основной причиной смерти.
Многие люди умирают внезапно от осложнения сердечного приступа, не дойдя до больницы или в течение первого месяца после сердечного приступа.
Прогноз часто зависит от:
- возраста — серьезные осложнения более вероятны по мере взросления
- тяжести сердечного приступа — насколько сердечная мышца была повреждена во время приступа
- сколько времени прошло до человек прошел лечение — лечение сердечного приступа должно начаться как можно скорее
Узнать больше об осложнениях сердечного приступа
Профилактика сердечного приступа
Есть 5 основных шагов, которые вы можете предпринять, чтобы снизить риск сердечного приступа (или повторного сердечного приступа):
- курильщикам следует бросить курить
- похудеть, если у вас избыточный вес или ожирение
- регулярно выполняйте упражнения — взрослые должны заниматься аэробной нагрузкой средней интенсивности не менее 150 минут (2 часа 30 минут) каждую неделю, если лечащий врач не рекомендует иное. минимум 5 порций фруктов и овощей в день
- умеренное употребление алкоголя
Видео: инфаркт
В этом видео рассматриваются симптомы, хирургические методы лечения и важность снижения факторов риска сердечного приступа.
Последний раз просмотр СМИ: 16 апреля 2021 г.
Срок сдачи обзора СМИ: 16 апреля 2024 г.
Последняя проверка страницы: 28 ноября 2019 г.
Срок следующего рассмотрения: 28 ноября 2022 г.
Симптомы сердечного приступа
Если вы подозреваете симптомы сердечного приступа, немедленно позвоните по номеру 999 и попросите скорую помощь.
Не волнуйтесь, если у вас есть сомнения. Фельдшеров скорее вызовут, чтобы они обнаружили, что была допущена честная ошибка, чем будет слишком поздно для спасения жизни человека.
Важный: Коронавирус (COVID-19)
В настоящий момент может быть трудно понять, что делать, если вы нездоровы.
По-прежнему важно получить медицинскую помощь, если она вам понадобится.
Не откладывайте, если вы чувствуете себя очень плохо или думаете, что что-то серьезно не так. Звоните 999.
Симптомы сердечного приступа
Симптомы сердечного приступа могут включать:
- боль в груди — ощущение давления, стеснения или сдавливания в центре груди
- боль в других частях тела — может ощущаться как если боль распространяется от груди к рукам (обычно поражается левая рука, но может поражать обе руки), челюсть, шею, спину и живот (живот)
- ощущение головокружения или головокружения
- потливость
- одышка дыхание
- тошнота (тошнота) или тошнота (рвота)
- непреодолимое чувство тревоги (похожее на приступ паники)
- кашель или хрип
Хотя боль в груди часто бывает сильной, некоторые люди могут испытывать только незначительная боль, похожая на несварение желудка.В некоторых случаях боли в груди может вообще не быть, особенно у женщин, пожилых людей и людей, страдающих диабетом.
Это общий набор симптомов, который помогает определить, есть ли у вас сердечный приступ.
Ожидание скорой помощи
Если у вас случился сердечный приступ, важно, чтобы вы отдыхали, пока ждете скорую помощь, чтобы избежать ненужной нагрузки на сердце.
Если аспирин доступен и у вас нет на него аллергии, медленно разжевывайте, а затем проглотите таблетку взрослого размера (300 мг), пока ждете скорую помощь.
Аспирин помогает разжижать кровь и улучшает приток крови к сердцу.
Остановка сердца
В некоторых случаях осложнение, называемое желудочковой аритмией, может вызвать остановку сердечных сокращений. Это называется внезапной остановкой сердца.
Признаки и симптомы, указывающие на то, что у человека произошла остановка сердца, включают:
- Кажется, что он не дышит
- Они не двигаются
- Они не реагируют на какие-либо раздражения, такие как прикосновения или разговоры
Если вы считаете, что у кого-то произошла остановка сердца, и у вас нет доступа к автоматическому внешнему дефибриллятору (AED), вам следует выполнить сжатие грудной клетки, так как это может помочь перезапустить сердце.
Компрессия грудной клетки
Чтобы сделать компрессию грудной клетки взрослому:
- Положите пятку руки на грудину в центре груди человека. Положите вторую руку поверх первой и сцепите пальцы.
- Используя вес своего тела (а не только руки), надавите прямо на грудь на 5–6 см.
- Повторяйте это, пока не приедет скорая помощь.
Стремитесь делать от 100 до 120 сжатий в минуту. Посмотрите видео о СЛР «только с рук» от British Heart Foundation.
Узнайте, как реанимировать ребенка.
Автоматический внешний дефибриллятор (AED)
Если у вас есть доступ к AED, вы должны его использовать. AED — это безопасное портативное электрическое устройство, которое большинство крупных организаций используют как часть оборудования для оказания первой помощи.
Он помогает установить регулярное сердцебиение во время остановки сердца, отслеживая сердцебиение человека и, при необходимости, поражая его электрическим током.
Узнайте больше о AED от Arrhythmia Alliance.
Стенокардия и сердечные приступы
Стенокардия — это синдром (совокупность симптомов, вызванных основным заболеванием), вызванный ограничением подачи богатой кислородом крови к сердцу.
Люди со стенокардией могут испытывать симптомы, аналогичные сердечному приступу, но обычно они возникают во время физических упражнений и проходят в течение нескольких минут.
Однако иногда у людей со стенокардией может случиться сердечный приступ. Важно понимать разницу между симптомами стенокардии и сердечного приступа.Лучший способ сделать это — помнить, что симптомы стенокардии можно контролировать с помощью лекарств, а симптомы сердечного приступа — нет.
Если у вас стенокардия, возможно, вам прописали лекарство (тринитрат глицерина), которое улучшит ваши симптомы в течение 5 минут. Если первая доза не сработает, вторую дозу можно принять через 5 минут, а третью — через 5 минут.
Если боль не исчезнет, несмотря на прием 3 доз тринитрата глицерина в течение 15 минут, позвоните в службу 999 и вызовите скорую помощь.
Последняя проверка страницы: 28 ноября 2019 г.
Срок следующего рассмотрения: 28 ноября 2022 г.
Сердечный приступ | Heart Foundation
Наиболее частой причиной сердечного приступа является ишемическая болезнь сердца.
Сердце — это мышечный насос размером чуть больше кулака. Это одна из ваших самых важных мышц, поскольку она качает кровь по всему телу через систему кровообращения.Ваша кровь несет в себе кислород, в котором все время нуждается каждая клетка вашего тела.Ваше сердце перекачивает богатую кислородом кровь от легких к сердцу, а затем к остальному телу.
Что такое сердечный приступ?
Для того, чтобы ваше сердце функционировало должным образом, оно нуждается в хорошем кровоснабжении. Сердечный приступ возникает, когда коронарная артерия, которая снабжает кровью сердце, блокируется. Это останавливает кровоток и снижает количество кислорода, попадающего в сердечную мышцу. Это вызывает наиболее распространенные симптомы сердечного приступа: дискомфорт или боль в груди, которые могут распространяться на руки, шею, челюсть или спину.В отличие от стенокардии этот дискомфорт часто длится более 10 минут.
Ваше сердце может быть повреждено из-за прерывания кровотока, вызванного сердечным приступом. Чем дольше засорение остается без лечения, тем больше повреждений. Без срочного лечения для восстановления кровотока повреждение может быть необратимым.
Сердечный приступ может привести к летальному исходу. Ежедневно от сердечного приступа умирает в среднем 21 австралийец. Каждые девять минут один пациент поступает в австралийскую больницу с сердечным приступом.
Если вы или кто-то из ваших знакомых испытываете симптомы сердечного приступа в течение более 10 минут отдыха, или если симптомы серьезны или ухудшаются, немедленно позвоните в службу «Тройной ноль» (000).
Инфаркт миокарда также называют инфарктом миокарда (ИМ).
Что вызывает сердечный приступ?
Самая частая причина сердечного приступа — ишемическая болезнь сердца. Это происходит, когда коронарная артерия, которая снабжает кровью сердце, сужается из-за образования бляшек.Зубной налет состоит из жира, холестерина и других материалов. Суженная артерия снижает приток крови к сердечной мышце.Во время сердечного приступа бляшка от стенки артерии отрывается (разрывается) и может образовывать сгусток. Это может заблокировать кровоток по артерии и вызвать повреждение сердечной мышцы.
Другие причины сердечного приступа помимо закупорки
Не все сердечные приступы вызваны ишемической болезнью сердца и разрывом бляшки.Некоторые сердечные приступы возникают при сокращении (спазмах) и сужении коронарной артерии.Как и ишемическая болезнь сердца, это также снижает или останавливает кровоток, достигающий сердца. Если в артерии наблюдается сильный спазм, это может вызвать сердечный приступ.
Сердечный приступ также может быть вызван разрывом стенки коронарной артерии (спонтанное расслоение коронарной артерии).
В чем разница между сердечным приступом и остановкой сердца?
Сердечный приступ
Сердечный приступ происходит, когда артерия, поставляющая кровь к вашему сердцу, блокируется, что останавливает кровоток и снижает количество кислорода, попадающего в ваше сердце.Человек, страдающий сердечным приступом, обычно находится в сознании и может жаловаться на дискомфорт в груди, боль или другие симптомы.
Остановка сердца
Акардиальная остановка возникает, когда ваше сердце перестает биться из-за электрической неисправности.Человек с остановкой сердца будет без сознания (не сможет ответить) и не сможет дышать. Это потому, что их сердце внезапно перестало биться, и кровь больше не может поступать в мозг, сердце и легкие.
Остановка сердца — это неотложная медицинская помощь.Если сердце не перезапустить немедленно, остановка сердца может привести к повреждению мозга, а затем к смерти. На счету каждая секунда. Если вы стали свидетелем остановки сердца, немедленно позвоните в службу «Тройной ноль» (000). Сжатие грудной клетки и использование дефибриллятора (AED) могут повысить шансы человека на выживание.
Предупреждающие знаки и симптомы сердечного приступа
Распознавание симптомов сердечного приступа и звонок по номеру Triple Zero (000) может спасти вашу жизнь или жизнь близкого человека. Важно, чтобы все, как мужчины, так и женщины, знали предупреждающие признаки и симптомы сердечного приступа, потому что раннее лечение жизненно важно.Чем дольше не лечить закупорку, тем больше повреждений.
Наиболее распространенные признаки сердечного приступа:
- Дискомфорт или боль в груди (стенокардия). Это может ощущаться как дискомфортное давление, боль, онемение, сдавливание, ощущение полноты или боли в груди. Этот дискомфорт может распространиться на ваши руки, шею, челюсть или спину. Это может длиться несколько минут или приходить и уходить
- Головокружение, бред, слабость или чувство тревоги
- Тошнота, несварение желудка, рвота
- Одышка или затрудненное дыхание — с дискомфортом в груди или без него
- Потоотделение или простуда пот.
Загрузите наш план действий по предупреждению сердечного приступа
Как узнать, что у вас сердечный приступ, а не что-то менее серьезное?
Симптомы сердечного приступа могут быть разными для каждого человека. Нет двух одинаковых сердечных приступов, даже для одного и того же человека. У вас может быть только один или несколько симптомов. Иногда симптомы сердечного приступа не являются классической «сокрушительной болью в груди», которую вы можете ожидать.Вы можете ощущать менее очевидные симптомы, например чувство жжения в груди и одышку.Иногда у вас может вообще не быть «предупреждающих симптомов». Фактически, ваш врач может даже обнаружить, что у вас был тихий сердечный приступ.
Сердечный приступ можно диагностировать только с помощью медицинских тестов. Единственный способ узнать, что вы испытываете, — это срочно обратиться за помощью. В худшем случае у вас может быть что-то менее серьезное. В лучшем случае вы получите необходимое лечение.
Не игнорируйте предупреждающие знаки сердечного приступа. На счету каждая минута. Загрузите наш план действий при сердечном приступе.
Если вы заметили тревожные признаки сердечного приступа или беспокоитесь, что у вас или у кого-то из ваших знакомых случился сердечный приступ, — сообщите об этом кому-нибудь. Если симптомы серьезны, ухудшаются или длятся более 10 минут, немедленно позвоните в службу «Тройной ноль» (000).
Как снизить риск сердечного приступа?
Знание своего риска ишемической болезни сердца — это первый шаг к снижению риска сердечного приступа. Однако многие люди не знают, что им грозит опасность.Более двух третей взрослого населения Австралии, или 12 миллионов человек, имеют три или более факторов риска сердечного приступа 1 .Лучший способ узнать, у вас есть риск сердечного приступа, — это обратиться к терапевту для проверки здоровья сердца, если вам больше 45 лет (или 30 лет для аборигенов и жителей островов Торресова пролива).
Вы можете снизить риск, изменив свой образ жизни с помощью врача.
Как диагностируется сердечный приступ?
Сердечный приступ — неотложная медицинская помощь.Если вы испытываете симптомы сердечного приступа, позвоните в службу «Тройной ноль» (000) и попросите скорую помощь. Скорая помощь — самый безопасный способ попасть в больницу и самый быстрый способ обратиться за медицинской помощью. Лечение может начаться по прибытии сотрудников скорой помощи, что сэкономит драгоценные минуты и предотвратит повреждение сердечной мышцы.
Когда вы попадете в больницу, ваш врач проведет тесты, чтобы определить, есть ли у вас сердечный приступ.
Эти тесты также позволят определить количество повреждений, нанесенных вашему сердцу, и определить лучший курс лечения.
Эти тесты включают:
- Электрокардиограмма (ЭКГ)
- Анализы крови
- Коронарная катетеризация (ангиограмма)
Как лечится сердечный приступ?
Сердечный приступ требует неотложной помощи, чтобы восстановить кровоток к сердцу. Чем быстрее это произойдет, тем меньше будет повреждена сердечная мышца. Лечение сердечного приступа может включать прием лекарств или хирургическое вмешательство.
5 предупреждающих знаков сердечного приступа, о которых вы можете не знать
Так же, как нет двух одинаковых сердец, нет двух одинаковых сердечных приступов, даже для одного и того же человека.У всех разные, и предупреждающие знаки, которые испытывает человек перед сердечным приступом, могут сильно отличаться от человека к человеку.
Сердечный приступ случается, когда одна или несколько коронарных артерий, кровоснабжающих сердце, блокируются. Это означает, что кровь и кислород не могут достичь сердца и вызывают повреждение сердечной мышцы.
Дискомфорт или боль в груди (также известная как стенокардия) — наиболее частый предупреждающий признак сердечного приступа. Это может быть ощущение дискомфортного давления, боли, онемения, сдавливания или переполнения в груди.Многие люди знакомы с этим предупреждающим знаком, поскольку это классический знак, который часто изображают по телевизору или в фильмах. Иногда люди описывают боль или дискомфорт как «слон, сидящий у меня на груди». Он может распространяться на руки, шею, челюсть или спину, длиться несколько минут или приходить и уходить волнами. Однако важно помнить, что у некоторых людей опасный для жизни сердечный приступ может начаться медленно, с легкой боли или дискомфорта. В других случаях люди могут вообще не испытывать боли в груди.
Знаете ли вы, что существуют менее очевидные и менее распространенные предупреждающие знаки, которые могут возникнуть у людей перед сердечным приступом? Вот пять, которых вы могли не ожидать:
1. Головокружение, бред или слабость
Если вы внезапно стали неуверенно стоять на ногах, комната начинает вращаться или ваше зрение начинает ослабевать, ваше тело может предупреждать вас о надвигающемся сердечном приступе. Немедленно сообщите кому-нибудь, если вы испытываете эти симптомы.2. Тошнота, несварение желудка или рвота
Несварение, тошнота и рвота могут быть симптомами многих заболеваний, но важно не игнорировать их, поскольку они могут быть предупреждающим признаком опасного для жизни сердечного приступа.Лучший способ убедиться, что то, что вы переживаете, имеет решающее значение, — это срочно обратиться за помощью. Медицинские тесты могут диагностировать причину ваших симптомов, и если это сердечный приступ, чем раньше вы получите помощь, тем лучше.3. Одышка
Одышка может быть вызвана физической активностью, экстремальными температурами или большой высотой. Это также может быть обычным симптомом многих других заболеваний. Тем не менее, сжатие в груди, затрудненное дыхание или одышка с дискомфортом в груди или без него иногда могут быть предупредительным признаком сердечного приступа.Если вы испытываете одышку, что для вас не является нормальным явлением, лучше сразу же обратиться за медицинской помощью.4. Потливость или холодный пот
Потливость или холодный пот — то есть внезапный озноб в теле, независимо от температуры окружающей среды — также могут быть предупреждающими признаками сердечного приступа.5. Никаких предупреждающих знаков
Наконец, вполне возможно испытать «тихий сердечный приступ», при котором у вас могут вообще не быть никаких симптомов. В этом случае ваш сердечный приступ может проявиться только позже.Возможно проявление нескольких из этих симптомов или только одного. Обычно они длятся не менее 10 минут и могут появиться внезапно или со временем ухудшиться.
Знаете ли вы, что женщины чаще, чем мужчины, страдают от перечисленных выше не связанных с грудной клеткой симптомов, наряду с чувством усталости или усталости? Узнайте больше о конкретных предупреждающих знаках и факторах риска для женщин.
Вот несколько полезных для сердца советов, которые помогут снизить вероятность сердечного приступа:
- Не курите
- Регулярно выполняйте физические упражнения
- Соблюдайте здоровую диету
- Поддерживайте здоровую массу тела
- Уменьшите потребление алкоголя
- Заботьтесь о своем психическом здоровье
- Управляйте высоким кровяным давлением и холестерином
- Для людей при диабете контролировать уровень сахара в крови.
Предупреждающие знаки сердечного приступа различаются, и важно их распознать, так как игнорирование их может быть фатальным.

 Это лекарство помогает предотвратить слипание тромбоцитов (образование сгустков крови) и снижает риск смерти в результате сердечного приступа.
Это лекарство помогает предотвратить слипание тромбоцитов (образование сгустков крови) и снижает риск смерти в результате сердечного приступа.

