быстро распознать инфаркт и спасти сердце
P { margin-bottom: 0.2ПЕРВЫЙ ПРИЗНАК — ПЛОХОЙ СОН
Принято считать, что первый признак проблем сердцем — боли в левой части грудной клетки. Но на самом деле так проявляется либо уже развившаяся стенокардия (то есть когда сердце совсем ослабело и плохо сокращается), либо вообще проблемы, не имеющие отношения к сердцу, например, гастрит или мышечная невралгия. У пожилых людей на самом деле самые частые первые сигналы сердечно-сосудистых неполадок проявляются так:
— Нарушение сна (когда человек не может толком заснуть вечером, такая лихорадочная тревожность, нехватка воздуха, трудно найти удобное положение для сна, давит в левом боку или в груди, если частенько вскакиваете среди ночи — тоже как бы без особых причин). С утра это проходит и даже отдаляется в памяти, но все же является важным сигналом к тому, чтобы проверить сердце.
— Дневная усталость и сонливость днем – казалось бы непонятно от чего. Многие списывают это на возраст и не придают какого-либо значения.
— Ощущение нехватки воздуха при привычных физнагрузках (например, появляется одышка, когда поднимаетесь по лестнице всего лишь на пару-тройку пролетов). И просто отговорка, мол, все мы не молодеем, здесь не работает — надо сперва проверить сердце.
— Сердцебиения, учащение или неровность пульса без усиленной нагрузки, а при обычных бытовых вещах, например, после сытного обеда, похода в магазин.
— Ухудшение реакции на, в общем-то, привычные бытовые стрессы, например, после разговора с близкими на повышенных тонах или просмотра задевшего вас за живое тяжелого сюжета по телевизору. Трудно успокоить сердце, оно «выпрыгивает» из груди. Это говорит о том, что
«ЗАТЕРЯННЫЙ» ИНФАРКТ
Чем моложе человек, тем более яркая «картина» сердечного приступа, рассказывает кардиолог Тамара Огиева. А у пожилых людей, тем более уже несколько лет страдающими ишемической болезнью и приступами стенокардии (болей в груди), мелкоочаговый инфаркт может затеряться в «букете» других болезней. Знаете выражение «рубцы на сердце»? Так вот это реальные следы от пропущенных инфарктов.
НЕ ПРОПУСТИТЬ СЕРДЕЧНЫЙ ПРИСТУП
В результате спазма коронарного сосуда или закупорки тромбом кровь не может пробиться к сердцу, начинается кислородное голодание его тканей. Вскоре в сердечной мышце возникает очаг некроза (омертвения). Это и есть инфаркт. В зависимости от участка поражения инфаркты делятся на мелкоочаговые и крупноочаговые (обширные).
Думаете, с животом проблемы? А это сердце
Классические симптомы инфаркта:
— сильная, давящая боль за грудиной (длится дольше 15 минут),
— нарастание одышки,
— посинение губ,
— холодный пот и жуткий страх смерти, что объясняется общим кислородным голоданием.
Но! Сейчас все чаще врачи сталкиваются с нетипичными проявлениями. Инфаркт — гастралгическая форма — проявляется внезапной болью (чаще с левой стороны) и вздутием живота. Так что если нет четких признаков того, что у человека расстройство пищеварения, зато есть такие симптомы, как посинение губ, одышка и бледность лица, не делайте промывания желудка. Сначала нужно исключить проблемы с сердцем.
Иногда единственным проявлением сердечного приступа может быть боль в левой руке, плече, боль в нижней челюсти слева, зубная боль (также слева). Если такая боль началась после нагрузки, ей нет других логических объяснений, вы относитесь к группе риска — это повод поскорее вызвать врача.
ДЕЙСТВУЕМ БЫСТРО
В 70% случаев смерть от инфаркта наступает из-за несвоевременно и неправильно оказанной первой помощи, — говорит профессор кардиологии д.м.н. Сергей Терещенко. — 30% больных с обширными острыми инфарктами вообще погибают, не дождавшись «Скорой». Потому при подозрении на инфаркт действуйте быстро:
! Дать 1-2 таблетки нитроглицерина под язык. Удобнее всего нитропрепараты в форме (например, нитроминт, нитронг-форте). Спреем надо брызнуть под язык, лекарство немедленно попадет в кровь.
! Разжевать таблетку аспирина.
! Уложить человека так, чтобы ноги были выше головы.
! Не делайте самостоятельно массаж сердца: если есть аритмия, это может повредить.
! И немедленно вызвать «Скорую»!
КСТАТИ
Что поможет поставить верный диагноз?
— ЭКГ (электрокардиограмма) — основной метод диагностики сердечного приступа. В 80% случаев она информативна. Но остальных случаев при однократном снятии изменений не показывает. Тогда проводят холтеровское мониторирование: к груди больного прикрепляют специальный приборчик и наблюдают ЭКГ в динамике, несколько часов или сутки, поясняет кардиолог Тамара Огиева.
— ЭХО-кардиография
— Анализ крови на исследование определенных ферментов.
— Коронарография – самое информативное исследование состояния коронарных (то есть идущих к сердцу) сосудов. Она относится к виду малоинвазивных, то есть щадящих методик, риск которых для здоровья минимален. Как ее проводят? Сначала делают местную анестезию, сам пациент на время всей процедуры находится в сознании. Потом делают крошечный прокол в бедре или предплечье, через который вводят специальный катетер с рентенконтрастным веществом. А затем катетер отправляется в путешествие по сосудам прямиком к сердцу. Все его перемещения показываются на экране монитора — ангиографа. И если где-то в пути возникает «затор» или сужение сосудов, врач сразу это фиксирует.
Самое раннее во сколько лет может случится сердечный приступ и остановка сердца?
Подобные явления не зависят от возраста. Такая ситуация может произойти через несколько минут или секунд после рождения ребенка, например, с врожденным пороком сердца.
все завсит от состояния здоровья. вообще все с рождеия возможно
Сергей… даже у эмбрионов останавливается сердце.
сейчас в любой! мужчины более подвержены инфарктам и т д. у женщин пока не не наступит менопауза довольно редко. я сама работаю в москве в отделении инфарктной кардиологии самое ранне в моей практике это был обширный инфаркт миокарда в 26 лет у мужчины! а вообще сейчас все чаще и чаще бывают больные от 30 лет. и выше. хотя естьи феномены сейчас у нас лежит бабуля ей 99 лет 100 лет исполнится летом! и она вполне хорошо выглядит для старушки отлично ходит и сама себя обслуживает!
Это может случиться в любом возрасте
10 признаков сердечного приступа
Увы, метеочувствительность – это не миф. Особенно остро из-за перепадов погоды, такой снежной бури, например, как сегодня, возрастает количество обращений к врачам. Уязвимы люди с сердечно-сосудистыми или другими хроническими заболеваниями. а также с проблемами опорно-двигательного аппарата, бронхолегочной системы. К сожалению, в период перепадов температуры или давления число инсультов, сердечных приступов растет. Да и сама по себе такая снежная погода весной — стресс.
По-медицински, сердечный приступ — это гибель части сердечной мышцы из-за недостаточного притока крови к ней. Называют его инфаркт или коронарный тромбоз. Случается приступ, когда один из кровеносных сосудов, питающих сердечную мышцу, закупоривается тромбом. Или происходит спазм артерии, питающий миокард – сердечную мышцу. Чаще всего это происходит под влиянием стресса.
Симптомы сердечного приступа
— Неприятные ощущения в груди, колющая боль.
— Кашель.
— Головокружение.
— Одышка.
— Бледность с сероватым оттенком.
— Чувство страха, паника.
— Тошнота.
— Беспокойство.
— Холодный пот на лице.
— Рвота.
Человек, у которого происходит сердечный приступ, в первую очередь чувствует боль в груди. Затем неприятные ощущения распространяются на шею, лицо и руки, а иногда даже спину и живот. Боль может продолжаться от нескольких минут до нескольких часов. Обычно человек чувствует себя немного лучше, если меняет положение тела или ложится.
Что такое «тихий инфаркт»?
У людей старше 75 лет и страдающих диабетом может произойти «тихий инфаркт», который не сопровождается болевыми ощущениями вообще. Примерно одна пятая таких инфарктов не диагностируется. Повреждение сердечной мышцы у переживших «тихий инфаркт» прогрессирует, поскольку оно не выявлено и не лечится.
Факторы риска
— Возраст считается основным фактором риска сердечного приступа. Наиболее часто инфаркт настигает мужчин старше 45 лет и женщин старше 55 лет.
— Приступы стенокардии (недостаток питания сердечной мышцы). Нередко инфаркт и стенокардию путают, поскольку их симптомы очень похожи: боль в груди и одышка наблюдаются в обоих случаях. Но симптомы стенокардии снимаются приемом специальных препаратов в течение 15–30 минут, а инфаркта – нет.
— Повышенный уровень холестерина в крови или атеросклероз. При этих заболеваниях риск образования тромбов и блокирования кровотока в сосудах сердца повышен.
Кроме того, к факторам риска развития инфаркта относятся:
— Диабет.
— Гипертония.
— Жирная пища.
— Ожирение. Максимально допустимый обхват талии для женщин – 94 сантиметра, для мужчин –102 сантиметра. Превышение этих значений увеличивает риск сердечно-сосудистых заболеваний.
— Курение.
— Отсутствие физической активности.
— Стрессы.
— Генетическая предрасположенность. У тех, чьи родственники страдали сердечными приступами, риск развития этого заболевания повышен.
До и после катастрофы. Что делать при сердечном приступе | Здоровая жизнь | Здоровье
Какие симптомы говорят о нём и как действовать в такой ситуации?
 Наш эксперт – руководитель сердечно-сосудистого центра ГКБ № 51 г. Москвы, доктор медицинских наук Дмитрий Затейщиков.
Наш эксперт – руководитель сердечно-сосудистого центра ГКБ № 51 г. Москвы, доктор медицинских наук Дмитрий Затейщиков.
Не медлить!
Основная причина ОКС – разрыв атеросклеротических бляшек в сосуде сердца. На месте «катастрофы» немедленно активизируются тромбоциты (тельца крови), закрывая собой брешь в стенке сосуда. Эта заплатка – тромб – может затруднить прохождение крови, и сердце начинает испытывать недостаток кислорода, называемый ишемией. Если продолжительность кислородного голодания больше 20 минут, то в его зоне начинают гибнуть клетки сердечной мышцы, то есть развивается инфаркт миокарда, который может закончиться гибелью больного.
Поэтому в такой ситуации нужно не размышлять, что происходит, а как можно быстрее вызывать «скорую».
Что должно насторожить? Боль в грудной клетке, чувство нехватки воздуха. Если боль сильная, человек, конечно, пугается и спешит вызвать врача. Но сильно болит не всегда. Поэтому, если ощущения дискомфорта не исчезают в течение 15 минут, необходимо набрать 03 или 103 (со стационарного телефона или таксофона).
Что можно сделать до приезда врача? Принять таблетку аспирина. Но её обязательно нужно разжевать, чтобы препарат быстрее растворился в крови и начал действовать.
Что ждёт пациента в больнице? Прежде всего сделают ЭКГ и проведут дополнительные исследования: если инфаркт не вызывает сомнений – срочно отправят в операционную! В зависимости от состояния пациента проведут мини-операцию, то есть введут катетер в сосуды сердца и уберут в них сужения, затем поставят стент, но иногда необходимо более обширное хирургическое вмешательство.

Если же при ОКС показания электрокардиограммы не столь грозные и время в запасе есть, проведут дополнительные исследования: УЗИ сердца, измерят биомаркеры – их появление в крови позволяет выявить даже очень небольшой инфаркт миокарда, который не проявляет себя изменениями на электрокардиограмме.
Чем раньше будет оказана помощь, тем больше шансов спасти ткань сердечной мышцы от необратимых повреждений. Если успеть помочь больному в течение 60 минут, то вероятность его гибели существенно уменьшается.
На заметку
К факторам риска развития сердечно-сосудистых заболеваний относятся:
- повышенный уровень «плохого» холестерина,
- курение,
- гипертония,
- сахарный диабет,
- избыточный вес,
- инфаркт миокарда или инсульт у родственников первой линии родства в возрасте до 55 лет.
А после выписки?
Лечение после выписки преследует несколько целей: во‑первых, сохранить проходимость сосуда сердца, подвергнутого стентированию, во‑вторых, не допустить тромбообразования в других (неоперированных) сосудах сердца и, наконец, стабилизировать атеросклеротические бляшки, предотвращая их рост. Поэтому лидирующую роль играют препараты, воздействующие на процесс атерогенеза (статины), и лекарства, угнетающие активность свёртывающей системы крови. Последняя группа разделяется на лекарства, препятствующие «слипанию» тромбоцитов, антиагреганты, и на препараты, непосредственно угнетающие образование тромбов, – антикоагулянты. Традиционный антиагрегант аспирин сегодня у больных, перенёсших ОКС, используют в сочетании с одним из антиагрегантов следующего поколения, что делает лечение существенно эффективнее.
Что зависит от врача? Важно правильно «вычислить» риск повторения инфаркта и сопоставить его с риском побочного действия лекарств. На этом основании принимается решение о том, какие препараты и как долго должны назначаться больным.
Что зависит от самого пациента? Важно понимать, что после инфаркта и при других серьёзных заболеваниях сердечно-сосудистой системы лечиться предстоит не курсом, а постоянно. Однако, как показывают наблюдения, 10% больных бросают приём лекарств в первый же месяц после выписки из больницы. Это ведёт к резкому увеличению риска рецидива катастрофы и фактически означает, что колоссальные средства, потраченные на лечение такого больного, были выброшены зря.
Второе принципиальное условие – коррекция образа жизни. Это безусловный отказ от курения, в том числе пассивного, правильное питание и сверхосторожное отношение к алкоголю. После инфаркта миокарда для большинства больных необходимы физические нагрузки, интенсивность которых определяет врач.
Три правила, как спасти жизнь при сердечном приступе без лекарств
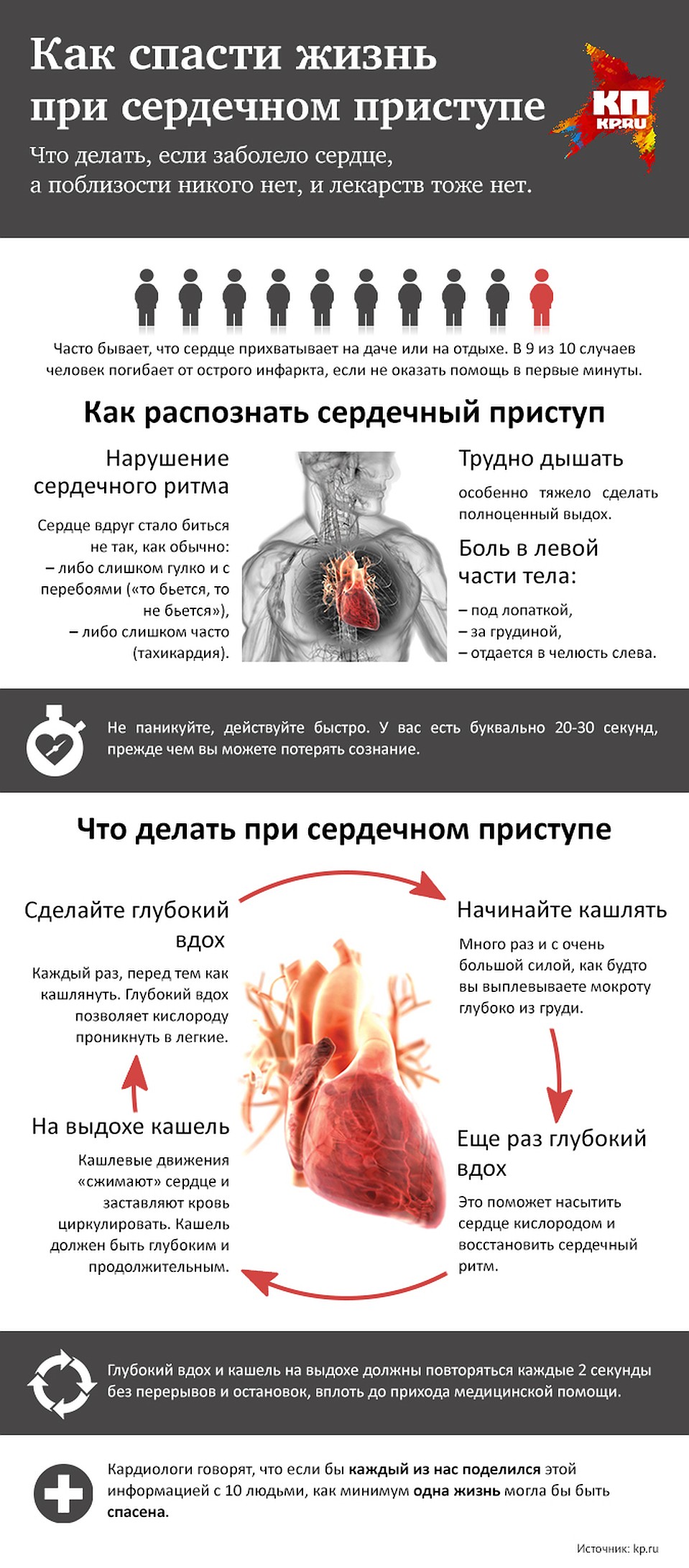
1. Как распознать сердечный приступ? Сердце вдруг стало биться не так, как обычно: либо слишком гулко и с перебоями («то бьется, то не бьется»), либо слишком часто (тахикардия). В груди тяжесть, может быть боль в левой части тела (под лопаткой, за грудиной, отдается в челюсть слева). Трудно дышать, особенно сделать полноценный выдох. Не паникуйте, действуйте быстро. У вас есть буквально два-три десятка секунд, прежде чем можете потерять сознание.
2. Начинайте кашлять — много раз и с очень большой силой. Каждый раз, перед тем как кашлянуть, сделайте глубокий вдох, кашель должен быть глубоким и продолжительным, как будто вы выплевываете мокроту глубоко из груди.
3. Еще раз: глубокий вдох, на выдохе кашель. Это поможет насытить сердце кислородом и восстановить сердечный ритм. Глубокий вдох и кашель на выдохе должны повторяться каждые 2 секунды без перерывов и остановок, вплоть до прихода медицинской помощи.
Глубокий вдох позволяет кислороду проникнуть в легкие, а кашлевые движения «сжимают» сердце и заставляют кровь циркулировать. Это давление на сердце также помогает ему добиться своего нормального ритма.
Кардиологи говорят, что если бы каждый из нас поделился этой информацией с 10 людьми, как минимум одна жизнь могла бы быть спасена.
Если бы каждый из нас поделился этой информацией с 10 людьми, как минимум одна жизнь могла бы быть спасена
КОММЕНТАРИЙ КАРДИОЛОГА
Что еще сделать, если «прихватило»
Сергей Терещенко, д.м.н., профессор Института клинической кардиологии, председатель секции неотложной кардиологии Всероссийского научного общества кардиологов и заведующий кафедрой Скорой медицинской помощи МГМСУ:
— Самый частый признак сердечного приступа — боль за грудиной с отдачей в руку или челюсть. Иногда может проявляться чувство удушья. Что в этой ситуации делать? Сразу дать нитроглицерин. И обязательно аспирин, который нужно разжевать. И сразу же вызвать «Скорую помощь».
Через пять минут, если болевой синдром не проходит, дать повторно нитроглицерин и таблетку ацетилсалициловой кислоты. Только в двух ситуациях аспирин противопоказан. Когда на него есть аллергия (аспириновая астма) или активное кровотечение — при язве, например.
Сердечный приступ: симптомы, причины, что делать
 Огромное количество людей по всему миру ощущают проблемы со своим сердцем в той или иной мере. Особо опасным является сердечный приступ или инфаркта миокарда (ИМ), который является постоянным повреждением сердечной мышцы. “Мио” означает мышца, “кардиальный” относится к сердцу, и “миокарда” означает гибель участка ткани в связи с отсутствием кровяного питания. Причем участок ткани, который будет поврежден уже не восстановится и будет просто “заплаткой”, не выполняющей необходимых функций.
Огромное количество людей по всему миру ощущают проблемы со своим сердцем в той или иной мере. Особо опасным является сердечный приступ или инфаркта миокарда (ИМ), который является постоянным повреждением сердечной мышцы. “Мио” означает мышца, “кардиальный” относится к сердцу, и “миокарда” означает гибель участка ткани в связи с отсутствием кровяного питания. Причем участок ткани, который будет поврежден уже не восстановится и будет просто “заплаткой”, не выполняющей необходимых функций.
Содержание статьи
Что происходит во время сердечного приступа?
Сердечная мышца требует постоянной подачи обогащенной кислородом крови, чтобы питать ее. Коронарные артерии обеспечивают сердце этим критическим кровоснабжением. Если у вас возникает заболевание коронарной артерии, эти артерии сужаются, и кровь не может течь в том объеме, который требуется для нормальной работы сердечной мышцы. Жирные составляющие, кальций, белки, а также воспалительные клетки создают в артериях бляшки различных размеров.Если сгусток крови полностью закрывает артерию, сердечная мышца начинает испытывать кислородное “голодание”. В течение короткого времени такого голодания, клетки сердечной мышцы начинают умирать, вызывая необратимые повреждения. Это сердечный приступ.
В другом варианте сердечный приступ может быть вызван спазмом коронарной артерии. Во время коронарного спазма, коронарные артерии резко сужаются и уменьшают приток крови к сердечной мышце (ишемия). Это может произойти в состоянии покоя, и даже может возникнуть у людей без существенной болезни коронарной артерии.
Каждая коронарная артерия поставляет кровь к “своей” области сердечной мышцы. Количество повреждений сердечной мышцы зависит от размера площади, в которую поставляла кровь закупоренная артерия и времени между наступлением сердечного приступа и лечением.
Исцеление сердечной мышцы начинается вскоре после сердечного приступа и занимает около восьми недель. Так же, как раны на коже, рана на сердце будет заживать, и в поврежденной области будет формироваться шрам. Но, новая рубцовая ткань не сможет сокращаться. Поэтому способность сердца к перекачке крови уменьшается после сердечного приступа. Количество потерянных насосных способностей зависит от размера и расположения рубца.
Симптомы сердечного приступа
Симптомы инфаркта включают:
- Дискомфорт, давление, тяжесть или боль в груди, руке или ниже грудины
- Дискомфорт отдающий в спину, челюсти, горло или руку
- Наполненность, расстройство желудка, или ощущение удушья (может проявлять себя как изжога)
- Потливость, тошнота, рвота или головокружение
- Выраженная слабость, беспокойство, или одышка
- Быстрое или нерегулярное сердцебиение
Во время сердечного приступа описанные симптомы могут длиться 30 минут или дольше и не прекращаются от отдыха или приема нитроглицерина под язык.
У некоторых людей в момент наступления сердечного приступа может не появляться никаких симптомов (“молчаливый” инфаркт миокарда). Молчаливый инфаркт может произойти у любого человека, но наиболее он распространен среди людей с диабетом.
8 способов снизить риск сердечного приступа
Если вы хотите предпринять меры и снизить для себя риск развития сердечного заболевания, существует несколько управляемых факторов риска.
Бросить курить
 Если вы курите, то риск развития сердечных заболеваний в 2-4 раза выше, чем у некурящего. Вы удваиваете риск возникновения сердечного приступа, если вы курите пачку сигарет в день. Это относится и к вам, если вы курите сигары или трубку, хотя курильщики сигарет находятся в высшей категории риска. Некурящие также должны быть осведомлены об опасностях и повышенном риске, если вы пассивный курильщик (рядом с вами кто-то курит).
Если вы курите, то риск развития сердечных заболеваний в 2-4 раза выше, чем у некурящего. Вы удваиваете риск возникновения сердечного приступа, если вы курите пачку сигарет в день. Это относится и к вам, если вы курите сигары или трубку, хотя курильщики сигарет находятся в высшей категории риска. Некурящие также должны быть осведомлены об опасностях и повышенном риске, если вы пассивный курильщик (рядом с вами кто-то курит).
Высокий уровень холестерина
Это относится и к вам, если у вас есть повышенный уровень общего холестерина, высокий уровень холестерина ЛПНП, высокий уровень триглицеридов, и / или низкий уровень холестерина ЛПВП. Есть, правда, исключения из этого правила. Если вы ведете здоровый, активный образ жизни и ваши уровни повышены, вы должны обсудить эту ситуацию с вашим врачом. После исследования анализов врач сможет определить, подвержены ли вы повышенному риску сердечно-сосудистых заболеваний или нет.Высокое кровяное давление
 Высокое кровяное давление заставляет сердце работать тяжелее, чем обычно. Это заставляет сердце функционирует неэффективно и увеличивает риск сердечного приступа. Пока мы рассматриваем эти контролируемые факторы риска, помните, что наличие более чем одного фактора риска увеличивает суммарный риск намного больше. Если объединить высокое кровяное давление с ожирением и высоким уровнем холестерина, то ваши риски на развитие сердечного приступа возрастают очень резко.
Высокое кровяное давление заставляет сердце работать тяжелее, чем обычно. Это заставляет сердце функционирует неэффективно и увеличивает риск сердечного приступа. Пока мы рассматриваем эти контролируемые факторы риска, помните, что наличие более чем одного фактора риска увеличивает суммарный риск намного больше. Если объединить высокое кровяное давление с ожирением и высоким уровнем холестерина, то ваши риски на развитие сердечного приступа возрастают очень резко.
Физические упражнения
 Хорошо известно, что физическая активность предотвращает болезни сердца и помогает вам управлять кровяным давлением, уровнем холестерина, диабетом и своим весом. Если вы физически неактивны ваш риск сердечных заболеваний увеличивается.
Хорошо известно, что физическая активность предотвращает болезни сердца и помогает вам управлять кровяным давлением, уровнем холестерина, диабетом и своим весом. Если вы физически неактивны ваш риск сердечных заболеваний увеличивается.
Борьба с ожирением
Так же как высокое кровяное давление, ожирение заставляет сердце работать тяжелее, что увеличивает ваши риски к заболеванию сердца, даже если у вас нет других факторов риска. Имеющееся ожирение также способствует высокому кровяному давлению, высокому уровню холестерина и диабету.
Диабет управление
Диабет, хорошо контролируемый или нет, значительно увеличивает риск развития сердечных заболеваний. Если у вас диабет, важно работать с вашим врачом, чтобы обеспечить жесткий контроль над вашим диабетом.
Уменьшить уровень стресса
 Жизнь с высоким уровнем стресса может повлиять на увеличение уровня риска заболевания сердца. Некоторые люди справляются со стрессом перееданием, курением, или курением больше, чем обычно. Это не правильно. Нужны другие варианты
Жизнь с высоким уровнем стресса может повлиять на увеличение уровня риска заболевания сердца. Некоторые люди справляются со стрессом перееданием, курением, или курением больше, чем обычно. Это не правильно. Нужны другие варианты
Избегайте чрезмерного потребления алкоголя
Избыточное потребление алкоголя может повысить кровяное давление, повышает уровень триглицеридов, и приводит к увеличению веса, а все вместе может привести к увеличению риска сердечно-сосудистых заболеваний. Потребляя умеренное количество алкоголя вполне можно уменьшить риски развития сердечно-сосудистых заболеваний. Умеренное количество, естественно разное для каждого человека, однако одного бокала вина за обедом вполне достаточно. Особенно с учетом того, что в красном вине есть такое вещество, как ресвератрол, которое полезно в небольших объемах. Но только в небольших!
Таким образом, сердечный приступ может быть предотвращен и эта работа целиком зависит от вашего желания… Или нежелания… Выбор за вами.
