Боль в пояснице, отдающая в ноги
Сама по себе боль в пояснице неприятна, но мы не всегда сразу обращаемся к врачу, считая ее следствием перегрузки, переохлаждения. И действительно, через некоторое время после «домашнего» лечения боль в пояснице может прекратиться. И совсем другое дело, когда боль из поясницы отдает в ногу. Это явный признак обострения заболевания позвоночника, либо появления другого, не связанного позвоночником, заболевания. В любом случае в процесс вовлекаются периферические нервы, что требует более серьезного отношения к этому симптому.
Чаще всего боль начинает отдавать в одну ногу и локализуется как в ягодице, так и в разных областях бедра, голени, стопы, нередко сопровождается онемением. Место, куда распространяется боль, напрямую зависит от того, какой участок нерва испытывает давление. Это может быть давление со стороны поврежденного позвоночника, следствие отека в местах прохождения нерва (туннельные синдромы), прямое давление опухоли на нерв, а также последствия травмы ноги или поясницы.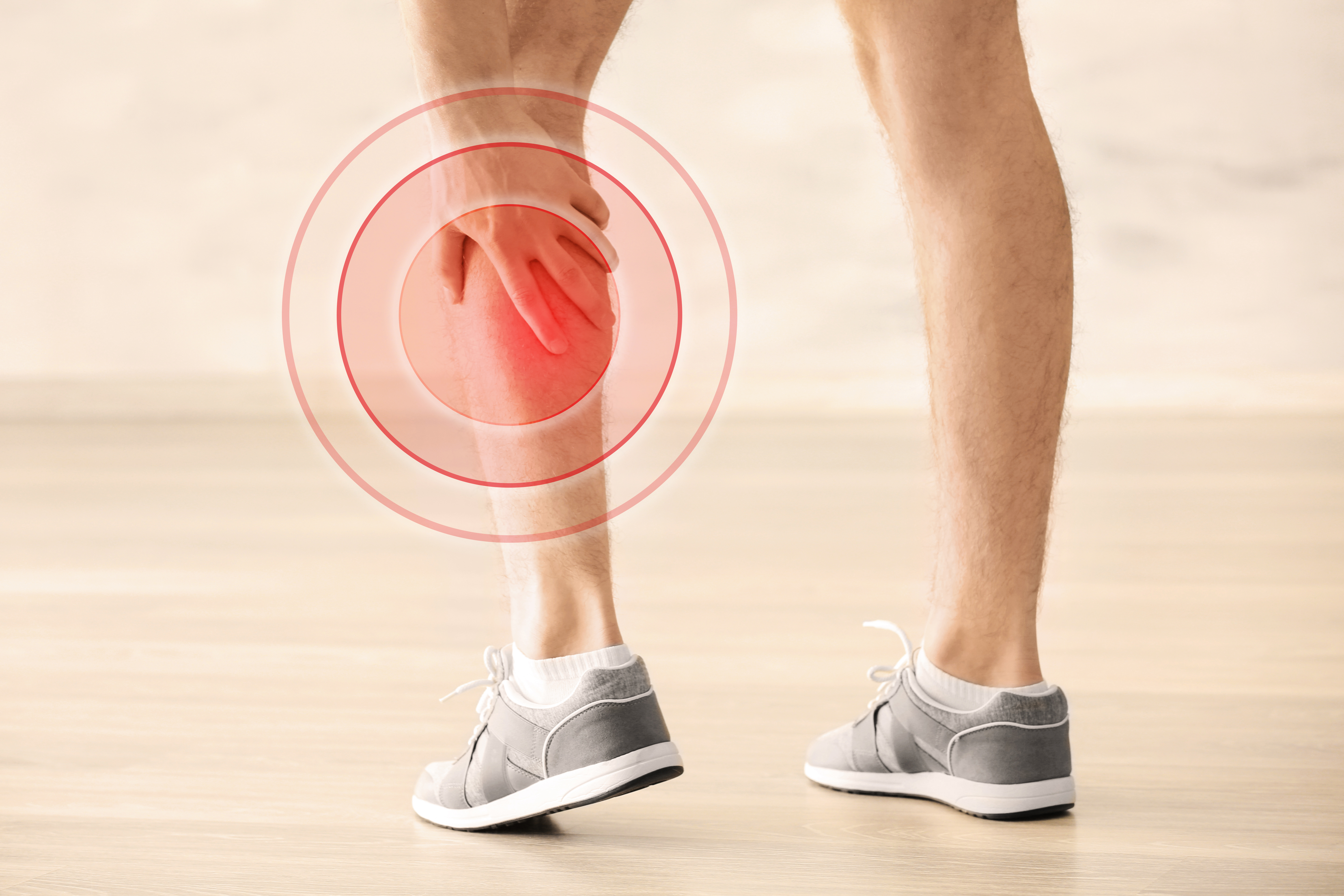
Заболевания внутренних органов, расположенных на уровне поясничного отдела позвоночника, также могут быть причиной болей в пояснице и ноге. Гинекологические воспалительные и онкологические процессы, заболевания почек, мочевыводящих путей, язва двенадцатиперстной кишки, панкреатит, внематочная беременность – эти и другие заболевания не проходят сами по себе. Боль в ногах может быть одним из первых признаков заболевания, и необходимо обратиться к врачу для своевременного обследования, получения надлежащего лечения.
В клинике «Элеос» имеются все возможности для проведения обследования и лечения заболеваний. Квалифицированные врачи – невролог, терапевт, травматолог, гинеколог – проведут обследование, поставят диагноз и назначат лечение, а специалисты в области физиотерапии, массажа, нетрадиционных методов лечения обеспечат выполнение назначения врачей, полноценное лечение, реабилитацию для восстановления утраченных функций и возвращения к нормальной жизни.
Боль в паху отдает в ногу
Боль в ноге и в области паха
Болевые ощущения в паховой области могут беспокоить постоянно или возникать при определенных движениях, например при поднятии ноги, резком движении, физической нагрузке или другой острой патологии. Каким бы не был характер боли, нужно выяснить причину недуга.
Патологические состояния при котором болит паховая область
- проблемы с позвоночником;
- получение травм сухожилий и мышц в паховой области и внутренней части бедра;
- воспаление лимфатических узлов;
- хирургическая патология;
- болезненные месячные;
- внематочная беременность сопровождается сильной болью внизу живота, отдает в ягодицу и поясницу женщины.
О каких болезнях говорит характер боли в паху и его локация
В зависимости от патологии, боли в паху и паховой складке, бывают разного характера и распространения.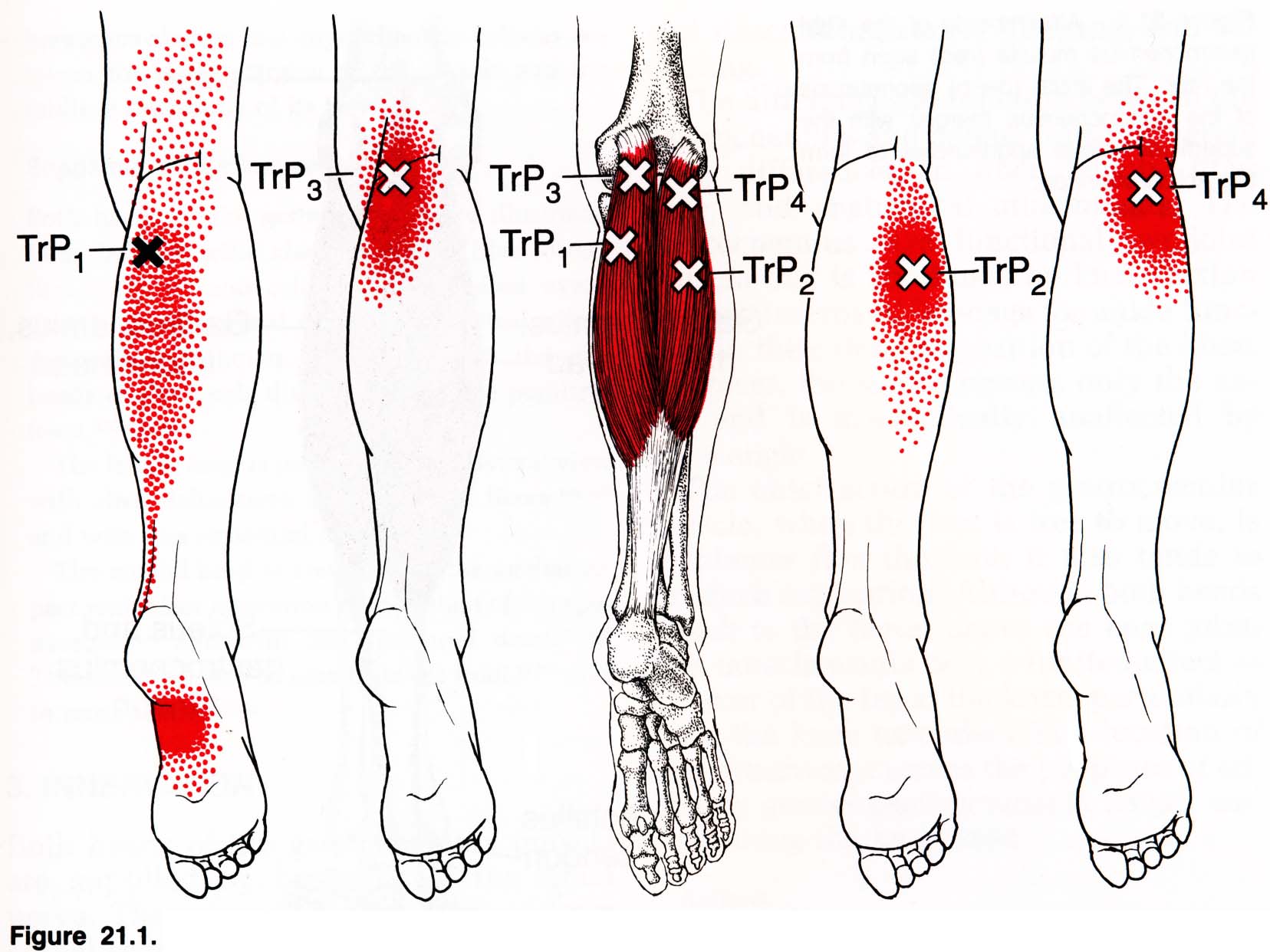
Резкая боль в паховой области и складках
Грыжа, мочекаменная болезнь, перекрут кисты яичника, злокачественная опухоль, воспаление лимфатического узла, воспаление яичника у мужчин, острый аднексит и т.д. При острой боли нужно срочно обратиться к врачу или вызвать скорую помощь.
Ноющая боль
У мужчин 一 варикоцеле, паховая грыжа, рак простаты, киста семенного канатика, цистит, рак простаты, проблемы опорно-двигательного аппарата, у женщин 一 воспаление органов малого таза, цистит, проблемы опорно двигательного аппарата (плюс боль во внутренней части бедра).
Стреляющая боль отдает в ноги до колен
Болит с правой стороны
Паховая грыжа (возникает из-за слабых мышц брюшного пресса, чаще выходит с правой стороны), камни в почках, хламидиоз, трихомониаз, параметрит, аднексит, остеохондроз позвоночника (при сдавливании нервов ведущих в паховую область).
Паховая область болит с левой стороны
Паховая грыжа, новообразования, сифилис, воспалительные заболевания прямой кишки характеризуются болью с левой стороны. Для точного определения диагноза, нужно изучить все симптомы. Поэтому, при болях в паховой области нужно посетить врача.
ЕСЛИ НОГИ СТАЛИ СЛАБЫМИ, ИЩИТЕ ПРИЧИНУ В ПОЗВОНОЧНИКЕ АПИТОКСИНОТЕРАПИЯ – ЛУЧШИЙ ПРИРОДНЫЙ МЕТОД (КАК БЫСТРО СНЯТЬ БОЛЬ )
Если вдруг ноги стали слабыми или немеют, при ходьбе или наклонах тела ощущается острая боль в ягодицах, ногах, при сидении она усиливается, а при вставании еще и «стреляет», — это симптомы ишиаса. Еще это заболевание называют невралгией седалищного нерва. Та как это заболевание одновременно относится к патологиям и опорно-двигательной, и нервной системы, при лечении нужен комплексный подход.
СИМПТОМ ЛАСЕГА – УКАЖЕТ НА СТРАДАНИЯ СЕДАЛИЩНОГО НЕРВА
Чтобы себя протестировать, можно проделать самые простые действия: наклониться и медленно распрямиться. Если в момент наклона возникла боль в спине, которая через ягодицу и заднюю поверхность бедра ушла в низ ноги, значит, имеются проблемы с седалищным нервом. Неврологи ишиас называют седалищной невралгией, так как при этом синдроме задействуется целый комплекс неврологических симптомов, связанных с компрессией (сдавливанием) и воспалением седалищного нерва. Для оценки страдания седалищного нерва они ориентируются еще на так называемый симптом Ласега – это болезненность, возникающая при натяжении седалищного нерва или одного из его корешков. Она вызывается при постепенном и медленном подъеме выпрямленной нижней конечности в положении на спине. Боль проходит, когда человек сгибает ногу в колене, это говорит о «положительном симптоме Ласега». То есть – наличие ишиаса.
Если в момент наклона возникла боль в спине, которая через ягодицу и заднюю поверхность бедра ушла в низ ноги, значит, имеются проблемы с седалищным нервом. Неврологи ишиас называют седалищной невралгией, так как при этом синдроме задействуется целый комплекс неврологических симптомов, связанных с компрессией (сдавливанием) и воспалением седалищного нерва. Для оценки страдания седалищного нерва они ориентируются еще на так называемый симптом Ласега – это болезненность, возникающая при натяжении седалищного нерва или одного из его корешков. Она вызывается при постепенном и медленном подъеме выпрямленной нижней конечности в положении на спине. Боль проходит, когда человек сгибает ногу в колене, это говорит о «положительном симптоме Ласега». То есть – наличие ишиаса.
Обычно при ишиасе боль отмечается только в одной ноге. Хотя бывают случаи, когда происходит и перекрестный синдром, тогда боль отдается во вторую ногу. Наряду с чувствительными симптомами часто возникают еще и двигательные симптомы – слабость и недостаточная подвижность ноги, парез или паралич стопы, несгибание ноги в колене. Невралгию нельзя рассматривать как самостоятельное заболевание – это симптомокомплекс или синдром, развивающийся в результате осложнения какого-либо другого заболевания. Обычно патологии, приводящие к возникновению ишиаса, локализуются в позвоночнике, хотя бывают исключения.
Невралгию нельзя рассматривать как самостоятельное заболевание – это симптомокомплекс или синдром, развивающийся в результате осложнения какого-либо другого заболевания. Обычно патологии, приводящие к возникновению ишиаса, локализуются в позвоночнике, хотя бывают исключения.
ПРИЧИНУ БОЛИ В НИЖНИХ КОНЕЧНОСТЯХ ИЩИТЕ В ПОЗВОНОЧНИКЕ
Седалищный нерв — это самый крупный и самый длинный нерв нашего организма. Он формируется из спинномозговых корешков поясничного отдела позвоночника и направляется вдоль через бедро, голень вплоть до кончиков пальцев ног. Иннервирует мышцы задней части бедра и голени и передает чувствительную информацию от нижних конечностей в спинной мозг. Поэтому мы чувствуем боль при дегенеративных изменениях в тканях, которые и приводят к появлению воспалений, смещению дисков и давлению на спинномозговые нервы.
Наиболее часто причина ишиаса кроется в дистрофии хрящей межпозвонковых дисков. А грыжа межпозвонкового диска в подавляющем большинстве случаев возникает в результате прогрессирования хронического остеохондроза. Толчком для повреждения фиброзного кольца и выпячивания грыжи могут послужить также и внешние факторы, например, резкий поворот, подъем тяжестей, переохлаждение и другие. С запущенной формой остеохондроза (иногда остеоартроза или спондилеза) тесно связана еще одна патология – остеофиты (костные наросты, которые образуются на позвонках и сдавливают нервные окончания). К этим причинам присоединяются еще и стеноз позвоночного канала, при котором межпозвоночные диски истончаются (они находятся между позвонками, являясь своеобразными амортизаторами) и их смещение в сторону спинномозгового канала приводит к сдавливанию. Вместе с межпозвоночным каналом смещаются и суставы, также зажимая позвоночный канал и нервные окончания, которые тянутся от спинного мозга. Особенно подвержены стенозу заболеванию люди пенсионного возраста, кому за 60 лет, так как с возрастом происходят изменения элементов позвоночного столба. Это вызывает боли в органах и мышцах и расстройство их функций.
Толчком для повреждения фиброзного кольца и выпячивания грыжи могут послужить также и внешние факторы, например, резкий поворот, подъем тяжестей, переохлаждение и другие. С запущенной формой остеохондроза (иногда остеоартроза или спондилеза) тесно связана еще одна патология – остеофиты (костные наросты, которые образуются на позвонках и сдавливают нервные окончания). К этим причинам присоединяются еще и стеноз позвоночного канала, при котором межпозвоночные диски истончаются (они находятся между позвонками, являясь своеобразными амортизаторами) и их смещение в сторону спинномозгового канала приводит к сдавливанию. Вместе с межпозвоночным каналом смещаются и суставы, также зажимая позвоночный канал и нервные окончания, которые тянутся от спинного мозга. Особенно подвержены стенозу заболеванию люди пенсионного возраста, кому за 60 лет, так как с возрастом происходят изменения элементов позвоночного столба. Это вызывает боли в органах и мышцах и расстройство их функций.
Если появление боли в нижних конечностях происходит из-за переохлаждения, что нередко бывает, оно провоцирует воспаление и способствует проявлению скрытых инфекций.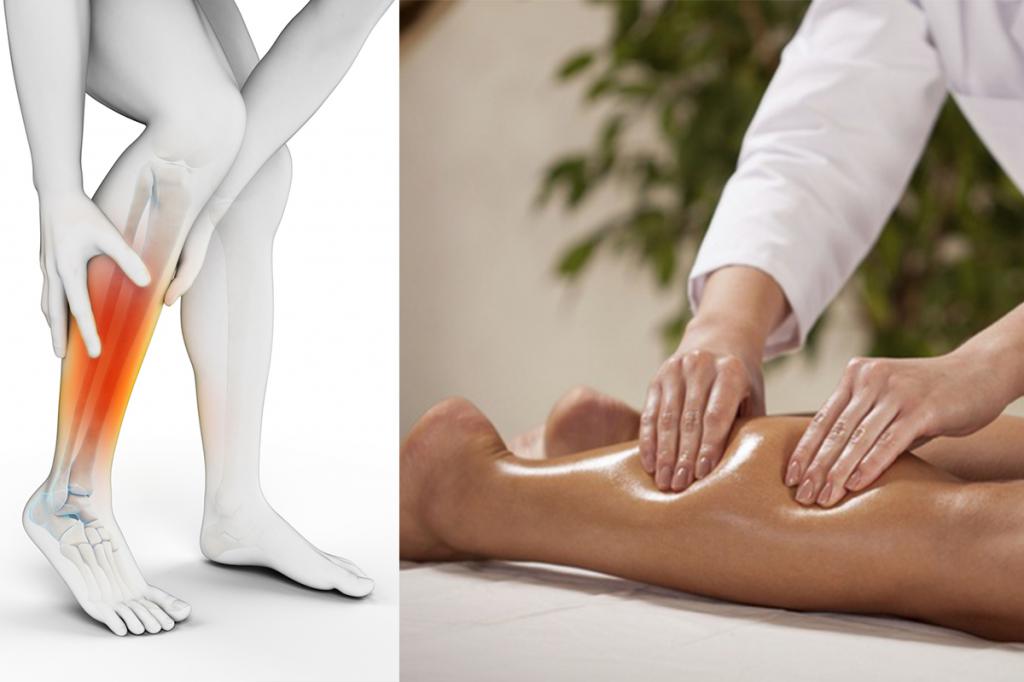 А интоксикация может возникнуть в результате обменных заболеваний — сахарного диабета или подагры. Чтобы избавиться от ишиаса, нужно, прежде всего, освободить ущемленный нерв, устранить болевой синдром, снять воспаление, укрепить мышцы и расширить объем движений. Но это работа специалистов. К сожалению, медикаментозная терапия с помощью местных анестетиков, иммуностимуляторов, противовоспалительных средств успешно снимает боль и воспаление, но структурные нарушения, приводящие к ишиасу, медикаменты устранить не способны. Например, устранить межпозвонковую грыжу.
А интоксикация может возникнуть в результате обменных заболеваний — сахарного диабета или подагры. Чтобы избавиться от ишиаса, нужно, прежде всего, освободить ущемленный нерв, устранить болевой синдром, снять воспаление, укрепить мышцы и расширить объем движений. Но это работа специалистов. К сожалению, медикаментозная терапия с помощью местных анестетиков, иммуностимуляторов, противовоспалительных средств успешно снимает боль и воспаление, но структурные нарушения, приводящие к ишиасу, медикаменты устранить не способны. Например, устранить межпозвонковую грыжу.
АПИТОКСИНОТЕРАПИЯ – ЛУЧШИЙ ПРИРОДНЫЙ МЕТОД
По мнению многих врачей, специализирующихся на лечении опорно-двигательного аппарата , лучшим методом в этом случае является апитоксинотерапия. Дело в том, что пчелиный яд — это очень сложное, многокомпонентное вещество. Биохимики выделили более 40 биологически активных компонентов, содержащихся в нем. В основном это пептиды. Апитоксин обладает мощным противовоспалительным и обезболивающим действием. Он увеличивает текучесть крови и оказывает спазмолитическое действие (устраняет спазм гладкой мускулатуры).
Он увеличивает текучесть крови и оказывает спазмолитическое действие (устраняет спазм гладкой мускулатуры).
Пчелиный яд является сильнейшим стимулятором работы желез внутренней секреции и через активацию коры надпочечников увеличивает выработку железой эндогенного кортизола. А это мощный противовоспалительный гормон, который выполняет ключевую роль в лечении. Также апитоксин имеет способность восстанавливать пораженные клетки межпозвонкового диска и нервных волокон. Происходит мощное комплексное действие апитоксина на все звенья патологического процесса. Пчелиный яд запускает механизмы саморегуляции, способствует улучшению обменных процессов и восстановлению пораженных тканей позвоночника. Есть наблюдения, как в процессе восстановления межпозвонковых дисков в результате пчелолечения, уменьшались протрузии и грыжи, что в конечном итоге снимало боль. В отличие от медикаментов, которые имеют кратковременный результат и не в состоянии предупредить их рецидивы, пчелиный яд действует длительно и комплексно.
Так как в 95% случаев ишиаса предшествует остеохондроз, даже несмотря на острое начало, его следует лечить как хроническое заболевание. При поясничной грыже или протрузии диска нарушается иннервация нижней части тела, а это приводит к нарушению работы кишечника и мочевого пузыря. Апитоксинотерапия эффективна и в этих случаях.
КАК БЫСТРО СНЯТЬ БОЛЬ
Первое, что нужно сделать при ишиасе, — соблюдать постельный режим и максимально уменьшить нагрузки на позвоночник. Для лечения применяют медикаментозную терапию, массажи, бальнеолечение, лечебную физкультуру, физиотерапию. Народные средства эффективны, но они только дополняют основной курс лечения, назначенный специалистом. На поздних стадиях, если первопричина ишиаса не получает лечения, нередко наблюдается стойкая хромота и даже мышечная атрофия, которую вызывает нарушенная иннервация нижних конечностей. Поэтому очень важно перед началом лечения средствами народной медицины согласовать их применение с врачом. Так как прием лекарств внутрь может вызвать проблемы с желудком, почками, печенью и другими органами, а наружное применение может вызвать аллергические реакции.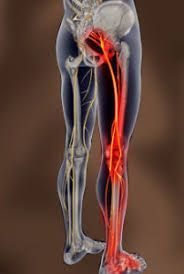
Из средств для внутреннего применения я могу порекомендовать семена конского каштана: 1 ст. л. залить 0,5 л кипящей воды, настоять 15 мин на водяной бане. Принимать в остывшем виде по 100 мл перед каждой едой. Также хорошо использовать цветки календулы: 1 ст. л. залить 1 стаканом сипящей воды, накрыть (не варить). Пить 0,5 стакана остывшего процеженного настоя перед каждой едой (не более 4 раз в сутки).
ДЛЯ НАРУЖНОГО ПРИМЕНЕНИЯ ИСПОЛЬЗУЮТСЯ МНОГОЧИСЛЕННЫЕ ФОРМЫ: КОМПРЕССЫ, РАСТИРАНИЯ, АППЛИКАЦИИ, ВАННЫ.
Ванны.
Вода отлично снимает напряжение мышц, согревает и расслабляет нервную систему.
Отвар трав: календула, ромашка, пихтовое масло. Вода должна быть не горячая, продолжительность приема ванны – 15 мин.
Корень хрена сырой измельчить и поместить в марлевый мешочек. Опустить в ванну, наполненную водой (одна ванна – 100 г хрена). Находиться в воде не дольше 5 мин.
1 кг молодых сосновых побегов опустить в 3 л кипящей воды, прогреть 10 мин, настоять 4 часа и влить в ванну. Принимать ванну 15 мин.
Принимать ванну 15 мин.
Растирания.
Готовить настой на водке (300 г) и белой акации (100 г сухих цветков) неделю. Затем втирать в болевые точки. Вместо акации можно использовать белую персидскую сирень.
Сок из редьки черной смешать с медом 3:1 и натирать больные места.
Свежий (не сушеный) лавровый лист (20 листков) настоять в стакане водки трое суток.
Аппликации.
Пчелиный натуральный воск греть в микроволновке или на водяной бане, пока не станет мягким. Быстро сформировать из него пластину, положить на болевой участок, накрыть, утеплить на ночь.
Сформировать лепешку из теста, замешанного на муке и жидком меде. Использовать как восковую.
Натереть картофель, около 500 г, слить воду, в жмых влить 1 ст. л. керосина. Уложить между двумя марлями и поместить на спину, смазав сначала кожу маслом.
Компрессы.
Смесь из листьев крапивы, смородины черной, корня лопуха прокипятить в 0,5 л подсолнечного масла, добавить 100 г соли и использовать для компрессов.
Ошпаренный кипятком капустный лист приложить в качестве компресса.
Эффективно снимают воспаления и болевые приступы обезболивающие и согревающие компрессы на основе пчелиного воска и прополиса. Смешать прополис и воск в пропорции 1:1, размешать до однородной массы и приготовить компресс толщиной не больше 1 см, площадью примерно 2 ваших ладони. Накладывать компресс при приступе нужно на поясницу, на ночь или на 2-4 часа, замотав полиэтиленом и полотенцем или плотной тканью.
Отеки ног, судороги, боль в ногах или о чем “гудят” ноги?
Синдром усталых ног
Ноги «гудят»…..Тяжесть и ноющая боль в ногах, преходящие отеки ног, судороги в икроножных мышцах, чувство жжения и онемения в голенях и стопах – все это признаки синдрома усталых ног. Почему отекают ноги? Что делать, чтобы не допустить развития болезни и вовремя определить ее причины? На эти вопросы нельзя ответить однозначно. Чаще всего с этими проблемами сталкиваются представительницы прекрасного пола, но поначалу не придают им особого значения, списывая на обычную усталость.
 В случае плоскостопия нарушается нормальная работа сухожилий и мышц голени и стопы, что приводит к изменениям в работе вен голени, находящихся в толще этих мышц, вены при этом будут работать со значительной перегрузкой. В венах голени возрастает давление, развивается венозный застой, продукты обмена всасываются и вызывают болевые ощущения. Вследствие высокого давления разрушаются клапаны соединительных вен, возни варикозное расширение подкожных вен, появляются судороги в икроножных мышцах — «замкнутый круг». Именно поэтому нельзя игнорировать синдром усталых ног, так как он может быть первым сигналом развития варикозной болезни. Если у пациента уже сформировалась варикозная болезнь, основные методы лечения сводятся к различным вариантам
В случае плоскостопия нарушается нормальная работа сухожилий и мышц голени и стопы, что приводит к изменениям в работе вен голени, находящихся в толще этих мышц, вены при этом будут работать со значительной перегрузкой. В венах голени возрастает давление, развивается венозный застой, продукты обмена всасываются и вызывают болевые ощущения. Вследствие высокого давления разрушаются клапаны соединительных вен, возни варикозное расширение подкожных вен, появляются судороги в икроножных мышцах — «замкнутый круг». Именно поэтому нельзя игнорировать синдром усталых ног, так как он может быть первым сигналом развития варикозной болезни. Если у пациента уже сформировалась варикозная болезнь, основные методы лечения сводятся к различным вариантам 
- тяжесть и боль в ногах (в голенях, стопах)
- чувство жжения, ползания мурашек
- судороги или тянущая боль в икрах ног
- ноющая боль в мышцах и суставах ног
- жжение в пальцах или ступнях ног
- гудение ног- онемение ног
- отеки ног.
Если Вам знакомы эти признаки, первое, что нужно сделать – это диагностика, то есть обследовать вены ног методом  Такая диагностика проводится методами плантографии (получения графического «отпечатка» подошвенной поверхности стопы), планотоскопии (визуальная экспресс-диагностики состояния сводов стопы) или плантоскантрования (получение изображения стоп пациента на экране монитора методом сканирования). В случае выявленного плоскостопия необходимо предпринять меры к его коррекции.
Такая диагностика проводится методами плантографии (получения графического «отпечатка» подошвенной поверхности стопы), планотоскопии (визуальная экспресс-диагностики состояния сводов стопы) или плантоскантрования (получение изображения стоп пациента на экране монитора методом сканирования). В случае выявленного плоскостопия необходимо предпринять меры к его коррекции.
В ряде случаев Вам может быть рекомендована консультация невропатолога, вертебролога, так как часто боли в нижних конечностях могут быть обусловлены патологией поясничного отдела позвоночника.
На начальных стадиях развития синдрома усталых ног лечение направлено на устранение венозного и лимфатического застоя и коррекцию плоскостопия, чтобы разорвать «порочный круг». Прежде всего, необходимо задуматься об удобной одежде и обуви. По возможности, избегайте ношения тесных, узких, плотно облегающих брюк – они могут передавливать венозные и лимфатические сосуды, особенно в области естественных складок (под коленом, паховая складка и т.
 встать из-за компьютера и пройти хотя бы по кабинету. Очень полезно для ног плаванье. Этот вид физической активности оптимально сочетает в себе все положительные влияния на нижние конечности и рекомендован при различных заболеваниях вен. Упражнения для ног, которые Вы можете выполнять самостоятельно:
встать из-за компьютера и пройти хотя бы по кабинету. Очень полезно для ног плаванье. Этот вид физической активности оптимально сочетает в себе все положительные влияния на нижние конечности и рекомендован при различных заболеваниях вен. Упражнения для ног, которые Вы можете выполнять самостоятельно: - В положении стоя «переминаться с ноги на ногу»
- В положении сидя или положении лежа двигать стопами, имитируя нажатие на педали
- В положении сидя поднимать стопами с пола небольшие предметы;
Кроме того полезно делать массаж стоп, чаще ходить босиком. Из лечебных процедур эффективно использование компрессионного трикотажа, ношение индивидуальных ортопедических стелек, пневмопрессотерапия. Ношение компрессионного трикотажа способствует уменьшению отечности нижней конечности и задержки жидкости в ногах, повышает эффективность работы мышц голени по перекачиванию венозной крови и, таким образом, уменьшает застой крови и лимфы. Неоспоримое преимущество над эластичными бинтами имеет компрессионный трикотаж, как за счет удобства ношения, так и за счет четко градуированной компрессии. Необходимо знать, что лечебный эффект от ношения компрессионного трикотажа зависит от тщательностиподбора его по размеру и степени компрессии. В идеале, трикотаж должен подбираться индивидуально, и его подбору должно предшествовать снятие мерок с ноги. Эффективность эластической компрессии повышается при назначении ее в комплексе с медикаментозными препаратами – венотониками. Пневмопрессотерапия — это метод аппаратной физиотерапии, представляющий собой способ механического воздействия на ткани нижних конечностей, в результате чего происходит вытеснение венозной крови из мышечных «карманов», где она застаивается, а также излишков внеклеточной жидкости. Это своего рода «выжимающий массаж», выполняемый не вручную, а с помощью специальной аппаратуры, позволяющей дозировать воздействия в зависимости от плотности и проницаемости тканей.
Неоспоримое преимущество над эластичными бинтами имеет компрессионный трикотаж, как за счет удобства ношения, так и за счет четко градуированной компрессии. Необходимо знать, что лечебный эффект от ношения компрессионного трикотажа зависит от тщательностиподбора его по размеру и степени компрессии. В идеале, трикотаж должен подбираться индивидуально, и его подбору должно предшествовать снятие мерок с ноги. Эффективность эластической компрессии повышается при назначении ее в комплексе с медикаментозными препаратами – венотониками. Пневмопрессотерапия — это метод аппаратной физиотерапии, представляющий собой способ механического воздействия на ткани нижних конечностей, в результате чего происходит вытеснение венозной крови из мышечных «карманов», где она застаивается, а также излишков внеклеточной жидкости. Это своего рода «выжимающий массаж», выполняемый не вручную, а с помощью специальной аппаратуры, позволяющей дозировать воздействия в зависимости от плотности и проницаемости тканей. Всего одна такая процедура заменяет 20-30 сеансов ручного массажа. Кроме лечебного воздействия на венозные и лимфатические сосуды, пневмопрессотерапия также оказывает положительное влияние с точки зрения косметологии, помогая бороться с целлюлитом, устранять дряблость кожи, делая ее более упругой. Электромиостимуляция – это процедура, при которой с помощью аппарата стимулируется робота мышц голеней. Аппарат вызывает ритмичные сокращения мышц, во время которых из последних «выдавливается» застоявшаяся кровь. Таким образом, улучшается венозный и лимфатический отток от мягких тканей. Такая процедура может быть использована как в комплексе с пневмопрессотерапией и эластической компрессией, так и при трудностях с ношением компрессионного трикотажа (очень полные ноги, изменения на коже, жаркое время года и др.). Коррекция плоскостопия. Самым действенным методом являются ортопедические стельки. Особенно важно носить обувь со стельками, если работа связана с вынужденным длительным пребыванием на ногах.
Всего одна такая процедура заменяет 20-30 сеансов ручного массажа. Кроме лечебного воздействия на венозные и лимфатические сосуды, пневмопрессотерапия также оказывает положительное влияние с точки зрения косметологии, помогая бороться с целлюлитом, устранять дряблость кожи, делая ее более упругой. Электромиостимуляция – это процедура, при которой с помощью аппарата стимулируется робота мышц голеней. Аппарат вызывает ритмичные сокращения мышц, во время которых из последних «выдавливается» застоявшаяся кровь. Таким образом, улучшается венозный и лимфатический отток от мягких тканей. Такая процедура может быть использована как в комплексе с пневмопрессотерапией и эластической компрессией, так и при трудностях с ношением компрессионного трикотажа (очень полные ноги, изменения на коже, жаркое время года и др.). Коррекция плоскостопия. Самым действенным методом являются ортопедические стельки. Особенно важно носить обувь со стельками, если работа связана с вынужденным длительным пребыванием на ногах. В идеале, стельки должны быть изготовлены индивидуально и впоследствии откорректированы при необходимости. Правильно выполненная коррекция плоскостопия поможет Вам не только при синдроме усталых ног, но и при болях в коленных и тазобедренных суставах, поясничном отделе позвоночника.
В идеале, стельки должны быть изготовлены индивидуально и впоследствии откорректированы при необходимости. Правильно выполненная коррекция плоскостопия поможет Вам не только при синдроме усталых ног, но и при болях в коленных и тазобедренных суставах, поясничном отделе позвоночника.
Эту страницу ищут по таким запросам: отеки ног причины, отекают ноги что делать, отеки ног лечение, боли в ногах лечение, боль в мышцах ног, боль в пальцах ног, отекают ноги причины, боль в ступнях ног, боль в ногах лечение, тянущая, ноющая боль в ноге, боль в суставах ног, синдром усталых ног, варикозная болезнь, лечение варикоза без операции.
Боль в промежности лечение в Екатеринбурге
Боль в промежности может быть вызвана различными факторами, в том числе и заболеваниями позвоночника, повреждением связок, сухожилий, мышц тазового региона с ущемлением нерва, психогенными факторами. Врачи вертеброцентра в Екатеринбурге ведут запись пациентов на осмотр, диагностику, комплексную терапию для устранения тазовой боли, неприятных ощущений в промежности. На сайте представлен подробный прайс услуг с ценами, изучив который можно записаться в центр на обследование.
На сайте представлен подробный прайс услуг с ценами, изучив который можно записаться в центр на обследование.
Характер болевого синдрома в промежности
- Боль в крестце, в члене, его головке и в заднем проходе. Резкие боли могут вызывать острый уретрит, абсцессы предстательной железы, конечная стадия рака. Внезапная резкая боль возникает при защемление полового нерва. Пока человек находится положение стоя, боли нет, но при ходьбе или при сидении она будет усиливаться.
- Ноющие и тянущие боли возникают при наличии хронических заболеваний мочеполовой системы. Часто такой вид болевых ощущений пациенты описывают, как жжение в области промежности. Боли могут усиливаться при дефекации сидя. Неприятные ноющие ощущения в промежности могут возникать после родов, из-за повреждения мягких тканей, рубцов.
Дискомфорт у мужчин чаще всего связывают с заболеваниями предстательной железы и воспаления органов таза. Но после длительного лечения у уролога дискомфорт не уходит, тогда нужно искать источник боли в другом месте. Повод обратиться к вертебрологу нашего центра.
Повод обратиться к вертебрологу нашего центра.
Лечение и диагностика
Опытные врачи клиники смогут выявить причины появления боли в промежности. Резкая, стреляющая, тупая, распирающая, тянущая боль может возникнуть внезапно, даже ночью. Это может быть признаком серьезной болезни, с лечением которой медлить нельзя. Специалисты клиники проведут профессиональную диагностику, чтобы назначить правильное лечение:
- УЗИ;
- клинический осмотр
- МРТ
- лабораторное обследование;
Среди методов лечения:
- приём специальных лекарственных препаратов;
- физиотерапия;
- введение лекарств в промежность, в том числе под контролем УЗИ;
- остеопатия;
- массаж;
Чтобы избежать внезапного появления болезненных ощущений, ограничения нормального образа жизни, необходима профилактика различных заболеваний, ведение здорового и активного образ жизни, наличие сбалансированного питания, исключение переохлаждения, стрессов.

Нарушения походки у детей, если ребенок косолапит
Часто у родителей возникают жалобы на неправильную походку ребенка: многие малыши заметно косолапят. В большинстве случаев это состояние является физиологичным, соответствующим возрасту ребенка. И, тем не менее, каждый ребенок с подобными жалобами должен быть осмотрен врачом-ортопедом и другими специалистами для выявления скрытой патологии.
Рассмотрим некоторые причины возникновения такой походки
Многие малыши, когда начинают ходить, заметно косолапят. Так им легче при ходьбе сохранять устойчивость. Кроме того, в этом возрасте физиологический тонус приводящих мышц сильнее, имеется небольшое искривление голеней, а значит и стопы разворачиваются внутрь. При этом никаких дефектов стоп у ребенка нет: когда он стоит или сидит, ножки у него располагаются правильно. И только когда ходит, он поворачивает стопы внутрь. Обычно в этом случае походка у детей нормализуется до 1,5 лет.
К сожалению, при более длительно сохраняющейся «косолапости» можно заподозрить наличие легкой дисплазии тазобедренных суставов. В таком случае ходьба с повернутыми внутрь носками облегчает подвижность суставу. И, тем не менее, внутренняя установка стоп при ходьбе при дисплазии тазобедренных суставов — легко решаемая проблема, она не требует специального лечения, но для того чтобы ребенок правильно ставил ножки придется поработать. Необходимо выполнять с ребенком специальную гимнастику, разрабатывающую движения в тазобедренных суставах и укрепляющую наружные мышцы ножек. В нашей клинике такой комплекс упражнений после осмотра ортопедом поможет подобрать врач-реабилитолог. Однако выполнение упражнений ложится на плечи родителей, так как делать зарядку необходимо ежедневно. И от того насколько хорошо родители занимаются со своим ребенком зависит результат: насколько быстро его походка станет более правильной и красивой.
Кроме ортопеда, в лечении маленьких пациентов с нарушением походки могут участвовать другие специалисты. Иногда проблема возникает в связи с нарушением мышечного тонуса. Возможно, будет полезным дополнить зарядку курсом массажа. Подобные ситуации требуют участия врача-невролога.
Иногда проблема возникает в связи с нарушением мышечного тонуса. Возможно, будет полезным дополнить зарядку курсом массажа. Подобные ситуации требуют участия врача-невролога.
Кроме того полезно выполнение общеукрепляющих процедур, соблюдение ортопедического режима и ряда простых правил:
-
Во время прогулок не утомлять ребенка ходьбой. Он должен двигаться, но не уставать. При переутомлении дети начинают выворачивать стопы еще больше. Можно часть прогулки возить малыша в коляске.
-
Подобрать правильную обувь. Детям, которые только начинают ходить, нельзя носить мягкую и мелкую обувь. Желательно, чтобы малыш ходил в обуви с высоким жестким задником, для хорошей фиксации голеностопного сустава. А вот летом ходить босиком по песочку или мелкой гальке — очень полезно.
-
Детям постарше желательно ходить в бассейн, заниматься спортом или танцами для формирования сильных, правильно работающих мышц, которые в конечном итоге и формируют правильную походку.

-
Не лишать детей радости кататься на самокатах, велосипедах, роликах и коньках. Очень эффективным способом исправления походки является ходьба на лыжах.
Кстати. Совет, который дают иногда — менять у косолапящих малышей ботиночки местами: правый надевать на левую ногу, а левый на правую – очень вредный. Так вы не только не установите стопы ребенка ровно, но и нарушите работу коленных и тазобедренных суставов.
Оценить
Средняя: 4,31 (32 оценки)
Ваша оценка:
ОтменитьЛечение болей в колене при ходьбе
Ощущаете постоянные или периодические боли в коленях? Боль со временем нарастает, создает дискомфорт при движении и даже в состоянии покоя? Не нужно терпеть болевой синдром, и, тем более, заглушать его лекарствами. Только обращение к специалисту и прохождение программы лечения поможет решить проблему и обеспечить профилактику болей в будущем.
В Медицинском центре «Свобода движения» назначат адекватное лечение болей в колене у пациентов любой возрастной категории. Вам обязательно помогут снять острую боль и восстановить двигательную активность.
ТОП-5 причин болей в колене при ходьбе, сгибании, разгибании
- Повреждение коленного хряща.
- Воспаление околосуставных сумок.
- Деформация сухожилий.
- Поврежденные связки.
- Артрит и др.
Очень часто колено болит при получении травм, длительном нахождении человека в одном и том же положении (например, при сидячей работе). Также колени могут болеть при болезни Осгуда-Шлаттера, артрозе коленного сустава, патологии хряща надколенника. Когда колено болит при сгибании, у пациента может наблюдаться ишиас (воспаление седалищного нерва) или повреждение мениска.
Записаться на приём
Симптомы, которые сопровождают боли в колене
- ощущение покалывания;
- пациент чувствует холод в области колена или, наоборот, жжение;
- онемение колена и всей конечности;
- слабость;
- трудности с передвижением;
- покраснение кожного покрова в области колена;
- повышение температуры;
- отечность в области коленного сустава.

Эффективное лечение патологии
Если боль сильная, пациентам назначают курс приема медикаментов для купирования боли. Также болевой синдром могут снять и физиотерапевтические методики. Для комфорта передвижения ортопед может рекомендовать лечение специальных стелек для обуви. Также положительный эффект оказывает лечебный массаж и упражнения ЛФК под контролем реабилитолога.
Это важно! На период лечения и восстановления пациенту следует ограничить нагрузки, которые приводят к болевым ощущениям.
Если вы или ваши близкие страдают болями в коленях при сгибании, разгибании, ходьбе, обращайтесь за консультацией к экспертам Медицинского центра «Свобода движения». Запись по телефону: +7 (495) 212-08-81. Действуйте!
Деформации телят: Симптомы и лечение: Ортопедический центр спортивной медицины: Врачи спортивной медицины
Что такое деформация теленка и как это может произойти?
Растяжение — это поврежденная мышца или сухожилие, которые частично или полностью разорваны. Травма икроножной кости чаще всего возникает во время занятий спортом, когда вам нужно быстро оттолкнуться ногой, чтобы резко увеличить скорость. Внезапное движение может растянуть мышцу сверх нормы. Это может произойти внезапно или со временем.Травмы икроножных мышц влияют на различные виды спорта, такие как регби, футбол, теннис, бейсбол, футбол, танцы и даже простой бег. Деформация икр — это распространенные мышечные травмы, которые, если не лечить должным образом, могут привести к повторным травмам и длительному выздоровлению.
Травма икроножной кости чаще всего возникает во время занятий спортом, когда вам нужно быстро оттолкнуться ногой, чтобы резко увеличить скорость. Внезапное движение может растянуть мышцу сверх нормы. Это может произойти внезапно или со временем.Травмы икроножных мышц влияют на различные виды спорта, такие как регби, футбол, теннис, бейсбол, футбол, танцы и даже простой бег. Деформация икр — это распространенные мышечные травмы, которые, если не лечить должным образом, могут привести к повторным травмам и длительному выздоровлению.
Икры:
«Икры» относится к мышцам задней части голени. Он состоит из трех мышц: икроножной, камбаловидной и подошвенной.
• Gastrocnemius muscle : Основная функция — подошвенное сгибание голеностопного сустава вместе с камбаловидной и подошвенной мышцами, которое обеспечивает толкающую силу, наблюдаемую при ходьбе.Это также помогает обеспечить сгибание в коленном суставе. Икроножная мышца более восприимчива к травмам, поскольку она простирается как на колено, так и на лодыжку.
• Soleus muscle : Основная функция — стабилизация большеберцовой кости на пяточной кости, ограничение раскачивания вперед и помощь икроножной мышце при подошвенном сгибании.
• Подошвенная мышца : Действует вместе с икроножной и камбаловидной мышцами как сгибатель колена и подошвенно-сгибатель голеностопного сустава.
Эти мышцы соединяются вместе, образуя ахиллово сухожилие, и все три мышцы входят в пяточную кость.
Как может проявляться деформация теленка?
Пациенты могут чувствовать боль в зависимости от того, какая мышца была напряжена:
- Растяжение Gastrocnemius: может проявляться внезапной острой болью или ощущением разрыва в задней части голени. Пациенты часто сообщают о слышимом или ощутимом «хлопке» в медиальной части задней части голени и болезненности при прикосновении в месте травмы. Отеки и синяки могут появиться в течение нескольких часов или дней после травмы.
 Во время обследования растяжение мышцы и сопротивление подошвенному сгибанию воспроизводят боль.
Во время обследования растяжение мышцы и сопротивление подошвенному сгибанию воспроизводят боль. - Деформация Soleus: Клиническая картина менее драматична и более острая по сравнению с травмами икроножной мышцы. Эта травма вызывает боль при активации икроножной мышцы. При осмотре растяжение ахиллова сухожилия, ходьба на цыпочках или надавливание на икроножную мышцу усиливают боль.
- Штамм Plantaris: травма подошвенной мышцы может проявляться с такими же клиническими признаками, как и икроножная и камбаловидная мышцы. В зависимости от степени травмы человек может продолжить тренировку, хотя во время или после активности у него будет некоторый дискомфорт и / или чувство стеснения.
Типичными симптомами всех деформаций являются скованность, изменение цвета и синяки вокруг напряженной мышцы.
Классификация штаммов:
Мышечные деформации классифицируются от I до III, причем III степень является наиболее тяжелой.
- Степень I: Частичное растяжение или разрыв нескольких мышечных волокон.
 Мышца слегка нежная и болезненная, но сохраняет свою нормальную силу. Использование ног не ограничено, ходьба — нормальная. Среднее время для возвращения к занятиям спортом составляет 10–12 дней.
Мышца слегка нежная и болезненная, но сохраняет свою нормальную силу. Использование ног не ограничено, ходьба — нормальная. Среднее время для возвращения к занятиям спортом составляет 10–12 дней. - Степень II: Умеренное растяжение или разрыв мышечных волокон. Мышца нежная, с болью и упадком силы. Иногда появляются синяки. Использование ног ограничено, хромота при ходьбе является обычным явлением. Среднее время для возвращения к занятиям спортом составляет 16–21 день.
- Степень III: Сильный разрыв мышечных волокон. Это может включать полный разрыв мышцы. Синяки и отек появляются в течение нескольких часов после травмы. Иногда под кожей заметна «вмятина» в месте разрыва мышцы.Использовать ногу чрезвычайно сложно, и перенос веса на ногу очень болезнен. При осмотре положительный результат теста Томсона может выявить разрыв ахиллова сухожилия. Среднее время возврата к занятиям спортом составляет до 6 месяцев, если травма требует хирургического вмешательства.
У врача:
Врач может диагностировать растяжение икроножной мышцы, проведя медицинский осмотр, во время которого он проверит наличие отека, синяков и покраснений. Они также могут попросить человека описать любые недавние изменения в их обычном режиме физической активности.
Они также могут попросить человека описать любые недавние изменения в их обычном режиме физической активности.
Многие врачи используют ультразвуковую визуализацию для определения степени повреждения и рентгеновские лучи для выявления переломов или кальцификаций. Они также могут использовать методы визуализации, такие как МРТ, чтобы собрать детали мягких тканей и оценить тяжесть травмы.
Что такое лечение?
Лечение зависит от тяжести мышечного напряжения. Следующие методы лечения могут облегчить симптомы:
- Лед и тепловая терапия: люди могут использовать холодный компресс для уменьшения воспаления и облегчения боли в мышцах в течение первых 2 дней.Через 2–3 дня можно попробовать чередовать холод с теплом. (Не ложитесь спать с грелкой на коже.)
- Бинты и повязки. Обертывание травмированного голени эластичным бинтом или компрессионным носком может помочь предотвратить отек и воспаление.
- Высота травмированной ноги: старайтесь держать ее выше уровня сердца.
 Это поможет уменьшить отек.
Это поможет уменьшить отек. - Безрецептурные обезболивающие: люди могут принимать обезболивающие, такие как ибупрофен или напроксен, для облегчения боли и уменьшения воспаления.
- Физиотерапия / упражнения: Некоторые пациенты хорошо реагируют на определенные упражнения. Целями физиотерапии являются улучшение силы, функций и стабильности.
- Хирургия: Большинство телят не требуют хирургического вмешательства и, как правило, хорошо восстанавливаются с помощью физиотерапии.
Физические упражнения:
Физиотерапевты лечат людей с растяжением икр, уменьшая боль, восстанавливая мышечную силу, восстанавливая мышечную гибкость и увеличивая скорость восстановления.Вот некоторые упражнения, направленные на укрепление этих мышц:
- Кресло для растяжки: сидя на устойчивом стуле, согните и выпрямите колено пораженной ноги.
- Растяжка у стены: встаньте лицом к стене и вытяните руки так, чтобы руки плотно прижались к стене на уровне плеч.
 Выпрямите пораженную ногу, плотно прижав пятку к земле. Затем шагните вперед другой ногой так, чтобы она находилась под углом 90 градусов. Повторяйте этот процесс так часто, как вам удобно, в течение дня.
Выпрямите пораженную ногу, плотно прижав пятку к земле. Затем шагните вперед другой ногой так, чтобы она находилась под углом 90 градусов. Повторяйте этот процесс так часто, как вам удобно, в течение дня. - Растяжка на полу: Сядьте на пол, выпрямив пораженную ногу. Согните ступню и плотно прижмите пятку к полу. В этом положении осторожно прижмите пальцы ног к себе в течение 5 секунд.
- Растяжка стоя. Возьмитесь за спинку прочного стула и поднимитесь на подушечки стоп на 5 секунд. Пациент может повторять это упражнение до двух раз в день.
Каков выздоровление и прогноз?
Выздоровление и прогноз будут зависеть от степени травмы.В менее тяжелых случаях обычно требуется до трех дней, чтобы растянутая икроножная мышца начала чувствовать себя лучше. В самых тяжелых случаях, не требующих хирургического вмешательства, полное выздоровление может занять до шести недель. В случае, если травма требует хирургического вмешательства, период восстановления может продлиться от шести месяцев до целого года. Большинству людей с растянутой икроножной мышцей операция не требуется.
Большинству людей с растянутой икроножной мышцей операция не требуется.
Промедлительное лечение важно для вашего общего выздоровления. Хотя может быть трудно дать отдых пострадавшей ноге в течение нескольких дней, слишком раннее движение может усугубить мышечное напряжение.Также существует риск повторного перенапряжения икроножных мышц в течение одной-двух недель после первоначальной травмы. Выделение достаточного количества времени для восстановления имеет решающее значение для лечения икроножных мышц.
Если у вас растянута икроножная мышца, вы подвергаетесь гораздо большему риску получить другое напряжение этого типа в будущем. Вы можете помочь предотвратить растяжение мышц и растяжение икроножных мышц:
- Разминка не менее пяти минут перед тренировкой
- Растяжка ног перед тренировкой
- Замедление в течение пяти минут после тренировки
- Повторная растяжка мышц в течение пяти минут после охлаждения
Травма ноги
Это симптом вашего ребенка?
- Травмы ноги (от бедра до стопы)
- Травмы костей, мышц, суставов или связок
- Боль в мышцах, вызванная чрезмерными упражнениями или работой (чрезмерная нагрузка).
 Чрезмерное использование описано в статье «Боль в ногах».
Чрезмерное использование описано в статье «Боль в ногах». - Исключено: только травма пальца ноги. См. Это руководство по уходу.
Типы травм ног
- Перелом. Это медицинское название сломанной кости. Самая частая сломанная кость в ноге — большеберцовая кость. Большеберцовая кость — самая большая кость в нижней части ноги. Дети с переломом не могут переносить вес и ходить.
- Вывих. Это происходит, когда кость вырывается из сустава. Самая распространенная проблема в ноге — вывих коленной чашечки (надколенника).
- Растяжения. Растяжения — это растяжения и разрывы связок. Растяжение связок голеностопного сустава является наиболее частой травмой связок ноги. Обычно это вызвано поворотом лодыжки внутрь. Также называется «вывихнутой лодыжкой». Основные симптомы — боль и припухлость за пределами лодыжки.
- Штаммы. Деформации — это растяжения и разрывы мышц (растянутые мышцы).

- Перегрузка мышц. Мышечные боли могут возникнуть без травм. Нет ни падения, ни прямого удара.Травмы, вызванные чрезмерной нагрузкой на мышцы, возникают в результате занятий спортом или физических упражнений. Шина голени голени часто возникает из-за бега в гору.
- Мышечный ушиб от прямого удара. Кровотечение в квадрицепс (мышцы бедра) очень болезненно.
- Ушиб кости от прямого удара (как в бедро). Называется «указатель бедра».
- Травма кожи. Примеры: порез, царапина, царапина или синяк. Все они типичны для травм ног.
Шкала боли
- Легкая: Ваш ребенок чувствует боль и рассказывает вам о ней.Но боль не мешает вашему ребенку заниматься нормальной деятельностью. Школа, игра и сон не меняются.
- Умеренная: Боль мешает вашему ребенку заниматься некоторыми обычными делами. Это может разбудить его или ее ото сна.

- Сильная: Боль очень сильная. Это мешает вашему ребенку заниматься всеми обычными делами.
Когда обращаться в случае травмы ноги
Позвоните в службу 911 сейчас
- Сильное кровотечение, которое невозможно остановить
- Серьезная травма со множеством переломов
- Кость торчит через кожу
- Похоже на вывих сустава (бедра, колена или лодыжки)
- Вы думаете, что ваш у ребенка возникла опасная для жизни ситуация
Позвоните врачу или обратитесь за помощью сейчас
- Кожа расколота или зияет, может потребоваться наложение швов
- Возраст менее 1 года
- Сильная боль, но не лучше через 2 часа после приема обезболивающего
- Не могу нормально двигать бедром, коленом или лодыжкой
- Травма колена из-за «щелчка» или «хлопка» во время удара
- Вы думаете, что ваш ребенок получил серьезную травму
- Вы думаете, что ваш ребенок должен быть виден, проблема актуальна
Обратиться к врачу в течение 24 часов
- Прихрамывает при ходьбе
- Очень большой синяк
- Присутствует большой отек
- Боль не проходит через 3 часа дней
- Вы думаете, что вашего ребенка нужно осмотреть, но проблема не является срочной
Обратиться к врачу в рабочее время
- Травма ограничивает занятия спортом или учебу
- Грязные порезы и отсутствие прививки от столбняка более 5 лет
- Чистый разрез и отсутствие прививки от столбняка более 10 лет
- Боль длится более 2 недель
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
- Ушиб мышцы или кости от прямого удара
- Боль в мышцах от малая растянутая мышца
- Боль вокруг сустава из-за незначительной растянутой связки
- Незначительный порез или царапина
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при легких травмах ног
- Что следует знать о легких травмах ног:
- Во время занятий спортом ушибаются мышцы и кости.
- Мышцы растягиваются.
- Эти травмы можно лечить дома.
- Вот несколько советов по уходу, которые должны помочь.
- Лечение растянутой мышцы, ушиба мышцы или ушиба кости:
- Лекарство от боли. Чтобы облегчить боль, дайте ацетаминофен (например, тайленол). Другой вариант — продукт с ибупрофеном (например, Адвил). Используйте по мере необходимости. Ибупрофен лучше помогает при этом типе боли.
- Холодная упаковка. При боли или отеке используйте холодный компресс. Вы также можете использовать лед, завернутый во влажную ткань. Нанесите на больные мышцы на 20 минут. Повторите 4 раза в первый день, затем по мере необходимости. Причина: снимает боль и помогает остановить кровотечение.
 Осторожно: Избегайте обморожений.
Осторожно: Избегайте обморожений. - Тепловой пакет. Если боль длится более 2 дней, приложите тепло к больной мышце. Используйте грелку, грелку или теплую влажную мочалку. Делайте это в течение 10 минут, затем по мере необходимости. Осторожно: Избегайте ожогов. Чтобы снять жесткость по всему телу, используйте горячую ванну. Подвигайте больные мышцы ног под теплой водой.
- Остальное. Дайте травмированной части покоя как можно больше в течение 48 часов.
- Растяжка. Для растянутых мышц научите своего ребенка растяжке и силовым тренировкам.
- Легкое растяжение связок (растяжение связок) голеностопного или коленного сустава. Лечение:
- Первая помощь: приложите лед, чтобы уменьшить кровотечение, отек и боль.Чем больше кровотечений и отеков, тем больше времени потребуется, чтобы выздороветь. Оберните эластичным бинтом.
- Обработать R.I.C.E. (отдых, лед, сжатие и подъем) в течение первых 24-48 часов.

- Сожмите плотной эластичной повязкой на 48 часов. Онемение, покалывание или усиление боли означают, что повязка слишком тугая.
- Холодный компресс: При боли или отеке используйте холодный компресс. Вы также можете использовать лед, завернутый во влажную ткань. Положите его на щиколотку или колено на 20 минут.Повторите 4 раза в первый день, затем по мере необходимости. Причина: снимает боль и помогает остановить кровотечение. Осторожно: Избегайте обморожений.
- Чтобы облегчить боль, дайте ацетаминофен (например, тайленол). Другой вариант — продукт с ибупрофеном (например, Адвил). Используйте по мере необходимости. Продолжайте как минимум 48 часов.
- Держите поврежденную лодыжку или колено в приподнятом положении и в состоянии покоя в течение 24 часов.
- Через 24 часа разрешите любые действия, не вызывающие боли.
- Обработка небольших порезов или царапин
- Используйте прямое давление, чтобы остановить кровотечение.
 Делайте это в течение 10 минут или до остановки кровотечения.
Делайте это в течение 10 минут или до остановки кровотечения. - Промыть рану водой с мылом в течение 5 минут. Попробуйте промыть срез проточной водой.
- Осторожно удалите загрязнения мочалкой.
- Используйте мазь с антибиотиком (например, Полиспорин). Рецепт не требуется. Затем накройте повязкой. Менять ежедневно.
- Используйте прямое давление, чтобы остановить кровотечение.
- Чего ожидать:
- Пик боли и отека обычно приходится на 2 или 3 день.
- Чаще всего отек проходит через 7 дней.
- Боль может полностью исчезнуть через 2 недели.
- Позвоните своему врачу, если:
- Боль становится сильной
- Боль не уменьшается через 3 дня
- Боль длится более 2 недель
- Вы думаете, что вашему ребенку нужно осмотр
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 02.11.2021
Последняя редакция: 21.10.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Как отличить болезненность от травмы
Бонни П. Грегори, доктор медициныНеопытные спортсмены часто испытывают болезненные ощущения после напряженной тренировки. Когда вы много тренируетесь, вы можете ожидать небольшой дискомфорт. Однако есть разница между болезненностью мышц и болью.Травма может быть незначительной, поэтому ее можно не замечать, пока она не станет хуже. Бонни П. Грегори, доктор медицины , хирург-ортопед в UT Physician, делится своим опытом в отношении распространенных травм во время тренировок и того, когда вам следует обратиться к врачу.
«У каждого человека свой порог физической активности в зависимости от таких факторов, как возраст, состояние здоровья, интенсивность тренировки, сила и общий уровень физической подготовки», — сказал Грегори. «Пребывание в пределах своего порога обычно приводит к болезненным ощущениям и улучшениям; превышение порога часто приводит к боли и травмам.”
«Пребывание в пределах своего порога обычно приводит к болезненным ощущениям и улучшениям; превышение порога часто приводит к боли и травмам.”
Определить разницу может быть трудно, если вы не знаете, на что обращать внимание. При мышечной болезненности вы не почувствуете ее раньше, чем через день-два. Однако при растянутой мышце боль обычно возникает немедленно.
«Боль от растянутой мышцы сильная, острая и локализуется в том месте, где произошла травма, а также может быть связана с опухолью, синяками и затрудненным движением суставов поблизости», — сказал Грегори.
Место, где произошла травма Некоторые травмы более часты и проблематичны, чем другие. Хотя их можно отнести к бездействию и неправильному растяжению, другие травмы возникают из-за чрезмерного использования и перенапряжения. Боль в плече и пояснице иногда можно принять за травму, если это просто болезненность.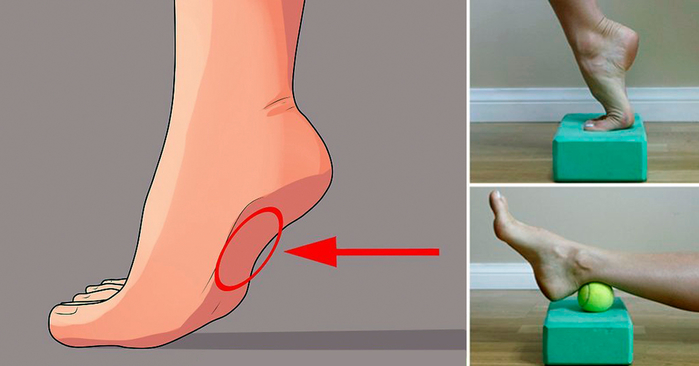
Ниже приведены некоторые общие области вашего тела, где могут возникнуть травмы во время тренировки или интенсивной физической нагрузки:
- Растяжение поясницы — это наиболее частая травма, возникающая в результате слабости мышц спины из-за длительного бездействия. сидение или неправильная техника подъема.
- Деформация плеча — Плечевые суставы имеют широкий диапазон движений; повторяющиеся движения, такие как метание или плавание, часто могут привести к чрезмерной нагрузке и травмам вращающей манжеты плеча.
- Деформация запястья — Ваше запястье представляет собой сложный сустав, обеспечивающий высокую степень подвижности. Слишком большой вес или повторяющиеся движения могут вызвать непреднамеренный стресс и стать причиной травмы.
- Боль в колене — Боль, также известная как колено бегуна, возникает вокруг коленной чашечки, и вы можете услышать скрип, треск или скрип.
- Растяжение связок голеностопного сустава — Выкручивание голеностопного сустава может произойти в любое время. Это может произойти при ходьбе, беге или просто потерять равновесие.
- Подтягивание паха — Это довольно часто встречается во время приседаний, спринтов или выпадов.
«Если вы думаете, что получили травму, обратите внимание на признаки покраснения, синяков или припухлости», — сказал Грегори. «Если вы видите опухоль в определенной области, это ключевой показатель того, что ваше тело пытается излечить или что происходит что-то более серьезное.”
Простые способы лечения мышечной болезненности и когда вам следует обратиться к врачуПростые средства от болезненности включают использование пакета со льдом, массаж, растяжку и, самое главное, отдых. Мышечная болезненность не должна длиться дольше пяти дней. Обратитесь за медицинской помощью, если боль не проходит через неделю, ощущается онемение в травмированной области или вы не можете ходить или двигать руками или ногами. Эти симптомы могут указывать на более серьезную проблему, например, повреждение суставов или мышц.
Чем может помочь хирург-ортопед или врач спортивной медициныНесмотря на то, что вы можете обратиться к своему лечащему врачу по поводу таких травм, лучшим вариантом может быть врач, специализирующийся на спортивной медицине или ортопедической хирургии. Эксперт может помочь вам, начав с первоначальной оценки боли, выявив факторы, которые могли способствовать вашей травме, дать рекомендации по выздоровлению и советы по предотвращению травм в будущем.
«Физическая оценка и визуализирующие тесты могут помочь определить степень вашей травмы», — сказал Грегори.«После определения есть ряд лечебных решений, включая физиотерапию, лекарства и минимально инвазивную хирургию».
Вы можете вернуться к обычным занятиям после надлежащего лечения и восстановления.
Бонни П. Грегори, доктор медицины, специализируется на спортивной медицине и принимает пациентов в отделении ортопедии UT Physitors в Институте спортивной медицины Ironman — Sugar Land, расположенном по адресу 17520 W. Grand Parkway South, Suite 200, Sugar Land, TX 77479.
Она работает врачом команды Houston Dash, Sugar Land Skeeters, Университета Хьюстона, Североамериканского университета (Стаффорд, Техас), средней школы Foster, а также участвует в уходе за спортсменами в других местных средних школах.
Чтобы записаться на прием, позвоните по телефону 713-486-1600. Врачи UT — это клиническая практика Медицинской школы Макговерна в UTHealth.
Тренировка 3 мышц во время ходьбы
Мы все можем чувствовать, как наращиваются мышцы ног, когда мы идем каждый день на прогулку — и, конечно же, здесь, в Heart Foundation, мы больше всего говорим о влиянии ходьбы на наше сердце (технически это мышечный орган). Но когда вы идете, ваше тело получает пользу по-разному, а ваши мышцы работают неожиданным образом.Вот 3 мышцы, которые помогают вам ходить и получать пользу от ежедневных упражнений. 1. Ягодицы или мышцы ягодиц Неудивительно, что при ходьбе задействована большая ягодичная мышца, самая большая из ягодичных мышц, которая помогает разгибать ногу. Он отвечает за замедление ноги, когда наша ступня касается земли. Однако наиболее интересна роль мелких ягодичных мышц.Средняя и малая ягодичные мышцы, расположенные глубже в бедре, оттягивают ногу в сторону от тела и помогают контролировать положение таза. Во время ходьбы они играют важную роль в поддержании устойчивости таза, когда вес тела приходится на одну ногу. (3)2. Мышцы спины
Из мышц спины нас больше всего интересуют мышцы, выпрямляющие позвоночник. Эта группа мышц находится по обе стороны от позвоночника и проходит от основания черепа до таза.Эти мышцы помогают нам вставать из положения на корточках, отклоняться назад и стабилизировать позвоночник во время движения. (4) Во время ходьбы мышцы, выпрямляющие позвоночник, работают, чтобы контролировать движения туловища. (5) 3. Мышцы живота Эта группа мышц находится между ребрами и грудиной и простирается до таза — и включает в себя мышцу, обычно называемую «шестью кубиками». Эти мышцы помогают вращать тело и помогают нам сидеть или вставать лежа.Как и мышцы спины, мышцы живота помогают контролировать движение туловища во время движения.Есть и другие мышцы, которые мы могли бы обсудить, однако основная идея заключается в том, что ходьба — отличное упражнение для работы большей части вашего тела. Чтобы получить максимальную отдачу от ходьбы и правильно использовать мышцы, запомните эти советы по ходьбе:
- Walk Tall. Старайтесь при ходьбе не горбиться и держите позвоночник длинным
- Смотрите вперед. Если вы будете смотреть на путь перед собой, а не вниз, это уменьшит давление на вашу шею.
- Плавный поворот руки. При ходьбе руки должны раскачиваться вперед и назад, как маятник, от плеч.
- Иди мягко. Стремитесь к мягкому приземлению, перекатываясь с пятки на остальную часть стопы.
- Петерсон К., Герберт Дж., Аллендер С., Николс М. Австралийская статистика сердечных заболеваний. Физическая активность и сердечно-сосудистые заболевания. Мельбурн: Австралийский национальный фонд сердца, 2016
- Хэнсон с, Джонс А.« Есть ли доказательства того, что прогулочные группы полезны для здоровья? Систематический обзор и метаанализ », Br J Sports Med 2015; 49: 710–715.
- Jones O. « Walking and Gaits », TeachMe Anatomy, доступно по адресу https://teachmeanatomy.info/lower-limb/misc/walking-and-gaits/, по состоянию на 25.06.19
- Mansfield PJ, Neumann DA, « Erector Spinae Muscles », Science Direct, доступно по адресу https://www.sciencedirect.com/topics/neuroscience/erector-spinae-muscles, доступ 25.06.19
- Ceccato J-C, de Se`ze M, Azevedo C, Cazalets J-R (2009) Сравнение активности туловища во время инициации походки и ходьбы у людей.PLoS ONE 4 (12): e8193. DOI: 10.1371 / journal.pone.0008193
Нарушения ходьбы (походки) | Бостонская детская больница
Что такое аномалии походки?
Аномалия походки — это необычный паттерн ходьбы. Многие маленькие дети могут иметь ненормальную походку в течение определенного периода времени, когда они растут и учатся ходить.
Многие родители беспокоятся о необычной походке своих детей, однако аномалии походки являются неотъемлемой частью физического развития.Подавляющее большинство детей вырастают из-за нарушений походки без лечения.
Когда дети начинают ходить?
Младенцы обычно начинают ходить в возрасте около 1 года. После этого они потратят следующие несколько лет на развитие баланса и силы ног.
Следующие возрастные диапазоны считаются средними для этапов развития . Некоторые дети достигают этих вех раньше, а некоторые — позже. Если вас беспокоит физическое развитие ребенка, поговорите со своим педиатром.
Основные этапы развития
- Около 6 месяцев , большинство младенцев могут сидеть с опорой и переворачиваться
- Около 9 месяцев большинство младенцев учатся ползать.
- Примерно в 9–12 месяцев большинство младенцев встанут, держась за мебель. Младенцы на этой стадии могут ходить с опорой, но еще не могут ходить самостоятельно.
- К 11-16 месяцам большинство младенцев начнут ходить без поддержки.
- К 2 годам большинство малышей могут подниматься по лестнице по одной за раз и прыгать на месте.
- К 3 годам большинство детей могут подниматься по лестнице взаимно и стоять на одной ноге.
- К 4 годам большинство детей могут спускаться по лестнице взаимно и прыгать на одной ноге.
Каковы наиболее распространенные типы аномалий походки у детей?
Наиболее распространенные типы аномалий походки у детей — это ходящие и исходящие движения.
- Intoeing ходит с обращенными внутрь ногами.
- Outtoeing идет с ногами наружу.
Попадание внутрь и выход из него обычно безболезненно.
В первые годы жизни стопы вашего ребенка могут поворачиваться внутрь или наружу при нескольких распространенных состояниях, включая перекрут большеберцовой кости и ротацию бедренной кости (описанные ниже). Каждое из этих состояний обычно улучшается само по себе в детстве.
Что вызывает аномалии походки у детей?
Торсион большеберцовой кости
Торсия большеберцовой кости — это поворот голени ребенка (большеберцовая кость) либо внутрь (внутреннее перекручивание большеберцовой кости), либо наружу (внешнее перекручивание большеберцовой кости).Состояние часто улучшается без лечения, обычно до того, как ребенку исполнится 4 года.
Некоторые дети с перекрутом большеберцовой кости носят ночной бандаж в возрасте от 18 до 30 месяцев, но это нечасто. Врачи рассматривают операцию по поводу перекрута большеберцовой кости только в том случае, если у ребенка в возрасте от 8 до 10 лет все еще есть заболевание, и у него серьезные проблемы с ходьбой.
Бедренная версия
Бедренная версия описывает бедренную кость ребенка (бедренную кость) , которая скручивается внутрь или наружу.Скручивание бедренной кости внутрь (антеверсия бедренной кости) заставляет стопу указывать внутрь. Признаки антеверсии бедренной кости обычно впервые становятся заметными, когда ребенку от 2 до 4 лет, когда вращение бедра вовнутрь имеет тенденцию усиливаться. Состояние обычно улучшается без лечения.
Откручивание бедренной кости наружу называется ретроверсией бедренной кости и заставляет стопу указывать наружу. Это менее распространено, чем бедренная антеверсия. В некоторых случаях ретроверсия бедра может задерживать ходьбу ребенка, однако состояние часто улучшается без медицинского вмешательства.
Врачи рассматривают операцию по поводу антеверсии бедренной кости или ретроверсии бедренной кости только в том случае, если ребенок старше 9 лет и имеет очень тяжелое состояние, вызывающее частые спотыкания и некрасивую походку.
Кривые ноги и колени
Кривые ноги — это изгиб ног наружу в коленях. Стук коленями — это изгиб ног внутрь коленями. И кривые ноги, и колени — общие стадии развития, и они обычно самокорректируются по мере роста ребенка.
Плоскостопие
Плоскостопие является нормальным явлением у младенцев и детей младшего возраста.У детей плоскостопие возникает тогда, когда свод стопы еще не сформировался, а стопа всей стопы прижимается к полу. Арки развиваются в детстве примерно до 10 лет.
Приводная мышца плюсны
Приводящая плюсневая мышца — распространенная позиционная деформация, при которой стопы ребенка сгибаются внутрь от середины стопы до пальцев ног. В тяжелых случаях может напоминать косолапость. В большинстве случаев состояние улучшается само по себе.
Младенцам с тяжелой формой приведенной плюсны может потребоваться лечение, которое обычно включает в себя специальные упражнения, гипсовые повязки или специальную корректирующую обувь.Эти методы лечения очень эффективны у детей в возрасте от 6 до 9 месяцев.
хромает
Внезапная хромота чаще всего возникает из-за боли, вызванной незначительной, легко поддающейся лечению травмой. Распространенными причинами являются осколки, волдыри или усталые мышцы. Реже хромота может быть связана с более серьезной проблемой, такой как растяжение связок, перелом, вывих, инфекция суставов или аутоиммунный артрит. В редких случаях хромота может быть первым признаком опухоли.
Безболезненная хроническая хромота может быть признаком проблемы развития, такой как несоответствие длины ног или дисплазия бедра, или нервно-мышечной проблемы, такой как церебральный паралич.
Ходьба с носком
Ходьба на пальцах ног — распространенное нарушение походки, особенно у маленьких детей, которые только начинают ходить. В большинстве случаев это разрешится само по себе со временем без вмешательства. Тем не менее, дети, которые какое-то время ходят нормально, а затем начинают ходить на пальцах ног, или дети с напряжением ахиллова сухожилия, должны быть обследованы врачом.
Многие случаи постоянной ходьбы на цыпочках бегают в семьях или вызваны напряженными мышцами.Лечение может включать наблюдение, физиотерапию, фиксацию, гипс или операцию. В некоторых случаях ходьба на носках может указывать на нервно-мышечное заболевание, такое как церебральный паралич, или может быть признаком дисплазии тазобедренного сустава или несоответствия длины ног.
Как диагностируются аномалии походки?
Врач вашего ребенка проведет медицинский осмотр и будет наблюдать за вашим ребенком, когда он ходит или бегает. Они могут посмотреть, имеют ли ноги вашего ребенка такую же или другую форму. Они также могут спросить, проявляет ли ваш ребенок какие-либо признаки боли при ходьбе и есть ли у кого-либо из ваших близких проблемы с ходьбой в течение длительного времени.
Другие диагностические процедуры могут включать:
- Рентгеновский снимок: диагностический тест, позволяющий получить изображения внутренних тканей, костей и органов, которые можно использовать для изучения структуры и расположения костей.
- Магнитно-резонансная томография (МРТ): диагностическая процедура, позволяющая получить подробные изображения мягких тканей и структур внутри тела. Этот тест иногда используется для исключения любых связанных аномалий спинного мозга и нервов.
- Компьютерная томография (также называемая компьютерной томографией или компьютерной томографией): процедура диагностической визуализации, которая показывает подробные изображения костей и суставов.
Как лечится аномалия походки у детей?
В большинстве случаев ребенок с ненормальной походкой наблюдается в течение нескольких лет. Врач будет следить за режимом ходьбы вашего ребенка, чтобы убедиться, что его ноги продолжают развиваться, а его режим ходьбы со временем становится более типичным. К счастью, большинство причин нарушения походки устраняются без какого-либо вмешательства по мере роста ребенка.
Если нарушение походки вызвано травмой или нарушением развития, врач вашего ребенка лечит это состояние.Лечение нарушений походки, которые не исчезают, может включать в себя хирургическое вмешательство, и его следует обсудить с врачом.
Как мы лечим аномалии походки в детской больнице Бостона
Программа лечения нижних конечностей Бостонской детской больницы предлагает всестороннюю оценку, диагностику и лечение детей всех возрастов с заболеваниями нижних конечностей. У нас большой опыт лечения заболеваний стоп, лодыжек, колен, голеней и бедер. Будь то младенец, ребенок или подросток, наша цель — помочь детям жить полноценной и независимой жизнью.
Ходьба и походки — этапы
Передвижение — это способность перемещаться с одного места на другое. У людей прямая или двуногая ходьба является наиболее распространенным методом передвижения.
Ходьба включает в себя все суставы нижней конечности и характеризуется движением « перевернутый маятник », при котором тело перепрыгивает через неподвижную конечность.
В этой статье мы опишем различные этапы ходьбы и задействование мышц на каждом этапе.В заключение мы рассмотрим некоторые аномальные походки и обсудим патологии, которые они демонстрируют.
Этапы ходьбы
Типичная прогулка состоит из повторяющегося цикла походки. Сам цикл состоит из двух фаз — фазы стойки и фазы поворота:
- Фаза стойки : составляет 60% цикла походки. Его можно разделить на фазы удара пяткой, поддержки и отрыва.
- Фаза качания : составляет 40% цикла.Его можно разделить на фазы подъема ног и махи.
Теперь мы по очереди проработаем каждый отдельный этап, обсуждая их более подробно.
Удар каблуком
На этапе удара пяткой ступня сначала касается земли. Участвуют три набора мышц / мышц, каждый из которых действует на свой сустав:
- Gluteus maximus — воздействует на бедро, замедляя поступательное движение нижней конечности.
- Quadriceps femoris — держит ногу вытянутой в колене и бедро согнутой в бедре.
- Передний отдел ноги — поддерживает тыльное сгибание голеностопного сустава, позиционируя пятку для удара.
Опора
После этапа удара пяткой остальная часть ведущей ступни ударяется о землю, и мышцы работают, чтобы справиться с силой, проходящей через ногу. Это называется этапом поддержки.
- Quadriceps femoris — стабилизирует колено при разгибании, поддерживая вес тела.
- Инверторы и эверторы для ног — сжимаются сбалансированным образом для стабилизации стопы.
- Минимальная ягодичная мышца, средняя ягодичная мышца и растягивающая широкая фасция — отведение нижней конечности. Их сокращение поддерживает уровень таза, противодействуя дисбалансу, возникающему из-за того, что большая часть веса тела приходится на одну ногу.
Снос
В фазе отрыва стопа готовится к отрыву от земли — сначала пятка, затем пальцы.
- Мышцы подколенного сухожилия — разгибает бедро у бедра.
- Quadriceps femoris — поддерживает выпрямленное положение колена.
- Задний отдел голени — подошвенное сгибание голеностопного сустава. Первичные двигатели включают икроножную, камбаловидную и заднюю большеберцовую мышцу.
Подъем ноги
Когда ступня отрывается от земли, нижняя конечность поднимается для подготовки к этапу замаха.
- Iliopsoas и rectus femoris — сгибает бедро в тазобедренном суставе, толкая колено вперед.
- Мышцы подколенного сухожилия — сгибает ногу в коленном суставе.
- Передний отдел голени — тыльный сгибатель голеностопного сустава.
Качели
В фазе замаха поднятая нога продвигается вперед. Здесь происходит поступательное движение ходьбы.
- Подвздошно-поясничная мышца и прямая мышца бедра — держите бедро согнутым в бедре, сопротивляясь силе тяжести, когда она пытается опустить нижнюю конечность.
- Quadriceps femoris — разгибает ногу в колене, позиционируя ступню для приземления.
- Передний отсек ноги — поддерживает тыльное сгибание голеностопного сустава, так что пятка находится на месте для приземления.
Затем пятка ударяется о землю, и весь цикл повторяется.
Рис. 1.0. Пять этапов ходьбы [/ caption][старт-клиническая]
Клиническая значимость: характерные походки
Походка Тренделенбурга
Во время фаз подъема ног и махов вес тела переносится на одну конечность.Ключевые мышцы, отводящие , (средняя и минимальная ягодичные мышцы) сокращаются, чтобы не допустить опускания таза в сторону поднятой ноги, как в противном случае диктует сила тяжести.
Пациент с неисправными абдукторами бедра будет иметь положительный симптом Тренделенбурга: его таз опускается на в сторону поднятой конечности . Положительный знак означает, что отводящие мышцы стоячей конечности ослаблены или парализованы. Например, если левая нога была поднята и с этой стороны наблюдалось опускание таза, причиной являются отводящие мышцы на правой ноге.Повреждение может быть нейрогенным (при котором поврежден верхний ягодичный нерв) или миогенным (при котором мышечные волокна растягиваются или ослабляются, но нерв остается функциональным). Миогенную причину можно устранить с помощью упражнений для укрепления мышц и физиотерапии; нейрогенную причину лечить труднее, а иногда и невозможно.
Во время ходьбы слабость отводящих мышц вызывает характерную походку. Когда таз опускается на одну сторону, туловище кренится в противоположную сторону, чтобы сохранить равновесие.
Во время следующего шага туловище откидывается назад над тазом к центру. Часто импульс этого слишком велик для брюшного пресса, в результате чего туловище чрезмерно компенсируется и немного опускается за центр в противоположную сторону. Эта очень узнаваемая прогулка с покачиванием называется походкой Тренделенбурга.
Ступня — еще одна характерная походка, которая вызвана повреждением общего или глубокого малоберцового нерва. Общий малоберцовый нерв обвивает головку малоберцовой кости, поэтому тупая травма или перелом могут привести к падению стопы.
Глубокий малоберцовый нерв иннервирует мышцы переднего отдела голени. Эти мышцы спинально сгибают стопу, что необходимо во время фазы взмаха, чтобы оторвать пальцы ног от земли.
Если поврежден глубокий малоберцовый нерв, стопа не может быть согнута назад, и во время фазы качания стопа волочится по земле. Чтобы компенсировать отсутствие тыльного сгибания во время фазы замаха, пациент может вывернуть стопу резким движением, называемым «выворотом ».
Еще одно распространенное компенсирующее движение — это гиперфлексия бедра в области бедра, чтобы помочь опущенной ступне оторваться от пола, известное как «высокая степпажная походка». Рис. 3. Левая ступня. Это может произойти после паралича малоберцового или глубокого малоберцового нерва. [/ Caption]
Анталгическая походка
Анталгическая походка — это походка, возникающая из-за боли при переносе веса. Он характеризуется укороченной фазой стойки и чаще всего наблюдается у пациентов с хронической скелетно-мышечной болью.
[окончание клинической]
Исправьте прогулку с уткой, пока она не навредила вам
Кто-нибудь говорил вам, что вы ходите как утка, указывая ногами, а не прямо? Может быть, так вы всегда ходили, а может быть, это новая походка, но, тем не менее, это может привести к ноющим травмам — хронической боли в спине и коленях, расколам голени и бурситам.
Хорошая новость в том, что прогулка с уткой в основном вызвана дисбалансом тела, который вы можете исправить.Осматривая кого-то с указательным пальцем ноги, я часто обнаруживаю, что источник проблемы не в ступнях, а в бедрах, расположенных выше по кинетической цепочке. В этом случае неправильная осанка и чрезмерное сидение часто создают наклон таза кпереди или наклон вперед. Наклон таза кпереди мешает правильной работе ягодиц и брюшного пресса и заставляет мышцы внутренней части тазобедренных костей, внешние вращающие мышцы, компенсировать слабину. Когда эти перегруженные мышцы становятся слишком напряженными, они начинают вытягивать бедро наружу, и в результате ваши ступни выкручиваются.
Чтобы проверить, не проблема ли у вас бедра, лягте на спину лицом вверх, выпрямив ноги. Посмотри на свои колени. Если колени вывернуты вместе со ступнями, значит, виноваты бедра. Если ваши колени прямые и выровнены по центру, но ступни все еще вывернуты, проблема в ваших голенях. Тугая передняя большеберцовая мышца (внешняя мышца голени) может вывести голень из-за неправильного положения, что, в свою очередь, смещает колено, вынуждая палец наружу.
Естественно, подобные дисбалансы повышают риск травм.Но это также может повлиять на вашу результативность в любимых занятиях. Например, если вы бегун, вывернутые пальцы ног мешают вам отталкиваться с максимальной силой. Вы также не получаете никакой помощи от ягодиц, пресса или икр, которые могут замедлить ваш темп и силу. Исправьте поворот пальцев ног и снова включите эти мышцы, и вы сможете увеличить расстояние, время и почувствовать, что у вас появляется больше энергии во время бега.
Итак, приступим к работе, чтобы научить вас ходить как мужчина, а не как утка.Начните с катания пены по ногам и бедрам, чтобы расслабить напряженные мышцы, которые тянут вас с ног. После этого переучивайте и укрепляйте мышцы, которые не работали. Если виноваты бедра, выполняйте перечисленные здесь предписанные упражнения. Если ваша голень выворачивает стопу, выполните следующие действия:
Отбойник голени
- Найдите устойчивую твердую поверхность примерно на уровне колен.
- Поместите мяч для лакросса на поверхность и встаньте на колени так, чтобы передняя часть голени (только мышцы) находилась на мяче.
- Прокручивайте мяч вверх и вниз по мышце, пока дискомфорт в этой области не уменьшится.
- Перемещайте мяч к нескольким больным точкам вдоль мышцы, чтобы воздействовать на всю мышцу.
- Выполните на каждой ноге по две минуты.
Нос к стене
- Встаньте на одной ноге на расстоянии примерно 12 дюймов лицом к стене, другая ступня должна быть позади вас, пальцы ног касаются пола. Передняя нога должна быть прямой, колени мягкими.
- Удерживая спину прямой, перенесите вес вперед с пятки на носок так, чтобы ваше тело наклонилось к стене (вы не наклоняетесь так далеко вперед, чтобы ваш нос действительно касался).Сделайте три подхода по 15 повторений на каждую ногу.
- Если это слишком сложно, встаньте на обе ноги.
Становая тяга на одной ноге
- Встаньте на одну ногу, другая ступня должна быть позади вас, пальцы ног касаются пола. Ваше переднее колено должно быть слегка согнутым на протяжении всего упражнения.
- Удерживая спину ровно, наклонитесь вперед от бедер, пока ваша спина не станет параллельна полу. Протолкните пятку стоячей ноги, чтобы вернуться в исходное положение. Сделайте три подхода по 15 повторений на каждую ногу.
Подъем на носки с мячом для стабилизации
- Встаньте грудью напротив стабилизирующего мяча, который размещен у стены на уровне груди; встать на носки.
- Перенесите вес на одну ногу и поднимите другую ногу так, чтобы она опиралась на заднюю икры рабочей ноги.
- Слегка согните колено рабочей ноги и встаньте на носки; полностью опуститесь так, чтобы пятка коснулась пола.




 Во время обследования растяжение мышцы и сопротивление подошвенному сгибанию воспроизводят боль.
Во время обследования растяжение мышцы и сопротивление подошвенному сгибанию воспроизводят боль. Мышца слегка нежная и болезненная, но сохраняет свою нормальную силу. Использование ног не ограничено, ходьба — нормальная. Среднее время для возвращения к занятиям спортом составляет 10–12 дней.
Мышца слегка нежная и болезненная, но сохраняет свою нормальную силу. Использование ног не ограничено, ходьба — нормальная. Среднее время для возвращения к занятиям спортом составляет 10–12 дней. Это поможет уменьшить отек.
Это поможет уменьшить отек. Выпрямите пораженную ногу, плотно прижав пятку к земле. Затем шагните вперед другой ногой так, чтобы она находилась под углом 90 градусов. Повторяйте этот процесс так часто, как вам удобно, в течение дня.
Выпрямите пораженную ногу, плотно прижав пятку к земле. Затем шагните вперед другой ногой так, чтобы она находилась под углом 90 градусов. Повторяйте этот процесс так часто, как вам удобно, в течение дня. Чрезмерное использование описано в статье «Боль в ногах».
Чрезмерное использование описано в статье «Боль в ногах».

 Осторожно: Избегайте обморожений.
Осторожно: Избегайте обморожений.
 Делайте это в течение 10 минут или до остановки кровотечения.
Делайте это в течение 10 минут или до остановки кровотечения.